Progestágeno (medicamento)
| Progestágeno (medicamento) | |
|---|---|
| Clase de droga | |
 Progesterona , el progestágeno natural del cuerpo y uno de los medicamentos progestágenos más utilizados. | |
| Identificadores de clase | |
| Sinónimos | Progestágeno, gestágeno, gestogénico; progestina (progestágeno sintético); agonista del receptor de progesterona |
| Usar | Anticoncepción hormonal , terapia hormonal , trastornos ginecológicos , medicina de fertilidad y apoyo durante el embarazo , supresión de hormonas sexuales , otros |
| Código ATC | G03 |
| Objetivo biológico | Receptores de progesterona ( PR-A , PR-B , PR-C ); receptores de progesterona de membrana ( mPRα , mPRβ , mPRγ , mPRδ , mPRε ); componentes de la membrana del receptor de progesterona ( PGRMC1 , PGRMC2 ) |
| Clase química | Esteroides ( pregnanos , norpregnanos , retropregnanos , androstanos , estranos ) |
| Datos clínicos | |
| Drogas.com | Clases de drogas |
| Enlaces externos | |
| Malla | D011372 |
| Estatus legal | |
| En Wikidata | |
Un progestágeno , también conocido como progestágeno , gestágeno o gestogeno , es un tipo de medicamento que produce efectos similares a los de la hormona sexual femenina natural progesterona en el cuerpo. [1] Una progestina es un progestágeno sintético . [1] Los progestágenos se utilizan con mayor frecuencia en el control hormonal de la natalidad y la terapia hormonal menopáusica . [1] También se pueden utilizar en el tratamiento de afecciones ginecológicas , para apoyar la fertilidad y el embarazo , para reducir los niveles de hormonas sexuales para diversos fines y para otras indicaciones. [1] Los progestágenos se utilizan solos o en combinación con estrógenos . [1] Están disponibles en una amplia variedad de formulaciones y para su uso por muchas vías de administración diferentes . [1] Los ejemplos de progestágenos incluyen progesterona natural o bioidéntica , así como progestinas como acetato de medroxiprogesterona y noretisterona . [1]
Los efectos secundarios de los progestágenos incluyen irregularidades menstruales , dolores de cabeza , náuseas , sensibilidad en los senos , cambios de humor , acné , aumento del crecimiento del cabello y cambios en la producción de proteínas del hígado , entre otros. [1] [2] Otros efectos secundarios de los progestágenos pueden incluir un mayor riesgo de cáncer de mama , enfermedad cardiovascular y coágulos de sangre . [2] En dosis altas, los progestágenos pueden causar niveles bajos de hormonas sexuales y efectos secundarios asociados como disfunción sexual y un mayor riesgo de fracturas óseas . [3]
Los progestágenos son agonistas de los receptores de progesterona (PR) y producen efectos progestágenos o progestacionales . [1] Tienen efectos importantes en el sistema reproductor femenino ( útero , cuello uterino y vagina ), los senos y el cerebro . [1] Además, muchos progestágenos también tienen otras actividades hormonales, como actividad androgénica , antiandrogénica , estrogénica , glucocorticoide o antimineralocorticoide . [1] También tienen efectos antigonadotrópicos y en dosis altas pueden suprimir fuertemente la producción de hormonas sexuales . [1] Los progestágenos median sus efectos anticonceptivos tanto inhibiendo la ovulación como espesando el moco cervical , evitando así la fertilización . [4] [5] Tienen efectos antiestrogénicos funcionales en ciertos tejidos como el endometrio , y esto subyace a su uso en la terapia hormonal menopáusica. [1]
La progesterona se introdujo por primera vez para uso médico en 1934 y la primera progestina, etisterona , se introdujo para uso médico en 1939. [6] [7] [8] Se desarrollaron progestinas más potentes , como la noretisterona , y comenzaron a usarse en el control de la natalidad en la década de 1950. [6] Se han comercializado alrededor de 60 progestinas para uso clínico en humanos o para uso en medicina veterinaria . [9] [10] [11] [12] [13] Estas progestinas se pueden agrupar en diferentes clases y generaciones. [1] [14] [15] Los progestágenos están ampliamente disponibles en todo el mundo y se usan en todas las formas de control de la natalidad hormonal y en la mayoría de los regímenes de terapia hormonal menopáusica. [1] [9] [10] [12] [11]
Usos médicos
Formularios disponibles
| Nombre genérico | Clase [a] | Nombre de marca | Ruta [b] | Intr. | |
|---|---|---|---|---|---|
| Acetomepregenol | P [i] [ii] | Diamol | correosInformación sobre herramientas Administración oral | 1981 | |
| Acetofenida de algestona | P [i] [iii] | Deladroxato [c] | SOYInformación sobre herramientas Inyección intramuscular | 1964 | |
| Alilestrenol | T [iv] [v] | Gestanina [c] | correos | 1961 | |
| Altrenogest [d] | T [iv] [v] | Regular [c] | correos | Década de 1980 | |
| Acetato de clormadinona | P [i] [ii] | Belara [c] | correos | 1965 | |
| Acetato de ciproterona | P [i] [ii] | Androcur [c] | Correo electrónico, mensaje instantáneo | 1973 | |
| Danazol | Televisor ] | Danocrina | correos | 1971 | |
| Acetato de delmadinona [d] | P [i] [ii] | Retrasado | correos | 1972 | |
| Desogestrel | T [iv] [vi] | Cerazette [c] | correos | 1981 | |
| Dienogest | T [iv] [v] | Natacia [c] | correos | 1995 | |
| Drospirenona | S [vii] | Angeliq [c] | correos | 2000 | |
| didrogesterona | RPInformación sobre herramientas sobre retroprogesterona | Duphaston | correos | 1961 | |
| Etonogestrel | T [iv] [vi] | Implanon (SC), NuvaRing (V) | Carolina del Sur , VInformación sobre herramientas Administración vaginal | 1998 | |
| Diacetato de etinodiol | T [iv] [v] [ii] | Demulen [c] | correos | 1965 | |
| Acetato de flugestona [d] | P [i] [ii] | Cronogesto | correos | Década de 1960 | |
| Gestodeno | T [iv] [vi] | Femodene [c] | correos | 1987 | |
| Caproato de gestonorona | P [i] [viii] [ii] | Depósito [c] | SOY | 1968 | |
| Gestrinona | T [iv] [vi] | Dimetriosa [c] | correos | 1986 | |
| Caproato de hidroxiprogesterona | P [i] [ii] | Hacer una | SOY | 1954 | |
| Levonorgestrel | T [iv] [vi] | Plan B [c] | Oficial de policía, TDInformación sobre herramientas transdérmica, DIU , SC | 1970 | |
| Linestrenol | T [iv] [v] | Exlutón [c] | correos | 1961 | |
| Medrogestona | P [ix] | Colprona | correos | 1966 | |
| Acetato de medroxiprogesterona | P [i] [ii] | Provera [c] | Correo electrónico, correo electrónico, correo postal | 1958 | |
| Acetato de megestrol | P [i] [ii] | Megace | Correo electrónico, mensaje instantáneo | 1963 | |
| Acetato de melengestrol [d] | P [i] [ii] | Vaquilla max [c] | SOY | Década de 1960 | |
| Acetato de nomegestrol | P [viii] [ii] | Lutenilo [c] | correos | 1986 | |
| Norelgestromina | T [iv] [vi] | Evra [c] | Parche TD | 2002 | |
| Noretisterona | T [iv] [v] | Agestina [c] | correos | 1957 | |
| Acetato de noretisterona | T [iv] [v] [ii] | Primolut-Nor | Parche PO, TD | 1964 | |
| Enantato de noretisterona | T [iv] [v] [ii] | Noristerado [c] | SOY | 1957 | |
| Norgestimato | T [iv] [vi] [ii] | Orto-ciclén [c] | correos | 1986 | |
| Norgestomet [d] | P [viii] [ii] | Sincro-Mate B | correos | Década de 1970 | |
| Norgestrel | T [iv] [vi] | Ovral | correos | 1966 | |
| Normetandrona | T [iv] [v] | Metalutina | correos | 1957 | |
| Acetato de osaterona [d] | P [i] [ii] | Ypozane | correos | 2007 | |
| Oxendolona | T [iv] [v] | Prostetina [c] | SOY | 1981 | |
| Progesterona | BI | Prometrio [c] | PO, V, IM | 1934 | |
| Proligestona [d] | P [i] [iii] | Corvinano [c] | correos | 1975 | |
| Promegstone | P [viii] | Piedra de surgencia | correos | 1983 | |
| Acetato de segesterona | P [i] [ii] | Elcometrina [c] | Carolina del Sur, V | 2000 | |
| Tibolona | T [iv] [v] | Livial [c] | correos | 1988 | |
| Trimegestona | P [viii] | Amor [c] | correos | 2001 | |
Leyenda de la clase de molécula
| |||||
| |||||
Los progestágenos están disponibles en muchas formas diferentes para su uso por diferentes vías de administración . Estas incluyen comprimidos y cápsulas orales , soluciones y suspensiones oleosas y acuosas para inyección intramuscular o subcutánea , y varias otras (por ejemplo, parches transdérmicos , anillos vaginales , dispositivos intrauterinos , implantes subcutáneos ).
Se han comercializado docenas de progestágenos diferentes para uso clínico y/o veterinario .
Control de la natalidad
Los progestágenos se utilizan en una variedad de formas diferentes de control de la natalidad hormonal para mujeres, incluidas las formas combinadas de estrógeno y progestágeno como las píldoras anticonceptivas orales combinadas , los parches anticonceptivos combinados , los anillos vaginales anticonceptivos combinados y los anticonceptivos inyectables combinados ; y formas de solo progestágeno como las píldoras anticonceptivas de solo progestágeno ("minipíldoras"), las píldoras anticonceptivas de emergencia de solo progestágeno ("píldoras del día después"), los implantes anticonceptivos de solo progestágeno , los dispositivos intrauterinos de solo progestágeno , los anillos vaginales anticonceptivos de solo progestágeno y los anticonceptivos inyectables de solo progestágeno . [16] [17] [18] [19]
Los progestágenos median sus efectos anticonceptivos mediante múltiples mecanismos, incluyendo la prevención de la ovulación a través de sus efectos antigonadotrópicos ; el espesamiento del moco cervical , haciendo que el cuello uterino sea en gran medida impenetrable para los espermatozoides ; la prevención de la capacitación de los espermatozoides debido a los cambios en el fluido cervical, haciendo que los espermatozoides no puedan penetrar el óvulo ; y los cambios atróficos en el endometrio , haciendo que el endometrio no sea adecuado para la implantación . [20] [21] [22] [23] También pueden disminuir la motilidad tubárica y la acción ciliar . [23]
Terapia hormonal
Menopausia e hipogonadismo
Los progestágenos se utilizan en combinación con estrógenos en la terapia hormonal para la menopausia en mujeres. También se utilizan en combinación con estrógenos en la terapia hormonal para el hipogonadismo y el retraso de la pubertad en niñas y mujeres. Se utilizan principalmente para prevenir la hiperplasia endometrial y el aumento del riesgo de cáncer de endometrio debido a la terapia con estrógenos sin oposición.
Terapia hormonal para personas transgénero
Los progestágenos se utilizan como un componente de la terapia hormonal para mujeres y hombres transgénero . Se utilizan en mujeres transgénero en combinación con estrógenos para ayudar a suprimir y bloquear la testosterona . Los progestágenos también podrían tener otros efectos beneficiosos en las mujeres transgénero, pero estos son controvertidos y no están respaldados en la actualidad. Los ejemplos de progestágenos utilizados en la terapia hormonal para mujeres transgénero incluyen acetato de ciproterona , acetato de medroxiprogesterona y progesterona . Los progestágenos, como la medroxiprogesterona y el linestrenol , se utilizan en hombres transgénero para ayudar a suprimir la menstruación . Los progestágenos también se han utilizado para retrasar la pubertad en niños y niñas transgénero .
Otros usos
Se han utilizado ciertos progestágenos, incluidos el acetato de megestrol , el acetato de medroxiprogesterona, el acetato de ciproterona y el acetato de clormadinona , en dosis altas para reducir los sofocos en hombres sometidos a terapia de privación de andrógenos , por ejemplo para tratar el cáncer de próstata . [24] [25] [26]
Trastornos ginecológicos
Trastornos menstruales
Los progestágenos se utilizan para tratar trastornos menstruales como la amenorrea secundaria y el sangrado uterino disfuncional . [17] [18] En un ciclo menstrual normal , la disminución de los niveles de progesterona desencadena la menstruación . Los progestágenos como el acetato de noretisterona y el acetato de medroxiprogesterona se pueden utilizar para inducir artificialmente el sangrado intermenstrual asociado con la progesterona . [27]
La prueba de provocación con progestágeno o prueba de retirada de progestágeno se utiliza para diagnosticar la amenorrea . Debido a la disponibilidad de ensayos para medir los niveles de estrógeno, ahora rara vez se utiliza.
Trastornos uterinos
Los progestágenos se utilizan en la prevención y el tratamiento de trastornos uterinos como la hiperplasia endometrial , la endometriosis , los fibromas uterinos y la hipoplasia uterina .
Trastornos de la mama
Los progestágenos se utilizan para tratar trastornos benignos de las mamas . [28] [29] Se asocian no solo con una reducción del dolor mamario , sino también con una disminución de la proliferación de células mamarias , una disminución del tamaño de las glándulas mamarias y una desaparición de la nodularidad mamaria . [28] [29] [30] Los progestágenos que se han utilizado para tales fines incluyen progesterona tópica , didrogesterona , promegestona , linestrenol , acetato de medroxiprogesterona , dienogest y medrogestona . [28] [29] [31] [30]
Los progestágenos se utilizan en el tratamiento de la hipoplasia mamaria y la insuficiencia de la lactancia , ya que inducen el desarrollo lobuloalveolar de las mamas , necesario para la lactancia y el amamantamiento .
Agrandamiento de la próstata
Los progestágenos se han utilizado en dosis altas para tratar la hiperplasia prostática benigna (HPB). Actúan suprimiendo la producción de testosterona gonadal y, por lo tanto, los niveles de testosterona circulante. Los andrógenos como la testosterona estimulan el crecimiento de la glándula prostática .
Cánceres sensibles a las hormonas
Cáncer de endometrio
En 1959 se descubrió por primera vez que los progestágenos eran eficaces en dosis altas para el tratamiento de la hiperplasia endometrial y el cáncer de endometrio. [32] [33] [34] Posteriormente, se aprobaron dosis altas de caproato de gestonorona , caproato de hidroxiprogesterona , acetato de medroxiprogesterona y acetato de megestrol para el tratamiento del cáncer de endometrio. [35] [36] [37]
Cáncer de mama
Los progestágenos, como el acetato de megestrol y el acetato de medroxiprogesterona, son eficaces en dosis altas en el tratamiento del cáncer de mama posmenopáusico avanzado . [38] [39] Se han evaluado ampliamente como terapia de segunda línea para esta indicación. [38] Sin embargo, producen varios efectos secundarios , como disnea , aumento de peso , sangrado vaginal , náuseas , retención de líquidos , hipertensión , tromboflebitis y complicaciones tromboembólicas . [38] [39] Además, se ha descubierto que el acetato de megestrol es significativamente inferior a los inhibidores de la aromatasa en el tratamiento del cáncer de mama y, en relación con esto, los progestágenos se han desplazado hacia abajo en la terapia secuencial de la enfermedad. [38] El acetato de megestrol es el único progestágeno aprobado por la Administración de Alimentos y Medicamentos para el cáncer de mama. [38] El mecanismo de acción de los progestágenos en el tratamiento del cáncer de mama es desconocido, pero puede estar relacionado con sus efectos antiestrogénicos y/o antigonadotrópicos funcionales . [38]
Cáncer de próstata
Ciertos progestágenos, particularmente aquellos con propiedades antiandrogénicas, se han utilizado en dosis altas en el tratamiento del cáncer de próstata . [40] [41] Estos incluyen acetato de ciproterona , acetato de clormadinona y acetato de megestrol . [40] [41] También se han estudiado otros progestágenos como acetato de medroxiprogesterona , caproato de hidroxiprogesterona y caproato de gestonorona , pero tienen una eficacia inadecuada. Actúan suprimiendo la producción de testosterona gonadal y, por lo tanto, los niveles de testosterona circulante. Los andrógenos como la testosterona estimulan el crecimiento de tumores de próstata .
Fertilidad y embarazo
Los progestágenos se utilizan en la medicina de fertilidad para mujeres. Por ejemplo, la progesterona (o, a veces, didrogesterona o caproato de hidroxiprogesterona ) se utiliza para el apoyo de la fase lútea en los protocolos de fertilización in vitro . [42]
Se utilizan ciertos progestágenos para favorecer el embarazo , entre ellos la progesterona , el caproato de hidroxiprogesterona , la didrogesterona y el alilestrenol . Su uso es cuestionable para el tratamiento de la pérdida recurrente del embarazo y para la prevención del parto prematuro en mujeres embarazadas con antecedentes de al menos un parto prematuro espontáneo. [42]
Supresión de la pubertad
Los progestágenos se han utilizado para tratar la pubertad precoz tanto en niños como en niñas. También se han utilizado para retrasar la pubertad en jóvenes transgénero .
Desviación sexual
Ciertos progestágenos, como el acetato de ciproterona y el acetato de medroxiprogesterona , se utilizan como una forma de castración química para tratar la desviación sexual en los hombres, en particular en los delincuentes sexuales . Se utilizan específicamente para tratar las parafilias y la hipersexualidad . Actúan suprimiendo la producción de testosterona gonadal y, por lo tanto, los niveles de testosterona circulante. Esto da como resultado una disminución de la libido e interferencia con la función eréctil y la capacidad para alcanzar el orgasmo .
Afecciones de la piel y el cabello
Los progestágenos se utilizan para tratar afecciones de la piel y el cabello dependientes de los andrógenos en las mujeres, como la piel grasa , el acné , la seborrea , el hirsutismo , la caída del cabello del cuero cabelludo y la hidradenitis supurativa . Actúan suprimiendo los niveles de testosterona y, en el caso de los progestágenos antiandrogénicos, bloqueando directamente las acciones de los andrógenos.
Exceso de andrógenos
Los progestágenos se utilizan para tratar el hiperandrogenismo , como el que se produce por el síndrome de ovario poliquístico y la hiperplasia suprarrenal congénita , en las mujeres. Algunos ejemplos son el acetato de ciproterona y el acetato de clormadinona .
Estimulación del apetito
Ciertas progestinas se pueden utilizar en dosis muy altas para aumentar el apetito en condiciones como caquexia , anorexia y síndromes de desgaste . En general, se utilizan en combinación con ciertos otros medicamentos esteroides como la dexametasona . Sus efectos tardan varias semanas en hacerse evidentes, pero son relativamente duraderos en comparación con los de los corticosteroides . Además, se reconocen como los únicos medicamentos para aumentar la masa corporal magra . El acetato de megestrol es el fármaco principal de esta clase para el tratamiento de la caquexia, y también se utiliza acetato de medroxiprogesterona . [43] [44] El mecanismo de acción de los efectos relacionados con el apetito de estos dos medicamentos es desconocido y puede no estar relacionado con su actividad progestágena. Dosis muy altas de otros progestágenos, como el acetato de ciproterona , tienen una influencia mínima o nula en el apetito y el peso.
Contraindicaciones
Las contraindicaciones de los progestágenos pueden incluir cáncer de mama y antecedentes de tromboembolismo venoso, entre otros. [45] [ cita requerida ]
Efectos secundarios
Los progestágenos tienen relativamente pocos efectos secundarios en dosis típicas. [46] Los efectos secundarios de los progestágenos pueden incluir cansancio , disforia , depresión , cambios de humor , irregularidades menstruales , hipomenorrea , edema , sequedad vaginal , atrofia vaginal , dolores de cabeza , náuseas , sensibilidad en los senos , disminución de la libido . [1] [2] [46] Las progestinas con actividad androgénica, es decir, los derivados de la 19-nortestosterona, también pueden causar acné , hirsutismo , seborrea , profundización de la voz , cambios en la producción de proteínas del hígado (p. ej., disminución del colesterol HDL , globulina transportadora de hormonas sexuales ), aumento del apetito y aumento de peso , entre otros. [1] [46] Otros efectos secundarios de los progestágenos pueden incluir un mayor riesgo de cáncer de mama , enfermedad cardiovascular y coágulos de sangre , entre otros. [2] Algunos de los efectos secundarios de los progestágenos no se deben a su actividad progestágena sino más bien a actividades fuera del objetivo (p. ej., actividad androgénica , actividad glucocorticoide , actividad antimineralocorticoide ). [1] [47] En dosis altas, debido a sus efectos antigonadotrópicos , los progestágenos pueden causar niveles bajos de hormonas sexuales y efectos secundarios asociados como disminución de las características sexuales secundarias , disfunción sexual (p. ej., reducción del deseo sexual y disfunción eréctil ), infertilidad reversible , reducción de la densidad mineral ósea y un mayor riesgo de fracturas óseas , tanto en hombres como en mujeres premenopáusicas . [3]
| Resultado clínico | Efecto hipotético sobre el riesgo | Estrógeno y progestágeno ( EC)Información sobre herramientas sobre estrógenos conjugados0,625 mg/día por vía oral + MPAInformación sobre herramientas sobre acetato de medroxiprogesterona2,5 mg/día por vía oral) (n = 16 608, con útero, seguimiento de 5,2 a 5,6 años) | Estrógeno solo ( EC)Información sobre herramientas Estrógenos conjugados0,625 mg/día por vía oral) (n = 10 739, sin útero, seguimiento de 6,8 a 7,1 años) | ||||
|---|---|---|---|---|---|---|---|
| HORAInformación sobre herramientas Relación de riesgo | IC del 95%Intervalo de confianza de la información sobre herramientas | ArkansasInformación sobre herramientas Riesgo atribuible | HORAInformación sobre herramientas Relación de riesgo | IC del 95%Intervalo de confianza de la información sobre herramientas | ArkansasInformación sobre herramientas Riesgo atribuible | ||
| Enfermedad cardíaca coronaria | Disminuido | 1.24 | 1,00–1,54 | +6 / 10 000 PY | 0,95 | 0,79–1,15 | −3 / 10 000 PY |
| Ataque | Disminuido | 1.31 | 1,02–1,68 | +8 / 10 000 PY | 1.37 | 1,09–1,73 | +12 / 10 000 PY |
| Embolia pulmonar | Aumentó | 2.13 | 1,45–3,11 | +10 / 10 000 PY | 1.37 | 0,90–2,07 | +4 / 10 000 PY |
| Tromboembolia venosa | Aumentó | 2.06 | 1,57–2,70 | +18 / 10.000 PY | 1.32 | 0,99–1,75 | +8 / 10 000 PY |
| Cáncer de mama | Aumentó | 1.24 | 1,02–1,50 | +8 / 10 000 PY | 0,80 | 0,62–1,04 | −6 / 10 000 PY |
| Cáncer colorrectal | Disminuido | 0,56 | 0,38–0,81 | −7 / 10 000 PY | 1.08 | 0,75–1,55 | +1 / 10 000 PY |
| Cáncer de endometrio | – | 0,81 | 0,48–1,36 | −1 / 10 000 PY | – | – | – |
| Fracturas de cadera | Disminuido | 0,67 | 0,47–0,96 | −5 / 10 000 PY | 0,65 | 0,45–0,94 | −7 / 10 000 PY |
| Fracturas totales | Disminuido | 0,76 | 0,69–0,83 | −47 / 10 000 PY | 0,71 | 0,64–0,80 | −53 / 10 000 PY |
| Mortalidad total | Disminuido | 0,98 | 0,82–1,18 | −1 / 10 000 PY | 1.04 | 0,91–1,12 | +3 / 10 000 PY |
| Índice global | – | 1.15 | 1,03–1,28 | +19 / 10.000 PY | 1.01 | 1.09–1.12 | +2 / 10 000 PY |
| Diabetes | – | 0,79 | 0,67–0,93 | 0,88 | 0,77–1,01 | ||
| Enfermedad de la vesícula biliar | Aumentó | 1,59 | 1,28–1,97 | 1.67 | 1,35–2,06 | ||
| Incontinencia de esfuerzo | – | 1.87 | 1,61–2,18 | 2.15 | 1,77–2,82 | ||
| Incontinencia de urgencia | – | 1.15 | 0,99–1,34 | 1.32 | 1.10–1.58 | ||
| Enfermedad arterial periférica | – | 0,89 | 0,63–1,25 | 1.32 | 0,99–1,77 | ||
| Probable demencia | Disminuido | 2.05 | 1.21–3.48 | 1.49 | 0,83–2,66 | ||
| Abreviaturas: CEs = estrógenos conjugados . MPA = acetato de medroxiprogesterona . po = por vía oral . HR = razón de riesgo . AR = riesgo atribuible . PYs = personas–años . IC = intervalo de confianza . Notas: Los tamaños de muestra (n) incluyen a las receptoras de placebo , que fueron aproximadamente la mitad de las pacientes. El "índice global" se define para cada mujer como el tiempo hasta el diagnóstico más temprano de enfermedad cardíaca coronaria , accidente cerebrovascular , embolia pulmonar , cáncer de mama , cáncer colorrectal , cáncer de endometrio (solo grupo de estrógeno más progestágeno), fracturas de cadera y muerte por otras causas. Fuentes: Ver plantilla. | |||||||
Cambios de humor
Control de la natalidad
La evidencia disponible sobre el riesgo de cambios de humor y depresión con progestágenos en la anticoncepción hormonal es limitada. [48] [49] A partir de 2019, no hay evidencia consistente de efectos adversos sobre el estado de ánimo de la anticoncepción hormonal, incluyendo la anticoncepción con solo progestágeno y la anticoncepción combinada , en la población general. [50] [51] La mayoría de las mujeres que toman anticonceptivos combinados no experimentan influencia o un efecto beneficioso sobre el estado de ánimo. [48] [51] [49] Los efectos adversos sobre el estado de ánimo parecen ser poco frecuentes, ocurriendo solo en un pequeño porcentaje de mujeres. [48] [51] [49] Alrededor del 5 al 10% de las mujeres experimentan cambios de humor negativos con las píldoras anticonceptivas combinadas, y alrededor del 5% de las mujeres interrumpen las píldoras anticonceptivas debido a dichos cambios. [52] [48] Un estudio de aproximadamente 4000 mujeres encontró que los anticonceptivos a base de solo progestágeno con acetato de medroxiprogesterona de depósito tuvieron una incidencia de depresión del 1,5% y de interrupción del tratamiento debido a depresión del 0,5%. [51] [53] [54] Los efectos beneficiosos de los anticonceptivos hormonales, como la disminución del dolor y el sangrado menstrual , pueden influir positivamente en el estado de ánimo. [48]
Una revisión sistemática de 2018 de 26 estudios, incluidos 5 ensayos controlados aleatorios y 21 estudios observacionales , encontró que la evidencia general no mostró asociación entre la anticoncepción con progestágeno solo y la depresión. [51] Las progestinas evaluadas incluyeron acetato de medroxiprogesterona de depósito , implantes anticonceptivos y dispositivos intrauterinos que contienen levonorgestrel y píldoras anticonceptivas con progestágeno solo . [51] Los hallazgos de grandes estudios observacionales son mixtos debido a importantes factores de confusión , pero en general no muestran asociación entre la anticoncepción hormonal y la depresión. [50] [51] Los ensayos controlados aleatorios generalmente no encuentran influencias clínicamente significativas de la anticoncepción hormonal en el estado de ánimo. [50] [51] Las revisiones anteriores a 1980 informaron una alta incidencia de efectos adversos en el estado de ánimo con las píldoras anticonceptivas combinadas. [48] Sin embargo, las dosis de estrógenos y progestágenos en las píldoras anticonceptivas antes de 1980 eran considerablemente más altas que las utilizadas hoy, y estas dosis frecuentemente causaban efectos secundarios desagradables que pueden haber influido desfavorablemente en el estado de ánimo. [48] [55]
El estado de ánimo con píldoras anticonceptivas puede ser mejor con formulaciones monofásicas y continuas que con formulaciones trifásicas y cíclicas. [48] [52] Evidencia limitada e inconsistente apoya las diferencias en el estado de ánimo con el control de la natalidad hormonal utilizando diferentes dosis de etinilestradiol o diferentes vías de administración , como píldoras anticonceptivas versus anillos vaginales anticonceptivos y parches anticonceptivos . [48] [52] El control de la natalidad combinado con progestinas menos androgénicas o antiandrogénicas como desogestrel , gestodeno y drospirenona puede tener una influencia más favorable en el estado de ánimo que el control de la natalidad con progestinas más androgénicas como levonorgestrel . [48] [52] Sin embargo, también se ha informado que la suplementación de andrógenos con anticonceptivos hormonales mejora el estado de ánimo. [48]
Los anticonceptivos hormonales que suprimen la ovulación son eficaces en el tratamiento del trastorno disfórico premenstrual (TDPM). [50] [56] Las píldoras anticonceptivas combinadas que contienen drospirenona están aprobadas para el tratamiento del TDPM y pueden ser particularmente beneficiosas debido a la actividad antimineralocorticoide de la drospirenona. [50] [57] [58] Los estudios sobre la influencia de los anticonceptivos hormonales en el estado de ánimo en mujeres con trastornos del estado de ánimo existentes o síndrome de ovario poliquístico son limitados y mixtos. [50] [48] Las mujeres con trastornos del estado de ánimo subyacentes pueden tener más probabilidades de experimentar cambios de humor con los anticonceptivos hormonales. [48] [50] [59] Una revisión sistemática de 2016 encontró, basada en evidencia limitada de 6 estudios, que los anticonceptivos hormonales, incluidas las píldoras anticonceptivas combinadas, el acetato de medroxiprogesterona de depósito y los dispositivos intrauterinos que contienen levonorgestrel, no se asociaron con peores resultados en comparación con la falta de uso en mujeres con trastornos depresivos o bipolares . [60] Una revisión Cochrane de 2008 encontró una mayor probabilidad de depresión posparto en mujeres que recibieron enantato de noretisterona como una forma de anticonceptivo inyectable de progestágeno solo , y recomendó precaución en el uso de anticonceptivos de progestágeno solo en el período posparto . [61]
Los estudios sugieren un sesgo de negatividad en el reconocimiento de emociones y la reactividad con los anticonceptivos hormonales. [59] Algunos datos sugieren respuestas de recompensa atenuadas y una posible desregulación de la respuesta al estrés con los anticonceptivos hormonales en algunas mujeres. [59] [50]
Terapia hormonal
La terapia con estrógenos parece tener una influencia beneficiosa en el estado de ánimo en mujeres perimenopáusicas deprimidas y eutímicas . [62] [63] [64] Por el contrario, la investigación sobre la terapia combinada de estrógenos y progestágenos para los síntomas depresivos en mujeres menopáusicas es escasa y no concluyente. [62] [63] Algunos investigadores sostienen que los progestágenos tienen una influencia adversa en el estado de ánimo y reducen los beneficios de los estrógenos en el estado de ánimo, [65] [66] [2] mientras que otros investigadores sostienen que los progestágenos no tienen una influencia adversa en el estado de ánimo. [67] [68] La progesterona se diferencia de las progestinas en términos de efectos en el cerebro y podría tener diferentes efectos en el estado de ánimo en comparación. [2] [69] [1] La evidencia disponible, aunque limitada, sugiere que no hay influencia adversa de la progesterona en el estado de ánimo cuando se usa en la terapia hormonal menopáusica. [70]
Función sexual
En la mayoría de las mujeres, el deseo sexual no cambia o aumenta con las píldoras anticonceptivas combinadas. [71] Esto ocurre a pesar de un aumento en los niveles de globulina transportadora de hormonas sexuales (SHBG) y una disminución en los niveles de testosterona total y libre . [71] [72] Sin embargo, los hallazgos son contradictorios y se necesita más investigación. [73]
Coágulos de sangre
La tromboembolia venosa (TEV) consiste en trombosis venosa profunda (TVP) y embolia pulmonar (EP). [74] La TVP es un coágulo sanguíneo en una vena profunda , más comúnmente en las piernas , mientras que la EP ocurre cuando un coágulo se desprende y bloquea una arteria en los pulmones . [74] La TEV es un evento cardiovascular raro pero potencialmente fatal . [74] Los estrógenos y progestágenos pueden aumentar la coagulación modulando la síntesis de factores de coagulación . [1] [75] [76] [77] Como resultado, aumentan el riesgo de TEV, especialmente durante el embarazo cuando los niveles de estrógeno y progesterona son muy altos, así como durante el período posparto . [75] [76] [78] Los niveles fisiológicos de estrógeno y/o progesterona también pueden influir en el riesgo de TEV, y la menopausia tardía (≥55 años) se asocia con un mayor riesgo que la menopausia temprana (≤45 años). [79] [80]
Monoterapia con progestágeno
Los progestágenos cuando se usan solos en dosis clínicas típicas, por ejemplo en anticonceptivos que contienen solo progestágeno , no afectan la coagulación [81] [82] [83] [84] [75] [77] y generalmente no se asocian con un mayor riesgo de tromboembolia venosa (TEV). [85] [86] [87] [88] Una excepción es el acetato de medroxiprogesterona como anticonceptivo inyectable que contiene solo progestágeno , que se ha asociado con un aumento de 2 a 4 veces en el riesgo de TEV en relación con otros progestágenos y la falta de uso. [89] [90] [91] [92] [93 ] [94] [88] Se desconocen las razones de esto, pero las observaciones podrían ser un artefacto estadístico de la prescripción preferencial de acetato de medroxiprogesterona de depósito a mujeres con riesgo de TEV. [90] Alternativamente, el acetato de medroxiprogesterona puede ser una excepción entre los progestágenos en términos de influencia en el riesgo de TEV, [88] [92] [81] [94] posiblemente debido a su actividad glucocorticoide parcial . [1] [6] [81] A diferencia del acetato de medroxiprogesterona de depósito, no se ha observado un aumento en el riesgo de TEV con dosis moderadamente altas de la progestina relacionada acetato de clormadinona (10 mg/día durante 18-20 días/ciclo), aunque se basa en datos limitados. [94] [95]
La terapia con progestágenos en dosis muy altas, incluyendo acetato de medroxiprogesterona, acetato de megestrol y acetato de ciproterona , se ha asociado con la activación de la coagulación y un mayor riesgo de TEV dependiente de la dosis. [82] [87] [96] [97] [98] [99] En estudios con acetato de ciproterona en dosis altas específicamente, el aumento del riesgo de TEV ha oscilado entre 3 y 5 veces. [96] [98] [99] Se ha encontrado que la incidencia de TEV en estudios con terapia con progestágenos en dosis muy altas varía entre el 2 y el 8%. [82] [100] [101] Sin embargo, las poblaciones de pacientes relevantes, es decir, los individuos de edad avanzada con cáncer , ya están predispuestos a la TEV, y esto amplifica enormemente el riesgo. [82] [87] [102]
Terapia con estrógeno más progestágeno
A diferencia de los anticonceptivos con solo progestágeno, la adición de progestinas a la terapia oral con estrógenos , incluidas las píldoras anticonceptivas combinadas y la terapia hormonal menopáusica , se asocia con un mayor riesgo de TEV que con la terapia oral con estrógenos sola. [103] [104] [105] [106] [107] El riesgo de TEV aumenta aproximadamente el doble o menos con dichos regímenes en la terapia hormonal menopáusica y de 2 a 4 veces con píldoras anticonceptivas combinadas que contienen etinilestradiol , ambos en relación con la falta de uso. [103] [76] [106] [107] A diferencia de la terapia oral con estrógenos, el estradiol parenteral , como el estradiol transdérmico , no se asocia con un mayor riesgo de TEV. [103] [92] [106] Es probable que esto se deba a su falta de efecto de primer paso en el hígado . [1] [89] La investigación es mixta sobre si la adición de progestinas al estradiol transdérmico está asociada con un mayor riesgo de TEV, con algunos estudios que no encuentran un aumento en el riesgo y otros que encuentran un riesgo más alto. [103] [92] [106] A diferencia del caso del estradiol transdérmico, el riesgo de TEV no es menor con anillos vaginales anticonceptivos que contienen etinilestradiol y parches anticonceptivos en comparación con píldoras anticonceptivas combinadas con etinilestradiol. [76] [108] [81] Se cree que esto se debe a la resistencia del etinilestradiol al metabolismo hepático . [1] [109] [89] [81]
El tipo de progestina en los anticonceptivos combinados puede modular el riesgo de TEV. [104] [105] [94] Los estudios han encontrado que las píldoras anticonceptivas combinadas que contienen progestinas de nueva generación como desogestrel , gestodeno , norgestimato , drospirenona y acetato de ciproterona se asocian con un riesgo de TEV de 1,5 a 3 veces mayor que las píldoras anticonceptivas que contienen progestinas de primera generación como levonorgestrel y noretisterona . [104] [105] [107] [94] [110] [111] Sin embargo, aunque esto ha sido evidente en estudios de cohorte retrospectivos y de casos y controles anidados , no se ha observado un mayor riesgo de TEV en estudios de cohorte prospectivos y de casos y controles . [104] [105] [112] [113] [107] Este tipo de estudios observacionales tienen ciertas ventajas sobre los tipos de estudios antes mencionados, como una mejor capacidad para controlar factores de confusión como el sesgo de nuevos usuarios. [113] [81] Como tal, no está claro si el mayor riesgo de TEV con píldoras anticonceptivas de nueva generación es un hallazgo real o un artefacto estadístico. [113] Se ha descubierto que las progestinas androgénicas antagonizan hasta cierto punto el efecto de los estrógenos sobre la coagulación. [83] [84] [75] [114] [81] Las progestinas de primera generación son más androgénicas, mientras que las progestinas de nueva generación son débilmente androgénicas o antiandrogénicas, y esto podría explicar las diferencias observadas en el riesgo de TEV. [104] [115] [75] [114] El tipo de estrógeno también influye en el riesgo de TEV. [109] [116] [117] Las píldoras anticonceptivas que contienen valerato de estradiol se asocian con aproximadamente la mitad del riesgo de TEV que las píldoras anticonceptivas con etinilestradiol. [116] [117]
El tipo de progestágeno en la terapia hormonal menopáusica combinada también puede modular el riesgo de TEV. [118] [119] Los estrógenos orales más didrogesterona parecen tener un menor riesgo de TEV en relación con la inclusión de otras progestinas. [120] [121] [106] Los derivados de norpregnano como el acetato de nomegestrol y la promegestona se han asociado con un riesgo significativamente mayor de TEV que los derivados de pregnano como el acetato de medroxiprogesterona y la didrogesterona y los derivados de nortestosterona como la noretisterona y el levonorgestrel . [118] [119] Sin embargo, estos hallazgos pueden ser simplemente artefactos estadísticos. [119] A diferencia de las progestinas, la adición de progesterona oral a la terapia con estrógenos orales o transdérmicos no está asociada con un mayor riesgo de TEV. [92] [122] Sin embargo, la progesterona oral alcanza niveles muy bajos de progesterona y tiene efectos progestágenos relativamente débiles, lo que podría ser responsable de la ausencia de aumento del riesgo de TEV. [122] La progesterona parenteral, como la progesterona vaginal o inyectable , que puede alcanzar niveles de progesterona de fase lútea y efectos progestágenos asociados, no se ha caracterizado en términos de riesgo de TEV. [122]
Un metaanálisis de 2012 estimó que el riesgo absoluto de TEV es de 2 por 10 000 mujeres en caso de no uso, 8 por 10 000 mujeres en caso de píldoras anticonceptivas que contienen etinilestradiol y levonorgestrel, y de 10 a 15 por 10 000 mujeres en caso de píldoras anticonceptivas que contienen etinilestradiol y una progestina de nueva generación. [76] A modo de comparación, el riesgo absoluto de TEV se estima generalmente en 1 a 5 por 10 000 mujeres-año en caso de no uso, de 5 a 20 por 10 000 mujeres-año en caso de embarazo, y de 40 a 65 por 10 000 mujeres-año en el período posparto. [76] El riesgo de TEV con terapia con estrógenos y progestágenos es más alto al inicio del tratamiento, en particular durante el primer año, y disminuye con el tiempo. [89] [123] La edad avanzada , el mayor peso corporal , la menor actividad física y el tabaquismo se asocian con un mayor riesgo de TEV con la terapia oral con estrógeno y progestágeno. [89] [122] [123] [124] Las mujeres con trombofilia tienen un riesgo drásticamente mayor de TEV con terapia con estrógeno y progestágeno que las mujeres sin trombofilia. [76] [108] Dependiendo de la afección, el riesgo de TEV puede aumentar hasta 50 veces en estas mujeres en relación con la falta de uso. [76] [108]
Los estrógenos inducen la producción de globulina transportadora de hormonas sexuales (SHBG) en el hígado. [1] [81] Como tal, los niveles de SHBG indican la exposición estrogénica hepática y pueden ser un marcador sustituto confiable para la coagulación y el riesgo de TEV con la terapia con estrógenos. [125] [126] [127] Las píldoras anticonceptivas combinadas que contienen diferentes progestinas dan como resultado niveles de SHBG que aumentan de 1,5 a 2 veces con levonorgestrel, de 2,5 a 4 veces con desogestrel y gestodeno, de 3,5 a 4 veces con drospirenona y dienogest , y de 4 a 5 veces con acetato de ciproterona. [125] Los niveles de SHBG difieren según la progestina porque las progestinas androgénicas se oponen al efecto del etinilestradiol en la producción hepática de SHBG como con sus efectos procoagulantes. [1] [81] También se ha descubierto que los anillos vaginales anticonceptivos y los parches anticonceptivos aumentan los niveles de SHBG en 2,5 y 3,5 veces, respectivamente. [125] [81] Las píldoras anticonceptivas que contienen altas dosis de etinilestradiol (>50 μg) pueden aumentar los niveles de SHBG de 5 a 10 veces, lo que es similar al aumento que ocurre durante el embarazo. [128] Por el contrario, los aumentos en los niveles de SHBG son mucho menores con estradiol, especialmente cuando se usa por vía parenteral. [129] [130] [131] [132] [133] Se ha descubierto que las píldoras anticonceptivas combinadas que contienen estradiol , como el valerato de estradiol/dienogest y el acetato de estradiol/nomegestrol , y la terapia con fosfato de poliestradiol parenteral en dosis altas, aumentan los niveles de SHBG aproximadamente 1,5 veces. [81] [134] [132] [131]
La terapia hormonal con etinilestradiol en dosis altas y acetato de ciproterona en mujeres transgénero se ha asociado con un riesgo de TEV de 20 a 45 veces mayor en comparación con la falta de uso. [102] [123] La incidencia absoluta fue de alrededor del 6%. [102] [123] Por el contrario, el riesgo de TEV en mujeres transgénero es mucho menor con estradiol oral o transdérmico más acetato de ciproterona en dosis altas. [102] [123] Se cree que el etinilestradiol ha sido el principal responsable del riesgo de TEV, pero el acetato de ciproterona también puede haber contribuido. [102] El etinilestradiol ya no se utiliza en la terapia hormonal transgénero, [135] [136] [137] y se han reducido las dosis de acetato de ciproterona. [138] [139]
| Tipo | Ruta | Medicamentos | Razón de probabilidades ( IC del 95 %)Intervalo de confianza de la información sobre herramientas) |
|---|---|---|---|
| Terapia hormonal para la menopausia | Oral | Estradiol solo ≤1 mg/día >1 mg/día | 1,27 (1,16–1,39)* 1,22 (1,09–1,37)* 1,35 (1,18–1,55)* |
| Estrógenos conjugados solos ≤0,625 mg/día >0,625 mg/día | 1,49 (1,39–1,60)* 1,40 (1,28–1,53)* 1,71 (1,51–1,93)* | ||
| Acetato de estradiol/medroxiprogesterona | 1,44 (1,09–1,89)* | ||
| Estradiol/didrogesterona ≤1 mg/día E2 >1 mg/día E2 | 1,18 (0,98–1,42) 1,12 (0,90–1,40) 1,34 (0,94–1,90) | ||
| Estradiol/noretisterona ≤1 mg/día E2 >1 mg/día E2 | 1,68 (1,57–1,80)* 1,38 (1,23–1,56)* 1,84 (1,69–2,00)* | ||
| Estradiol/norgestrel o estradiol/drospirenona | 1,42 (1,00–2,03) | ||
| Estrógenos conjugados/acetato de medroxiprogesterona | 2,10 (1,92–2,31)* | ||
| Estrógenos conjugados/norgestrel ≤0,625 mg/día de CEE >0,625 mg/día de CEE | 1,73 (1,57–1,91)* 1,53 (1,36–1,72)* 2,38 (1,99–2,85)* | ||
| Tibolona sola | 1,02 (0,90–1,15) | ||
| Raloxifeno solo | 1,49 (1,24–1,79)* | ||
| Transdérmico | Estradiol solo ≤50 μg/día >50 μg/día | 0,96 (0,88–1,04) 0,94 (0,85–1,03) 1,05 (0,88–1,24) | |
| Estradiol /progestágeno | 0,88 (0,73–1,01) | ||
| Vaginal | Estradiol solo | 0,84 (0,73–0,97) | |
| Estrógenos conjugados solos | 1,04 (0,76–1,43) | ||
| Anticoncepción combinada | Oral | Etinilestradiol/noretisterona | 2,56 (2,15–3,06)* |
| Etinilestradiol/levonorgestrel | 2,38 (2,18–2,59)* | ||
| Etinilestradiol/norgestimato | 2,53 (2,17–2,96)* | ||
| Etinilestradiol/desogestrel | 4,28 (3,66–5,01)* | ||
| Etinilestradiol/gestodeno | 3,64 (3,00–4,43)* | ||
| Etinilestradiol/drospirenona | 4,12 (3,43–4,96)* | ||
| Acetato de etinilestradiol/ciproterona | 4,27 (3,57–5,11)* | ||
| Notas: (1) Estudios de casos y controles anidados (2015, 2019) basados en datos de las bases de datos QResearch y Clinical Practice Research Datalink (CPRD). (2) No se incluyó la progesterona bioidéntica , pero se sabe que no se asocia con ningún riesgo adicional en relación con el estrógeno solo. Notas al pie: * = Estadísticamente significativo ( p < 0,01). Fuentes : Ver plantilla. | |||
Salud cardiovascular
Los progestágenos pueden influir en el riesgo de enfermedad cardiovascular en mujeres. [118] En la Iniciativa de Salud de la Mujer (WHI), el riesgo de enfermedad coronaria fue mayor con la combinación de estrógeno más una progestina (específicamente acetato de medroxiprogesterona ) que con estrógeno solo. [140] [141] [142] Sin embargo, los progestágenos tienen actividades variables y pueden diferir en términos de riesgo cardiovascular. [118] [143] [144] [145] [146] [147] Una revisión Cochrane de 2015 proporcionó evidencia sólida de que el tratamiento de mujeres posmenopáusicas con terapia hormonal para enfermedad cardiovascular tuvo poco o ningún efecto y aumentó el riesgo de accidente cerebrovascular y eventos tromboembólicos venosos . [148] Se cree que las progestinas androgénicas como el acetato de medroxiprogesterona y la noretisterona pueden antagonizar los efectos beneficiosos de los estrógenos sobre los biomarcadores de la salud cardiovascular (p. ej., cambios favorables en el perfil lipídico ). [118] [149] Sin embargo, estos hallazgos son mixtos y controvertidos. [149] Se han revisado y resumido las diferencias de los progestágenos en la salud y el riesgo cardiovascular: [118]
- "Desafortunadamente, hay pocos estudios clínicos a largo plazo que comparen los diferentes progestágenos utilizados en [la terapia hormonal] con respecto a los resultados cardiovasculares. Sin embargo, se han examinado algunos aspectos del riesgo cardiovascular potencial, a saber, los efectos sobre los lípidos, la función vascular/presión arterial, la inflamación, la trombosis y el metabolismo de los carbohidratos. [...] Aunque las progestinas tienen diferentes efectos sobre los aspectos del riesgo cardiovascular, en general, las más similares a la progesterona se han asociado con un impacto menor que las progestinas más androgénicas sobre los efectos beneficiosos de la terapia concomitante con estrógenos. Sin embargo, el número limitado de estudios clínicos a largo plazo dificulta la extrapolación de los efectos a corto plazo sobre varios marcadores de riesgo cardiovascular a la morbilidad cardiovascular a largo plazo". [118]
La vía de administración también podría influir en los efectos de los progestágenos sobre la salud cardiovascular, pero se necesita más investigación al respecto. [150]
Cáncer de mama
El estrógeno solo, el progestágeno solo y la terapia combinada de estrógeno y progestágeno están todos asociados con mayores riesgos de cáncer de mama cuando se utilizan en la terapia hormonal menopáusica para mujeres peri y posmenopáusicas en relación con la falta de uso. [151] [152] [153] Estos riesgos son mayores para la terapia combinada de estrógeno y progestágeno que con estrógeno solo o progestágeno solo. [151] [153] Además del riesgo de cáncer de mama, el estrógeno solo y la terapia de estrógeno más progestágeno están asociados con una mayor mortalidad por cáncer de mama . [154] Con 20 años de uso, la incidencia de cáncer de mama es aproximadamente 1,5 veces mayor con estrógeno solo y aproximadamente 2,5 veces mayor con la terapia de estrógeno más progestágeno en relación con la falta de uso. [151] El aumento del riesgo de cáncer de mama con la terapia de estrógeno y progestágeno demostró ser causal con estrógenos conjugados más acetato de medroxiprogesterona en los ensayos controlados aleatorizados de la Iniciativa de Salud de la Mujer . [122] [155]
El riesgo de cáncer de mama con la terapia combinada de estrógeno y progestágeno puede diferir dependiendo del progestágeno utilizado. [152] [151] [118] [156] Las progestinas, incluyendo acetato de clormadinona , acetato de ciproterona , medrogestona , acetato de medroxiprogesterona , acetato de nomegestrol , acetato de noretisterona , promegestona y tibolona , se han asociado con un riesgo similarmente mayor de cáncer de mama. [156] [152] [151] Algunas investigaciones han encontrado que la progesterona oral y la didrogesterona con uso a corto plazo (<5 años) pueden estar asociadas con un menor riesgo de cáncer de mama en relación con otras progestinas. [152] [ 151] [118] [156] Sin embargo, a largo plazo (>5 años), la progesterona oral y la didrogesterona se han asociado con un riesgo significativamente mayor de cáncer de mama de manera similar a otros progestágenos. [151] [157] El menor riesgo de cáncer de mama con progesterona oral que con otros progestágenos puede estar relacionado con los niveles muy bajos de progesterona y los efectos progestágenos relativamente débiles que produce. [158] [122] [6]
El riesgo de cáncer de mama con terapia de estrógeno y progestágeno en mujeres peri y posmenopáusicas depende de la duración del tratamiento, y más de 5 años de uso se asocia con un riesgo significativamente mayor que menos de cinco años de uso. [151] [152] Además, la terapia continua de estrógeno y progestágeno se asocia con un mayor riesgo de cáncer de mama que el uso cíclico. [151] [152]
Un estudio observacional a nivel nacional encontró que la terapia hormonal transfemenina con estrógeno más acetato de ciproterona en dosis altas se asoció con un riesgo 46 veces mayor de cáncer de mama en mujeres transgénero en relación con la incidencia esperada para hombres cisgénero . [159] [160] [161] [162] Sin embargo, el riesgo de cáncer de mama todavía fue menor que en mujeres cisgénero . [159] [160] [161] [162] Se desconoce en qué medida el aumento del riesgo de cáncer de mama se relacionó con el estrógeno versus el acetato de ciproterona. [159] [160] [161] [162]
| Terapia | <5 años | 5–14 años | 15+ años | |||
|---|---|---|---|---|---|---|
| Casos | RRInformación sobre herramientas Riesgo relativo ajustado( IC del 95%)Intervalo de confianza de la información sobre herramientas) | Casos | RRInformación sobre herramientas Riesgo relativo ajustado( IC del 95%)Intervalo de confianza de la información sobre herramientas) | Casos | RRInformación sobre herramientas Riesgo relativo ajustado( IC del 95%)Intervalo de confianza de la información sobre herramientas) | |
| Estrógeno solo | 1259 | 1.18 (1.10–1.26) | 4869 | 1,33 (1,28–1,37) | 2183 | 1,58 (1,51–1,67) |
| Por estrógeno | ||||||
| Estrógenos conjugados | 481 | 1,22 (1,09–1,35) | 1910 | 1,32 (1,25–1,39) | 1179 | 1,68 (1,57–1,80) |
| Estradiol | 346 | 1,20 (1,05–1,36) | 1580 | 1,38 (1,30–1,46) | 435 | 1,78 (1,58–1,99) |
| Estropipato (sulfato de estrona) | 9 | 1,45 (0,67–3,15) | 50 | 1,09 (0,79–1,51) | 28 | 1,53 (1,01–2,33) |
| Estriol | 15 | 1,21 (0,68–2,14) | 44 | 1,24 (0,89–1,73) | 9 | 1,41 (0,67–2,93) |
| Otros estrógenos | 15 | 0,98 (0,46–2,09) | 21 | 0,98 (0,58–1,66) | 5 | 0,77 (0,27–2,21) |
| Por ruta | ||||||
| Estrógenos orales | – | – | 3633 | 1,33 (1,27–1,38) | – | – |
| Estrógenos transdérmicos | – | – | 919 | 1,35 (1,25–1,46) | – | – |
| Estrógenos vaginales | – | – | 437 | 1,09 (0,97–1,23) | – | – |
| Estrógeno y progestágeno | 2419 | 1,58 (1,51–1,67) | 8319 | 2.08 (2.02–2.15) | 1424 | 2,51 (2,34–2,68) |
| Por progestágeno | ||||||
| (Levo)norgestrel | 343 | 1,70 (1,49–1,94) | 1735 | 2.12 (1.99–2.25) | 219 | 2,69 (2,27–3,18) |
| Acetato de noretisterona | 650 | 1,61 (1,46–1,77) | 2642 | 2.20 (2.09–2.32) | 420 | 2,97 (2,60–3,39) |
| Acetato de medroxiprogesterona | 714 | 1,64 (1,50–1,79) | 2012 | 2,07 (1,96–2,19) | 411 | 2,71 (2,39–3,07) |
| didrogesterona | 65 | 1,21 (0,90–1,61) | 162 | 1,41 (1,17–1,71) | 26 | 2,23 (1,32–3,76) |
| Progesterona | 11 | 0,91 (0,47–1,78) | 38 | 2,05 (1,38–3,06) | 1 | – |
| Promegstone | 12 | 1,68 (0,85–3,31) | 19 | 2,06 (1,19–3,56) | 0 | – |
| Acetato de nomegestrol | 8 | 1,60 (0,70–3,64) | 14 | 1,38 (0,75–2,53) | 0 | – |
| Otros progestágenos | 12 | 1,70 (0,86–3,38) | 19 | 1,79 (1,05–3,05) | 0 | – |
| Por frecuencia de progestágeno | ||||||
| Continuo | – | – | 3948 | 2.30 (2.21–2.40) | – | – |
| Intermitente | – | – | 3467 | 1,93 (1,84–2,01) | – | – |
| Progestágeno solo | 98 | 1,37 (1,08–1,74) | 107 | 1,39 (1,11–1,75) | 30 | 2.10 (1.35–3.27) |
| Por progestágeno | ||||||
| Acetato de medroxiprogesterona | 28 | 1,68 (1,06–2,66) | 18 | 1,16 (0,68–1,98) | 7 | 3.42 (1.26–9.30) |
| Acetato de noretisterona | 13 | 1,58 (0,77–3,24) | 24 | 1,55 (0,88–2,74) | 6 | 3,33 (0,81–13,8) |
| didrogesterona | 3 | 2,30 (0,49–10,9) | 11 | 3,31 (1,39–7,84) | 0 | – |
| Otros progestágenos | 8 | 2,83 (1,04–7,68) | 5 | 1,47 (0,47–4,56) | 1 | – |
| Misceláneas | ||||||
| Tibolona | – | – | 680 | 1,57 (1,43–1,72) | – | – |
| Notas: Metaanálisis de la evidencia epidemiológica mundial sobre la terapia hormonal menopáusica y el riesgo de cáncer de mama realizado por el Grupo Colaborativo sobre Factores Hormonales en el Cáncer de Mama (CGHFBC). Riesgos relativos totalmente ajustados para usuarias actuales y no usuarias de terapia hormonal menopáusica. Fuente : Ver plantilla. | ||||||
| Estudiar | Terapia | Cociente de riesgo ( IC del 95%)Intervalo de confianza de la información sobre herramientas) |
|---|---|---|
| E3N-EPIC: Fournier y otros (2005) | Estrógeno solo | 1,1 (0,8–1,6) |
| Estrógeno más progesterona Estrógeno transdérmico Estrógeno oral | 0,9 (0,7–1,2) 0,9 (0,7–1,2) Sin eventos | |
| Estrógeno más progestina Estrógeno transdérmico Estrógeno oral | 1,4 (1,2–1,7) 1,4 (1,2–1,7) 1,5 (1,1–1,9) | |
| E3N-EPIC: Fournier y otros (2008) | Estrógeno oral solo | 1,32 (0,76–2,29) |
| Estrógeno oral más progestágeno Progesterona Didrogesterona Medrogestona Acetato de clormadinona Acetato de ciproterona Promegstone Acetato de nomegestrol Acetato de noretisterona Acetato de medroxiprogesterona | No analizado a 0,77 (0,36–1,62) 2,74 (1,42–5,29) 2,02 (1,00–4,06) 2,57 (1,81–3,65) 1,62 (0,94–2,82) 1,10 (0,55–2,21) 2,11 (1,56–2,86) 1,48 (1,02–2,16) | |
| Estrógeno transdérmico solo | 1,28 (0,98–1,69) | |
| Estrógeno más progestágeno transdérmico Progesterona Didrogesterona Medrogestona Acetato de clormadinona Acetato de ciproterona Promegstone Acetato de nomegestrol Acetato de noretisterona Acetato de medroxiprogesterona | 1,08 (0,89–1,31) 1,18 (0,95–1,48) 2,03 (1,39–2,97) 1,48 (1,05–2,09) No analizado a 1,52 (1,19–1,96) 1,60 (1,28–2,01) No analizado a No analizado a | |
| E3N-EPIC: Fournier y otros (2014) | Estrógeno solo | 1,17 (0,99–1,38) |
| Estrógeno más progesterona o didrogesterona | 1.22 (1.11–1.35) | |
| Estrógeno más progestina | 1,87 (1,71–2,04) | |
| CECILE: Cordina-Duverger et al. (2013) | Estrógeno solo | 1,19 (0,69–2,04) |
| Estrógeno más progestágeno Progesterona Progestinas Derivados de la progesterona Derivados de la testosterona | 1,33 (0,92–1,92) 0,80 (0,44–1,43) 1,72 (1,11–2,65) 1,57 (0,99–2,49) 3,35 (1,07–10,4) | |
| Notas a pie de página: a = No analizado, menos de 5 casos. Fuentes : Ver plantilla. | ||
| Estudiar | Terapia | Cociente de riesgo ( IC del 95%)Intervalo de confianza de la información sobre herramientas) |
|---|---|---|
| E3N-EPIC: Fournier y otros (2005) a | Estrógeno transdérmico más progesterona <2 años 2–4 años ≥4 años | 0,9 (0,6–1,4) 0,7 (0,4–1,2) 1,2 (0,7–2,0) |
| Estrógeno transdérmico más progestina <2 años 2–4 años ≥4 años | 1,6 (1,3–2,0) 1,4 (1,0–1,8) 1,2 (0,8–1,7) | |
| Estrógeno oral más progestina <2 años 2–4 años ≥4 años | 1,2 (0,9–1,8) 1,6 (1,1–2,3) 1,9 (1,2–3,2) | |
| E3N-EPIC: Fournier y otros (2008) | Estrógeno más progesterona <2 años 2–4 años 4–6 años ≥6 años | 0,71 (0,44–1,14) 0,95 (0,67–1,36) 1,26 (0,87–1,82) 1,22 (0,89–1,67) |
| Estrógeno más didrogesterona <2 años 2–4 años 4–6 años ≥6 años | 0,84 (0,51–1,38) 1,16 (0,79–1,71) 1,28 (0,83–1,99) 1,32 (0,93–1,86) | |
| Estrógeno más otros progestágenos <2 años 2–4 años 4–6 años ≥6 años | 1,36 (1,07–1,72) 1,59 (1,30–1,94) 1,79 (1,44–2,23) 1,95 (1,62–2,35) | |
| E3N-EPIC: Fournier y otros (2014) | Estrógenos más progesterona o didrogesterona <5 años ≥5 años | 1,13 (0,99–1,29) 1,31 (1,15–1,48) |
| Estrógeno más otros progestágenos <5 años ≥5 años | 1,70 (1,50–1,91) 2,02 (1,81–2,26) | |
| Notas al pie: a = No se analizó la terapia oral con estrógenos más progesterona porque hubo un bajo número de mujeres que utilizaron esta terapia. Fuentes : Ver plantilla. | ||
Sobredosis
Los progestágenos son relativamente seguros en caso de sobredosis aguda . [ cita requerida ]
Interacciones
Los inhibidores e inductores de las enzimas del citocromo P450 y otras enzimas como la 5α-reductasa pueden interactuar con los progestágenos. [ cita requerida ]
Farmacología
Farmacodinamia
Los progestágenos actúan uniéndose a los receptores de progesterona (PR) y activándolos, incluidos PR-A , PR-B y PR-C . [1] [163] [164] Los principales tejidos afectados por los progestágenos incluyen el útero , el cuello uterino , la vagina , los senos y el cerebro . [1] Al activar los PR en el hipotálamo y la glándula pituitaria , los progestágenos suprimen la secreción de gonadotropinas y, por lo tanto, funcionan como antigonadotropinas en dosis suficientemente altas. [1] La progesterona interactúa con los receptores de progesterona de membrana , pero la interacción de las progestinas con estos receptores es menos clara. [165] [166] Además de su actividad progestágena, muchos progestágenos tienen actividades fuera del objetivo, como la actividad androgénica , antiandrogénica , estrogénica , glucocorticoide y antimineralocorticoide . [1] [2] [47]
Los progestágenos median sus efectos anticonceptivos en las mujeres tanto inhibiendo la ovulación (a través de sus efectos antigonadotrópicos) como espesando el moco cervical , impidiendo así la posibilidad de fertilización del óvulo por el esperma . [4] [5] Los progestágenos tienen efectos antiestrogénicos funcionales en varios tejidos como el endometrio a través de la activación del PR, y esto subyace a su uso en la terapia hormonal menopáusica (para prevenir la hiperplasia endometrial inducida por estrógenos sin oposición y el cáncer de endometrio ). [1] Los PR son inducidos en los senos por los estrógenos y, por esta razón, se supone que los progestágenos no pueden mediar los cambios mamarios en ausencia de estrógenos. [167] Las actividades fuera del objetivo de los progestágenos pueden contribuir tanto a sus efectos beneficiosos como a sus efectos adversos. [1] [2] [58]
| Progestágeno | Clase | Actividades fuera del objetivo | Afinidades de unión relativas (%) | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ES | UNDescripción emergente Androgénica | Automóvil club británicoInformación sobre herramientas antiandrogénica | GCInformación sobre herramientas Glucocorticoide | SOYDescripción de herramienta Antimineralocorticoide | Relaciones públicasInformación sobre herramientas Receptor de progesterona | ArkansasReceptor de andrógenos | ESReceptor de estrógeno | GRAMOInformación sobre herramientas Receptor de glucocorticoides | SEÑORInformación sobre herramientas Receptor de mineralocorticoides | SHBGInformación sobre herramientas Globulina transportadora de hormonas sexuales | CBGGlobulina transportadora de corticosteroides | |||
| Alilestrenol a | Estrano | – | ± | – | – | – | 1 | 0 | 0 | 0 | ? | 0 | ? | |
| Acetato de clormadinona | Embarazada | – | – | + | + | – | 67 | 5 | 0 | 8 | 0 | 0 | 0 | |
| Acetato de ciproterona | Embarazada | – | – | ++ | + | – | 90 | 6 | 0 | 6 | 8 | 0 | 0 | |
| Demegestona | Norpregnano | – | – | – | – | – | 115 | 1 | 0 | 5 | 1–2 | ? | ? | |
| Desogestrel a | Gonane | – | + | – | ± | – | 1 | 0 | 0 | 0 | 0 | 0 | 0 | |
| Dienogest | Gonane | – | – | + | – | – | 5 | 10 | 0 | 1 | 0 | 0 | 0 | |
| Drospirenona | Espirolactona | – | – | + | – | + | 35 | 65 | 0 | 6 | 230 | 0 | 0 | |
| La didrogesterona es una | Embarazada | – | – | – | – | ± | 75 | 0 | ? | ? | ? | ? | ? | |
| Etisterona | Androstano | – | + | – | – | – | 18 | 0 | 0 | 0 | 0 | ? | ? | |
| Etonogestrel | Gonane | – | + | – | ± | – | 150 | 20 | 0 | 14 | 0 | 15 | 0 | |
| Etinodiol a,b | Estrano | + | + | – | – | – | 1 | 0 | 11–18 | 0 | ? | ? | ? | |
| Diacetato de etinodiol a | Estrano | + | + | – | – | – | 1 | 0 | 0 | 0 | 0 | ? | ? | |
| Gestodeno | Gonane | – | + | – | + | + | 90–432 | 85 | 0 | 27–38 | 97–290 | 40 | 0 | |
| Caproato de gestonorona | Embarazada | – | – | – | – | – | ? | ? | ? | ? | ? | ? | ? | |
| Caproato de hidroxiprogesterona | Embarazada | – | – | – | – | ± | ? | ? | ? | ? | ? | ? | ? | |
| Levonorgestrel | Gonane | – | + | – | – | – | 150–162 | 45 | 0 | 1–8 | 17–75 | 50 | 0 | |
| Linestrenol a | Estrano | + | + | – | – | – | 1 | 1 | 3 | 0 | 0 | ? | ? | |
| Medrogestona | Embarazada | – | – | ± | – | – | ? | ? | ? | ? | ? | ? | ? | |
| Acetato de medroxiprogesterona | Embarazada | – | ± | – | + | – | 115–149 | 5 | 0 | 29–58 | 3–160 | 0 | 0 | |
| Acetato de megestrol | Embarazada | – | ± | + | + | – | 65 | 5 | 0 | 30 | 0 | 0 | 0 | |
| Acetato de nomegestrol | Norpregnano | – | – | + | – | – | 125 | 42 | 0 | 6 | 0 | 0 | 0 | |
| Norelgestromina | Gonane | – | ± | – | – | – | 10 | 0 | ? | ? | ? | 0 | ? | |
| Noretisterona | Estrano | + | + | – | – | – | 67–75 | 15 | 0 | 0–1 | 0–3 | 16 | 0 | |
| Acetato de noretisterona a | Estrano | + | + | – | – | – | 20 | 5 | 1 | 0 | 0 | ? | ? | |
| Enantato de noretisterona A | Estrano | + | + | – | – | – | ? | ? | ? | ? | ? | ? | ? | |
| Noretinodrel a | Estrano | + | ± | – | – | – | 6 | 0 | 2 | 0 | 0 | 0 | 0 | |
| Norgestimate a | Gonane | – | + | – | – | – | 15 | 0 | 0 | 1 | 0 | 0 | 0 | |
| Progesterona | Embarazada | – | – | ± | + | + | 50 | 0 | 0 | 10 | 100 | 0 | 36 | |
| Promegstone a | Norpregnano | – | – | – | + | – | 100 | 0 | 0 | 5 | 53 | 0 | 0 | |
| Acetato de segesterona | Norpregnano | – | – | – | – | – | 136 | 0 | 0 | 38 | ? | 0 | ? | |
| Tibolona a | Estrano | + | ++ | – | – | – | 6 | 6 | 1 | ? | ? | ? | ||
| Δ 4 -Tibolona b | Estrano | – | ++ | – | – | – | 90 | 35 | 1 | 0 | 2 | 1 | 0 | |
| Trimegestona | Norpregnano | – | – | ± | – | ± | 294–330 | 1 | 0 | 9–13 | 42–120 | ? | ? | |
| Notas al pie: a = profármaco . b = metabolito (no comercializado). Clase: Pregnano = derivado de la progesterona . Norpregnano = derivado de la 19-norprogesterona . Androstano = derivado de la testosterona . Estrano = derivado de la 19-nortestosterona . Gonano = 13β-etilgonano = derivado de la 18-metil-19-nortestosterona . Espirolactona = derivado de la espirolactona . Magnitud: ++ = alta. + = moderada. ± = baja. – = ninguna. Actividad: ES = estrogénica . AN = androgénica . AA = antiandrogénica . GC = glucocorticoide . AM = antimineralocorticoide . Unión: PR Información sobre herramientas Receptor de progesterona: Promegestona = 100 % ARReceptor de andrógenos: Metribolona = 100%. ERReceptor de estrógeno con información sobre herramientas: Estradiol = 100%. GRInformación sobre herramientas Receptor de glucocorticoides: Dexametasona = 100%. MRInformación sobre herramientas Receptor de mineralocorticoides: Aldosterona = 100%. SHBGInformación sobre herramientas Globulina transportadora de hormonas sexuales: DHT = 100 % CBGGlobulina transportadora de corticosteroides: Cortisol = 100%. Fuentes: Ver plantilla. | ||||||||||||||
| Compuesto | Dosis para usos específicos (mg/día) [a] | |||||||
|---|---|---|---|---|---|---|---|---|
| Identificador único | TFD | Equipo multidisciplinario | Programa de prevención y control de la bbc | Desarrollo del niño en edad preescolar | ||||
| Ciclo | A diario | |||||||
| Alilestrenol | 25 | 150–300 | - | 30 | – | - | ||
| Bromocetoprogesterona [b] | - | - | 100–160 | - | – | - | ||
| Acetato de clormadinona | 1,5–4,0 | 20–30 | 3–10 | 1.0–4.0 | 2.0 | 5–10 | ||
| Acetato de ciproterona | 1.0 | 20–30 | 1.0–3.0 | 1.0–4.0 | 2.0 | 1.0 | ||
| Desogestrel | 0,06 | 0,4–2,5 | 0,15 | 0,25 | 0,15 | 0,15 | ||
| Dienogest | 1.0 | 6.0–6.3 | - | - | 2.0–3.0 | 2.0 | ||
| Drospirenona | 2.0 | 40–80 | - | - | 3.0 | 2.0 | ||
| didrogesterona | >30 | 140–200 | 10–20 | 20 | – | 10 | ||
| Etisterona | - | 200–700 | 50–250 | - | – | - | ||
| Diacetato de etinodiol | 2.0 | 10–15 | - | 1.0 | 1.0–20 | - | ||
| Gestodeno | 0,03 | 2.0–3.0 | - | - | 0,06–0,075 | 0,20 | ||
| Acetato de hidroxiprogestina | - | - | 70–125 | - | 100 | - | ||
| Caproato de hidroxiprogestina | - | 700–1400 | 70 | - | – | - | ||
| Levonorgestrel | 0,05 | 2,5–6,0 | 0,15–0,25 | 0,5 | 0,1–0,15 | 0,075 | ||
| Linestrenol | 2.0 | 35–150 | 5.0 | 10 | - | - | ||
| Medrogestona | 10 | 50–100 | 10 | 15 | – | 10 | ||
| Acetato de medroxiprogestina | 10 | 40–120 | 2,5–10 | 20–30 | 5–10 | 5.0 | ||
| Acetato de megestrol | >5 [c] | 30–70 | - | 5–10 | 1.0–5.0 | 5.0 | ||
| Acetato de nomegestrol | 1,25–5,0 | 100 | 5.0 | - | 2.5 | 3,75–5,0 | ||
| Noretandrolona [b] | - | - | 10 | - | – | - | ||
| Noretisterona | 0,4–0,5 | 100–150 | 5–10 | 10–15 | 0,5 | 0,7–1,0 | ||
| Acetato de noretisterona | 0,5 | 30–60 | 2,5–5,0 | 7.5 | 0.6 | 1.0 | ||
| Acetato de noretista (micra). | - | 12–14 | - | - | – | - | ||
| Noretinodrel | 4.0 | 150–200 | - | 14 | 2,5–10 | - | ||
| Norgestimato | 0,2 | 2.0–10 | - | - | 0,25 | 0,09 | ||
| Norgestrel | 0,1 | 12 | - | 0,5–2,0 | - | - | ||
| Normetandrona | - | 150 | 10 | - | – | - | ||
| Progesterona (no micronizada) | >300 [día] | - | - | - | - | - | ||
| Progesterona (micronizada) | - | 4200 | 200–300 | 1000 | – | 200 | ||
| Promegstone | 0,5 | 10 | 0,5 | - | – | 0,5 | ||
| Tibolona | 2.5 | - | - | - | – | - | ||
| Piedra de trengestone | - | 50–70 | - | - | – | - | ||
| Trimegestona | 0,5 | - | 0,25–0,5 | - | – | 0,0625–0,5 | ||
Notas y fuentes
| ||||||||
| Compuesto | Forma | Dosis para usos específicos (mg) [c] | Muerto al llegar [d] | |||
|---|---|---|---|---|---|---|
| TFD [y] | POICD [f] | CICD [g] | ||||
| Acetofenida de algestona | Solución de aceite. | - | – | 75–150 | 14–32 días | |
| Caproato de gestonorona | Solución de aceite. | 25–50 | – | – | 8–13 días | |
| Acetato de hidroxiprogestina [h] | Susp. acuosa | 350 | – | – | 9–16 días | |
| Caproato de hidroxiprogestina | Solución de aceite. | 250–500 [i] | – | 250–500 | 5–21 días | |
| Acetato de medroxiprogesterona | Susp. acuosa | 50–100 | 150 | 25 | 14–50+ días | |
| Acetato de megestrol | Susp. acuosa | - | – | 25 | >14 días | |
| Enantato de noretisterona | Solución de aceite. | 100–200 | 200 | 50 | 11–52 días | |
| Progesterona | Solución de aceite. | 200 [yo] | – | – | 2–6 días | |
| Solución acuosa. | ? | – | – | 1–2 días | ||
| Susp. acuosa | 50–200 | – | – | 7–14 días | ||
Notas y fuentes:
| ||||||
Efectos antigonadotrópicos
Los progestágenos, de manera similar a los andrógenos y estrógenos a través de sus respectivos receptores , inhiben la secreción de las gonadotropinas hormona folículo estimulante (FSH) y hormona luteinizante (LH) a través de la activación del PR en la glándula pituitaria . Este efecto es una forma de retroalimentación negativa en el eje hipotálamo-hipofisario-gonadal (eje HPG) y aprovecha el mecanismo que el cuerpo utiliza para evitar que los niveles de hormonas sexuales se vuelvan demasiado altos. [215] [216] [217] En consecuencia, los progestágenos, tanto endógenos como exógenos (es decir, progestinas), tienen efectos antigonadotrópicos , [218] y los progestágenos en cantidades suficientemente altas pueden suprimir marcadamente la producción normal del cuerpo de progestágenos, andrógenos y estrógenos, así como inhibir la fertilidad ( ovulación en mujeres y espermatogénesis en hombres). [217]
Se ha descubierto que los progestágenos suprimen al máximo los niveles de testosterona circulante en los hombres hasta en un 70 a 80% en dosis suficientemente altas. [219] [220] Esto es notablemente menor que lo logrado por los análogos de GnRH , que pueden abolir eficazmente la producción gonadal de testosterona y suprimir los niveles de testosterona circulante hasta en un 95%. [221] También es menor que lo logrado por la terapia de estrógenos en dosis altas , que puede suprimir los niveles de testosterona en el rango de castración de manera similar a los análogos de GnRH. [222]
Los derivados de la retroprogesterona, didrogesterona y trengestona, son progestágenos atípicos y, a diferencia de todos los demás progestágenos utilizados clínicamente, no tienen efectos antigonadotrópicos ni inhiben la ovulación incluso en dosis muy altas. [1] [223] De hecho, la trengestona puede tener efectos progonadotrópicos y, de hecho, es capaz de inducir la ovulación , con una tasa de éxito promedio de alrededor del 50%. [223] Estas progestinas también muestran otras propiedades atípicas en relación con otros progestágenos, como la falta de un efecto hipertérmico . [1] [223]
Actividad androgénica
Algunas progestinas tienen actividad androgénica y pueden producir efectos secundarios androgénicos como aumento de la producción de sebo ( piel más grasa ), acné e hirsutismo (crecimiento excesivo de vello facial/corporal), así como cambios en la producción de proteínas hepáticas . [224] [225] [226] Sin embargo, solo ciertas progestinas son androgénicas, siendo estas los derivados de la testosterona y, en menor medida, los derivados de la 17α-hidroxiprogesterona acetato de medroxiprogesterona y acetato de megestrol . [227] [225] [228] Ninguna otra progestina tiene tal actividad (aunque algunas, por el contrario, poseen actividad antiandrogénica). [225] [228] Además, la actividad androgénica de las progestinas dentro de los derivados de la testosterona también varía, y mientras que algunas pueden tener una actividad androgénica alta o moderada, otras solo tienen una actividad baja o nula. [21] [229]
La actividad androgénica de las progestinas androgénicas está mediada por dos mecanismos: 1) unión directa y activación del receptor de andrógenos ; y 2) desplazamiento de la testosterona de la globulina transportadora de hormonas sexuales (SHBG), aumentando así los niveles de testosterona libre (y por lo tanto bioactiva). [230] La actividad androgénica de muchas progestinas androgénicas se compensa con la combinación con etinilestradiol , que aumenta de forma robusta los niveles de SHBG, y la mayoría de los anticonceptivos orales de hecho reducen notablemente los niveles de testosterona libre y pueden tratar o mejorar el acné y el hirsutismo. [230] Una excepción son los anticonceptivos que sólo contienen progestina, que tampoco contienen un estrógeno. [230]
La actividad androgénica relativa de las progestinas derivadas de la testosterona y otras progestinas que tienen actividad androgénica se puede clasificar aproximadamente de la siguiente manera:
- Muy alto: danazol , etisterona , gestrinona , normetandrona , norvinisterona [231] [232] [233] [234]
- Altos: levonorgestrel , norgestrel , norgestrienona , tibolona [21] [229] [231] [7] [235] [236] [1]
- Moderado: noretisterona y sus profármacos ( acetato de noretisterona , enantato de noretisterona , diacetato de etinodiol , linestrenol , acetato de quingestanol ) [237] [21] [229] [235] [238]
- Bajo: desogestrel , etonogestrel , gestodeno , norgestimato [235] [238] [239]
- Muy bajo o insignificante: alilestrenol , dimetisterona , acetato de medroxiprogesterona , acetato de megestrol , norelgestromina , noretinodrel , norgesterona [1] [240] [241] [ 242] [243] [244] [245] [246]
- Antiandrogénicos: dienogest , oxendolona [247] [1]
La actividad androgénica y anabólica clínica de las progestinas androgénicas mencionadas anteriormente es todavía mucho menor que la de los andrógenos y esteroides anabólicos convencionales como la testosterona y los ésteres de nandrolona . Por ello, solo se asocian generalmente con tales efectos en las mujeres y, a menudo, solo en dosis altas. En los hombres, debido a su actividad progestogénica concomitante y, por extensión, a sus efectos antigonadotrópicos, estas progestinas pueden tener potentes efectos antiandrogénicos funcionales a través de la supresión de la producción y los niveles de testosterona.
Actividad antiandrogénica
Algunos progestágenos tienen actividad antiandrogénica además de su actividad progestágena. [248] Estos progestágenos, con diversos grados de potencia como antiandrógenos, incluyen acetato de clormadinona , acetato de ciproterona , dienogest , drospirenona , medrogestona , acetato de megestrol , acetato de nomegestrol , acetato de osaterona (veterinario) y oxendolona . [248] [247] [249] [250] La actividad antiandrogénica relativa en animales de algunos de estos progestágenos se ha clasificado de la siguiente manera: acetato de ciproterona (100%) > acetato de nomegestrol (90%) > dienogest (30–40%) ≥ acetato de clormadinona (30%) = drospirenona (30%). [1] [83] La actividad antiandrogénica de ciertos progestágenos puede ayudar a mejorar los síntomas del acné , la seborrea , el hirsutismo y otras afecciones dependientes de los andrógenos en las mujeres. [1] [248]
Actividad estrogénica
Unas pocas progestinas tienen una actividad estrogénica débil . [1] Estas incluyen los derivados de 19-nortestosterona noretisterona , noretinodrel y tibolona , así como los profármacos de noretisterona [251] acetato de noretisterona , enantato de noretisterona , linestrenol y diacetato de etinodiol . [1] La actividad estrogénica de la noretisterona y sus profármacos se debe al metabolismo en etinilestradiol . [1] Las dosis altas de noretisterona y noretinodrel se han asociado con efectos secundarios estrogénicos como agrandamiento de los senos en mujeres y ginecomastia en hombres, pero también con alivio de los síntomas de la menopausia en mujeres posmenopáusicas. [252] Por el contrario, no se encontró que las progestinas no estrogénicas estuvieran asociadas con tales efectos. [252]
Actividad de los glucocorticoides
Algunos progestágenos, principalmente ciertos derivados de 17α-hidroxiprogesterona , tienen una actividad glucocorticoide débil . [253] Esto puede resultar, en dosis suficientemente altas, en efectos secundarios tales como síntomas del síndrome de Cushing , diabetes esteroidea , supresión e insuficiencia suprarrenal y síntomas neuropsiquiátricos como depresión , ansiedad , irritabilidad y deterioro cognitivo . [253] [254] [255] Los progestágenos con potencial para efectos glucocorticoides clínicamente relevantes incluyen los derivados de 17α-hidroxiprogesterona acetato de clormadinona , acetato de ciproterona , acetato de medroxiprogesterona , acetato de megestrol , promegestona y acetato de segesterona y los derivados de testosterona desogestrel , etonogestrel y gestodeno . [1] [254] [256] [257] Por el contrario, el caproato de hidroxiprogesterona no posee dicha actividad, mientras que la progesterona en sí tiene una actividad glucocorticoide muy débil. [258] [1]
| Esteroide | Clase | ESReceptor de trombina( ↑ ) un | GRAMOReceptor de glucocorticoides con información sobre herramientas(%) b |
|---|---|---|---|
| Dexametasona | Corticosteroides | ++ | 100 |
| Etinilestradiol | Estrógeno | – | 0 |
| Etonogestrel | Progestina | + | 14 |
| Gestodeno | Progestina | + | 27 |
| Levonorgestrel | Progestina | – | 1 |
| Acetato de medroxiprogesterona | Progestina | + | 29 |
| Noretisterona | Progestina | – | 0 |
| Norgestimato | Progestina | – | 1 |
| Progesterona | Progestágeno | + | 10 |
| Notas al pie: a = Regulación positiva del receptor de trombina (TR) (↑) en células musculares lisas vasculares (VSMC). b = RBAInformación sobre herramientas Afinidad de enlace relativa(%) para el receptor de glucocorticoides (GR). Intensidad: – = Sin efecto. + = Efecto pronunciado. ++ = Efecto fuerte. Fuentes: [259] | |||
Actividad antimineralocorticoide
Ciertos progestágenos, incluyendo progesterona , drospirenona y gestodeno , así como en menor medida didrogesterona y trimegestona , tienen diversos grados de actividad antimineralocorticoide . [1] [58] Otras progestinas también pueden tener una actividad antimineralocorticoide significativa. [260] La progesterona en sí tiene una potente actividad antimineralocorticoide. [1] No se sabe que ningún progestágeno utilizado clínicamente tenga actividad mineralocorticoide . [1]
Las progestinas con potente actividad antimineralocorticoide como la drospirenona pueden tener propiedades más similares a las de la progesterona natural, como contrarrestar la retención cíclica de sodio y líquidos inducida por estrógenos , el edema y el aumento de peso asociado ; disminución de la presión arterial ; y posiblemente una mejor salud cardiovascular . [261] [262] [263] [264]
Actividad de los neuroesteroides
La progesterona tiene actividad neuroesteroide a través del metabolismo en alopregnanolona y pregnanolona , potentes moduladores alostéricos positivos del receptor GABA A. [1] Como resultado, tiene efectos asociados como sedación , somnolencia y deterioro cognitivo . [1] No se conoce ninguna progestina que tenga una actividad o efectos neuroesteroide similares. [1] Sin embargo, se ha descubierto que la promegestona actúa como un antagonista no competitivo del receptor nicotínico de acetilcolina de manera similar a la progesterona. [265]
Otras actividades
Se ha descubierto que ciertas progestinas estimulan la proliferación de células de cáncer de mama MCF-7 in vitro , una acción que es independiente de los PR clásicos y que, en cambio, está mediada por el componente de membrana del receptor de progesterona-1 (PGRMC1). [266] La noretisterona , el desogestrel , el levonorgestrel y la drospirenona estimulan fuertemente la proliferación y el acetato de medroxiprogesterona , el dienogest y la didrogesterona estimulan débilmente la proliferación, mientras que la progesterona , el acetato de nomegestrol y el acetato de clormadinona actúan de manera neutral en el ensayo y no estimulan la proliferación. [266] [267] No está claro si estos hallazgos pueden explicar los diferentes riesgos de cáncer de mama observados con progesterona, didrogesterona y otras progestinas como el acetato de medroxiprogesterona y la noretisterona en estudios clínicos . [268]
Farmacocinética
La progesterona oral tiene una biodisponibilidad y potencia muy bajas . [1] [6] [158] [122] [269] La micronización y disolución en cápsulas rellenas de aceite , una formulación conocida como progesterona micronizada oral (OMP), aumenta la biodisponibilidad de la progesterona varias veces. [269] [270] Sin embargo, la biodisponibilidad de la progesterona micronizada oral sigue siendo muy baja, menos del 2,4%. [1] [6] [158] [122] [271] La progesterona también tiene una vida media de eliminación muy corta en la circulación de no más de 1,5 horas. [272] [1] [269] Debido a la escasa actividad oral de la progesterona micronizada oral, tiene efectos progestágenos relativamente débiles. [6] [158] [122] La administración de progesterona en solución oleosa mediante inyección intramuscular tiene una duración de aproximadamente 2 o 3 días, lo que requiere inyecciones frecuentes. [1] [273] [274] [275] [276] [277] La administración transdérmica de progesterona en forma de cremas o geles logra solo niveles muy bajos de progesterona y efectos progestogénicos débiles. [278] [279]
Debido a la escasa actividad oral de la progesterona y su corta duración con la inyección intramuscular, se desarrollaron progestinas en su lugar tanto para uso oral como para administración parenteral. [280] Las progestinas activas por vía oral tienen una biodisponibilidad oral alta en comparación con la progesterona micronizada oral. [1] Su biodisponibilidad está generalmente en el rango de 60 a 100%. [1] Sus vidas medias de eliminación también son mucho más largas que las de la progesterona, en el rango de 8 a 80 horas. [1] Debido principalmente a sus mejoras farmacocinéticas , las progestinas tienen una potencia oral que es hasta varios órdenes de magnitud mayor que la de la progesterona micronizada oral. [1] Por ejemplo, la potencia oral del acetato de medroxiprogesterona es al menos 30 veces mayor que la de la progesterona micronizada oral, mientras que la potencia oral del gestodeno es al menos 10.000 veces mayor que la de la progesterona micronizada oral. [1] Las progestinas administradas por vía parenteral, como el caproato de hidroxiprogesterona en solución oleosa, el enantato de noretisterona en solución oleosa y el acetato de medroxiprogesterona en suspensión acuosa microcristalina , tienen duraciones que varían de semanas a meses. [273] [274] [275] [276] [277]
| Progestágeno | Clase | Dosis A | Biodisponibilidad | Vida mediaDescripción emergente Vida media de eliminación | |
|---|---|---|---|---|---|
| Alilestrenol | Estrano | N / A | ? | Profármaco | |
| Acetato de clormadinona | Embarazada | 2 miligramos | ~100% | 80 horas | |
| Acetato de ciproterona | Embarazada | 2 miligramos | ~100% | 54–79 horas | |
| Desogestrel | Gonane | 0,15 mg | 63% | Profármaco | |
| Dienogest | Gonane | 4 miligramos | 96% | 11–12 horas | |
| Drospirenona | Espirolactona | 3 miligramos | 66% | 31–33 horas | |
| didrogesterona | Embarazada | 10 mg | 28% | 14–17 horas | |
| Diacetato de etinodiol | Estrano | N / A | ? | Profármaco | |
| Gestodeno | Gonane | 0,075 mg | 88–99% | 12–14 horas | |
| Caproato de hidroxiprogesterona | Embarazada | DAKOTA DEL NORTE | – | 8 días b | |
| Levonorgestrel | Gonane | 0,15–0,25 mg | 90% | 10–13 horas | |
| Linestrenol | Estrano | N / A | ? | Profármaco | |
| Medrogestona | Embarazada | 5 mg | ~100% | 35 horas | |
| Acetato de medroxiprogesterona | Embarazada | 10 mg | ~100% | 24 horas | |
| Acetato de megestrol | Embarazada | 160 mg | ~100% | 22 horas | |
| Acetato de nomegestrol | Embarazada | 2,5 mg | 60% | 50 horas | |
| Noretisterona | Estrano | 1 mg | 64% | 8 horas | |
| Acetato de noretisterona | Estrano | N / A | ? | Profármaco | |
| Noretinodrel | Estrano | N / A | ? | Profármaco | |
| Norgestimato | Gonane | N / A | ? | Profármaco | |
| Progesterona (micronizada) | Embarazada | 100–200 mg | <2,4% | 5 horas | |
| Promegstone | Embarazada | N / A | ? | Profármaco | |
| Tibolona | Estrano | N / A | ? | Profármaco | |
| Trimegestona | Embarazada | 0,5 mg | ~100% | 15 horas | |
| Notas: Todas las formas de administración son por vía oral , a menos que se indique lo contrario. Notas al pie: a = Para los valores farmacocinéticos indicados. b = Por inyección intramuscular . Fuentes: Ver plantilla. | |||||
Química
Todos los progestágenos disponibles actualmente son esteroides en términos de estructura química . [1] Los progestágenos incluyen la progesterona natural y los progestágenos sintéticos (también conocidos como progestinas). [1] Las progestinas se pueden agrupar ampliamente en dos clases estructurales: derivados químicos de la progesterona y derivados químicos de la testosterona . [1] Los derivados de la progesterona se pueden clasificar en subgrupos que incluyen pregnanos , retropregnanos , norpregnanos y espirolactonas . [1] Los ejemplos de progestinas de cada uno de estos subgrupos incluyen acetato de medroxiprogesterona , didrogesterona , acetato de nomegestrol y drospirenona , respectivamente. [1] Los derivados de la testosterona se pueden clasificar en subgrupos que incluyen androstanos , estranos (19-norandrostanos) y gonanes (18-metilestranos). [1] [281] Los ejemplos de progestinas de cada uno de estos subgrupos incluyen etisterona , noretisterona y levonorgestrel , respectivamente. [1] Muchas progestinas tienen sustituciones de éster y/o éter (ver éster de progestágeno ) que resultan en una mayor lipofilicidad y en algunos casos hacen que las progestinas en cuestión actúen como profármacos en el cuerpo. [1]
| Clase | Subclase | Progestágeno | Estructura | Nombre químico | Características |
|---|---|---|---|---|---|
| Embarazada | Progesterona | Progesterona |  | Pregn-4-eno-3,20-diona | – |
| Quingestrona |  | Éter enólico de 3-ciclopentilprogesterona | Éter | ||
| 17α-Hidroxiprogesterona | Acetomepregenol |  | 3-Deketo-3β,17α-dihidroxi-6-deshidro-6-metilprogesterona 3β,17α-diacetato | Ester | |
| Acetofenida de algestona |  | 16α,17α-Dihidroxiprogesterona 16α,17α-(acetal cíclico con acetofenona) | Acetal cíclico | ||
| Acetato de anagestone |  | 17α-acetato de 3-deceto-6α-metil-17α-hidroxiprogesterona | Ester | ||
| Acetato de clormadinona |  | 17α-acetato de 6-deshidro-6-cloro-17α-hidroxiprogesterona | Ester | ||
| Acetato de clormetenmadinona |  | 17α-acetato de 6-deshidro-6-cloro-16-metilen-17α-hidroxiprogesterona | Ester | ||
| Acetato de ciproterona |  | 1,2α-metilen-6-deshidro-6-cloro-17α-hidroxiprogesterona 17α-acetato | Éster; Anillo fusionado | ||
| Acetato de delmadinona |  | 1,6-Didehidro-6-cloro-17α-hidroxiprogesterona 17α-acetato | Ester | ||
| Acetato de flugestone |  | 17α-acetato de 9α-fluoro-11β,17α-dihidroxiprogesterona | Ester | ||
| Acetato de flumedroxona |  | 17α-acetato de 6α-(trifluorometil)-17α-hidroxiprogesterona | Ester | ||
| Acetato de hidroxiprogesterona |  | 17α-hidroxiprogesterona 17α-acetato | Ester | ||
| Caproato de hidroxiprogesterona |  | 17α-Hidroxiprogesterona 17α-hexanoato | Ester | ||
| Heptanoato de hidroxiprogesterona |  | 17α-Hidroxiprogesterona 17α-heptanoato | Ester | ||
| Acetato de medroxiprogesterona |  | 17α-acetato de 6α-metil-17α-hidroxiprogesterona | Ester | ||
| Acetato de megestrol |  | 17α-acetato de 6-deshidro-6-metil-17α-hidroxiprogesterona | Ester | ||
| Acetato de melengestrol |  | 17α-acetato de 6-deshidro-6-metil-16-metilen-17α-hidroxiprogesterona | Ester | ||
| Acetato de metenmadinona |  | 17α-acetato de 6-dehidro-16-metilen-17α-hidroxiprogesterona | Ester | ||
| Acetato de osaterona |  | 17α-acetato de 2-oxa-6-deshidro-6-cloro-17α-hidroxiprogesterona | Ester | ||
| Acetato de pentagestrona |  | 17α-hidroxiprogesterona 3-ciclopentil enol éter 17α-acetato | Éster; Éter | ||
| Proligestona |  | 14α,17α-Dihidroxiprogesterona 14α,17α-(acetal cíclico con propionaldehído) | Acetal cíclico | ||
| Otra progesterona 17α-sustituida | Haloprogesterona |  | 6α-Fluoro-17α-bromoprogesterona | – | |
| Medrogestona |  | 6-Dehidro-6,17α-dimetilprogesterona | – | ||
| Espirolactona | Drospirenona |  | 6β,7β:15β,16β-Dimetilenespirolactona | Anillo fusionado | |
| Norpregnano | 19-Norprogesterona ; 17α-Hidroxiprogesterona | Caproato de gestonorona |  | 17α-Hidroxi-19-norprogesterona 17α-hexanoato | Ester |
| Acetato de nomegestrol |  | 17α-acetato de 6-deshidro-6-metil-17α-hidroxi-19-norprogesterona | Ester | ||
| Norgestomet |  | 11β-Metil-17α-hidroxi-19-norprogesterona 17α-acetato | Ester | ||
| Acetato de segesterona |  | 16-metilen-17α-hidroxi-19-norprogesterona 17α-acetato | Ester | ||
| 19-Norprogesterona; Otra progesterona 17α-sustituida | Demegestona |  | 9-Dehidro-17α-metil-19-norprogesterona | – | |
| Promegstone |  | 9-Dehidro-17α,21-dimetil-19-norprogesterona | – | ||
| Trimegestona |  | 9-Dehidro-17α,21-dimetil-19-nor-21β-hidroxiprogesterona | – | ||
| Retropregnano | Retroprogesterona | didrogesterona |  | 6-Dehidro-9β,10α-progesterona | – |
| Piedra de trengestone |  | 1,6-Didehidro-6-cloro-9β,10α-progesterona | – | ||
| Androstano | 17α-Etinilestosterona | Danazol |  | 2,3-d-Isoxazol-17α-etiniltestosterona | Anillo fusionado |
| Dimetisterona |  | 6α,21-Dimetil-17α-etiniltestosterona | – | ||
| Etisterona |  | 17α-Etinilestosterona | – | ||
| Estrano | 19-Nortestosterona ; 17α-Etinilestosterona | Diacetato de etinodiol |  | 3-Deketo-3β-hidroxi-17α-etinil-19-nortestosterona 3β,17β-diacetato | Ester |
| Linestrenol |  | 3-Deketo-17α-etinil-19-nortestosterona | – | ||
| Noretisterona |  | 17α-Etinil-19-nortestosterona | – | ||
| Acetato de noretisterona |  | 17α-Etinil-19-nortestosterona 17β-acetato | Ester | ||
| Enantato de noretisterona |  | 17α-Etinil-19-nortestosterona 17β-heptanoato | Ester | ||
| Noretinodrel | 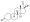 | 5(10)-Dehidro-17α-etinil-19-nortestosterona | – | ||
| Norgestrienona |  | 9,11-Didehidro-17α-etinil-19-nortestosterona | – | ||
| Acetato de quingestanol |  | 17α-Etinil-19-nortestosterona 3-ciclopentil enol éter 17β-acetato | Éster; Éter | ||
| Tibolona |  | 5(10)-Dehidro-7α-metil-17α-etinil-19-nortestosterona | – | ||
| 19-Nortestosterona; Otra testosterona sustituida en 17α (y testosterona sustituida en 16β) | Alilestrenol |  | 3-Deketo-17α-alil-19-nortestosterona | – | |
| Altrenogest |  | 9,11-Didehidro-17α-alil-19-nortestosterona | – | ||
| Dienogest |  | 9-Dehidro-17α-cianometil-19-nortestosterona | – | ||
| Norgesterona |  | 5(10)-Dehidro-17α-vinil-19-nortestosterona | – | ||
| Normetandrona |  | 17α-Metil-19-nortestosterona | – | ||
| Norvinisterona | 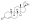 | 17α-vinil-19-nortestosterona | – | ||
| Oxendolona |  | 16β-Etil-19-nortestosterona | – | ||
| Gonane | 19-Nortestosterona; 17α-Etiniltestosterona; 18-Metiltestosterona | Desogestrel |  | 3-Deketo-11-metilen-17α-etinil-18-metil-19-nortestosterona | – |
| Etonogestrel |  | 11-metilen-17α-etinil-18-metil-19-nortestosterona | – | ||
| Gestodeno |  | 15-Dehidro-17α-etinil-18-metil-19-nortestosterona | – | ||
| Gestrinona | 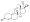 | 9,11-Didehidro-17α-etinil-18-metil-19-nortestosterona | – | ||
| Levonorgestrel |  | 17α-Etinil-18-metil-19-nortestosterona | – | ||
| Norelgestromina |  | 17α-Etinil-18-metil-19-nortestosterona 3-oxima | Oxima | ||
| Norgestimato |  | 17α-Etinil-18-metil-19-nortestosterona 3-oxima 17β-acetato | Oxima; Éster | ||
| Norgestrel |   | rac -13-etil-17α-etinil-19-nortestosterona | – |
Historia
| Nombre genérico | Clase [a] | Nombre de marca | Ruta [b] | Intr. | |
|---|---|---|---|---|---|
| Acetato de anagestone | P [i] [ii] | Anatropina | correos | 1968 | |
| Acetato de clormetenmadinona | P [i] [ii] | Biogesto [c] | correos | Década de 1960 | |
| Demegestona | P [iii] | Lutionex | correos | 1974 | |
| Dimetisterona | T [iv] | Lutagán [c] | correos | 1959 | |
| Etisterona | T [iv] | Pranona [c] | PO, SLInformación sobre herramientas sublingual | 1939 | |
| Acetato de flumedroxona | P [i] [ii] | Demigran [c] | correos | Década de 1960 | |
| Haloprogesterona | P [v] | Prohalona | correos | 1961 | |
| Acetato de hidroxiprogesterona | P [i] [ii] | Prodoxo | correos | 1957 | |
| Heptanoato de hidroxiprogesterona | P [i] [ii] | SALTO [c] | SOY | Década de 1950 | |
| Acetato de metenmadinona | P [i] [ii] | Superlutina [c] | correos | Década de 1960 | |
| Noretinodrel | T [vi] [iv] | Enovid | correos | 1957 | |
| Norgesterona | T [vi] [iv] | Vestalina | correos | Década de 1960 | |
| Norgestrienona | T [vi] [iv] | Ogyline [c] | correos | Década de 1960 | |
| Norvinisterona | T [vi] [iv] | Neoprogestina [c] | correos | Década de 1960 | |
| Acetato de pentagestrona | P [i] [ii] | Gestovis [c] | correos | 1961 | |
| Acetato de quingestanol | Yo [vi] [vii] [ii] [viii] | Demovis [c] | correos | 1972 | |
| Quingestrona | P [viii] | Enol-Luteovis | correos | 1962 | |
| Piedra de trengestone | RP | Retrono | correos | 1974 | |
Leyenda de la clase de molécula
| |||||
| |||||
El reconocimiento de la capacidad de la progesterona para suprimir la ovulación durante el embarazo dio lugar a la búsqueda de una hormona similar que pudiera evitar los problemas asociados con la administración de progesterona (por ejemplo, baja biodisponibilidad cuando se administra por vía oral e irritación local y dolor cuando se administra de forma continua por vía parenteral ) y, al mismo tiempo, cumplir el propósito de controlar la ovulación. Las numerosas hormonas sintéticas que resultaron se conocen como progestinas.
La primera progestina activa por vía oral, la etisterona (pregneninolona, 17α-etiniltestosterona), el análogo etinilo C17α de la testosterona , se sintetizó en 1938 a partir de la deshidroandrosterona por etinilación , ya sea antes o después de la oxidación del grupo hidroxilo C3 , seguida de la reorganización del doble enlace C5(6) a la posición C4(5). La síntesis fue diseñada por los químicos Hans Herloff Inhoffen, Willy Logemann, Walter Hohlweg y Arthur Serini en Schering AG en Berlín y se comercializó en Alemania en 1939 como Proluton C y por Schering en los EE. UU. en 1945 como Pranone . [282] [283] [284] [285] [286]
Una progestina oralmente activa más potente, la noretisterona (noretisterona, 19-nor-17α-etiniltestosterona), el análogo C19 nor de la etisterona, sintetizada en 1951 por Carl Djerassi , Luis Miramontes y George Rosenkranz en Syntex en la Ciudad de México , fue comercializada por Parke-Davis en los EE. UU. en 1957 como Norlutin , y se usó como progestina en algunos de los primeros anticonceptivos orales ( Ortho-Novum , Norinyl , etc.) a principios de la década de 1960. [283] [284] [285] [286] [287]
El noretinodrel , un isómero de la noretisterona, fue sintetizado en 1952 por Frank B. Colton en Searle en Skokie, Illinois y utilizado como progestina en Enovid , comercializado en los EE. UU. en 1957 y aprobado como el primer anticonceptivo oral en 1960. [283] [284] [285] [286] [288]
Sociedad y cultura
Generaciones
Las progestinas utilizadas en la anticoncepción a veces se agrupan, de manera un tanto arbitraria e inconsistente, en generaciones . Una categorización de estas generaciones es la siguiente: [14]
- Primera generación: Aprobados para su comercialización antes de 1973. Ejemplos: noretinodrel , noretisterona (noretisterona) , linestrenol , levonorgestrel .
- Segunda generación: Aprobados para su comercialización entre 1973 y 1989. Ejemplos: desogestrel , acetato de nomegestrol , norgestimato .
- Tercera generación: Aprobados para su comercialización entre 1990 y 2000. Ejemplos: dienogest , etonogestrel .
- Cuarta generación: Aprobados para su comercialización después del año 2000. Ejemplos: drospirenona , norelgestromina , acetato de segesterona .
Alternativamente, los estranos como noretinodrel y noretisterona se clasifican como de primera generación, mientras que los gonanes como norgestrel y levonorgestrel se clasifican como de segunda generación, con gonanes menos androgénicos como desogestrel , norgestimato y gestodeno clasificados como de tercera generación y progestinas más nuevas como la drospirenona clasificadas como de cuarta generación. [15] Otro sistema de clasificación considera que solo hay progestinas de primera y segunda generación. [ cita requerida ]
Se ha criticado la clasificación de las progestinas por generación y se ha argumentado que se debería abandonar el esquema de clasificación. [289]
Disponibilidad
Los progestágenos están disponibles en todo el mundo en muchas formas diferentes y están presentes en todas las píldoras anticonceptivas.
Etimología
Los progestágenos , también denominados progestágenos , progestágenos o gestágenos , son compuestos que actúan como agonistas de los receptores de progesterona . [118] [1] [143] Los progestágenos incluyen progesterona —que es el principal progestágeno natural y endógeno— y progestinas , que son progestágenos sintéticos . [1] Las progestinas incluyen el derivado de 17α-hidroxiprogesterona acetato de medroxiprogesterona y el derivado de 19-nortestosterona noretisterona , entre muchos otros progestágenos sintéticos. [118] [1] Como la progesterona es un compuesto único y no tiene forma plural, el término "progesteronas" no existe y es gramaticalmente incorrecto. [143] Los términos que describen a los progestágenos a menudo se confunden. [118] [143] Sin embargo, los progestágenos tienen diferentes actividades y efectos y no es apropiado intercambiarlos. [118] [1] [143]
Investigación
Se han estudiado diversas progestinas para su uso como posibles anticonceptivos hormonales masculinos en combinación con andrógenos en hombres. [290] Estas incluyen los pregnanos acetato de medroxiprogesterona , acetato de megestrol y acetato de ciproterona , el norpregnano acetato de segesterona y los estranos acetato de noretisterona , enantato de noretisterona , levonorgestrel , butanoato de levonorgestrel , desogestrel y etonogestrel . [290] [291] [292] [293] Los andrógenos que se han utilizado en combinación con estas progestinas incluyen testosterona , ésteres de testosterona , androstanolona (dihidrotestosterona) y ésteres de nandrolona . [290] También se han desarrollado y estudiado andrógenos y progestágenos duales como la trestolona y el undecanoato de dimetandrolona como anticonceptivos masculinos. [294] [295] Se ha observado que las dosis de progestinas utilizadas en la anticoncepción hormonal masculina están en el rango de 5 a 12 veces las dosis utilizadas en la anticoncepción hormonal femenina. [296]
Véase también
Referencias
- ^ abcdefghijklmnopqrstu vwxyz aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw ax ay az ba bb bc bd be bf bg bh bi bj bk bl bm bn bo bp bq br Kuhl H (2005). "Farmacología de los estrógenos y progestágenos: influencia de diferentes vías de administración" (PDF) . Climacteric . 8 (Supl. 1): 3–63. doi :10.1080/13697130500148875. PMID 16112947. S2CID 24616324.
- ^ abcdefgh Wiegratz I, Kuhl H (agosto de 2004). "Terapias con progestágenos: ¿diferencias en los efectos clínicos?". Trends Endocrinol. Metab . 15 (6): 277–85. doi :10.1016/j.tem.2004.06.006. PMID 15358281. S2CID 35891204.
- ^ ab Thibaut F, De La Barra F, Gordon H, Cosyns P, Bradford JM (2010). "Directrices de la Federación Mundial de Sociedades de Psiquiatría Biológica (WFSBP) para el tratamiento biológico de las parafilias". World J. Biol. Psychiatry . 11 (4): 604–55. doi :10.3109/15622971003671628. PMID 20459370. S2CID 14949511.
- ^ ab Glasier A (20 de marzo de 2015). "Capítulo 134. Anticoncepción". En Jameson JL, De Groot LJ, de Krester D, Giudice LC, Grossman A, Melmed S, Potts Jr JT, Weir GC (eds.). Endocrinología: adultos y niños (7.ª ed.). Filadelfia: Saunders Elsevier. pág. 2306. ISBN 978-0-323-18907-1.
- ^ ab Pattman R, Sankar KN, Elewad B, Handy P, Price DA, eds. (19 de noviembre de 2010). "Capítulo 33. Anticoncepción, incluida la anticoncepción en la infección por VIH y la reducción de la infección". Oxford Handbook of Genitourinary Medicine, HIV, and Sexual Health (2.ª ed.). Oxford: Oxford University Press. pág. 360. ISBN 978-0-19-957166-6
La ovulación puede verse suprimida en el 15-40% de los ciclos por las AOP que contienen levonorgestrel, noretisterona o diacetato de etinodiol, pero en el 97-99% por las que contienen desogestrel
. - ^ abcdefg Kuhl H (2011). "Farmacología de los progestágenos" (PDF) . J Reproduktionsmed Endokrinol . 8 (1): 157–177.
- ^ de Christian Lauritzen, John WW Studd (22 de junio de 2005). Tratamiento actual de la menopausia. CRC Press. pág. 45. ISBN 978-0-203-48612-2.
La etisterona, el primer progestágeno oralmente eficaz, fue sintetizada por Inhoffen y Hohlweg en 1938. La noretisterona, un progestágeno que todavía se utiliza en todo el mundo, fue sintetizada por Djerassi en 1951. Pero este progestágeno no se utilizó inmediatamente y en 1953 Colton descubrió el noretinodrel, utilizado por Pincus en el primer anticonceptivo oral. Posteriormente se sintetizaron muchos otros progestágenos, por ejemplo, linestrenol y diacetato de etinodiol, que eran, de hecho, prohormonas convertidas in vivo en noretisterona. Todos estos progestágenos también podían inducir efectos androgénicos cuando se utilizaban dosis altas. En la década de 1960 se sintetizaron progestágenos más potentes, por ejemplo, norgestrel, norgestrienona. Estos progestágenos también eran más androgénicos.
- ^ Klaus Roth (2014). Chemische Leckerbissen. John Wiley e hijos. pag. 69.ISBN 978-3-527-33739-2.
Im Prinzip hatten Hohlweg und Inhoffen die Lösung schon 1938 in der Hand, denn ihr Ethinyltestosteron (11) war eine oral wirksame gestagene Verbindung und Schering hatte daraus bereits 1939 ein Medikament (Proluton C®) entwickelt.
- ^ ab "Productos IBM Watson Health: Inicie sesión".
- ^ ab Sweetman, Sean C., ed. (2009). "Hormonas sexuales y sus moduladores". Martindale: The Complete Drug Reference (36.ª ed.). Londres: Pharmaceutical Press. ISBN 978-0-85369-840-1.
- ^ ab "Lista de progestinas".
- ^ ab Index Nominum 2000: Directorio internacional de medicamentos. Taylor & Francis. Enero de 2000. ISBN 978-3-88763-075-1.
- ^ J. Elks (14 de noviembre de 2014). Diccionario de fármacos: datos químicos: datos químicos, estructuras y bibliografías. Springer. ISBN 978-1-4757-2085-3.
- ^ de John David Gordon, Jan Rydfors, Maurice Druzin, Yasser El-Sayed, Yona Tadir (2007). Obstetricia, ginecología e infertilidad: manual para médicos. Scrub Hill Press, Inc., págs. 229–. ISBN 978-0-9645467-7-6.
- ^ de Ronald S. Gibbs (2008). Obstetricia y ginecología de Danforth. Lippincott Williams & Wilkins. págs. 568–. ISBN 978-0-7817-6937-2.
- ^ J. Larry Jameson, Leslie J. De Groot (25 de febrero de 2015). Endocrinología: libro electrónico para adultos y niños. Elsevier Health Sciences. pp. 2304–. ISBN 978-0-323-32195-2.
- ^ ab Michelle A. Clark, Richard A. Harvey, Richard Finkel, Jose A. Rey, Karen Whalen (15 de diciembre de 2011). Farmacología. Lippincott Williams & Wilkins. p. 322. ISBN 978-1-4511-1314-3.
- ^ ab Bhattacharya (1 de enero de 2003). Farmacología, 2.ª edición. Elsevier India. pág. 378. ISBN 978-81-8147-009-6.
- ^ Rick D. Kellerman, Edward T. Bope (10 de noviembre de 2017). Conn's Current Therapy 2018 E-Book. Elsevier Health Sciences. pp. 1124–. ISBN 978-0-323-52961-7.
- ^ Helen Varney, Jan M. Kriebs, Carolyn L. Gegor (2004). La obstetricia de Varney . Jones & Bartlett Learning. págs. 513–. ISBN 978-0-7637-1856-5.
- ^ abcd David E. Golan (2008). Principios de farmacología: la base fisiopatológica de la farmacoterapia. Lippincott Williams & Wilkins. págs. 520–521. ISBN 978-0-7817-8355-2.
- ^ Pamela S. Miles, William F. Rayburn, J. Christopher Carey (6 de diciembre de 2012). Obstetricia y ginecología. Springer Science & Business Media. pp. 109–. ISBN 978-1-4684-0220-9.
- ^ ab Erkkola R, Landgren BM (marzo de 2005). "El papel de las progestinas en la anticoncepción". Acta Obstet Gynecol Scand . 84 (3): 207–16. doi : 10.1111/j.0001-6349.2005.00759.x . PMID 15715527. S2CID 6887415.
- ^ Guise TA, Oefelein MG, Eastham JA, Cookson MS, Higano CS, Smith MR (2007). "Efectos secundarios estrogénicos de la terapia de privación de andrógenos". Rev Urol . 9 (4): 163–80. PMC 2213888 . PMID 18231613.
- ^ Frisk J (2010). "Manejo de los sofocos en hombres después de un cáncer de próstata: una revisión sistemática". Maturitas . 65 (1): 15–22. doi : 10.1016/j.maturitas.2009.10.017 . PMID 19962840.
- ^ Koike H, Morikawa Y, Matsui H, Shibata Y, Ito K, Suzuki K (2013). "El acetato de clormadinona es eficaz para los sofocos durante la terapia de privación de andrógenos". Prostate Int . 1 (3): 113–6. doi :10.12954/PI.12010. PMC 3814123 . PMID 24223412.
- ^ Hickey M, Fraser IS (agosto de 2000). "Un modelo funcional para el sangrado intermenstrual inducido por progestágeno". Hum. Reprod . 15 (Supl. 3): 1–6. doi : 10.1093/humrep/15.suppl_3.1 . PMID 11041215.
- ^ abc Schindler AE (febrero de 2011). "Dydrogesterone and other progestins in benign breast disease: an overview" (Didrogesterona y otras progestinas en la enfermedad mamaria benigna: una descripción general). Archivos de ginecología y obstetricia . 283 (2): 369–371. doi :10.1007/s00404-010-1456-7. PMID 20383772. S2CID 9125889.
- ^ abc Winkler UH, Schindler AE, Brinkmann US, Ebert C, Oberhoff C (diciembre de 2001). "Terapia cíclica con progestina para el tratamiento de la mastopatía y la mastodinia". Endocrinología ginecológica . 15 (Supl. 6): 37–43. doi :10.1080/gye.15.s6.37.43. PMID 12227885. S2CID 27589741.
- ^ ab Ruan X, Mueck AO (noviembre de 2014). "Terapia sistémica con progesterona: ¿oral, vaginal, inyecciones e incluso transdérmica?". Maturitas . 79 (3): 248–255. doi :10.1016/j.maturitas.2014.07.009. PMID 25113944.
- ^ Bińkowska M, Woroń J (junio de 2015). "Progestágenos en la terapia hormonal menopáusica". Przeglad Menopauzalny = Revisión de la menopausia . 14 (2): 134-143. doi :10.5114/pm.2015.52154. PMC 4498031 . PMID 26327902.
- ^ Kistner RW (1959). "Efectos histológicos de las progestinas sobre la hiperplasia y el carcinoma in situ del endometrio". Cáncer . 12 (6): 1106–22. doi : 10.1002/1097-0142(195911/12)12:6<1106::aid-cncr2820120607>3.0.co;2-m . PMID 14409476.
- ^ Mecanismos reguladores de la señalización transcripcional. Academic Press. 25 de julio de 2009. pp. 62–. ISBN 978-0-08-091198-4.
- ^ Loren K. Mell, MD (20 de diciembre de 2011). Cáncer ginecológico. Demos Medical Publishing. pp. 393–. ISBN 978-1-61705-095-4.
- ^ Robert G. McKinnell (13 de marzo de 1998). La base biológica del cáncer. Cambridge University Press. pp. 262–. ISBN 978-0-521-59695-4.
- ^ Jacqueline Burchum, Laura Rosenthal (2 de diciembre de 2014). Farmacología de Lehne para la atención de enfermería - Libro electrónico. Elsevier Health Sciences. pp. 740–. ISBN 978-0-323-34026-7.
- ^ H. John Smith, Hywel Williams (10 de octubre de 2005). Introducción a los principios del diseño y la acción de los fármacos, de Smith y Williams, cuarta edición. CRC Press. pp. 493–. ISBN 978-0-203-30415-0.
- ^ abcdef David J. Winchester (2006). Cáncer de mama. PMPH-USA. págs. 333–. ISBN 978-1-55009-272-1.
- ^ ab Gadducci A, Genazzani AR (diciembre de 1999). "Terapia endocrina para el cáncer ginecológico". Gynecol. Endocrinol . 13 (6): 441–56. doi :10.3109/09513599909167590. PMID 10685337.
- ^ ab Lam JS, Leppert JT, Vemulapalli SN, Shvarts O, Belldegrun AS (enero de 2006). "Terapia hormonal secundaria para el cáncer de próstata avanzado". J. Urol . 175 (1): 27–34. doi :10.1016/S0022-5347(05)00034-0. PMID 16406864.
- ^ ab Fourcade RO, Chatelain C (julio de 1998). "Deprivación de andrógenos para el carcinoma prostático: fundamentos para la elección de componentes". Int. J. Urol . 5 (4): 303–11. doi : 10.1111/j.1442-2042.1998.tb00356.x . PMID 9712436. S2CID 25107178.
- ^ ab Loose, Davis S., Stancel, George M. (2006). "Estrógenos y progestinas". En Brunton, Laurence L., Lazo, John S., Parker, Keith L. (eds.). Goodman & Gilman's The Pharmacological Basis of Therapeutics (11.ª ed.). Nueva York: McGraw-Hill. págs. 1541–71. ISBN 978-0-07-142280-2.
- ^ Maltoni M, Nanni O, Scarpi E, Rossi D, Serra P, Amadori D (marzo de 2001). "Progestinas en dosis altas para el tratamiento del síndrome de anorexia-caquexia por cáncer: una revisión sistemática de ensayos clínicos aleatorizados". Ann. Oncol . 12 (3): 289–300. doi : 10.1023/a:1011156811739 . PMID 11332139.
- ^ Lelli G, Montanari M, Gilli G, Scapoli D, Antonietti C, Scapoli D (junio de 2003). "Tratamiento del síndrome de anorexia-caquexia por cáncer: una reevaluación crítica". J Chemother . 15 (3): 220–5. doi :10.1179/joc.2003.15.3.220. PMID 12868546. S2CID 29442148.
- ^ "¿ES VERDAD QUE LAS PÍLDORAS ANTICONCEPTIVAS PROVOCAN COÁGULOS DE SANGRE?". National Blood Clot Alliance . Archivado desde el original el 15 de abril de 2019. Consultado el 15 de abril de 2019 .
- ^ abc Lauritzen C (septiembre de 1990). "Uso clínico de estrógenos y progestágenos". Maturitas . 12 (3): 199–214. doi :10.1016/0378-5122(90)90004-P. PMID 2215269.
- ^ ab Africander D, Verhoog N, Hapgood JP (junio de 2011). "Mecanismos moleculares de las acciones mediadas por el receptor de esteroides de las progestinas sintéticas utilizadas en la terapia de reemplazo hormonal y la anticoncepción". Esteroides . 76 (7): 636–52. doi :10.1016/j.steroids.2011.03.001. PMID 21414337. S2CID 23630452.
- ^ abcdefghijklm Schaffir J, Worly BL, Gur TL (octubre de 2016). "Anticoncepción hormonal combinada y sus efectos sobre el estado de ánimo: una revisión crítica". Eur J Contracept Reprod Health Care . 21 (5): 347–55. doi :10.1080/13625187.2016.1217327. PMID 27636867. S2CID 11959163.
- ^ abc Böttcher B, Radenbach K, Wildt L, Hinney B (julio de 2012). "Anticoncepción hormonal y depresión: un estudio del estado actual del conocimiento". Arch. Gynecol. Obstet . 286 (1): 231–6. doi :10.1007/s00404-012-2298-2. PMID 22467147. S2CID 26204975.
- ^ abcdefgh Robakis T, Williams KE, Nutkiewicz L, Rasgon NL (junio de 2019). "Anticonceptivos hormonales y estado de ánimo: revisión de la literatura e implicaciones para futuras investigaciones". Curr Psychiatry Rep . 21 (7): 57. doi :10.1007/s11920-019-1034-z. PMID 31172309. S2CID 174818119.
- ^ abcdefgh Worly BL, Gur TL, Schaffir J (junio de 2018). "La relación entre la anticoncepción hormonal con progestina y la depresión: una revisión sistemática". Anticoncepción . 97 (6): 478–489. doi :10.1016/j.contraception.2018.01.010. PMID 29496297. S2CID 3644828.
- ^ abcd Poromaa IS, Segebladh B (abril de 2012). "Síntomas de estado de ánimo adverso con los anticonceptivos orales". Acta Obstet Gynecol Scand . 91 (4): 420–7. doi : 10.1111/j.1600-0412.2011.01333.x . PMID 22136510. S2CID 43671664.
- ^ Bakry S, Merhi ZO, Scalise TJ, Mahmoud MS, Fadiel A, Naftolin F (julio de 2008). "Acetato de medroxiprogesterona de depósito: una actualización". Arch. Gynecol. Obstet . 278 (1): 1–12. doi :10.1007/s00404-007-0497-z. PMID 18470526. S2CID 11340062.
- ^ Westhoff C, Truman C, Kalmuss D, Cushman L, Davidson A, Rulin M, Heartwell S (abril de 1998). "Síntomas depresivos y Depo-Provera". Anticoncepción . 57 (4): 237–40. doi : 10.1016/s0010-7824(98)00024-9 . PMID 9649914.
- ^ Kahn LS, Halbreich U (septiembre de 2001). "Anticonceptivos orales y estado de ánimo". Expert Opin Pharmacother . 2 (9): 1367–82. doi :10.1517/14656566.2.9.1367. PMID 11585017. S2CID 45061663.
- ^ Lanza di Scalea T, Pearlstein T (julio de 2019). "Trastorno disfórico premenstrual". Clínicas médicas de Norteamérica . 103 (4): 613–628. doi :10.1016/j.mcna.2019.02.007. PMID 31078196. S2CID 153307984.
- ^ Ma S, Song SJ (junio de 2023). "Anticonceptivos orales que contienen drospirenona para el síndrome premenstrual". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (6): CD006586. doi :10.1002/14651858.CD006586.pub5. PMC 10289136. PMID 37365881 .
- ^ abc Regidor PA, Schindler AE (octubre de 2017). "Beneficios para la salud antiandrogénicos y antimineralocorticoides de los AOC que contienen progestágenos más nuevos: dienogest y drospirenona". Oncotarget . 8 (47): 83334–83342. doi :10.18632/oncotarget.19833. PMC 5669973 . PMID 29137347.
- ^ abc Lewis CA, Kimmig AS, Zsido RG, Jank A, Derntl B, Sacher J (noviembre de 2019). "Efectos de los anticonceptivos hormonales en el estado de ánimo: un enfoque en el reconocimiento y la reactividad de las emociones, el procesamiento de recompensas y la respuesta al estrés". Current Psychiatry Reports . 21 (11): 115. doi :10.1007/s11920-019-1095-z. PMC 6838021 . PMID 31701260.
- ^ Pagano HP, Zapata LB, Berry-Bibee EN, Nanda K, Curtis KM (diciembre de 2016). "Seguridad de la anticoncepción hormonal y los dispositivos intrauterinos entre mujeres con trastornos depresivos y bipolares: una revisión sistemática". Anticoncepción . 94 (6): 641–649. doi :10.1016/j.contraception.2016.06.012. PMC 10994544 . PMID 27364100.
- ^ Dennis CL, Ross LE, Herxheimer A (octubre de 2008). "Estrógenos y progestinas para la prevención y el tratamiento de la depresión posparto". Base de datos Cochrane de revisiones sistemáticas . 2008 (4): CD001690. doi : 10.1002/14651858.CD001690.pub2. PMC 7061327. PMID 18843619.
- ^ ab Maki PM, Kornstein SG, Joffe H, Bromberger JT, Freeman EW, Athappilly G, Bobo WV, Rubin LH, Koleva HK, Cohen LS, Soares CN (febrero de 2019). "Pautas para la evaluación y el tratamiento de la depresión perimenopáusica: resumen y recomendaciones". J Womens Health (Larchmt) . 28 (2): 117–134. doi : 10.1089/jwh.2018.27099.mensocrec . PMID 30182804.
- ^ ab Stute P, Spyropoulou A, Karageorgiou V, Cano A, Bitzer J, Ceausu I, Chedraui P, Durmusoglu F, Erkkola R, Goulis DG, Lindén Hirschberg A, Kiesel L, Lopes P, Pines A, Rees M, van Trotsenburg M, Zervas I, Lambrinoudaki I (enero de 2020). "Manejo de los síntomas depresivos en mujeres peri y posmenopáusicas: declaración de posición del EMAS". Maturitas . 131 : 91-101. doi : 10.1016/j.maturitas.2019.11.002 . PMID 31740049.
- ^ Gava G, Orsili I, Alvisi S, Mancini I, Seracchioli R, Meriggiola MC (octubre de 2019). "Cognición, estado de ánimo y sueño en la transición menopáusica: el papel de la terapia hormonal para la menopausia". Medicina . 55 (10): 668. doi : 10.3390/medicina55100668 . PMC 6843314 . PMID 31581598.
- ^ Toffol E, Heikinheimo O, Partonen T (mayo de 2015). "Terapia hormonal y estado de ánimo en mujeres perimenopáusicas y posmenopáusicas: una revisión narrativa". Menopausia . 22 (5): 564–78. doi :10.1097/GME.0000000000000323. PMID 25203891. S2CID 5830652.
- ^ Zweifel JE, O'Brien WH (abril de 1997). "Un metaanálisis del efecto de la terapia de reemplazo hormonal sobre el estado de ánimo depresivo". Psiconeuroendocrinología . 22 (3): 189–212. doi :10.1016/s0306-4530(96)00034-0. PMID 9203229. S2CID 44630030.
- ^ Rogerio A. Lobo (5 de junio de 2007). Tratamiento de la mujer posmenopáusica: aspectos básicos y clínicos. Elsevier. pp. 211–. ISBN 978-0-08-055309-2.
- ^ Gordon JL, Girdler SS (diciembre de 2014). "Terapia de reemplazo hormonal en el tratamiento de la depresión perimenopáusica". Curr Psychiatry Rep . 16 (12): 517. doi :10.1007/s11920-014-0517-1. PMID 25308388. S2CID 23794180.
- ^ Fischer B, Gleason C, Asthana S (abril de 2014). "Efectos de la terapia hormonal en la cognición y el estado de ánimo". Fertil. Steril . 101 (4): 898–904. doi :10.1016/j.fertnstert.2014.02.025. PMC 4330961 . PMID 24680649.
- ^ Prior JC (agosto de 2018). "Progesterona para el tratamiento de mujeres menopáusicas sintomáticas". Climaterio . 21 (4): 358–365. doi : 10.1080/13697137.2018.1472567 . PMID 29962247.
- ^ ab Pastor Z, Holla K, Chmel R (febrero de 2013). "La influencia de los anticonceptivos orales combinados en el deseo sexual femenino: una revisión sistemática". Eur J Contracept Reprod Health Care . 18 (1): 27–43. doi :10.3109/13625187.2012.728643. PMID 23320933. S2CID 34748865.
- ^ Zimmerman Y, Eijkemans MJ, Coelingh Bennink HJ, Blankenstein MA, Fauser BC (2014). "El efecto de la anticoncepción oral combinada en los niveles de testosterona en mujeres sanas: una revisión sistemática y un metanálisis". Hum. Reprod. Update . 20 (1): 76–105. doi :10.1093/humupd/dmt038. PMC 3845679. PMID 24082040 .
- ^ Casado-Espada NM, de Alarcón R, de la Iglesia-Larrad JI, Bote-Bonaechea B, Montejo ÁL (junio de 2019). "Anticonceptivos hormonales, disfunción sexual femenina y estrategias de manejo: una revisión". Revista de Medicina Clínica . 8 (6): 908. doi : 10.3390/jcm8060908 . PMC 6617135 . PMID 31242625.
- ^ abc "Trombosis venosa profunda". NHLBI, NIH . Consultado el 28 de diciembre de 2019 .
- ^ abcde Sitruk-Ware R, Nath A (febrero de 2013). "Características y efectos metabólicos de los estrógenos y progestinas contenidos en las píldoras anticonceptivas orales". Mejores prácticas e investigación. Endocrinología clínica y metabolismo . 27 (1): 13–24. doi :10.1016/j.beem.2012.09.004. PMID 23384742.
- ^ abcdefgh Pfeifer S, Butts S, Dumesic D, Fossum G, Gracia C, La Barbera A, Mersereau J, Odem R, Penzias A, Pisarska M, Rebar R, Reindollar R, Rosen M, Sandlow J, Sokol R, Vernon M, Widra E (enero de 2017). "Anticoncepción hormonal combinada y riesgo de tromboembolia venosa: una guía". Fertilidad y esterilidad . 107 (1): 43–51. doi : 10.1016/j.fertnstert.2016.09.027 . PMID 27793376.
- ^ ab Skouby SO, Sidelmann JJ (noviembre de 2018). "Impacto de los progestágenos en la hemostasia". Hormone Molecular Biology and Clinical Investigation . 37 (2). doi :10.1515/hmbci-2018-0041. PMID 30447140. S2CID 53875910.
- ^ Barco S, Nijkeuter M, Middeldorp S (julio de 2013). "Embarazo y tromboembolia venosa". Seminarios sobre trombosis y hemostasia . 39 (5): 549–558. doi :10.1055/s-0033-1343893. PMID 23633191. S2CID 5521763.
- ^ Simon T, Beau Yon de Jonage-Canonico M, Oger E, Wahl D, Conard J, Meyer G, Emmerich J, Barrellier MT, Guiraud A, Scarabin PY (enero de 2006). "Indicadores de exposición a estrógenos endógenos durante la vida y riesgo de tromboembolia venosa". Journal of Thrombosis and Haemostasis . 4 (1): 71–76. doi : 10.1111/j.1538-7836.2005.01693.x . PMID 16409454. S2CID 24161765.
- ^ Canonico M, Plu-Bureau G, O'Sullivan MJ, Stefanick ML, Cochrane B, Scarabin PY, Manson JE (marzo de 2014). "Edad de la menopausia, antecedentes reproductivos y riesgo de tromboembolia venosa entre mujeres posmenopáusicas: ensayos clínicos de terapia hormonal de la Women's Health Initiative". Menopausia . 21 (3): 214–220. doi :10.1097/GME.0b013e31829752e0. PMC 3815514 . PMID 23760439.
- ^ abcdefghijk Sitruk-Ware R, Nath A (junio de 2011). "Efectos metabólicos de los esteroides anticonceptivos". Reseñas en Endocrine & Metabolic Disorders . 12 (2): 63–75. doi :10.1007/s11154-011-9182-4. PMID 21538049. S2CID 23760705.
- ^ abcd Schindler AE (diciembre de 2003). "Efectos diferenciales de las progestinas en la hemostasia". Maturitas . 46 (Supl 1): S31–7. doi :10.1016/j.maturitas.2003.09.016. PMID 14670643.
- ^ abc Wiegratz I, Kuhl H (septiembre de 2006). "Efectos metabólicos y clínicos de los progestágenos". Revista Europea de Contracepción y Salud Reproductiva . 11 (3): 153–161. doi :10.1080/13625180600772741. PMID 17056444. S2CID 27088428.
- ^ ab Kuhl H (mayo de 1996). "Efectos de los progestágenos en la hemostasia". Maturitas . 24 (1–2): 1–19. doi :10.1016/0378-5122(96)00994-2. PMID 8794429.
- ^ Tepper NK, Whiteman MK, Marchbanks PA, James AH, Curtis KM (diciembre de 2016). "Anticoncepción con progestina sola y tromboembolia: una revisión sistemática". Anticoncepción . 94 (6): 678–700. doi :10.1016/j.contraception.2016.04.014. PMC 11034842 . PMID 27153743.
- ^ Mantha S, Karp R, Raghavan V, Terrin N, Bauer KA, Zwicker JI (agosto de 2012). "Evaluación del riesgo de eventos tromboembólicos venosos en mujeres que toman anticonceptivos que solo contienen progestina: un metanálisis". BMJ . 345 : e4944. doi :10.1136/bmj.e4944. PMC 3413580 . PMID 22872710.
- ^ abc Blanco-Molina MA, Lozano M, Cano A, Cristobal I, Pallardo LP, Lete I (mayo de 2012). "Anticoncepción con progestina sola y tromboembolia venosa". Thrombosis Research . 129 (5): e257–e262. doi :10.1016/j.thromres.2012.02.042. PMID 22425318. S2CID 261804433.
- ^ abc Rott H (febrero de 2019). "Píldoras anticonceptivas y riesgos trombóticos: diferencias entre los métodos anticonceptivos con y sin estrógeno". Hamostaseologie . 39 (1): 42–48. doi :10.1055/s-0039-1677806. PMID 30669160. S2CID 58947063.
- ^ abcde Beyer-Westendorf J, Bauersachs R, Hach-Wunderle V, Zotz RB, Rott H (octubre de 2018). "Hormonas sexuales y tromboembolismo venoso: desde la anticoncepción hasta la terapia de reemplazo hormonal". VASA. Zeitschrift für Gefässkrankheiten . 47 (6): 441–450. doi :10.1024/0301-1526/a000726. PMID 30008249. S2CID 51628832.
- ^ ab DeLoughery TG (junio de 2011). "Estrógenos y trombosis: controversias y sentido común". Reseñas en Endocrine & Metabolic Disorders . 12 (2): 77–84. doi :10.1007/s11154-011-9178-0. PMID 21559819. S2CID 28053690.
- ^ Mantha S, Karp R, Raghavan V, Terrin N, Bauer KA, Zwicker JI (agosto de 2012). "Evaluación del riesgo de eventos tromboembólicos venosos en mujeres que toman anticonceptivos que contienen solo progestina: un metanálisis". BMJ . 345 (agosto 07 2): e4944. doi :10.1136/bmj.e4944. PMC 3413580 . PMID 22872710.
- ^ abcde Scarabin PY (agosto de 2018). "Progestágenos y tromboembolia venosa en mujeres menopáusicas: un metanálisis actualizado de estrógenos orales versus transdérmicos". Climacteric . 21 (4): 341–345. doi :10.1080/13697137.2018.1446931. PMID 29570359. S2CID 4229701.
- ^ Tepper NK, Jeng G, Curtis KM, Boutot ME, Boulet SL, Whiteman MK (marzo de 2019). "Tromboembolia venosa en mujeres que inician tratamiento con acetato de medroxiprogesterona de depósito inmediatamente después del parto". Obstetricia y ginecología . 133 (3): 533–540. doi : 10.1097/AOG.0000000000003135 . PMC 10983016 . PMID 30741807.
- ^ abcde Gourdy P, Bachelot A, Catteau-Jonard S, Chabbert-Buffet N, Christin-Maître S, Conard J, Fredenrich A, Gompel A, Lamiche-Lorenzini F, Moreau C, Plu-Bureau G, Vambergue A, Vergès B , Kerlan V (noviembre de 2012). "Anticoncepción hormonal en mujeres con riesgo de sufrir trastornos vasculares y metabólicos: directrices de la Sociedad Francesa de Endocrinología". Anales de Endocrinología . 73 (5): 469–487. doi :10.1016/j.ando.2012.09.001. PMID 23078975.
- ^ Conard J, Plu-Bureau G, Bahi N, Horellou MH, Pelissier C, Thalabard JC (diciembre de 2004). "Anticoncepción con progestágeno solo en mujeres con alto riesgo de tromboembolia venosa". Anticoncepción . 70 (6): 437–441. doi :10.1016/j.contraception.2004.07.009. PMID 15541404.
- ^ ab Beyer-Westendorf J, Werth S, Halbritter K, Weiss N (abril de 2010). "Cáncer en varones y riesgo de tromboembolismo venoso". Thromb. Res . 125 (Supl. 2): S155–9. doi :10.1016/S0049-3848(10)70035-9. PMID 20433997.
- ^ Guay DR (diciembre de 2008). "Conductas sexuales inapropiadas en personas mayores con deterioro cognitivo". Am J Geriatr Pharmacother . 6 (5): 269–88. doi :10.1016/j.amjopharm.2008.12.004. PMID 19161930.
- ^ ab Seaman HE, Langley SE, Farmer RD, de Vries CS (junio de 2007). "Tromboembolismo venoso y acetato de ciproterona en hombres con cáncer de próstata: un estudio utilizando la base de datos de investigación de medicina general". BJU Int . 99 (6): 1398–403. doi : 10.1111/j.1464-410X.2007.06859.x . PMID 17537215. S2CID 21350686.
- ^ ab Van Hemelrijck M, Adolfsson J, Garmo H, Bill-Axelson A, Bratt O, Ingelsson E, Lambe M, Stattin P, Holmberg L (mayo de 2010). "Riesgo de enfermedades tromboembólicas en hombres con cáncer de próstata: resultados del PCBaSe de Suecia basado en la población". Lancet Oncol . 11 (5): 450–8. doi :10.1016/S1470-2045(10)70038-3. PMC 2861771 . PMID 20395174.
- ^ Schröder FH, Radlmaier A (2009). "Antiandrógenos esteroides". En Jordan VC, Furr BJ (eds.). Terapia hormonal en cáncer de mama y próstata . Humana Press. págs. 325–346. doi :10.1007/978-1-59259-152-7_15. ISBN 978-1-60761-471-5.
- ^ Namer M (octubre de 1988). "Aplicaciones clínicas de los antiandrógenos". J. Steroid Biochem . 31 (4B): 719–29. doi :10.1016/0022-4731(88)90023-4. PMID 2462132.
- ^ abcde Asscheman H, T'Sjoen G, Lemaire A, Mas M, Meriggiola MC, Mueller A, Kuhn A, Dhejne C, Morel-Journel N, Gooren LJ (septiembre de 2014). "Tromboembolia venosa como complicación del tratamiento hormonal cruzado de sujetos transexuales de hombre a mujer: una revisión". Andrologia . 46 (7): 791–5. doi : 10.1111/and.12150 . hdl :11585/413984. PMID 23944849. S2CID 5363824.
- ^ abcd Rovinski D, Ramos RB, Fighera TM, Casanova GK, Spritzer PM (agosto de 2018). "Riesgo de eventos de tromboembolia venosa en mujeres posmenopáusicas que usan terapia hormonal oral versus no oral: una revisión sistemática y metanálisis". Thromb. Res . 168 : 83–95. doi :10.1016/j.thromres.2018.06.014. PMID 29936403. S2CID 49421543.
- ^ abcde Han L, Jensen JT (diciembre de 2015). "¿El progestágeno utilizado en la anticoncepción hormonal combinada afecta el riesgo de trombosis venosa?". Obstet. Gynecol. Clin. North Am . 42 (4): 683–98. doi : 10.1016/j.ogc.2015.07.007 . PMID 26598309.
- ^ abcd Bateson D, Butcher BE, Donovan C, Farrell L, Kovacs G, Mezzini T, Raynes-Greenow C, Pecoraro G, Read C, Baber R (2016). "Riesgo de tromboembolia venosa en mujeres que toman anticonceptivos orales combinados: una revisión sistemática y un metanálisis". Aust Fam Physician . 45 (1): 59–64. PMID 27051991.
- ^ abcde Vinogradova Y, Coupland C, Hippisley-Cox J (enero de 2019). "Uso de terapia de reemplazo hormonal y riesgo de tromboembolia venosa: estudios de casos y controles anidados utilizando las bases de datos QResearch y CPRD". BMJ . 364 : k4810. doi :10.1136/bmj.k4810. PMC 6326068 . PMID 30626577.
- ^ abcd Vinogradova Y, Coupland C, Hippisley-Cox J (mayo de 2015). "Uso de anticonceptivos orales combinados y riesgo de tromboembolia venosa: estudios de casos y controles anidados utilizando las bases de datos QResearch y CPRD". BMJ . 350 : h2135. doi :10.1136/bmj.h2135. PMC 4444976 . PMID 26013557.
- ^ abc Plu-Bureau G, Maitrot-Mantelet L, Hugon-Rodin J, Canonico M (febrero de 2013). "Anticonceptivos hormonales y tromboembolia venosa: una actualización epidemiológica". Best Pract. Res. Clin. Endocrinol. Metab . 27 (1): 25–34. doi :10.1016/j.beem.2012.11.002. PMID 23384743.
- ^ ab Connors JM, Middeldorp S (noviembre de 2019). "Pacientes transgénero y el papel del médico especialista en coagulación". J. Thromb. Haemost . 17 (11): 1790–1797. doi :10.1111/jth.14626. PMID 31465627. S2CID 201673648.
- ^ Oedingen C, Scholz S, Razum O (mayo de 2018). "Revisión sistemática y metanálisis de la asociación de los anticonceptivos orales combinados con el riesgo de tromboembolia venosa: el papel del tipo de progestágeno y la dosis de estrógeno". Thromb. Res . 165 : 68–78. doi :10.1016/j.thromres.2018.03.005. PMID 29573722.
- ^ Dragoman MV, Tepper NK, Fu R, Curtis KM, Chou R, Gaffield ME (junio de 2018). "Una revisión sistemática y un metanálisis del riesgo de trombosis venosa entre usuarias de anticonceptivos orales combinados". Int J Gynaecol Obstet . 141 (3): 287–294. doi :10.1002/ijgo.12455. PMC 5969307 . PMID 29388678.
- ^ Batur P, Casey PM (febrero de 2017). "Litigio por drospirenona: ¿el castigo se ajusta al delito?". J Womens Health (Larchmt) . 26 (2): 99–102. doi : 10.1089/jwh.2016.6092 . PMID 27854556.
- ^ abc Sitruk-Ware R (noviembre de 2016). "Anticoncepción hormonal y trombosis". Fertil. Steril . 106 (6): 1289–1294. doi : 10.1016/j.fertnstert.2016.08.039 . PMID 27678035.
- ^ ab Nelson AL (2015). "Una actualización sobre los nuevos anticonceptivos administrados por vía oral para mujeres". Expert Opin Pharmacother . 16 (18): 2759–72. doi :10.1517/14656566.2015.1100173. PMID 26512437. S2CID 207481206.
- ^ Farris M, Bastianelli C, Rosato E, Brosens I, Benagiano G (octubre de 2017). "Farmacodinámica de los anticonceptivos orales combinados de estrógeno y progestina: 2. Efectos sobre la hemostasia". Expert Rev Clin Pharmacol . 10 (10): 1129–1144. doi :10.1080/17512433.2017.1356718. PMID 28712325. S2CID 205931204.
- ^ ab Fruzzetti F, Cagnacci A (2018). "Trombosis venosa y anticoncepción hormonal: ¿qué hay de nuevo con los anticonceptivos hormonales basados en estradiol?". Open Access J Contracept . 9 : 75–79. doi : 10.2147/OAJC.S179673 . PMC 6239102 . PMID 30519125.
- ^ ab Grandi G, Facchinetti F, Bitzer J (agosto de 2017). "Estradiol en la anticoncepción hormonal: ¿evolución real o simplemente el mismo vino viejo en una botella nueva?". Eur J Contracept Reprod Health Care . 22 (4): 245–246. doi : 10.1080/13625187.2017.1372571 . hdl : 11380/1153791 . PMID 28902531.
- ^ abcdefghijklm Stanczyk FZ, Hapgood JP, Winer S, Mishell DR (abril de 2013). "Progestágenos utilizados en la terapia hormonal posmenopáusica: diferencias en sus propiedades farmacológicas, acciones intracelulares y efectos clínicos". Endocrine Reviews . 34 (2): 171–208. doi :10.1210/er.2012-1008. PMC 3610676 . PMID 23238854.
- ^ abc Canonico M, Plu-Bureau G, Scarabin PY (diciembre de 2011). "Progestágenos y tromboembolia venosa entre mujeres posmenopáusicas que utilizan terapia hormonal" (PDF) . Maturitas . 70 (4): 354–60. doi :10.1016/j.maturitas.2011.10.002. PMID 22024394.
- ^ Stevenson JC, Panay N, Pexman-Fieth C (septiembre de 2013). "Terapia de combinación oral de estradiol y didrogesterona en mujeres posmenopáusicas: revisión de eficacia y seguridad". Maturitas . 76 (1): 10–21. doi :10.1016/j.maturitas.2013.05.018. PMID 23835005.
La didrogesterona no aumentó el riesgo de TEV asociado con el estrógeno oral (odds ratio [OR] 0,9; IC del 95 % 0,4–2,3). Se encontró que otros progestágenos (OR 3,9; IC del 95 % 1,5–10,0) aumentaron aún más el riesgo de TEV asociado con el estrógeno oral (OR 4,2; IC del 95 % 1,5–11,6).
- ^ Schneider C, Jick SS, Meier CR (octubre de 2009). "Riesgo de resultados cardiovasculares en usuarias de estradiol/didrogesterona u otras preparaciones de terapia de reemplazo hormonal". Climaterio . 12 (5): 445–53. doi :10.1080/13697130902780853. PMID 19565370. S2CID 45890629.
- ^ abcdefghi Davey DA (marzo de 2018). "Terapia hormonal para la menopausia: un futuro mejor y más seguro". Climaterio . 21 (5): 454–461. doi :10.1080/13697137.2018.1439915. PMID 29526116. S2CID 3850275.
- ^ abcde Goldstein Z, Khan M, Reisman T, Safer JD (2019). "Manejo del riesgo de tromboembolia venosa en adultos transgénero sometidos a terapia hormonal". J Blood Med . 10 : 209–216. doi : 10.2147/JBM.S166780 . PMC 6628137 . PMID 31372078.
- ^ Roach RE, Lijfering WM, Helmerhorst FM, Cannegieter SC, Rosendaal FR, van Hylckama Vlieg A (enero de 2013). "El riesgo de trombosis venosa en mujeres mayores de 50 años que utilizan anticonceptivos orales o terapia hormonal posmenopáusica". J. Thromb. Haemost . 11 (1): 124–31. doi : 10.1111/jth.12060 . PMID 23136837. S2CID 22306721.
- ^ abc Odlind V, Milsom I, Persson I, Victor A (junio de 2002). "¿Pueden los cambios en la globulina transportadora de hormonas sexuales predecir el riesgo de tromboembolia venosa con píldoras anticonceptivas orales combinadas?". Acta Obstet Gynecol Scand . 81 (6): 482–90. doi : 10.1034/j.1600-0412.2002.810603.x . PMID 12047300. S2CID 26054257.
- ^ Raps M, Helmerhorst F, Fleischer K, Thomassen S, Rosendaal F, Rosing J, Ballieux B, VAN Vliet H (junio de 2012). "Globulina transportadora de hormonas sexuales como marcador del riesgo trombótico de los anticonceptivos hormonales". J. Thromb. Haemost . 10 (6): 992–7. doi : 10.1111/j.1538-7836.2012.04720.x . PMID 22469296. S2CID 20803995.
- ^ Christin-Maitre S (2016). "Risque cardiovasculaire de la contraception hormonale chez la femme" [Riesgo cardiovascular de la anticoncepción hormonal en la mujer]. Boletín de la Academia Nacional de Medicina . 200 (7): 1485-1496. doi : 10.1016/S0001-4079(19)30619-3 . ISSN 0001-4079.
- ^ Stephen J. Winters, Ilpo T. Huhtaniemi (25 de abril de 2017). Hipogonadismo masculino: principios básicos, clínicos y terapéuticos. Humana Press. pp. 307–. ISBN 978-3-319-53298-1.
- ^ Notelovitz M (marzo de 2006). "Opinión clínica: principios biológicos y farmacológicos de la terapia con estrógenos para la menopausia sintomática". MedGenMed . 8 (1): 85. PMC 1682006 . PMID 16915215.
- ^ Goodman MP (febrero de 2012). "¿Todos los estrógenos son iguales? Una revisión de la terapia oral frente a la transdérmica". J Womens Health (Larchmt) . 21 (2): 161–9. doi :10.1089/jwh.2011.2839. PMID 22011208.
- ^ ab Stege R, Carlström K, Collste L, Eriksson A, Henriksson P, Pousette A (1988). "Terapia con fosfato de poliestradiol como fármaco único en el cáncer de próstata". Am. J. Clin. Oncol . 11 (Supl. 2): S101–3. doi :10.1097/00000421-198801102-00024. PMID 3242384. S2CID 32650111.
- ^ ab von Schoultz B, Carlström K, Collste L, Eriksson A, Henriksson P, Pousette A, Stege R (1989). "Terapia con estrógenos y función hepática: efectos metabólicos de la administración oral y parenteral". Próstata . 14 (4): 389–95. doi :10.1002/pros.2990140410. PMID 2664738. S2CID 21510744.
- ^ Ottosson UB, Carlström K, Johansson BG, von Schoultz B (1986). "Inducción de estrógenos de proteínas hepáticas y colesterol de lipoproteínas de alta densidad: comparación entre valerato de estradiol y etinilestradiol". Gynecol. Obstet. Invest . 22 (4): 198–205. doi :10.1159/000298914. PMID 3817605.
- ^ Fruzzetti F, Trémollieres F, Bitzer J (mayo de 2012). "Una visión general del desarrollo de anticonceptivos orales combinados que contienen estradiol: enfoque en valerato de estradiol/dienogest". Gynecol. Endocrinol . 28 (5): 400–8. doi :10.3109/09513590.2012.662547. PMC 3399636 . PMID 22468839.
- ^ Tangpricha V, den Heijer M (abril de 2017). "Terapia con estrógenos y antiandrógenos para mujeres transgénero". The Lancet. Diabetes & Endocrinology . 5 (4): 291–300. doi :10.1016/S2213-8587(16)30319-9. PMC 5366074 . PMID 27916515.
- ^ Weinand JD, Safer JD (junio de 2015). "La terapia hormonal en adultos transgénero es segura con la supervisión del proveedor; una revisión de las secuelas de la terapia hormonal en personas transgénero". Journal of Clinical & Translational Endocrinology . 2 (2): 55–60. doi :10.1016/j.jcte.2015.02.003. PMC 5226129 . PMID 28090436.
- ^ Price S, McManus J, Barrett J (2019). "La población transgénero: mejorar la concienciación de los ginecólogos y su papel en la prestación de atención". The Obstetrician & Gynaecologist . 21 (1): 11–20. doi : 10.1111/tog.12521 . ISSN 1467-2561.
- ^ Asscheman H, Gooren LJ (1993). "Tratamiento hormonal en transexuales". Revista de psicología y sexualidad humana . 5 (4): 39–54. doi :10.1300/J056v05n04_03. ISSN 0890-7064. S2CID 144580633.
- ^ Hembree WC, Cohen-Kettenis PT, Gooren L, Hannema SE, Meyer WJ, Murad MH, Rosenthal SM, Safer JD, Tangpricha V, T'Sjoen GG (diciembre de 2017). "Tratamiento endocrino de personas con disforia de género o incongruencia de género: una guía de práctica clínica de la Endocrine Society". Endocrine Practice . 23 (12): 1437. doi :10.4158/1934-2403-23.12.1437. PMID 29320642. S2CID 3639218.
- ^ Prentice RL, Anderson GL (2008). "La iniciativa de salud de la mujer: lecciones aprendidas". Revista Anual de Salud Pública . 29 : 131–150. doi : 10.1146/annurev.publhealth.29.020907.090947 . PMID 18348708.
- ^ Prentice RL (noviembre de 2014). "Terapia hormonal posmenopáusica y riesgos de enfermedad coronaria, cáncer de mama y accidente cerebrovascular". Seminarios en Medicina Reproductiva . 32 (6): 419–425. doi :10.1055/s-0034-1384624. PMC 4212810 . PMID 25321418.
- ^ Bassuk SS, Manson JE (2008). "Ensayos de terapia hormonal de la Iniciativa de Salud de la Mujer". Enciclopedia Wiley de ensayos clínicos . págs. 1–10. doi :10.1002/9780471462422.eoct391. ISBN 978-0-471-46242-2.
- ^ abcde Hermsmeyer RK, Thompson TL, Pohost GM, Kaski JC (julio de 2008). "Efectos cardiovasculares del acetato de medroxiprogesterona y la progesterona: ¿un caso de identidad equivocada?". Nature Clinical Practice. Cardiovascular Medicine . 5 (7): 387–395. doi :10.1038/ncpcardio1234. PMID 18521110. S2CID 39945411.
- ^ Sitruk-Ware R, El-Etr M (agosto de 2013). "Progesterona y progestinas relacionadas: posibles nuevos beneficios para la salud". Climaterio . 16 (Supl 1): 69–78. doi :10.3109/13697137.2013.802556. PMID 23647429. S2CID 25447915.
- ^ Nath A, Sitruk-Ware R (2009). "Diferentes efectos cardiovasculares de las progestinas según la estructura y la actividad". Climaterio . 12 (Supl 1): 96–101. doi :10.1080/13697130902905757. PMID 19811251. S2CID 2987558.
- ^ Sitruk-Ware R (octubre de 2005). "Farmacología de diferentes progestágenos: el caso especial de la drospirenona". Climaterio . 8 (Supl. 3): 4–12. doi :10.1080/13697130500330382. PMID 16203650. S2CID 24205704.
- ^ Sitruk-Ware RL (octubre de 2003). "Terapia hormonal y sistema cardiovascular: el papel fundamental de las progestinas". Climaterio . 6 (Supl. 3): 21–28. PMID 15018245.
- ^ Boardman HM, Hartley L, Eisinga A, Main C, Roqué i Figuls M, Bonfill Cosp X, Gabriel Sanchez R, Knight B (marzo de 2015). "Terapia hormonal para la prevención de la enfermedad cardiovascular en mujeres posmenopáusicas". Base de datos Cochrane de revisiones sistemáticas . 2015 (3): CD002229. doi :10.1002/14651858.CD002229.pub4. hdl : 20.500.12105/9999 . PMC 10183715. PMID 25754617 .
- ^ ab Jiang Y, Tian W (noviembre de 2017). "Los efectos de las progesteronas en los lípidos sanguíneos en la terapia de reemplazo hormonal". Lípidos en la salud y la enfermedad . 16 (1): 219. doi : 10.1186/s12944-017-0612-5 . PMC 5697110 . PMID 29157280.
- ^ Nath A, Sitruk-Ware R (abril de 2009). "Administración parenteral de progestinas para la terapia de reemplazo hormonal". Eur J Contracept Reprod Health Care . 14 (2): 88–96. doi :10.1080/13625180902747425. PMID 19340703. S2CID 43025098.
- ^ abcdefghi Grupo colaborativo sobre factores hormonales en el cáncer de mama (septiembre de 2019). "Tipo y momento de la terapia hormonal menopáusica y riesgo de cáncer de mama: metanálisis de la evidencia epidemiológica mundial de participantes individuales". Lancet . 394 (10204): 1159–1168. doi :10.1016/S0140-6736(19)31709-X. PMC 6891893 . PMID 31474332.
- ^ abcdef Yang Z, Hu Y, Zhang J, Xu L, Zeng R, Kang D (2017). "Terapia con estradiol y riesgo de cáncer de mama en mujeres perimenopáusicas y posmenopáusicas: una revisión sistemática y metanálisis". Gynecol. Endocrinol . 33 (2): 87–92. doi :10.1080/09513590.2016.1248932. PMID 27898258. S2CID 205631264.
- ^ ab Lambrinoudaki I (2014). "Progestágenos en la terapia hormonal posmenopáusica y el riesgo de cáncer de mama". Maturitas . 77 (4): 311–7. doi :10.1016/j.maturitas.2014.01.001. PMID 24485796.
- ^ Beral V, Peto R, Pirie K, Reeves G (septiembre de 2019). "Terapia hormonal menopáusica y mortalidad por cáncer de mama a los 20 años". Lancet . 394 (10204): 1139. doi : 10.1016/S0140-6736(19)32033-1 . PMID 31474331.
- ^ Stanczyk FZ, Bhavnani BR (julio de 2014). "Uso de acetato de medroxiprogesterona para terapia hormonal en mujeres posmenopáusicas: ¿es seguro?". J. Steroid Biochem. Mol. Biol . 142 : 30–8. doi :10.1016/j.jsbmb.2013.11.011. PMID 24291402. S2CID 22731802.
- ^ abc Sturdee DW (agosto de 2013). "¿Son realmente necesarias las progestinas como parte de un régimen combinado de terapia de reemplazo hormonal?". Climaterio . 16 (Supl. 1): 79–84. doi :10.3109/13697137.2013.803311. PMID 23651281. S2CID 21894200.
- ^ Mirkin S (agosto de 2018). "Evidencia sobre el uso de progesterona en la terapia hormonal menopáusica". Climaterio . 21 (4): 346–354. doi : 10.1080/13697137.2018.1455657 . PMID 29630427.
- ^ abcd Kuhl H, Schneider HP (agosto de 2013). "Progesterona: promotora o inhibidora del cáncer de mama". Climaterio . 16 (Supl 1): 54–68. doi :10.3109/13697137.2013.768806. PMID 23336704. S2CID 20808536.
- ^ abc de Blok CJ, Wiepjes CM, Nota NM, van Engelen K, Adank MA, Dreijerink KM, Barbé E, Konings IR, den Heijer M (mayo de 2019). "Riesgo de cáncer de mama en personas transgénero que reciben tratamiento hormonal: estudio de cohorte a nivel nacional en los Países Bajos". BMJ . 365 : l1652. doi :10.1136/bmj.l1652. PMC 6515308 . PMID 31088823.
- ^ abc de Blok CJ, Dreijerink KM, den Heijer M (junio de 2019). "Riesgo de cáncer en personas transgénero". Endocrinol. Metab. Clínico. Norte Am . 48 (2): 441–452. doi :10.1016/j.ecl.2019.02.005. PMID 31027551. S2CID 135382400.
- ^ abc Feingold KR, Anawalt B, Boyce A, Chrousos G, Dungan K, Grossman A, Hershman JM, Kaltsas G, Koch C, Kopp P, Korbonits M, McLachlan R, Morley JE, New M, Perreault L, Purnell J, Rebar R, Singer F, Trence DL, Vinik A, Wilson DP, Nota NM, den Heijer M, Gooren LJ (2000). "Evaluación y tratamiento de adultos disfóricos o incongruentes de género". Endotexto [Internet] . PMID 31343858.
- ^ abc Iwamoto SJ, Defreyne J, Rothman MS, Van Schuylenbergh J, Van de Bruaene L, Motmans J, T'Sjoen G (2019). "Consideraciones de salud para mujeres transgénero y otras incógnitas: una revisión narrativa". Ther Adv Endocrinol Metab . 10 : 2042018819871166. doi :10.1177/2042018819871166. PMC 6719479. PMID 31516689 .
- ^ Jacobsen BM, Horwitz KB (2012). "Receptores de progesterona, sus isoformas y transcripción regulada por progesterona". Mol. Cell. Endocrinol . 357 (1–2): 18–29. doi :10.1016/j.mce.2011.09.016. PMC 3272316. PMID 21952082 .
- ^ Scarpin KM, Graham JD, Mote PA, Clarke CL (2009). "Acción de la progesterona en tejidos humanos: regulación por la expresión de isoformas del receptor de progesterona (PR), posicionamiento nuclear y expresión de correguladores". Nucl Recept Signal . 7 : e009. doi :10.1621/nrs.07009. PMC 2807635 . PMID 20087430.
- ^ Thomas P, Pang Y (2012). "Receptores de progesterona de membrana: evidencia de funciones neuroprotectoras, de señalización de neuroesteroides y neuroendocrinas en células neuronales". Neuroendocrinología . 96 (2): 162–71. doi :10.1159/000339822. PMC 3489003 . PMID 22687885.
- ^ Petersen SL, Intlekofer KA, Moura-Conlon PJ, Brewer DN, Del Pino Sans J, Lopez JA (2013). "Nuevos receptores de progesterona: localización neuronal y posibles funciones". Frontiers in Neuroscience . 7 : 164. doi : 10.3389/fnins.2013.00164 . PMC 3776953 . PMID 24065878.
- ^ Gompel A, Plu-Bureau G (agosto de 2018). "Progesterona, progestinas y la mama en el tratamiento de la menopausia". Climaterio . 21 (4): 326–332. doi :10.1080/13697137.2018.1476483. PMID 29852797. S2CID 46922084.
- ^ Schindler AE, Campagnoli C, Druckmann R, Huber J, Pasqualini JR, Schweppe KW, Thijssen JH (diciembre de 2003). "Clasificación y farmacología de progestinas". Maturitas . 46 Suplemento 1: T7 – S16. doi :10.1016/j.maturitas.2003.09.014. PMID 14670641.
- ^ Kuhl H (2011). "Farmacología de los progestágenos" (PDF) . J Reproduktionsmed Endokrinol . 8 (1): 157–177.
- ^ Kuhl H (2005). "Farmacología de los estrógenos y progestágenos: influencia de diferentes vías de administración" (PDF) . Climaterio . 8 Suppl 1: 3–63. doi :10.1080/13697130500148875. PMID 16112947.
- ^ Lauritzen C (septiembre de 1990). "Uso clínico de estrógenos y progestágenos". Maturitas . 12 (3): 199–214. doi :10.1016/0378-5122(90)90004-P. PMID 2215269.
- ^ Kuhl H (septiembre de 1990). "Farmacocinética de estrógenos y progestágenos". Maturitas . 12 (3): 171–97. doi :10.1016/0378-5122(90)90003-o. PMID 2170822.
- ^ Knörr K, Knörr-Gärtner H, Beller FK, Lauritzen C (8 de marzo de 2013). Geburtshilfe und Gynäkologie: Physiologie und Pathologie der Reproduktion. Springer-Verlag. págs. 583–. ISBN 978-3-642-95583-9.
- ^ Knörr K, Beller FK, Lauritzen C (17 de abril de 2013). Lehrbuch der Gynäkologie. Springer-Verlag. págs. 214–. ISBN 978-3-662-00942-0.
- ^ Horský J, Presl J (1981). "Tratamiento hormonal de los trastornos del ciclo menstrual". En J. Horsky, J. Presl (eds.). Función ovárica y sus trastornos: diagnóstico y terapia. Springer Science & Business Media. págs. 309–332. doi :10.1007/978-94-009-8195-9_11. ISBN 978-94-009-8195-9.
- ^ Ferin J (septiembre de 1972). "Compuestos progestacionales activos por vía oral. Estudios en humanos: efectos en el tracto útero-vaginal". En M. Tausk (ed.). Farmacología del sistema endocrino y fármacos relacionados: progesterona, fármacos progestacionales y agentes antifertilidad . Vol. II. Pergamon Press. págs. 245–273. ISBN. 978-0080168128.OCLC 278011135 .
- ^ Freimut A. Leidenberger, Thomas Strowitzki, Olaf Ortmann (29 de agosto de 2009). Klinische Endokrinologie für Frauenärzte. Springer-Verlag. págs.225, 227. ISBN 978-3-540-89760-6.
- ^ Neumann F, Düsterberg B (1998). "Entwicklung auf dem Gebiet der Gestagene" [Desarrollo en el campo de los progestágenos]. Reproducciónmedizin . 14 (4): 257–264. doi :10.1007/s004440050042. ISSN 1434-6931.
- ^ Hammerstein J (1990). "Antiandrógenos: aspectos clínicos". Cabello y enfermedades del cabello . págs. 827–886. doi :10.1007/978-3-642-74612-3_35.
- ^ Willibald Pschyrembel (1968). Praktische Gynäkologie: für Studierende und Ärzte. Walter de Gruyter. pag. 599.ISBN 978-3-11-150424-7.
- ^ Ufer J (1968). "Die therapeutische Anwendung der Gestagene beim Menschen" [Uso terapéutico de progestágenos en humanos]. Die Gestagene [ Progestágenos ]. Springer-Verlag. págs. 1026-1124. doi :10.1007/978-3-642-99941-3_7. ISBN 978-3-642-99941-3.
Zur Transformation des Endometriums benotigten sie 200-400 mg [ethisterone] pro Cyclus und postulierten eine etwa sechsfach schwachere Wirkung gegenuber dem Progesteron im appliziert.
- ^ ab Endrikat J, Gerlinger C, Richard S, Rosenbaum P, Düsterberg B (diciembre de 2011). "Dosis de progestinas para inhibición de la ovulación: una revisión sistemática de la literatura disponible y de las preparaciones comercializadas en todo el mundo". Anticoncepción . 84 (6): 549–57. doi :10.1016/j.contraception.2011.04.009. PMID 22078182.
Tabla 1 Publicaciones sobre dosis de progestinas para inhibición de la ovulación: Progestina: Progesterona. Referencia: Pincus (1956). Método: Pdiol urinario. Dosis diaria (mg): 300.000. Número total de ciclos en todos los sujetos: 61. Número total de ovulaciones en todos los sujetos: 30. % de ovulación en todos los sujetos: 49.
- ^ Milan Rastislav Henzl, John A. Edwards (10 de noviembre de 1999). "Farmacología de las progestinas: derivados de la 17α-hidroxiprogesterona y progestinas de primera y segunda generación". En Régine Sitruk-Ware, Daniel R. Mishell (eds.). Progestinas y antiprogestinas en la práctica clínica. Taylor & Francis. págs. 101–132. ISBN 978-0-8247-8291-7.
- ^ Kópera H (1991). "Hormona der Gonaden". Terapia hormonal para la mujer . págs. 59-124. doi :10.1007/978-3-642-95670-6_6. ISBN 978-3-642-95670-6. ISSN 0172-777X.
- ^ Grupo de trabajo del IARC sobre la evaluación de los riesgos carcinógenos para los seres humanos, Organización Mundial de la Salud, Agencia Internacional para la Investigación sobre el Cáncer (2007). "Anexo 2: Composición de los anticonceptivos orales e inyectables de estrógeno y progestágeno". Anticonceptivos combinados de estrógeno y progestágeno y terapia combinada de estrógeno y progestágeno para la menopausia. Organización Mundial de la Salud. págs. 431–464. ISBN 978-92-832-1291-1.
- ^ Lobo RA, Stanczyk FZ (1994). "Nuevos conocimientos en la fisiología de los anticonceptivos hormonales". Revista Americana de Obstetricia y Ginecología . 170 (5): 1499–1507. doi :10.1016/S0002-9378(12)91807-4. ISSN 0002-9378.
- ^ Henzl MR (1986). "Hormonas anticonceptivas y su uso clínico". En Samuel SC Yen, Robert B. Jaffe (eds.). Endocrinología reproductiva: fisiología, fisiopatología y tratamiento clínico. Saunders. págs. 643–682. ISBN 978-0-7216-9630-0.
- ^ Ostergaard E (febrero de 1965). "Las propiedades progestacionales y antiovulatorias orales del acetato de megestrol y su uso terapéutico en trastornos ginecológicos". J Obstet Gynaecol Br Emp . 72 (1): 45–48. doi :10.1111/j.1471-0528.1965.tb01372.x. PMID 12332461.
Las propiedades antiovulatorias del acetato de megestrol 5 mg. más Mestranol 0,1 mg. se demostraron en treinta y cinco mujeres mediante inspección directa de los ovarios. Cuando se administraron solos, el acetato de megestrol 5 mg. o el Mestranol 0,1 mg. no impidieron la ovulación en todos los casos.
- ^ Schacter L, Rozencweig M, Canetta R, Kelley S, Nicaise C, Smaldone L (marzo de 1989). "Acetato de megestrol: experiencia clínica". Cancer Treat. Rev. 16 ( 1): 49–63. doi :10.1016/0305-7372(89)90004-2. PMID 2471590.
A 0,25 mg/día, el MA no tiene un efecto aparente sobre la histología del endometrio y no es eficaz como anticonceptivo (53). Sin embargo, a dosis de 0,35 y 0,5 mg/día, el fármaco es un anticonceptivo eficaz (10). A la dosis de 0,5 mg/día, el MA no inhibe la ovulación, pero sí reduce la motilidad de los espermatozoides en las pruebas poscoitales (68).
- ^ Vessey M, Mears E, Andolšek L, Ogrinc-Oven M (1972). "Ensayo aleatorizado doble ciego de cuatro anticonceptivos orales con progestágeno solo". The Lancet . 299 (7757): 915–922. doi :10.1016/S0140-6736(72)91492-4. ISSN 0140-6736.
- ^ Aufrère MB, Benson H (junio de 1976). "Progesterona: una visión general y avances recientes". J Pharm Sci . 65 (6): 783–800. doi :10.1002/jps.2600650602. PMID 945344.
Los primeros estudios sobre su uso como anticonceptivo oral mostraron que, a 300 mg/día (del 5.º al 25.º día del ciclo menstrual), la progesterona era eficaz para prevenir la ovulación durante cuatro ciclos (263). También se ha investigado el efecto relacionado de dosis mayores de progesterona sobre la excreción de gonadotropina. Rothchild (264) descubrió que la progesterona administrada por vía intravenosa de forma continua o intermitente (100-400 mg/día) durante 10 días deprimía la cantidad total de gonadotropina excretada en la orina. Sin embargo, Paulsen et al. (265) descubrieron que la progesterona oral a dosis de 1000 mg/día durante 87 días no tenía un efecto significativo en la excreción urinaria de gonadotropina. La eficacia de la progesterona como anticonceptivo oral nunca se probó completamente, porque se disponía de agentes progestacionales sintéticos, que eran eficaces por vía oral.
- ^ Pincus G (diciembre de 1958). "El control hormonal de la ovulación y el desarrollo temprano". Postgrad Med . 24 (6): 654–60. doi :10.1080/00325481.1958.11692305. PMID 13614060.
Tabla 1: Efectos de la progesterona oral en tres índices de ovulación: Medicación: Progesterona. Número: 69. Duración media del ciclo: 25,5 ± 0,59. Porcentaje positivo para ovulación por: Temperatura basal: 27. Biopsia endometrial: 18. Frotis vaginal: 6. [...] nos decidimos por 300 mg. por día [progesterona oral] como una dosis significativamente eficaz [inhibición de la ovulación], y esto se administró desde el quinto día hasta el vigésimo cuarto día del ciclo menstrual. [...] Observamos a cada una de las 33 voluntarias durante un ciclo de control sin tratamiento y durante uno a tres ciclos sucesivos de medicación inmediatamente después del ciclo de control. Como índices de la ocurrencia de la ovulación, se tomaron diariamente las temperaturas basales y los frotis vaginales, y entre el día diecinueve y el veintidós del ciclo se realizó una biopsia endometrial. [...] Aunque demostramos así la actividad inhibidora de la ovulación de la progesterona en mujeres que ovulan normalmente, la medicación oral con progesterona tenía dos desventajas: (1) la gran dosis diaria (300 mg.) que presumiblemente tendría que ser incluso mayor si se buscaba una inhibición del 100 por ciento1 [...]
- ^ Pincus G (1956). "Algunos efectos de la progesterona y compuestos relacionados sobre la reproducción y el desarrollo temprano en mamíferos". Acta Endocrinol Suppl (Copenh) . 23 (Supl 28): 18–36. doi :10.1530/acta.0.023S018. PMID 13394044.
- ^ Stone A, Kupperman HS (1955). "Los efectos de la progesterona en la ovulación: un informe preliminar". Quinta Conferencia Internacional sobre Planificación Familiar: tema, superpoblación y planificación familiar: informe de las actas, 24-29 de octubre de 1955, Tokio, Japón . Federación Internacional de Planificación Familiar. pág. 185.
- ^ S. Beier, B. Düsterberg, MF El Etreby, W. Elger, F. Neumann, Y. Nishino (1983). "Toxicología de los agentes hormonales reguladores de la fertilidad". En Giuseppe Benagiano, Egon Diczfalusy (eds.). Mecanismos endocrinos en la regulación de la fertilidad. Raven Press. págs. 261–346. ISBN 978-0-89004-464-3.
- ^ Knörr K, Beller FK, Lauritzen C (17 de abril de 2013). Lehrbuch der Gynäkologie. Springer-Verlag. págs. 214–. ISBN 978-3-662-00942-0.
- ^ Knörr K, Knörr-Gärtner H, Beller FK, Lauritzen C (8 de marzo de 2013). Geburtshilfe und Gynäkologie: Physiologie und Pathologie der Reproduktion. Springer-Verlag. págs. 583–. ISBN 978-3-642-95583-9.
- ^ Labhart A (6 de diciembre de 2012). Endocrinología clínica: teoría y práctica. Springer Science & Business Media. pp. 554–. ISBN 978-3-642-96158-8.
- ^ Horský J, Presl J (1981). "Tratamiento hormonal de los trastornos del ciclo menstrual". En Horsky J, Presl K (eds.). Función ovárica y sus trastornos: diagnóstico y terapia . Springer Science & Business Media. págs. 309–332. doi :10.1007/978-94-009-8195-9_11. ISBN 978-94-009-8195-9.
- ^ Ufer J (1969). Principios y práctica de la terapia hormonal en ginecología y obstetricia. de Gruyter. pág. 49. ISBN 9783110006148El caproato de
17α-hidroxiprogesterona es un progestágeno de depósito que no tiene efectos secundarios. La dosis necesaria para inducir cambios secretores en el endometrio preparado es de aproximadamente 250 mg por ciclo menstrual.
- ^ Pschyrembel W (1968). Praktische Gynäkologie: für Studierende und Ärzte. Walter de Gruyter. págs.598, 601. ISBN 978-3-11-150424-7.
- ^ Ferin J (septiembre de 1972). "Efectos, duración de la acción y metabolismo en el hombre". En Tausk M (ed.). Farmacología del sistema endocrino y fármacos relacionados: progesterona, fármacos progestacionales y agentes antifertilidad . Vol. II. Pergamon Press. págs. 13-24. ISBN. 978-0080168128.OCLC 278011135 .
- ^ Henzl MR, Edwards JA (10 de noviembre de 1999). "Farmacología de las progestinas: derivados de la 17α-hidroxiprogesterona y progestinas de primera y segunda generación". En Sitruk-Ware R, Mishell DR (eds.). Progestinas y antiprogestinas en la práctica clínica. Taylor & Francis. págs. 101–132. ISBN. 978-0-8247-8291-7.
- ^ Brotherton J (1976). Farmacología de las hormonas sexuales. Academic Press. pág. 114. ISBN 978-0-12-137250-7.
- ^ Sang GW (abril de 1994). "Efectos farmacodinámicos de los anticonceptivos inyectables combinados de administración mensual". Anticoncepción . 49 (4): 361–385. doi :10.1016/0010-7824(94)90033-7. PMID 8013220.
- ^ Toppozada MK (abril de 1994). "Anticonceptivos inyectables combinados de administración mensual existentes". Anticoncepción . 49 (4): 293–301. doi :10.1016/0010-7824(94)90029-9. PMID 8013216.
- ^ Goebelsmann U (1986). "Farmacocinética de los esteroides anticonceptivos en humanos". En Gregoire AT, Blye RP (eds.). Esteroides anticonceptivos: farmacología y seguridad . Springer Science & Business Media. págs. 67–111. doi :10.1007/978-1-4613-2241-2_4. ISBN . 978-1-4613-2241-2.
- ^ Becker H, Düsterberg B, Klosterhalfen H (1980). "[Biodisponibilidad del acetato de ciproterona después de la aplicación oral e intramuscular en hombres (traducción del autor)]" [Biodisponibilidad del acetato de ciproterona después de la aplicación oral e intramuscular en hombres]. Urologia Internationalis . 35 (6): 381–385. doi :10.1159/000280353. PMID 6452729.
- ^ Moltz L, Haase F, Schwartz U, Hammerstein J (mayo de 1983). "[Tratamiento de mujeres virilizadas con administración intramuscular de acetato de ciproterona]" [Eficacia del acetato de ciproterona aplicado intramuscularmente en el hiperandrogenismo]. Geburtshilfe und Frauenheilkunde . 43 (5): 281–287. doi :10.1055/s-2008-1036893. PMID 6223851.
- ^ Wright JC, Burgess DJ (29 de enero de 2012). Inyecciones e implantes de acción prolongada. Springer Science & Business Media. pp. 114–. ISBN 978-1-4614-0554-2.
- ^ Chu YH, Li Q, Zhao ZF (abril de 1986). "Farmacocinética del acetato de megestrol en mujeres que reciben una inyección intramuscular de anticonceptivos inyectables de acción prolongada de estradiol-megestrol". The Chinese Journal of Clinical Pharmacology .
Los resultados mostraron que después de la inyección, la concentración plasmática de MA aumentó rápidamente. El tiempo medio del nivel máximo de MA plasmático fue el tercer día, hubo una relación lineal entre el logaritmo de la concentración plasmática de MA y el tiempo (día) después de la administración en todos los sujetos, vida media de la fase de eliminación t1/2β = 14,35 ± 9,1 días.
- ^ Runnebaum BC, Rabe T, Kiesel L (6 de diciembre de 2012). Anticoncepción femenina: actualización y tendencias. Springer Science & Business Media. pp. 429–. ISBN 978-3-642-73790-9.
- ^ Artini PG, Genazzani AR, Petraglia F (11 de diciembre de 2001). Avances en Endocrinología Ginecológica. Prensa CRC. págs.105–. ISBN 978-1-84214-071-0.
- ^ King TL, Brucker MC, Kriebs JM, Fahey JO (21 de octubre de 2013). Varney's Midwifery. Jones & Bartlett Publishers. pp. 495–. ISBN 978-1-284-02542-2.
- ^ de Lignières B, Silberstein S (abril de 2000). "Farmacodinamia de estrógenos y progestágenos". Cefalalgia: una revista internacional sobre dolores de cabeza . 20 (3): 200–7. doi : 10.1046/j.1468-2982.2000.00042.x . PMID 10997774. S2CID 40392817.
- ^ Chassard D, Schatz B (2005). "[La actividad antigonadrotrópica del acetato de clormadinona en mujeres reproductivas]". Gynécologie, Obstétrique & Fertilité (en francés). 33 (1–2): 29–34. doi :10.1016/j.gyobfe.2004.12.002. PMID 15752663.
- ^ ab Brady BM, Anderson RA, Kinniburgh D, Baird DT (abril de 2003). "Demostración de la supresión de la gonadotropina mediada por el receptor de progesterona en el varón humano". Endocrinología clínica . 58 (4): 506–12. doi : 10.1046/j.1365-2265.2003.01751.x . PMID 12641635. S2CID 12567639.
- ^ Neumann F (1978). "La acción fisiológica de la progesterona y los efectos farmacológicos de los progestágenos: una breve revisión". Revista Médica de Postgrado . 54 (Supl. 2): 11–24. PMID 368741.
- ^ Wein AJ, Kavoussi LR, Novick AC, Partin AW, Peters CA (25 de agosto de 2011). Urología de Campbell-Walsh: Expert Consult Premium Edition: funciones mejoradas en línea e impresa, conjunto de 4 volúmenes. Elsevier Health Sciences. págs. 2938–. ISBN 978-1-4160-6911-9.
- ^ Kjeld JM, Puah CM, Kaufman B, Loizou S, Vlotides J, Gwee HM, Kahn F, Sood R, Joplin GF (1979). "Efectos de la ingestión de norgestrel y etinilestradiol sobre los niveles séricos de hormonas sexuales y gonadotropinas en hombres". Endocrinología Clínica . 11 (5): 497–504. doi :10.1111/j.1365-2265.1979.tb03102.x. PMID 519881. S2CID 5836155.
- ^ Urotext (1 de enero de 2001). Urotext-Luts: Urología. Urotext. pp. 71–. ISBN 978-1-903737-03-3.
- ^ Jacobi GH, Altwein JE, Kurth KH, Basting R, Hohenfellner R (1980). "Tratamiento del cáncer de próstata avanzado con acetato de ciproterona parenteral: un ensayo aleatorizado de fase III". Br J Urol . 52 (3): 208–15. doi :10.1111/j.1464-410x.1980.tb02961.x. PMID 7000222.
- ^ abc J. Horsky, J. Presl (6 de diciembre de 2012). Función ovárica y sus trastornos: diagnóstico y tratamiento. Springer Science & Business Media. pp. 329–. ISBN 978-94-009-8195-9.
- ^ Bullock LP, Bardin CW (marzo de 1977). "Acciones androgénicas, sinandrogénicas y antiandrogénicas de las progestinas". Anales de la Academia de Ciencias de Nueva York . 286 (1 Biochemical A): 321–330. Bibcode :1977NYASA.286..321B. doi :10.1111/j.1749-6632.1977.tb29427.x. PMID 281183. S2CID 33611807.
- ^ abc Darney PD (enero de 1995). "La androgenicidad de las progestinas". The American Journal of Medicine . 98 (1A): 104S–110S. doi :10.1016/S0002-9343(99)80067-9. PMID 7825629.
- ^ Campagnoli C, Clavel-Chapelon F, Kaaks R, Peris C, Berrino F (julio de 2005). "Progestinas y progesterona en la terapia de reemplazo hormonal y el riesgo de cáncer de mama". The Journal of Steroid Biochemistry and Molecular Biology . 96 (2): 95–108. doi :10.1016/j.jsbmb.2005.02.014. PMC 1974841 . PMID 15908197.
- ^ Kenneth Hugdahl, René Westerhausen (2010). Las dos mitades del cerebro: procesamiento de la información en los hemisferios cerebrales. MIT Press. pp. 272–. ISBN 978-0-262-01413-7.
- ^ ab Schindler AE, Campagnoli C, Druckmann R, Huber J, Pasqualini JR, Schweppe KW, Thijssen JH (diciembre de 2003). "Clasificación y farmacología de progestinas". Maturitas . 46 (Suplemento 1): T7 – S16. doi :10.1016/j.maturitas.2003.09.014. PMID 14670641.
- ^ abc David A. Williams, William O. Foye, Thomas L. Lemke (enero de 2002). Principios de química medicinal de Foye. Lippincott Williams & Wilkins. pp. 700–. ISBN 978-0-683-30737-5.
- ^ abc Ricardo Azziz (8 de noviembre de 2007). Trastornos por exceso de andrógenos en mujeres. Springer Science & Business Media. pp. 124–. ISBN 978-1-59745-179-6.
- ^ ab PJ Bentley (1980). Farmacología endocrina: bases fisiológicas y aplicaciones terapéuticas. Archivo CUP. pp. 4–. ISBN 978-0-521-22673-8.
- ^ Sengupta (1 de enero de 2007). Ginecología para posgraduados y profesionales. Elsevier India. pp. 137–. ISBN 978-81-312-0436-8.
- ^ Ferin J (enero de 1962). "Inducción artificial de amenorrea hipoestrogénica con metilestrenolona o linestrenol". Acta Endocrinologica . 39 (1): 47–67. doi :10.1530/acta.0.0390047. PMID 13892354.
- ^ Saunders FJ, Drill VA (mayo de 1956). "Los efectos miotróficos y androgénicos de la 17-etil-19-nortestosterona y compuestos relacionados". Endocrinología . 58 (5): 567–572. doi :10.1210/endo-58-5-567. PMID 13317831.
- ^ abc Armen H. Tashjian, Ehrin J. Armstrong (21 de julio de 2011). Principios de farmacología: la base fisiopatológica de la farmacoterapia. Lippincott Williams & Wilkins. págs. 523–. ISBN 978-1-4511-1805-6.
- ^ de Gooyer ME, Deckers GH, Schoonen WG, Verheul HA, Kloosterboer HJ (enero de 2003). "Perfiles de receptores e interacciones endocrinas de tibolona". Esteroides . 68 (1): 21–30. doi :10.1016/S0039-128X(02)00112-5. PMID 12475720. S2CID 40426061.
[Noretisterona] tiene efectos androgénicos similares y [noretinodrel] más débiles en comparación con la tibolona.
- ^ Raynaud JP, Ojasoo T (1986). "El diseño y uso de antagonistas de esteroides sexuales". J. Steroid Biochem . 25 (5B): 811–33. doi :10.1016/0022-4731(86)90313-4. PMID 3543501.
Un potencial androgénico similar es inherente a la noretisterona y sus profármacos (acetato de noretisterona, diacetato de etinodiol, linestrenol, noretinodrel, quingestanol).
- ^ ab Chaudhuri (1 de enero de 2007). Práctica del control de la fertilidad: un manual completo (7.ª ed.). Elsevier India. pp. 122–. ISBN 978-81-312-1150-2.
- ^ Kuhl H (1996). "Farmacología comparativa de los nuevos progestágenos". Drugs . 51 (2): 188–215. doi :10.2165/00003495-199651020-00002. PMID 8808163. S2CID 1019532.
- ^ Offermanns S, Rosenthal W (14 de agosto de 2008). Enciclopedia de farmacología molecular. Springer Science & Business Media. pp. 391–. ISBN 978-3-540-38916-3.
- ^ Lara Marks (2001). Química sexual: una historia de la píldora anticonceptiva. Yale University Press. págs. 73-75, 77-78. ISBN 978-0-300-08943-1.
- ^ Korn GW (marzo de 1961). "El uso de noretinodrel (enovid) en la práctica clínica". Revista de la Asociación Médica Canadiense . 84 (11): 584–587. PMC 1939348 . PMID 13753182.
El pseudohermafroditismo no debería ser un problema en estos pacientes, ya que parece que el noretinodrel no posee propiedades androgénicas, pero se cree que Wilkins ha encontrado un caso de este tipo en un paciente que ha estado bajo terapia con noretinodrel.
- ^ de Gooyer ME, Deckers GH, Schoonen WG, Verheul HA, Kloosterboer HJ (enero de 2003). "Perfil de receptores e interacciones endocrinas de tibolona". Esteroides . 68 (1): 21–30. doi :10.1016/s0039-128x(02)00112-5. PMID 12475720. S2CID 40426061.
- ^ de Ruggieri P, Matscher R, Lupo C, Spazzoli G (1965). "Propiedades biológicas de 17α-vinil-5(10)-estrene-17β-ol-3-ona (norvinodrel) como compuesto progestacional y claudogénico". Esteroides . 5 (1): 73–91. doi :10.1016/0039-128X(65)90133-9. ISSN 0039-128X.
- ^ JA Simpson, ESC Weiner (1997). Serie de adiciones al Oxford English Dictionary. Clarendon Press. págs. 36–. ISBN 978-0-19-860027-5.
- ^ JUCKER (8 de marzo de 2013). Fortschritte der Arzneimittelforschung / Progreso en la investigación de fármacos / Progrès des recherches pharmaceutiques. Birkhäuser. págs. 166–. ISBN 978-3-0348-7053-5.
- ^ ab Informes anuales en química medicinal. Academic Press. 8 de septiembre de 1989. pp. 199–. ISBN 978-0-08-058368-6.
- ^ abc Raudrant D, Rabe T (2003). "Progestágenos con propiedades antiandrogénicas". Drugs . 63 (5): 463–492. doi :10.2165/00003495-200363050-00003. PMID 12600226. S2CID 28436828.
- ^ Schneider HP (noviembre de 2003). "Andrógenos y antiandrógenos". Anales de la Academia de Ciencias de Nueva York . 997 (1): 292–306. Bibcode :2003NYASA.997..292S. doi :10.1196/annals.1290.033. PMID 14644837. S2CID 8400556.
- ^ Botella J, Paris J, Lahlou B (agosto de 1987). "El mecanismo celular de la acción antiandrogénica del acetato de nomegestrol, un nuevo progestágeno 19-nor, sobre la próstata de la rata". Acta Endocrinologica . 115 (4): 544–550. doi :10.1530/acta.0.1150544. PMID 3630545.
- ^ Hammerstein J (1990). "Profármacos: ¿ventaja o desventaja?". Am. J. Obstet. Gynecol . 163 (6 Pt 2): 2198–203. doi :10.1016/0002-9378(90)90561-K. PMID 2256526.
- ^ ab Paulsen CA, Leach RB, Lanman J, Goldston N, Maddock WO, Heller CG (1962). "Estrogenicidad inherente de la noretindrona y el noretinodrel: comparación con otras progestinas sintéticas y progesterona". J. Clin. Endocrinol. Metab . 22 (10): 1033–9. doi :10.1210/jcem-22-10-1033. PMID 13942007.
- ^ ab Neumann F, Düsterberg B, Laurent H (1988). "Desarrollo de progestágenos". Anticoncepción femenina . págs. 129-140. doi :10.1007/978-3-642-73790-9_11. ISBN 978-3-642-73792-3.
- ^ ab Harvey PW (28 de marzo de 1996). Suprarrenales en toxicología: órgano diana y modulador de la toxicidad. CRC Press. pp. 284–. ISBN 978-0-7484-0330-1.
- ^ Cuschieri A, Hanna G (20 de enero de 2015). Práctica quirúrgica esencial: formación quirúrgica superior en cirugía general, quinta edición. CRC Press. pp. 899–. ISBN 978-1-4441-3763-7.
- ^ John A. Thomas (12 de marzo de 1997). Toxicología endocrina, segunda edición. CRC Press. pp. 152–. ISBN 978-1-4398-1048-4.
- ^ Nick Panay, Paula Briggs, Gab Kovacs (20 de agosto de 2015). Managing the Menopause [Cómo manejar la menopausia]. Cambridge University Press. pp. 126–. ISBN 978-1-107-45182-7.
- ^ Meis PJ (mayo de 2005). "17 hidroxiprogesterona para la prevención del parto prematuro". Obstetricia y ginecología . 105 (5 Pt 1): 1128–1135. doi :10.1097/01.AOG.0000160432.95395.8f. PMID 15863556.
- ^ Kuhl H (2005). "Farmacología de los estrógenos y progestágenos: influencia de diferentes vías de administración" (PDF) . Climaterio . 8 Suppl 1: 3–63. doi :10.1080/13697130500148875. PMID 16112947. S2CID 24616324.
- ^ Louw-du Toit R, Hapgood JP, Africander D (mayo de 2020). "Una comparación directa de las actividades transcripcionales de las progestinas utilizadas en la anticoncepción y la terapia hormonal menopáusica a través del receptor de mineralocorticoides". Biochem. Biophys. Res. Commun . 526 (2): 466–471. doi :10.1016/j.bbrc.2020.03.100. PMC 7287572. PMID 32234237 .
- ^ Oelkers W (2002). "Actividad antimineralocorticoide de un nuevo anticonceptivo oral que contiene drospirenona, un progestágeno único que se asemeja a la progesterona natural". Eur J Contracept Reprod Health Care . 7 (Supl 3): 19–26, discusión 42–3. PMID 12659403.
- ^ Foidart JM, Faustmann T (2007). "Avances en la terapia de reemplazo hormonal: beneficios para el peso de la drospirenona, un progestágeno derivado de la 17alfa-espirolactona". Gynecol. Endocrinol . 23 (12): 692–9. doi :10.1080/09513590701582323. PMID 18075844. S2CID 12572825.
- ^ Genazzani AR, Mannella P, Simoncini T (2007). "Drospirenona y sus propiedades antialdosterona". Climatérico . 10 (Suplemento 1): 11–8. doi :10.1080/13697130601114891. PMID 17364593. S2CID 24872884.
- ^ Palacios S, Foidart JM, Genazzani AR (2006). "Avances en la terapia de reemplazo hormonal con drospirenona, un progestágeno único con antagonismo del receptor de aldosterona". Maturitas . 55 (4): 297–307. doi :10.1016/j.maturitas.2006.07.009. hdl : 2268/9932 . PMID 16949774.
- ^ Blanton MP, Xie Y, Dangott LJ, Cohen JB (febrero de 1999). "El esteroide promegestona es un antagonista no competitivo del receptor nicotínico de acetilcolina Torpedo que interactúa con la interfaz lípido-proteína". Mol. Pharmacol . 55 (2): 269–78. doi :10.1124/mol.55.2.269. PMID 9927618. S2CID 491327.
- ^ ab Neubauer H, Ma Q, Zhou J, Yu Q, Ruan X, Seeger H, Fehm T, Mueck AO (octubre de 2013). "Posible función de PGRMC1 en el desarrollo del cáncer de mama". Climaterio . 16 (5): 509–13. doi :10.3109/13697137.2013.800038. PMID 23758160. S2CID 29808177.
- ^ Ruan X, Neubauer H, Yang Y, Schneck H, Schultz S, Fehm T, Cahill MA, Seeger H, Mueck AO (octubre de 2012). "Progestágenos y efectos iniciados por la membrana en la proliferación de células de cáncer de mama humano". Climaterio . 15 (5): 467–72. doi :10.3109/13697137.2011.648232. PMID 22335423. S2CID 11302554.
- ^ Trabert B, Sherman ME, Kannan N, Stanczyk FZ (septiembre de 2019). "Progesterona y cáncer de mama". Endocr. Rev . 41 (2): 320–344. doi : 10.1210/endrev/bnz001 . PMC 7156851 . PMID 31512725.
- ^ abc Fotherby K (agosto de 1996). "Biodisponibilidad de esteroides sexuales administrados por vía oral utilizados en la anticoncepción oral y la terapia de reemplazo hormonal". Anticoncepción . 54 (2): 59–69. doi :10.1016/0010-7824(96)00136-9. PMID 8842581.
- ^ Hargrove JT, Maxson WS, Wentz AC (octubre de 1989). "La absorción de progesterona oral está influenciada por el vehículo y el tamaño de partícula". Am. J. Obstet. Gynecol . 161 (4): 948–51. doi :10.1016/0002-9378(89)90759-X. PMID 2801843.
- ^ Levine H, Watson N (marzo de 2000). "Comparación de la farmacocinética de Crinone 8% administrado por vía vaginal frente a Prometrium administrado por vía oral en mujeres posmenopáusicas (3)". Fertil. Steril . 73 (3): 516–21. doi : 10.1016/S0015-0282(99)00553-1 . PMID 10689005.
- ^ Aufrère MB, Benson H (junio de 1976). "Progesterona: una visión general y avances recientes". J Pharm Sci . 65 (6): 783–800. doi :10.1002/jps.2600650602. PMID 945344.
- ^ por Benno Clemens Runnebaum, Thomas Rabe, Ludwig Kiesel (6 de diciembre de 2012). Anticoncepción femenina: actualización y tendencias. Springer Science & Business Media. pp. 429–. ISBN 978-3-642-73790-9.
- ^ ab Knörr K, Knörr-Gärtner H, Beller FK, Lauritzen C (17 de abril de 2013). Lehrbuch der Gynäkologie. Springer-Verlag. págs. 214–. ISBN 978-3-662-00942-0.
- ^ ab Knörr K, Knörr-Gärtner H, Beller FK, Lauritzen C (8 de marzo de 2013). Geburtshilfe und Gynäkologie: Physiologie und Pathologie der Reproduktion. Springer-Verlag. págs. 583–. ISBN 978-3-642-95583-9.
- ^ ab A. Labhart (6 de diciembre de 2012). Endocrinología clínica: teoría y práctica. Springer Science & Business Media. pp. 554–. ISBN 978-3-642-96158-8.
- ^ ab Horský J, Presl J (1981). "Tratamiento hormonal de los trastornos del ciclo menstrual". En Horsky J, Presl J (eds.). Función ovárica y sus trastornos . Springer Science & Business Media. págs. 309–332. doi :10.1007/978-94-009-8195-9_11. ISBN 978-94-009-8195-9.
- ^ Stanczyk FZ (2014). "Tratamiento de mujeres posmenopáusicas con cremas y geles tópicos de progesterona: ¿son efectivos?". Climaterio . 17 (Supl. 2): 8–11. doi :10.3109/13697137.2014.944496. PMID 25196424. S2CID 20019151.
- ^ Stanczyk FZ, Paulson RJ, Roy S (2005). "Administración percutánea de progesterona: niveles sanguíneos y protección endometrial". Menopausia . 12 (2): 232–7. doi :10.1097/00042192-200512020-00019. PMID 15772572. S2CID 10982395.
- ^ Schindler AE, Campagnoli C, Druckmann R, Huber J, Pasqualini JR, Schweppe KW, Thijssen JH (2008). "Clasificación y farmacología de las progestinas" (PDF) . Maturitas . 61 (1–2): 171–80. doi :10.1016/j.maturitas.2008.11.013. PMID 19434889. [ enlace muerto permanente ]
- ^ Edgren RA, Stanczyk FZ (diciembre de 1999). "Nomenclatura de las progestinas gonanas". Anticoncepción . 60 (6): 313. doi :10.1016/s0010-7824(99)00101-8. PMID 10715364.
- ^ Inhoffen HH, Logemann W, Hohlweg W, Serini A (4 de mayo de 1938). "Untersuchungen in der Sexualhormon-Reihe (Investigaciones en la serie de hormonas sexuales)". Ber Dtsch Chem Ges . 71 (5): 1024–32. doi :10.1002/cber.19380710520. Archivado desde el original el 17 de diciembre de 2012.
- ^ abc Maisel, Albert Q. (1965). La búsqueda de hormonas . Nueva York: Random House. OCLC 543168.
- ^ abc Petrow V (1970). "Los progestágenos anticonceptivos". Chem Rev . 70 (6): 713–26. doi :10.1021/cr60268a004. PMID 4098492.
- ^ abc Sneader, Walter (2005). "Análogos hormonales". Descubrimiento de fármacos: una historia . Hoboken, NJ: John Wiley & Sons. págs. 188–225. ISBN 978-0-471-89980-8.
- ^ abc Djerassi C (2006). "Nacimiento químico de la píldora". Am J Obstet Gynecol . 194 (1): 290–8. doi :10.1016/j.ajog.2005.06.010. PMID 16389046.
- ^ Djerassi C, Miramontes L, Rosenkranz G, Sondheimer F (1954). "Esteroides. LIV. Síntesis de 19-Nor-17α-etiniltestosterona y 19-Nor-17α-metiltestosterona". J Am Chem Soc . 76 (16): 4089–91. doi :10.1021/ja01645a009.
- ^ Colton FB (1992). "Esteroides y "la píldora": investigación temprana sobre esteroides en Searle". Esteroides . 57 (12): 624–30. doi :10.1016/0039-128X(92)90015-2. PMID 1481226. S2CID 28718601.
- ^ Creinin MD, Jensen JT (septiembre de 2020). "Generaciones de anticonceptivos orales: es hora de dejar de usar un mito de marketing para definir la nomenclatura". Anticoncepción . 102 (3): 143–144. doi :10.1016/j.contraception.2020.05.017. PMID 32504633. S2CID 219529452.
- ^ abc Nieschlag E (2010). "Ensayos clínicos en anticoncepción hormonal masculina" (PDF) . Anticoncepción . 82 (5): 457–70. doi :10.1016/j.contraception.2010.03.020. PMID 20933120.
- ^ C. Coutifaris, L. Mastroianni (15 de agosto de 1997). Nuevos horizontes en medicina reproductiva. CRC Press. pp. 101–. ISBN 978-1-85070-793-6.
- ^ Shio Kumar Singh (4 de septiembre de 2015). Endocrinología de los mamíferos y biología reproductiva masculina. CRC Press. pp. 270–. ISBN 978-1-4987-2736-5.
- ^ Frick J (1973). "Control de la espermatogénesis en hombres mediante la administración combinada de progestina y andrógeno". Anticoncepción . 8 (3): 191–206. doi :10.1016/0010-7824(73)90030-9. ISSN 0010-7824.
- ^ Nieschlag E, Kumar N, Sitruk-Ware R (2013). "7α-metil-19-nortestosterona (MENTR): la contribución del Population Council a la investigación sobre anticoncepción masculina y tratamiento del hipogonadismo". Anticoncepción . 87 (3): 288–95. doi :10.1016/j.contraception.2012.08.036. PMID 23063338.
- ^ Attardi BJ, Hild SA, Reel JR (2006). "Undecanoato de dimetandrolona: un nuevo y potente andrógeno oralmente activo con actividad progestacional". Endocrinología . 147 (6): 3016–26. doi : 10.1210/en.2005-1524 . PMID 16497801.
- ^ Foegh M (1983). "Evaluación de esteroides como anticonceptivos en hombres". Acta Endocrinol Suppl (Copenh) . 260 (3_Supplb): 3–48. doi :10.1530/acta.0.104S009. PMID 6415998.
En el momento en que se iniciaron nuestros estudios, se habían probado 11 gestágenos diferentes en hombres. Todas las preparaciones orales se utilizaron en dosis de 5 a 12 veces las utilizadas en el anticonceptivo oral femenino. La única excepción fue el levo-norgestrel, que se utilizó en una dosis muy baja, concretamente 100 µg diarios (Fotherby et al. 1972). Sin embargo, no se obtuvo ningún efecto sobre el recuento de espermatozoides ni sobre la penetración de los espermatozoides in vitro.
Lectura adicional
- Kuhl H (septiembre de 1990). "Farmacocinética de estrógenos y progestágenos". Maturitas . 12 (3): 171–97. doi :10.1016/0378-5122(90)90003-o. PMID 2170822.
- Lauritzen C (septiembre de 1990). "Uso clínico de estrógenos y progestágenos". Maturitas . 12 (3): 199–214. doi :10.1016/0378-5122(90)90004-P. PMID 2215269.
- Stanczyk FZ (septiembre de 2002). "Farmacocinética y potencia de las progestinas utilizadas para la terapia de reemplazo hormonal y la anticoncepción". Rev Endocr Metab Disord . 3 (3): 211–24. doi :10.1023/A:1020072325818. PMID 12215716. S2CID 27018468.
- Raudrant D, Rabe T (2003). "Progestágenos con propiedades antiandrogénicas". Drugs . 63 (5): 463–92. doi :10.2165/00003495-200363050-00003. PMID 12600226. S2CID 28436828.
- Stanczyk FZ (noviembre de 2003). "No todas las progestinas son iguales". Esteroides . 68 (10–13): 879–90. doi :10.1016/j.steroids.2003.08.003. PMID 14667980. S2CID 44601264.
- Nieschlag E, Zitzmann M, Kamischke A (noviembre de 2003). "Uso de progestinas en la anticoncepción masculina". Esteroides . 68 (10–13): 965–72. doi :10.1016/S0039-128X(03)00135-1. PMID 14667989. S2CID 22458746.
- Wiegratz I, Kuhl H (agosto de 2004). "Terapias con progestágenos: ¿diferencias en los efectos clínicos?". Trends Endocrinol. Metab . 15 (6): 277–85. doi :10.1016/j.tem.2004.06.006. PMID 15358281. S2CID 35891204.
- Kuhl H (2005). "Farmacología de los estrógenos y progestágenos: influencia de diferentes vías de administración" (PDF) . Climaterio . 8 (Supl. 1): 3–63. doi :10.1080/13697130500148875. PMID 16112947. S2CID 24616324.
- Sitruk-Ware R (octubre de 2005). "Farmacología de diferentes progestágenos: el caso especial de la drospirenona". Climaterio . 8 (Supl. 3): 4–12. doi :10.1080/13697130500330382. PMID 16203650. S2CID 24205704.
- Wiegratz I, Kuhl H (septiembre de 2006). "Efectos metabólicos y clínicos de los progestágenos". Eur J Contracept Reprod Health Care . 11 (3): 153–61. doi :10.1080/13625180600772741. PMID 17056444. S2CID 27088428.
- Stanczyk FZ (2007). "Relaciones estructura-función, farmacocinética y potencia de los progestágenos administrados por vía oral y parenteral". Tratamiento de la mujer posmenopáusica . págs. 779–798. doi :10.1016/B978-012369443-0/50067-3. ISBN . 978-0-12-369443-0.
- Sitruk-Ware R, Nath A (noviembre de 2010). "El uso de progestinas más nuevas para la anticoncepción". Anticoncepción . 82 (5): 410–7. doi :10.1016/j.contraception.2010.04.004. PMID 20933114.
- Kuhl H (2011). «Farmacología de los progestágenos» (PDF) . Journal für Reproduktionsmedizin und Endokrinologie-Revista de medicina reproductiva y endocrinología . 8 (Número especial 1): 157–176.
- Lawrie TA, Helmerhorst FM, Maitra NK, Kulier R, Bloemenkamp K, Gülmezoglu AM (mayo de 2011). "Tipos de progestágenos en la anticoncepción oral combinada: efectividad y efectos secundarios". Cochrane Database Syst Rev (5): CD004861. doi :10.1002/14651858.CD004861.pub2. PMID 21563141.
- Endrikat J, Gerlinger C, Richard S, Rosenbaum P, Düsterberg B (diciembre de 2011). "Dosis de progestinas que inhiben la ovulación: una revisión sistemática de la literatura disponible y de las preparaciones comercializadas en todo el mundo". Anticoncepción . 84 (6): 549–57. doi :10.1016/j.contraception.2011.04.009. PMID 22078182.
- Moore NL, Hickey TE, Butler LM, Tilley WD (junio de 2012). "Vías de señalización de receptores nucleares múltiples median las acciones de progestinas sintéticas en células diana". Mol. Cell. Endocrinol . 357 (1–2): 60–70. doi :10.1016/j.mce.2011.09.019. PMID 21945474. S2CID 20006148.
- Stanczyk FZ, Hapgood JP, Winer S, Mishell DR (abril de 2013). "Progestágenos utilizados en la terapia hormonal posmenopáusica: diferencias en sus propiedades farmacológicas, acciones intracelulares y efectos clínicos". Endocr. Rev. 34 ( 2): 171–208. doi :10.1210/er.2012-1008. PMC 3610676. PMID 23238854 .
- Grimes DA, Lopez LM, O'Brien PA, Raymond EG (noviembre de 2013). "Píldoras de progestina sola para anticoncepción". Cochrane Database Syst Rev (11): CD007541. doi :10.1002/14651858.CD007541.pub3. PMID 24226383.
- Hapgood JP, Africander D, Louw R, Ray RM, Rohwer JM (julio de 2014). "Potencia de los progestágenos utilizados en la terapia hormonal: hacia la comprensión de las acciones diferenciales". J. Steroid Biochem. Mol. Biol . 142 : 39–47. doi :10.1016/j.jsbmb.2013.08.001. PMID 23954501. S2CID 12142015.
- Sitruk-Ware R, El-Etr M (agosto de 2013). "Progesterona y progestinas relacionadas: posibles nuevos beneficios para la salud". Climaterio . 16 (Supl 1): 69–78. doi :10.3109/13697137.2013.802556. PMID 23647429. S2CID 25447915.
- Bińkowska M, Woroń J (junio de 2015). "Progestágenos en la terapia hormonal menopáusica". Prz Menopauzalny . 14 (2): 134–43. doi :10.5114/pm.2015.52154. PMC 4498031 . PMID 26327902.
