Sistema inmunitario

El sistema inmunitario es una red de sistemas biológicos que protege a un organismo de las enfermedades . Detecta y responde a una amplia variedad de patógenos , desde virus hasta gusanos parásitos , así como células cancerosas y objetos como astillas de madera , distinguiéndolos del tejido sano del propio organismo . Muchas especies tienen dos subsistemas principales del sistema inmunitario. El sistema inmunitario innato proporciona una respuesta preconfigurada a amplios grupos de situaciones y estímulos. El sistema inmunitario adaptativo proporciona una respuesta personalizada a cada estímulo al aprender a reconocer moléculas con las que se ha encontrado previamente. Ambos utilizan moléculas y células para realizar sus funciones.
Casi todos los organismos tienen algún tipo de sistema inmunológico. Las bacterias tienen un sistema inmunológico rudimentario en forma de enzimas que las protegen contra las infecciones virales . Otros mecanismos inmunológicos básicos evolucionaron en plantas y animales antiguos y permanecen en sus descendientes modernos. Estos mecanismos incluyen la fagocitosis , los péptidos antimicrobianos llamados defensinas y el sistema del complemento . Los vertebrados con mandíbulas , incluidos los humanos, tienen mecanismos de defensa aún más sofisticados, incluida la capacidad de adaptarse para reconocer patógenos de manera más eficiente. La inmunidad adaptativa (o adquirida) crea una memoria inmunológica que conduce a una respuesta mejorada a encuentros posteriores con ese mismo patógeno. Este proceso de inmunidad adquirida es la base de la vacunación .
La disfunción del sistema inmunitario puede causar enfermedades autoinmunes , enfermedades inflamatorias y cáncer . La inmunodeficiencia se produce cuando el sistema inmunitario es menos activo de lo normal, lo que da lugar a infecciones recurrentes y potencialmente mortales. En los seres humanos, la inmunodeficiencia puede ser el resultado de una enfermedad genética como la inmunodeficiencia combinada grave , enfermedades adquiridas como el VIH / SIDA o el uso de medicación inmunosupresora . La autoinmunidad resulta de un sistema inmunitario hiperactivo que ataca a los tejidos normales como si fueran organismos extraños. Las enfermedades autoinmunes comunes incluyen la tiroiditis de Hashimoto , la artritis reumatoide , la diabetes mellitus tipo 1 y el lupus eritematoso sistémico . La inmunología abarca el estudio de todos los aspectos del sistema inmunitario.
Defensa en capas
El sistema inmunológico protege a su huésped de la infección con defensas en capas de especificidad creciente. Las barreras físicas impiden que los patógenos como las bacterias y los virus entren en el organismo. [1] Si un patógeno rompe estas barreras, el sistema inmunológico innato proporciona una respuesta inmediata, pero no específica. Los sistemas inmunológicos innatos se encuentran en todos los animales . [2] Si los patógenos evaden con éxito la respuesta innata, los vertebrados poseen una segunda capa de protección, el sistema inmunológico adaptativo , que se activa por la respuesta innata. [3] Aquí, el sistema inmunológico adapta su respuesta durante una infección para mejorar su reconocimiento del patógeno. Esta respuesta mejorada se conserva luego después de que el patógeno haya sido eliminado, en forma de memoria inmunológica , y permite que el sistema inmunológico adaptativo lance ataques más rápidos y más fuertes cada vez que se encuentra con este patógeno. [4] [5]
| Sistema inmunológico innato | Sistema inmunológico adaptativo |
|---|---|
| La respuesta no es específica | Respuesta específica a patógenos y antígenos |
| La exposición conduce a una respuesta máxima inmediata | Tiempo de retraso entre la exposición y la respuesta máxima |
| Componentes humorales y mediados por células | Componentes humorales y mediados por células |
| Sin memoria inmunológica | La exposición conduce a la memoria inmunológica |
| Se encuentra en casi todas las formas de vida. | Se encuentra únicamente en vertebrados con mandíbulas. |
Tanto la inmunidad innata como la adaptativa dependen de la capacidad del sistema inmunitario para distinguir entre moléculas propias y ajenas . En inmunología, las moléculas propias son componentes del cuerpo de un organismo que el sistema inmunitario puede distinguir de las sustancias extrañas. [6] Por el contrario, las moléculas ajenas son aquellas que se reconocen como moléculas extrañas. Una clase de moléculas ajenas se denominan antígenos (originalmente llamados así por ser generadores de anticuerpos ) y se definen como sustancias que se unen a receptores inmunitarios específicos y provocan una respuesta inmunitaria. [7]
Barreras superficiales
Varias barreras protegen a los organismos de las infecciones, incluidas las barreras mecánicas, químicas y biológicas. La cutícula cerosa de la mayoría de las hojas, el exoesqueleto de los insectos, las cáscaras y membranas de los huevos depositados externamente y la piel son ejemplos de barreras mecánicas que son la primera línea de defensa contra las infecciones. [8] Los organismos no pueden aislarse completamente de sus entornos, por lo que los sistemas actúan para proteger las aberturas corporales como los pulmones , los intestinos y el tracto genitourinario . En los pulmones, la tos y los estornudos expulsan mecánicamente los patógenos y otros irritantes del tracto respiratorio . La acción de lavado de las lágrimas y la orina también expulsa mecánicamente los patógenos, mientras que el moco secretado por el tracto respiratorio y gastrointestinal sirve para atrapar y enredar a los microorganismos . [9]
Las barreras químicas también protegen contra las infecciones. La piel y el tracto respiratorio secretan péptidos antimicrobianos como las β- defensinas . [10] Las enzimas como la lisozima y la fosfolipasa A2 en la saliva , las lágrimas y la leche materna también son antibacterianas . [11] [12] Las secreciones vaginales sirven como una barrera química después de la menarquia , cuando se vuelven ligeramente ácidas , mientras que el semen contiene defensinas y zinc para matar patógenos. [13] [14] En el estómago , el ácido gástrico sirve como una defensa química contra los patógenos ingeridos. [15]
En los tractos genitourinario y gastrointestinal, la flora comensal actúa como barrera biológica al competir con las bacterias patógenas por alimento y espacio y, en algunos casos, al modificar las condiciones de su entorno, como el pH o el hierro disponible. Como resultado, se reduce la probabilidad de que los patógenos alcancen cantidades suficientes para causar enfermedades. [16]
Sistema inmunológico innato
Los microorganismos o toxinas que logran entrar en un organismo se encuentran con las células y los mecanismos del sistema inmunitario innato. La respuesta innata suele desencadenarse cuando los microbios son identificados por los receptores de reconocimiento de patrones , que reconocen componentes que se conservan entre amplios grupos de microorganismos, [17] o cuando las células dañadas, lesionadas o estresadas envían señales de alarma, muchas de las cuales son reconocidas por los mismos receptores que reconocen a los patógenos. [18] Las defensas inmunitarias innatas no son específicas, lo que significa que estos sistemas responden a los patógenos de forma genérica. [19] Este sistema no confiere inmunidad duradera contra un patógeno. El sistema inmunitario innato es el sistema dominante de defensa del huésped en la mayoría de los organismos, [2] y el único en las plantas. [20]
Detección inmunológica
Las células del sistema inmune innato utilizan receptores de reconocimiento de patrones para reconocer estructuras moleculares que son producidas por patógenos. [21] Son proteínas expresadas, principalmente, por células del sistema inmune innato , como células dendríticas, macrófagos, monocitos, neutrófilos y células epiteliales, [19] [22] para identificar dos clases de moléculas: patrones moleculares asociados a patógenos (PAMP), que están asociados con patógenos microbianos , y patrones moleculares asociados a daños (DAMP), que están asociados con componentes de las células del huésped que se liberan durante el daño celular o la muerte celular. [23]
El reconocimiento de los PAMP extracelulares o endosómicos está mediado por proteínas transmembrana conocidas como receptores tipo Toll (TLR). [24] Los TLR comparten un motivo estructural típico, las repeticiones ricas en leucina (LRR) , que les dan una forma curva. [25] Los receptores tipo Toll se descubrieron por primera vez en Drosophila y desencadenan la síntesis y secreción de citocinas y la activación de otros programas de defensa del huésped que son necesarios tanto para las respuestas inmunitarias innatas como para las adaptativas. Se han descrito diez receptores tipo Toll en humanos. [26]
Las células del sistema inmunitario innato tienen en su interior receptores de reconocimiento de patrones que detectan infecciones o daños celulares. Tres clases principales de estos receptores "citosólicos" son los receptores tipo NOD , los receptores tipo RIG (gen inducible por ácido retinoico) y los sensores de ADN citosólico. [27]
Células inmunes innatas

Algunos leucocitos (glóbulos blancos) actúan como organismos unicelulares independientes y son el segundo brazo del sistema inmunitario innato. Los leucocitos innatos incluyen los fagocitos "profesionales" ( macrófagos , neutrófilos y células dendríticas ). Estas células identifican y eliminan patógenos, ya sea atacando a patógenos más grandes a través del contacto o engullendo y luego matando microorganismos. Las otras células involucradas en la respuesta innata incluyen células linfoides innatas , mastocitos , eosinófilos , basófilos y células asesinas naturales . [28]
La fagocitosis es una característica importante de la inmunidad celular innata realizada por células llamadas fagocitos que engullen patógenos o partículas. Los fagocitos generalmente patrullan el cuerpo en busca de patógenos, pero las citocinas pueden llamarlos a ubicaciones específicas. [29] Una vez que un patógeno ha sido engullido por un fagocito, queda atrapado en una vesícula intracelular llamada fagosoma , que posteriormente se fusiona con otra vesícula llamada lisosoma para formar un fagolisosoma . El patógeno muere por la actividad de las enzimas digestivas o después de un estallido respiratorio que libera radicales libres en el fagolisosoma. [30] [31] La fagocitosis evolucionó como un medio para adquirir nutrientes , pero este papel se extendió en los fagocitos para incluir la engullición de patógenos como mecanismo de defensa. [32] La fagocitosis probablemente representa la forma más antigua de defensa del huésped, ya que se han identificado fagocitos tanto en animales vertebrados como invertebrados. [33]
Los neutrófilos y macrófagos son fagocitos que viajan por todo el cuerpo en busca de patógenos invasores. [34] Los neutrófilos se encuentran normalmente en el torrente sanguíneo y son el tipo de fagocito más abundante, representando del 50% al 60% del total de leucocitos circulantes. [35] Durante la fase aguda de la inflamación , los neutrófilos migran hacia el sitio de la inflamación en un proceso llamado quimiotaxis y suelen ser las primeras células en llegar al lugar de la infección. Los macrófagos son células versátiles que residen dentro de los tejidos y producen una variedad de sustancias químicas que incluyen enzimas, proteínas del complemento y citocinas. También pueden actuar como carroñeros que eliminan del cuerpo las células desgastadas y otros desechos y como células presentadoras de antígenos (APC) que activan el sistema inmunológico adaptativo. [36]
Las células dendríticas son fagocitos en los tejidos que están en contacto con el medio externo; por lo tanto, se localizan principalmente en la piel, la nariz, los pulmones, el estómago y los intestinos. [37] Se llaman así por su parecido con las dendritas neuronales , ya que ambas tienen muchas proyecciones similares a espinas. Las células dendríticas sirven como un vínculo entre los tejidos corporales y los sistemas inmunológicos innato y adaptativo, ya que presentan antígenos a las células T , uno de los tipos de células clave del sistema inmunológico adaptativo. [37]
Los granulocitos son leucocitos que tienen gránulos en su citoplasma. En esta categoría se encuentran los neutrófilos, mastocitos, basófilos y eosinófilos. Los mastocitos residen en los tejidos conectivos y las membranas mucosas y regulan la respuesta inflamatoria. [38] Se asocian con mayor frecuencia con la alergia y la anafilaxia . [35] Los basófilos y los eosinófilos están relacionados con los neutrófilos. Secretan mediadores químicos que participan en la defensa contra los parásitos y desempeñan un papel en las reacciones alérgicas, como el asma . [39]
Las células linfoides innatas (ILC) son un grupo de células inmunes innatas que se derivan de un progenitor linfoide común y pertenecen al linaje linfoide . Estas células se definen por la ausencia de un receptor de células B o T (TCR) específico de antígeno debido a la falta de un gen activador de la recombinación . Las ILC no expresan marcadores de células mieloides o dendríticas. [40]
Las células asesinas naturales (células NK) son linfocitos y un componente del sistema inmunológico innato que no ataca directamente a los microbios invasores. [41] En cambio, las células NK destruyen las células huésped comprometidas, como las células tumorales o las células infectadas por virus, reconociendo dichas células por una condición conocida como "falta de identidad". Este término describe células con niveles bajos de un marcador de superficie celular llamado MHC I ( complejo mayor de histocompatibilidad ), una situación que puede surgir en infecciones virales de células huésped. [42] Las células corporales normales no son reconocidas ni atacadas por las células NK porque expresan antígenos MHC propios intactos. Esos antígenos MHC son reconocidos por los receptores de inmunoglobulina de células asesinas, que esencialmente frenan a las células NK. [43]
Inflamación
La inflamación es una de las primeras respuestas del sistema inmunológico a la infección. [44] Los síntomas de la inflamación son enrojecimiento, hinchazón, calor y dolor, que son causados por el aumento del flujo sanguíneo al tejido. La inflamación es producida por eicosanoides y citocinas , que son liberados por células lesionadas o infectadas. Los eicosanoides incluyen prostaglandinas que producen fiebre y la dilatación de los vasos sanguíneos asociados con la inflamación y leucotrienos que atraen ciertos glóbulos blancos (leucocitos). [45] [46] Las citocinas comunes incluyen interleucinas que son responsables de la comunicación entre los glóbulos blancos; quimiocinas que promueven la quimiotaxis ; e interferones que tienen efectos antivirales , como detener la síntesis de proteínas en la célula huésped. [47] También se pueden liberar factores de crecimiento y factores citotóxicos. Estas citocinas y otras sustancias químicas reclutan células inmunes al sitio de la infección y promueven la curación de cualquier tejido dañado después de la eliminación de patógenos. [48] Los receptores de reconocimiento de patrones llamados inflamasomas son complejos multiproteicos (que consisten en un NLR, la proteína adaptadora ASC y la molécula efectora pro-caspasa-1) que se forman en respuesta a los PAMP y DAMP citosólicos, cuya función es generar formas activas de las citocinas inflamatorias IL-1β e IL-18. [49]
Defensas humorales
El sistema del complemento es una cascada bioquímica que ataca las superficies de células extrañas. Contiene más de 20 proteínas diferentes y se llama así por su capacidad de "complementar" la eliminación de patógenos por anticuerpos . El complemento es el principal componente humoral de la respuesta inmune innata. [50] [51] Muchas especies tienen sistemas del complemento, incluidos los no mamíferos como las plantas, los peces y algunos invertebrados . [52] En los humanos, esta respuesta se activa mediante la unión del complemento a los anticuerpos que se han unido a estos microbios o la unión de las proteínas del complemento a los carbohidratos en las superficies de los microbios . Esta señal de reconocimiento desencadena una respuesta de eliminación rápida. [53] La velocidad de la respuesta es el resultado de la amplificación de la señal que ocurre después de la activación proteolítica secuencial de las moléculas del complemento, que también son proteasas. Después de que las proteínas del complemento se unen inicialmente al microbio, activan su actividad de proteasa, que a su vez activa otras proteasas del complemento, y así sucesivamente. Esto produce una cascada catalítica que amplifica la señal inicial mediante retroalimentación positiva controlada . [54] La cascada da como resultado la producción de péptidos que atraen a las células inmunes, aumentan la permeabilidad vascular y opsonizan (cubren) la superficie de un patógeno, marcándolo para su destrucción. Esta deposición de complemento también puede matar células directamente al alterar su membrana plasmática mediante la formación de un complejo de ataque de membrana . [50]
Sistema inmunológico adaptativo

El sistema inmunitario adaptativo evolucionó en los primeros vertebrados y permite una respuesta inmunitaria más fuerte, así como una memoria inmunológica , en la que cada patógeno es "recordado" por un antígeno característico. [55] La respuesta inmunitaria adaptativa es específica del antígeno y requiere el reconocimiento de antígenos "ajenos" específicos durante un proceso llamado presentación antigénica . La especificidad del antígeno permite la generación de respuestas adaptadas a patógenos específicos o células infectadas por patógenos. La capacidad de generar estas respuestas adaptadas se mantiene en el cuerpo mediante "células de memoria". Si un patógeno infecta el cuerpo más de una vez, estas células de memoria específicas se utilizan para eliminarlo rápidamente. [56]
Reconocimiento de antígeno
Las células del sistema inmunitario adaptativo son tipos especiales de leucocitos, llamados linfocitos. Las células B y las células T son los principales tipos de linfocitos y se derivan de células madre hematopoyéticas en la médula ósea . [57] Las células B están involucradas en la respuesta inmunitaria humoral , mientras que las células T están involucradas en la respuesta inmunitaria mediada por células . Las células T asesinas solo reconocen antígenos acoplados a moléculas MHC de clase I , mientras que las células T colaboradoras y las células T reguladoras solo reconocen antígenos acoplados a moléculas MHC de clase II . Estos dos mecanismos de presentación de antígenos reflejan los diferentes roles de los dos tipos de células T. Un tercer subtipo menor son las células T γδ que reconocen antígenos intactos que no están unidos a receptores MHC. [58] Las células T doblemente positivas están expuestas a una amplia variedad de autoantígenos en el timo , en el que el yodo es necesario para su desarrollo y actividad. [59] Por el contrario, el receptor específico de antígeno de las células B es una molécula de anticuerpo en la superficie de las células B y reconoce el antígeno nativo (sin procesar) sin necesidad de procesamiento del antígeno . Dichos antígenos pueden ser moléculas grandes que se encuentran en las superficies de los patógenos, pero también pueden ser pequeños haptenos (como la penicilina) unidos a una molécula transportadora. [60] Cada linaje de células B expresa un anticuerpo diferente, por lo que el conjunto completo de receptores de antígeno de células B representa todos los anticuerpos que el cuerpo puede fabricar. [57] Cuando las células B o T encuentran sus antígenos relacionados, se multiplican y se producen muchos "clones" de las células que se dirigen al mismo antígeno. Esto se llama selección clonal . [61]
Presentación de antígenos a los linfocitos T
Tanto las células B como las células T tienen moléculas receptoras que reconocen objetivos específicos. Las células T reconocen un objetivo "ajeno", como un patógeno, solo después de que los antígenos (pequeños fragmentos del patógeno) hayan sido procesados y presentados en combinación con un receptor "propio" llamado molécula del complejo mayor de histocompatibilidad (CMH). [62]
Inmunidad mediada por células
Existen dos subtipos principales de células T: las células T asesinas y las células T colaboradoras . Además, existen células T reguladoras que desempeñan un papel en la modulación de la respuesta inmunitaria. [63]
Células T asesinas
Las células T asesinas son un subgrupo de células T que matan células que están infectadas con virus (y otros patógenos), o que están dañadas o disfuncionales. [64] Al igual que con las células B, cada tipo de célula T reconoce un antígeno diferente. Las células T asesinas se activan cuando su receptor de células T se une a este antígeno específico en un complejo con el receptor MHC Clase I de otra célula. El reconocimiento de este complejo MHC:antígeno es ayudado por un correceptor en la célula T, llamado CD8 . La célula T luego viaja por todo el cuerpo en busca de células donde los receptores MHC I llevan este antígeno. Cuando una célula T activada entra en contacto con dichas células, libera citotoxinas , como la perforina , que forman poros en la membrana plasmática de la célula objetivo , permitiendo que entren iones , agua y toxinas. La entrada de otra toxina llamada granulisina (una proteasa) induce a la célula objetivo a sufrir apoptosis . [65] La muerte de células huésped por parte de las células T es particularmente importante para prevenir la replicación de virus. La activación de las células T está estrechamente controlada y generalmente requiere una señal de activación de antígeno/MHC muy fuerte, o señales de activación adicionales proporcionadas por células T "auxiliares" (ver a continuación). [65]
Células T colaboradoras
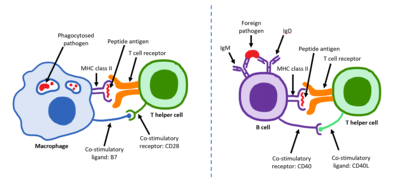
Las células T colaboradoras regulan tanto la respuesta inmunitaria innata como la adaptativa y ayudan a determinar qué respuestas inmunitarias genera el organismo ante un patógeno en particular. [66] [67] Estas células no tienen actividad citotóxica y no matan a las células infectadas ni eliminan patógenos directamente. En cambio, controlan la respuesta inmunitaria ordenando a otras células que realicen estas tareas. [68]
Las células T colaboradoras expresan receptores de células T que reconocen el antígeno unido a moléculas MHC de clase II. El complejo MHC:antígeno también es reconocido por el correceptor CD4 de la célula colaboradora, que recluta moléculas dentro de la célula T (como Lck ) que son responsables de la activación de la célula T. Las células T colaboradoras tienen una asociación más débil con el complejo MHC:antígeno que la observada para las células T asesinas, lo que significa que muchos receptores (alrededor de 200-300) en la célula T colaboradora deben estar unidos por un MHC:antígeno para activar la célula colaboradora, mientras que las células T asesinas pueden activarse mediante la interacción de una sola molécula MHC:antígeno. La activación de las células T colaboradoras también requiere una mayor duración de la interacción con una célula presentadora de antígeno. [69] La activación de una célula T colaboradora en reposo hace que libere citocinas que influyen en la actividad de muchos tipos de células. Las señales de citocinas producidas por las células T colaboradoras mejoran la función microbicida de los macrófagos y la actividad de las células T asesinas. [70] Además, la activación de las células T colaboradoras provoca una regulación positiva de las moléculas expresadas en la superficie de la célula T, como el ligando CD40 (también llamado CD154 ), que proporciona señales estimuladoras adicionales que normalmente se requieren para activar las células B productoras de anticuerpos. [71]
Células T gamma delta
Las células T gamma delta (células T γδ) poseen un receptor de células T alternativo (TCR) a diferencia de las células T CD4+ y CD8+ (αβ) y comparten las características de las células T auxiliares, las células T citotóxicas y las células NK. Las condiciones que producen respuestas de las células T γδ no se comprenden completamente. Al igual que otros subconjuntos de células T "no convencionales" que tienen TCR invariantes, como las células T asesinas naturales restringidas a CD1d , las células T γδ se encuentran en la frontera entre la inmunidad innata y adaptativa. [72] Por un lado, las células T γδ son un componente de la inmunidad adaptativa, ya que reorganizan los genes TCR para producir diversidad de receptores y también pueden desarrollar un fenotipo de memoria. Por otro lado, los diversos subconjuntos también son parte del sistema inmunológico innato, ya que los receptores TCR o NK restringidos pueden usarse como receptores de reconocimiento de patrones . Por ejemplo, un gran número de células T Vγ9/Vδ2 humanas responden en cuestión de horas a moléculas comunes producidas por microbios, y las células T Vδ1+ altamente restringidas en los epitelios responden a células epiteliales estresadas. [58]
Respuesta inmune humoral

Una célula B identifica patógenos cuando los anticuerpos en su superficie se unen a un antígeno extraño específico. [74] Este complejo antígeno/anticuerpo es absorbido por la célula B y procesado por proteólisis en péptidos . La célula B luego muestra estos péptidos antigénicos en sus moléculas de superficie MHC clase II. Esta combinación de MHC y antígeno atrae a una célula T colaboradora coincidente, que libera linfocinas y activa la célula B. [75] A medida que la célula B activada comienza a dividirse , su descendencia ( células plasmáticas ) secreta millones de copias del anticuerpo que reconoce este antígeno. Estos anticuerpos circulan en el plasma sanguíneo y la linfa , se unen a los patógenos que expresan el antígeno y los marcan para su destrucción por activación del complemento o para su captación y destrucción por los fagocitos . Los anticuerpos también pueden neutralizar los desafíos directamente, uniéndose a las toxinas bacterianas o interfiriendo con los receptores que los virus y las bacterias usan para infectar las células. [76]
Los recién nacidos no han estado expuestos previamente a microbios y son particularmente vulnerables a las infecciones. La madre proporciona varias capas de protección pasiva. Durante el embarazo, un tipo particular de anticuerpo, llamado IgG , se transporta de la madre al bebé directamente a través de la placenta , por lo que los bebés humanos tienen altos niveles de anticuerpos incluso al nacer, con el mismo rango de especificidades antigénicas que su madre. [77] La leche materna o el calostro también contienen anticuerpos que se transfieren al intestino del bebé y protegen contra las infecciones bacterianas hasta que el recién nacido puede sintetizar sus propios anticuerpos. [78] Esta es inmunidad pasiva porque el feto en realidad no produce células de memoria ni anticuerpos, solo los toma prestados. Esta inmunidad pasiva suele ser de corto plazo, y dura desde unos pocos días hasta varios meses. En medicina, la inmunidad pasiva protectora también puede transferirse artificialmente de un individuo a otro. [79]
Memoria inmunológica
Cuando las células B y las células T se activan y comienzan a replicarse, algunas de sus crías se convierten en células de memoria de larga duración. A lo largo de la vida de un animal, estas células de memoria recuerdan cada patógeno específico que encuentran y pueden generar una respuesta fuerte si se detecta nuevamente el patógeno. Las células T reconocen a los patógenos mediante pequeñas señales de infección basadas en proteínas, llamadas antígenos, que se unen directamente a los receptores de superficie de las células T. [80] Las células B utilizan la proteína, inmunoglobulina, para reconocer a los patógenos por sus antígenos. [81] Esto es "adaptativo" porque ocurre durante la vida de un individuo como una adaptación a la infección con ese patógeno y prepara al sistema inmunológico para desafíos futuros. La memoria inmunológica puede presentarse en forma de memoria pasiva a corto plazo o de memoria activa a largo plazo. [82]
Regulación fisiológica

El sistema inmunológico está involucrado en muchos aspectos de la regulación fisiológica del cuerpo. El sistema inmunológico interactúa íntimamente con otros sistemas, como el sistema endocrino [83] [84] y el sistema nervioso [85] [86] [87] . El sistema inmunológico también desempeña un papel crucial en la embriogénesis (desarrollo del embrión), así como en la reparación y regeneración de tejidos . [88]
Hormonas
Las hormonas pueden actuar como inmunomoduladores , alterando la sensibilidad del sistema inmunológico. Por ejemplo, las hormonas sexuales femeninas son inmunoestimulantes conocidos tanto de las respuestas inmunes adaptativas [89] como innatas. [90] Algunas enfermedades autoinmunes como el lupus eritematoso afectan preferentemente a las mujeres, y su inicio a menudo coincide con la pubertad . Por el contrario, las hormonas sexuales masculinas como la testosterona parecen ser inmunosupresoras . [91] Otras hormonas parecen regular también el sistema inmunológico, sobre todo la prolactina , la hormona del crecimiento y la vitamina D. [92] [93 ]
Vitamina D
Aunque los estudios celulares indican que la vitamina D tiene receptores y funciones probables en el sistema inmunológico, no hay evidencia clínica que demuestre que la deficiencia de vitamina D aumenta el riesgo de enfermedades inmunológicas o que la suplementación con vitamina D reduce el riesgo de enfermedades inmunológicas. [94] Un informe de 2011 del Instituto de Medicina de los Estados Unidos afirmó que "los resultados relacionados con... el funcionamiento inmunológico y los trastornos autoinmunes y las infecciones... no se podían vincular de manera confiable con la ingesta de calcio o vitamina D y a menudo eran contradictorios". [95] : 5
Dormir y descansar
El sistema inmunológico se ve afectado por el sueño y el descanso, y la falta de sueño es perjudicial para la función inmunológica. [96] Los circuitos de retroalimentación complejos que involucran citocinas , como la interleucina-1 y el factor de necrosis tumoral-α producidos en respuesta a la infección, también parecen desempeñar un papel en la regulación del sueño sin movimientos oculares rápidos ( REM ). [97] Por lo tanto, la respuesta inmunológica a la infección puede resultar en cambios en el ciclo del sueño, incluido un aumento del sueño de ondas lentas en relación con el sueño REM. [98]
En las personas con privación del sueño, las inmunizaciones activas pueden tener un efecto disminuido y pueden resultar en una menor producción de anticuerpos y una respuesta inmune más baja que la que se notaría en un individuo bien descansado. [99] Además, las proteínas como NFIL3 , que han demostrado estar estrechamente entrelazadas con la diferenciación de células T y los ritmos circadianos , pueden verse afectadas por la alteración de los ciclos naturales de luz y oscuridad a través de instancias de privación del sueño. Estas alteraciones pueden conducir a un aumento de enfermedades crónicas como enfermedades cardíacas, dolor crónico y asma. [100]
Además de las consecuencias negativas de la falta de sueño, se ha demostrado que el sueño y el sistema circadiano entrelazado tienen fuertes efectos reguladores sobre las funciones inmunológicas que afectan tanto a la inmunidad innata como a la adaptativa. En primer lugar, durante la etapa temprana del sueño de ondas lentas, una caída repentina en los niveles sanguíneos de cortisol , epinefrina y norepinefrina provoca un aumento de los niveles sanguíneos de las hormonas leptina , hormona de crecimiento hipofisario y prolactina . Estas señales inducen un estado proinflamatorio a través de la producción de las citocinas proinflamatorias interleucina-1, interleucina-12 , TNF-alfa e IFN-gamma . Estas citocinas luego estimulan funciones inmunes como la activación, proliferación y diferenciación de las células inmunes . Durante este tiempo de una respuesta inmune adaptativa de evolución lenta, hay un pico en células indiferenciadas o menos diferenciadas, como las células T vírgenes y de memoria central. Además de estos efectos, el entorno de hormonas producidas en este momento (leptina, hormona de crecimiento hipofisario y prolactina) favorece las interacciones entre las células APC y las células T, un cambio del equilibrio de citocinas Th 1 /Th 2 hacia uno que favorezca a las Th 1 , un aumento de la proliferación general de células T y la migración de células T vírgenes a los ganglios linfáticos. También se cree que esto favorece la formación de una memoria inmunitaria duradera a través del inicio de respuestas inmunitarias Th1. [101]
Durante los períodos de vigilia, las células efectoras diferenciadas, como las células asesinas naturales citotóxicas y los linfocitos T citotóxicos, alcanzan su punto máximo para provocar una respuesta eficaz contra cualquier patógeno intruso. Las moléculas antiinflamatorias, como el cortisol y las catecolaminas , también alcanzan su punto máximo durante los períodos de actividad despiertos. La inflamación causaría graves deterioros cognitivos y físicos si se produjera durante los períodos de vigilia, y la inflamación puede ocurrir durante los períodos de sueño debido a la presencia de melatonina . La inflamación causa una gran cantidad de estrés oxidativo y la presencia de melatonina durante los períodos de sueño podría contrarrestar activamente la producción de radicales libres durante este tiempo. [101] [102]
Ejercicio físico
El ejercicio físico tiene un efecto positivo sobre el sistema inmunológico y dependiendo de la frecuencia e intensidad, se moderan los efectos patogénicos de las enfermedades causadas por bacterias y virus. [103] Inmediatamente después del ejercicio intenso se produce una inmunodepresión transitoria, donde disminuye el número de linfocitos circulantes y la producción de anticuerpos disminuye. Esto puede dar lugar a una ventana de oportunidad para la infección y la reactivación de infecciones virales latentes, [104] pero la evidencia no es concluyente. [105] [106]
Cambios a nivel celular

Durante el ejercicio se produce un aumento de los glóbulos blancos circulantes de todo tipo. Esto se debe a la fuerza de fricción de la sangre que fluye sobre la superficie de las células endoteliales y a las catecolaminas que afectan a los receptores β-adrenérgicos (βAR). [104] El número de neutrófilos en la sangre aumenta y permanece elevado hasta seis horas y se presentan formas inmaduras . Aunque el aumento de neutrófilos (" neutrofilia ") es similar al que se observa durante las infecciones bacterianas, después del ejercicio la población celular vuelve a la normalidad alrededor de las 24 horas. [104]
El número de linfocitos circulantes (principalmente células asesinas naturales ) disminuye durante el ejercicio intenso, pero vuelve a la normalidad después de 4 a 6 horas. Aunque hasta el 2% de las células mueren, la mayoría migran desde la sangre a los tejidos, principalmente los intestinos y los pulmones, donde es más probable que se encuentren los patógenos . [104]
Algunos monocitos abandonan la circulación sanguínea y migran a los músculos donde se diferencian y se convierten en macrófagos . [104] Estas células se diferencian en dos tipos: macrófagos proliferativos, que son responsables de aumentar el número de células madre y macrófagos restauradores, que están involucrados en su maduración a células musculares. [107]
Reparación y regeneración
El sistema inmunológico, en particular el componente innato, desempeña un papel decisivo en la reparación de tejidos después de una agresión . Los actores clave incluyen macrófagos y neutrófilos , pero otros actores celulares, incluidas las células T γδ , las células linfoides innatas (ILC) y las células T reguladoras (Tregs), también son importantes. La plasticidad de las células inmunes y el equilibrio entre las señales proinflamatorias y antiinflamatorias son aspectos cruciales de la reparación eficiente de los tejidos. Los componentes y vías inmunes también están involucrados en la regeneración, por ejemplo en anfibios como en la regeneración de las extremidades del ajolote . Según una hipótesis, los organismos que pueden regenerarse ( por ejemplo , los ajolotes ) podrían ser menos inmunocompetentes que los organismos que no pueden regenerarse. [108]
Trastornos de la inmunidad humana
Las fallas de la defensa del huésped ocurren y se dividen en tres grandes categorías: inmunodeficiencias, [109] autoinmunidad, [110] e hipersensibilidades. [111]
Inmunodeficiencias
Las inmunodeficiencias ocurren cuando uno o más de los componentes del sistema inmunológico están inactivos. La capacidad del sistema inmunológico para responder a los patógenos está disminuida tanto en los jóvenes como en los ancianos , y las respuestas inmunológicas comienzan a declinar alrededor de los 50 años de edad debido a la inmunosenescencia . [112] [113] En los países desarrollados , la obesidad , el alcoholismo y el consumo de drogas son causas comunes de una función inmunológica deficiente, mientras que la desnutrición es la causa más común de inmunodeficiencia en los países en desarrollo . [113] Las dietas que carecen de suficiente proteína se asocian con una inmunidad mediada por células, una actividad del complemento, una función de los fagocitos, concentraciones de anticuerpos IgA y una producción de citocinas deterioradas. Además, la pérdida del timo a una edad temprana a través de una mutación genética o una extirpación quirúrgica da como resultado una inmunodeficiencia grave y una alta susceptibilidad a las infecciones. [114] Las inmunodeficiencias también pueden ser hereditarias o " adquiridas ". [115] La inmunodeficiencia combinada grave es un trastorno genético poco común que se caracteriza por el desarrollo alterado de células T y B funcionales causado por numerosas mutaciones genéticas. [116] La enfermedad granulomatosa crónica , en la que los fagocitos tienen una capacidad reducida para destruir patógenos, es un ejemplo de inmunodeficiencia hereditaria o congénita . El SIDA y algunos tipos de cáncer causan inmunodeficiencia adquirida. [117] [118]
Autoinmunidad

Las respuestas inmunitarias hiperactivas forman el otro extremo de la disfunción inmunitaria, en particular las enfermedades autoinmunes . En este caso, el sistema inmunitario no distingue adecuadamente entre lo propio y lo ajeno, y ataca a una parte del cuerpo. En circunstancias normales, muchas células T y anticuerpos reaccionan con péptidos "propios". [119] Una de las funciones de las células especializadas (ubicadas en el timo y la médula ósea) es presentar a los linfocitos jóvenes los antígenos propios producidos en todo el cuerpo y eliminar aquellas células que reconocen los antígenos propios , previniendo la autoinmunidad. [74] Las enfermedades autoinmunes comunes incluyen la tiroiditis de Hashimoto , [120] la artritis reumatoide , [121] la diabetes mellitus tipo 1 , [122] y el lupus eritematoso sistémico . [123]
Hipersensibilidad
La hipersensibilidad es una respuesta inmunitaria que daña los propios tejidos del cuerpo. Se divide en cuatro clases (tipo I - IV) según los mecanismos implicados y el curso temporal de la reacción de hipersensibilidad. La hipersensibilidad de tipo I es una reacción inmediata o anafiláctica , a menudo asociada con la alergia. Los síntomas pueden variar desde una leve molestia hasta la muerte. La hipersensibilidad de tipo I está mediada por IgE , que desencadena la desgranulación de los mastocitos y basófilos cuando se reticulan con el antígeno. [124] La hipersensibilidad de tipo II ocurre cuando los anticuerpos se unen a los antígenos en las propias células del individuo, marcándolas para su destrucción. Esto también se llama hipersensibilidad dependiente de anticuerpos (o citotóxica) y está mediada por anticuerpos IgG e IgM . [124] Los complejos inmunes (agregaciones de antígenos, proteínas del complemento y anticuerpos IgG e IgM) depositados en varios tejidos desencadenan reacciones de hipersensibilidad de tipo III. [124] La hipersensibilidad de tipo IV (también conocida como hipersensibilidad mediada por células o de tipo retardado ) suele tardar entre dos y tres días en desarrollarse. Las reacciones de tipo IV están implicadas en muchas enfermedades autoinmunes e infecciosas, pero también pueden implicar dermatitis de contacto . Estas reacciones están mediadas por células T , monocitos y macrófagos . [124]
Inflamación idiopática
La inflamación es una de las primeras respuestas del sistema inmune a la infección, [44] pero puede aparecer sin causa conocida.
La inflamación es producida por eicosanoides y citocinas , que son liberados por células lesionadas o infectadas. Los eicosanoides incluyen prostaglandinas que producen fiebre y la dilatación de los vasos sanguíneos asociados con la inflamación, y leucotrienos que atraen ciertos glóbulos blancos (leucocitos). [45] [46] Las citocinas comunes incluyen interleucinas que son responsables de la comunicación entre los glóbulos blancos; quimiocinas que promueven la quimiotaxis ; e interferones que tienen efectos antivirales, como detener la síntesis de proteínas en la célula huésped. [47] También se pueden liberar factores de crecimiento y factores citotóxicos. Estas citocinas y otras sustancias químicas reclutan células inmunes al sitio de la infección y promueven la curación de cualquier tejido dañado después de la eliminación de patógenos. [48]
Manipulación en medicina
La respuesta inmune puede ser manipulada para suprimir respuestas no deseadas resultantes de la autoinmunidad, la alergia y el rechazo de trasplantes , y para estimular respuestas protectoras contra patógenos que eluden en gran medida el sistema inmune (ver inmunización) o el cáncer. [125]
Inmunosupresión
Los medicamentos inmunosupresores se utilizan para controlar los trastornos autoinmunes o la inflamación cuando se produce un daño tisular excesivo y para prevenir el rechazo después de un trasplante de órgano . [126] [127]
Los fármacos antiinflamatorios se utilizan a menudo para controlar los efectos de la inflamación. Los glucocorticoides son los más potentes de estos fármacos y pueden tener muchos efectos secundarios indeseables , como obesidad central , hiperglucemia y osteoporosis . [128] Su uso está estrictamente controlado. A menudo se utilizan dosis más bajas de fármacos antiinflamatorios junto con fármacos citotóxicos o inmunosupresores como el metotrexato o la azatioprina .
Los fármacos citotóxicos inhiben la respuesta inmunitaria al matar células en división, como las células T activadas. Esta eliminación es indiscriminada y afecta a otras células en constante división y a sus órganos, lo que provoca efectos secundarios tóxicos. [127] Los fármacos inmunosupresores, como la ciclosporina, impiden que las células T respondan correctamente a las señales al inhibir las vías de transducción de señales . [129]
Inmunoestimulación
Las afirmaciones hechas por los vendedores de diversos productos y proveedores de salud alternativa , como quiroprácticos , homeópatas y acupunturistas , de poder estimular o "reforzar" el sistema inmunológico generalmente carecen de una explicación significativa y de evidencia de eficacia. [130]
Vacunación
.jpg/440px-Polio_Vaccination_-_Egypt_(16868521330).jpg)
La memoria activa a largo plazo se adquiere tras una infección mediante la activación de las células B y T. La inmunidad activa también se puede generar artificialmente mediante la vacunación . El principio de la vacunación (también llamada inmunización ) es introducir un antígeno de un patógeno para estimular el sistema inmunológico y desarrollar inmunidad específica contra ese patógeno en particular sin causar una enfermedad asociada con ese organismo. [131] Esta inducción deliberada de una respuesta inmunológica es exitosa porque explota la especificidad natural del sistema inmunológico, así como su inducibilidad. Dado que las enfermedades infecciosas siguen siendo una de las principales causas de muerte en la población humana, la vacunación representa la manipulación más eficaz del sistema inmunológico que la humanidad ha desarrollado. [57] [132]
Muchas vacunas se basan en componentes acelulares de microorganismos, incluidos componentes de toxinas inofensivos . [131] Dado que muchos antígenos derivados de vacunas acelulares no inducen fuertemente la respuesta adaptativa, la mayoría de las vacunas bacterianas están provistas de adyuvantes adicionales que activan las células presentadoras de antígenos del sistema inmunológico innato y maximizan la inmunogenicidad . [133]
Inmunología tumoral
Otro papel importante del sistema inmunológico es identificar y eliminar tumores . Esto se llama vigilancia inmunológica . Las células transformadas de los tumores expresan antígenos que no se encuentran en las células normales. Para el sistema inmunológico, estos antígenos parecen extraños y su presencia hace que las células inmunes ataquen a las células tumorales transformadas. Los antígenos expresados por los tumores tienen varias fuentes; [134] algunos se derivan de virus oncogénicos como el virus del papiloma humano , que causa cáncer de cuello uterino , [135] vulva , vagina , pene , ano , boca y garganta , [136] mientras que otros son proteínas propias del organismo que se encuentran en niveles bajos en las células normales pero alcanzan niveles altos en las células tumorales. Un ejemplo es una enzima llamada tirosinasa que, cuando se expresa en niveles altos, transforma ciertas células de la piel (por ejemplo, melanocitos ) en tumores llamados melanomas . [137] [138] Una tercera fuente posible de antígenos tumorales son las proteínas normalmente importantes para regular el crecimiento y la supervivencia celular , que comúnmente mutan en moléculas inductoras de cáncer llamadas oncogenes . [134] [139] [140]

La principal respuesta del sistema inmunológico a los tumores es destruir las células anormales utilizando células T asesinas, a veces con la ayuda de células T auxiliares. [138] [142] Los antígenos tumorales se presentan en las moléculas MHC de clase I de una manera similar a los antígenos virales. Esto permite que las células T asesinas reconozcan la célula tumoral como anormal. [143] Las células NK también matan células tumorales de una manera similar, especialmente si las células tumorales tienen menos moléculas MHC de clase I en su superficie de lo normal; este es un fenómeno común con los tumores. [144] A veces se generan anticuerpos contra las células tumorales permitiendo su destrucción por el sistema del complemento . [139]
Algunos tumores evaden el sistema inmunológico y se convierten en cánceres. [145] [146] Las células tumorales a menudo tienen un número reducido de moléculas MHC de clase I en su superficie, evitando así la detección por las células T asesinas. [143] [145] Algunas células tumorales también liberan productos que inhiben la respuesta inmune; por ejemplo, secretando la citocina TGF-β , que suprime la actividad de los macrófagos y linfocitos . [145] [147] Además, puede desarrollarse tolerancia inmunológica contra los antígenos tumorales, por lo que el sistema inmunológico ya no ataca a las células tumorales. [145] [146]
Paradójicamente, los macrófagos pueden promover el crecimiento tumoral [148] cuando las células tumorales envían citocinas que atraen a los macrófagos, que luego generan citocinas y factores de crecimiento como el factor de necrosis tumoral alfa que nutren el desarrollo tumoral o promueven la plasticidad similar a la de las células madre. [145] Además, una combinación de hipoxia en el tumor y una citocina producida por los macrófagos induce a las células tumorales a disminuir la producción de una proteína que bloquea la metástasis y, por lo tanto, ayuda a la propagación de las células cancerosas. [145] Los macrófagos M1 antitumorales se reclutan en las fases tempranas del desarrollo del tumor, pero se diferencian progresivamente a M2 con efecto protumoral, un interruptor inmunosupresor. La hipoxia reduce la producción de citocinas para la respuesta antitumoral y progresivamente los macrófagos adquieren funciones M2 protumorales impulsadas por el microambiente tumoral, incluidas IL-4 e IL-10. [149] La inmunoterapia contra el cáncer cubre las formas médicas de estimular el sistema inmunológico para atacar los tumores cancerosos. [150]
Predicción de inmunogenicidad
Algunos fármacos pueden causar una respuesta inmunitaria neutralizante, lo que significa que el sistema inmunitario produce anticuerpos neutralizantes que contrarrestan la acción de los fármacos, en particular si los fármacos se administran repetidamente o en dosis mayores. Esto limita la eficacia de los fármacos basados en péptidos y proteínas más grandes (que suelen ser mayores de 6000 Da ). [151] En algunos casos, el fármaco en sí no es inmunogénico, pero puede coadministrarse con un compuesto inmunogénico, como a veces es el caso del Taxol . Se han desarrollado métodos computacionales para predecir la inmunogenicidad de péptidos y proteínas, que son particularmente útiles para diseñar anticuerpos terapéuticos, evaluar la probable virulencia de mutaciones en partículas de la cubierta viral y validar los tratamientos farmacológicos propuestos basados en péptidos. Las primeras técnicas se basaban principalmente en la observación de que los aminoácidos hidrófilos están sobrerrepresentados en las regiones de epítopos que los aminoácidos hidrófobos ; [152] sin embargo, los desarrollos más recientes se basan en técnicas de aprendizaje automático que utilizan bases de datos de epítopos conocidos existentes, generalmente en proteínas virales bien estudiadas, como conjunto de entrenamiento . [153] Se ha establecido una base de datos de acceso público para la catalogación de epítopos de patógenos que se sabe que son reconocibles por las células B. [154] El campo emergente de estudios de inmunogenicidad basados en bioinformática se conoce como inmunoinformática . [155] La inmunoproteómica es el estudio de grandes conjuntos de proteínas ( proteómica ) involucradas en la respuesta inmune. [156]
Evolución y otros mecanismos
Evolución del sistema inmunológico
Es probable que un sistema inmunológico adaptativo y multicomponente surgiera con los primeros vertebrados , ya que los invertebrados no generan linfocitos ni una respuesta humoral basada en anticuerpos. [157] Los sistemas inmunológicos evolucionaron en los deuteróstomos como se muestra en el cladograma. [157]
Sin embargo, muchas especies utilizan mecanismos que parecen ser precursores de estos aspectos de la inmunidad de los vertebrados. Los sistemas inmunitarios aparecen incluso en las formas de vida estructuralmente más simples, con bacterias que utilizan un mecanismo de defensa único, llamado sistema de modificación de restricción para protegerse de los patógenos virales, llamados bacteriófagos . [158] Los procariotas ( bacterias y arqueas ) también poseen inmunidad adquirida, a través de un sistema que utiliza secuencias CRISPR para retener fragmentos de los genomas de fagos con los que han entrado en contacto en el pasado, lo que les permite bloquear la replicación del virus a través de una forma de interferencia de ARN . [159] [160] Los procariotas también poseen otros mecanismos de defensa. [161] [162] Los elementos ofensivos de los sistemas inmunitarios también están presentes en eucariotas unicelulares , pero los estudios de sus funciones en la defensa son pocos. [163]
Los receptores de reconocimiento de patrones son proteínas que utilizan casi todos los organismos para identificar moléculas asociadas con patógenos. Los péptidos antimicrobianos llamados defensinas son un componente conservado evolutivamente de la respuesta inmune innata que se encuentra en todos los animales y plantas, y representan la principal forma de inmunidad sistémica de los invertebrados. [157] El sistema del complemento y las células fagocíticas también son utilizados por la mayoría de las formas de vida de los invertebrados. Las ribonucleasas y la vía de interferencia del ARN se conservan en todos los eucariotas y se cree que desempeñan un papel en la respuesta inmune a los virus. [164]
A diferencia de los animales, las plantas carecen de células fagocíticas, pero muchas respuestas inmunes de las plantas involucran señales químicas sistémicas que se envían a través de una planta. [165] Las células vegetales individuales responden a moléculas asociadas con patógenos conocidas como patrones moleculares asociados a patógenos o PAMP. [166] Cuando una parte de una planta se infecta, la planta produce una respuesta hipersensible localizada , por la cual las células en el sitio de la infección experimentan una apoptosis rápida para prevenir la propagación de la enfermedad a otras partes de la planta. La resistencia sistémica adquirida es un tipo de respuesta defensiva utilizada por las plantas que hace que toda la planta sea resistente a un agente infeccioso en particular. [165] Los mecanismos de silenciamiento de ARN son particularmente importantes en esta respuesta sistémica, ya que pueden bloquear la replicación del virus . [167]
Sistema inmunológico adaptativo alternativo
La evolución del sistema inmunitario adaptativo se produjo en un ancestro de los vertebrados con mandíbulas . Muchas de las moléculas clásicas del sistema inmunitario adaptativo (por ejemplo, las inmunoglobulinas y los receptores de células T ) existen solo en vertebrados con mandíbulas. Se ha descubierto una molécula distinta derivada de los linfocitos en vertebrados primitivos sin mandíbulas , como la lamprea y el pez bruja . Estos animales poseen una gran variedad de moléculas llamadas receptores variables de linfocitos (VLR) que, al igual que los receptores de antígenos de los vertebrados con mandíbulas, se producen a partir de solo un pequeño número (uno o dos) de genes . Se cree que estas moléculas se unen a los antígenos patógenos de una manera similar a los anticuerpos , y con el mismo grado de especificidad. [168]
Manipulación por patógenos
El éxito de cualquier patógeno depende de su capacidad para eludir las respuestas inmunitarias del huésped. Por lo tanto, los patógenos desarrollaron varios métodos que les permiten infectar con éxito a un huésped, mientras evaden la detección o destrucción por parte del sistema inmunológico. [169] Las bacterias a menudo superan las barreras físicas secretando enzimas que digieren la barrera, por ejemplo, utilizando un sistema de secreción de tipo II . [170] Alternativamente, utilizando un sistema de secreción de tipo III , pueden insertar un tubo hueco en la célula huésped, proporcionando una ruta directa para que las proteínas se muevan del patógeno al huésped. Estas proteínas se utilizan a menudo para apagar las defensas del huésped. [171]
Una estrategia de evasión utilizada por varios patógenos para evitar el sistema inmunológico innato es esconderse dentro de las células de su huésped (también llamada patogénesis intracelular ). Aquí, un patógeno pasa la mayor parte de su ciclo de vida dentro de las células del huésped, donde está protegido del contacto directo con las células inmunes, los anticuerpos y el complemento. Algunos ejemplos de patógenos intracelulares incluyen virus, la bacteria Salmonella que intoxica los alimentos y los parásitos eucariotas que causan malaria ( Plasmodium spp. ) y leishmaniasis ( Leishmania spp. ). Otras bacterias, como Mycobacterium tuberculosis , viven dentro de una cápsula protectora que evita la lisis por el complemento. [172] Muchos patógenos secretan compuestos que disminuyen o desvían la respuesta inmune del huésped. [169] Algunas bacterias forman biopelículas para protegerse de las células y proteínas del sistema inmunológico. Dichas biopelículas están presentes en muchas infecciones exitosas, como las infecciones crónicas por Pseudomonas aeruginosa y Burkholderia cenocepacia características de la fibrosis quística . [173] Otras bacterias generan proteínas de superficie que se unen a los anticuerpos, volviéndolos ineficaces; algunos ejemplos son Streptococcus (proteína G), Staphylococcus aureus (proteína A) y Peptostreptococcus magnus (proteína L). [174]
Los mecanismos utilizados para evadir el sistema inmunitario adaptativo son más complicados. El enfoque más simple es cambiar rápidamente los epítopos no esenciales ( aminoácidos y/o azúcares) en la superficie del patógeno, mientras se mantienen ocultos los epítopos esenciales. Esto se llama variación antigénica . Un ejemplo es el VIH, que muta rápidamente, por lo que las proteínas de su envoltura viral que son esenciales para la entrada en su célula huésped diana cambian constantemente. Estos cambios frecuentes en los antígenos pueden explicar los fracasos de las vacunas dirigidas a este virus. [175] El parásito Trypanosoma brucei utiliza una estrategia similar, cambiando constantemente un tipo de proteína de superficie por otro, lo que le permite mantenerse un paso por delante de la respuesta de anticuerpos. [176] Enmascarar antígenos con moléculas del huésped es otra estrategia común para evitar la detección por el sistema inmunitario. En el VIH, la envoltura que cubre el virión se forma a partir de la membrana más externa de la célula huésped; estos virus "autoenmascarados" dificultan que el sistema inmunitario los identifique como estructuras "ajenas". [177]
Historia de la inmunología

La inmunología es una ciencia que examina la estructura y función del sistema inmunológico. Tiene su origen en la medicina y en los primeros estudios sobre las causas de la inmunidad a las enfermedades. La primera referencia conocida a la inmunidad fue durante la plaga de Atenas en el año 430 a. C. Tucídides observó que las personas que se habían recuperado de un ataque anterior de la enfermedad podían cuidar a los enfermos sin contraer la enfermedad una segunda vez. [179] En el siglo XVIII, Pierre-Louis Moreau de Maupertuis experimentó con veneno de escorpión y observó que ciertos perros y ratones eran inmunes a este veneno. [180] En el siglo X, el médico persa al-Razi (también conocido como Rhazes) escribió la primera teoría registrada de la inmunidad adquirida, [181] [182] señalando que un ataque de viruela protegía a sus sobrevivientes de futuras infecciones. Aunque explicó la inmunidad en términos de "exceso de humedad" que se expulsa de la sangre, lo que evita una segunda aparición de la enfermedad, esta teoría explicaba muchas observaciones sobre la viruela conocidas durante esta época. [183]
Estas y otras observaciones de inmunidad adquirida fueron explotadas posteriormente por Louis Pasteur en su desarrollo de la vacunación y su propuesta de teoría de los gérmenes como causa de las enfermedades . [184] La teoría de Pasteur estaba en oposición directa a las teorías contemporáneas de las enfermedades, como la teoría de los miasmas . No fue hasta las pruebas de 1891 de Robert Koch , por las que recibió un Premio Nobel en 1905, que los microorganismos fueron confirmados como causa de las enfermedades infecciosas . [185] Los virus fueron confirmados como patógenos humanos en 1901, con el descubrimiento del virus de la fiebre amarilla por Walter Reed . [186]
La inmunología tuvo un gran avance hacia finales del siglo XIX, a través de rápidos desarrollos en el estudio de la inmunidad humoral y la inmunidad celular . [187] Particularmente importante fue el trabajo de Paul Ehrlich , quien propuso la teoría de la cadena lateral para explicar la especificidad de la reacción antígeno-anticuerpo ; sus contribuciones a la comprensión de la inmunidad humoral fueron reconocidas con la concesión de un Premio Nobel conjunto en 1908, junto con el fundador de la inmunología celular, Elie Metchnikoff . [178] En 1974, Niels Kaj Jerne desarrolló la teoría de la red inmune ; compartió un Premio Nobel en 1984 con Georges JF Köhler y César Milstein por teorías relacionadas con el sistema inmunológico. [188] [189]
Véase también
- Asco
- Receptor Fc
- Lista de tipos de células humanas
- Sistema neuroinmune
- Pecado antigénico original : cuando el sistema inmunológico utiliza la memoria inmunológica al encontrarse con un patógeno ligeramente diferente
- Resistencia a enfermedades de las plantas
- Respuesta policlonal
Referencias
Citas
- ^ Sompayrac 2019, pág. 1.
- ^ ab Litman GW, Cannon JP, Dishaw LJ (noviembre de 2005). "Reconstrucción de la filogenia inmunitaria: nuevas perspectivas". Nature Reviews. Inmunología . 5 (11): 866–79. doi :10.1038/nri1712. PMC 3683834. PMID 16261174 .
- ^ Sompayrac 2019, pág. 4.
- ^ Restifo NP, Gattinoni L (octubre de 2013). "Relación de linaje de células T efectoras y de memoria". Current Opinion in Immunology . 25 (5): 556–63. doi :10.1016/j.coi.2013.09.003. PMC 3858177 . PMID 24148236.
- ^ Kurosaki T, Kometani K, Ise W (marzo de 2015). "Células B de memoria". Nature Reviews. Inmunología . 15 (3): 149–59. doi :10.1038/nri3802. PMID 25677494. S2CID 20825732.
- ^ Sompayrac 2019, pág. 11.
- ^ Sompayrac 2019, pág. 146.
- ^ Alberts et al. 2002, sec. "Los patógenos cruzan barreras protectoras para colonizar al huésped".
- ^ Boyton RJ, Openshaw PJ (2002). "Defensas pulmonares frente a infecciones respiratorias agudas". British Medical Bulletin . 61 (1): 1–12. doi : 10.1093/bmb/61.1.1 . PMID 11997295.
- ^ Agerberth B, Gudmundsson GH (2006). "Péptidos de defensa antimicrobianos del huésped en enfermedades humanas". Péptidos antimicrobianos y enfermedades humanas . Temas actuales en microbiología e inmunología. Vol. 306. págs. 67–90. doi :10.1007/3-540-29916-5_3. ISBN 978-3-540-29915-8. Número de identificación personal 16909918.
- ^ Moreau JM, Girgis DO, Hume EB, Dajcs JJ, Austin MS, O'Callaghan RJ (septiembre de 2001). "Fosfolipasa A(2) en lágrimas de conejo: una defensa del huésped contra Staphylococcus aureus". Oftalmología y ciencia visual investigativas . 42 (10): 2347–54. PMID 11527949.
- ^ Hankiewicz J, Swierczek E (diciembre de 1974). "Lisozima en fluidos corporales humanos". Clinica Chimica Acta; Revista internacional de química clínica . 57 (3): 205–09. doi :10.1016/0009-8981(74)90398-2. PMID 4434640.
- ^ Fair WR, Couch J, Wehner N (febrero de 1976). "Factor antibacteriano prostático. Identidad y significado". Urología . 7 (2): 169–77. doi :10.1016/0090-4295(76)90305-8. PMID 54972.
- ^ Yenugu S, Hamil KG, Birse CE, Ruben SM, French FS, Hall SH (junio de 2003). "Propiedades antibacterianas de las proteínas y péptidos que se unen a los espermatozoides de la familia del epidídimo humano 2 (HE2); sensibilidad a la sal, dependencia estructural y su interacción con las membranas externas y citoplasmáticas de Escherichia coli". The Biochemical Journal . 372 (Pt 2): 473–83. doi :10.1042/BJ20030225. PMC 1223422 . PMID 12628001.
- ^ Smith JL (2003). "El papel del ácido gástrico en la prevención de enfermedades transmitidas por los alimentos y cómo las bacterias superan las condiciones ácidas". J Food Prot . 66 (7): 1292–1303. doi : 10.4315/0362-028X-66.7.1292 . PMID 12870767.
- ^ Gorbach SL (febrero de 1990). "Bacterias del ácido láctico y salud humana". Anales de Medicina . 22 (1): 37–41. doi :10.3109/07853899009147239. PMID 2109988.
- ^ Medzhitov R (octubre de 2007). "Reconocimiento de microorganismos y activación de la respuesta inmune". Nature . 449 (7164): 819–26. Bibcode :2007Natur.449..819M. doi : 10.1038/nature06246 . PMID 17943118. S2CID 4392839.
- ^ Matzinger P (abril de 2002). "El modelo del peligro: un renovado sentido del yo" (PDF) . Science . 296 (5566): 301–05. Bibcode :2002Sci...296..301M. doi :10.1126/science.1071059. PMID 11951032. S2CID 13615808.
- ^ ab Alberts et al. 2002, Capítulo: "Inmunidad innata".
- ^ Iriti 2019, pág. xi.
- ^ Kumar H, Kawai T, Akira S (febrero de 2011). "Reconocimiento de patógenos por el sistema inmunitario innato". Reseñas internacionales de inmunología . 30 (1): 16–34. doi :10.3109/08830185.2010.529976. PMID 21235323. S2CID 42000671.
- ^ Schroder K, Tschopp J (marzo de 2010). "Los inflamasomas". Cell . 140 (6): 821–32. doi : 10.1016/j.cell.2010.01.040 . PMID 20303873. S2CID 16916572.
- ^ Sompayrac 2019, pág. 20.
- ^ Beutler B, Jiang Z, Georgel P, Crozat K, Croker B, Rutschmann S, Du X, Hoebe K (2006). "Análisis genético de la resistencia del huésped: señalización del receptor tipo Toll e inmunidad en general". Revisión anual de inmunología . 24 : 353–89. doi :10.1146/annurev.immunol.24.021605.090552. PMID 16551253. S2CID 20991617.
- ^ Botos I, Segal DM, Davies DR (abril de 2011). "La biología estructural de los receptores tipo Toll". Structure . 19 (4): 447–59. doi :10.1016/j.str.2011.02.004. PMC 3075535 . PMID 21481769.
- ^ Vijay K (junio de 2018). "Receptores tipo Toll en la inmunidad y las enfermedades inflamatorias: pasado, presente y futuro". Int Immunopharmacol . 59 : 391–412. doi :10.1016/j.intimp.2018.03.002. PMC 7106078 . PMID 29730580.
- ^ Thompson MR, Kaminski JJ, Kurt-Jones EA, Fitzgerald KA (junio de 2011). "Receptores de reconocimiento de patrones y la respuesta inmune innata a la infección viral". Viruses . 3 (6): 920–40. doi : 10.3390/v3060920 . PMC 3186011 . PMID 21994762.
- ^ Sompayrac 2019, págs. 1–4.
- ^ Alberts et al. 2002, sec. "Las células fagocíticas buscan, engullen y destruyen patógenos".
- ^ Ryter A (1985). "Relación entre la ultraestructura y las funciones específicas de los macrófagos". Inmunología comparada, microbiología y enfermedades infecciosas . 8 (2): 119–33. doi :10.1016/0147-9571(85)90039-6. PMID 3910340.
- ^ Langermans JA, Hazenbos WL, van Furth R (septiembre de 1994). "Funciones antimicrobianas de los fagocitos mononucleares". Journal of Immunological Methods . 174 (1–2): 185–94. doi :10.1016/0022-1759(94)90021-3. PMID 8083520.
- ^ May RC, Machesky LM (marzo de 2001). "Phagocytosis and the actin cytoskeleton" (Fagocitosis y el citoesqueleto de actina). Journal of Cell Science ( Revista de ciencia celular ). 114 (parte 6): 1061–77. doi :10.1242/jcs.114.6.1061. PMID 11228151. Archivado desde el original el 31 de marzo de 2020. Consultado el 6 de noviembre de 2009 .
- ^ Salzet M, Tasiemski A, Cooper E (2006). "Inmunidad innata en lofotrocozoos: los anélidos" (PDF) . Current Pharmaceutical Design . 12 (24): 3043–50. doi :10.2174/138161206777947551. PMID 16918433. S2CID 28520695. Archivado desde el original (PDF) el 31 de marzo de 2020.
- ^ Zen K, Parkos CA (octubre de 2003). "Interacciones leucocito-epiteliales". Current Opinion in Cell Biology . 15 (5): 557–64. doi :10.1016/S0955-0674(03)00103-0. PMID 14519390.
- ^ ab Stvrtinová, Jakubovský & Hulín 1995, Capítulo: Inflamación y fiebre.
- ^ Rua R, McGavern DB (septiembre de 2015). "Elucidación de la dinámica y la función de monocitos y macrófagos mediante imágenes intravitales". Journal of Leukocyte Biology . 98 (3): 319–32. doi :10.1189/jlb.4RI0115-006RR. PMC 4763596 . PMID 26162402.
- ^ ab Guermonprez P, Valladeau J, Zitvogel L, Théry C, Amigorena S (2002). "Presentación de antígenos y estimulación de células T por células dendríticas". Revisión anual de inmunología . 20 (1): 621–67. doi :10.1146/annurev.immunol.20.100301.064828. PMID 11861614.
- ^ Krishnaswamy, Ajitawi y Chi 2006, págs. 13-34.
- ^ Kariyawasam HH, Robinson DS (abril de 2006). "El eosinófilo: la célula y sus armas, las citocinas, sus ubicaciones". Seminarios en Medicina Respiratoria y de Cuidados Intensivos . 27 (2): 117–27. doi :10.1055/s-2006-939514. PMID 16612762. S2CID 260317790.
- ^ Spits H, Cupedo T (2012). "Células linfoides innatas: nuevos conocimientos sobre el desarrollo, las relaciones de linaje y la función". Revisión anual de inmunología . 30 : 647–75. doi :10.1146/annurev-immunol-020711-075053. PMID 22224763.
- ^ Gabrielli S, Ortolani C, Del Zotto G, Luchetti F, Canonico B, Buccella F, Artico M, Papa S, Zamai L (2016). "Los recuerdos de las células NK: diafonía intrínseca inmune innata-adaptativa". Revista de investigación en inmunología . 2016 : 1376595. doi : 10.1155/2016/1376595 . PMC 5204097 . PMID 28078307.
- ^ Bertok y Chow 2005, pág. 17.
- ^ Rajalingam 2012, Capítulo: Descripción general del sistema del receptor de inmunoglobulina similar a la de las células asesinas.
- ^ ab Kawai T, Akira S (febrero de 2006). "Reconocimiento inmunológico innato de la infección viral". Nature Immunology . 7 (2): 131–37. doi : 10.1038/ni1303 . PMID 16424890. S2CID 9567407.
- ^ ab Miller SB (agosto de 2006). "Prostaglandinas en la salud y la enfermedad: una descripción general". Seminarios sobre artritis y reumatismo . 36 (1): 37–49. doi :10.1016/j.semarthrit.2006.03.005. PMID 16887467.
- ^ ab Ogawa Y, Calhoun WJ (octubre de 2006). "El papel de los leucotrienos en la inflamación de las vías respiratorias". The Journal of Allergy and Clinical Immunology . 118 (4): 789–98, cuestionario 799–800. doi : 10.1016/j.jaci.2006.08.009 . PMID 17030228.
- ^ ab Le Y, Zhou Y, Iribarren P, Wang J (abril de 2004). "Quimiocinas y receptores de quimiocinas: sus múltiples funciones en la homeostasis y la enfermedad" (PDF) . Inmunología celular y molecular . 1 (2): 95–104. PMID 16212895.
- ^ ab Martin P, Leibovich SJ (noviembre de 2005). "Células inflamatorias durante la reparación de heridas: lo bueno, lo malo y lo feo". Tendencias en biología celular . 15 (11): 599–607. doi :10.1016/j.tcb.2005.09.002. PMID 16202600.
- ^ Platnich JM, Muruve DA (febrero de 2019). "Receptores tipo NOD e inflamasomas: una revisión de sus vías de señalización canónicas y no canónicas". Archivos de bioquímica y biofísica . 670 : 4–14. doi :10.1016/j.abb.2019.02.008. PMID 30772258. S2CID 73464235.
- ^ ab Rus H, Cudrici C, Niculescu F (2005). "El papel del sistema del complemento en la inmunidad innata". Investigación inmunológica . 33 (2): 103–12. doi :10.1385/IR:33:2:103. PMID 16234578. S2CID 46096567.
- ^ Degn SE, Thiel S (agosto de 2013). "Reconocimiento de patrones humorales y el sistema del complemento". Revista escandinava de inmunología . 78 (2): 181–93. doi : 10.1111/sji.12070 . PMID 23672641.
- ^ Bertok y Chow 2005, págs. 112-113.
- ^ Liszewski MK, Farries TC, Lublin DM, Rooney IA, Atkinson JP (1996). Control del sistema del complemento . Avances en inmunología. Vol. 61. págs. 201–283. doi :10.1016/S0065-2776(08)60868-8. ISBN 978-0-12-022461-6. Número de identificación personal 8834497.
- ^ Sim RB, Tsiftsoglou SA (febrero de 2004). "Proteasas del sistema del complemento" (PDF) . Biochemical Society Transactions . 32 (Pt 1): 21–27. doi :10.1042/BST0320021. PMID 14748705. S2CID 24505041. Archivado desde el original (PDF) el 2 de marzo de 2019.
- ^ Pancer Z, Cooper MD (2006). "La evolución de la inmunidad adaptativa". Revista Anual de Inmunología . 24 (1): 497–518. doi :10.1146/annurev.immunol.24.021605.090542. PMID 16551257.
- ^ Sompayrac 2019, pág. 38.
- ^abcJaneway 2005.
- ^ ab Holtmeier W, Kabelitz D (2005). "Las células T gamma-delta vinculan las respuestas inmunitarias innatas y adaptativas". Inmunología química y alergia . 86 : 151–83. doi :10.1159/000086659. ISBN . 3-8055-7862-8. Número de identificación personal 15976493.
- ^ Venturi S, Venturi M (septiembre de 2009). "Yodo, timo e inmunidad". Nutrition . 25 (9): 977–79. doi :10.1016/j.nut.2009.06.002. PMID 19647627.
- ^ Janeway, Travers y Walport 2001, sec. 12-10.
- ^ Sompayrac 2019, págs. 5-6.
- ^ Sompayrac 2019, págs. 51–53.
- ^ Sompayrac 2019, págs. 7-8.
- ^ Harty JT, Tvinnereim AR, White DW (2000). "Mecanismos efectores de las células T CD8+ en la resistencia a la infección". Revisión anual de inmunología . 18 (1): 275–308. doi :10.1146/annurev.immunol.18.1.275. PMID 10837060.
- ^ ab Radoja S, Frey AB, Vukmanovic S (2006). "Eventos de señalización del receptor de células T que desencadenan la exocitosis de gránulos". Critical Reviews in Immunology . 26 (3): 265–90. doi :10.1615/CritRevImmunol.v26.i3.40. PMID 16928189.
- ^ Abbas AK, Murphy KM, Sher A (octubre de 1996). "Diversidad funcional de los linfocitos T colaboradores". Nature . 383 (6603): 787–93. Bibcode :1996Natur.383..787A. doi :10.1038/383787a0. PMID 8893001. S2CID 4319699.
- ^ McHeyzer-Williams LJ, Malherbe LP, McHeyzer-Williams MG (2006). "Inmunidad de células B regulada por células T colaboradoras". De la inmunidad innata a la memoria inmunológica . Temas actuales en microbiología e inmunología. Vol. 311. págs. 59–83. doi :10.1007/3-540-32636-7_3. ISBN 978-3-540-32635-9. Número de identificación personal 17048705.
- ^ Sompayrac 2019, pág. 8.
- ^ Kovacs B, Maus MV, Riley JL, Derimanov GS, Koretzky GA, June CH, Finkel TH (noviembre de 2002). "Las células T CD8+ humanas no requieren la polarización de las balsas lipídicas para su activación y proliferación". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 99 (23): 15006–11. Bibcode :2002PNAS...9915006K. doi : 10.1073/pnas.232058599 . PMC 137535 . PMID 12419850.
- ^ Alberts et al. 2002, Capítulo. "Células T colaboradoras y activación de linfocitos".
- ^ Grewal IS, Flavell RA (1998). "CD40 y CD154 en la inmunidad mediada por células". Revisión anual de inmunología . 16 (1): 111–35. doi :10.1146/annurev.immunol.16.1.111. PMID 9597126.
- ^ Girardi M (enero de 2006). "Inmunovigilancia e inmunorregulación por células T gammadelta". La Revista de Dermatología de Investigación . 126 (1): 25–31. doi : 10.1038/sj.jid.5700003 . PMID 16417214.
- ^ "Entender el sistema inmunitario: cómo funciona" (PDF) . Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID). Archivado desde el original (PDF) el 3 de enero de 2007. Consultado el 1 de enero de 2007 .
- ^ ab Sproul TW, Cheng PC, Dykstra ML, Pierce SK (2000). "Un papel para el procesamiento de antígenos de MHC clase II en el desarrollo de células B". Reseñas internacionales de inmunología . 19 (2–3): 139–55. doi :10.3109/08830180009088502. PMID 10763706. S2CID 6550357.
- ^ Parker DC (1993). "Activación de células B dependiente de células T". Revisión anual de inmunología . 11 : 331–60. doi :10.1146/annurev.iy.11.040193.001555. PMID 8476565.
- ^ Murphy y Weaver 2016, Capítulo 10: La respuesta inmune humoral.
- ^ Saji F, Samejima Y, Kamiura S, Koyama M (mayo de 1999). "Dinámica de las inmunoglobulinas en la interfase feto-materna" (PDF) . Reviews of Reproduction . 4 (2): 81–89. doi :10.1530/ror.0.0040081. PMID 10357095. S2CID 31099552. Archivado desde el original (PDF) el 30 de enero de 2021.
- ^ Van de Perre P (julio de 2003). "Transferencia de anticuerpos a través de la leche materna". Vaccine . 21 (24): 3374–76. doi :10.1016/S0264-410X(03)00336-0. PMID 12850343.
- ^ Keller MA, Stiehm ER (octubre de 2000). "Inmunidad pasiva en la prevención y el tratamiento de enfermedades infecciosas". Clinical Microbiology Reviews . 13 (4): 602–14. doi :10.1128/CMR.13.4.602-614.2000. PMC 88952 . PMID 11023960.
- ^ Sauls RS, McCausland C, Taylor BN. Histología de linfocitos T. En: StatPearls. StatPearls Publishing; 2023. Consultado el 15 de noviembre de 2023. http://www.ncbi.nlm.nih.gov/books/NBK535433/
- ^ Althwaiqeb SA, Bordoni B. Histología, linfocitos de células B. En: StatPearls. StatPearls Publishing; 2023. Consultado el 15 de noviembre de 2023. http://www.ncbi.nlm.nih.gov/books/NBK560905/
- ^ Sompayrac 2019, pág. 98.
- ^ Wick G, Hu Y, Schwarz S, Kroemer G (octubre de 1993). "Comunicación inmunoendocrina a través del eje hipotálamo-hipofisario-adrenal en enfermedades autoinmunes". Endocrine Reviews . 14 (5): 539–63. doi :10.1210/edrv-14-5-539. PMID 8262005.
- ^ Kroemer G, Brezinschek HP, Faessler R, Schauenstein K, Wick G (junio de 1988). "Fisiología y patología de un circuito de retroalimentación inmunoendocrina". Inmunología hoy . 9 (6): 163–5. doi :10.1016/0167-5699(88)91289-3. PMID 3256322.
- ^ Trakhtenberg EF, Goldberg JL (octubre de 2011). "Inmunología. Comunicación neuroinmune". Science . 334 (6052): 47–8. Bibcode :2011Sci...334...47T. doi :10.1126/science.1213099. PMID 21980100. S2CID 36504684.
- ^ Veiga-Fernandes H, Mucida D (mayo de 2016). "Interacciones neuroinmunes en superficies de barrera". Cell . 165 (4): 801–11. doi :10.1016/j.cell.2016.04.041. PMC 4871617 . PMID 27153494.
- ^ "Comunicación neuroinmune". Nature Neuroscience . 20 (2): 127. Febrero de 2017. doi : 10.1038/nn.4496 . PMID 28092662.
- ^ Wilcox SM, Arora H, Munro L, Xin J, Fenninger F, Johnson LA, Pfeifer CG, Choi KB, Hou J, Hoodless PA, Jefferies WA (2017). "El papel del gen regulador de la respuesta inmune innata ABCF1 en la embriogénesis y el desarrollo de los mamíferos". PLOS ONE . 12 (5): e0175918. Bibcode :2017PLoSO..1275918W. doi : 10.1371/journal.pone.0175918 . PMC 5438103 . PMID 28542262.
- ^ Wira, Crane-Godreau y Grant 2004, Capítulo: Regulación endocrina del sistema inmune de la mucosa en el tracto reproductor femenino.
- ^ Lang TJ (diciembre de 2004). "El estrógeno como inmunomodulador". Inmunología clínica . 113 (3): 224–30. doi :10.1016/j.clim.2004.05.011. PMID 15507385.
Moriyama A, Shimoya K, Ogata I, Kimura T, Nakamura T, Wada H, Ohashi K, Azuma C, Saji F, Murata Y (julio de 1999). "Concentraciones del inhibidor de la proteasa leucocitaria secretora (SLPI) en el moco cervical de mujeres con ciclo menstrual normal". Molecular Human Reproduction . 5 (7): 656–61. doi : 10.1093/molehr/5.7.656 . PMID 10381821.
Cutolo M, Sulli A, Capellino S, Villaggio B, Montagna P, Seriolo B, Straub RH (2004). "Influencia de las hormonas sexuales en el sistema inmunológico: aspectos básicos y clínicos en autoinmunidad". Lupus . 13 (9): 635–38. doi :10.1191/0961203304lu1094oa. PMID 15485092. S2CID 23941507.
King AE, Critchley HO, Kelly RW (febrero de 2000). "La presencia de un inhibidor de la proteasa leucocitaria secretora en el endometrio humano y la decidua del primer trimestre sugiere un papel protector antibacteriano". Molecular Human Reproduction . 6 (2): 191–96. doi : 10.1093/molehr/6.2.191 . PMID 10655462. - ^ Fimmel S, Zouboulis CC (2005). "Influencia de los niveles fisiológicos de andrógenos en la cicatrización de heridas y el estado inmunológico en hombres". The Aging Male . 8 (3–4): 166–74. doi :10.1080/13685530500233847. PMID 16390741. S2CID 1021367.
- ^ Dorshkind K, Horseman ND (junio de 2000). "Los roles de la prolactina, la hormona del crecimiento, el factor de crecimiento similar a la insulina-I y las hormonas tiroideas en el desarrollo y la función de los linfocitos: perspectivas a partir de modelos genéticos de deficiencia de hormonas y receptores hormonales". Endocrine Reviews . 21 (3): 292–312. doi : 10.1210/edrv.21.3.0397 . PMID 10857555.
- ^ Nagpal S, Na S, Rathnachalam R (agosto de 2005). "Acciones no calcémicas de los ligandos del receptor de vitamina D". Revisiones endocrinas . 26 (5): 662–87. doi : 10.1210/er.2004-0002 . PMID 15798098.
- ^ "Vitamina D - Hoja informativa para profesionales de la salud". Oficina de Suplementos Dietéticos, Institutos Nacionales de Salud de EE. UU. 17 de agosto de 2021. Consultado el 31 de marzo de 2022 .
- ^ Instituto de Medicina (2011). "8, Implicaciones y preocupaciones especiales". En Ross AC, Taylor CL, Yaktine AL, Del Valle HB (eds.). Ingesta dietética de referencia de calcio y vitamina D. Colección de las Academias Nacionales: informes financiados por los Institutos Nacionales de Salud. National Academies Press. doi :10.17226/13050. ISBN 978-0-309-16394-1. Número de identificación personal 21796828. Número de identificación personal 58721779.
- ^ Bryant PA, Trinder J, Curtis N (junio de 2004). "Enfermo y cansado: ¿el sueño tiene un papel vital en el sistema inmunológico?". Nature Reviews. Inmunología . 4 (6): 457–67. doi :10.1038/nri1369. PMID 15173834. S2CID 29318345.
- ^ Krueger JM, Majde JA (mayo de 2003). "Vínculos humorales entre el sueño y el sistema inmunológico: cuestiones de investigación". Anales de la Academia de Ciencias de Nueva York . 992 (1): 9–20. Bibcode :2003NYASA.992....9K. doi :10.1111/j.1749-6632.2003.tb03133.x. PMID 12794042. S2CID 24508121.
- ^ Majde JA, Krueger JM (diciembre de 2005). "Vínculos entre el sistema inmunitario innato y el sueño". The Journal of Allergy and Clinical Immunology . 116 (6): 1188–98. doi : 10.1016/j.jaci.2005.08.005 . PMID 16337444.
- ^ Taylor DJ, Kelly K, Kohut ML, Song KS (2017). "¿Es el insomnio un factor de riesgo para la disminución de la respuesta a la vacuna contra la gripe?". Medicina del sueño conductual . 15 (4): 270–287. doi :10.1080/15402002.2015.1126596. PMC 5554442. PMID 27077395 .
- ^ Krueger JM (2008). "El papel de las citocinas en la regulación del sueño". Current Pharmaceutical Design . 14 (32): 3408–16. doi :10.2174/138161208786549281. PMC 2692603 . PMID 19075717.
- ^ ab Besedovsky L, Lange T, Born J (enero de 2012). "Sueño y función inmune". Pflügers Archiv . 463 (1): 121–37. doi :10.1007/s00424-011-1044-0. PMC 3256323. PMID 22071480 .
- ^ "¿Dormir mejor puede significar contraer menos resfriados?". Archivado desde el original el 9 de mayo de 2014. Consultado el 28 de abril de 2014 .
- ^ da Silveira MP, da Silva Fagundes KK, Bizuti MR, Starck É, Rossi RC, de Resende E, Silva DT (febrero de 2021). "El ejercicio físico como herramienta para ayudar al sistema inmunológico contra el COVID-19: una revisión integradora de la literatura actual". Medicina clínica y experimental . 21 (1): 15–28. doi :10.1007/s10238-020-00650-3. PMC 7387807 . PMID 32728975.
- ^ abcde Peake JM, Neubauer O, Walsh NP, Simpson RJ (mayo de 2017). "Recuperación del sistema inmunológico después del ejercicio" (PDF) . Revista de fisiología aplicada . 122 (5): 1077–1087. doi :10.1152/japplphysiol.00622.2016. PMID 27909225. S2CID 3521624.
- ^ Campbell JP, Turner JE (2018). "Desmitificando el mito de la supresión inmunitaria inducida por el ejercicio: redefiniendo el impacto del ejercicio en la salud inmunológica a lo largo de la vida". Frontiers in Immunology . 9 : 648. doi : 10.3389/fimmu.2018.00648 . PMC 5911985 . PMID 29713319.
- ^ Simpson RJ, Campbell JP, Gleeson M, Krüger K, Nieman DC, Pyne DB, Turner JE, Walsh NP (2020). "¿Puede el ejercicio afectar la función inmunitaria y aumentar la susceptibilidad a las infecciones?". Exercise Immunology Review . 26 : 8–22. PMID 32139352.
- ^ Minari AL, Thomatieli-Santos RV (enero de 2022). "Del daño y la regeneración del músculo esquelético a la hipertrofia inducida por el ejercicio: ¿cuál es el papel de los diferentes subconjuntos de macrófagos?". American Journal of Physiology. Fisiología reguladora, integradora y comparativa . 322 (1): R41–R54. doi :10.1152/ajpregu.00038.2021. PMID 34786967. S2CID 244369441.
- ^ Godwin JW, Pinto AR, Rosenthal NA (enero de 2017). "En busca de la receta para un sistema inmunológico pro-regenerativo". Seminarios en biología celular y del desarrollo . Vías inmunitarias innatas en la cicatrización de heridas/Peromyscus como sistema modelo. 61 : 71–79. doi :10.1016/j.semcdb.2016.08.008. PMC 5338634. PMID 27521522 .
- ^ Sompayrac 2019, págs. 120–24.
- ^ Sompayrac 2019, págs. 114-18.
- ^ Sompayrac 2019, págs. 111–14.
- ^ Aw D, Silva AB, Palmer DB (abril de 2007). "Inmunosenescencia: desafíos emergentes para una población que envejece". Inmunología . 120 (4): 435–46. doi :10.1111/j.1365-2567.2007.02555.x. PMC 2265901 . PMID 17313487.
- ^ ab Chandra RK (agosto de 1997). "Nutrición y sistema inmunológico: una introducción". The American Journal of Clinical Nutrition . 66 (2): 460S–63S. doi : 10.1093/ajcn/66.2.460S . PMID 9250133.
- ^ Miller JF (julio de 2002). "El descubrimiento de la función del timo y de los linfocitos derivados del timo". Reseñas inmunológicas . 185 (1): 7–14. doi :10.1034/j.1600-065X.2002.18502.x. PMID 12190917. S2CID 12108587.
- ^ Reece 2011, pág. 967.
- ^ Burg M, Gennery AR (2011). "Artículo educativo: El espectro clínico e inmunológico en expansión de la inmunodeficiencia combinada grave". Eur J Pediatr . 170 (5): 561–571. doi :10.1007/s00431-011-1452-3. PMC 3078321 . PMID 21479529.
- ^ Joos L, Tamm M (2005). "Descomposición de las defensas pulmonares del huésped en el huésped inmunocomprometido: quimioterapia contra el cáncer". Actas de la American Thoracic Society . 2 (5): 445–48. doi :10.1513/pats.200508-097JS. PMID 16322598.
- ^ Copeland KF, Heeney JL (diciembre de 1996). "Activación de células T auxiliares y patogénesis retroviral humana". Microbiological Reviews . 60 (4): 722–42. doi :10.1128/MMBR.60.4.722-742.1996. PMC 239461 . PMID 8987361.
- ^ Miller JF (1993). "Discriminación entre lo propio y lo ajeno y tolerancia en linfocitos T y B". Investigación inmunológica . 12 (2): 115–30. doi :10.1007/BF02918299. PMID 8254222. S2CID 32476323.
- ^
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público : «Enfermedad de Hashimoto». Oficina de Salud de la Mujer, Departamento de Salud y Servicios Humanos de EE. UU. 12 de junio de 2017. Archivado desde el original el 28 de julio de 2017 . Consultado el 17 de julio de 2017 .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público : «Enfermedad de Hashimoto». Oficina de Salud de la Mujer, Departamento de Salud y Servicios Humanos de EE. UU. 12 de junio de 2017. Archivado desde el original el 28 de julio de 2017 . Consultado el 17 de julio de 2017 . - ^ Smolen JS, Aletaha D, McInnes IB (octubre de 2016). "Artritis reumatoide" (PDF) . Lancet . 388 (10055): 2023–2038. doi :10.1016/S0140-6736(16)30173-8. PMID 27156434. S2CID 37973054.
- ^ Farhy LS, McCall AL (julio de 2015). "Glucagón: la nueva 'insulina' en la fisiopatología de la diabetes". Current Opinion in Clinical Nutrition and Metabolic Care . 18 (4): 407–14. doi :10.1097/mco.0000000000000192. PMID 26049639. S2CID 19872862.
- ^ "Folleto sobre salud: lupus eritematoso sistémico". www.niams.nih.gov . Febrero de 2015. Archivado desde el original el 17 de junio de 2016 . Consultado el 12 de junio de 2016 .
- ^ abcd Ghaffar A (2006). "Inmunología – Capítulo diecisiete: Estados de hipersensibilidad". Microbiología e inmunología en línea . Facultad de Medicina de la Universidad de Carolina del Sur . Consultado el 29 de mayo de 2016 .
- ^ Sompayrac 2019, págs. 83–85.
- ^ Ciccone 2015, Capítulo 37.
- ^ ab Taylor AL, Watson CJ, Bradley JA (octubre de 2005). "Agentes inmunosupresores en el trasplante de órganos sólidos: mecanismos de acción y eficacia terapéutica". Critical Reviews in Oncology/Hematology . 56 (1): 23–46. doi :10.1016/j.critrevonc.2005.03.012. PMID 16039869.
- ^ Barnes PJ (marzo de 2006). "Corticosteroides: los fármacos a vencer". Revista Europea de Farmacología . 533 (1–3): 2–14. doi :10.1016/j.ejphar.2005.12.052. PMID 16436275.
- ^ Masri MA (julio de 2003). "El mosaico de fármacos inmunosupresores". Inmunología molecular . 39 (17–18): 1073–77. doi :10.1016/S0161-5890(03)00075-0. PMID 12835079.
- ^ Hall H (julio-agosto de 2020). «Cómo puedes realmente reforzar tu sistema inmunológico». Skeptical Inquirer . Amherst, Nueva York: Center for Inquiry . Archivado desde el original el 21 de enero de 2021 . Consultado el 21 de enero de 2021 .
- ^ desde Reece 2011, pág. 965.
- ^ Estimaciones de muertes y AVAD para 2002 por causa en los Estados miembros de la OMS. Archivado el 21 de octubre de 2008 en Wayback Machine . Organización Mundial de la Salud . Recuperado el 1 de enero de 2007.
- ^ Singh M, O'Hagan D (noviembre de 1999). "Avances en adyuvantes de vacunas". Nature Biotechnology . 17 (11): 1075–81. doi : 10.1038/15058 . PMID 10545912. S2CID 21346647.
- ^ ab Andersen MH, Schrama D, Thor Straten P, Becker JC (enero de 2006). "Células T citotóxicas". La Revista de Dermatología de Investigación . 126 (1): 32–41. doi : 10.1038/sj.jid.5700001 . PMID 16417215.
- ^ Boon T, van der Bruggen P (marzo de 1996). "Antígenos tumorales humanos reconocidos por linfocitos T". The Journal of Experimental Medicine . 183 (3): 725–29. doi :10.1084/jem.183.3.725. PMC 2192342 . PMID 8642276.
- ^ Ljubojevic S, Skerlev M (2014). "Enfermedades asociadas al VPH". Clinics in Dermatology . 32 (2): 227–34. doi :10.1016/j.clindermatol.2013.08.007. PMID 24559558.
- ^ Castelli C, Rivoltini L, Andreola G, Carrabba M, Renkvist N, Parmiani G (marzo de 2000). "Reconocimiento de antígenos asociados al melanoma por parte de células T". Journal of Cellular Physiology . 182 (3): 323–31. doi :10.1002/(SICI)1097-4652(200003)182:3<323::AID-JCP2>3.0.CO;2-#. PMID 10653598. S2CID 196590144.
- ^ ab Romero P, Cerottini JC, Speiser DE (2006). La respuesta de las células T humanas a los antígenos del melanoma . Avances en inmunología. Vol. 92. págs. 187–224. doi :10.1016/S0065-2776(06)92005-7. ISBN 978-0-12-373636-9. Número de identificación personal 17145305.
- ^ ab Guevara-Patiño JA, Turk MJ, Wolchok JD, Houghton AN (2003). "Inmunidad al cáncer a través del reconocimiento inmunológico de la identidad alterada: estudios con melanoma". Advances in Cancer Research . 90 : 157–77. doi :10.1016/S0065-230X(03)90005-4. ISBN 978-0-12-006690-2. Número de identificación personal 14710950.
- ^ Renkvist N, Castelli C, Robbins PF, Parmiani G (marzo de 2001). "Una lista de antígenos tumorales humanos reconocidos por las células T". Inmunología del cáncer, inmunoterapia . 50 (1): 3–15. doi : 10.1007/s002620000169 . PMC 11036832 . PMID 11315507. S2CID 42681479.
- ^ Morgan RA, Dudley ME, Wunderlich JR, et al. (octubre de 2006). "Regresión del cáncer en pacientes después de la transferencia de linfocitos modificados genéticamente". Science . 314 (5796): 126–29. Bibcode :2006Sci...314..126M. doi :10.1126/science.1129003. PMC 2267026 . PMID 16946036.
- ^ Gerloni M, Zanetti M (junio de 2005). "Células T CD4 en la inmunidad tumoral". Springer Seminars in Immunopathology . 27 (1): 37–48. doi :10.1007/s00281-004-0193-z. PMID 15965712. S2CID 25182066.
- ^ ab Seliger B, Ritz U, Ferrone S (enero de 2006). "Mecanismos moleculares de las anomalías del antígeno HLA de clase I tras la infección y transformación viral". Revista internacional del cáncer . 118 (1): 129–38. doi : 10.1002/ijc.21312 . PMID 16003759. S2CID 5655726.
- ^ Hayakawa Y, Smyth MJ (2006). "Reconocimiento inmunológico innato y supresión de tumores". Avances en la investigación del cáncer . 95 : 293–322. doi :10.1016/S0065-230X(06)95008-8. ISBN 978-0-12-006695-7. Número de identificación personal 16860661.
- ^ abcdef Syn NL, Teng MW, Mok TS, Soo RA (diciembre de 2017). "Resistencia de novo y adquirida a la focalización de puntos de control inmunitario". The Lancet. Oncología . 18 (12): e731–e741. doi :10.1016/s1470-2045(17)30607-1. PMID 29208439.
- ^ ab Seliger B (2005). "Estrategias de evasión inmunitaria tumoral". BioDrugs . 19 (6): 347–54. doi :10.2165/00063030-200519060-00002. PMID 16392887. S2CID 1838144.
- ^ Frumento G, Piazza T, Di Carlo E, Ferrini S (septiembre de 2006). "Dirigir la inmunosupresión relacionada con el tumor para la inmunoterapia del cáncer". Endocrine, Metabolic & Immune Disorders Drug Targets . 6 (3): 233–7. doi :10.2174/187153006778250019. PMID 17017974.
- ^ Stix G (julio de 2007). "Una llama maligna. Comprender la inflamación crónica, que contribuye a la enfermedad cardíaca, el Alzheimer y una variedad de otras dolencias, puede ser una clave para desvelar los misterios del cáncer" (PDF) . Scientific American . 297 (1): 60–67. Bibcode :2007SciAm.297a..60S. doi :10.1038/scientificamerican0707-60. PMID 17695843. Archivado desde el original (PDF) el 16 de julio de 2011.
- ^ Cervantes-Villagrana RD, Albores-García D, Cervantes-Villagrana AR, García-Acevez SJ (18 de junio de 2020). "Neurogénesis inducida por tumores y evasión inmunitaria como dianas de terapias innovadoras contra el cáncer". Signal Transduct Target Ther . 5 (1): 99. doi :10.1038/s41392-020-0205-z. PMC 7303203 . PMID 32555170.
- ^ Yang Y (septiembre de 2015). "Inmunoterapia contra el cáncer: aprovechar el sistema inmunológico para combatir el cáncer". The Journal of Clinical Investigation . 125 (9): 3335–7. doi :10.1172/JCI83871. PMC 4588312 . PMID 26325031.
- ^ Baker MP, Reynolds HM, Lumicisi B, Bryson CJ (octubre de 2010). "Inmunogenicidad de las terapias proteicas: causas, consecuencias y desafíos clave". Self/Nonself . 1 (4): 314–322. doi :10.4161/self.1.4.13904. PMC 3062386 . PMID 21487506.
- ^ Welling GW, Weijer WJ, van der Zee R, Welling-Wester S (septiembre de 1985). "Predicción de regiones antigénicas secuenciales en proteínas". FEBS Letters . 188 (2): 215–18. doi : 10.1016/0014-5793(85)80374-4 . PMID 2411595.
- ^ Söllner J, Mayer B (2006). "Enfoques de aprendizaje automático para la predicción de epítopos de células B lineales en proteínas". Journal of Molecular Recognition . 19 (3): 200–08. doi :10.1002/jmr.771. PMID 16598694. S2CID 18197810.
- ^ Saha S, Bhasin M, Raghava GP (2005). "Bcipep: una base de datos de epítopos de células B". BMC Genomics . 6 : 79. doi : 10.1186/1471-2164-6-79 . PMC 1173103 . PMID 15921533.
- ^ Flower DR, Doytchinova IA (2002). "Inmunoinformática y predicción de inmunogenicidad". Bioinformática Aplicada . 1 (4): 167–76. PMID 15130835.
- ^ Kanduc D (septiembre de 2019). "De la inmunoproteómica del virus de la hepatitis C a la reumatología mediante reactividad cruzada en una tabla". Current Opinion in Rheumatology . 31 (5): 488–492. doi :10.1097/BOR.0000000000000606. PMID 31356379. S2CID 198982175.
- ^ abc Flajnik MF, Kasahara M (enero de 2010). "Origen y evolución del sistema inmunitario adaptativo: eventos genéticos y presiones selectivas". Nature Reviews. Genética . 11 (1): 47–59. doi :10.1038/nrg2703. PMC 3805090. PMID 19997068 .
- ^ Bickle TA, Krüger DH (junio de 1993). "Biología de la restricción del ADN". Microbiological Reviews . 57 (2): 434–50. doi :10.1128/MMBR.57.2.434-450.1993. PMC 372918 . PMID 8336674.
- ^ Barrangou R, Fremaux C, Deveau H, Richards M, Boyaval P, Moineau S, Romero DA, Horvath P (marzo de 2007). "CRISPR proporciona resistencia adquirida contra virus en procariotas". Science . 315 (5819): 1709–12. Bibcode :2007Sci...315.1709B. doi :10.1126/science.1138140. hdl : 20.500.11794/38902 . PMID 17379808. S2CID 3888761.
- ^ Brouns SJ, Jore MM, Lundgren M, Westra ER, Slijkhuis RJ, Snijders AP, Dickman MJ, Makarova KS, Koonin EV, van der Oost J (agosto de 2008). "Los pequeños ARN CRISPR guían la defensa antiviral en procariotas". Ciencia . 321 (5891): 960–64. Código bibliográfico : 2008 Ciencia... 321..960B. doi : 10.1126/ciencia.1159689. PMC 5898235 . PMID 18703739.
- ^ Hille F, Charpentier E (noviembre de 2016). "CRISPR-Cas: biología, mecanismos y relevancia". Philosophical Transactions of the Royal Society of London. Serie B, Ciencias Biológicas . 371 (1707): 20150496. doi :10.1098/rstb.2015.0496. PMC 5052741. PMID 27672148 .
- ^ Koonin EV (febrero de 2017). "Evolución de los sistemas de defensa antivirus guiados por ARN y ADN en procariotas y eucariotas: ascendencia común frente a convergencia". Biology Direct . 12 (1): 5. doi : 10.1186/s13062-017-0177-2 . PMC 5303251 . PMID 28187792.
- ^ Bayne CJ (2003). "Orígenes y relaciones evolutivas entre los brazos innato y adaptativo de los sistemas inmunológicos". Integr. Comp. Biol . 43 (2): 293–99. doi : 10.1093/icb/43.2.293 . PMID 21680436.
- ^ Stram Y, Kuzntzova L (junio de 2006). "Inhibición de virus por interferencia de ARN". Virus Genes . 32 (3): 299–306. doi :10.1007/s11262-005-6914-0. PMC 7088519 . PMID 16732482.
- ^ ab Schneider D. "Inmunidad innata - Lección 4: Respuestas inmunitarias de las plantas" (PDF) . Departamento de Microbiología e Inmunología de la Universidad de Stanford . Consultado el 1 de enero de 2007 .
- ^ Jones JD, Dangl JL (noviembre de 2006). "El sistema inmunológico de las plantas". Nature . 444 (7117): 323–29. Bibcode :2006Natur.444..323J. doi : 10.1038/nature05286 . PMID 17108957.
- ^ Baulcombe D (septiembre de 2004). "Silenciamiento de ARN en plantas". Nature . 431 (7006): 356–63. Bibcode :2004Natur.431..356B. doi :10.1038/nature02874. PMID 15372043. S2CID 4421274.
- ^ Alder MN, Rogozin IB, Iyer LM, Glazko GV, Cooper MD, Pancer Z (diciembre de 2005). "Diversidad y función de los receptores inmunes adaptativos en un vertebrado sin mandíbula". Ciencia . 310 (5756): 1970–73. Código Bib : 2005 Ciencia... 310.1970A. doi : 10.1126/ciencia.1119420 . PMID 16373579.
- ^ ab Finlay BB, McFadden G (febrero de 2006). "Antiinmunología: evasión del sistema inmunitario del huésped por patógenos bacterianos y virales". Cell . 124 (4): 767–82. doi : 10.1016/j.cell.2006.01.034 . PMID 16497587. S2CID 15418509.
- ^ Cianciotto NP (diciembre de 2005). "Secreción de tipo II: un sistema de secreción de proteínas para todas las estaciones". Tendencias en microbiología . 13 (12): 581–88. doi :10.1016/j.tim.2005.09.005. PMID 16216510.
- ^ Winstanley C, Hart CA (febrero de 2001). "Sistemas de secreción de tipo III e islas de patogenicidad". Journal of Medical Microbiology . 50 (2): 116–26. doi :10.1099/0022-1317-50-2-116. PMID 11211218.
- ^ Finlay BB, Falkow S (junio de 1997). "Temas comunes en patogenicidad microbiana revisitados". Microbiology and Molecular Biology Reviews . 61 (2): 136–69. doi :10.1128/mmbr.61.2.136-169.1997. PMC 232605 . PMID 9184008.
- ^ Kobayashi H (2005). "Biopelículas de las vías respiratorias: implicaciones para la patogénesis y la terapia de las infecciones del tracto respiratorio". Tratamientos en medicina respiratoria . 4 (4): 241–53. doi :10.2165/00151829-200504040-00003. PMID 16086598. S2CID 31788349.
- ^ Housden NG, Harrison S, Roberts SE, Beckingham JA, Graille M, Stura E, Gore MG (junio de 2003). "Dominios de unión a inmunoglobulina: proteína L de Peptostreptococcus magnus" (PDF) . Biochemical Society Transactions . 31 (Pt 3): 716–18. doi :10.1042/BST0310716. PMID 12773190. S2CID 10322322. Archivado desde el original (PDF) el 2 de marzo de 2019.
- ^ Burton DR, Stanfield RL, Wilson IA (octubre de 2005). "Anticuerpos contra VIH en un choque de titanes evolutivos". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 102 (42): 14943–48. Bibcode :2005PNAS..10214943B. doi : 10.1073/pnas.0505126102 . PMC 1257708 . PMID 16219699.
- ^ Taylor JE, Rudenko G (noviembre de 2006). "Cambio de capa de tripanosoma: ¿qué hay en el armario?". Trends in Genetics . 22 (11): 614–20. doi :10.1016/j.tig.2006.08.003. PMID 16908087.
- ^ Cantin R, Méthot S, Tremblay MJ (junio de 2005). "Saqueo y polizones: incorporación de proteínas celulares por virus envueltos". Journal of Virology . 79 (11): 6577–87. doi :10.1128/JVI.79.11.6577-6587.2005. PMC 1112128 . PMID 15890896.
- ^ ab «El Premio Nobel de Fisiología o Medicina 1908». El Premio Nobel . Consultado el 8 de enero de 2007 .
- ^ Retief FP, Cilliers L (enero de 1998). "La epidemia de Atenas, 430-426 a. C.". Revista médica sudafricana = Suid-Afrikaanse Tydskrif vir Geneeskunde . 88 (1): 50–53. PMID 9539938.
- ^ Ostoya P (1954). "Maupertuis y la biología". Revue d'histoire des sciences et de leurs apps . 7 (1): 60–78. doi :10.3406/rhs.1954.3379.
- ^ Doherty M, Robertson MJ (diciembre de 2004). "Algunas tendencias tempranas en inmunología". Tendencias en inmunología . 25 (12): 623–31. doi :10.1016/j.it.2004.10.008. PMID 15530829.
- ^ Silverstein 1989, pág. 6.
- ^ Silverstein 1989, pág. 7.
- ^ Plotkin SA (abril de 2005). «Vacunas: pasado, presente y futuro». Nature Medicine . 11 (4 Suppl): S5–11. doi :10.1038/nm1209. PMC 7095920 . PMID 15812490.
- ^ Premio Nobel de Fisiología o Medicina 1905 Archivado el 10 de diciembre de 2006 en Wayback Machine. Nobelprize.org. Consultado el 8 de enero de 2009.
- ^ Mayor Walter Reed, Cuerpo Médico, Centro Médico del Ejército Walter Reed del Ejército de los EE. UU. Recuperado el 8 de enero de 2007.
- ^ Metchnikoff E (1905). Inmunidad en enfermedades infecciosas (versión de texto completo: Internet Archive) . Traducido por Binnie FG. Cambridge University Press. LCCN 68025143.
Historia de la inmunidad humoral.
- ^ "Niels K. Jerne". El Premio Nobel . Consultado el 27 de noviembre de 2020 .
- ^ Yewdell J (4 de octubre de 2003). "Él puso el Id en Idiotype". EMBO Reports (Reseña de libro). 4 (10): 931. doi :10.1038/sj.embor.embor951. PMC 1326409 .
Bibliografía general
- Alberts B, Johnson A, Lewis J, Raff M, Roberts K, Walters P (2002). Biología molecular de la célula (cuarta edición). Nueva York y Londres: Garland Science. ISBN 978-0-8153-3218-3.
- Bertok L, Chow D (2005). Bertok L, Chow D (eds.). Inmunidad natural . Vol. 5 (1.ª ed.). Elsevier Science. ISBN 978-0-44451-755-5.
- Iriti M (2019). Inmunidad innata de las plantas 2.0 . Basilea: MDPI. doi : 10.3390/books978-3-03897-581-6 . ISBN . 978-3-03897-580-9.OCLC 1105775088 .
- Ciccone CD (2015). Farmacología en rehabilitación (Perspectivas contemporáneas en rehabilitación) (5.ª ed.). FA Davis Company. ISBN 978-0-80364-029-0.
- Janeway CA, Travers P, Walport M (2001). Inmunobiología (5.ª ed.). Garland Science.
- Janeway CA (2005). Inmunobiología (6.ª ed.). Garland Science. ISBN 0-443-07310-4.
- Krishnaswamy G, Ajitawi O, Chi DS (2006). "El mastocito humano: una descripción general". Mast Cells . Métodos en biología molecular. Vol. 315. págs. 13–34. doi :10.1385/1-59259-967-2:013. ISBN 1-59259-967-2. Número de identificación personal 16110146.
- Murphy K, Weaver C (2016). Inmunobiología (novena edición). Garland Science. ISBN 978-0-8153-4505-3.
- Rajalingam R (2012). "Descripción general del sistema de receptores de inmunoglobulina similar a la de las células asesinas". Inmunogenética . Métodos en biología molecular. Vol. 882. págs. 391–414. doi :10.1007/978-1-61779-842-9_23. ISBN . 978-1-61779-841-2. Número de identificación personal 22665247.
- Reece J (2011). Biología de Campbell . Frenchs Forest, NSW: Pearson Australia. ISBN 978-1-4425-3176-5.OCLC 712136178 .
- Silverstein AM (1989). Una historia de la inmunología . Academic Press . ISBN 978-0-08-092583-7.
- Sompayrac L (2019). Cómo funciona el sistema inmunológico . Hoboken, NJ: Wiley-Blackwell. ISBN 978-1-119-54212-4.OCLC 1083261548 .
- Stvrtinová V, Jakubovský J, Hulín I (1995). Fisiopatología: principios de la enfermedad . Centro de Computación, Academia Eslovaca de Ciencias: Prensa Electrónica Académica.
- Wira CR, Crane-Godreau M, Grant K (2004). Ogra PL, Mestecky J, Lamm ME, Strober W, McGhee JR, Bienenstock J (eds.). Inmunología de las mucosas . San Francisco: Elsevier. ISBN 0-12-491543-4.
Lectura adicional
- Dettmer P (2021). Inmune: un viaje al misterioso sistema que te mantiene vivo. Philip Laibacher (ilustraciones). Nueva York: Random House. ISBN 9780593241318. OCLC 1263845194. Archivado desde el original el 24 de noviembre de 2021 . Consultado el 4 de enero de 2022 .(Las fuentes del libro sólo están en línea). Una explicación científica popular del sistema inmunológico.




