VIH/SIDA
| VIH/SIDA | |
|---|---|
| Otros nombres | Enfermedad por VIH, infección por VIH [1] [2] |
 | |
| El lazo rojo es un símbolo de solidaridad con las personas VIH positivas y aquellas que viven con SIDA. [3] | |
| Especialidad | Enfermedad infecciosa , inmunología |
| Síntomas |
|
| Complicaciones | Infecciones oportunistas , tumores [4] |
| Duración | De por vida [4] |
| Causas | Virus de inmunodeficiencia humana (VIH) [4] |
| Factores de riesgo | Relaciones sexuales anales o vaginales sin protección, tener otra infección de transmisión sexual , compartir agujas , procedimientos médicos que impliquen cortes o perforaciones no esterilizadas y sufrir heridas por pinchazos de agujas [4] |
| Método de diagnóstico | Análisis de sangre [4] |
| Prevención | Sexo seguro , intercambio de agujas , circuncisión masculina , profilaxis previa a la exposición , profilaxis posterior a la exposición [4] |
| Tratamiento | Terapia antirretroviral [4] |
| Pronóstico |
|
| Frecuencia |
|
| Fallecidos |
|
El virus de inmunodeficiencia humana ( VIH ) [9] [10] [11] es un retrovirus [12] que ataca al sistema inmunológico . Puede controlarse con tratamiento. Sin tratamiento puede provocar una variedad de afecciones, incluido el síndrome de inmunodeficiencia adquirida ( SIDA ). [5] El tratamiento eficaz para las personas VIH positivas (personas que viven con VIH ) implica un régimen de medicamentos de por vida para suprimir el virus, haciendo que la carga viral sea indetectable. No existe vacuna ni cura para el VIH. Una persona VIH positiva que recibe tratamiento puede esperar vivir una vida normal y morir con el virus, no a causa de él. [5] [6]
Se recomienda el tratamiento tan pronto como se realiza el diagnóstico. [13] Una persona VIH positiva que tiene una carga viral indetectable como resultado de un tratamiento a largo plazo no tiene efectivamente ningún riesgo de transmitir el VIH sexualmente. [14] [15] Las campañas de ONUSIDA y organizaciones de todo el mundo han comunicado esto como Indetectable = Intransmisible . [16] Sin tratamiento, la infección puede interferir con el sistema inmunológico y eventualmente progresar al SIDA, a veces tardando muchos años. Después de la infección inicial, una persona puede no notar ningún síntoma, o puede experimentar un breve período de enfermedad similar a la gripe . [4] Durante este período, la persona puede no saber que es VIH positiva, pero podrá transmitir el virus. Por lo general, este período es seguido por un período de incubación prolongado sin síntomas. [5] Finalmente, la infección por VIH aumenta el riesgo de desarrollar otras infecciones como tuberculosis , así como otras infecciones oportunistas y tumores que son raros en personas que tienen una función inmunológica normal. [4] La etapa avanzada suele estar asociada también a una pérdida de peso no deseada . [5] Sin tratamiento, una persona que vive con VIH puede esperar vivir 11 años. [7] Las pruebas tempranas pueden mostrar si es necesario un tratamiento para detener esta progresión y evitar infectar a otros.
El VIH se transmite principalmente por relaciones sexuales sin protección (incluido el sexo anal y vaginal ), agujas hipodérmicas contaminadas o transfusiones de sangre , y de madre a hijo durante el embarazo , el parto o la lactancia. [17] Algunos fluidos corporales, como la saliva, el sudor y las lágrimas, no transmiten el virus. [18] El sexo oral tiene poco riesgo de transmitir el virus. [19] Las formas de evitar contraer el VIH y prevenir la propagación incluyen el sexo seguro , el tratamiento para prevenir la infección (" PrEP "), el tratamiento para detener la infección en alguien que ha estado expuesto recientemente (" PEP "), [4] el tratamiento de las personas infectadas y los programas de intercambio de agujas . La enfermedad en un bebé a menudo se puede prevenir administrando medicamentos antirretrovirales tanto a la madre como al niño . [4]
Reconocido mundialmente a principios de la década de 1980, [20] el VIH/SIDA ha tenido un gran impacto en la sociedad, tanto como enfermedad como fuente de discriminación . [21] La enfermedad también tiene grandes impactos económicos . [21] Existen muchos conceptos erróneos sobre el VIH/SIDA , como la creencia de que puede transmitirse por contacto casual no sexual. [22] La enfermedad se ha convertido en objeto de muchas controversias que involucran a la religión , incluida la posición de la Iglesia Católica de no apoyar el uso del condón como prevención. [23] Ha atraído la atención médica y política internacional, así como la financiación a gran escala desde que se identificó en la década de 1980. [24]
El VIH dio el salto de otros primates a los humanos en el centro-oeste de África a principios y mediados del siglo XX. [25] El SIDA fue reconocido por primera vez por los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos en 1981 y su causa, la infección por VIH, se identificó a principios de la década. [20] Desde la primera vez que se identificó fácilmente el SIDA hasta 2021, se estima que la enfermedad ha causado al menos 40 millones de muertes en todo el mundo. [26] En 2021, hubo 650.000 muertes y alrededor de 38 millones de personas en todo el mundo viviendo con VIH. [8] Se estima que 20,6 millones de estas personas viven en el este y sur de África. [27] El VIH/SIDA se considera una pandemia , un brote de enfermedad que está presente en un área extensa y se está propagando activamente. [28] Los Institutos Nacionales de Salud (NIH) de Estados Unidos y la Fundación Gates han prometido 200 millones de dólares enfocados en desarrollar una cura global para el SIDA. [29] Si bien no existe cura ni vacuna, el tratamiento antirretroviral puede retardar la evolución de la enfermedad y llevar a una expectativa de vida casi normal. [5] [6]
Signos y síntomas
Hay tres etapas principales de la infección por VIH : infección aguda, latencia clínica y SIDA. [1] [30]
Primera etapa principal: infección aguda

El período inicial después de la infección por VIH se llama VIH agudo, VIH primario o síndrome retroviral agudo. [30] [31] Muchas personas desarrollan una enfermedad como influenza , mononucleosis o fiebre glandular 2 a 4 semanas después de la exposición, mientras que otras no tienen síntomas significativos. [32] [33] Los síntomas ocurren en el 40-90% de los casos y más comúnmente incluyen fiebre , ganglios linfáticos grandes y sensibles , inflamación de garganta , sarpullido , dolor de cabeza, cansancio y/o llagas en la boca y los genitales. [31] [33] El sarpullido, que ocurre en el 20-50% de los casos, se presenta en el tronco y es maculopapular , clásicamente. [34] Algunas personas también desarrollan infecciones oportunistas en esta etapa. [31] Pueden ocurrir síntomas gastrointestinales, como vómitos o diarrea . [33] También ocurren síntomas neurológicos de neuropatía periférica o síndrome de Guillain-Barré . [33] La duración de los síntomas varía, pero generalmente es de una o dos semanas. [33]
Estos síntomas no suelen reconocerse como signos de infección por VIH. Los médicos de familia o los hospitales pueden diagnosticar erróneamente algunos casos como una de las muchas enfermedades infecciosas comunes con síntomas similares. Una persona con fiebre inexplicable que haya estado expuesta recientemente al VIH debería plantearse hacerse una prueba para averiguar si ha sido infectada. [33]
Segunda etapa principal: latencia clínica
Los síntomas iniciales son seguidos por una etapa llamada latencia clínica, VIH asintomático o VIH crónico. [1] Sin tratamiento, esta segunda etapa de la historia natural de la infección por VIH puede durar desde aproximadamente tres años [35] hasta más de 20 años [36] (en promedio, alrededor de ocho años). [37] Si bien por lo general hay pocos o ningún síntoma al principio, cerca del final de esta etapa muchas personas experimentan fiebre, pérdida de peso, problemas gastrointestinales y dolores musculares. [1] Entre el 50% y el 70% de las personas también desarrollan linfadenopatía generalizada persistente , caracterizada por un agrandamiento inexplicable y no doloroso de más de un grupo de ganglios linfáticos (excepto en la ingle) durante más de tres a seis meses. [30]
Aunque la mayoría de los individuos infectados por VIH-1 tienen una carga viral detectable y en ausencia de tratamiento eventualmente progresarán al SIDA, una pequeña proporción (alrededor del 5%) retiene altos niveles de células T CD4 + ( células T cooperadoras ) sin terapia antirretroviral durante más de cinco años. [33] [38] Estos individuos se clasifican como "controladores del VIH" o no progresores a largo plazo (LTNP). [38] Otro grupo está formado por aquellos que mantienen una carga viral baja o indetectable sin tratamiento antirretroviral, conocidos como "controladores de élite" o "supresores de élite". Representan aproximadamente 1 de cada 300 personas infectadas. [39]
Tercera etapa principal: el SIDA
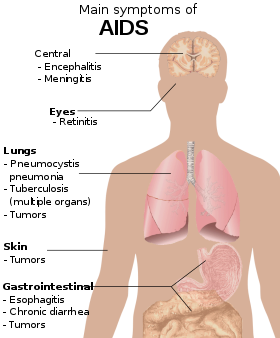
El síndrome de inmunodeficiencia adquirida (SIDA) se define como una infección por VIH con un recuento de células T CD4 + inferior a 200 células por μL o la aparición de enfermedades específicas asociadas con la infección por VIH. [33] En ausencia de un tratamiento específico, alrededor de la mitad de las personas infectadas por VIH desarrollan SIDA en un plazo de diez años. [33] Las condiciones iniciales más comunes que alertan sobre la presencia de SIDA son la neumonía por pneumocystis (40%), la caquexia en forma de síndrome de desgaste por VIH (20%) y la candidiasis esofágica . [33] Otros signos comunes incluyen infecciones recurrentes del tracto respiratorio . [33]
Las infecciones oportunistas pueden ser causadas por bacterias , virus , hongos y parásitos que normalmente están controlados por el sistema inmunológico. [40] Las infecciones que ocurren dependen en parte de qué organismos son comunes en el entorno de la persona. [33] Estas infecciones pueden afectar a casi todos los sistemas orgánicos . [41]
Las personas con SIDA tienen un mayor riesgo de desarrollar varios cánceres inducidos por virus, incluyendo el sarcoma de Kaposi , el linfoma de Burkitt , el linfoma primario del sistema nervioso central y el cáncer de cuello uterino . [34] El sarcoma de Kaposi es el cáncer más común, que se presenta en el 10% al 20% de las personas con VIH. [42] El segundo cáncer más común es el linfoma, que es la causa de muerte de casi el 16% de las personas con SIDA y es el signo inicial del SIDA en el 3% al 4%. [42] Ambos cánceres están asociados con el virus del herpes humano 8 (HHV-8). [42] El cáncer de cuello uterino ocurre con mayor frecuencia en aquellos con SIDA debido a su asociación con el virus del papiloma humano (VPH). [42] El cáncer conjuntival (de la capa que recubre la parte interna de los párpados y la parte blanca del ojo) también es más común en aquellos con VIH. [43]
Además, las personas con SIDA frecuentemente presentan síntomas sistémicos como fiebre prolongada, sudores (particularmente por la noche), ganglios linfáticos inflamados, escalofríos, debilidad y pérdida de peso involuntaria . [44] La diarrea es otro síntoma común, presente en aproximadamente el 90% de las personas con SIDA. [45] También pueden verse afectados por diversos síntomas psiquiátricos y neurológicos independientemente de las infecciones oportunistas y los cánceres. [46]
Transmisión
| Ruta de exposición | Posibilidad de infección | |||
|---|---|---|---|---|
| Transfusión de sangre | 90% [47] | |||
| Parto (de niño) | 25% [48] [ aclaración necesaria ] | |||
| Uso de drogas inyectables mediante intercambio de agujas | 0,67% [49] | |||
| Pinchazo percutáneo con aguja | 0,30% [50] | |||
| Relación sexual anal receptiva * | 0,04–3,0 % [51] | |||
| Coito anal insertivo * | 0,03% [52] | |||
| Relación sexual receptiva pene-vaginal * | 0,05–0,30 % [51] [53] | |||
| Relación sexual pene-vaginal insertiva * | 0,01–0,38 % [51] [53] | |||
| Relación oral receptiva *§ | 0–0,04 % [51] | |||
| Relación oral insertiva *§ | 0–0,005 % [54] | |||
| * suponiendo que no se utiliza condón § la fuente se refiere al coito oral realizado a un hombre | ||||
El VIH se transmite por tres vías principales: contacto sexual , exposición significativa a fluidos o tejidos corporales infectados y de madre a hijo durante el embarazo, el parto o la lactancia (conocida como transmisión vertical ). [17] No existe riesgo de contraer el VIH si se expone a heces , secreciones nasales, saliva, esputo , sudor, lágrimas, orina o vómito a menos que estén contaminados con sangre. [55] También es posible coinfectarse con más de una cepa del VIH, una condición conocida como superinfección por VIH . [56]
Sexual
El modo más frecuente de transmisión del VIH es a través del contacto sexual con una persona infectada. [17] Sin embargo, una persona VIH positiva que tiene una carga viral indetectable como resultado de un tratamiento a largo plazo no tiene efectivamente ningún riesgo de transmitir el VIH sexualmente, conocido como Indetectable = Intransmisible . [14] [15] La existencia de personas VIH positivas funcionalmente no contagiosas en terapia antirretroviral fue publicitada de manera controvertida en la Declaración Suiza de 2008 , y desde entonces ha sido aceptada como médicamente sólida. [57]
A nivel mundial, el modo más común de transmisión del VIH es a través de contactos sexuales entre personas del sexo opuesto ; [17] sin embargo, el patrón de transmisión varía entre países. A partir de 2017 [actualizar], la mayor parte de la transmisión del VIH en los Estados Unidos ocurrió entre hombres que tenían relaciones sexuales con hombres (82% de los nuevos diagnósticos de VIH entre hombres de 13 años o más y 70% del total de nuevos diagnósticos). [58] [59] En los EE. UU., los hombres homosexuales y bisexuales de 13 a 24 años representaron aproximadamente el 92% de los nuevos diagnósticos de VIH entre todos los hombres de su grupo de edad y el 27% de los nuevos diagnósticos entre todos los hombres homosexuales y bisexuales. [60]
En lo que respecta a los contactos heterosexuales sin protección , las estimaciones del riesgo de transmisión del VIH por acto sexual parecen ser de cuatro a diez veces mayores en los países de bajos ingresos que en los de altos ingresos. [61] En los países de bajos ingresos, el riesgo de transmisión de mujer a hombre se estima en un 0,38% por acto, y de hombre a mujer en un 0,30% por acto; las estimaciones equivalentes para los países de altos ingresos son de un 0,04% por acto para la transmisión de mujer a hombre, y de un 0,08% por acto para la transmisión de hombre a mujer. [61] El riesgo de transmisión por relaciones anales es especialmente alto, estimándose en un 1,4-1,7% por acto tanto en contactos heterosexuales como homosexuales. [61] [62] Aunque el riesgo de transmisión por sexo oral es relativamente bajo, sigue estando presente. [63] El riesgo de recibir sexo oral se ha descrito como "casi nulo"; [64] sin embargo, se han notificado algunos casos. [65] El riesgo por acto se estima entre 0 y 0,04 % en el caso del coito oral receptivo. [66] En entornos de prostitución en países de bajos ingresos, el riesgo de transmisión de mujer a hombre se ha estimado en 2,4 % por acto, y el de transmisión de hombre a mujer en 0,05 % por acto. [61]
El riesgo de transmisión aumenta en presencia de muchas infecciones de transmisión sexual [67] y úlceras genitales [61] . Las úlceras genitales aumentan el riesgo aproximadamente cinco veces. [61] Otras infecciones de transmisión sexual, como la gonorrea , la clamidia , la tricomoniasis y la vaginosis bacteriana , se asocian con aumentos algo menores en el riesgo de transmisión. [66]
La carga viral de una persona infectada es un factor de riesgo importante tanto en la transmisión sexual como de madre a hijo. [68] Durante los primeros 2,5 meses de una infección por VIH, la infecciosidad de una persona es doce veces mayor debido a la alta carga viral asociada con el VIH agudo. [66] Si la persona está en las últimas etapas de la infección, las tasas de transmisión son aproximadamente ocho veces mayores. [61]
Las trabajadoras sexuales (incluidas las que se dedican a la pornografía ) tienen una mayor probabilidad de contraer el VIH. [69] [70] El sexo duro puede ser un factor asociado con un mayor riesgo de transmisión. [71] También se cree que la agresión sexual conlleva un mayor riesgo de transmisión del VIH, ya que rara vez se usan condones, es probable que haya traumas físicos en la vagina o el recto y puede haber un mayor riesgo de infecciones de transmisión sexual concurrentes. [72]
Fluidos corporales

El segundo modo más frecuente de transmisión del VIH es a través de la sangre y los productos sanguíneos. [17] La transmisión a través de la sangre puede ser a través del uso compartido de agujas durante el uso intravenoso de drogas, heridas por pinchazos de agujas, transfusión de sangre o productos sanguíneos contaminados o inyecciones médicas con material no esterilizado. El riesgo de compartir una aguja durante la inyección de drogas es de entre el 0,63% y el 2,4% por acto, con un promedio del 0,8%. [73] El riesgo de contraer el VIH a través de un pinchazo de aguja de una persona infectada por el VIH se estima en un 0,3% (aproximadamente 1 en 333) por acto y el riesgo tras la exposición de las mucosas a sangre infectada en un 0,09% (aproximadamente 1 en 1000) por acto. [55] Este riesgo puede, sin embargo, ser de hasta un 5% si la sangre introducida era de una persona con una carga viral alta y el corte era profundo. [74] En los Estados Unidos, los usuarios de drogas intravenosas representaron el 12% de todos los casos nuevos de VIH en 2009, [75] y en algunas áreas más del 80% de las personas que se inyectan drogas son VIH positivas. [17]
El VIH se transmite en aproximadamente el 90% de las transfusiones de sangre que utilizan sangre infectada. [47] En los países desarrollados, el riesgo de contraer el VIH a partir de una transfusión de sangre es extremadamente bajo (menos de uno en medio millón) donde se realiza una mejor selección de donantes y detección del VIH ; [17] por ejemplo, en el Reino Unido el riesgo se informa en uno en cinco millones [76] y en los Estados Unidos fue uno en 1,5 millones en 2008. [77] En los países de bajos ingresos, solo la mitad de las transfusiones pueden ser examinadas adecuadamente (a partir de 2008), [78] y se estima que hasta el 15% de las infecciones por VIH en estas áreas provienen de la transfusión de sangre y productos sanguíneos infectados, lo que representa entre el 5% y el 10% de las infecciones globales. [17] [79] Es posible adquirir el VIH a partir del trasplante de órganos y tejidos , aunque esto es poco común debido a la detección . [80]
Las inyecciones médicas inseguras desempeñan un papel en la propagación del VIH en el África subsahariana . En 2007, entre el 12% y el 17% de las infecciones en esta región se atribuyeron al uso de jeringas médicas. [81] La Organización Mundial de la Salud estima que el riesgo de transmisión como resultado de una inyección médica en África es del 1,2%. [81] Los riesgos también están asociados con los procedimientos invasivos, el parto asistido y la atención dental en esta zona del mundo. [81]
Las personas que se hacen o reciben tatuajes , piercings y escarificaciones corren teóricamente riesgo de infección, pero no se han documentado casos confirmados. [82] No es posible que los mosquitos u otros insectos transmitan el VIH. [83]
De madre a hijo
El VIH puede transmitirse de madre a hijo durante el embarazo, el parto o la leche materna, lo que hace que el bebé también contraiga el VIH. [17] [84] En 2008, la transmisión vertical representaba aproximadamente el 90% de los casos de VIH en niños. [85] En ausencia de tratamiento, el riesgo de transmisión antes o durante el parto es de alrededor del 20%, y en quienes también amamantan, del 35%. [85] El tratamiento reduce este riesgo a menos del 5%. [86]
Los antirretrovirales, cuando los toma la madre o el bebé, reducen el riesgo de transmisión en aquellas mujeres que amamantan. [87] Si la sangre contamina los alimentos durante la masticación previa, puede suponer un riesgo de transmisión. [82] Si una mujer no recibe tratamiento, dos años de lactancia materna dan como resultado un riesgo de VIH/SIDA en su bebé de aproximadamente el 17%. [88] Debido al mayor riesgo de muerte sin lactancia materna en muchas zonas del mundo en desarrollo, la Organización Mundial de la Salud recomienda la lactancia materna exclusiva o el suministro de fórmula segura. [88] Todas las mujeres que se sabe que son VIH positivas deben recibir terapia antirretroviral de por vida. [88]
Virología

El VIH es la causa del espectro de enfermedades conocido como VIH/SIDA. El VIH es un retrovirus que infecta principalmente a componentes del sistema inmunitario humano , como las células T CD4 + , los macrófagos y las células dendríticas . Destruye directa e indirectamente las células T CD4 + . [89]
El VIH es un miembro del género Lentivirus , [90] parte de la familia Retroviridae . [91] Los lentivirus comparten muchas características morfológicas y biológicas . Muchas especies de mamíferos son infectadas por lentivirus, que son característicamente responsables de enfermedades de larga duración con un largo período de incubación . [92] Los lentivirus se transmiten como virus de ARN monocatenario, de sentido positivo y envuelto . Al ingresar a la célula diana, el genoma de ARN viral se convierte (transcripción inversa) en ADN bicatenario por una transcriptasa inversa codificada por el virus que se transporta junto con el genoma viral en la partícula viral. El ADN viral resultante luego se importa al núcleo celular y se integra en el ADN celular por una integrasa codificada por el virus y cofactores del huésped. [93] Una vez integrado, el virus puede volverse latente , lo que permite que el virus y su célula huésped eviten la detección por parte del sistema inmunológico. [94] Alternativamente, el virus puede transcribirse , produciendo nuevos genomas de ARN y proteínas virales que se empaquetan y liberan de la célula como nuevas partículas de virus que comienzan nuevamente el ciclo de replicación. [95]
Ahora se sabe que el VIH se propaga entre las células T CD4 + por dos vías paralelas: propagación sin células y propagación de célula a célula, es decir, emplea mecanismos de propagación híbridos. [96] En la propagación sin células, las partículas del virus brotan de una célula T infectada, entran en la sangre/líquido extracelular y luego infectan otra célula T después de un encuentro casual. [96] El VIH también puede diseminarse por transmisión directa de una célula a otra mediante un proceso de propagación de célula a célula. [97] [98] Los mecanismos de propagación híbridos del VIH contribuyen a la replicación continua del virus contra las terapias antirretrovirales. [96] [99]
Se han caracterizado dos tipos de VIH : VIH-1 y VIH-2. El VIH-1 es el virus que se descubrió originalmente (y al que inicialmente también se denominó LAV o HTLV-III). Es más virulento , más infeccioso [100] y es la causa de la mayoría de las infecciones por VIH a nivel mundial. La menor infectividad del VIH-2 en comparación con el VIH-1 implica que menos personas expuestas al VIH-2 se infectarán por exposición. Debido a su capacidad relativamente baja de transmisión, el VIH-2 se limita en gran medida a África occidental [101] .
Fisiopatología
Después de que el virus entra en el cuerpo, hay un período de replicación viral rápida , lo que lleva a una abundancia de virus en la sangre periférica. Durante la infección primaria, el nivel de VIH puede alcanzar varios millones de partículas virales por mililitro de sangre. [102] Esta respuesta está acompañada por una marcada caída en el número de células T CD4 + circulantes . La viremia aguda está asociada casi invariablemente con la activación de las células T CD8 + , que matan a las células infectadas por el VIH, y posteriormente con la producción de anticuerpos o seroconversión . Se cree que la respuesta de las células T CD8 + es importante para controlar los niveles de virus, que alcanzan un pico y luego disminuyen, a medida que se recuperan los recuentos de células T CD4 + . Una buena respuesta de células T CD8 + se ha relacionado con una progresión más lenta de la enfermedad y un mejor pronóstico, aunque no elimina el virus. [103]
En última instancia, el VIH causa SIDA al agotar las células T CD4 + . Esto debilita el sistema inmunológico y permite infecciones oportunistas . Las células T son esenciales para la respuesta inmunológica y sin ellas, el cuerpo no puede combatir infecciones o matar células cancerosas. El mecanismo de agotamiento de las células T CD4 + difiere en las fases aguda y crónica. [104] Durante la fase aguda, la lisis celular inducida por el VIH y la muerte de células infectadas por las células T CD8 + explican el agotamiento de las células T CD4 + , aunque la apoptosis también puede ser un factor. Durante la fase crónica, las consecuencias de la activación inmunológica generalizada junto con la pérdida gradual de la capacidad del sistema inmunológico para generar nuevas células T parecen explicar la disminución lenta en el número de células T CD4 + . [105]
Aunque los síntomas de inmunodeficiencia característicos del SIDA no aparecen hasta años después de que una persona se infecta, la mayor parte de la pérdida de células T CD4 + ocurre durante las primeras semanas de la infección, especialmente en la mucosa intestinal, que alberga la mayoría de los linfocitos que se encuentran en el cuerpo. [106] La razón de la pérdida preferencial de células T CD4 + de la mucosa es que la mayoría de las células T CD4 + de la mucosa expresan la proteína CCR5 que el VIH usa como correceptor para acceder a las células, mientras que solo una pequeña fracción de las células T CD4 + en el torrente sanguíneo lo hace. [107] Un cambio genético específico que altera la proteína CCR5 cuando está presente en ambos cromosomas previene de manera muy efectiva la infección por VIH-1. [108]
El VIH busca y destruye las células T CD4 + que expresan CCR5 durante la infección aguda. [109] Una respuesta inmunitaria vigorosa finalmente controla la infección e inicia la fase clínicamente latente. Las células T CD4 + en los tejidos mucosos permanecen particularmente afectadas. [109] La replicación continua del VIH causa un estado de activación inmunitaria generalizada que persiste durante toda la fase crónica. [110] La activación inmunitaria, que se refleja en el aumento del estado de activación de las células inmunitarias y la liberación de citocinas proinflamatorias , resulta de la actividad de varios productos genéticos del VIH y la respuesta inmunitaria a la replicación continua del VIH. También está vinculada al colapso del sistema de vigilancia inmunitaria de la barrera mucosa gastrointestinal causada por el agotamiento de las células T CD4 + mucosas durante la fase aguda de la enfermedad. [111]
Diagnóstico

| Análisis de sangre | Días |
|---|---|
| Prueba de anticuerpos (prueba rápida, ELISA 3.ª generación) | 23–90 |
| Prueba de anticuerpos y antígeno p24 (ELISA 4ta generación) | 18–45 |
| PCR | 10–33 |
El VIH/SIDA se diagnostica mediante pruebas de laboratorio y luego se clasifica en función de la presencia de ciertos signos o síntomas . [31] El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos recomienda la detección del VIH para todas las personas de 15 a 65 años de edad, incluidas todas las mujeres embarazadas. [113] Además, se recomienda la prueba para aquellas personas con alto riesgo, lo que incluye a cualquier persona diagnosticada con una enfermedad de transmisión sexual. [34] [113] En muchas áreas del mundo, un tercio de los portadores del VIH solo descubren que están infectados en una etapa avanzada de la enfermedad cuando el SIDA o la inmunodeficiencia grave ya se han hecho evidentes. [34]
Prueba de VIH


La mayoría de las personas infectadas con el VIH desarrollan anticuerpos seroconvertidos (antígeno específico) entre tres y doce semanas después de la infección inicial. [33] El diagnóstico del VIH primario antes de la seroconversión se realiza midiendo el ARN del VIH o el antígeno p24 . [33] Los resultados positivos obtenidos por la prueba de anticuerpos o PCR se confirman con un anticuerpo diferente o por PCR. [31]
Las pruebas de anticuerpos en niños menores de 18 meses suelen ser inexactas, debido a la presencia continua de anticuerpos maternos . [114] Por lo tanto, la infección por VIH solo se puede diagnosticar mediante pruebas de PCR para ARN o ADN del VIH, o mediante pruebas para el antígeno p24. [31] Gran parte del mundo carece de acceso a pruebas de PCR confiables, y las personas en muchos lugares simplemente esperan hasta que se desarrollen los síntomas o hasta que el niño tenga la edad suficiente para una prueba de anticuerpos precisa. [114] En África subsahariana, entre 2007 y 2009, entre el 30% y el 70% de la población conocía su estado serológico. [115] En 2009, entre el 3,6% y el 42% de los hombres y mujeres en los países subsaharianos se hicieron la prueba; [115] esto representó un aumento significativo en comparación con años anteriores. [115]
Clasificaciones
Se utilizan dos sistemas principales de estadificación clínica para clasificar el VIH y las enfermedades relacionadas con el VIH con fines de vigilancia : el sistema de estadificación de la OMS para la infección y la enfermedad por VIH [31] y el sistema de clasificación de los CDC para la infección por VIH [116] . El sistema de clasificación de los CDC se adopta con más frecuencia en los países desarrollados. Dado que el sistema de estadificación de la OMS no requiere pruebas de laboratorio, es adecuado para las condiciones de recursos limitados que se encuentran en los países en desarrollo, donde también se puede utilizar para ayudar a guiar el manejo clínico. A pesar de sus diferencias, los dos sistemas permiten una comparación con fines estadísticos [30] [31] [116]
La Organización Mundial de la Salud propuso por primera vez una definición del SIDA en 1986. [31] Desde entonces, la clasificación de la OMS se ha actualizado y ampliado varias veces; la versión más reciente se publicó en 2007. [31] El sistema de la OMS utiliza las siguientes categorías:
- Infección primaria por VIH: puede ser asintomática o estar asociada a un síndrome retroviral agudo [31]
- Estadio I: La infección por VIH es asintomática con un recuento de células T CD4 + (también conocido como recuento de CD4) mayor a 500 por microlitro (μL o mm cúbico) de sangre. [31] Puede incluir agrandamiento generalizado de los ganglios linfáticos. [31]
- Estadio II: síntomas leves, que pueden incluir manifestaciones mucocutáneas menores e infecciones recurrentes de las vías respiratorias superiores . Recuento de CD4 inferior a 500/μL [31]
- Estadio III: síntomas avanzados, que pueden incluir diarrea crónica inexplicable durante más de un mes, infecciones bacterianas graves, incluida tuberculosis pulmonar, y un recuento de CD4 de menos de 350/μL [31]
- Estadio IV o SIDA: síntomas graves, que incluyen toxoplasmosis cerebral, candidiasis del esófago , la tráquea , los bronquios o los pulmones y sarcoma de Kaposi . Un recuento de CD4 inferior a 200/μL [31]
Los Centros para el Control y la Prevención de Enfermedades de Estados Unidos también crearon un sistema de clasificación para el VIH y lo actualizaron en 2008 y 2014. [116] [117] Este sistema clasifica las infecciones por VIH según el recuento de CD4 y los síntomas clínicos, y describe la infección en cinco grupos. [117] En los mayores de seis años es: [117]
- Etapa 0: el tiempo transcurrido entre una prueba de VIH negativa o indeterminada seguida menos de 180 días por una prueba positiva
- Etapa 1: recuento de CD4 ≥ 500 células/μL y sin afecciones definitorias de SIDA
- Etapa 2: recuento de CD4 de 200 a 500 células/μL y sin afecciones definitorias de SIDA
- Estadio 3: recuento de CD4 ≤ 200 células/μL o condiciones definitorias de SIDA
- Desconocido: si no se dispone de suficiente información para realizar alguna de las clasificaciones anteriores.
A efectos de vigilancia, el diagnóstico de SIDA sigue siendo válido incluso si, después del tratamiento, el recuento de células T CD4 + aumenta a más de 200 por μL de sangre o se curan otras enfermedades características del SIDA. [30]
Prevención

Contacto sexual
.jpg/440px-FACING_AIDS_a_condom_and_a_pill_at_a_time_-_I_am_FACING_AIDS_because_people_I_-3_are_infected._(5202985364).jpg)
El uso sistemático del preservativo reduce el riesgo de transmisión del VIH aproximadamente en un 80% a largo plazo. [118] Cuando una pareja en la que una persona está infectada utiliza preservativos de manera sistemática, la tasa de infección por VIH es inferior al 1% anual. [119] Hay cierta evidencia que sugiere que los preservativos femeninos pueden proporcionar un nivel de protección equivalente. [120] La aplicación de un gel vaginal que contiene tenofovir (un inhibidor de la transcriptasa inversa ) inmediatamente antes de las relaciones sexuales parece reducir las tasas de infección aproximadamente en un 40% entre las mujeres africanas. [121] Por el contrario, el uso del espermicida nonoxinol-9 puede aumentar el riesgo de transmisión debido a su tendencia a causar irritación vaginal y rectal. [122]
La circuncisión en el África subsahariana "reduce la adquisición del VIH por parte de hombres heterosexuales entre un 38% y un 66% en un período de 24 meses". [123] Debido a estos estudios, tanto la Organización Mundial de la Salud como ONUSIDA recomendaron la circuncisión masculina en 2007 como método para prevenir la transmisión del VIH de mujer a hombre en áreas con altas tasas de VIH. [124] Sin embargo, se discute si protege contra la transmisión de hombre a mujer, [125] [126] y no se ha determinado si es beneficiosa en los países desarrollados y entre los hombres que tienen relaciones sexuales con hombres . [127] [128] [129]
Los programas que fomentan la abstinencia sexual no parecen afectar el riesgo posterior de contraer el VIH. [130] La evidencia de que la educación entre pares aporta algún beneficio es igualmente pobre. [131] La educación sexual integral proporcionada en la escuela puede reducir el comportamiento de alto riesgo. [132] [133] Una minoría sustancial de jóvenes sigue participando en prácticas de alto riesgo a pesar de saber sobre el VIH/SIDA, subestimando su propio riesgo de infectarse con el VIH. [134] El asesoramiento y la realización de pruebas voluntarias para detectar el VIH no afectan el comportamiento de riesgo en quienes dan negativo, pero sí aumentan el uso del preservativo en quienes dan positivo. [135] Los servicios mejorados de planificación familiar parecen aumentar la probabilidad de que las mujeres con VIH utilicen anticonceptivos, en comparación con los servicios básicos. [136] No se sabe si el tratamiento de otras infecciones de transmisión sexual es eficaz para prevenir el VIH. [67]
Preexposición
El tratamiento antirretroviral entre personas con VIH cuyo recuento de CD4 ≤ 550 células/μL es una forma muy eficaz de prevenir la infección por VIH de su pareja (una estrategia conocida como tratamiento como prevención o TASP). [137] El TASP se asocia con una reducción de 10 a 20 veces en el riesgo de transmisión. [137] [138] La profilaxis previa a la exposición al VIH (" PrEP ") con una dosis diaria del medicamento tenofovir , con o sin emtricitabina , es eficaz en personas con alto riesgo, incluidos hombres que tienen relaciones sexuales con hombres, parejas en las que uno es VIH positivo y jóvenes heterosexuales en África. [121] [139] También puede ser eficaz en usuarios de drogas intravenosas, y un estudio encontró una disminución del riesgo de 0,7 a 0,4 por cada 100 personas-año. [140] El USPSTF , en 2019, recomendó la PrEP en aquellos que tienen alto riesgo. [141]
Se cree que las precauciones universales en el ámbito de la atención de la salud son eficaces para reducir el riesgo de contraer el VIH. [142] El consumo de drogas intravenosas es un factor de riesgo importante, y las estrategias de reducción de daños , como los programas de intercambio de agujas y la terapia de sustitución de opioides, parecen ser eficaces para reducir este riesgo. [143] [144]
Post-exposición
Un ciclo de antirretrovirales administrados dentro de las 48 a 72 horas posteriores a la exposición a sangre o secreciones genitales VIH positivas se conoce como profilaxis posexposición (PEP). [145] El uso del agente único zidovudina reduce el riesgo de una infección por VIH cinco veces después de una lesión por pinchazo de aguja. [145] A partir de 2013 [actualizar], el régimen de prevención recomendado en los Estados Unidos consiste en tres medicamentos: tenofovir , emtricitabina y raltegravir , ya que esto puede reducir aún más el riesgo. [146]
El tratamiento con profilaxis postexposición se recomienda después de una agresión sexual cuando se sabe que el agresor es VIH positivo, pero es controvertido cuando se desconoce su estado serológico respecto del VIH. [147] La duración del tratamiento suele ser de cuatro semanas [148] y se asocia frecuentemente con efectos adversos: cuando se utiliza zidovudina, alrededor del 70 % de los casos dan lugar a efectos adversos como náuseas (24 %), fatiga (22 %), angustia emocional (13 %) y dolores de cabeza (9 %). [55]
De madre a hijo
Los programas para prevenir la transmisión vertical del VIH (de madres a hijos) pueden reducir las tasas de transmisión en un 92-99%. [85] [143] Esto implica principalmente el uso de una combinación de medicamentos antivirales durante el embarazo y después del nacimiento en el lactante, y potencialmente incluye la alimentación con biberón en lugar de la lactancia materna . [85] [149] Si la alimentación de reemplazo es aceptable, factible, asequible, sostenible y segura, las madres deben evitar amamantar a sus bebés; sin embargo, se recomienda la lactancia materna exclusiva durante los primeros meses de vida si este no es el caso. [150] Si se lleva a cabo la lactancia materna exclusiva, la provisión de profilaxis antirretroviral prolongada al lactante disminuye el riesgo de transmisión. [151] En 2015, Cuba se convirtió en el primer país del mundo en erradicar la transmisión del VIH de madre a hijo. [152]
Vacunación
Actualmente no existe una vacuna autorizada contra el VIH o el SIDA . [6] El ensayo de vacuna más eficaz hasta la fecha, RV 144 , se publicó en 2009; encontró una reducción parcial del riesgo de transmisión de aproximadamente el 30%, lo que estimuló cierta esperanza en la comunidad de investigación de desarrollar una vacuna verdaderamente eficaz. [153]
Tratamiento
Actualmente no existe cura ni una vacuna eficaz contra el VIH. El tratamiento consiste en una terapia antirretroviral de gran actividad (TAR), que ralentiza la progresión de la enfermedad. [154] En 2022, 39 millones de personas en todo el mundo vivían con VIH y 29,8 millones de personas tenían acceso a TAR. [155] El tratamiento también incluye el tratamiento preventivo y activo de las infecciones oportunistas. En julio de 2022 [actualizar], cuatro personas habían logrado eliminar el VIH. [156] [157] [158] El inicio rápido de la terapia antirretroviral en el plazo de una semana desde el diagnóstico parece mejorar los resultados del tratamiento en entornos de ingresos bajos y medios y se recomienda para pacientes con VIH recién diagnosticados. [159] [160]
Terapia antiviral

Las opciones actuales de TAR son combinaciones (o "cócteles") que consisten en al menos tres medicamentos pertenecientes a al menos dos tipos, o "clases", de agentes antirretrovirales . [161] Hay ocho clases de agentes antirretrovirales (ARV) y más de 30 medicamentos individuales: inhibidores de la transcriptasa inversa de nucleósidos/nucleótidos (NRTI), inhibidores de la transcriptasa inversa no nucleósidos (NNRTI), inhibidores de la proteasa (IP), inhibidores de la transferencia de la cadena de la integrasa (INSTI), un inhibidor de la fusión, un antagonista de CCR5, un inhibidor de la post-fijación de linfocitos T CD4 (CD4) y un inhibidor de la fijación de gp120. También hay dos medicamentos, ritonavir (RTV) y cobicistat (COBI) que se pueden utilizar como potenciadores farmacocinéticos (o potenciadores) para mejorar los perfiles farmacocinéticos de los IP y el INSTI elvitegravir (EVG). [162] Dependiendo de las pautas que se sigan, el tratamiento inicial generalmente consiste en dos inhibidores de la transcriptasa inversa análogos de nucleósidos junto con un tercer ARV, ya sea un inhibidor de la transferencia de la cadena de la integrasa (INSTI), un inhibidor de la transcriptasa inversa no análogo de nucleósido (NNRTI) o un inhibidor de la proteasa con un potenciador farmacocinético (también conocido como refuerzo). [162]
La Organización Mundial de la Salud y los Estados Unidos recomiendan el uso de antirretrovirales en personas de todas las edades (incluidas las mujeres embarazadas) tan pronto como se realiza el diagnóstico, independientemente del recuento de CD4. [13] [163] [164] Una vez iniciado el tratamiento, se recomienda que se continúe sin interrupciones ni "vacaciones". [34] Muchas personas son diagnosticadas solo después de que el tratamiento idealmente debería haber comenzado. [34] El resultado deseado del tratamiento es un recuento plasmático de ARN del VIH a largo plazo por debajo de 50 copias/ml. [34] Los niveles para determinar si el tratamiento es efectivo se recomiendan inicialmente después de cuatro semanas y una vez que los niveles caen por debajo de 50 copias/ml, los controles cada tres a seis meses suelen ser adecuados. [34] Se considera que el control es inadecuado si es mayor de 400 copias/ml. [34] Con base en estos criterios, el tratamiento es efectivo en más del 95% de las personas durante el primer año. [34]
Los beneficios del tratamiento incluyen un menor riesgo de progresión al SIDA y un menor riesgo de muerte. [165] En el mundo en desarrollo, el tratamiento también mejora la salud física y mental. [166] Con el tratamiento, hay un 70% menos de riesgo de contraer tuberculosis. [161] Los beneficios adicionales incluyen un menor riesgo de transmisión de la enfermedad a las parejas sexuales y una disminución de la transmisión de madre a hijo. [161] [167] La eficacia del tratamiento depende en gran medida del cumplimiento. [34] Las razones para la no adherencia al tratamiento incluyen el acceso deficiente a la atención médica, [168] apoyos sociales inadecuados, enfermedad mental y abuso de drogas . [169] La complejidad de los regímenes de tratamiento (debido a la cantidad de píldoras y la frecuencia de las dosis) y los efectos adversos pueden reducir la adherencia. [170] Aunque el costo es un tema importante con algunos medicamentos, [171] el 47% de quienes los necesitaban los tomaban en países de ingresos bajos y medios en 2010 [actualizar], [172] y la tasa de adherencia es similar en los países de ingresos bajos y altos. [173]
Los eventos adversos específicos están relacionados con el agente antirretroviral tomado. [174] Algunos eventos adversos relativamente comunes incluyen: síndrome de lipodistrofia , dislipidemia y diabetes mellitus , especialmente con inhibidores de la proteasa. [30] Otros síntomas comunes incluyen diarrea, [174] [175] y un mayor riesgo de enfermedad cardiovascular . [176] Los tratamientos recomendados más nuevos se asocian con menos efectos adversos. [34] Ciertos medicamentos pueden estar asociados con defectos de nacimiento y, por lo tanto, pueden no ser adecuados para mujeres que esperan tener hijos. [34]
Las recomendaciones de tratamiento para niños son algo diferentes a las de los adultos. La Organización Mundial de la Salud recomienda tratar a todos los niños menores de cinco años de edad; los niños mayores de cinco años son tratados como adultos. [177] Las directrices de los Estados Unidos recomiendan tratar a todos los niños menores de 12 meses de edad y a todos aquellos con recuentos de ARN del VIH superiores a 100.000 copias/ml entre uno y cinco años de edad. [178]
La Agencia Europea de Medicamentos (EMA) ha recomendado la concesión de autorizaciones de comercialización para dos nuevos medicamentos antirretrovirales (ARV), rilpivirina (Rekambys) y cabotegravir (Vocabria), que se utilizarán conjuntamente para el tratamiento de personas con infección por el virus de la inmunodeficiencia humana tipo 1 (VIH-1). [179] Los dos medicamentos son los primeros ARV que vienen en una formulación inyectable de acción prolongada. [179] Esto significa que, en lugar de píldoras diarias, las personas reciben inyecciones intramusculares mensualmente o cada dos meses. [179]
La combinación de Rekambys y la inyección de Vocabria está destinada al tratamiento de mantenimiento de adultos que tienen niveles indetectables de VIH en la sangre (carga viral inferior a 50 copias/ml) con su tratamiento ARV actual, y cuando el virus no ha desarrollado resistencia a una determinada clase de medicamentos anti-VIH llamados inhibidores no nucleósidos de la transcriptasa inversa (NNRTI) e inhibidores de la transferencia de la cadena de integrasa (INI). [179]
Cabotegravir combinado con rilpivirina (Cabenuva) es un régimen completo para el tratamiento de la infección por el virus de la inmunodeficiencia humana tipo 1 (VIH-1) en adultos para reemplazar un régimen antirretroviral actual en aquellos que están virológicamente suprimidos con un régimen antirretroviral estable sin antecedentes de fracaso del tratamiento y sin resistencia conocida o sospechada a cabotegravir o rilpivirina . [180] [181]
Infecciones oportunistas
Las medidas para prevenir las infecciones oportunistas son eficaces en muchas personas con VIH/SIDA. Además de mejorar la enfermedad actual, el tratamiento con antirretrovirales reduce el riesgo de desarrollar otras infecciones oportunistas. [174]
Los adultos y adolescentes que viven con VIH (incluso en terapia antirretroviral) sin evidencia de tuberculosis activa en entornos con alta carga de tuberculosis deben recibir terapia preventiva con isoniazida (TPI); la prueba cutánea de la tuberculina puede utilizarse para ayudar a decidir si es necesaria la TPI. [182] Los niños con VIH pueden beneficiarse de la detección de la tuberculosis. [183] Se recomienda la vacunación contra la hepatitis A y B para todas las personas en riesgo de contraer el VIH antes de que se infecten; sin embargo, también puede administrarse después de la infección. [184]
En entornos con recursos limitados se recomienda la profilaxis con trimetoprima/sulfametoxazol entre las cuatro y seis semanas de edad, y la interrupción de la lactancia materna en los lactantes nacidos de madres VIH positivas. [185] También se recomienda prevenir la PCP cuando el recuento de CD4 de una persona es inferior a 200 células/uL y en aquellos que tienen o han tenido PCP anteriormente. [186] También se recomienda a las personas con inmunosupresión importante que reciban terapia profiláctica para toxoplasmosis y MAC . [187] Las medidas preventivas adecuadas redujeron la tasa de estas infecciones en un 50% entre 1992 y 1997. [188] La vacunación contra la gripe y la vacuna antineumocócica polisacárida se recomiendan a menudo en personas con VIH/SIDA con cierta evidencia de beneficio. [189] [190]
Dieta
La Organización Mundial de la Salud (OMS) ha emitido recomendaciones sobre los requerimientos nutricionales en pacientes con VIH/SIDA. [191] Se promueve una dieta generalmente saludable. La OMS recomienda la ingesta dietética de micronutrientes en niveles RDA para adultos infectados por VIH; una mayor ingesta de vitamina A , zinc y hierro puede producir efectos adversos en adultos VIH positivos, y no se recomienda a menos que haya una deficiencia documentada. [191] [192] [193] [194] La suplementación dietética para personas infectadas por VIH que tienen una nutrición inadecuada o deficiencias dietéticas puede fortalecer sus sistemas inmunológicos o ayudarlas a recuperarse de las infecciones; sin embargo, la evidencia que indica un beneficio general en la morbilidad o reducción de la mortalidad no es consistente. [195]
Las personas con VIH/SIDA tienen hasta cuatro veces más probabilidades de desarrollar diabetes tipo 2 que aquellas que no dan positivo en la prueba del virus. [196]
La evidencia a favor de la suplementación con selenio es mixta, con alguna evidencia tentativa de beneficio. [197] Para las mujeres embarazadas y lactantes con VIH, la suplementación multivitamínica mejora los resultados tanto para las madres como para los niños. [198] Si se le ha recomendado a la madre embarazada o lactante tomar medicación antirretroviral para prevenir la transmisión del VIH de madre a hijo, los suplementos multivitamínicos no deben reemplazar estos tratamientos. [198] Existe cierta evidencia de que la suplementación con vitamina A en niños con infección por VIH reduce la mortalidad y mejora el crecimiento. [199]
Medicina alternativa
En los EE. UU., aproximadamente el 60% de las personas con VIH utilizan diversas formas de medicina complementaria o alternativa , [200] cuya eficacia no ha sido establecida. [201] No hay suficiente evidencia para apoyar el uso de medicamentos a base de hierbas . [202] No hay evidencia suficiente para recomendar o apoyar el uso de cannabis medicinal para tratar de aumentar el apetito o el aumento de peso. [203]
Pronóstico

El VIH/SIDA se ha convertido en una enfermedad crónica en lugar de una enfermedad mortal aguda en muchas áreas del mundo. [204] El pronóstico varía entre las personas, y tanto el recuento de CD4 como la carga viral son útiles para predecir los resultados. [33] Sin tratamiento, se estima que el tiempo promedio de supervivencia después de la infección por VIH es de 9 a 11 años, dependiendo del subtipo de VIH. [7] Después del diagnóstico de SIDA, si el tratamiento no está disponible, la supervivencia varía entre 6 y 19 meses. [205] [206] La TAR y la prevención adecuada de las infecciones oportunistas reducen la tasa de mortalidad en un 80% y aumentan la expectativa de vida para un adulto joven recién diagnosticado a 20-50 años. [204] [207] [208] Esto es entre dos tercios [207] y casi el de la población general. [34] [209] Si el tratamiento se inicia en una etapa tardía de la infección, el pronóstico no es tan bueno: [34] por ejemplo, si el tratamiento se inicia después del diagnóstico de SIDA, la expectativa de vida es de ~10 a 40 años. [34] [204] La mitad de los bebés nacidos con VIH mueren antes de los dos años de edad sin tratamiento. [185] [210]
| Sin datos ≤ 10 10–25 25–50 50–100 | 100–500 500–1000 1.000–2.500 2.500–5.000 5000–7500 | 7.500–10.000 10.000–50.000 ≥ 50.000 |
Las principales causas de muerte por VIH/SIDA son las infecciones oportunistas y el cáncer , ambos frecuentemente resultado de la falla progresiva del sistema inmunológico. [188] [211] El riesgo de cáncer parece aumentar una vez que el recuento de CD4 está por debajo de 500/μL. [34] La tasa de progresión clínica de la enfermedad varía ampliamente entre individuos y se ha demostrado que se ve afectada por una serie de factores como la susceptibilidad y la función inmunológica de una persona; [212] su acceso a la atención médica, la presencia de coinfecciones; [205] [213] y la cepa (o cepas) particular (es) del virus involucrado. [214] [215]
La coinfección con tuberculosis es una de las principales causas de enfermedad y muerte en personas con VIH/SIDA, estando presente en un tercio de todas las personas infectadas por el VIH y causando el 25% de las muertes relacionadas con el VIH. [216] El VIH también es uno de los factores de riesgo más importantes para la tuberculosis. [217] La hepatitis C es otra coinfección muy común donde cada enfermedad aumenta la progresión de la otra. [218] Los dos cánceres más comunes asociados con el VIH/SIDA son el sarcoma de Kaposi y el linfoma no Hodgkin relacionado con el SIDA . [211] Otros cánceres que son más frecuentes incluyen el cáncer anal , el linfoma de Burkitt , el linfoma primario del sistema nervioso central y el cáncer de cuello uterino . [34] [219]
Incluso con tratamiento antirretroviral, a largo plazo las personas infectadas por el VIH pueden experimentar trastornos neurocognitivos , [220] osteoporosis , [221] neuropatía , [222] cánceres, [223] [224] nefropatía , [225] y enfermedades cardiovasculares . [175] Algunas afecciones, como la lipodistrofia , pueden ser causadas tanto por el VIH como por su tratamiento. [175]
Epidemiología

El VIH/SIDA se considera una pandemia mundial . [227] En 2022 [actualizar], aproximadamente 39,0 millones de personas en todo el mundo viven con el VIH, y el número de nuevas infecciones ese año fue de aproximadamente 1,3 millones. [155] Esto es inferior a los 2,1 millones de nuevas infecciones en 2010. [155] Entre las nuevas infecciones, el 46% se dan en mujeres y niños a nivel mundial. [155] En 2022 hubo 630.000 muertes relacionadas con el SIDA, por debajo del pico de 2 millones en 2005. [155] La Organización Mundial de la Salud ha informado de que las muertes por VIH y SIDA han "disminuido un 61%, pasando de ser la séptima causa de muerte en el mundo en 2000 a la vigésimo primera en 2021". [228]
Entre las personas que viven con el VIH (PVVS), la mayor proporción reside en África oriental y meridional (20,6 millones, 54,6%). Esta región también tuvo la tasa más alta de muertes de adultos y niños debido al sida en 2020 (310.000, 46,6%). Las adolescentes y mujeres jóvenes de África subsahariana (de 15 a 24 años) representan el 77% de las nuevas infecciones entre este grupo de edad a nivel mundial. [155] Aquí, a diferencia de otras regiones, las adolescentes y mujeres jóvenes tienen tres veces más probabilidades de contraer el VIH que los hombres de la misma edad. [155] A pesar de estas estadísticas, en general, las nuevas infecciones por VIH y las muertes relacionadas con el sida han disminuido sustancialmente en esta región desde 2010. [229]
En Europa del Este y Asia central se ha observado un aumento del 43% en nuevas infecciones por VIH y un aumento del 32% en muertes relacionadas con el SIDA desde 2010, el más alto de todas las regiones del mundo. [229] Estas infecciones se distribuyen predominantemente entre personas que se inyectan drogas, siendo los hombres homosexuales y otros hombres que tienen sexo con hombres o las personas que practican sexo transaccional la segunda y tercera población más afectada en esta región. [229]
A finales de 2019, Estados Unidos indicó que aproximadamente 1,2 millones de personas de 13 años o más vivían con VIH, lo que provocó alrededor de 18 500 muertes en 2020. [230] Se estima que hubo 34 800 nuevas infecciones en los EE. UU. en 2019, el 53 % de las cuales se produjeron en la región sur del país. [230] Además de la ubicación geográfica, existen disparidades significativas en la incidencia del VIH entre los hombres, las poblaciones negras o hispanas y los hombres que informaron haber tenido contacto sexual entre hombres. Los Centros para el Control y la Prevención de Enfermedades de EE. UU. estimaron que, en ese año, 158 500 personas o el 13 % de los estadounidenses infectados desconocían su infección. [230]
En el Reino Unido en 2015 [actualizar], hubo aproximadamente 101.200 casos que resultaron en 594 muertes. [231] En Canadá en 2008, hubo alrededor de 65.000 casos que causaron 53 muertes. [232] Entre el primer reconocimiento del SIDA (en 1981) y 2009, ha provocado casi 30 millones de muertes. [233] Las tasas de VIH son más bajas en el norte de África y Oriente Medio (0,1% o menos), Asia oriental (0,1%) y Europa occidental y central (0,2%). [234] Los países europeos más afectados, en estimaciones de 2009 y 2012, son Rusia , Ucrania , Letonia , Moldavia , Portugal y Bielorrusia , en orden decreciente de prevalencia. [235]
Los grupos con mayor riesgo de contraer el VIH incluyen a las personas que tienen relaciones sexuales transaccionales , los hombres homosexuales y otros hombres que tienen relaciones sexuales con hombres , las personas que se inyectan drogas , las personas transgénero y las personas encarceladas o detenidas . [155]
Historia
Descubrimiento

La primera noticia sobre la enfermedad apareció el 18 de mayo de 1981 en el periódico gay New York Native . [236] [237] El 5 de junio de 1981 se informó clínicamente por primera vez del SIDA, con cinco casos en los Estados Unidos. [42] [238] Los casos iniciales fueron un grupo de usuarios de drogas inyectables y hombres homosexuales sin causa conocida de inmunidad deteriorada que mostraron síntomas de neumonía por Pneumocystis carinii (PCP), una infección oportunista rara que se sabía que ocurría en personas con sistemas inmunológicos muy comprometidos. [239] Poco después, una gran cantidad de hombres homosexuales desarrollaron un cáncer de piel generalmente raro llamado sarcoma de Kaposi (KS). [240] [241] Surgieron muchos más casos de PCP y KS, alertando a los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. y se formó un grupo de trabajo de los CDC para monitorear el brote. [242]
En sus inicios, los CDC no tenían un nombre oficial para la enfermedad, y a menudo se referían a ella por medio de enfermedades asociadas con ella, como la linfadenopatía , la enfermedad con la que los descubridores del VIH originalmente nombraron al virus. [243] [244] También utilizaron el sarcoma de Kaposi y las infecciones oportunistas , el nombre con el que se había creado un grupo de trabajo en 1981. [245] En un momento, los CDC se refirieron a ella como la "enfermedad 4H", ya que el síndrome parecía afectar a los consumidores de heroína, homosexuales, hemofílicos y haitianos . [246] [247] También se había acuñado el término GRID , que significaba inmunodeficiencia relacionada con los homosexuales . [248] Sin embargo, después de determinar que el SIDA no estaba limitado a la comunidad gay , [245] se comprendió que el término GRID era engañoso y el término SIDA se introdujo en una reunión en julio de 1982. [249] En septiembre de 1982, los CDC comenzaron a referirse a la enfermedad como SIDA. [250]
En 1983, dos grupos de investigación separados dirigidos por Robert Gallo y Luc Montagnier declararon que un nuevo retrovirus podría haber estado infectando a personas con SIDA, y publicaron sus hallazgos en el mismo número de la revista Science . [251] [244] Gallo afirmó que un virus que su grupo había aislado de una persona con SIDA era sorprendentemente similar en forma a otros virus linfotrópicos T humanos (HTLV) que su grupo había sido el primero en aislar. El grupo de Gallo llamó a su virus recién aislado HTLV-III. Al mismo tiempo, el grupo de Montagnier aisló un virus de una persona que presentaba hinchazón de los ganglios linfáticos del cuello y debilidad física , dos síntomas característicos del SIDA. Contradiciendo el informe del grupo de Gallo, Montagnier y sus colegas demostraron que las proteínas centrales de este virus eran inmunológicamente diferentes de las del HTLV-I. El grupo de Montagnier llamó a su virus aislado virus asociado a la linfadenopatía (LAV). [242] Como estos dos virus resultaron ser el mismo, en 1986, el LAV y el HTLV-III pasaron a llamarse VIH. [252]
Orígenes

El origen del VIH/SIDA y las circunstancias que llevaron a su aparición siguen sin resolverse. [253]
Se cree que tanto el VIH-1 como el VIH-2 se originaron en primates no humanos en África central-occidental y se transfirieron a los humanos a principios del siglo XX. [25] El VIH-1 parece haberse originado en el sur de Camerún a través de la evolución de SIV(cpz), un virus de inmunodeficiencia simia (SIV) que infecta a los chimpancés salvajes (el VIH-1 desciende del SIVcpz endémico en la subespecie de chimpancé Pan troglodytes troglodytes ). [254] [255] El pariente más cercano del VIH-2 es SIV (smm), un virus del mangabey hollín ( Cercocebus atys atys ), un mono del Viejo Mundo que vive en la costa de África occidental (desde el sur de Senegal hasta el oeste de Costa de Marfil ). [101] Los monos del Nuevo Mundo, como el mono búho, son resistentes a la infección por VIH-1 , posiblemente debido a una fusión genómica de dos genes de resistencia viral. [256] Se cree que el VIH-1 ha saltado la barrera de las especies en al menos tres ocasiones distintas, dando origen a los tres grupos del virus: M, N y O. [257]
Hay evidencia de que los humanos que participan en actividades de caza de animales silvestres , ya sea como cazadores o como vendedores de carne de animales silvestres, comúnmente contraen el SIV. [258] Sin embargo, el SIV es un virus débil que normalmente es suprimido por el sistema inmunológico humano en cuestión de semanas después de la infección. Se cree que son necesarias varias transmisiones del virus de un individuo a otro en rápida sucesión para que tenga tiempo suficiente para mutar en VIH. [259] Además, debido a su tasa de transmisión de persona a persona relativamente baja, el SIV solo puede propagarse en toda la población en presencia de uno o más canales de transmisión de alto riesgo, que se cree que no existían en África antes del siglo XX. [260]
Los canales de transmisión de alto riesgo específicos propuestos, que permiten que el virus se adapte a los humanos y se propague por toda la sociedad, dependen del momento propuesto del cruce de animal a humano. Los estudios genéticos del virus sugieren que el ancestro común más reciente del grupo M del VIH-1 se remonta a c. 1910. [261] Los defensores de esta datación vinculan la epidemia del VIH con el surgimiento del colonialismo y el crecimiento de las grandes ciudades coloniales africanas, lo que llevó a cambios sociales, incluido un mayor grado de promiscuidad sexual, la propagación de la prostitución y la alta frecuencia acompañante de enfermedades de úlcera genital (como la sífilis ) en las ciudades coloniales nacientes. [262] Si bien las tasas de transmisión del VIH durante el coito vaginal son bajas en circunstancias normales, aumentan muchas veces si uno de los miembros de la pareja tiene una infección de transmisión sexual que causa úlceras genitales. Las ciudades coloniales de principios del siglo XX se caracterizaban por una alta prevalencia de prostitución y úlceras genitales, hasta el punto de que, en 1928, se pensaba que hasta el 45% de las mujeres residentes en el este de Kinshasa eran prostitutas y, en 1933, alrededor del 15% de todos los residentes de la misma ciudad tenían sífilis. [262]
Una visión alternativa sostiene que las prácticas médicas inseguras en África después de la Segunda Guerra Mundial, como la reutilización no esterilizada de jeringas de un solo uso durante las campañas masivas de vacunación y tratamiento con antibióticos y contra la malaria, fueron el vector inicial que permitió que el virus se adaptara a los humanos y se propagara. [259] [263] [264]
El primer caso bien documentado de VIH en un ser humano se remonta a 1959 en el Congo . [265] El virus puede haber estado presente en los EE. UU. ya a mediados o fines de la década de 1950, cuando un joven de dieciséis años llamado Robert Rayford presentó síntomas en 1966 y murió en 1969. En la década de 1970, hubo casos de contraer parásitos y enfermarse con lo que se llamó "enfermedad del intestino gay", pero que ahora se sospecha que fue SIDA. [266]
Se cree que el primer caso de SIDA descrito retrospectivamente fue en Noruega a partir de 1966, el de Arvid Noe . [267] En julio de 1960, a raíz de la independencia del Congo , las Naciones Unidas reclutaron expertos y técnicos francófonos de todo el mundo para ayudar a llenar los vacíos administrativos dejados por Bélgica , que no dejó atrás una élite africana para dirigir el país. Para 1962, los haitianos constituían el segundo grupo más grande de expertos bien educados (de los 48 grupos nacionales reclutados), que totalizaban alrededor de 4.500 en el país. [268] [269] El Dr. Jacques Pépin, autor canadiense de Los orígenes del SIDA , estipula que Haití fue uno de los puntos de entrada del VIH a los EE. UU. y que un haitiano puede haber llevado el VIH a través del Atlántico en la década de 1960. [269] Aunque se sabe que hubo al menos un caso de SIDA en los EE. UU. desde 1966, [270] la gran mayoría de las infecciones que se produjeron fuera del África subsahariana (incluidos los EE. UU.) se remontan a un solo individuo desconocido que se infectó con el VIH en Haití y llevó la infección a los EE. UU. en algún momento alrededor de 1969. [253] La epidemia se extendió rápidamente entre los grupos de alto riesgo (inicialmente, hombres sexualmente promiscuos que tienen sexo con hombres). Para 1978, la prevalencia del VIH-1 entre los residentes varones homosexuales de la ciudad de Nueva York y San Francisco se estimó en un 5%, lo que sugiere que varios miles de personas en el país habían sido infectadas. [253]
Sociedad y cultura
Estigma

El estigma del SIDA existe en todo el mundo de diversas maneras, incluyendo el ostracismo , el rechazo , la discriminación y la evitación de las personas infectadas por el VIH; las pruebas obligatorias del VIH sin consentimiento previo o protección de la confidencialidad ; la violencia contra las personas infectadas por el VIH o las personas que se perciben como infectadas por el VIH; y la cuarentena de las personas infectadas por el VIH. [21] La violencia relacionada con el estigma o el miedo a la violencia impide que muchas personas busquen pruebas de VIH, regresen para obtener sus resultados o consigan tratamiento, posiblemente convirtiendo lo que podría ser una enfermedad crónica manejable en una sentencia de muerte y perpetuando la propagación del VIH. [272]
El estigma del SIDA se ha dividido en las tres categorías siguientes:
- Estigma instrumental del SIDA : un reflejo del miedo y la aprensión que probablemente estén asociados con cualquier enfermedad mortal y transmisible. [273]
- Estigma simbólico del SIDA : el uso del VIH/SIDA para expresar actitudes hacia grupos sociales o estilos de vida que se perciben como asociados con la enfermedad. [273]
- Cortesía del estigma del SIDA : estigmatización de las personas vinculadas con el problema del VIH/SIDA o de las personas VIH positivas. [274]
A menudo, el estigma del SIDA se expresa junto con uno o más estigmas, en particular los asociados con la homosexualidad, la bisexualidad , la promiscuidad , la prostitución y el uso de drogas intravenosas . [275]
En muchos países desarrollados , existe una asociación entre el SIDA y la homosexualidad o la bisexualidad , y esta asociación se correlaciona con niveles más altos de prejuicio sexual, como actitudes antihomosexuales o antibisexuales . [276] También existe una asociación percibida entre el SIDA y todo comportamiento sexual entre hombres, incluido el sexo entre hombres no infectados. [273] Sin embargo, el modo dominante de propagación mundial del VIH sigue siendo la transmisión heterosexual. [277]
El proyecto NAMES AIDS Memorial Quilt fue concebido en 1985 para celebrar las vidas de quienes habían muerto de SIDA cuando el estigma impidió que muchos recibieran funerales. Actualmente, está a cargo del National AIDS Memorial en San Francisco.
En 2003, como parte de una reforma general de la legislación sobre el matrimonio y la población, se legalizó el matrimonio en China para quienes habían sido diagnosticados con SIDA. [278]
En 2013, la Biblioteca Nacional de Medicina de Estados Unidos desarrolló una exposición itinerante titulada Sobrevivir y prosperar: SIDA, política y cultura ; [279] esta abarcó la investigación médica, la respuesta del gobierno de Estados Unidos e historias personales de personas con SIDA, cuidadores y activistas. [280]
El estigma ha resultado ser un obstáculo para la actualización de la PrEP . Dentro de la comunidad de HSH, la mayor barrera para el uso de la PrEP ha sido el estigma que rodea al VIH y a los hombres homosexuales. Los hombres homosexuales que toman la PrEP han sido objeto de " humillación por ser promiscuos ". [281] [282] Se han identificado muchas otras barreras, entre ellas la falta de atención de calidad para la comunidad LGBTQ, el costo y la adherencia al uso de la medicación. [283]
Impacto económico
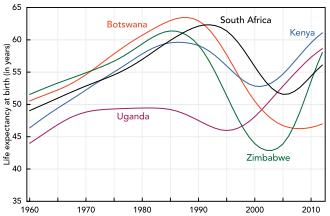
El VIH/SIDA afecta la economía tanto de las personas como de los países. [284] El producto interno bruto de los países más afectados ha disminuido debido a la falta de capital humano . [284] [285] Sin una nutrición, atención sanitaria y medicamentos adecuados, un gran número de personas mueren por complicaciones relacionadas con el SIDA. Antes de morir, no sólo no podrán trabajar, sino que también necesitarán una atención médica importante. Se estima que en 2007 había 12 millones de huérfanos a causa del SIDA . [284] Muchos están al cuidado de sus abuelos ancianos. [286]
Regresar al trabajo después de iniciar el tratamiento contra el VIH/SIDA es difícil y las personas afectadas suelen trabajar menos que el trabajador promedio. El desempleo en las personas con VIH/SIDA también se asocia con ideación suicida , problemas de memoria y aislamiento social. El empleo aumenta la autoestima , el sentido de dignidad, la confianza y la calidad de vida de las personas con VIH/SIDA. El tratamiento antirretroviral puede ayudar a las personas con VIH/SIDA a trabajar más y puede aumentar la probabilidad de que una persona con VIH/SIDA consiga empleo (evidencia de baja calidad). [287]
Al afectar principalmente a los adultos jóvenes, el SIDA reduce la población sujeta a impuestos, lo que a su vez reduce los recursos disponibles para gastos públicos como la educación y los servicios de salud no relacionados con el SIDA, lo que da lugar a una mayor presión sobre las finanzas del Estado y a un crecimiento más lento de la economía. Esto provoca un crecimiento más lento de la base impositiva, efecto que se refuerza si aumentan los gastos en el tratamiento de los enfermos, la formación (para sustituir a los trabajadores enfermos), el pago de las bajas por enfermedad y el cuidado de los huérfanos del SIDA. Esto es especialmente cierto si el marcado aumento de la mortalidad de los adultos traslada la responsabilidad de cuidar de estos huérfanos de la familia al gobierno. [286]
En el ámbito familiar, el SIDA provoca una pérdida de ingresos y un aumento del gasto en atención sanitaria. Un estudio realizado en Côte d'Ivoire demostró que los hogares en los que había una persona con VIH/SIDA gastaban el doble en gastos médicos que los demás hogares. Este gasto adicional también deja menos ingresos para destinarlos a la educación y otras inversiones personales o familiares. [288]
Religión y SIDA
El tema de la religión y el SIDA se ha vuelto muy controvertido, principalmente porque algunas autoridades religiosas han declarado públicamente su oposición al uso de condones. [289] [290] El enfoque religioso para prevenir la propagación del SIDA, según un informe del experto en salud estadounidense Matthew Hanley titulado La Iglesia Católica y la crisis mundial del SIDA , sostiene que se necesitan cambios culturales, incluido un nuevo énfasis en la fidelidad dentro del matrimonio y la abstinencia sexual fuera de él. [290]
Algunas organizaciones religiosas han afirmado que la oración puede curar el VIH/SIDA. En 2011, la BBC informó que algunas iglesias de Londres afirmaban que la oración curaría el SIDA, y el Centro para el Estudio de la Salud Sexual y el VIH, con sede en Hackney , informó que varias personas dejaron de tomar su medicación, a veces por consejo directo de su pastor, lo que provocó muchas muertes. [291] La Sinagoga de la Iglesia de Todas las Naciones anunció un "agua de unción" para promover la curación de Dios, aunque el grupo niega haber aconsejado a la gente que deje de tomar la medicación. [291]
Representación en los medios
Uno de los primeros casos de alto perfil de SIDA fue el del actor gay estadounidense Rock Hudson . Había sido diagnosticado durante 1984, anunció que había tenido el virus el 25 de julio de 1985 y murió unos meses después, el 2 de octubre de 1985. [292] Otra víctima británica notable del SIDA ese año fue Nicholas Eden , un político gay e hijo del ex primer ministro Anthony Eden . [293] El 24 de noviembre de 1991, la estrella de rock británica Freddie Mercury murió de una enfermedad relacionada con el SIDA, habiendo revelado el diagnóstico solo el día anterior. [294]
Uno de los primeros casos heterosexuales de alto perfil del virus fue el tenista estadounidense Arthur Ashe . Se le diagnosticó VIH positivo el 31 de agosto de 1988, tras haber contraído el virus a través de transfusiones de sangre durante una cirugía cardíaca a principios de la década de 1980. Pruebas posteriores realizadas dentro de las 24 horas posteriores al diagnóstico inicial revelaron que Ashe tenía SIDA, pero no le contó al público sobre su diagnóstico hasta abril de 1992. [295] Murió como resultado el 6 de febrero de 1993, a los 49 años. [296]
La fotografía que Therese Frare hizo del activista gay David Kirby , mientras yacía moribundo de sida rodeado de su familia, fue tomada en abril de 1990. La revista Life dijo que la foto se convirtió en la imagen "más poderosamente identificada con la epidemia del VIH/SIDA". La foto se mostró en Life , fue ganadora del premio World Press Photo y adquirió notoriedad mundial después de ser utilizada en una campaña publicitaria de United Colors of Benetton en 1992. [297]
Numerosos artistas famosos y activistas contra el sida, como Larry Kramer , Diamanda Galás y Rosa von Praunheim [298], han hecho campaña en favor de la educación sobre el sida y de los derechos de los afectados. Estos artistas han trabajado con diversos formatos de medios de comunicación.
Transmisión criminal
La transmisión criminal del VIH es la infección intencional o imprudente de una persona con el virus de inmunodeficiencia humana (VIH). Algunos países o jurisdicciones, incluidas algunas zonas de los Estados Unidos, tienen leyes que penalizan la transmisión o exposición al VIH. [299] Otros pueden presentar cargos contra el acusado en virtud de leyes promulgadas antes de la pandemia del VIH.
En 1996, a Johnson Aziga, un canadiense nacido en Uganda , le diagnosticaron VIH; posteriormente, mantuvo relaciones sexuales sin protección con once mujeres sin revelar su diagnóstico. En 2003, siete de ellas habían contraído el VIH; dos murieron por complicaciones relacionadas con el SIDA. [300] [301] Aziga fue declarado culpable de asesinato en primer grado y condenado a cadena perpetua . [302]
Conceptos erróneos
Existen muchos conceptos erróneos sobre el VIH y el SIDA . Tres de ellos son que el SIDA se puede propagar a través del contacto casual, que las relaciones sexuales con una virgen curarán el SIDA, [303] [304] [305] y que el VIH solo puede infectar a hombres homosexuales y a consumidores de drogas. [306] [307] En 2014, algunos entre el público británico pensaron erróneamente que uno puede contraer el VIH al besarse (16%), compartir un vaso (5%), escupir (16%), el asiento de un baño público (4%) y toser o estornudar (5%). [308] Otros conceptos erróneos son que cualquier acto de coito anal entre dos hombres homosexuales no infectados puede conducir a la infección por VIH, y que el debate abierto sobre el VIH y la homosexualidad en las escuelas conducirá a un aumento de las tasas de SIDA. [309] [310]
Un pequeño grupo de personas sigue cuestionando la conexión entre el VIH y el SIDA, [311] la existencia del VIH en sí o la validez de los métodos de prueba y tratamiento del VIH. [312] [313] Estas afirmaciones, conocidas como negacionismo del SIDA , han sido examinadas y rechazadas por la comunidad científica. [314] Sin embargo, han tenido un impacto político significativo, particularmente en Sudáfrica , donde la aceptación oficial del negacionismo del SIDA por parte del gobierno (1999-2005) fue responsable de su respuesta ineficaz a la epidemia de SIDA de ese país, y ha sido culpado por cientos de miles de muertes evitables e infecciones por VIH. [315] [316] [317]
Varias teorías conspirativas desacreditadas sostienen que el VIH fue creado por científicos, ya sea de manera inadvertida o deliberada. La Operación INFEKTION fue una operación soviética de medidas activas a nivel mundial para difundir la afirmación de que Estados Unidos había creado el VIH/SIDA. Las encuestas muestran que un número significativo de personas creyó —y sigue creyendo— en tales afirmaciones. [318]
Investigación
La investigación sobre el VIH/SIDA incluye toda la investigación médica que intenta prevenir, tratar o curar el VIH/SIDA, junto con la investigación fundamental sobre la naturaleza del VIH como agente infeccioso y sobre el SIDA como la enfermedad causada por el VIH.
Muchos gobiernos e instituciones de investigación participan en la investigación sobre el VIH/SIDA. Esta investigación incluye intervenciones de salud conductual como la educación sexual y el desarrollo de medicamentos , como la investigación sobre microbicidas para enfermedades de transmisión sexual , vacunas contra el VIH y medicamentos antirretrovirales . Otras áreas de investigación médica incluyen los temas de profilaxis previa a la exposición , profilaxis posterior a la exposición y circuncisión y VIH . Los funcionarios de salud pública, los investigadores y los programas pueden obtener una imagen más completa de las barreras que enfrentan y de la eficacia de los enfoques actuales para el tratamiento y la prevención del VIH, mediante el seguimiento de los indicadores estándar del VIH. [319] El uso de indicadores comunes es un enfoque cada vez más importante para las organizaciones de desarrollo y los investigadores. [320] [321]
Referencias
- ^ abcd "¿Qué son el VIH y el SIDA?". HIV.gov . 15 de mayo de 2017. Archivado desde el original el 22 de septiembre de 2019 . Consultado el 10 de septiembre de 2017 .
- ^ "Clasificación del VIH: sistemas de estadificación de los CDC y la OMS". Programa del Centro de Educación y Capacitación sobre el SIDA . Archivado desde el original el 18 de octubre de 2017. Consultado el 10 de septiembre de 2017 .
- ^ "Lleva tu lazo rojo en este Día Mundial del SIDA". ONUSIDA . Archivado desde el original el 10 de septiembre de 2017. Consultado el 10 de septiembre de 2017 .
- ^ abcdefghijklm «Hoja informativa sobre el VIH/SIDA N° 360». Organización Mundial de la Salud . Noviembre de 2015. Archivado desde el original el 17 de febrero de 2016. Consultado el 11 de febrero de 2016 .
- ^ abcdef «Acerca del VIH/SIDA». Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 6 de diciembre de 2015. Archivado desde el original el 24 de febrero de 2016 . Consultado el 11 de febrero de 2016 .
- ^ abcd ONUSIDA (18 de mayo de 2012). «La búsqueda de una vacuna contra el VIH». Archivado desde el original el 24 de mayo de 2012.
- ^ abc ONUSIDA, Organización Mundial de la Salud (diciembre de 2007). «Actualización de la epidemia de sida de 2007» (PDF) . Archivado desde el original (PDF) el 27 de mayo de 2008. Consultado el 12 de marzo de 2008 .
- ^ abcdef «Estadísticas mundiales sobre el VIH y el sida: hoja informativa de 2022». ONUSIDA . Archivado desde el original el 4 de diciembre de 2019. Consultado el 20 de julio de 2023 .
- ^ Sepkowitz KA (junio de 2001). "SIDA: los primeros 20 años". The New England Journal of Medicine . 344 (23): 1764–72. doi : 10.1056/NEJM200106073442306 . ISSN 0028-4793. PMID 11396444.
- ^ Krämer A, Kretzschmar M, Krickeberg K (2010). Conceptos, métodos, modelos matemáticos y salud pública modernos de epidemiología de enfermedades infecciosas (Online-Ausg. Ed.). Nueva York: Springer. pag. 88.ISBN 978-0-387-93835-6Archivado desde el original el 24 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Kirch W (2008). Enciclopedia de salud pública. Nueva York: Springer. pp. 676–77. ISBN 978-1-4020-5613-0Archivado desde el original el 11 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ "Definición de retrovirus". AIDSinfo . Archivado desde el original el 28 de diciembre de 2019. Consultado el 28 de diciembre de 2019 .
- ^ ab Directrices sobre cuándo iniciar el tratamiento antirretroviral y sobre la profilaxis previa a la exposición al VIH (PDF) . Organización Mundial de la Salud. 2015. p. 13. ISBN 978-92-4-150956-5. Archivado (PDF) del original el 14 de octubre de 2015.
- ^ ab McCray E, Mermin J (27 de septiembre de 2017). «Estimado colega: 27 de septiembre de 2017». Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos. Archivado desde el original el 30 de enero de 2018. Consultado el 1 de febrero de 2018 .
- ^ ab LeMessurier J, Traversy G, Varsaneux O, Weekes M, Avey MT, Niragira O, et al. (19 de noviembre de 2018). "Riesgo de transmisión sexual del virus de la inmunodeficiencia humana con terapia antirretroviral, carga viral suprimida y uso de preservativo: una revisión sistemática". Revista de la Asociación Médica Canadiense . 190 (46): E1350–E1360. doi :10.1503/cmaj.180311. PMC 6239917 . PMID 30455270.
- ^ "Indetectable = intransmisible". ONUSIDA . Archivado desde el original el 11 de diciembre de 2023. Consultado el 26 de agosto de 2022 .
- ^ abcdefghi Rom WN, Markowitz SB, eds. (2007). Medicina ambiental y ocupacional (4.ª ed.). Filadelfia: Wolters Kluwer /Lippincott Williams & Wilkins. pág. 745. ISBN 978-0-7817-6299-1Archivado desde el original el 11 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ "El VIH y su transmisión". Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC). 2003. Archivado desde el original el 4 de febrero de 2005. Consultado el 23 de mayo de 2006 .
- ^ "Prevención de la transmisión sexual del VIH". HIV.gov . 9 de abril de 2021. Archivado desde el original el 1 de febrero de 2022 . Consultado el 1 de febrero de 2022 .
- ^ ab Gallo RC (octubre de 2006). "Una reflexión sobre la investigación del VIH/SIDA después de 25 años". Retrovirology . 3 (1): 72. doi : 10.1186/1742-4690-3-72 . PMC 1629027 . PMID 17054781.
- ^ abc "El impacto del SIDA en las personas y las sociedades" (PDF) . Informe sobre la epidemia mundial de SIDA de 2006. ONUSIDA . 2006. ISBN 978-92-9173-479-5. Archivado (PDF) del original el 4 de octubre de 2006 . Consultado el 16 de junio de 2006 .
- ^ Endersby J (2016). "Myth Busters". Science . 351 (6268): 35. Bibcode :2016Sci...351...35E. doi :10.1126/science.aad2891. S2CID 51608938. Archivado desde el original el 22 de febrero de 2016 . Consultado el 14 de febrero de 2016 .
- ^ McCullom R (26 de febrero de 2013). "Un Papa africano no cambiará la opinión del Vaticano sobre los condones y el sida". The Atlantic . Archivado desde el original el 8 de marzo de 2016. Consultado el 14 de febrero de 2016 .
- ^ Harden VA (2012). SIDA a los 30: una historia . Potomac Books Inc. pág. 324. ISBN 978-1-59797-294-9.
- ^ ab Sharp PM, Hahn BH (septiembre de 2011). "Orígenes del VIH y la pandemia del SIDA". Cold Spring Harbor Perspectives in Medicine . 1 (1): a006841. doi :10.1101/cshperspect.a006841. PMC 3234451 . PMID 22229120.
- ^ "Resumen de las estadísticas del VIH (estadísticas internacionales)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 2018. Archivado desde el original el 7 de diciembre de 2018 . Consultado el 9 de mayo de 2021 .
- ^ "Hoja informativa – Día Mundial del SIDA 2019" (PDF) . ONUSIDA . Archivado (PDF) del original el 21 de diciembre de 2019 . Consultado el 21 de diciembre de 2019 .
- ^ Kallings LO (marzo de 2008). "La primera pandemia posmoderna: 25 años de VIH/SIDA". Revista de Medicina Interna . 263 (3): 218–43. doi : 10.1111/j.1365-2796.2007.01910.x . PMID 18205765. S2CID 205339589.(se requiere suscripción)
- ^ "NIH lanza nueva colaboración para desarrollar curas basadas en genes para la anemia falciforme y el VIH a escala mundial". Institutos Nacionales de Salud (NIH) . 23 de octubre de 2019. Archivado desde el original el 4 de septiembre de 2021. Consultado el 24 de septiembre de 2021 .
- ^ abcdef Mandell, Bennett y Dolan (2010). Capítulo 121.
- ^ abcdefghijklmnop Definiciones de casos de VIH de la OMS para vigilancia y estadificación clínica y clasificación inmunológica revisadas de enfermedades relacionadas con el VIH en adultos y niños (PDF) . Ginebra: Organización Mundial de la Salud. 2007. págs. 6–16. ISBN 978-92-4-159562-9. Archivado (PDF) del original el 31 de octubre de 2013.
- ^ Enfermedades y trastornos. Tarrytown, NY: Marshall Cavendish. 2008. pág. 25. ISBN 978-0-7614-7771-6Archivado desde el original el 19 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ abcdefghijklmno Mandell, Bennett y Dolan (2010). Capítulo 118.
- ^ abcdefghijklmnopqr Vogel M, Schwarze-Zander C, Wasmuth JC, Spengler U, Sauerbruch T, Rockstroh JK (julio de 2010). "El tratamiento de los pacientes con VIH". Deutsches Ärzteblatt Internacional . 107 (28–29): 507–15, prueba 516. doi :10.3238/arztebl.2010.0507. PMC 2915483 . PMID 20703338.
- ^ Evian C (2006). Atención primaria del VIH/SIDA: una guía práctica para el personal de atención primaria de salud en un entorno clínico y de apoyo (actualizada 4.ª ed.). Houghton [Sudáfrica]: Jacana. pág. 29. ISBN 978-1-77009-198-6Archivado desde el original el 11 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Hicks CB (2001). Reeders JW, Goodman PC (eds.). Radiología del SIDA. Berlín [ua]: Springer. p. 19. ISBN 978-3-540-66510-6Archivado desde el original el 9 de mayo de 2016 . Consultado el 27 de junio de 2015 .
- ^ Elliott T (2012). Notas de clase: Microbiología médica e infecciones. John Wiley & Sons . pág. 273. ISBN 978-1-118-37226-5Archivado desde el original el 19 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ ab Blankson JN (marzo de 2010). "Control de la replicación del VIH-1 en supresores de élite". Discovery Medicine . 9 (46): 261–66. PMID 20350494.
- ^ Walker BD (agosto-septiembre de 2007). "Control de la infección por VIH por parte de las élites: implicaciones para las vacunas y el tratamiento". Temas de medicina del VIH . 15 (4): 134–36. PMID 17720999.
- ^ Holmes CB, Losina E, Walensky RP, Yazdanpanah Y, Freedberg KA (marzo de 2003). "Revisión de las infecciones oportunistas relacionadas con el virus de la inmunodeficiencia humana tipo 1 en el África subsahariana". Enfermedades infecciosas clínicas . 36 (5): 652–62. doi : 10.1086/367655 . PMID 12594648.
- ^ Chu C, Selwyn PA (febrero de 2011). "Complicaciones de la infección por VIH: un enfoque basado en sistemas". American Family Physician . 83 (4): 395–406. PMID 21322514.
- ^ abcde Mandell, Bennett y Dolan (2010). Capítulo 169.
- ^ Mittal R, Rath S, Vemuganti GK (julio de 2013). "Neoplasia escamosa de la superficie ocular: revisión de la etiopatogenia y una actualización sobre el diagnóstico clínico-patológico". Revista Saudí de Oftalmología . 27 (3): 177–86. doi :10.1016/j.sjopt.2013.07.002. PMC 3770226 . PMID 24227983.
- ^ "SIDA". MedlinePlus . Archivado desde el original el 18 de junio de 2012 . Consultado el 14 de junio de 2012 .
- ^ Sestak K (julio de 2005). "Diarrea crónica y SIDA: perspectivas de estudios con primates no humanos". Current HIV Research . 3 (3): 199–205. doi :10.2174/1570162054368084. PMID 16022653.
- ^ Murray ED, Buttner N, Price BH (2012). "Depresión y psicosis en la práctica neurológica". En Bradley WG, Daroff RB, Fenichel GM, Jankovic J (eds.). Bradley's Neurology in Clinical Practice: Expert Consult – Online and Print, 6e (Bradley, Neurology in Clinical Practice e-dition 2v Set) . Vol. 1 (6.ª ed.). Filadelfia: Elsevier/Saunders. pág. 101. ISBN 978-1-4377-0434-1.
- ^ ab Donegan E, Stuart M, Niland JC, Sacks HS, Azen SP, Dietrich SL, et al. (15 de noviembre de 1990). "Infección con el virus de inmunodeficiencia humana tipo 1 (VIH-1) entre los receptores de donaciones de sangre con anticuerpos positivos". Anales de Medicina Interna . 113 (10): 733–739. doi :10.7326/0003-4819-113-10-733. PMID 2240875 . Consultado el 11 de mayo de 2020 .
- ^ Coovadia H (2004). "Agentes antirretrovirales: cuál es la mejor manera de proteger a los bebés del VIH y salvar a sus madres del SIDA". N. Engl. J. Med . 351 (3): 289–292. doi :10.1056/NEJMe048128. PMID 15247337.
- ^ Smith DK, Grohskopf LA, Black RJ, Auerbach JD, Veronese F, Struble KA, et al. (21 de enero de 2005). "Profilaxis postexposición antirretroviral después de la exposición sexual, el uso de drogas inyectables u otra exposición no ocupacional al VIH en los Estados Unidos: recomendaciones del Departamento de Salud y Servicios Humanos de los Estados Unidos". MMWR. Recomendaciones e informes: Informe semanal de morbilidad y mortalidad. Recomendaciones e informes / Centros para el Control y la Prevención de Enfermedades . 54 (RR-2): 1–20. PMID 15660015.
- ^ Kripke C (1 de agosto de 2007). "Profilaxis antirretroviral para la exposición ocupacional al VIH". American Family Physician . 76 (3): 375–6. PMID 17708137.
- ^ abcd Dosekun O, Fox J (julio de 2010). "Una visión general de los riesgos relativos de diferentes comportamientos sexuales en la transmisión del VIH". Current Opinion in HIV and AIDS . 5 (4): 291–7. doi :10.1097/COH.0b013e32833a88a3. PMID 20543603.
- ^ Cunha B (2012). Antibiotic Essentials 2012 (11.ª ed.). Jones & Bartlett Publishers. pág. 303. ISBN 9781449693831.
- ^ ab Boily MC, Baggaley RF, Wang L, Masse B, White RG, Hayes RJ, et al. (febrero de 2009). "Riesgo heterosexual de infección por VIH-1 por acto sexual: revisión sistemática y metaanálisis de estudios observacionales". The Lancet Infectious Diseases . 9 (2): 118–29. doi :10.1016/S1473-3099(09)70021-0. PMC 4467783 . PMID 19179227.
- ^ Baggaley RF, White RG, Boily MC (diciembre de 2008). "Revisión sistemática de las probabilidades de transmisión orogenital del VIH-1". Revista Internacional de Epidemiología . 37 (6): 1255–65. doi :10.1093/ije/dyn151. PMC 2638872 . PMID 18664564.
- ^ abc Kripke C (agosto de 2007). "Profilaxis antirretroviral para la exposición ocupacional al VIH". American Family Physician . 76 (3): 375–76. PMID 17708137.
- ^ van der Kuyl AC, Cornelissen M (septiembre de 2007). "Identificación de infecciones duales por VIH-1". Retrovirology . 4 : 67. doi : 10.1186/1742-4690-4-67 . PMC 2045676 . PMID 17892568.
- ^ Vernazza P, Bernard EJ (29 de enero de 2016). "El VIH no se transmite con una terapia totalmente supresora: la declaración suiza, ocho años después". Swiss Medical Weekly . 146 : w14246. doi : 10.4414/smw.2016.14246 . PMID 26824882.
- ^ "VIH y hombres". Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC) . Archivado desde el original el 1 de diciembre de 2019. Consultado el 3 de noviembre de 2019 .
- ^ "VIH y hombres homosexuales y bisexuales". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . Archivado desde el original el 2 de noviembre de 2019. Consultado el 3 de noviembre de 2019 .
- ^ "VIH entre hombres homosexuales y bisexuales" (PDF) . Archivado (PDF) del original el 18 de diciembre de 2016 . Consultado el 1 de enero de 2017 .
- ^ abcdefg Boily MC, Baggaley RF, Wang L, Masse B, White RG, Hayes RJ, et al. (febrero de 2009). "Riesgo heterosexual de infección por VIH-1 por acto sexual: revisión sistemática y metaanálisis de estudios observacionales". The Lancet. Enfermedades infecciosas . 9 (2): 118–29. doi :10.1016/S1473-3099(09)70021-0. PMC 4467783 . PMID 19179227.
- ^ Beyrer C, Baral SD, van Griensven F, Goodreau SM, Chariyalertsak S, Wirtz AL, et al. (julio de 2012). "Epidemiología global de la infección por VIH en hombres que tienen sexo con hombres". The Lancet . 380 (9839): 367–77. doi :10.1016/S0140-6736(12)60821-6. PMC 3805037 . PMID 22819660.
- ^ Yu M, Vajdy M (agosto de 2010). "Transmisión del VIH por las mucosas y estrategias de vacunación por vía oral en comparación con las vías vaginal y rectal". Opinión de expertos sobre terapia biológica . 10 (8): 1181–95. doi :10.1517/14712598.2010.496776. PMC 2904634 . PMID 20624114.
- ^ Stürchler DA (2006). Exposición: guía de las fuentes de infección. Washington, DC: ASM Press. p. 544. ISBN 978-1-55581-376-5Archivado desde el original el 30 de noviembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Pattman R, et al., eds. (2010). Manual de Oxford de medicina genitourinaria, VIH y salud sexual (2.ª ed.). Oxford: Oxford University Press . pág. 95. ISBN 978-0-19-957166-6.
- ^ abc Dosekun O, Fox J (julio de 2010). "Una visión general de los riesgos relativos de diferentes comportamientos sexuales en la transmisión del VIH". Current Opinion in HIV and AIDS . 5 (4): 291–97. doi :10.1097/COH.0b013e32833a88a3. PMID 20543603. S2CID 25541753.
- ^ ab Ng BE, Butler LM, Horvath T, Rutherford GW (marzo de 2011). Butler LM (ed.). "Intervenciones de control de infecciones de transmisión sexual biomédicas basadas en la población para reducir la infección por VIH". Base de datos Cochrane de revisiones sistemáticas (3): CD001220. doi :10.1002/14651858.CD001220.pub3. PMID 21412869.
- ^ Anderson J (febrero de 2012). "Mujeres y VIH: maternidad y más". Current Opinion in Infectious Diseases . 25 (1): 58–65. doi :10.1097/QCO.0b013e32834ef514. PMID 22156896. S2CID 6198083.
- ^ Kerrigan D (2012). La epidemia mundial de VIH entre los trabajadores sexuales. Publicaciones del Banco Mundial. Págs. 1–5. ISBN 978-0-8213-9775-6Archivado desde el original el 19 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Aral S (2013). La nueva salud pública y la prevención de las ETS y el VIH: enfoques personales, públicos y de sistemas de salud. Springer. pág. 120. ISBN 978-1-4614-4526-5Archivado desde el original el 24 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Klimas N, Koneru AO, Fletcher MA (junio de 2008). "Descripción general del VIH". Medicina psicosomática . 70 (5): 523–30. doi :10.1097/PSY.0b013e31817ae69f. PMID 18541903. S2CID 38476611.
- ^ Draughon JE, Sheridan DJ (2012). "Profilaxis posexposición no ocupacional después de una agresión sexual en países industrializados con baja prevalencia del VIH: una revisión". Psicología, salud y medicina . 17 (2): 235–54. doi :10.1080/13548506.2011.579984. PMID 22372741. S2CID 205771853.
- ^ Baggaley RF, Boily MC, White RG, Alary M (abril de 2006). "Riesgo de transmisión del VIH-1 por exposición parenteral y transfusión sanguínea: una revisión sistemática y un metanálisis". SIDA . 20 (6): 805–12. doi : 10.1097/01.aids.0000218543.46963.6d . PMID 16549963. S2CID 22674060.
- ^ "Guía para la prevención de pinchazos con agujas" (PDF) . 2002. págs. 5-6. Archivado (PDF) del original el 12 de julio de 2018. Consultado el 10 de noviembre de 2019 .
- ^ "VIH en los Estados Unidos: una visión general". Centros para el Control y la Prevención de Enfermedades . Marzo de 2012. Archivado desde el original el 1 de mayo de 2013.
- ^ "¿Necesitaré una transfusión de sangre?" (PDF) . Servicios Nacionales de Salud. 2011. Archivado (PDF) desde el original el 25 de octubre de 2012. Consultado el 29 de agosto de 2012 .
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (octubre de 2010). "Transmisión del VIH a través de transfusiones: Misuri y Colorado, 2008". Informe semanal de morbilidad y mortalidad . 59 (41): 1335–39. PMID 20966896.
- ^ ONUSIDA 2011 pág. 60-70
- ^ "Seguridad de la sangre... para muy pocos". Organización Mundial de la Salud. 2001. Archivado desde el original el 17 de enero de 2005.
- ^ Simonds RJ (noviembre de 1993). «Transmisión del VIH por trasplante de órganos y tejidos». SIDA . 7 (Supl. 2): S35–38. doi :10.1097/00002030-199311002-00008. PMID 8161444. S2CID 28488664. Archivado desde el original el 6 de octubre de 2020. Consultado el 16 de octubre de 2019 .
- ^ abc Reid SR (agosto de 2009). "Uso de drogas inyectables, inyecciones médicas inseguras y VIH en África: una revisión sistemática". Harm Reduction Journal . 6 : 24. doi : 10.1186/1477-7517-6-24 . PMC 2741434 . PMID 19715601.
- ^ ab "Información básica sobre el VIH y el sida". Centro para el Control y la Prevención de Enfermedades . Abril de 2012. Archivado desde el original el 18 de junio de 2017.
- ^ Crans WJ (1 de junio de 2010). "Why Mosquitoes Cannot Transmit AIDS" (Por qué los mosquitos no pueden transmitir el SIDA). Universidad Rutgers . Estación experimental agrícola de Nueva Jersey, publicación n.º H-40101-01-93. Archivado desde el original el 29 de marzo de 2014. Consultado el 29 de marzo de 2014 .
- ^ "Prevención de la transmisión del VIH de madre a hijo". HIV.gov . Archivado desde el original el 9 de diciembre de 2017 . Consultado el 8 de diciembre de 2017 .
- ^ abcd Coutsoudis A, Kwaan L, Thomson M (octubre de 2010). "Prevención de la transmisión vertical del VIH-1 en entornos con recursos limitados". Revisión experta de la terapia antiinfecciosa . 8 (10): 1163–75. doi :10.1586/eri.10.94. PMID 20954881. S2CID 46624541.
- ^ "Transmisión del VIH de madre a hijo". Organización Mundial de la Salud . Archivado desde el original el 18 de octubre de 2019. Consultado el 27 de diciembre de 2019 .
- ^ White AB, Mirjahangir JF, Horvath H, Anglemyer A, Read JS (octubre de 2014). "Intervenciones antirretrovirales para prevenir la transmisión del VIH a través de la leche materna". Base de datos Cochrane de revisiones sistemáticas . 2014 (10): CD011323. doi :10.1002/14651858.CD011323. PMC 10576873. PMID 25280769 .
- ^ abc «Alimentación infantil en el contexto del VIH». Organización Mundial de la Salud . Abril de 2011. Archivado desde el original el 9 de marzo de 2017. Consultado el 9 de marzo de 2017 .
- ^ Alimonti JB, Ball TB, Fowke KR (julio de 2003). "Mecanismos de muerte de células de linfocitos T CD4+ en la infección por el virus de la inmunodeficiencia humana y el SIDA". The Journal of General Virology . 84 (Pt 7): 1649–61. doi : 10.1099/vir.0.19110-0 . PMID 12810858.
- ^ Comité Internacional de Taxonomía de Virus (2002). «61.0.6. Lentivirus». Men's Journal . Institutos Nacionales de Salud . Archivado desde el original el 18 de abril de 2006. Consultado el 25 de junio de 2012 .
- ^ Comité Internacional de Taxonomía de Virus (2002). «61. Retroviridae». Men's Journal . Institutos Nacionales de Salud. Archivado desde el original el 17 de diciembre de 2001. Consultado el 25 de junio de 2012 .
- ^ Levy JA (noviembre de 1993). "Patogénesis del VIH y supervivencia a largo plazo". SIDA . 7 (11): 1401–10. doi :10.1097/00002030-199311000-00001. PMID 8280406.
- ^ Smith JA, Daniel R (mayo de 2006). "Siguiendo la trayectoria del virus: la explotación de los mecanismos de reparación del ADN del huésped por los retrovirus". ACS Chemical Biology . 1 (4): 217–26. doi :10.1021/cb600131q. PMID 17163676.
- ^ Martínez MA, ed. (2010). Interferencia de ARN y virus: innovaciones actuales y tendencias futuras. Norfolk: Caister Academic Press. p. 73. ISBN 978-1-904455-56-1Archivado desde el original el 11 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Gerald B. Pier, ed. (2004). Inmunología, infección e inmunidad. Washington, DC: ASM Press. pág. 550. ISBN 978-1-55581-246-1Archivado desde el original el 9 de mayo de 2016 . Consultado el 27 de junio de 2015 .
- ^ abc Zhang C, Zhou S, Groppelli E, Pellegrino P, Williams I, Borrow P, et al. (abril de 2015). "Los mecanismos de propagación híbridos y la activación de las células T dan forma a la dinámica de la infección por VIH-1". PLOS Computational Biology . 11 (4): e1004179. arXiv : 1503.08992 . Bibcode :2015PLSCB..11E4179Z. doi : 10.1371/journal.pcbi.1004179 . PMC 4383537 . PMID 25837979.
- ^ Jolly C, Kashefi K, Hollinshead M, Sattentau QJ (enero de 2004). "Transferencia de célula a célula del VIH-1 a través de una sinapsis dependiente de actina inducida por Env". The Journal of Experimental Medicine . 199 (2): 283–93. doi :10.1084/jem.20030648. PMC 2211771 . PMID 14734528.
- ^ Sattentau Q (noviembre de 2008). "Cómo evitar el vacío: propagación de virus humanos de célula a célula". Nature Reviews. Microbiology . 6 (11): 815–26. doi : 10.1038/nrmicro1972 . PMID 18923409. S2CID 20991705.
- ^ Sigal A, Kim JT, Balazs AB, Dekel E, Mayo A, Milo R, et al. (agosto de 2011). "La propagación de célula a célula del VIH permite una replicación continua a pesar de la terapia antirretroviral" (PDF) . Nature . 477 (7362): 95–98. Bibcode :2011Natur.477...95S. doi :10.1038/nature10347. PMID 21849975. S2CID 4409389.
- ^ Gilbert PB, McKeague IW, Eisen G, Mullins C, Guéye-NDiaye A, Mboup S, et al. (febrero de 2003). "Comparación de la infectividad del VIH-1 y el VIH-2 a partir de un estudio de cohorte prospectivo en Senegal". Estadísticas en Medicina . 22 (4): 573–93. doi :10.1002/sim.1342. PMID 12590415. S2CID 28523977.
- ^ ab Reeves JD, Doms RW (junio de 2002). "Virus de inmunodeficiencia humana tipo 2". The Journal of General Virology . 83 (Pt 6): 1253–65. doi : 10.1099/0022-1317-83-6-1253 . PMID 12029140.
- ^ Piatak M, Saag MS, Yang LC, Clark SJ, Kappes JC, Luk KC, et al. (marzo de 1993). "Niveles elevados de VIH-1 en plasma durante todas las etapas de la infección determinados por PCR competitiva". Science . 259 (5102): 1749–54. Bibcode :1993Sci...259.1749P. doi :10.1126/science.8096089. PMID 8096089. S2CID 12158927.
- ^ Pantaleo G, Demarest JF, Schacker T, Vaccarezza M, Cohen OJ, Daucher M, et al. (enero de 1997). "La naturaleza cualitativa de la respuesta inmunitaria primaria a la infección por VIH es un pronosticador de la progresión de la enfermedad independiente del nivel inicial de viremia plasmática". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 94 (1): 254–58. Bibcode :1997PNAS...94..254P. doi : 10.1073/pnas.94.1.254 . PMC 19306 . PMID 8990195.
- ^ Hel Z, McGhee JR, Mestecky J (junio de 2006). "Infección por VIH: la primera batalla decide la guerra". Tendencias en inmunología . 27 (6): 274–81. doi :10.1016/j.it.2006.04.007. PMID 16679064.
- ^ Pillay D, Genetti AM, Weiss RA (2007). "Virus de inmunodeficiencia humana". En Zuckerman AJ, et al. (eds.). Principios y práctica de la virología clínica (6.ª ed.). Hoboken, NJ: Wiley. pág. 905. ISBN 978-0-470-51799-4.
- ^ Mehandru S, Poles MA, Tenner-Racz K, Horowitz A, Hurley A, Hogan C, et al. (septiembre de 2004). "La infección primaria por VIH-1 se asocia con una disminución preferencial de los linfocitos T CD4+ de los sitios efectores en el tracto gastrointestinal". The Journal of Experimental Medicine . 200 (6): 761–70. doi :10.1084/jem.20041196. PMC 2211967 . PMID 15365095.
- ^ Brenchley JM, Schacker TW, Ruff LE, Price DA, Taylor JH, Beilman GJ, et al. (septiembre de 2004). "La disminución de células T CD4+ durante todas las etapas de la enfermedad por VIH ocurre predominantemente en el tracto gastrointestinal". The Journal of Experimental Medicine . 200 (6): 749–59. doi :10.1084/jem.20040874. PMC 2211962 . PMID 15365096.
- ^ Olson WC, Jacobson JM (marzo de 2009). "Anticuerpos monoclonales CCR5 para la terapia contra el VIH-1". Current Opinion in HIV and AIDS . 4 (2): 104–11. doi :10.1097/COH.0b013e3283224015. PMC 2760828 . PMID 19339948.
- ^ por Aliberti J, ed. (2011). Control de las respuestas inmunitarias innatas y adaptativas durante las enfermedades infecciosas. Nueva York: Springer Verlag. pág. 145. ISBN 978-1-4614-0483-5Archivado desde el original el 24 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Appay V, Sauce D (enero de 2008). "Activación inmunitaria e inflamación en la infección por VIH-1: causas y consecuencias". The Journal of Pathology . 214 (2): 231–41. doi : 10.1002/path.2276 . PMID 18161758. S2CID 26830006.
- ^ Brenchley JM, Price DA, Schacker TW, Asher TE, Silvestri G, Rao S, et al. (diciembre de 2006). "La translocación microbiana es una causa de activación inmunitaria sistémica en la infección crónica por VIH". Nature Medicine . 12 (12): 1365–71. doi :10.1038/nm1511. PMC 1717013 . PMID 17115046.
- ^ "Pruebas de VIH/SIDA". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 16 de marzo de 2018. Archivado desde el original el 14 de abril de 2018 . Consultado el 14 de abril de 2018 .
- ^ ab US Preventive Services Task Force F, Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, et al. (18 de junio de 2019). "Detección de la infección por VIH: Declaración de recomendación del grupo de trabajo de servicios preventivos de EE. UU." JAMA . 321 (23): 2326–2336. doi : 10.1001/jama.2019.6587 . PMID 31184701.
- ^ ab Kellerman S, Essajee S (julio de 2010). "Pruebas de VIH para niños en entornos con recursos limitados: ¿qué estamos esperando?". PLOS Medicine . 7 (7): e1000285. doi : 10.1371/journal.pmed.1000285 . PMC 2907270 . PMID 20652012.
- ^ abc ONUSIDA 2011 pág. 70–80
- ^ abc Schneider E, Whitmore S, Glynn KM, Dominguez K, Mitsch A, McKenna MT (diciembre de 2008). "Definiciones de casos de vigilancia revisadas para la infección por VIH entre adultos, adolescentes y niños de <18 meses y para la infección por VIH y el SIDA entre niños de 18 meses a <13 años – Estados Unidos, 2008" (PDF) . MMWR. Recomendaciones e informes . 57 (RR-10): 1–12. PMID 19052530. Archivado (PDF) del original el 17 de octubre de 2020 . Consultado el 17 de octubre de 2020 .
- ^ abc Centros para el Control y la Prevención de Enfermedades (CDC) (abril de 2014). «Definición revisada de casos de vigilancia de la infección por VIH – Estados Unidos, 2014» (PDF) . MMWR. Recomendaciones e informes . 63 (RR-03): 1–10. PMID 24717910. Archivado (PDF) del original el 17 de octubre de 2020. Consultado el 17 de octubre de 2020 .
- ^ Crosby R, Bounse S (marzo de 2012). "Eficacia del preservativo: ¿dónde estamos ahora?". Salud sexual . 9 (1): 10–17. doi : 10.1071/SH11036 . PMID 22348628.
- ^ "Datos y cifras sobre el uso del preservativo". Organización Mundial de la Salud. Agosto de 2003. Archivado desde el original el 18 de octubre de 2012. Consultado el 17 de enero de 2006 .
- ^ Gallo MF, Kilbourne-Brook M, Coffey PS (marzo de 2012). "Una revisión de la eficacia y aceptabilidad del condón femenino para la doble protección". Salud sexual . 9 (1): 18–26. doi :10.1071/SH11037. PMID 22348629. Archivado desde el original el 28 de octubre de 2021 . Consultado el 4 de septiembre de 2020 .
- ^ ab Celum C, Baeten JM (febrero de 2012). "Profilaxis previa a la exposición basada en tenofovir para la prevención del VIH: evidencia en evolución". Current Opinion in Infectious Diseases . 25 (1): 51–57. doi :10.1097/QCO.0b013e32834ef5ef. PMC 3266126 . PMID 22156901.
- ^ Baptista M, Ramalho-Santos J (noviembre de 2009). "Espermicidas, microbicidas y agentes antivirales: avances recientes en el desarrollo de nuevos compuestos multifuncionales". Mini Reviews in Medicinal Chemistry . 9 (13): 1556–67. doi :10.2174/138955709790361548. PMID 20205637.
- ^ Siegfried N, Muller M, Deeks JJ, Volmink J (abril de 2009). Siegfried N (ed.). "Circuncisión masculina para la prevención de la transmisión heterosexual del VIH en hombres". Base de Datos Cochrane de Revisiones Sistemáticas (2): CD003362. doi :10.1002/14651858.CD003362.pub2. PMID 19370585.
- ^ "La OMS y el ONUSIDA anuncian las recomendaciones de una consulta de expertos sobre la circuncisión masculina para la prevención del VIH". Organización Mundial de la Salud. 28 de marzo de 2007. Archivado desde el original el 3 de julio de 2011.
- ^ Larke N (27 de mayo de 2010). "Circuncisión masculina, VIH e infecciones de transmisión sexual: una revisión". British Journal of Nursing . 19 (10): 629–34. doi :10.12968/bjon.2010.19.10.48201. PMC 3836228 . PMID 20622758.
- ^ Eaton L, Kalichman SC (noviembre de 2009). "Aspectos conductuales de la circuncisión masculina para la prevención de la infección por VIH". Current HIV/AIDS Reports . 6 (4): 187–93. doi :10.1007/s11904-009-0025-9. PMC 3557929 . PMID 19849961. (se requiere suscripción)
- ^ Kim HH, Li PS, Goldstein M (noviembre de 2010). "Circuncisión masculina: ¿África y más allá?". Current Opinion in Urology . 20 (6): 515–19. doi :10.1097/MOU.0b013e32833f1b21. PMID 20844437. S2CID 2158164.
- ^ Templeton DJ, Millett GA, Grulich AE (febrero de 2010). "La circuncisión masculina para reducir el riesgo de VIH y de infecciones de transmisión sexual entre hombres que tienen sexo con hombres". Current Opinion in Infectious Diseases . 23 (1): 45–52. doi :10.1097/QCO.0b013e328334e54d. PMID 19935420. S2CID 43878584.
- ^ Wiysonge CS, Kongnyuy EJ, Shey M, Muula AS, Navti OB, Akl EA, et al. (junio de 2011). Wiysonge CS (ed.). "Circuncisión masculina para la prevención de la transmisión homosexual del VIH en hombres". Base de datos Cochrane de revisiones sistemáticas (6): CD007496. doi :10.1002/14651858.CD007496.pub2. PMID 21678366.
- ^ Underhill K, Operario D, Montgomery P (octubre de 2007). Operario D (ed.). "Abstinence-only programs for HIV infection prevention in high-income countries" (Programas basados únicamente en la abstinencia para la prevención de la infección por VIH en países de altos ingresos). Base de datos Cochrane de revisiones sistemáticas (4): CD005421. doi :10.1002/14651858.CD005421.pub2. PMID 17943855. Archivado desde el original el 25 de noviembre de 2010. Consultado el 31 de mayo de 2012 .
- ^ Tolli MV (octubre de 2012). "Efectividad de las intervenciones de educación entre pares para la prevención del VIH, la prevención del embarazo adolescente y la promoción de la salud sexual de los jóvenes: una revisión sistemática de estudios europeos". Investigación en educación para la salud . 27 (5): 904–13. doi : 10.1093/her/cys055 . PMID 22641791.
- ^ Ljubojević S, Lipozenčić J (2010). "Infecciones de transmisión sexual y adolescencia". Acta Dermatovenerologica Croatica . 18 (4): 305–10. PMID 21251451.
- ^ Orientaciones técnicas internacionales sobre educación sexual: un enfoque basado en evidencias (PDF) . París: UNESCO. 2018. p. 12. ISBN 978-92-3-100259-5. Archivado (PDF) del original el 13 de noviembre de 2018 . Consultado el 22 de febrero de 2018 .
- ^ Patel VL, Yoskowitz NA, Kaufman DR, Shortliffe EH (septiembre de 2008). "Discernir patrones de riesgo del virus de inmunodeficiencia humana en adultos jóvenes sanos". The American Journal of Medicine . 121 (9): 758–64. doi :10.1016/j.amjmed.2008.04.022. PMC 2597652 . PMID 18724961.
- ^ Fonner VA, Denison J, Kennedy CE, O'Reilly K, Sweat M (septiembre de 2012). "Asesoramiento y pruebas voluntarias (APV) para cambiar el comportamiento de riesgo relacionado con el VIH en los países en desarrollo". Base de datos Cochrane de revisiones sistemáticas . 9 (9): CD001224. doi :10.1002/14651858.CD001224.pub4. PMC 3931252 . PMID 22972050.
- ^ Lopez LM, Grey TW, Chen M, Denison J, Stuart G (9 de agosto de 2016). "Intervenciones conductuales para mejorar el uso de anticonceptivos entre mujeres que viven con VIH". Base de datos Cochrane de revisiones sistemáticas . 2016 (8): CD010243. doi :10.1002/14651858.CD010243.pub3. PMC 7092487. PMID 27505053 .
- ^ ab Anglemyer A, Rutherford GW, Horvath T, Baggaley RC, Egger M, Siegfried N (abril de 2013). "Terapia antirretroviral para la prevención de la transmisión del VIH en parejas VIH discordantes". Base de datos Cochrane de revisiones sistemáticas . 2013 (4): CD009153. doi :10.1002/14651858.CD009153.pub3. PMC 4026368. PMID 23633367 .
- ^ Chou R, Selph S, Dana T, Bougatsos C, Zakher B, Blazina I, et al. (noviembre de 2012). "Detección del VIH: revisión sistemática para actualizar la recomendación de 2005 del Grupo de Trabajo de Servicios Preventivos de EE. UU." Anales de Medicina Interna . 157 (10): 706–18. doi :10.7326/0003-4819-157-10-201211200-00007. PMID 23165662. S2CID 27494096.
- ^ Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, Caughey AB, et al. (11 de junio de 2019). "Profilaxis previa a la exposición para la prevención de la infección por VIH". JAMA . 321 (22): 2203–2213. doi : 10.1001/jama.2019.6390 . PMID 31184747.
- ^ Choopanya K, Martin M, Suntharasamai P, Sangkum U, Mock PA, Leethochawalit M, et al. (junio de 2013). "Profilaxis antirretroviral para la infección por VIH en usuarios de drogas inyectables en Bangkok, Tailandia (estudio Bangkok Tenofovir): un ensayo de fase 3 aleatorizado, doble ciego y controlado con placebo". The Lancet . 381 (9883): 2083–90. doi :10.1016/S0140-6736(13)61127-7. PMID 23769234. S2CID 5831642.
- ^ Grupo de trabajo de servicios preventivos de EE. UU. F, Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, et al. (11 de junio de 2019). "Profilaxis previa a la exposición para la prevención de la infección por VIH: Declaración de recomendación del grupo de trabajo de servicios preventivos de EE. UU." JAMA . 321 (22): 2203–2213. doi : 10.1001/jama.2019.6390 . PMID 31184747.
- ^ Centros para el Control y Prevención de Enfermedades (CDC) (agosto de 1987). «Recomendaciones para la prevención de la transmisión del VIH en entornos de atención de la salud». Suplementos del MMWR . 36 (2): 1S–18S. PMID 3112554. Archivado desde el original el 9 de julio de 2017.
- ^ ab Kurth AE, Celum C, Baeten JM, Vermund SH , Wasserheit JN (marzo de 2011). "Prevención combinada del VIH: importancia, desafíos y oportunidades". Current HIV/AIDS Reports . 8 (1): 62–72. doi :10.1007/s11904-010-0063-3. PMC 3036787 . PMID 20941553.
- ^ MacArthur GJ, Minozzi S, Martin N, Vickerman P, Deren S, Bruneau J, et al. (octubre de 2012). "Tratamiento de sustitución de opiáceos y transmisión del VIH en personas que se inyectan drogas: revisión sistemática y metanálisis". BMJ . 345 (3 de octubre): e5945. doi :10.1136/bmj.e5945. PMC 3489107 . PMID 23038795.
- ^ ab "Exposición al VIH a través del contacto con fluidos corporales". Prescrire International . 21 (126): 100–01, 103–05. Abril de 2012. PMID 22515138.
- ^ Kuhar DT, Henderson DK, Struble KA, Heneine W, Thomas V, Cheever LW, et al. (septiembre de 2013). "Directrices actualizadas del Servicio de Salud Pública de los Estados Unidos para el manejo de la exposición ocupacional al virus de la inmunodeficiencia humana y recomendaciones para la profilaxis posterior a la exposición". Control de infecciones y epidemiología hospitalaria . 34 (9): 875–92. doi :10.1086/672271. PMID 23917901. S2CID 17032413. Archivado desde el original el 23 de junio de 2019. Consultado el 20 de octubre de 2020 .
- ^ Linden JA (septiembre de 2011). "Práctica clínica. Atención del paciente adulto después de una agresión sexual". The New England Journal of Medicine . 365 (9): 834–41. doi : 10.1056/NEJMcp1102869 . PMID 21879901. S2CID 8388126.
- ^ Young TN, Arens FJ, Kennedy GE, Laurie JW, Rutherford GW (enero de 2007). Young T (ed.). "Profilaxis postexposición antirretroviral (PEP) para la exposición ocupacional al VIH". Base de Datos Cochrane de Revisiones Sistemáticas . 2012 ( 1): CD002835. doi :10.1002/14651858.CD002835.pub3. PMC 8989146. PMID 17253483.
- ^ Siegfried N, van der Merwe L, Brocklehurst P, Sint TT (julio de 2011). Siegfried N (ed.). "Antirretrovirales para reducir el riesgo de transmisión de la infección por VIH de madre a hijo". Base de datos Cochrane de revisiones sistemáticas (7): CD003510. doi :10.1002/14651858.CD003510.pub3. PMID 21735394.
- ^ "Consulta técnica de la OMS sobre el VIH y la alimentación infantil celebrada en nombre del Equipo de trabajo interinstitucional (ETI) sobre prevención de infecciones por VIH en embarazadas, madres y lactantes – Declaración de consenso" (PDF) . 25–27 de octubre de 2006. Archivado (PDF) desde el original el 9 de abril de 2008 . Consultado el 12 de marzo de 2008 .
- ^ Horvath T, Madi BC, Iuppa IM, Kennedy GE, Rutherford G, Read JS (enero de 2009). Horvath T (ed.). "Intervenciones para prevenir la transmisión tardía del VIH de madre a hijo en el período posnatal". Base de datos Cochrane de revisiones sistemáticas . 2009 (1): CD006734. doi :10.1002/14651858.CD006734.pub2. PMC 7389566. PMID 19160297 .
- ^ «OMS valida eliminación de transmisión maternoinfantil del VIH y la sífilis en Cuba». Organización Mundial de la Salud. 30 de junio de 2015. Archivado desde el original el 4 de septiembre de 2015. Consultado el 30 de agosto de 2015 .
- ^ Reynell L, Trkola A (marzo de 2012). "Vacunas contra el VIH: ¿un objetivo alcanzable?". Swiss Medical Weekly . 142 : w13535. doi : 10.4414/smw.2012.13535 . PMID 22389197.
- ^ May MT, Ingle SM (diciembre de 2011). "Esperanza de vida de adultos VIH positivos: una revisión". Salud sexual . 8 (4): 526–33. doi :10.1071/SH11046. PMID 22127039.
- ^ abcdefgh «Estadísticas mundiales sobre el VIH y el sida: hoja informativa». ONUSIDA . Archivado desde el original el 4 de diciembre de 2019. Consultado el 1 de diciembre de 2023 .
- ^ Davis N (8 de marzo de 2020). "Segunda persona que ha sido absuelta del VIH revela su identidad". The Guardian . Archivado desde el original el 6 de octubre de 2020. Consultado el 8 de marzo de 2020 .
- ^ "Una tercera persona aparentemente se curó del VIH gracias a un nuevo trasplante de células madre". The Guardian . 15 de febrero de 2022. Archivado desde el original el 30 de abril de 2023 . Consultado el 1 de agosto de 2022 .
- ^ "Un hombre se curó del VIH y del cáncer tras un trasplante de células madre revolucionario: médicos". ABC News . Archivado desde el original el 22 de mayo de 2023 . Consultado el 1 de agosto de 2022 .
- ^ Mateo-Urdiales A, Johnson S, Smith R, Nachega JB, Eshun-Wilson I (17 de junio de 2019). Grupo Cochrane de Enfermedades Infecciosas (ed.). "Inicio rápido de la terapia antirretroviral para personas que viven con VIH". Base de Datos Cochrane de Revisiones Sistemáticas . 6 (6): CD012962. doi :10.1002/14651858.CD012962.pub2. PMC 6575156 . PMID 31206168.
- ^ "Cerrar las brechas en la atención del VIH: estrategias del mundo real para apoyar el inicio rápido de la terapia antirretroviral". primeinc.org . Archivado desde el original el 3 de junio de 2023 . Consultado el 3 de junio de 2023 .
- ^ abc Terapia antirretroviral para la infección por VIH en adultos y adolescentes: recomendaciones para un enfoque de salud pública (PDF) . Organización Mundial de la Salud. 2010. págs. 19-20. ISBN 978-92-4-159976-4. Archivado (PDF) del original el 9 de julio de 2012.
- ^ ab "Pautas clínicas para el VIH: ARV para adultos y adolescentes: novedades en las pautas". clinicalinfo.hiv.gov . 23 de marzo de 2023. Archivado desde el original el 26 de noviembre de 2023 . Consultado el 1 de diciembre de 2023 .
- ^ Marrazzo JM, del Rio C, Holtgrave DR, Cohen MS, Kalichman SC, Mayer KH, et al. (23–30 de julio de 2014). "Prevención del VIH en entornos de atención clínica: recomendaciones de 2014 del Panel de la Sociedad Internacional de Antivirales de EE. UU." JAMA . 312 (4): 390–409. doi :10.1001/jama.2014.7999. PMC 6309682 . PMID 25038358.
- ^ "Directrices para el uso de agentes antirretrovirales en adultos y adolescentes infectados por el VIH-1" (PDF) . Departamento de Salud y Servicios Humanos . 12 de febrero de 2013. p. i. Archivado (PDF) desde el original el 1 de noviembre de 2016 . Consultado el 3 de enero de 2014 .
- ^ Sterne JA, May M, Costagliola D, de Wolf F, Phillips AN, Harris R, et al. (abril de 2009). "Momento de inicio de la terapia antirretroviral en pacientes infectados por VIH-1 sin SIDA: un análisis colaborativo de 18 estudios de cohorte de VIH". The Lancet . 373 (9672): 1352–63. doi :10.1016/S0140-6736(09)60612-7. PMC 2670965 . PMID 19361855.
- ^ Beard J, Feeley F, Rosen S (noviembre de 2009). "Resultados económicos y de calidad de vida de la terapia antirretroviral para el VIH/SIDA en países en desarrollo: una revisión sistemática de la literatura". AIDS Care . 21 (11): 1343–56. doi :10.1080/09540120902889926. PMID 20024710. S2CID 21883819.
- ^ Attia S, Egger M, Müller M, Zwahlen M, Low N (julio de 2009). "Transmisión sexual del VIH según la carga viral y la terapia antirretroviral: revisión sistemática y metanálisis". SIDA . 23 (11): 1397–404. doi : 10.1097/QAD.0b013e32832b7dca . PMID 19381076. S2CID 12221693.
- ^ Orrell C (noviembre de 2005). "Adherencia al tratamiento antirretroviral en un entorno de escasos recursos". Current HIV/AIDS Reports . 2 (4): 171–76. doi :10.1007/s11904-005-0012-8. PMID 16343374. S2CID 44808279.
- ^ Malta M, Strathdee SA, Magnanini MM, Bastos FI (agosto de 2008). "Adherencia a la terapia antirretroviral para el virus de la inmunodeficiencia humana/síndrome de inmunodeficiencia adquirida entre usuarios de drogas: una revisión sistemática". Adicción . 103 (8): 1242–57. doi :10.1111/j.1360-0443.2008.02269.x. PMID 18855813. Archivado desde el original el 28 de octubre de 2021 . Consultado el 31 de agosto de 2021 .
- ^ Nachega JB, Marconi VC, van Zyl GU, Gardner EM, Preiser W, Hong SY, et al. (abril de 2011). "Adherencia al tratamiento del VIH, resistencia a los fármacos, fracaso virológico: conceptos en evolución". Infectious Disorders Drug Targets . 11 (2): 167–74. doi :10.2174/187152611795589663. PMC 5072419 . PMID 21406048.
- ^ Orsi F, d'Almeida C (mayo de 2010). "Aumento de los precios de los antirretrovirales, Acuerdo sobre los ADPIC y flexibilidades de dicho Acuerdo: un tema candente para la ampliación del tratamiento antirretroviral en los países en desarrollo". Current Opinion in HIV and AIDS . 5 (3): 237–41. doi :10.1097/COH.0b013e32833860ba. PMID 20539080. S2CID 205565246.
- ^ ONUSIDA 2011 págs. 1–10
- ^ Nachega JB, Mills EJ, Schechter M (enero de 2010). "Adherencia y retención en la atención de la terapia antirretroviral en países de ingresos medios y bajos: estado actual de los conocimientos y prioridades de investigación". Current Opinion in HIV and AIDS . 5 (1): 70–77. doi :10.1097/COH.0b013e328333ad61. PMID 20046150. S2CID 7491569.
- ^ abc Montessori V, Press N, Harris M, Akagi L, Montaner JS (enero de 2004). "Efectos adversos de la terapia antirretroviral para la infección por VIH". Revista de la Asociación Médica Canadiense . 170 (2): 229–38. PMC 315530 . PMID 14734438.
- ^ abc Burgoyne RW, Tan DH (marzo de 2008). "Prolongación y calidad de vida de los adultos infectados por VIH tratados con terapia antirretroviral de gran actividad (TARGA): un acto de equilibrio". Journal of Antimicrobial Chemotherapy . 61 (3): 469–73. doi : 10.1093/jac/dkm499 . PMID 18174196.
- ^ Barbaro G, Barbarini G (diciembre de 2011). "Virus de inmunodeficiencia humana y riesgo cardiovascular". The Indian Journal of Medical Research . 134 (6): 898–903. doi : 10.4103/0971-5916.92634 . PMC 3284097 . PMID 22310821.
- ^ "Resumen de recomendaciones sobre cuándo iniciar la terapia antirretroviral en niños" (PDF) . Guía consolidada de ARV, junio de 2013 . Junio de 2013. Archivado (PDF) desde el original el 18 de octubre de 2014.
- ^ "Directrices para el uso de agentes antirretrovirales en la infección pediátrica por VIH" (PDF) . Departamento de Salud y Servicios Humanos, febrero de 2014 . Marzo de 2014. Archivado (PDF) desde el original el 14 de septiembre de 2015.
- ^ abcd «Se recomienda la aprobación del primer tratamiento antirretroviral inyectable de acción prolongada para el VIH». Agencia Europea de Medicamentos (EMA) (Nota de prensa). 16 de octubre de 2020. Archivado desde el original el 17 de octubre de 2020 . Consultado el 16 de octubre de 2020 .El texto se ha copiado de esta fuente, cuyos derechos de autor pertenecen a la Agencia Europea de Medicamentos. Se autoriza la reproducción siempre que se cite la fuente.
- ^ "La FDA aprueba el primer régimen farmacológico inyectable de liberación prolongada para adultos que viven con VIH". Administración de Alimentos y Medicamentos de Estados Unidos (FDA) (Comunicado de prensa). 21 de enero de 2021. Archivado desde el original el 21 de enero de 2021 . Consultado el 21 de enero de 2021 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ Mandavilli A (21 de enero de 2021). «La FDA aprueba inyecciones mensuales para tratar el VIH» The New York Times . Archivado desde el original el 22 de enero de 2021. Consultado el 22 de enero de 2021 .
- ^ "Directrices para la intensificación de la detección de casos de tuberculosis y el tratamiento preventivo con isoniazida para personas que viven con el VIH en entornos con recursos limitados" (PDF) . Departamento de VIH/SIDA, Organización Mundial de la Salud 2011. 2011. Archivado (PDF) desde el original el 19 de octubre de 2014.
- ^ Vonasek B, Ness T, Takwoingi Y, Kay AW, van Wyk SS, Ouellette L, et al. (28 de junio de 2021). "Pruebas de detección de tuberculosis pulmonar activa en niños". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (6): CD013693. doi :10.1002/14651858.CD013693.pub2. ISSN 1465-1858. PMC 8237391. PMID 34180536 .
- ^ Laurence J (enero de 2006). "Vacunación contra el virus de la hepatitis A y B en personas infectadas por el VIH". The AIDS Reader . 16 (1): 15–17. PMID 16433468.
- ^ ab ONUSIDA 2011 pág. 150-160
- ^ Huang L, Cattamanchi A, Davis JL, den Boon S, Kovacs J, Meshnick S, et al. (junio de 2011). "Neumonía por Pneumocystis asociada al VIH". Actas de la American Thoracic Society . 8 (3): 294–300. doi :10.1513/pats.201009-062WR. PMC 3132788 . PMID 21653531.
- ^ "Tratamiento de infecciones oportunistas en adultos y adolescentes infectados por el VIH. Recomendaciones de los CDC, los Institutos Nacionales de Salud y la Asociación de Medicina del VIH/Sociedad de Enfermedades Infecciosas de Estados Unidos". Departamento de Salud y Servicios Humanos . 2 de febrero de 2007. Archivado desde el original el 27 de julio de 2018. Consultado el 26 de julio de 2018 .
- ^ ab Smith BT, ed. (2008). Conceptos de inmunología e inmunoterapia (4.ª ed.). Bethesda, MD: Sociedad Estadounidense de Farmacéuticos de Sistemas de Salud. pág. 143. ISBN 978-1-58528-127-5Archivado desde el original el 28 de noviembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Beck CR, McKenzie BC, Hashim AB, Harris RC, Zanuzdana A, Agboado G, et al. (septiembre de 2013). "Vacunación contra la influenza para pacientes inmunocomprometidos: resumen de una revisión sistemática y metanálisis". Influenza and Other Respiratory Viruses . 7 (Supl 2): 72–75. doi :10.1111/irv.12084. PMC 5909396 . PMID 24034488.
- ^ Lee KY, Tsai MS, Kuo KC, Tsai JC, Sun HY, Cheng AC, et al. (2014). "Vacunación neumocócica entre pacientes adultos infectados por VIH en la era de la terapia antirretroviral combinada". Vacunas e inmunoterapias humanas . 10 (12): 3700–10. doi :10.4161/hv.32247. PMC 4514044 . PMID 25483681.
- ^ ab Organización Mundial de la Salud (mayo de 2003). Necesidades nutricionales de las personas que viven con el VIH/SIDA: Informe de una consulta técnica (PDF) . Ginebra. Archivado desde el original (PDF) el 25 de marzo de 2009 . Consultado el 31 de marzo de 2009 .
{{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace ) - ^ Forrester JE, Sztam KA (diciembre de 2011). "Micronutrientes en el VIH/SIDA: ¿existen pruebas para cambiar las recomendaciones de la OMS de 2003?". The American Journal of Clinical Nutrition . 94 (6): 1683S–1689S. doi :10.3945/ajcn.111.011999. PMC 3226021 . PMID 22089440.
- ^ Nunnari G, Coco C, Pinzone MR, Pavone P, Berretta M, Di Rosa M, et al. (junio de 2012). "El papel de los micronutrientes en la dieta de individuos infectados por VIH-1". Frontiers in Bioscience . 4 (7): 2442–56. doi : 10.2741/e556 . PMID 22652651. Archivado desde el original el 16 de abril de 2015.
- ^ Zeng L, Zhang L (diciembre de 2011). "Eficacia y seguridad de la suplementación con zinc para adultos, niños y mujeres embarazadas con infección por VIH: revisión sistemática". Medicina tropical y salud internacional . 16 (12): 1474–82. doi : 10.1111/j.1365-3156.2011.02871.x . PMID 21895892. S2CID 6711255.
- ^ Visser ME, Durao S, Sinclair D, Irlam JH, Siegfried N (mayo de 2017). "Suplementación con micronutrientes en adultos con infección por VIH". Base de datos Cochrane de revisiones sistemáticas . 2017 (5): CD003650. doi :10.1002/14651858.CD003650.pub4. PMC 5458097. PMID 28518221 .
- ^ "VIH y diabetes". HIVInfo.NIH.gov. Archivado desde el original el 5 de febrero de 2023. Consultado el 9 de febrero de 2023 .
- ^ Stone CA, Kawai K, Kupka R, Fawzi WW (noviembre de 2010). "El papel del selenio en la infección por VIH". Nutrition Reviews . 68 (11): 671–81. doi :10.1111/j.1753-4887.2010.00337.x. PMC 3066516 . PMID 20961297.
- ^ ab Siegfried N, Irlam JH, Visser ME, Rollins NN (marzo de 2012). "Suplementación con micronutrientes en mujeres embarazadas con infección por VIH". Base de datos Cochrane de revisiones sistemáticas (3): CD009755. doi :10.1002/14651858.CD009755. PMID 22419344.
- ^ Irlam JH, Siegfried N, Visser ME, Rollins NC (octubre de 2013). "Suplementación con micronutrientes para niños con infección por VIH". Base de datos Cochrane de revisiones sistemáticas (10): CD010666. doi :10.1002/14651858.CD010666. PMID 24114375.
- ^ Littlewood RA, Vanable PA (septiembre de 2008). "Uso de medicina complementaria y alternativa entre personas VIH positivas: síntesis de la investigación e implicaciones para la atención del VIH". AIDS Care . 20 (8): 1002–18. doi :10.1080/09540120701767216. PMC 2570227 . PMID 18608078.
- ^ Mills E, Wu P, Ernst E (junio de 2005). "Terapias complementarias para el tratamiento del VIH: en busca de la evidencia". Revista internacional de ETS y SIDA . 16 (6): 395–403. doi :10.1258/0956462054093962. PMID 15969772. S2CID 7411052.
- ^ Liu JP, Manheimer E, Yang M (julio de 2005). Liu JP (ed.). "Medicamentos herbarios para el tratamiento de la infección por VIH y el SIDA". Base de datos Cochrane de revisiones sistemáticas . 2010 (3): CD003937. doi : 10.1002 /14651858.CD003937.pub2. PMC 8759069. PMID 16034917.
- ^ Lutge EE, Gray A, Siegfried N (abril de 2013). "El uso médico del cannabis para reducir la morbilidad y la mortalidad en pacientes con VIH/SIDA". Base de datos Cochrane de revisiones sistemáticas . 4 (4): CD005175. doi :10.1002/14651858.CD005175.pub3. PMID 23633327.
- ^ abc Knoll B, Lassmann B, Temesgen Z (diciembre de 2007). "Estado actual de la infección por VIH: una revisión para médicos que no tratan el VIH". Revista Internacional de Dermatología . 46 (12): 1219–28. doi :10.1111/j.1365-4632.2007.03520.x. PMID 18173512. S2CID 26248996.
- ^ ab Morgan D, Mahe C, Mayanja B, Okongo JM, Lubega R, Whitworth JA (marzo de 2002). "Infección por VIH-1 en África rural: ¿existe una diferencia en el tiempo medio hasta el SIDA y la supervivencia en comparación con los países industrializados?". SIDA . 16 (4): 597–603. doi : 10.1097/00002030-200203080-00011 . PMID 11873003. S2CID 35450422.
- ^ Zwahlen M, Egger M (2006). Progresión y mortalidad de personas VIH positivas no tratadas que viven en entornos con recursos limitados: actualización de la revisión de la literatura y síntesis de la evidencia (PDF) (Informe). ONUSIDA Obligation HQ/05/422204. Archivado (PDF) desde el original el 9 de abril de 2008. Consultado el 19 de marzo de 2008 .
- ^ ab Antiretroviral Therapy Cohort Collaboration (julio de 2008). "Esperanza de vida de individuos con terapia antirretroviral combinada en países de altos ingresos: un análisis colaborativo de 14 estudios de cohorte". The Lancet . 372 (9635): 293–99. doi :10.1016/S0140-6736(08)61113-7. PMC 3130543 . PMID 18657708.
- ^ Schackman BR, Gebo KA, Walensky RP, Losina E, Muccio T, Sax PE, et al. (noviembre de 2006). "El costo de por vida de la atención actual del virus de inmunodeficiencia humana en los Estados Unidos". Atención médica . 44 (11): 990–97. doi :10.1097/01.mlr.0000228021.89490.2a. PMID 17063130. S2CID 21175266.
- ^ van Sighem AI, Gras LA, Reiss P, Brinkman K, de Wolf F (junio de 2010). "La esperanza de vida de los pacientes asintomáticos recientemente diagnosticados con infección por VIH se acerca a la de los individuos no infectados". AIDS . 24 (10): 1527–35. doi : 10.1097/QAD.0b013e32833a3946 . PMID 20467289. S2CID 205987336.
- ^ "El diagnóstico y el tratamiento tempranos salvan a los bebés de la muerte relacionada con el sida". ONUSIDA . Archivado desde el original el 3 de junio de 2023. Consultado el 3 de junio de 2023 .
- ^ ab Cheung MC, Pantanowitz L, Dezube BJ (junio-julio de 2005). "Malignidades relacionadas con el SIDA: desafíos emergentes en la era de la terapia antirretroviral altamente activa". The Oncologist . 10 (6): 412–26. CiteSeerX 10.1.1.561.4760 . doi :10.1634/theoncologist.10-6-412. PMID 15967835. S2CID 24329763.
- ^ Tang J, Kaslow RA (2003). "El impacto de la genética del huésped en la infección por VIH y la progresión de la enfermedad en la era de la terapia antirretroviral de gran actividad". AIDS . 17 (Suppl 4): S51–60. doi : 10.1097/00002030-200317004-00006 . PMID 15080180.
- ^ Lawn SD (enero de 2004). "SIDA en África: el impacto de las coinfecciones en la patogénesis de la infección por VIH-1". The Journal of Infection . 48 (1): 1–12. doi :10.1016/j.jinf.2003.09.001. PMID 14667787.
- ^ Campbell GR, Pasquier E, Watkins J, Bourgarel-Rey V, Peyrot V, Esquieu D, et al. (noviembre de 2004). "La región rica en glutamina de la proteína Tat del VIH-1 participa en la apoptosis de las células T". La Revista de Química Biológica . 279 (46): 48197–204. doi : 10.1074/jbc.M406195200 . PMID 15331610.
- ^ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA (noviembre de 2005). "El extremo C de la proteína Tat del VIH-1 modula el grado de apoptosis de las células T mediada por CD178". The Journal of Biological Chemistry . 280 (46): 38376–82. doi : 10.1074/jbc.M506630200 . PMID 16155003.
- ^ "Tuberculosis". Organización Mundial de la Salud. Marzo de 2012. Archivado desde el original el 23 de agosto de 2012 . Consultado el 29 de agosto de 2012 .
- ^ Organización Mundial de la Salud (2011). Control mundial de la tuberculosis 2011 (PDF) . Organización Mundial de la Salud. ISBN 978-92-4-156438-0. Archivado desde el original (PDF) el 6 de septiembre de 2012 . Consultado el 29 de agosto de 2012 .
- ^ Rubin R, Strayer DS, Rubin E, eds. (2011). Patología de Rubin: fundamentos clinicopatológicos de la medicina (sexta edición). Filadelfia: Wolters Kluwer Health/Lippincott Williams & Wilkins. pág. 154. ISBN 978-1-60547-968-2Archivado desde el original el 24 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Nelson VM, Benson AB (enero de 2017). "Epidemiología del cáncer del canal anal". Clínicas de oncología quirúrgica de Norteamérica . 26 (1): 9–15. doi :10.1016/j.soc.2016.07.001. PMID 27889039.
- ^ Woods SP, Moore DJ, Weber E, Grant I (junio de 2009). "Neuropsicología cognitiva de los trastornos neurocognitivos asociados al VIH". Neuropsychology Review . 19 (2): 152–68. doi :10.1007/s11065-009-9102-5. PMC 2690857 . PMID 19462243.
- ^ Brown TT, Qaqish RB (noviembre de 2006). "Terapia antirretroviral y prevalencia de osteopenia y osteoporosis: una revisión metaanalítica". AIDS . 20 (17): 2165–74. doi : 10.1097/QAD.0b013e32801022eb . PMID 17086056. S2CID 19217950.
- ^ Nicholas PK, Kemppainen JK, Canaval GE, Corless IB, Sefcik EF, Nokes KM, et al. (febrero de 2007). "Manejo de síntomas y autocuidado para la neuropatía periférica en el VIH/SIDA". AIDS Care . 19 (2): 179–89. doi :10.1080/09540120600971083. PMID 17364396. S2CID 30220269.
- ^ Boshoff C, Weiss R (mayo de 2002). "Malignidades relacionadas con el SIDA". Nature Reviews. Cancer . 2 (5): 373–82. doi :10.1038/nrc797. PMID 12044013. S2CID 13513517.
- ^ Yarchoan R, Tosato G, Little RF (agosto de 2005). «Perspectivas terapéuticas: neoplasias malignas relacionadas con el sida: la influencia de la terapia antiviral en la patogénesis y el tratamiento». Nature Clinical Practice Oncology . 2 (8): 406–15, cuestionario 423. doi :10.1038/ncponc0253. PMID 16130937. S2CID 23476060. Archivado desde el original el 31 de octubre de 2021 . Consultado el 7 de diciembre de 2019 .
- ^ Post FA, Holt SG (febrero de 2009). "Avances recientes en el VIH y el riñón". Current Opinion in Infectious Diseases . 22 (1): 43–48. doi :10.1097/QCO.0b013e328320ffec. PMID 19106702. S2CID 23085633.
- ^ ab Roser M , Ritchie H (3 de abril de 2018). «VIH/SIDA». Our World in Data . Archivado desde el original el 4 de octubre de 2019. Consultado el 4 de octubre de 2019 .
- ^ Cohen MS, Hellmann N, Levy JA, DeCock K, Lange J (abril de 2008). "La propagación, el tratamiento y la prevención del VIH-1: evolución de una pandemia mundial". The Journal of Clinical Investigation . 118 (4): 1244–54. doi :10.1172/JCI34706. PMC 2276790 . PMID 18382737.
- ^ "Las 10 principales causas de muerte". www.who.int . Consultado el 12 de agosto de 2024 .
- ^ abc Ginebra: Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA. «Datos de ONUSIDA 2021» (PDF) . Referencia de ONUSIDA 2021 . Archivado (PDF) del original el 7 de diciembre de 2023 . Consultado el 1 de diciembre de 2023 .
- ^ abc «Resumen estadístico». Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 10 de agosto de 2022. Archivado desde el original el 7 de diciembre de 2018 . Consultado el 1 de diciembre de 2023 .
- ^ Public Health England (2016). VIH en el Reino Unido: Informe de 2016 (PDF) . Archivado (PDF) del original el 25 de abril de 2017.
- ^ Vigilancia, riquezas, División de Evaluación de Riesgos = Le VIH et le sida au Canada: rapport de vigilancia en fecha del 31 de diciembre de 2009 / Division de la vigilancia et de l'évaluación des (2010). VIH y SIDA en Canadá: informe de vigilancia al 31 de diciembre de 2009 (PDF) . Ottawa: Agencia de Salud Pública de Canadá, Centro de Enfermedades Transmisibles y Control de Infecciones, División de Vigilancia y Evaluación de Riesgos. ISBN 978-1-100-52141-1. Archivado desde el original (PDF) el 19 de enero de 2012.
{{cite book}}: CS1 maint: nombres numéricos: lista de autores ( enlace ) - ^ "Hoja informativa del informe mundial" (PDF) . ONUSIDA . 2010. Archivado desde el original (PDF) el 16 de septiembre de 2013.
- ^ ONUSIDA 2011 págs. 40-50
- ^ "Comparación de países:: VIH/SIDA – Tasa de prevalencia en adultos". CIA World Factbook . Archivado desde el original el 21 de diciembre de 2014. Consultado el 6 de noviembre de 2014 .
- ^ "En este día". News & Record . 18 de mayo de 2020. p. 2A.
- ^ Cloutier B (17 de mayo de 2020). «Hoy en la historia, 18 de mayo». Republican-American . Archivado desde el original el 1 de junio de 2020. Consultado el 19 de mayo de 2020 .
- ^ "Cómo le conté al mundo sobre el sida". BBC News . 5 de junio de 2006. Archivado desde el original el 12 de febrero de 2019 . Consultado el 12 de febrero de 2019 .
- ^ Gottlieb MS (junio de 2006). "Neumonía por Pneumocystis – Los Ángeles. 1981". American Journal of Public Health . 96 (6): 980–81, discusión 982–83. doi :10.2105/AJPH.96.6.980. PMC 1470612 . PMID 16714472. Archivado desde el original el 22 de abril de 2009.
- ^ Friedman-Kien AE (octubre de 1981). "Síndrome de sarcoma de Kaposi diseminado en hombres homosexuales jóvenes". Revista de la Academia Americana de Dermatología . 5 (4): 468–71. doi :10.1016/S0190-9622(81)80010-2. PMID 7287964.
- ^ Hymes KB, Cheung T, Greene JB, Prose NS, Marcus A, Ballard H, et al. (septiembre de 1981). "Sarcoma de Kaposi en hombres homosexuales: informe de ocho casos". The Lancet . 2 (8247): 598–600. doi :10.1016/S0140-6736(81)92740-9. PMID 6116083. S2CID 43529542.
- ^ ab Basavapathruni A, Anderson KS (diciembre de 2007). "Transcripción inversa de la pandemia del VIH-1". FASEB Journal . 21 (14): 3795–808. doi : 10.1096/fj.07-8697rev . PMID 17639073. S2CID 24960391.
- ^ Centros para el Control y Prevención de Enfermedades (CDC) (mayo de 1982). «Linfoadenopatía persistente y generalizada entre varones homosexuales». Morbidity and Mortality Weekly Report . 31 (19): 249–51. PMID 6808340. Archivado desde el original el 18 de octubre de 2011.
- ^ ab Barré-Sinoussi F, Chermann JC, Rey F, Nugeyre MT, Chamaret S, Gruest J, et al. (mayo de 1983). "Aislamiento de un retrovirus linfotrópico T de un paciente con riesgo de síndrome de inmunodeficiencia adquirida (SIDA)". Science . 220 (4599): 868–71. Bibcode :1983Sci...220..868B. doi :10.1126/science.6189183. PMID 6189183. S2CID 390173.
- ^ ab Centros para el Control y Prevención de Enfermedades (CDC) (julio de 1982). "Infecciones oportunistas y sarcoma de Kaposi entre haitianos en los Estados Unidos". Morbidity and Mortality Weekly Report . 31 (26): 353–54, 360–61. PMID 6811853. Archivado desde el original el 20 de septiembre de 2011.
- ^ Gilman SL (1987). Gilman SL (ed.). "SIDA y sífilis: la iconografía de la enfermedad". Octubre . 43 : 87–107. doi :10.2307/3397566. JSTOR 3397566.
- ^ "Avanzando en circunstancias infernales" (PDF) . Asociación Estadounidense para el Avance de la Ciencia . 28 de julio de 2006. Archivado (PDF) desde el original el 24 de junio de 2008 . Consultado el 23 de junio de 2008 .
- ^ Altman LK (11 de mayo de 1982). «Un nuevo trastorno homosexual preocupa a los funcionarios sanitarios». The New York Times . Archivado desde el original el 30 de abril de 2013. Consultado el 31 de agosto de 2011 .
- ^ Kher U (27 de julio de 1982). «Un nombre para la plaga». Time . Archivado desde el original el 7 de marzo de 2008. Consultado el 10 de marzo de 2008 .
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (septiembre de 1982). «Actualización sobre el síndrome de inmunodeficiencia adquirida (SIDA) – Estados Unidos». Morbidity and Mortality Weekly Report . 31 (37): 507–08, 513–14. PMID 6815471.
- ^ Gallo RC, Sarin PS, Gelmann EP, Robert-Guroff M, Richardson E, Kalyanaraman VS, et al. (mayo de 1983). "Aislamiento del virus de la leucemia de células T humanas en el síndrome de inmunodeficiencia adquirida (SIDA)". Science . 220 (4599): 865–67. Bibcode :1983Sci...220..865G. doi :10.1126/science.6601823. PMID 6601823.
- ^ Aldrich R, Wotherspoon G, eds. (2001). Quién es quién en la historia gay y lesbiana. Londres: Routledge. p. 154. ISBN 978-0-415-22974-6Archivado desde el original el 11 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ abc Gilbert MT, Rambaut A, Wlasiuk G, Spira TJ, Pitchenik AE, Worobey M (noviembre de 2007). "La aparición del VIH/SIDA en las Américas y más allá". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 104 (47): 18566–70. Bibcode :2007PNAS..10418566G. doi : 10.1073/pnas.0705329104 . PMC 2141817 . PMID 17978186.
- ^ Gao F, Bailes E, Robertson DL, Chen Y, Rodenburg CM, Michael SF, et al. (febrero de 1999). "Origen del VIH-1 en el chimpancé Pan troglodytes troglodytes". Naturaleza . 397 (6718): 436–41. Código Bib :1999Natur.397..436G. doi : 10.1038/17130 . PMID 9989410. S2CID 4432185.
- ^ Keele BF, Van Heuverswyn F, Li Y, Bailes E, Takehisa J, Santiago ML, et al. (Julio de 2006). "Reservorios de chimpancés de VIH-1 pandémico y no pandémico". Ciencia . 313 (5786): 523–26. Código Bib : 2006 Ciencia... 313.. 523K. doi : 10.1126/ciencia.1126531. PMC 2442710 . PMID 16728595.
- ^ Goodier JL, Kazazian HH (octubre de 2008). "Retrotransposones revisitados: la restricción y rehabilitación de parásitos". Cell . 135 (1): 23–35. doi : 10.1016/j.cell.2008.09.022 . PMID 18854152. S2CID 3093360.(se requiere suscripción)
- ^ Sharp PM, Bailes E, Chaudhuri RR, Rodenburg CM, Santiago MO, Hahn BH (junio de 2001). "Los orígenes de los virus del síndrome de inmunodeficiencia adquirida: ¿dónde y cuándo?". Philosophical Transactions of the Royal Society of London. Series B, Biological Sciences . 356 (1410): 867–76. doi :10.1098/rstb.2001.0863. PMC 1088480 . PMID 11405934.
- ^ Kalish ML, Wolfe ND, Ndongmo CB, McNicholl J, Robbins KE, Aidoo M, et al. (diciembre de 2005). "Cazadores centroafricanos expuestos al virus de inmunodeficiencia simia". Enfermedades infecciosas emergentes . 11 (12): 1928–30. doi :10.3201/eid1112.050394. PMC 3367631 . PMID 16485481.
- ^ ab Marx PA, Alcabes PG, Drucker E (junio de 2001). "Transmisión humana seriada del virus de inmunodeficiencia en simios mediante inyecciones no estériles y la aparición de una epidemia del virus de inmunodeficiencia humana en África". Philosophical Transactions of the Royal Society of London. Serie B, Ciencias Biológicas . 356 (1410): 911–20. doi :10.1098/rstb.2001.0867. PMC 1088484 . PMID 11405938.
- ^ Sharp PM, Hahn BH (septiembre de 2011). "Orígenes del VIH y la pandemia del SIDA". Cold Spring Harbor Perspectives in Medicine . 1 (1): a006841. doi :10.1101/cshperspect.a006841. ISSN 2157-1422. PMC 3234451 . PMID 22229120.
- ^ Worobey M, Gemmel M, Teuwen DE, Haselkorn T, Kunstman K, Bunce M, et al. (octubre de 2008). "Evidencia directa de una amplia diversidad del VIH-1 en Kinshasa en 1960". Nature . 455 (7213): 661–64. Bibcode :2008Natur.455..661W. doi :10.1038/nature07390. PMC 3682493 . PMID 18833279. (se requiere suscripción)
- ^ ab de Sousa JD, Müller V, Lemey P, Vandamme AM (abril de 2010). Martin DP (ed.). "La alta incidencia de GUD a principios del siglo XX creó una ventana temporal particularmente permisiva para el origen y la propagación inicial de cepas epidémicas de VIH". PLOS One . 5 (4): e9936. Bibcode :2010PLoSO...5.9936S. doi : 10.1371/journal.pone.0009936 . PMC 2848574 . PMID 20376191.
- ^ Chitnis A, Rawls D, Moore J (enero de 2000). "¿Origen del VIH tipo 1 en el África ecuatorial francesa colonial?". AIDS Research and Human Retroviruses . 16 (1): 5–8. doi :10.1089/088922200309548. PMID 10628811. S2CID 17783758.(se requiere suscripción)
- ^ McNeil DG Jr (16 de septiembre de 2010). "Precursor to HIV Was in Monkeys for Millennium" (Precursor del VIH estuvo en los monos durante milenios). The New York Times . Archivado desde el original el 11 de mayo de 2011. Consultado el 17 de septiembre de 2010.
El Dr. Marx cree que el evento crucial fue la introducción en África de millones de jeringas baratas y producidas en masa en la década de 1950. ... sospechan que el crecimiento de las ciudades coloniales es el culpable. Antes de 1910, ninguna ciudad centroafricana tenía más de 10.000 habitantes. Pero la migración urbana aumentó, lo que aumentó los contactos sexuales y dio lugar a distritos de luz roja.
- ^ Zhu T, Korber BT, Nahmias AJ, Hooper E, Sharp PM, Ho DD (febrero de 1998). "Una secuencia africana del VIH-1 de 1959 e implicaciones para el origen de la epidemia". Nature . 391 (6667): 594–97. Bibcode :1998Natur.391..594Z. doi : 10.1038/35400 . PMID 9468138. S2CID 4416837.
- ^ "Cuarenta años después de los primeros casos documentados de sida, los sobrevivientes se enfrentan a una 'dicotomía de sentimientos'". NBC News . 5 de junio de 2021. Archivado desde el original el 6 de junio de 2021 . Consultado el 6 de junio de 2021 .
- ^ Lederberg J, ed. (2000). Enciclopedia de microbiología (2.ª ed.). Burlington, MA: Elsevier. pág. 106. ISBN 978-0-08-054848-7Archivado desde el original el 10 de septiembre de 2017 . Consultado el 12 de diciembre de 2016 .
- ^ Jackson RO, ed. (2011). Geografías de la diáspora haitiana. Routledge. pág. 12. ISBN 978-0-415-88708-3Archivado desde el original el 9 de mayo de 2016 . Consultado el 13 de marzo de 2016 .
- ^ ab Pepin J (2011). El origen del sida. Prensa de la Universidad de Cambridge. pag. 188.ISBN 978-0-521-18637-7Archivado desde el original el 9 de mayo de 2016 . Consultado el 13 de marzo de 2016 .
- ^ Kolata G (28 de octubre de 1987). «La muerte de un niño en 1969 sugiere que el SIDA invadió Estados Unidos varias veces». The New York Times . Archivado desde el original el 11 de febrero de 2009. Consultado el 11 de febrero de 2009 .
- ^ "Ryan White, una víctima estadounidense del sida". Encyclopædia Britannica . 7 de noviembre de 2013. Archivado desde el original el 22 de julio de 2015 . Consultado el 16 de julio de 2015 .
- ^ Ogden J, Nyblade L (2005). "Common at its core: HIV-related stigma across contexts" (PDF) . Centro Internacional de Investigaciones sobre la Mujer . Archivado desde el original (PDF) el 17 de febrero de 2007 . Consultado el 15 de febrero de 2007 .
- ^ abc Herek GM, Capitanio JP (1999). "AIDS Stigma and sexual prejudice" (PDF) . American Behavioral Scientist . 42 (7): 1130–47. doi :10.1177/0002764299042007006. S2CID 143508360. Archivado desde el original (PDF) el 9 de abril de 2006 . Consultado el 27 de marzo de 2006 .
- ^ Snyder M, Omoto AM, Crain AL (1999). "Castigados por sus buenas acciones: estigmatización de los voluntarios de la lucha contra el SIDA". American Behavioral Scientist . 42 (7): 1175–92. doi :10.1177/0002764299042007009. S2CID 144929159.
- ^ Sharma A (2012). Población y sociedad. Nueva Delhi: Concept Pub. Co. p. 242. ISBN 978-81-8069-818-7Archivado desde el original el 24 de septiembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Herek GM, Capitanio JP, Widaman KF (marzo de 2002). "Estigma y conocimiento relacionados con el VIH en los Estados Unidos: prevalencia y tendencias, 1991-1999". American Journal of Public Health . 92 (3): 371–77. doi :10.2105/AJPH.92.3.371. PMC 1447082 . PMID 11867313.
- ^ De Cock KM, Jaffe HW, Curran JW (junio de 2012). "La epidemiología en evolución del VIH/SIDA". SIDA . 26 (10): 1205–13. doi : 10.1097/QAD.0b013e328354622a . PMID 22706007. S2CID 30648421.
- ↑ Spencer R (21 de agosto de 2003). «China relaja las leyes sobre el amor y el matrimonio». The Telegraph . Archivado desde el original el 8 de noviembre de 2013. Consultado el 24 de octubre de 2013 .
- ^ "Exposición: Sobrevivir y prosperar: programa de exposiciones de la NLM". Institutos Nacionales de Salud de EE. UU., Biblioteca Nacional de Medicina . Archivado desde el original el 1 de diciembre de 2017.
- ^ Geiling N (4 de diciembre de 2013). "La confusa y a veces contraproducente respuesta de los años 1980 a la epidemia del sida". Smithsonian.com . Archivado desde el original el 16 de marzo de 2018. Consultado el 16 de marzo de 2018 .
- ^ Dubov A, Galbo P, Altice F, Fraenkel L (agosto de 2018). "Experiencias de estigma y vergüenza de los HSH que toman PrEP para la prevención del VIH: un estudio cualitativo". American Journal of Men's Health . 12 (6): 1843–1854. doi :10.1177/1557988318797437. PMC 6199453 . PMID 30160195.
- ^ "La discriminación por prostitución en el caso de la PrEP sigue vigente y nos está perjudicando a todos". 3 de mayo de 2024. Consultado el 15 de mayo de 2024 .
- ^ Jin G, Shi H, Du J, Guo H, Yuan G, Yang H, et al. (diciembre de 2023). "Continuidad de atención de profilaxis previa a la exposición para poblaciones con riesgo de VIH: una revisión general de revisiones sistemáticas y metaanálisis". Atención al paciente con SIDA y ETS . 37 (12): 583–615. doi :10.1089/apc.2023.0158. PMID 38011347.
- ^ abc Mandell, Bennett y Dolan (2010). Capítulo 117.
- ^ Bell C, Devarajan S, Gersbach H (2003). Los costos económicos a largo plazo del SIDA: teoría y aplicación en Sudáfrica (informe). Documento de trabajo sobre investigación de políticas del Banco Mundial n.º 3152. Archivado desde el original (PDF) el 5 de junio de 2013. Consultado el 28 de abril de 2008 .
- ^ ab Greener R (2002). "AIDS and macroeconomic impact" (PDF) . En Forsyth S (ed.). State of The Art: AIDS and Economics (Estado del arte: sida y economía) . IAEN. pp. 49–55. Archivado (PDF) desde el original el 12 de octubre de 2012.
- ^ Robinson R, Okpo E, Mngoma N (mayo de 2015). "Intervenciones para mejorar los resultados laborales de los trabajadores con VIH". Base de datos Cochrane de revisiones sistemáticas . 2015 (5): CD010090. doi :10.1002/14651858.CD010090.pub2. hdl : 2164/6021 . PMC 10793712. PMID 26022149 .
- ^ Over M (1992). El impacto macroeconómico del SIDA en el África subsahariana, Departamento de Población y Recursos Humanos (PDF) (Informe). Banco Mundial. Archivado (PDF) desde el original el 27 de mayo de 2008. Consultado el 3 de mayo de 2008 .
- ^ "El estigma del SIDA". News-medical.net . 7 de diciembre de 2009. Archivado desde el original el 12 de noviembre de 2011 . Consultado el 1 de noviembre de 2011 .
- ^ ab "Treinta años después del descubrimiento del sida, crece el reconocimiento por el enfoque católico". Catholicnewsagency.com . 5 de junio de 2011. Archivado desde el original el 16 de octubre de 2011. Consultado el 1 de noviembre de 2011 .
- ^ ab "La oración de la Iglesia para curar el VIH causa tres muertes". BBC News . 18 de octubre de 2011. Archivado desde el original el 18 de octubre de 2011 . Consultado el 18 de octubre de 2011 .
- ^ Berger J (3 de octubre de 1985). «Rock Hudson, Screen Idol, muere a los 59 años». The New York Times . Archivado desde el original el 28 de julio de 2017. Consultado el 6 de noviembre de 2022 .
- ^ Coleman B (25 de junio de 2007). «Thatcher, el icono gay». New Statesman . Archivado desde el original el 14 de noviembre de 2011. Consultado el 1 de noviembre de 2011 .
- ^ «24 de noviembre de 1991: muere un gigante del rock». BBC On This Day . BBC News. 24 de noviembre de 1991. Archivado desde el original el 21 de octubre de 2011. Consultado el 1 de noviembre de 2011 .
- ^ Bliss D. "Frozen In Time: Arthur Ashe". iTENNISstore.com . Archivado desde el original el 30 de julio de 2013. Consultado el 25 de junio de 2012 .
- ^ "Tributos a Arthur Ashe". The Independent . Londres. 8 de febrero de 1993. Archivado desde el original el 11 de noviembre de 2012 . Consultado el 24 de julio de 2012 .
- ^ Cosgrove B. "Detrás de la imagen: la foto que cambió el rostro del sida". Revista LIFE . Archivado desde el original el 14 de agosto de 2012. Consultado el 16 de agosto de 2012 .
- ^ "La activista por los derechos de los homosexuales más famosa de Alemania: Rosa von Praunheim". Deutsche Welle . Archivado desde el original el 23 de julio de 2021 . Consultado el 14 de junio de 2018 .
- ^ "Leyes penales específicas para el VIH". Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC) . 30 de junio de 2014. Archivado desde el original el 31 de octubre de 2014. Consultado el 22 de noviembre de 2014 .
- ^ "Aziga declarado culpable de asesinato en primer grado". CTV.ca News. 4 de abril de 2009. Archivado desde el original el 29 de octubre de 2013. Consultado el 9 de abril de 2013 .
- ^ "Asesino de VIH declarado delincuente peligroso". CBC News. Archivado desde el original el 3 de septiembre de 2012. Consultado el 9 de abril de 2013 .
- ^ "Un estafador, no un asesino". National Post . 30 de marzo de 2010. Archivado desde el original el 15 de mayo de 2016. Consultado el 9 de abril de 2013 .
- ^ "'Cura virgen': Tres mujeres asesinadas para 'curar' el sida". International Herald Tribune . 28 de febrero de 2013. Archivado desde el original el 15 de octubre de 2013 . Consultado el 14 de septiembre de 2013 .
- ^ Jenny C (2010). Abuso y negligencia infantil: diagnóstico, tratamiento y evidencia – Expert Consult. Elsevier Health Sciences. pág. 187. ISBN 978-1-4377-3621-2Archivado desde el original el 27 de noviembre de 2015 . Consultado el 27 de junio de 2015 .
- ^ Klot, Jennifer, Monica Kathina Juma (2011). VIH/SIDA, género, seguridad humana y violencia en el sur de África. Pretoria: Instituto Africano de Sudáfrica. pág. 47. ISBN 978-0-7983-0253-1Archivado desde el original el 26 de abril de 2016 . Consultado el 27 de junio de 2015 .
- ^ Ukockis G (2016). Cuestiones de la mujer para una nueva generación: una perspectiva desde el trabajo social. Oxford University Press. pág. 407. ISBN 978-0190239404Archivado del original el 21 de diciembre de 2023 . Consultado el 10 de diciembre de 2021 .
- ^ Glazzard J, Stones S (2020). Relaciones y educación sexual para escuelas secundarias (2020): un conjunto de herramientas prácticas para docentes. Critical Publishing. pág. 87. ISBN 978-1913063689Archivado del original el 21 de diciembre de 2023 . Consultado el 10 de diciembre de 2021 .
- ^ "Conocimientos y actitudes del público en relación con el VIH 2014" (PDF) . National AIDS Trust . Noviembre de 2014. pág. 9. Archivado desde el original (PDF) el 12 de febrero de 2015 . Consultado el 12 de febrero de 2015 .
- ^ Blechner MJ (1997). Esperanza y mortalidad: enfoques psicodinámicos del SIDA y el VIH . Hillsdale, NJ: Analytic Press. ISBN 978-0-88163-223-1.
- ^ Kirby DB, Laris BA, Rolleri LA (marzo de 2007). "Programas de educación sexual y sobre el VIH: su impacto en las conductas sexuales de los jóvenes en todo el mundo". The Journal of Adolescent Health . 40 (3): 206–17. doi : 10.1016/j.jadohealth.2006.11.143 . PMID 17321420.
- ^ Duesberg P (julio de 1988). "El VIH no es la causa del SIDA". Science . 241 (4865): 514, 517. Bibcode :1988Sci...241..514D. doi :10.1126/science.3399880. PMID 3399880.Cohen J (diciembre de 1994). "El fenómeno de Duesberg" (PDF) . Science . 266 (5191): 1642–44. Bibcode :1994Sci...266.1642C. doi :10.1126/science.7992043. PMID 7992043. Archivado desde el original (PDF) el 1 de enero de 2007.
- ^ Kalichman S (2009). Negando el SIDA: teorías conspirativas, pseudociencia y tragedia humana . Nueva York: Copernicus Books ( Springer Science+Business Media ). ISBN 978-0-387-79475-4.
- ^ Smith TC, Novella SP (agosto de 2007). "Negación del VIH en la era de Internet". PLOS Medicine . 4 (8): e256. doi : 10.1371/journal.pmed.0040256 . PMC 1949841 . PMID 17713982.
- ^ Varios (14 de enero de 2010). «Recursos y enlaces, conexión VIH-SIDA». Instituto Nacional de Alergias y Enfermedades Infecciosas . Archivado desde el original el 7 de abril de 2010. Consultado el 22 de febrero de 2009 .
- ^ Watson J (enero de 2006). "Científicos y activistas demandan a los 'negacionistas' del SIDA de Sudáfrica". Nature Medicine . 12 (1): 6. doi : 10.1038/nm0106-6a . PMID 16397537. S2CID 3502309.
- ^ Baleta A (marzo de 2003). "Los activistas sudafricanos contra el sida acusan al gobierno de asesinato". The Lancet . 361 (9363): 1105. doi :10.1016/S0140-6736(03)12909-1. PMID 12672319. S2CID 43699468.
- ^ Cohen J (junio de 2000). "El nuevo enemigo de Sudáfrica". Science . 288 (5474): 2168–70. doi :10.1126/science.288.5474.2168. PMID 10896606. S2CID 2844528.
- ^ Boghardt T (2009). "Operación INFEKTION. Inteligencia del bloque soviético y su campaña de desinformación sobre el SIDA". Agencia Central de Inteligencia. Archivado desde el original el 14 de mayo de 2011.
- ^ «Indicadores – Evaluación de programas – CDC». Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . Archivado desde el original el 23 de agosto de 2018. Consultado el 24 de agosto de 2018 .
- ^ "Indicadores comunitarios para programas de VIH – Evaluación MEASURE". measureevaluation.org . Archivado desde el original el 25 de agosto de 2018 . Consultado el 24 de agosto de 2018 .
- ^ «Datos y estadísticas». Organización Mundial de la Salud . Archivado desde el original el 2 de septiembre de 2018. Consultado el 24 de agosto de 2018 .
Notas
- Mandell GL, Bennett JE, Dolin R, eds. (2010). Principios y práctica de enfermedades infecciosas de Mandell, Douglas y Bennett (PDF) (7.ª ed.). Filadelfia, PA: Churchill Livingstone/Elsevier. ISBN 978-0-443-06839-3.
- Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA (ONUSIDA) (2011). Respuesta mundial al VIH/SIDA, actualización sobre la epidemia y progreso del sector de la salud hacia el acceso universal (PDF) . Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA.
Enlaces externos
- ONUSIDA – Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA
- HIVinfo – Información sobre el tratamiento, la prevención y la investigación del VIH/SIDA, Departamento de Salud y Servicios Humanos de los EE. UU.
- Recomendaciones de la Sociedad Internacional de Antivirales para 2018







