Estado epiléptico
| Estado epiléptico | |
|---|---|
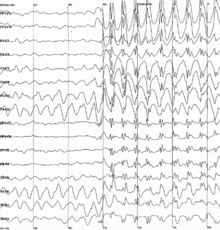 | |
| Descargas generalizadas de picos y ondas de 3 Hz en un electroencefalograma | |
| Especialidad | Medicina de urgencias , neurología |
| Síntomas | Patrón regular de contracción y extensión de brazos y piernas, movimiento de una parte del cuerpo, sin respuesta [1] |
| Duración | >5 minutos [1] |
| Factores de riesgo | Epilepsia , un problema subyacente en el cerebro [2] |
| Método de diagnóstico | Niveles de azúcar en sangre , imágenes de la cabeza, análisis de sangre, electroencefalograma [1] |
| Diagnóstico diferencial | Convulsiones psicógenas no epilépticas , trastornos del movimiento, meningitis , delirio [1] |
| Tratamiento | Benzodiazepinas , fosfenitoína , fenitoína , [1] paraldehído (raramente utilizado) |
| Pronóstico | ~20% de riesgo de muerte en treinta días [1] |
| Frecuencia | 40 por cada 100.000 personas por año [2] |
El estado epiléptico ( EE ), o estado epiléptico , es una afección médica que consiste en una única convulsión que dura más de 5 minutos, o 2 o más convulsiones en un período de 5 minutos sin que la persona vuelva a la normalidad entre ellas. [3] [1] Las definiciones anteriores utilizaban un límite de tiempo de 30 minutos. [2] Las convulsiones pueden ser de tipo tónico-clónico , con un patrón regular de contracción y extensión de los brazos y las piernas, o de tipos que no implican contracciones, como las convulsiones de ausencia o las convulsiones parciales complejas . [1] El estado epiléptico es una emergencia médica potencialmente mortal, en particular si el tratamiento se retrasa. [1]
El estado epiléptico puede ocurrir en aquellos con antecedentes de epilepsia , así como en aquellos con un problema subyacente del cerebro . [2] Estos problemas cerebrales subyacentes pueden incluir traumatismos, infecciones o accidentes cerebrovasculares , entre otros. [2] [4] El diagnóstico a menudo implica controlar el azúcar en sangre , obtener imágenes de la cabeza, una serie de análisis de sangre y un electroencefalograma . [1] Las convulsiones psicógenas no epilépticas pueden presentarse de manera similar al estado epiléptico. [1] Otras afecciones que también pueden parecer estado epiléptico incluyen niveles bajos de azúcar en sangre , trastornos del movimiento, meningitis y delirio , entre otros. [1] El estado epiléptico también puede aparecer cuando la meningitis tuberculosa se vuelve muy grave.
Las benzodiazepinas son el tratamiento inicial preferido, después del cual generalmente se administra fenitoína . [1] Las posibles benzodiazepinas incluyen lorazepam intravenoso , así como inyecciones intramusculares de midazolam . [5] Se pueden utilizar otros medicamentos si estos no son efectivos, como fenobarbital , propofol o ketamina . [1] Después del tratamiento inicial con benzodiazepinas, se deben administrar medicamentos anticonvulsivos típicos, incluido ácido valproico (valproato), fosfenitoína , levetiracetam o una o más sustancias similares. [6] Si bien existen tratamientos con base empírica, existen pocos ensayos clínicos cara a cara, por lo que el mejor enfoque sigue sin determinarse. [6] Dicho esto, las mejores prácticas "basadas en el consenso" las ofrece la Neurocritical Care Society. [6] Puede ser necesaria la intubación para ayudar a mantener la vía aérea de la persona . [1] Entre el 10% y el 30% de las personas que padecen estado epiléptico mueren en un plazo de 30 días. [1] La causa subyacente, la edad de la persona y la duración de la convulsión son factores importantes en el resultado. [2] El estado epiléptico se presenta en hasta 40 de cada 100.000 personas por año. [2] Aquellos con estado epiléptico representan aproximadamente el 1% de las personas que visitan el departamento de emergencias. [1]
Signos y síntomas
El estado epiléptico se puede dividir en dos categorías: convulsivo y no convulsivo (NCSE). [1]
Convulsivo
El estado epiléptico convulsivo presenta una afección neurológica urgente , que se caracteriza por un inicio prolongado e incontrolable de convulsiones en el que se observará un patrón regular de contracción y extensión de los brazos y las piernas del paciente. [1] [7] Los síntomas se pueden controlar introduciendo inicialmente un medicamento supresor de convulsiones como la primera etapa del tratamiento, que funciona óptimamente solo para esa etapa porque cualquier retraso reducirá la eficacia de esos medicamentos. El estado epiléptico convulsivo afecta comúnmente a los ancianos y a los niños pequeños, con una tasa de mortalidad de hasta el 20-30% de los pacientes ancianos y del 0-3% de los niños pequeños. Los pacientes que sobreviven al inicio inicial a menudo quedan con defectos cognitivos y neurológicos. [7]
La epilepsia parcial continua es una variante que implica sacudidas que duran una hora, un día o incluso una semana. Es consecuencia de una enfermedad vascular , tumores o encefalitis y es resistente a los fármacos. [ cita requerida ]
El mioclono generalizado se observa comúnmente en personas en coma después de la reanimación cardiopulmonar (RCP) y algunos lo consideran una indicación de daño catastrófico al neocórtex ; el estado de mioclono en esta situación generalmente (pero no siempre) puede considerarse un fenómeno agónico. [8]
El estado epiléptico refractario se define como un estado epiléptico que continúa a pesar del tratamiento con benzodiazepinas y un fármaco antiepiléptico . [9]
El estado epiléptico superrefractario se define como un estado epiléptico que continúa o recurre 24 horas o más después del inicio de la terapia anestésica, incluidos aquellos casos en los que el estado epiléptico recurre con la reducción o la retirada de la anestesia. [10]
No convulsivo
El estado epiléptico no convulsivo es un cambio de duración relativamente larga en el nivel de conciencia de una persona sin flexión y extensión a gran escala de las extremidades debido a la actividad convulsiva. [11] Es de dos tipos principales: convulsiones parciales complejas prolongadas o convulsiones de ausencia . [11] Hasta una cuarta parte de los casos de EE son no convulsivos. [11]
En el caso del estado epiléptico parcial complejo , la convulsión se limita a una pequeña zona del cerebro, normalmente el lóbulo temporal . El estado epiléptico de ausencia se caracteriza por una convulsión generalizada que afecta a todo el cerebro. Se necesita un electroencefalograma (EEG) para diferenciar entre ambas afecciones.
Los casos de estado epiléptico no convulsivo se caracterizan por un estupor prolongado , mirada fija y falta de respuesta. Estudios recientes indican que el 50% de los casos involucran pacientes que están semiconscientes de manera tal que pueden responder pero están confundidos espontáneamente. Solo el 6% ha mostrado un proceso de pensamiento desacelerado. Alrededor del 44% de los casos de estado epiléptico no convulsivo se caracterizan por un coma prolongado o fragmentario . [12]
Causas
Esta sección necesita citas adicionales para su verificación . ( Abril de 2020 ) |
Sólo el 25% de las personas que sufren convulsiones o estado epiléptico tienen epilepsia. [13] La siguiente es una lista de posibles causas:
- Accidente cerebrovascular [13]
- Hemorragia [13]
- Intoxicantes [13] o reacciones adversas a medicamentos
- Dosis insuficiente o retirada repentina de un medicamento (especialmente anticonvulsivos )
- Dosis insuficiente o retirada repentina de medicamentos benzodiazepínicos (similar a la abstinencia de alcohol); en sí mismo una clase de medicamentos anticonvulsivos/anticonvulsivos
- Consumo de bebidas alcohólicas mientras se toma un anticonvulsivo o abstinencia de alcohol.
- Hacer dieta o ayunar mientras se toma un anticonvulsivo
- Comenzar a tomar un nuevo medicamento que reduce la eficacia del anticonvulsivo o cambia el metabolismo del fármaco, disminuyendo su vida media y dando lugar a una disminución de las concentraciones sanguíneas.
- Desarrollo de una resistencia a un anticonvulsivo que ya se utiliza
- Gastroenteritis mientras se toma un anticonvulsivo, donde pueden existir niveles más bajos de anticonvulsivo en el torrente sanguíneo debido al vómito del contenido gástrico o una absorción reducida debido al edema de la mucosa.
- Desarrollar una nueva enfermedad no relacionada en la que las convulsiones coincidentemente también son un síntoma, pero no se controlan con un anticonvulsivo ya utilizado
- Trastornos metabólicos , como afectación renal y hepática [13]
- La falta de sueño de más de una duración corta es a menudo la causa de una pérdida (generalmente, pero no siempre, temporal) del control de las convulsiones.
- Deshidratación : moderada a grave, especialmente cuando se combina con cualquiera de los factores anteriores
Diagnóstico
Los criterios de diagnóstico varían, aunque la mayoría de los médicos diagnostican como estado epiléptico: una convulsión continua e incesante que dura más de cinco minutos, [14] o convulsiones recurrentes sin recuperación de la conciencia entre convulsiones durante más de cinco minutos. [1] Las definiciones anteriores utilizaban un límite de tiempo de 30 minutos. [2]
Se cree que el estado epiléptico no convulsivo está infradiagnosticado. [15]
El estado epiléptico refractario de nueva aparición (NORSE) se define como un estado epiléptico que no responde a un anticonvulsivo y carece de una causa obvia después de dos días de investigación. [16] [17]
Tratos

Las benzodiazepinas son el tratamiento inicial preferido, después de lo cual se administra típicamente fenitoína o fosfenitoína . [1] [6] Las pautas de primeros auxilios para las convulsiones establecen que, como regla, se debe llamar a una ambulancia en caso de convulsiones que duren más de cinco minutos (o antes si se trata del primer episodio de convulsión de la persona y no se conocen factores desencadenantes, o si dicho episodio le sucede a una persona con epilepsia cuyas convulsiones estaban previamente ausentes o bien controladas durante un tiempo considerable). [18]
Benzodiazepinas
Cuando se administra por vía intravenosa, el lorazepam parece ser superior al diazepam para detener la actividad convulsiva. [5] [19] El midazolam intramuscular parece ser una alternativa razonable, especialmente en aquellos que no están hospitalizados. [5]
La benzodiazepina de elección en Norteamérica para el tratamiento inicial es el lorazepam, debido a su duración de acción relativamente larga (2-8 horas) cuando se inyecta, y particularmente debido a su rápido inicio de acción, que se cree que se debe a su alta afinidad por los receptores GABA y baja solubilidad en lípidos . Esto hace que el fármaco permanezca en el compartimento vascular . Si no se dispone de lorazepam, o no es posible el acceso intravenoso, se debe administrar diazepam. [20] Alternativamente, se debe administrar medicación, como el glucagón , a través del hueso (por vía intraósea). [6]
En varios países fuera de América del Norte, como los Países Bajos , [21] el clonazepam intravenoso se considera el fármaco de primera elección. [21] Las ventajas citadas del clonazepam incluyen una mayor duración de acción que el diazepam y una menor propensión al desarrollo de tolerancia aguda que el lorazepam. [22] El uso de clonazepam para esta indicación no está reconocido en América del Norte, tal vez porque no está disponible como formulación intravenosa allí. [22]
Particularmente en niños, otra opción de tratamiento popular es el midazolam, administrado en el costado de la boca o la nariz . [23] A veces, la falla del lorazepam por sí sola se considera suficiente para clasificar un caso de EE como refractario, es decir, resistente al tratamiento.
Fenitoína y fosfenitoína
La fenitoína fue otro tratamiento de primera línea, [24] aunque el profármaco fosfenitoína puede administrarse tres veces más rápido y con muchas menos reacciones en el lugar de la inyección. Si se utilizan estos o cualquier otro derivado de la hidantoína , entonces es necesario un control cardíaco si se administran por vía intravenosa. Debido a que las hidantoínas tardan entre 15 y 30 minutos en hacer efecto, a menudo se administran simultáneamente una benzodiazepina o un barbitúrico. Debido a la corta duración de acción del diazepam, a menudo se administraban juntos de todos modos. [25] En la actualidad, estos siguen siendo tratamientos de seguimiento de segunda línea recomendados en el entorno agudo según las pautas de grupos como la Neurocritical Care Society (Estados Unidos). [6]
Barbitúricos
Antes de que se inventaran las benzodiazepinas, los barbitúricos se utilizaban con fines similares a los de las benzodiazepinas en general. Algunos todavía se utilizan hoy en día en SE [ aclaración necesaria ] , por ejemplo, si las benzodiazepinas o las hidantoínas no son una opción. Se utilizan para inducir un coma barbitúrico . El barbitúrico más comúnmente utilizado para esto es el fenobarbital . El tiopental o el pentobarbital también se pueden utilizar para ese propósito si las convulsiones deben detenerse inmediatamente o si la persona ya se ha visto comprometida por la enfermedad subyacente o convulsiones inducidas por tóxicos/metabólicos; [6] sin embargo, en esas situaciones, el tiopental es el agente de elección. [26] Dicho esto, incluso cuando las benzodiazepinas están disponibles, ciertos algoritmos, incluso en los Estados Unidos, indican el uso de fenobarbital como un tratamiento de segunda o tercera línea en SE. Tal uso es complementario . Al menos un estudio realizado en EE. UU. demostró que el fenobarbital, cuando se usa solo, controla alrededor del 60 % de las convulsiones, de ahí su preferencia como terapia complementaria. [6]
Carbamazepina y valproato
El valproato está disponible para su administración por vía intravenosa y puede utilizarse para el estado epiléptico. La carbamazepina no está disponible en una formulación intravenosa y no desempeña ningún papel en el estado epiléptico. [24] Se ha descubierto que el valproato, el fenobarbital, la fosfenitoína (fenitoína), el midazolam o el levetiracetam se consideran fármacos de segunda línea después de que la benzodiazepina se utilice como tratamiento de primera línea. Se ha descubierto que, en particular, el valproato, en contraste con los fármacos antiepilépticos, es más eficaz para el tratamiento del estado epiléptico no convulsivo y se utiliza con más frecuencia para ello. [27]
Otros
Si esto resulta ineficaz o si no se pueden utilizar barbitúricos por alguna razón, se puede intentar un anestésico general como el propofol [28] ; a veces se utiliza en segundo lugar después del fracaso del lorazepam. [29] Esto implicaría poner a la persona bajo ventilación artificial . Se ha demostrado que el propofol es eficaz para suprimir las sacudidas que se observan en el estado epiléptico mioclónico . [30]
La ketamina , un fármaco antagonista de NMDA , se puede utilizar como último recurso para el estado epiléptico resistente a los fármacos. [31]
La lidocaína se ha utilizado en casos que no mejoran con otros medicamentos más habituales. [32] Una preocupación es que las convulsiones suelen volver a comenzar 30 minutos después de suspenderla. [32] Además, no se recomienda en personas con problemas cardíacos o hepáticos. [32]
Pronóstico
Aunque las fuentes varían, entre el 16 y el 20% de los pacientes que sufren una primera crisis epiléptica mueren [6] ; otras fuentes indican que entre el 10 y el 30% de estos pacientes mueren en un plazo de 30 días [1] . Además, entre el 10 y el 50% de los pacientes que sufren una primera crisis epiléptica sufren discapacidades de por vida [6] . En la cifra de mortalidad del 30%, la gran mayoría de estas personas tienen una afección cerebral subyacente que causa su estado epiléptico, como un tumor cerebral , una infección cerebral, un traumatismo cerebral o un accidente cerebrovascular . Las personas con epilepsia diagnosticada que sufren una crisis epiléptica también tienen un mayor riesgo de muerte si su afección no se estabiliza rápidamente, no se adapta y se respeta su régimen de medicación y sueño, y no se controlan los niveles de estrés y otros estimulantes (desencadenantes de las crisis). Sin embargo, con una atención neurológica óptima, la adherencia al régimen de medicación y un buen pronóstico (ninguna otra enfermedad cerebral subyacente no controlada u otra enfermedad orgánica), la persona (incluso las personas a las que se les ha diagnosticado epilepsia) con buena salud puede sobrevivir con un daño cerebral mínimo o nulo, y puede disminuir el riesgo de muerte e incluso evitar futuras crisis. [13]
Pronóstico del estado epiléptico refractario
Se desarrolló un método de pronóstico diferente para el estado epiléptico refractario (ERS). Los estudios de pronóstico han demostrado que no hay una estructura clara de los síntomas; ya que van desde síntomas gastrointestinales hasta síntomas similares a la gripe, que se consideran leves y solo representan el 10%, mientras que la mayoría restante del 90% de los casos clínicos eran desconocidos. [ aclaración necesaria ] Se encontró que toma un período de 1 a 14 días para que el paciente alcance la etapa prodrómica en la que el episodio aún no se presenta por primera vez. Se encontró que la frecuencia de esas convulsiones iniciales comienza con convulsiones cortas e inconsistentes que duran unas pocas horas y pueden extenderse a unos pocos días. Simplemente puede atacar a cientos de convulsiones por día, que es la etapa que necesita una intervención médica urgente en la que el paciente espera estar en la unidad de cuidados intensivos (UCI) lo antes posible. Típicamente, las convulsiones focales son las más comunes entre esos casos. [33]
Epidemiología
En los Estados Unidos , se producen anualmente alrededor de 40 casos de SE por cada 100.000 personas. [2] Esto incluye alrededor del 10 al 20 % de todas las primeras convulsiones. [34]
Predominio
Se ha descubierto que el estado epiléptico es tres veces más frecuente entre los afroamericanos que entre los caucásicos en el norte de Londres, y que los niños asiáticos han registrado una susceptibilidad relativamente mayor a desarrollar la forma más grave de convulsiones febriles . Estas tasas de distribución étnica indican la contribución genética a la susceptibilidad del estado epiléptico. Además, los estudios han demostrado que el estado epiléptico es más común en los varones. [34]
Etiología
Muchos estudios han encontrado que la edad es el factor más relacionado con la etiología del estado epiléptico, ya que el 52% de las convulsiones febriles se encontraron en niños, mientras que en los adultos fueron más comunes los casos cerebrovasculares agudos , junto con la hipoxia y otras causas metabólicas. [34]
Investigación
Se estaba estudiando la alopregnanolona como tratamiento para el estado epiléptico superresistente, [35] pero se encontró que no tenía ningún beneficio sobre el placebo. [36] [37]
Véase también
Referencias
- ^ abcdefghijklmnopqrstu v Al-Mufti, F; Claassen, J (octubre de 2014). "Atención neurocrítica: revisión del estado epiléptico". Clínicas de cuidados críticos . 30 (4): 751–764. doi :10.1016/j.ccc.2014.06.006. PMID 25257739.
- ^ abcdefghi Trinka, E; Höfler, J; Zerbs, A (septiembre de 2012). "Causas del estado epiléptico". Epilepsia . 53 (Supl 4): 127–38. doi :10.1111/j.1528-1167.2012.03622.x. PMID 22946730. S2CID 5294771.
- ^ Drislane, Frank (19 de marzo de 2020). Garcia, Paul; Edlow, Jonathan (eds.). "Estado epiléptico convulsivo en adultos: clasificación, características clínicas y diagnóstico". UpToDate . 34.2217. Wolters Kluwer.
- ^ Trinka, E., Cock, H., Hesdorffer, D., Rossetti, AO, Scheffer, IE, Shinnar, S., Shorvon, S. y Lowenstein, DH (2015). Definición y clasificación del estado epiléptico: Informe del grupo de trabajo de la ILAE sobre la clasificación del estado epiléptico. Epilepsia, 56(10), 1515–1523. doi :10.1111/epi.13121
- ^ abc Prasad, M; Krishnan, PR; Sequeira, R; Al-Roomi, K (10 de septiembre de 2014). "Terapia anticonvulsiva para el estado epiléptico". Base de Datos Cochrane de Revisiones Sistemáticas . 2014 (9): CD003723. doi :10.1002/14651858.CD003723.pub3. PMC 7154380. PMID 25207925 .
- ^ abcdefghij Drislane, Frank (15 de junio de 2021). Garcia, Paul; Edlow, Jonathan (eds.). "Estado epiléptico convulsivo en adultos: tratamiento y pronóstico: tratamiento inicial". UpToDate . 52.96933. Wolters Kluwer.
- ^ ab Sánchez Fernández, I., Goodkin, HP, & Scott, RC (2019). Fisiopatología del estado epiléptico convulsivo. Seizure, 68, 16–21. doi :10.1016/j.seizure.2018.08.002
- ^ Wijdicks, Eelco FM; Parisi, JE; Sharbrough, FW (febrero de 1994). "Valor pronóstico del estado de mioclono en supervivientes comatosos de un paro cardíaco". Anales de neurología . 35 (2): 239–43. doi :10.1002/ana.410350219. PMID 8109907. S2CID 42680232.
- ^ Rossetti, AO; Lowenstein, DH (octubre de 2011). "Manejo del estado epiléptico refractario en adultos: aún hay más preguntas que respuestas". The Lancet. Neurología . 10 (10): 922–30. doi :10.1016/s1474-4422(11)70187-9. PMC 3202016 . PMID 21939901.
- ^ Shorvon Simon, Ferlisi Monica (2011). "Una revisión crítica de las terapias disponibles y un protocolo de tratamiento clínico". Brain . 134 (10): 2802–2818. doi : 10.1093/brain/awr215 . PMID 21914716.
- ^ abc Chang, AK; Shinnar, S (febrero de 2011). "Estado epiléptico no convulsivo". Emergency Medicine Clinics of North America . 29 (1): 65–72. doi :10.1016/j.emc.2010.08.006. PMID 21109103.
- ^ (Woodford, HJ, George, J. y Jackson, M. (2015). Estado epiléptico no convulsivo: un enfoque práctico para el diagnóstico en personas mayores confusas. Revista médica de posgrado, 91(1081), 655–661. doi :10.1136/postgradmedj-2015-133537
- ^ abcdef Stasiukyniene, V.; Pilvinis, V.; Reingardiene, D.; Janauskaite, L. (2009). "[Convulsiones epilépticas en pacientes críticos]". Medicina . 45 (6): 501–7. doi : 10.3390/medicina45060066 . PMID 19605972.
- ^ Nair, PP; Kalita, J.; Misra, Reino Unido (julio-septiembre de 2011). "Estado epiléptico: por qué, qué y cómo". Revista de Medicina de Postgrado . 57 (3): 242–52. doi : 10.4103/0022-3859.81807 . PMID 21941070.
- ^ Rubin, Diana; Stephan, Ruegg; Stephan, Marsch; Christian, Schindler; Leticia, Grize; Raoul, Sutter (24 de agosto de 2011). "Alta prevalencia de estado epiléptico no convulsivo y sutil en una UCI de un centro de atención terciaria: un estudio de cohorte observacional de tres años". Investigación sobre la epilepsia . 96 (1): 140–150. doi :10.1016/j.eplepsyres.2011.05.018. PMID 21676592. S2CID 25684463.
- ^ "NORSE (estado epiléptico refractario de nueva aparición) y FIRES (síndrome de epilepsia relacionada con infecciones febriles)". Organización Nacional de Enfermedades Raras . Consultado el 7 de diciembre de 2021 .
- ^ "Estado epiléptico refractario de nueva aparición (NORSE)". Fundación para la Epilepsia . Consultado el 7 de diciembre de 2021 .
- ^ Migdady, I., Rosenthal, ES y Cock, HR (2022). Manejo del estado epiléptico: una revisión narrativa. Anaesthesia, 77 Suppl 1, 78–91. https://www.researchgate.net/publication/357706108_Management_of_status_epilepticus_a_narrative_review
- ^ Zhao, ZY; Wang, HY; Wen, B; Yang, ZB; Feng, K; Fan, JC (28 de marzo de 2016). "Una comparación de midazolam, lorazepam y diazepam para el tratamiento del estado epiléptico en niños: un metaanálisis en red". Revista de neurología infantil . 31 (9): 1093–107. doi :10.1177/0883073816638757. PMID 27021145. S2CID 7677504.
- ^ Pang, Trudy; Lawrence J. Hirsch (julio de 2005). "Tratamiento del estado epiléptico convulsivo y no convulsivo". Opciones actuales de tratamiento en neurología . 7 (4): 247–259. doi :10.1007/s11940-005-0035-x. PMID 15967088. S2CID 31286223.
- ^ ab "22.8 Estado epiléptico convulsivo" (PDF) . Acute Boekje (en holandés) (4ª ed.). Comunicaciones Van Zuiden BV 2009. p. 276.ISBN 978-90-8523-197-4.[ enlace muerto permanente ]
- ^ ab Lawn, Nicholas D; Wijdicks, Eelco FM (2002). "Estado epiléptico: una revisión crítica de las opciones de tratamiento". Neurol J Southeast Asia . 7 : 47–59.
- ^ Walker, DM; Teach, SJ (junio de 2006). "Actualización sobre el tratamiento agudo del estado epiléptico en niños". Curr Opin Pediatr . 18 (3): 239–44. doi :10.1097/01.mop.0000193306.55635.24. PMID 16721142. S2CID 42391321.
- ^ ab Beran, RG. (abril de 2008). "Una perspectiva alternativa sobre el tratamiento del estado epiléptico". Epilepsy Behav . 12 (3): 349–53. doi :10.1016/j.yebeh.2007.12.013. hdl : 10072/22410 . PMID: 18262847. S2CID : 42219786.
- ^ Crawshaw, AA y Cock, HR (2020). Tratamiento médico del estado epiléptico: desde la sala de urgencias hasta la unidad de cuidados intensivos. Seizure, 75, 145–152. doi :10.1016/j.seizure.2019.10.006
- ^ Lee SK (2020). Diagnóstico y tratamiento del estado epiléptico. Revista de investigación sobre la epilepsia, 10(2), 45–54. doi :10.14581/jer.20008
- ^ Lee SK (2020). Diagnóstico y tratamiento del estado epiléptico. Revista de investigación sobre la epilepsia, 10(2), 45–54. doi :10.14581/jer.20008
- ^ Pourrat, X; J.M. Serekian, D. Antier, J. Grassin (9 de junio de 2001). "Estado epiléptico tónico-clónico generalizado: estrategia terapéutica". Presse Médicale . 30 (20): 1031–6. PMID 11433696.
{{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace )(Francés). - ^ Marik, Paul E.; Joseph Varon (2004). "El tratamiento del estado epiléptico". Chest . 126 (2): 582–91. doi :10.1378/chest.126.2.582. PMID 15302747. S2CID 29378123.
- ^ Wijdicks, Eelco FM (julio de 2002). "Propofol en el estado epiléptico mioclónico en pacientes comatosos después de la reanimación cardíaca". Revista de neurología, neurocirugía y psiquiatría . 73 (1): 94–5. doi :10.1136/jnnp.73.1.94. PMC 1757284 . PMID 12082068.
- ^ Gómez, D; Pimentel, J; Bentés, C; Aguiar de Sousa, D; Antunes, AP; Álvarez, A; Silva, ZC (31 de octubre de 2018). "Protocolo de consenso para el tratamiento del estado epiléptico superrefractario". Acta Médica Portuguesa . 31 (10): 598–605. doi : 10.20344/amp.9679 . PMID 30387431.
- ^ abc Schmutzhard, E; Pfausler, B (octubre de 2011). "Complicaciones del tratamiento del estado epiléptico en la unidad de cuidados intensivos". Epilepsia . 52 (Supl. 8): 39–41. doi : 10.1111/j.1528-1167.2011.03233.x . PMID 21967359. S2CID 205692349.
- ^ Sculier, C. y Gaspard, N. (2019). Estado epiléptico refractario de nueva aparición (NORSE). Seizure, 68, 72–78. doi :10.1016/j.seizure.2018.09.018
- ^ abc Shorvon, S., & Sen, A. (2020). ¿Qué es el estado epiléptico y qué sabemos sobre su epidemiología?. Seizure, 75, 131–136. doi :10.1016/j.seizure.2019.10.003
- ^ "Un estudio con SAGE-547 para el estado epiléptico superresistente". Mayo Clinic . Archivado desde el original el 8 de marzo de 2017. Consultado el 7 de marzo de 2017 .
- ^ "Sage Therapeutics informa de los resultados principales del ensayo de fase 3 STATUS sobre brexanolona en el estado epiléptico superrefractario". Sage Therapeutics, Inc. 12 de septiembre de 2017. Consultado el 16 de septiembre de 2024 .
- ^ "Brexanolona - Sage Therapeutics". AdisInsight.
Enlaces externos
- Guía basada en evidencia: Tratamiento del estado epiléptico convulsivo en niños y adultos: Informe del Comité de Guías de la Sociedad Estadounidense de Epilepsia
- Thomas, SanjeevV; Cherian, Ajith (2009). "Estado epiléptico". Anales de la Academia India de Neurología . 12 (3): 140–53. doi : 10.4103/0972-2327.56312 . PMC 2824929 . PMID 20174493.
