Demencia frontotemporal
| Demencia frontotemporal | |
|---|---|
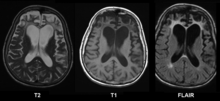 | |
| Resonancia magnética cerebral de una mujer de 65 años con demencia frontotemporal. La atrofia cortical y de la sustancia blanca de los lóbulos frontales es evidente en todas las imágenes. | |
| Especialidad | Psiquiatría , neurología |
| Causas | degeneración lobar frontotemporal |
La demencia frontotemporal ( FTD ), también llamada enfermedad de degeneración frontotemporal [1] o trastorno neurocognitivo frontotemporal, [2] abarca varios tipos de demencia que implican la degeneración progresiva de los lóbulos frontal y temporal del cerebro . [3] Los hombres y las mujeres parecen verse igualmente afectados. [1] La FTD generalmente se presenta como un trastorno del comportamiento o del lenguaje con inicio gradual. [4] Los signos y síntomas tienden a aparecer en la edad adulta tardía, típicamente entre las edades de 45 y 65, aunque puede afectar a personas más jóvenes o mayores que esto. [1] Actualmente, no existe cura o tratamiento sintomático aprobado para la FTD, aunque se prescriben algunos medicamentos fuera de etiqueta y métodos conductuales. [1]
Las características de la DFT fueron descritas por primera vez por Arnold Pick entre 1892 y 1906. [5] El nombre de enfermedad de Pick fue acuñado en 1922. [6] Este término ahora está reservado solo para la variante conductual de la DFT, en la que están presentes los cuerpos y células de Pick característicos. [7] [8] Estos fueron descritos por primera vez por Alois Alzheimer en 1911. [6] Los signos y síntomas comunes incluyen cambios significativos en el comportamiento social y personal, desinhibición , apatía, embotamiento y desregulación de las emociones y déficits tanto en el lenguaje expresivo como en el receptivo . [9]
Cada subtipo de DFT es relativamente raro. [10] Las DFT son en su mayoría síndromes de aparición temprana vinculados a la degeneración lobar frontotemporal (DLFT), [11] que se caracteriza por una pérdida neuronal progresiva que afecta predominantemente a los lóbulos frontales o temporales, y una pérdida típica de más del 70% de las neuronas del huso , mientras que otros tipos de neuronas permanecen intactos. [12] Los tres subtipos principales o síndromes variantes son una variante conductual (dftvb) anteriormente conocida como enfermedad de Pick , y dos variantes de afasia progresiva primaria (APP): semántica (APPvs) y no fluida (APPvnf). Dos subtipos raros distintos de DFT son la enfermedad de inclusión de filamentos intermedios neuronales (NIFID) y la enfermedad de cuerpos de inclusión basófilos (BIBD). Otros trastornos relacionados incluyen el síndrome corticobasal (SBC o CBD) y la DFT con esclerosis lateral amiotrófica (ELA).
Signos y síntomas
La demencia frontotemporal (DFT) es un trastorno de aparición temprana que se presenta principalmente entre los 45 y los 65 años de edad, [13] pero puede comenzar antes, y en el 20-25% de los casos el inicio es más tardío. [11] [14] Hombres y mujeres parecen verse igualmente afectados. [15] Es la demencia de presentación temprana más común. [16] La DFT es el segundo tipo más frecuente de demencia de aparición temprana después de la enfermedad de Alzheimer . [15] [10]
La Clasificación Internacional de Enfermedades reconoce la enfermedad como causante de trastornos que afectan los aspectos mentales y conductuales del organismo humano. La disociación de la familia, el trastorno de compra compulsiva (oniomanía), las características del habla vulgar, los gritos, la incapacidad para controlar las emociones, el comportamiento, la personalidad y el temperamento son patrones de manifestación social característicos. [17] Se ha informado de que varios años antes de la consulta al neurólogo se ha producido un inicio y progresión gradual de los cambios en el comportamiento o en los déficits del lenguaje. [15]
Subtipos y trastornos relacionados
Los principales subtipos de demencia frontotemporal son la variante conductual de la demencia frontotemporal (bvFTD), dos variantes de la afasia progresiva primaria ( demencia semántica (svPPA) y afasia progresiva no fluente (nfvPPA) [4] [18] ), así como la demencia frontotemporal asociada con la esclerosis lateral amiotrófica ( FTD-ELA o FTD-MND). [15] Dos subtipos raros distintos son la enfermedad de inclusión de filamentos intermedios neuronales (NIFID) y la enfermedad de cuerpos de inclusión basófilos (BIBD). Los trastornos relacionados son el síndrome corticobasal (CBS o CBD) y la parálisis supranuclear progresiva (PSP). [15]
Demencia frontotemporal variante conductual
La variante conductual de la demencia frontotemporal (BvFTD) se conocía anteriormente como enfermedad de Pick y es el tipo más común de DFT. [19] [18] La BvFTD se diagnostica cuatro veces más a menudo que las variantes PPA. [20] El comportamiento puede cambiar en la BvFTD de dos maneras: puede cambiar a ser impulsivo y desinhibido, actuando de maneras socialmente inaceptables; o puede cambiar a ser apático y apático . [21] [22] Alrededor del 12-13% de las personas con bvFTD desarrollan enfermedad de la neurona motora . [23]
Los cuerpos de Pick que están presentes en la variante conductual de la FTD son cuerpos de inclusión esféricos que se encuentran en el citoplasma de las células afectadas. Están formados por fibrillas de tau como componente principal junto con una serie de otros productos proteicos, entre ellos la ubiquitina y la tubulina . [24]
Demencia semántica
La demencia semántica (DS) se caracteriza por la pérdida de la comprensión semántica , lo que provoca una alteración de la comprensión de las palabras. Sin embargo, el habla sigue siendo fluida y gramatical. [22]
Afasia progresiva no fluente
La afasia progresiva no fluente (PNFA) se caracteriza por dificultades progresivas en la producción del habla. [22]
Enfermedad de inclusión de filamentos intermedios neuronales
La enfermedad de inclusión de filamentos intermedios neuronales (NIFID) es una variante distintiva poco frecuente. Los cuerpos de inclusión que están presentes en la NIFID son citoplasmáticos y están formados por filamentos intermedios de tipo IV . [25] [26] La NIFID tiene una edad de aparición temprana entre los 23 y los 56 años. Los síntomas pueden incluir cambios de comportamiento y de personalidad, deterioro cognitivo y de la memoria, dificultades del lenguaje, debilidad motora y síntomas extrapiramidales . [25] La NIFID es una de las proteopatías FUS de degeneración lobar frontotemporal (FTLD) . [26] Las imágenes suelen mostrar atrofia en la región frontotemporal y en parte del cuerpo estriado en los ganglios basales . Los estudios post mortem muestran una marcada reducción en el núcleo caudado del cuerpo estriado; los giros frontotemporales se estrechan, con surcos intermedios ensanchados , y los ventrículos laterales se agrandan. [25]
Enfermedad por cuerpos de inclusión basófilos
Otra variante rara de FTD, también una proteopatía FTLD-FUS, es la enfermedad por cuerpos de inclusión basófilos (BIBD). [27] [28]
Otras características
En etapas posteriores de la DFT, los fenotipos clínicos pueden superponerse. [22] Las personas con DFT tienden a luchar con atracones y conductas compulsivas. [29] Los hábitos de atracones a menudo se asocian con cambios en las preferencias alimentarias (antojos de más dulces, carbohidratos), comer objetos no comestibles y arrebatar comida a otros. Hallazgos recientes de la investigación de resonancia magnética estructural han indicado que los cambios en la alimentación en la DFT están asociados con atrofia (desgaste) en la ínsula ventral derecha , el cuerpo estriado y la corteza orbitofrontal . [29]
Las personas con DFT muestran deficiencias marcadas en el funcionamiento ejecutivo y la memoria de trabajo . [30] La mayoría se vuelve incapaz de realizar habilidades que requieren una planificación o secuenciación compleja. [31] Además de la disfunción cognitiva característica, a menudo se pueden provocar una serie de reflejos primitivos conocidos como signos de liberación frontal . Por lo general, el primero de estos signos de liberación frontal que aparece es el reflejo palmomental , que aparece relativamente temprano en el curso de la enfermedad, mientras que el reflejo de prensión palmar y el reflejo de enraizamiento aparecen más tarde en el curso de la enfermedad. [ cita requerida ]
En casos raros, la DFT puede presentarse en personas con esclerosis lateral amiotrófica (ELA), una enfermedad de las neuronas motoras . A partir de 2005 [actualizar], el pronóstico para las personas con ELA era peor cuando se combinaba con DFT, lo que acortaba la supervivencia en aproximadamente un año. [32]
Genética
Parece que una mayor proporción de demencias frontotemporales tienen un componente familiar que otras enfermedades neurodegenerativas como la enfermedad de Alzheimer . Cada vez se identifican más mutaciones y variantes genéticas, por lo que es necesario actualizar constantemente las influencias genéticas.
- La demencia frontotemporal tau-positiva y el parkinsonismo ligado al cromosoma 17 (FTDP-17) es causada por mutaciones en el gen MAP T en el cromosoma 17 que codifica la proteína tau . [33] Se ha determinado que existe una relación directa entre el tipo de mutación tau y la neuropatología de las mutaciones genéticas. Las mutaciones en la unión de empalme del exón 10 de tau conducen a la deposición selectiva de la tau repetitiva en neuronas y glía. El fenotipo patológico asociado con mutaciones en otras partes de tau es menos predecible, habiéndose descrito tanto ovillos neurofibrilares típicos (que consisten en tau de 3 y 4 repeticiones ) como cuerpos de Pick (que consisten en tau de 3 repeticiones) . La presencia de depósitos de tau dentro de la glía también es variable en familias con mutaciones fuera del exón 10. Esta enfermedad ahora se designa informalmente como FTDP-17T. La FTD muestra un vínculo con la región del locus tau en el cromosoma 17, pero se cree que hay dos loci que conducen a la FTD dentro de megabases uno del otro en el cromosoma 17. [34] La única otra causa genética autosómica dominante conocida de FTLD-tau es una mutación hipomórfica en VCP que está asociada con una neuropatología única llamada tauopatía vacuolar. [35]
- La DFT causada por FTLD-TDP43 tiene numerosas causas genéticas. Algunos casos se deben a mutaciones en el gen GRN , también ubicado en el cromosoma 17. Otros son causados por mutaciones hipomórficas de VCP , aunque estos pacientes presentan un cuadro complejo de proteinopatía multisistémica que puede incluir esclerosis lateral amiotrófica , miopatía por cuerpos de inclusión , enfermedad ósea de Paget y DFT. La adición más reciente a la lista (a partir de 2019 [actualizar]) fue una expansión de repetición de hexanucleótidos en el intrón 1 de C9ORF72 . [36] [37] [38] Solo se han informado uno o dos casos que describen mutaciones de TARDBP (el gen TDP-43 ) en una DFT clínicamente pura (DFT sin ELA). [ cita requerida ]
- Se han vinculado otros genes con esta afección, entre ellos CYLD , OPTN , SQSTM1 y TBK1 . [39] Estos genes han sido implicados en la vía de la autofagia.
- Hasta el momento no se han descrito causas genéticas de la patología FUS en la DFT. [ cita requerida ]
- Se ha descubierto que los alelos principales de los SNP TMEM106B están asociados con el riesgo de FTLD. [40]
Patología
Existen tres subtipos histológicos principales que se encuentran en la autopsia: FTLD-tau, FTLD-TDP y FTLD-FUS. En casos raros, se encontró que los pacientes con DFT clínica tenían cambios compatibles con la enfermedad de Alzheimer en la autopsia . [41] La atrofia cerebral más grave parece estar asociada con la variante conductual de la DFT y la degeneración corticobasal . [42]
Con respecto a los defectos genéticos que se han encontrado, la expansión de repeticiones en el gen C9orf72 se considera una contribución importante a la FTLD, aunque los defectos en los genes GRN y MAPT también se asocian con ella. [43]
El daño del ADN y la reparación defectuosa de dichos daños se han vinculado etiológicamente a varias enfermedades neurodegenerativas, incluida la DFT. [44]
Diagnóstico
La demencia frontotemporal es tradicionalmente difícil de diagnosticar debido a la naturaleza diversa de los síntomas asociados. Los signos y síntomas se clasifican en tres grupos según las funciones afectadas de los lóbulos frontal y temporal : [8] Se trata de la demencia frontotemporal variante conductual, la demencia semántica y la afasia progresiva no fluente. Puede producirse una superposición de síntomas a medida que la enfermedad progresa y se propaga por las regiones cerebrales. [14]
Las exploraciones por resonancia magnética estructural a menudo revelan atrofia del lóbulo frontal y/o del lóbulo temporal anterior, pero en casos tempranos la exploración puede parecer normal. La atrofia puede ser bilateral o asimétrica. [13] El registro de imágenes en diferentes puntos del tiempo (p. ej., con un año de diferencia) puede mostrar evidencia de atrofia que de otro modo en puntos de tiempo individuales podría informarse como normal. Muchos grupos de investigación han comenzado a utilizar técnicas como la espectroscopia por resonancia magnética , la imagen funcional y las mediciones del espesor cortical en un intento de ofrecer un diagnóstico más temprano al paciente con FTD. Las exploraciones por tomografía por emisión de positrones con flúor-18-fluorodesoxiglucosa muestran clásicamente hipometabolismo frontal y/o temporal anterior, lo que ayuda a diferenciar la enfermedad de la enfermedad de Alzheimer , ya que la exploración por PET en la enfermedad de Alzheimer muestra clásicamente hipometabolismo biparietal.
Los metaanálisis basados en métodos de imagen han demostrado que la demencia frontotemporal afecta principalmente a una red frontomedial discutida en el contexto de la cognición social o " teoría de la mente ". [45] Esto está totalmente en consonancia con la noción de que sobre la base de la evidencia neuropsicológica cognitiva, la corteza prefrontal ventromedial es un importante foco de disfunción en las primeras etapas del curso de la variante conductual de la degeneración frontotemporal. [46] Los subtipos de lenguaje de la DLFT (demencia semántica y afasia progresiva no fluente) pueden disociarse regionalmente mediante enfoques de imagen in vivo . [47]
La confusión entre la enfermedad de Alzheimer y la DFT es justificable debido a las similitudes entre sus síntomas iniciales. Los pacientes no tienen dificultad con el movimiento y otras tareas motoras. [48] A medida que aparecen los síntomas de la DFT, es difícil diferenciar entre un diagnóstico de enfermedad de Alzheimer y de DFT. Existen diferencias claras en los síntomas conductuales y emocionales de las dos demencias, en particular, el embotamiento del afecto observado en los pacientes con DFT. [13] En las primeras etapas de la DFT, la ansiedad y la depresión son comunes, lo que puede dar lugar a un diagnóstico ambiguo. Sin embargo, con el tiempo, estas ambigüedades se desvanecen a medida que esta demencia progresa y comienzan a aparecer los síntomas definitorios de apatía, exclusivos de la DFT. [ cita requerida ]
Estudios recientes a lo largo de varios años han desarrollado nuevos criterios para el diagnóstico de la demencia frontotemporal variante conductual (bvFTD). El diagnóstico confirmatorio se realiza mediante una biopsia cerebral, pero se pueden utilizar otras pruebas para ayudar, como la resonancia magnética, el electroencefalograma, la tomografía computarizada y el examen físico y la historia clínica. [49] A partir de 2011 [actualizar], se han identificado seis características clínicas distintas como síntomas de bvFTD. [50]
- Desinhibición
- Apatía / Inercia
- Pérdida de simpatía / empatía
- Conductas perseverantes / compulsivas
- Hiperoralidad
- Perfil neuropsicológico disejecutivo
De las seis características, tres deben estar presentes en un paciente para diagnosticar una posible DFTvc. De manera similar a la DFT estándar, el diagnóstico primario se deriva de ensayos clínicos que identifican los síntomas asociados, en lugar de estudios de imágenes. [50] Los criterios anteriores se utilizan para distinguir la DFTvc de trastornos como el Alzheimer y otras causas de demencia. Además, los criterios permiten una jerarquía diagnóstica que distingue la DFTvc posible, probable y definitiva en función del número de síntomas presentes. [50]
Un estudio de 2021 determinó que el uso de biomarcadores del líquido cefalorraquídeo (LCR) de placas amiloides patológicas, ovillos y neurodegeneración, denominados colectivamente NTA, puede ser útil para diagnosticar la DFT. [51]
Pruebas neuropsicológicas
La progresión de la degeneración causada por la vcFTD puede seguir un curso predecible. La degeneración comienza en la corteza orbitofrontal y en los aspectos mediales como la corteza prefrontal ventromedial . En etapas posteriores, expande gradualmente su área a la corteza prefrontal dorsolateral y al lóbulo temporal. [52] Por lo tanto, la detección de la disfunción de la corteza orbitofrontal y la corteza ventromedial es importante en la detección de la vcFTD en etapa temprana. Como se indicó anteriormente, puede ocurrir un cambio de comportamiento antes de la aparición de cualquier atrofia en el cerebro en el curso de la enfermedad. Debido a eso, la exploración por imágenes como la resonancia magnética puede ser insensible a la degeneración temprana y es difícil detectar la vcFTD en etapa temprana. [ cita requerida ]
En neuropsicología, existe un creciente interés en el uso de pruebas neuropsicológicas como la prueba de juego de Iowa o la prueba de reconocimiento de Faux Pas como una alternativa a las imágenes para el diagnóstico de bvFTD. [53] Se sabe que tanto la prueba de juego de Iowa como la prueba de reconocimiento de Faux Pas son sensibles a la disfunción de la corteza orbitofrontal. [ cita requerida ]
La prueba de reconocimiento de errores en la conducta tiene como objetivo medir la capacidad de una persona para detectar errores sociales de tipo faux pas (hacer una declaración o una acción accidentalmente que ofende a los demás). Se sugiere que las personas con disfunción de la corteza orbitofrontal muestran una tendencia a cometer errores sociales debido a un déficit en el autocontrol. [54] El autocontrol es la capacidad de las personas para evaluar su propio comportamiento para asegurarse de que su comportamiento es apropiado en situaciones particulares. El deterioro en el autocontrol conduce a una falta de señales de emociones sociales . Las emociones sociales, como la vergüenza, son importantes en la forma en que alertan al individuo para adaptar el comportamiento social de una manera adecuada para mantener las relaciones con los demás. Aunque los pacientes con daño en la corteza orbitofrontal conservan intacto el conocimiento de las normas sociales, no lo aplican al comportamiento real, porque no generan emociones sociales que promuevan el comportamiento social adaptativo. [54]
La otra prueba, la prueba de Iowa, es una prueba psicológica destinada a simular la toma de decisiones en la vida real. El concepto subyacente de esta prueba es la hipótesis del marcador somático . Esta hipótesis sostiene que cuando las personas tienen que tomar decisiones complejas e inciertas, emplean procesos tanto cognitivos como emocionales para evaluar los valores de las opciones disponibles. Cada vez que una persona toma una decisión, tanto las señales fisiológicas como la emoción evocada (marcadores somáticos) se asocian con sus resultados, y esto se acumula como experiencia. Las personas tienden a elegir la opción que podría producir el resultado reforzado con estímulos positivos; por lo tanto, sesga la toma de decisiones hacia ciertos comportamientos mientras evita otros. [55] Se cree que los marcadores somáticos se procesan en la corteza orbitofrontal. [ cita requerida ]
Los síntomas observados en la vcFTD son causados por una disfunción de la corteza orbitofrontal; por lo tanto, estas dos pruebas neuropsicológicas podrían ser útiles para detectar la vcFTD en etapa temprana. Sin embargo, como los procesos de automonitoreo y marcadores somáticos son tan complejos, es probable que involucren otras regiones cerebrales. Por lo tanto, las pruebas neuropsicológicas son sensibles a la disfunción de la corteza orbitofrontal, pero no son específicas de ella. La debilidad de estas pruebas es que no necesariamente muestran disfunción de la corteza orbitofrontal. [ cita requerida ]
Para solucionar este problema, algunos investigadores han combinado los tests neuropsicológicos que detectan la disfunción de la corteza orbitofrontal en un único grupo, de forma que aumenta su especificidad para la degeneración del lóbulo frontal, con el fin de detectar la vcFTD en fase temprana. Inventaron la Batería de Cognición Ejecutiva y Social , que comprende cinco tests neuropsicológicos: [53]
- Prueba de paso en falso
- Tarea de hotel
- Tarea de juego de Iowa
- La mente en los ojos
- Tarea de recados múltiples
El resultado ha demostrado que esta prueba combinada es más sensible para detectar los déficits en la bvFTD temprana. [53]
Gestión
Actualmente, no existe cura para la DFT. Existen tratamientos disponibles para controlar los síntomas conductuales. Los servicios de rehabilitación que apoyan el funcionamiento diario han demostrado algunos resultados positivos, en particular el Programa de Actividad Personalizada, que se basa en la terapia ocupacional. El Apoyo Conductual Positivo (PBS) también se ha identificado como potencialmente beneficioso para las personas con DFTvc. [56] La desinhibición y las conductas compulsivas se pueden controlar con inhibidores selectivos de la recaptación de serotonina (ISRS). [57] [58] La agitación se puede controlar con pequeñas dosis de antipsicóticos atípicos . [59] Aunque el Alzheimer y la DFT comparten ciertos síntomas, no se pueden tratar con los mismos agentes farmacológicos porque los sistemas colinérgicos no se ven afectados en la DFT. [13]
Debido a que la DFT suele presentarse en adultos relativamente jóvenes (es decir, de entre 40 y 50 años), puede afectar gravemente a las familias. Los pacientes suelen tener hijos que viven en el hogar. [ cita requerida ]
Pronóstico
Los síntomas de la demencia frontotemporal progresan a un ritmo rápido y constante. Los pacientes con la enfermedad pueden sobrevivir entre 2 y 20 años. Con el tiempo, los pacientes necesitarán atención las 24 horas para sus funciones diarias. [60]
Las fugas de líquido cefalorraquídeo son una causa conocida de demencia frontotemporal reversible. [61]
Historia
Las características de la DFT fueron descritas por primera vez por el psiquiatra checo Arnold Pick entre 1892 y 1906. [5] [62] El nombre de enfermedad de Pick fue acuñado en 1922. [6] Este término ahora está reservado solo para la variante conductual de la DFT que muestra la presencia de los cuerpos de Pick y las células de Pick característicos, [7] [8] que fueron descritos por primera vez por Alois Alzheimer en 1911. [6]
En 1989, Snowden sugirió el término demencia semántica para describir al paciente con atrofia temporal izquierda predominante y afasia que describió Pick. Los primeros criterios de investigación para la DFT, "Criterios clínicos y neuropatológicos para la demencia frontotemporal. Los grupos de Lund y Manchester", se desarrollaron en 1994. Los criterios de diagnóstico clínico se revisaron a fines de la década de 1990, cuando el espectro de la DFT se dividió en una variante conductual, una variante de afasia no fluente y una variante de demencia semántica. [20] La revisión más reciente de los criterios de investigación clínica fue realizada por el Consorcio Internacional de Criterios de Variante Conductual de la DFT en 2011. [ 50 ]
Casos notables
Las personas a las que se les ha diagnosticado DFT (a menudo denominada enfermedad de Pick en los casos de la variante conductual) incluyen:
- John Berry (1963-2016), músico hardcore punk estadounidense y miembro fundador de los Beastie Boys [63]
- Clancy Blair (nacido en 1960), psicólogo del desarrollo y profesor estadounidense [ cita requerida ]
- Don Cardwell (1935–2008), lanzador de las Grandes Ligas de Béisbol [64]
- Charmian Carr (1942–2016), que interpretó a Liesl en Sonrisas y lágrimas , nacida Charmian Anne Farnon
- Jerry Corbetta (1947–2016), líder, organista y teclista de la banda estadounidense de rock psicodélico Sugarloaf [65]
- Ted Darling (1935-1996), locutor de televisión de los Buffalo Sabres
- Robert W. Floyd (1936-2001), científico informático [66]
- Lee Holloway (nacido en 1982), científico informático, cofundador de Cloudflare [67]
- Colleen Howe (1933–2009), agente deportiva y directora del equipo de hockey sobre hielo, conocida como "Mrs. Hockey" [68]
- Kazi Nazrul Islam (1899-1976), poeta nacional de Bangladesh [69]
- Terry Jones (1942-2020), comediante galés (Monty Python) y director
- Ralph Klein (1942-2013), ex primer ministro de Alberta , Canadá
- Kevin Moore (1958-2013), futbolista inglés [70]
- Ernie Moss (1949-2021), futbolista inglés [71]
- Nic Potter (1951-2013), bajista británico de Van der Graaf Generator [72]
- Christina Ramberg (1946-1995), pintora estadounidense asociada con los imaginistas de Chicago [73]
- David Rumelhart (1942–2011), psicólogo cognitivo estadounidense [ cita requerida ]
- Sir Nicholas Wall (1945-2017), juez inglés [74]
- Wendy Williams (nacida en 1964), locutora estadounidense [75]
- Bruce Willis (nacido en 1955), actor estadounidense [76]
- Mark Wirtz (1943-2020), músico pop, compositor y productor [77]
Véase también
Referencias
- ^ abcd Olney NT, Spina S, Miller BL (mayo de 2017). "Demencia frontotemporal". Neurologic Clinics . 35 (2): 339–374. doi :10.1016/j.ncl.2017.01.008. PMC 5472209 . PMID 28410663.
- ^ Manual diagnóstico y estadístico de los trastornos mentales: DSM-5 (5.ª ed.). Arlington, VA: Asociación Estadounidense de Psiquiatría. 2013. págs. 614–618. ISBN 978-0-89042-554-1.
- ^ "CIE-11 – Estadísticas de mortalidad y morbilidad". icd.who.int .
- ^ ab Sivasathiaseelan H, Marshall CR, Agustus JL, Benhamou E, Bond RL, van Leeuwen JE, et al. (Abril de 2019). "Demencia frontotemporal: una revisión clínica". Seminarios de Neurología . 39 (2): 251–263. doi :10.1055/s-0039-1683379. PMID 30925617. S2CID 88481297.
- ^ ab Mikol J (2018). "Historia de la enfermedad de Pick". Revue Neurologique . 174 (10): 740–741. doi :10.1016/j.neurol.2018.09.009. ISSN 0035-3787. S2CID 81923630.
- ^ abcd Pearce JM (febrero de 2003). "Enfermedad de Pick". Revista de neurología, neurocirugía y psiquiatría . 74 (2): 169. doi :10.1136/jnnp.74.2.169. PMC 1738259. PMID 12531941 .
- ^ ab Ropper AH, Samuels MA, Klein JP (2019). Principios de neurología de Adams y Victor (undécima edición). McGraw Hill. pág. 1096. ISBN 978-0-07-184262-4.
- ^ abc Cardarelli R, Kertesz A, Knebl JA (diciembre de 2010). "Demencia frontotemporal: una revisión para médicos de atención primaria". American Family Physician . 82 (11): 1372–1377. PMID 21121521.
- ^ "Demencia frontotemporal". Johns Hopkins Medicine. 2024. Consultado el 23 de marzo de 2024 .
- ^ ab Borroni B, Graff C, Hardiman O, Ludolph AC, Moreno F, Otto M, et al. (marzo de 2022). "Estudio de investigación europeo sobre la incidencia de la demencia frontotemporal-FRONTIERS: fundamento y diseño". Alzheimer's & Dementia . 18 (3): 498–506. doi :10.1002/alz.12414. PMC 9291221 . PMID 34338439.
- ^ ab Hofmann JW, Seeley WW, Huang EJ (enero de 2019). "Proteínas de unión al ARN y patogénesis de la degeneración lobular frontotemporal". Revisión anual de patología . 14 : 469–495. doi :10.1146/annurev-pathmechdis-012418-012955. PMC 6731550. PMID 30355151 .
- ^ Chen I (junio de 2009). «Células cerebrales para socializar». Smithsonian . Consultado el 30 de octubre de 2015 .
- ^ abcd Snowden JS, Neary D, Mann DM (febrero de 2002). "Demencia frontotemporal". The British Journal of Psychiatry . 180 (2): 140–143. doi : 10.1192/bjp.180.2.140 . PMID 11823324.
- ^ ab Rabinovici GD, Miller BL (mayo de 2010). "Degeneración lobular frontotemporal: epidemiología, fisiopatología, diagnóstico y tratamiento". Fármacos para el sistema nervioso central . 24 (5): 375–398. doi :10.2165/11533100-000000000-00000. PMC 2916644. PMID 20369906 .
- ^ abcde Finger EC (abril de 2016). "Demencias frontotemporales". Continuum . 22 (2 Demencia): 464–489. doi :10.1212/CON.0000000000000300. PMC 5390934 . PMID 27042904.
- ^ "Enfoque en la demencia frontotemporal (FTD)". Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares . Institutos Nacionales de Salud de EE. UU. Archivado desde el original el 16 de octubre de 2021. Consultado el 3 de marzo de 2021 .
- ^ Sartorius N , Henderson A, Strotzka H, Lipowski Z, Yu-cun S, You-xin X, et al. (1992). Clasificación CIE-10 de los trastornos mentales y del comportamiento. Descripciones clínicas y pautas de diagnóstico (PDF) . Organización Mundial de la Salud . pág. 51. ISBN. 92-4-154422-8.
- ^ ab "¿Qué es la demencia frontotemporal?". Dementia UK . Consultado el 19 de octubre de 2020 .
- ^ "¿Cuáles son los diferentes tipos de trastornos frontotemporales?". Instituto Nacional sobre el Envejecimiento . Consultado el 1 de noviembre de 2020 .
- ^ ab Olney NT, Spina S, Miller BL (mayo de 2017). "Demencia frontotemporal". Neurologic Clinics . 35 (2): 339–374. doi :10.1016/j.ncl.2017.01.008. PMC 5472209 . PMID 28410663.
- ^ "Página de información sobre la demencia frontotemporal". Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares . Institutos Nacionales de Salud de EE. UU.
- ^ abcd Sleegers K, Cruts M, Van Broeckhoven C (2010). "Vías moleculares de la degeneración lobular frontotemporal". Revisión anual de neurociencia . 33 (1): 71–88. doi :10.1146/annurev-neuro-060909-153144. PMID 20415586.
- ^ Bang J, Spina S, Miller BL (octubre de 2015). "Demencia frontotemporal". Lancet . 386 (10004): 1672–1682. doi :10.1016/S0140-6736(15)00461-4. PMC 5970949 . PMID 26595641.
- ^ Gaillard F. "Pick body". Artículo de referencia de radiología . Radiopaedia . Consultado el 12 de marzo de 2021 .
- ^ abc Cairns NJ, Grossman M, Arnold SE, Burn DJ, Jaros E, Perry RH, et al. (octubre de 2004). "Variación clínica y neuropatológica en la enfermedad de inclusión de filamentos intermedios neuronales". Neurología . 63 (8): 1376–1384. doi :10.1212/01.wnl.0000139809.16817.dd. PMC 3516854 . PMID 15505152.
- ^ ab Armstrong RA, Gearing M, Bigio EH, Cruz-Sanchez FF, Duyckaerts C, Mackenzie IR, et al. (noviembre de 2011). "Patrones espaciales de inclusiones citoplasmáticas neuronales inmunorreactivas a FUS (NCI) en la enfermedad de inclusión de filamentos intermedios neuronales (NIFID)". Journal of Neural Transmission . 118 (11): 1651–1657. doi :10.1007/s00702-011-0690-x. PMC 3199334 . PMID 21792670.
- ^ Ito H (diciembre de 2014). "Inclusiones basófilas e inclusiones de filamentos intermedios neuronales en la esclerosis lateral amiotrófica y la degeneración lobar frontotemporal". Neuropatología . 34 (6): 589–595. doi : 10.1111/neup.12119 . PMID 24673472. S2CID 19275295.
- ^ Muñoz DG, Neumann M, Kusaka H, Yokota O, Ishihara K, Terada S, et al. (noviembre de 2009). "Patología FUS en la enfermedad de cuerpos de inclusión basófilos". Acta Neuropatológica . 118 (5): 617–627. doi :10.1007/s00401-009-0598-9. hdl : 2429/54671 . PMID 19830439. S2CID 22541167.
- ^ ab Piguet O (noviembre de 2011). "Alteración de la alimentación en la demencia frontotemporal con variante conductual". Journal of Molecular Neuroscience . 45 (3): 589–593. doi :10.1007/s12031-011-9547-x. PMID 21584651. S2CID 24125998.
- ^ Neary D, Snowden J, Mann D (noviembre de 2005). "Demencia frontotemporal". The Lancet. Neurología . 4 (11): 771–780. doi :10.1016/S1474-4422(05)70223-4. PMID 16239184. S2CID 17310802.
- ^ Kramer JH, Jurik J, Sha SJ, Rankin KP, Rosen HJ, Johnson JK, et al. (diciembre de 2003). "Patrones neuropsicológicos distintivos en la demencia frontotemporal, la demencia semántica y la enfermedad de Alzheimer". Neurología cognitiva y conductual . 16 (4): 211–218. doi :10.1097/00146965-200312000-00002. PMID 14665820. S2CID 46800951.
- ^ Olney RK, Murphy J, Forshew D, Garwood E, Miller BL, Langmore S, et al. (diciembre de 2005). "Los efectos de la disfunción ejecutiva y conductual en el curso de la ELA". Neurología . 65 (11): 1774–1777. doi :10.1212/01.wnl.0000188759.87240.8b. PMID 16344521. S2CID 11672234.
- ^ Buée L, Delacourte A (octubre de 1999). "Bioquímica comparativa de tau en parálisis supranuclear progresiva, degeneración corticobasal, FTDP-17 y enfermedad de Pick". Patología cerebral . 9 (4): 681–693. doi :10.1111/j.1750-3639.1999.tb00550.x. PMC 8098140 . PMID 10517507. S2CID 10711305.
- ^ Hardy J, Momeni P, Traynor BJ (abril de 2006). "Demencia frontotemporal: análisis de la etiología y la patogénesis". Brain . 129 (Pt 4): 830–831. doi : 10.1093/brain/awl035 . PMID 16543401.
- ^ Darwich NF, Phan JM, Kim B, Suh E, Papatriantafyllou JD, Changolkar L, et al. (noviembre de 2020). "La mutación autosómica dominante del hipomorfo VCP altera la desagregación de PHF-tau". Science . 370 (6519): eaay8826. doi :10.1126/science.aay8826. PMC 7818661 . PMID 33004675.
- ^ Convery R, Mead S, Rohrer JD (febrero de 2019). "Revisión: características clínicas, genéticas y de neuroimagen de la demencia frontotemporal". Neuropatología y neurobiología aplicada . 45 (1): 6–18. doi :10.1111/nan.12535. PMID 30582889. S2CID 58636022.
- ^ van Blitterswijk M, DeJesus-Hernandez M, Rademakers R (diciembre de 2012). "¿Cómo causan las expansiones de repeticiones C9ORF72 la esclerosis lateral amiotrófica y la demencia frontotemporal? ¿Podemos aprender de otros trastornos de expansión de repeticiones no codificantes?". Current Opinion in Neurology . 25 (6): 689–700. doi :10.1097/WCO.0b013e32835a3efb. PMC 3923493 . PMID 23160421.
- ^ Abugable AA, Morris JL, Palminha NM, Zaksauskaite R, Ray S, El-Khamisy SF (septiembre de 2019). "Reparación del ADN y enfermedades neurológicas: de la comprensión molecular al desarrollo de diagnósticos y organismos modelo". Reparación del ADN . 81 : 102669. doi : 10.1016/j.dnarep.2019.102669 . PMID 31331820.
- ^ Dobson-Stone C, Hallupp M, Shahheydari H, Ragagnin AM, Chatterton Z, Carew-Jones F, et al. (marzo de 2020). "CYLD es un gen causante de la demencia frontotemporal: esclerosis lateral amiotrófica". Cerebro . 143 (3): 783–799. doi :10.1093/brain/awaa039. PMC 7089666 . PMID 32185393.
- ^ Feng T, Lacrampe A, Hu F (marzo de 2021). "Funciones fisiológicas y patológicas de TMEM106B: un gen asociado con el envejecimiento cerebral y múltiples trastornos cerebrales". Acta Neuropathologica . 141 (3): 327–339. doi :10.1007/s00401-020-02246-3. PMC 8049516 . PMID 33386471.
- ^ Liscic RM, Storandt M, Cairns NJ, Morris JC (abril de 2007). "Distinción clínica y psicométrica de las demencias frontotemporales y de Alzheimer". Archivos de Neurología . 64 (4): 535–540. doi : 10.1001/archneur.64.4.535 . PMID 17420315.
- ^ Rohrer JD, Lashley T, Schott JM, Warren JE, Mead S, Isaacs AM, et al. (septiembre de 2011). "Firmas clínicas y neuroanatómicas de la patología tisular en la degeneración lobar frontotemporal". Cerebro . 134 (Pt 9): 2565–2581. doi :10.1093/brain/awr198. PMC 3170537 . PMID 21908872.
- ^ van der Zee J, Van Broeckhoven C (febrero de 2014). "Demencia en 2013: degeneración lobular frontotemporal: avances en el campo". Nature Reviews. Neurología . 10 (2): 70–72. doi :10.1038/nrneurol.2013.270. PMID 24394289.
- ^ Wang H, Kodavati M, Britz GW, Hegde ML (2021). "Daños en el ADN y deficiencia de reparación en la neurodegeneración asociada a ELA/FTD: de los mecanismos moleculares a la implicación terapéutica". Frontiers in Molecular Neuroscience . 14 : 784361. doi : 10.3389/fnmol.2021.784361 . PMC 8716463 . PMID 34975400.
- ^ Schroeter ML, Raczka K, Neumann J, von Cramon DY (marzo de 2008). "Redes neuronales en la demencia frontotemporal: un metaanálisis". Neurobiología del envejecimiento . 29 (3): 418–426. doi :10.1016/j.neurobiolaging.2006.10.023. PMID 17140704. S2CID 9039002.
- ^ Rahman S, Sahakian BJ, Hodges JR, Rogers RD, Robbins TW (agosto de 1999). "Déficits cognitivos específicos en la variante frontal leve de la demencia frontotemporal". Brain . 122 (8): 1469–1493. doi : 10.1093/brain/122.8.1469 . PMID 10430832.
- ^ Schroeter ML, Raczka K, Neumann J, Yves von Cramon D (julio de 2007). "Hacia una nosología para las degeneraciones lobares frontotemporales: un metaanálisis que involucra a 267 sujetos". NeuroImage . 36 (3): 497–510. doi :10.1016/j.neuroimage.2007.03.024. PMID 17478101. S2CID 130161.
- ^ Steinbart EJ, Smith CO, Poorkaj P, Bird TD (noviembre de 2001). "Impacto de las pruebas de ADN para la enfermedad de Alzheimer familiar de aparición temprana y la demencia frontotemporal". Archivos de Neurología . 58 (11): 1828–1831. doi : 10.1001/archneur.58.11.1828 . PMID 11708991.
- ^ Enciclopedia MedlinePlus : Demencia frontotemporal
- ^ abcd Rascovsky K, Hodges JR, Knopman D, Mendez MF, Kramer JH, Neuhaus J, et al. (septiembre de 2011). "Sensibilidad de los criterios de diagnóstico revisados para la variante conductual de la demencia frontotemporal". Brain . 134 (Pt 9): 2456–2477. doi :10.1093/brain/awr179. PMC 3170532 . PMID 21810890.
- ^ Cousins KA, Phillips JS, Irwin DJ, Lee EB, Wolk DA, Shaw LM, et al. (mayo de 2021). "ATN que incorpora la cadena ligera de neurofilamentos del líquido cefalorraquídeo detecta la degeneración lobar frontotemporal". Alzheimer's & Dementia . 17 (5): 822–830. doi :10.1002/alz.12233. PMC 8119305 . PMID 33226735.
- ^ Krueger CE, Bird AC, Growdon ME, Jang JY, Miller BL, Kramer JH (agosto de 2009). "Monitoreo de conflictos en la demencia frontotemporal temprana". Neurología . 73 (5): 349–355. doi :10.1212/wnl.0b013e3181b04b24. PMC 2725928 . PMID 19652138.
- ^ abc Torralva T, Roca M, Gleichgerrcht E, Bekinschtein T, Manes F (mayo de 2009). "Una batería neuropsicológica para detectar deterioros cognitivos ejecutivos y sociales específicos en la demencia frontotemporal temprana". Brain . 132 (Pt 5): 1299–1309. doi : 10.1093/brain/awp041 . PMID 19336463.
- ^ ab Beer JS, John OP, Scabini D, Knight RT (junio de 2006). "Corteza orbitofrontal y comportamiento social: integración de la autosupervisión y las interacciones emoción-cognición". Journal of Cognitive Neuroscience . 18 (6): 871–879. CiteSeerX 10.1.1.527.3607 . doi :10.1162/jocn.2006.18.6.871. PMID 16839295. S2CID 13590871.
- ^ Damasio AR (octubre de 1996). "La hipótesis del marcador somático y las posibles funciones de la corteza prefrontal". Philosophical Transactions of the Royal Society of London. Serie B, Ciencias Biológicas . 351 (1346): 1413–1420. doi :10.1098/rstb.1996.0125. PMID 8941953. S2CID 1841280.
- ^ Suárez-González A, Savage SA, Alladi S, Amaral-Carvalho V, Arshad F, Camino J, et al. (junio de 2024). "Servicios de rehabilitación para la demencia de inicio temprano: ejemplos de países de ingresos altos y medios bajos". Revista internacional de investigación ambiental y salud pública . 21 (6): 790. doi : 10.3390/ijerph21060790 . PMC 11203756 . PMID 38929036.
{{cite journal}}: Mantenimiento de CS1: configuración anulada ( enlace ) - ^ Swartz JR, Miller BL, Lesser IM, Darby AL (mayo de 1997). "Demencia frontotemporal: respuesta al tratamiento con inhibidores selectivos de la recaptación de serotonina". The Journal of Clinical Psychiatry . 58 (5): 212–216. doi :10.4088/jcp.v58n0506. PMID 9184615.
- ^ "Medicamentos para los síntomas conductuales". Instituto Weill de Neurociencias . Universidad de California en San Francisco . Consultado el 30 de octubre de 2015 .
- ^ Manoochehri M, Huey ED (octubre de 2012). "Diagnóstico y tratamiento de problemas de conducta en la demencia frontotemporal". Current Neurology and Neuroscience Reports . 12 (5): 528–536. doi :10.1007/s11910-012-0302-7. PMC 3443960 . PMID 22847063.
- ^ Kertesz A (junio de 2004). "Demencia frontotemporal/enfermedad de Pick". Archivos de neurología . 61 (6): 969–971. doi :10.1001/archneur.61.6.969. PMID 15210543.
- ^ Samson K (2002). "La hipotensión puede causar demencia frontotemporal". Neurology Today . 2 (9): 35–36. doi :10.1097/00132985-200209000-00013.
- ^ Elija A (1892). "Uber die Beziehungen der senilen Hirnatrophie zur Aphasie". Prag Med Wochenschr . 17 : 165–167.
- ^ Oyebode J (31 de mayo de 2016). «Beastie Boy John Berry murió de demencia del lóbulo frontal, pero ¿qué es?». Elsevier . Consultado el 10 de mayo de 2022 .
- ^ Goldstein R (16 de enero de 2008). "Don Cardwell, 72, lanzador de los Mets de 1969, ha muerto". The New York Times .
- ^ "El líder de Sugarloaf, Jerry Corbetta, murió a los 68 años". The Denver Post . 20 de septiembre de 2016 . Consultado el 29 de octubre de 2016 .
- ^ Knuth DE (diciembre de 2003). "Robert W Floyd, In Memoriam". ACM SIGACT News . 34 (4): 3–13. doi :10.1145/954092.954488. S2CID 35605565. Archivado desde el original el 22 de abril de 2017 . Consultado el 12 de diciembre de 2020 .
- ^ Upson S (15 de abril de 2020). "El devastador declive de un joven y brillante programador". Wired .
- ^ Sipple G (6 de marzo de 2009). "Los fanáticos lamentan la pérdida de "Mrs. Hockey", Colleen Howe". The Detroit Free Press . Archivado desde el original el 4 de octubre de 2015. Consultado el 3 de octubre de 2015 .
- ^ Farooq MO. "Kazi Nazrul Islam: enfermedad y tratamiento". nazrul.org . Archivado desde el original el 29 de mayo de 2015. Consultado el 26 de marzo de 2016 .
- ^ Sportsteam. «Fallece Kevin Moore, leyenda del Grimsby Town». Archivado desde el original el 3 de mayo de 2013. Consultado el 29 de abril de 2013 .
- ^ "Apoyo al héroe de los Valiants, Ernie Moss, tras ser diagnosticado con la enfermedad de Pick". The Sentinel . 11 de octubre de 2014. Archivado desde el original el 2 de noviembre de 2014 . Consultado el 11 de octubre de 2014 .
- ^ Potter S (22 de enero de 2013). «Obituario de Nic Potter | Música | guardian.co.uk». Londres: Guardian . Consultado el 22 de enero de 2013 .
- ^ Cook G (27 de febrero de 2014). "El arte sexy y protofeminista de la trágicamente corta vida de Christina Ramberg". www.wbur.org .
- ^ Rayner G (23 de febrero de 2017). "Sir Nicholas Wall, ex juez de derecho de familia de Gran Bretaña, se suicida tras ser diagnosticado con demencia". The Daily Telegraph .
- ^ Shah S (22 de febrero de 2024). "Wendy Williams diagnosticada con demencia frontotemporal y apahasia". TIME . Consultado el 22 de febrero de 2024 .
- ^ Moreau J (16 de febrero de 2023). "Bruce Willis diagnosticado con demencia después de jubilarse debido a una afasia". Variety . Consultado el 16 de febrero de 2023 .
- ^ "Mark Wirtz, músico y productor que tuvo un éxito mundial con Excerpt from a Teenage Opera – obituario". The Daily Telegraph . 13 de agosto de 2020. Archivado desde el original el 27 de agosto de 2020.
Lectura adicional
- Liu W, Miller BL, Kramer JH, Rankin K, Wyss-Coray C, Gearhart R, et al. (marzo de 2004). "Trastornos del comportamiento en las variantes frontal y temporal de la demencia frontotemporal". Neurología . 5. 62 (5): 742–748. doi :10.1212/01.WNL.0000113729.77161.C9. PMC 2367136 . PMID 15007124.
- Nyatsanza S, Shetty T, Gregory C, Lough S, Dawson K, Hodges JR (octubre de 2003). "Un estudio de los comportamientos estereotípicos en la enfermedad de Alzheimer y la demencia frontotemporal variante frontal y temporal". Revista de neurología, neurocirugía y psiquiatría . 74 (10): 1398–1402. doi :10.1136/jnnp.74.10.1398. PMC 1757381 . PMID 14570833.
- Hsiung GY, Feldman HH (1993). "Demencia frontotemporal GRN". En Adam MP, Mirzaa GM, Pagon RA, Wallace SE, Bean LJ, Gripp KW, Amemiya A (eds.). GeneReviews . Seattle: Universidad de Washington. PMID 20301545.
- Rohrer J, Ryan B, Ahmed R (1993). "Demencia frontotemporal relacionada con MAPT". En Adam MP, Mirzaa GM, Pagon RA, et al. (eds.). GeneReviews . Seattle: Universidad de Washington, Seattle. PMID 20301678.
- Reynolds M. "Hasta que la muerte o la demencia nos separen, una autobiografía". River Rock Books . Archivado desde el original el 20 de febrero de 2018. Consultado el 19 de febrero de 2018 .
- Upson S (15 de abril de 2020). "El devastador declive de un joven y brillante programador". Wired . Consultado el 17 de septiembre de 2020 .