Sistema de salud
Un sistema de salud , sistema de atención de salud o sistema de atención sanitaria es una organización de personas, instituciones y recursos que presta servicios de atención de salud para satisfacer las necesidades de salud de poblaciones objetivo.
En el mundo existe una gran variedad de sistemas de salud, con tantas historias y estructuras organizativas como naciones. Implícitamente, las naciones deben diseñar y desarrollar sistemas de salud de acuerdo con sus necesidades y recursos, aunque los elementos comunes en prácticamente todos los sistemas de salud son la atención primaria de salud y las medidas de salud pública . [1]
En algunos países, la planificación de los sistemas de salud está descentralizada y los distintos actores del mercado asumen responsabilidades. En cambio, en otras regiones existe un esfuerzo colaborativo entre entidades gubernamentales, sindicatos, organizaciones filantrópicas, instituciones religiosas u otros organismos organizados, cuyo objetivo es la prestación meticulosa de servicios de atención de la salud adaptados a las necesidades específicas de sus respectivas poblaciones. Sin embargo, cabe señalar que el proceso de planificación de la atención de la salud se caracteriza con frecuencia como una progresión evolutiva en lugar de una transformación revolucionaria. [2] [3]
Al igual que sucede con otras estructuras institucionales sociales, los sistemas de salud probablemente reflejen la historia, la cultura y la economía de los estados en los que se desarrollan. Estas peculiaridades dificultan y complican las comparaciones internacionales e impiden cualquier estándar universal de desempeño.
Objetivos
Según la Organización Mundial de la Salud (OMS), autoridad rectora y coordinadora de la salud dentro del sistema de las Naciones Unidas, los objetivos de los sistemas de atención sanitaria son la buena salud de los ciudadanos, la capacidad de respuesta a las expectativas de la población y medios justos de financiación de las operaciones. El progreso hacia ellos depende de cómo los sistemas llevan a cabo cuatro funciones vitales: prestación de servicios de atención sanitaria , generación de recursos, financiación y gestión. [4] Otras dimensiones para la evaluación de los sistemas de salud son la calidad, la eficiencia, la aceptabilidad y la equidad . [2] También se han descrito en los Estados Unidos como "las cinco C": costo, cobertura, coherencia, complejidad y enfermedad crónica . [5] Además, la continuidad de la atención sanitaria es un objetivo importante. [6]
Definiciones
A menudo se ha definido el sistema de salud desde una perspectiva reduccionista. Algunos autores [7] han desarrollado argumentos para ampliar el concepto de sistemas de salud, indicando dimensiones adicionales que deben considerarse:
- Los sistemas de salud no deben expresarse únicamente en términos de sus componentes, sino también de sus interrelaciones;
- Los sistemas de salud deben incluir no sólo el lado institucional o de oferta del sistema de salud, sino también a la población;
- Los sistemas de salud deben considerarse en función de sus objetivos, que incluyen no sólo la mejora de la salud, sino también la equidad , la respuesta a las expectativas legítimas, el respeto de la dignidad y el financiamiento justo, entre otros;
- Los sistemas de salud también deben definirse en términos de sus funciones, incluida la prestación directa de servicios, ya sean médicos o de salud pública, pero también "otras funciones facilitadoras, como la gestión, el financiamiento y la generación de recursos, incluido lo que probablemente sea el más complejo de todos los desafíos: la fuerza laboral de salud". [7]
Definición de la Organización Mundial de la Salud
La Organización Mundial de la Salud define los sistemas de salud de la siguiente manera:
Un sistema de salud está formado por todas las organizaciones, personas y acciones cuyo objetivo principal es promover, restablecer o mantener la salud. Esto incluye los esfuerzos para influir en los determinantes de la salud, así como las actividades más directas para mejorar la salud. Por lo tanto, un sistema de salud es más que la pirámide de instalaciones de propiedad pública que prestan servicios de salud personales. Incluye, por ejemplo, una madre que cuida a un niño enfermo en casa; proveedores privados; programas de cambio de comportamiento; campañas de control de vectores; organizaciones de seguros de salud; legislación sobre salud y seguridad ocupacional. Incluye la acción intersectorial del personal de salud, por ejemplo, alentando al ministerio de educación a promover la educación femenina, un determinante bien conocido de una mejor salud. [8]
Recursos financieros
Aug2005.jpg/440px-NorfolkAndNorwichUniversityHospital(KatyAppleton)Aug2005.jpg)
En general, existen cinco métodos principales de financiación de los sistemas de salud: [9]
- Impuestos generales al estado, condado o municipio.
- seguro nacional de salud
- seguro de salud voluntario o privado
- pagos de bolsillo
- donaciones a organizaciones benéficas
| Universal | No universal | |||
|---|---|---|---|---|
| Pagador único | Pagador múltiple | Pagador múltiple | Sin seguro | |
| Proveedor único | Modelo Beveridge , modelo Semashko | |||
| Proveedores múltiples | Seguro Nacional de Salud | Modelo Bismarck | Seguro de salud privado | De su bolsillo |
La mayoría de los sistemas de los países presentan una combinación de los cinco modelos. Un estudio [10] basado en datos de la OCDE concluyó que todos los tipos de financiación de la atención sanitaria "son compatibles con" un sistema de salud eficiente. El estudio tampoco encontró relación entre la financiación y el control de costos. [ cita requerida ] Otro estudio que examinó los sistemas de pagador único y de múltiples pagadores en los países de la OCDE encontró que los sistemas de pagador único tienen significativamente menos camas de hospital por cada 100.000 personas que los sistemas de múltiples pagadores. [11]
El término seguro de salud se utiliza generalmente para describir una forma de seguro que paga los gastos médicos. A veces se utiliza de forma más amplia para incluir el seguro que cubre la discapacidad o las necesidades de cuidados de enfermería o de custodia a largo plazo . Puede proporcionarse a través de un programa de seguro social o de compañías de seguros privadas. Puede obtenerse de forma colectiva (por ejemplo, por una empresa para cubrir a sus empleados) o puede ser adquirido por consumidores individuales. En cada caso, las primas o los impuestos protegen al asegurado de gastos de atención médica elevados o inesperados. [ cita requerida ]
A través del cálculo del costo integral de los gastos de atención médica, se hace posible construir un marco financiero estándar, que puede incluir mecanismos como primas mensuales o impuestos anuales. Esto garantiza la disponibilidad de fondos para cubrir los beneficios de atención médica delineados en el contrato de seguro. Por lo general, la administración de estos beneficios está supervisada por una agencia gubernamental, un fondo de salud sin fines de lucro o una corporación comercial. [12]
Muchas aseguradoras de salud comerciales controlan sus costos restringiendo los beneficios que brindan, por ejemplo, mediante deducibles , copagos , coaseguros , exclusiones de pólizas y límites de cobertura total. También restringen severamente o rechazan la cobertura de condiciones preexistentes. Muchos sistemas gubernamentales también tienen acuerdos de copago, pero las exclusiones expresas son raras o limitadas debido a la presión política. Los sistemas de seguros más grandes también pueden negociar tarifas con los proveedores. [ cita requerida ]
Muchas formas de sistemas de seguro social controlan sus costos utilizando el poder de negociación de la comunidad a la que pretenden servir para controlar los costos en el sistema de prestación de servicios de salud. Pueden intentar hacerlo, por ejemplo, negociando los precios de los medicamentos directamente con las compañías farmacéuticas, negociando tarifas estándar con la profesión médica o reduciendo los costos innecesarios de la atención médica . Los sistemas sociales a veces incluyen contribuciones relacionadas con los ingresos como parte de un sistema para brindar atención médica universal , que puede o no involucrar también el uso de aseguradoras comerciales y no comerciales. Esencialmente, los usuarios más ricos pagan proporcionalmente más al sistema para cubrir las necesidades de los usuarios más pobres, quienes, por lo tanto, contribuyen proporcionalmente menos. Por lo general, existen topes a las contribuciones de los ricos y pagos mínimos que deben realizar los asegurados (a menudo en forma de una contribución mínima, similar a un deducible en los modelos de seguros comerciales). [ cita requerida ]
Además de estos métodos tradicionales de financiación de la atención sanitaria, algunos países de bajos ingresos y sus socios para el desarrollo también están aplicando mecanismos de financiación no tradicionales o innovadores para ampliar la prestación y la sostenibilidad de la atención sanitaria, [13] como las microcontribuciones, las asociaciones público-privadas y los impuestos a las transacciones financieras basados en el mercado . Por ejemplo, hasta junio de 2011, Unitaid había recaudado más de mil millones de dólares de 29 países miembros, incluidos varios de África, mediante un impuesto solidario a los billetes de avión para ampliar el acceso a la atención y el tratamiento del VIH/SIDA, la tuberculosis y la malaria en 94 países. [14]
Modelos de pago
En la mayoría de los países, se estima que los costos salariales de los profesionales de la salud representan entre el 65% y el 80% de los gastos renovables del sistema de salud. [15] [16] Hay tres formas de pagar a los médicos: honorarios por servicio, capitación y salario. Ha habido un creciente interés en combinar elementos de estos sistemas. [17]
Pago por servicio
Los acuerdos de pago por servicio pagan a los médicos generales en función del servicio. [17] Se utilizan aún más ampliamente para los especialistas que trabajan en atención ambulatoria . [17]
Hay dos formas de establecer los niveles de tarifas: [17]
- Por profesionales individuales.
- Negociaciones centrales (como en Japón, Alemania, Canadá y Francia) o modelos híbridos (como en Australia, el sector 2 de Francia y Nueva Zelanda) donde los médicos de cabecera pueden cobrar tarifas adicionales además de las tasas de reembolso estandarizadas para los pacientes.
Capitación
En los sistemas de pago por capitación , los médicos de cabecera reciben un pago por cada paciente de su "lista", generalmente con ajustes por factores como la edad y el género. [17] Según la OCDE (Organización para la Cooperación y el Desarrollo Económicos), "estos sistemas se utilizan en Italia (con algunas tarifas), en los cuatro países del Reino Unido (con algunas tarifas y asignaciones para servicios específicos), Austria (con tarifas para servicios específicos), Dinamarca (un tercio de los ingresos y el resto en tarifas por servicio), Irlanda (desde 1989), los Países Bajos (tarifas por servicio para pacientes con seguro privado y empleados públicos) y Suecia (desde 1994). Los pagos por capitación se han vuelto más frecuentes en los entornos de "atención médica administrada" en los Estados Unidos". [17]
Según la OCDE, "los sistemas de capitación permiten a los financiadores controlar el nivel general de los gastos de atención primaria de salud, y la asignación de fondos entre los médicos de cabecera se determina en función de los registros de pacientes". Sin embargo, con este enfoque, los médicos de cabecera pueden registrar demasiados pacientes y no atenderlos adecuadamente, seleccionar los que presentan mejores riesgos y derivar a otros pacientes que podrían haber sido tratados directamente por el médico de cabecera. La libertad de elección de los médicos por parte de los consumidores, junto con el principio de que "el dinero sigue al paciente", puede moderar algunos de estos riesgos. Aparte de la selección, es probable que estos problemas sean menos marcados que con los acuerdos de tipo salarial. [ cita requerida ]
Acuerdos salariales
En varios países de la OCDE, los médicos generales trabajan a sueldo del gobierno. [17] Según la OCDE, "los acuerdos salariales permiten a los financiadores controlar directamente los costos de la atención primaria; sin embargo, pueden conducir a una prestación insuficiente de servicios (para aliviar las cargas de trabajo), derivaciones excesivas a proveedores secundarios y falta de atención a las preferencias de los pacientes". [17] Se ha producido un alejamiento de este sistema. [17]
Atención basada en el valor
En los últimos años, los proveedores han estado pasando de modelos de pago por servicio a un sistema de pago basado en el valor de la atención , en el que se les compensa por brindar valor a los pacientes. En este sistema, los proveedores reciben incentivos para cerrar brechas en la atención y brindar una atención de mejor calidad a los pacientes. [18]
Gasto
Amplíe los gráficos de la OCDE a continuación para ver el desglose:
- “Gobierno/obligatorio”: gasto público y seguro médico obligatorio.
- “Voluntario”: Seguro de salud voluntario y fondos privados como pagos de bolsillo de los hogares, ONG y corporaciones privadas.
- Se representan por columnas que comienzan en cero. No están apiladas. Se combinan las 2 para obtener el total.
- En la fuente puedes pasar el cursor sobre las columnas para obtener el año y el total para ese país. [19]
- Haga clic en la pestaña de la tabla en la fuente para obtener tres listas (una tras otra) de montos por país: “Total”, “Gobierno/obligatorio” y “Voluntario”. [19]


Recursos de información
La información sólida desempeña un papel cada vez más crítico en la prestación de servicios de salud modernos y en la eficiencia de los sistemas de salud. La informática sanitaria –la intersección de la ciencia de la información , la medicina y la atención sanitaria– se ocupa de los recursos, dispositivos y métodos necesarios para optimizar la adquisición y el uso de información en la salud y la biomedicina. Las herramientas necesarias para la codificación y gestión adecuadas de la información sanitaria incluyen las directrices clínicas , las terminologías médicas formales y las computadoras y otras tecnologías de la información y la comunicación . Los tipos de datos sanitarios procesados pueden incluir los registros médicos de los pacientes , la administración del hospital y las funciones clínicas , y la información de recursos humanos . [20]
El uso de la información sanitaria es la base de la formulación de políticas basadas en la evidencia y de la gestión basada en la evidencia en materia de atención sanitaria. Cada vez más, las tecnologías de la información y la comunicación se utilizan para mejorar los sistemas de salud en los países en desarrollo mediante la normalización de la información sanitaria; el diagnóstico y el seguimiento del tratamiento asistidos por ordenador; y la información a los grupos de población sobre la salud y el tratamiento. [21]
Gestión
La gestión de cualquier sistema de salud suele estar dirigida a través de un conjunto de políticas y planes adoptados por el gobierno, empresas del sector privado y otros grupos en áreas como la prestación y financiación de servicios de salud personales, los productos farmacéuticos , los recursos humanos en materia de salud y la salud pública . [ cita requerida ]
La salud pública se ocupa de las amenazas a la salud general de una comunidad basándose en el análisis de la salud de la población . La población en cuestión puede ser tan pequeña como un puñado de personas, o tan grande como todos los habitantes de varios continentes (por ejemplo, en el caso de una pandemia ). La salud pública se divide típicamente en epidemiología , bioestadística y servicios de salud . La salud ambiental , social, conductual y ocupacional también son subcampos importantes. [ cita requerida ]

En la actualidad, la mayoría de los gobiernos reconocen la importancia de los programas de salud pública para reducir la incidencia de enfermedades, discapacidades, los efectos del envejecimiento y las desigualdades en materia de salud , aunque la salud pública generalmente recibe una financiación gubernamental significativamente menor en comparación con la medicina. Por ejemplo, la mayoría de los países tienen una política de vacunación que apoya los programas de salud pública para proporcionar vacunas para promover la salud. Las vacunas son voluntarias en algunos países y obligatorias en otros. Algunos gobiernos pagan la totalidad o parte de los costos de las vacunas en un programa nacional de vacunación. [ cita requerida ]
La rápida aparición de muchas enfermedades crónicas , que requieren cuidados y tratamientos costosos a largo plazo , está obligando a muchos administradores de salud y formuladores de políticas a reexaminar sus prácticas de prestación de servicios de salud. Un importante problema de salud al que se enfrenta actualmente el mundo es el VIH/SIDA . [22] Otro problema de salud pública importante es la diabetes . [23] En 2006, según la Organización Mundial de la Salud, al menos 171 millones de personas en todo el mundo tenían diabetes. Su incidencia está aumentando rápidamente y se estima que para 2030, esta cifra se duplicará. Un aspecto controvertido de la salud pública es el control del tabaquismo , vinculado al cáncer y otras enfermedades crónicas. [24]
La resistencia a los antibióticos es otro de los grandes problemas que provoca el resurgimiento de enfermedades como la tuberculosis . La Organización Mundial de la Salud , en su campaña del Día Mundial de la Salud de 2011 , pidió un mayor compromiso mundial para salvaguardar los antibióticos y otros medicamentos antimicrobianos para las generaciones futuras. [ cita requerida ]
Desempeño de los sistemas de salud

Desde el año 2000, se han tomado cada vez más iniciativas a nivel internacional y nacional para fortalecer los sistemas nacionales de salud como componentes básicos del sistema de salud global . Teniendo en cuenta este objetivo, es esencial tener una visión clara y sin restricciones de los sistemas nacionales de salud que pueda generar un mayor progreso en la salud global. La elaboración y la selección de indicadores de desempeño dependen en gran medida del marco conceptual adoptado para la evaluación del desempeño de los sistemas de salud. [26] Como la mayoría de los sistemas sociales, los sistemas de salud son sistemas complejos y adaptativos en los que el cambio no necesariamente sigue modelos de gestión rígidos. [27] En la dependencia de la trayectoria de los sistemas complejos, se observan propiedades emergentes y otros patrones no lineales, [28] que pueden conducir al desarrollo de directrices inadecuadas para desarrollar sistemas de salud receptivos. [29]
Los marcos de calidad son herramientas esenciales para comprender y mejorar los sistemas de salud. Ayudan a definir, priorizar e implementar los objetivos y funciones de los sistemas de salud. Entre los marcos clave se encuentra el modelo de elementos básicos de la Organización Mundial de la Salud, que mejora la calidad de la salud centrándose en elementos como la financiación, la fuerza laboral, la información, los productos médicos, la gobernanza y la prestación de servicios. Este modelo influye en la evaluación de la salud mundial y contribuye al desarrollo de indicadores y la investigación. [30]
El marco de 2018 de la Comisión de Salud Global de The Lancet se basa en modelos anteriores al hacer hincapié en los fundamentos, procesos y resultados del sistema, guiados por principios de eficiencia, resiliencia, equidad y centralidad en las personas. Este enfoque integral aborda los desafíos asociados con las enfermedades crónicas y complejas y es particularmente influyente en la investigación de los servicios de salud en los países en desarrollo. [31] Es importante destacar que los avances recientes también destacan la necesidad de integrar la sostenibilidad ambiental en estos marcos, lo que sugiere su inclusión como principio rector para mejorar la capacidad de respuesta ambiental de los sistemas de salud. [32]
Cada vez son más las agencias internacionales y los socios de desarrollo que publican herramientas y directrices para ayudar a los responsables de la toma de decisiones de los sistemas de salud a supervisar y evaluar el fortalecimiento de los sistemas de salud [33], incluido el desarrollo de los recursos humanos [34], utilizando definiciones, indicadores y medidas estándar. En respuesta a una serie de documentos publicados en 2012 por miembros del Grupo de Trabajo de la Organización Mundial de la Salud sobre el Desarrollo de Orientaciones para los Sistemas de Salud, los investigadores del consorcio Future Health Systems sostienen que no se presta suficiente atención a la "brecha de implementación de políticas". Reconocer la diversidad de las partes interesadas y la complejidad de los sistemas de salud es crucial para garantizar que las directrices basadas en la evidencia se pongan a prueba con la humildad necesaria y sin una adhesión rígida a modelos dominados por un número limitado de disciplinas. [29] [35] Los servicios de atención de salud a menudo implementan iniciativas de mejora de la calidad para superar esta brecha de implementación de políticas. Aunque muchas de estas iniciativas ofrecen una mejor atención de salud, una gran proporción no se sostiene. Se han creado numerosas herramientas y marcos para responder a este desafío y aumentar la longevidad de la mejora. Una herramienta destacó la necesidad de que estas herramientas respondan a las preferencias y configuraciones de los usuarios para optimizar el impacto. [36]
La investigación sobre políticas y sistemas de salud (HPSR, por sus siglas en inglés) es un campo multidisciplinario emergente que desafía la "captura disciplinaria" por parte de las tradiciones dominantes de investigación en salud, argumentando que estas tradiciones generan definiciones prematuras e inapropiadamente estrechas que impiden, en lugar de mejorar, el fortalecimiento de los sistemas de salud. [37] La HPSR se centra en los países de ingresos bajos y medios y se basa en el paradigma relativista de las ciencias sociales que reconoce que todos los fenómenos se construyen a través del comportamiento y la interpretación humanos. Al utilizar este enfoque, la HPSR ofrece una perspectiva de los sistemas de salud al generar una comprensión compleja del contexto para mejorar el aprendizaje de las políticas de salud. [38] La HPSR exige una mayor participación de los actores locales, incluidos los responsables de las políticas, la sociedad civil y los investigadores, en las decisiones que se toman en torno a la financiación de la investigación sobre políticas de salud y el fortalecimiento de los sistemas de salud. [39]


Comparaciones internacionales

Los sistemas de salud pueden variar sustancialmente de un país a otro y, en los últimos años, se han realizado comparaciones a nivel internacional. La Organización Mundial de la Salud , en su Informe sobre la salud en el mundo 2000 , proporcionó una clasificación de los sistemas de salud en todo el mundo según criterios del nivel general y la distribución de la salud en las poblaciones, y la capacidad de respuesta y la financiación justa de los servicios de atención de la salud. [4] Los objetivos de los sistemas de salud, según el Informe sobre la salud en el mundo 2000 de la OMS – Sistemas de salud: mejorar el rendimiento (OMS, 2000), [42] son la buena salud, la capacidad de respuesta a las expectativas de la población y una contribución financiera justa. Ha habido varios debates en torno a los resultados de este ejercicio de la OMS, [43] y especialmente en función de la clasificación de países vinculada a él, [44] en la medida en que parecía depender principalmente de la elección de los indicadores retenidos .
Las comparaciones directas de las estadísticas de salud entre naciones son complejas. El Commonwealth Fund , en su encuesta anual, "Mirror, Mirror on the Wall", compara el desempeño de los sistemas de salud en Australia, Nueva Zelanda, el Reino Unido, Alemania, Canadá y los Estados Unidos. Su estudio de 2007 encontró que, aunque el sistema de los Estados Unidos es el más caro, sistemáticamente tiene un desempeño inferior al de los otros países. [45] Una diferencia importante entre los Estados Unidos y los otros países del estudio es que Estados Unidos es el único país sin atención médica universal . La OCDE también recopila estadísticas comparativas y ha publicado breves perfiles de los países. [46] [47] [48] Health Consumer Powerhouse realiza comparaciones entre los sistemas nacionales de atención médica en el índice de consumidores de salud de Europa y áreas específicas de atención médica como la diabetes [49] o la hepatitis. [50]
Ipsos MORI produce un estudio anual sobre las percepciones públicas de los servicios de atención sanitaria en 30 países. [51]
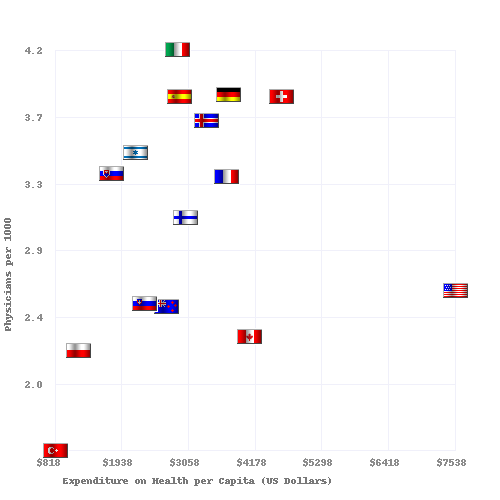
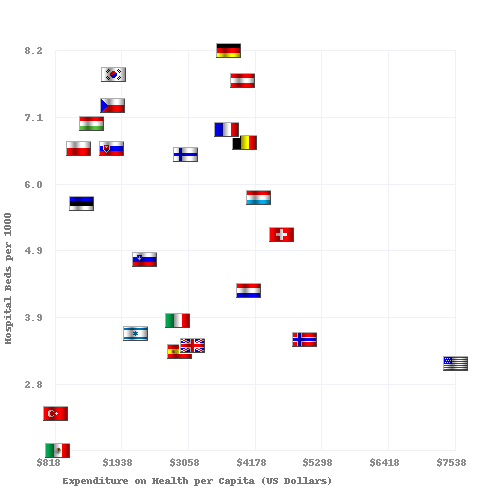
| País | Esperanza de vida [52] | Tasa de mortalidad infantil [53] | Muertes evitables por cada 100.000 personas en 2007 [54] | Médicos por cada 1000 personas | Enfermeras por cada 1000 personas | Gasto per cápita en salud (USD PPP) | Costos de atención médica como porcentaje del PIB | % de los ingresos del gobierno gastados en salud | % de los costos de salud pagados por el gobierno |
|---|---|---|---|---|---|---|---|---|---|
| Australia | 83.0 | 4.49 | 57 | 2.8 | 10.1 | 3.353 | 8.5 | 17.7 | 67,5 |
| Canadá | 82.0 | 4,78 | 77 [55] | 2.2 | 9.0 | 3.844 | 10.0 | 16.7 | 70.2 |
| Finlandia | 79,5 | 2.6 | 2.7 | 15.5 | 3.008 | 8.4 | |||
| Francia | 82.0 | 3.34 | 55 | 3.3 | 7.7 | 3.679 | 11.6 | 14.2 | 78.3 |
| Alemania | 81.0 | 3.48 | 76 | 3.5 | 10.5 | 3.724 | 10.4 | 17.6 | 76.4 |
| Italia | 83.0 | 3.33 | 60 | 4.2 | 6.1 | 2.771 | 8.7 | 14.1 | 76.6 |
| Japón | 84.0 | 2.17 | 61 | 2.1 | 9.4 | 2.750 | 8.2 | 16.8 | 80.4 |
| Noruega | 83.0 | 3.47 | 64 | 3.8 | 16.2 | 4.885 | 8.9 | 17.9 | 84.1 |
| España | 83.0 | 3.30 | 74 | 3.8 | 5.3 | 3.248 | 8.9 | 15.1 | 73.6 |
| Suecia | 82.0 | 2.73 | 61 | 3.6 | 10.8 | 3.432 | 8.9 | 13.6 | 81.4 |
| Reino Unido | 81.6 | 4.5 | 83 | 2.5 | 9.5 | 3.051 | 8.4 | 15.8 | 81.3 |
| A NOSOTROS | 78,74 | 5.9 | 96 | 2.4 | 10.6 | 7,437 | 16.0 | 18.5 | 45.1 |
Médicos y camas de hospital por cada 1000 habitantes vs. Gasto en atención sanitaria en 2008 para países de la OCDE. La fuente de los datos es OECD.org - OECD. [47] [48]
Véase también
- Acrónimos en el ámbito sanitario
- La Iglesia católica y la atención sanitaria
- Promoción de la salud clínica
- Salud comunitaria
- Comparación de los sistemas de atención sanitaria en Canadá y Estados Unidos
- Atención sanitaria orientada al consumidor
- Competencia cultural en la atención sanitaria
- Salud mundial
- Pruebas genéticas
- Lista de países según cobertura de seguro de salud
- Administración de salud
- Cuidado de la salud
- Proveedor de atención sanitaria
- Reforma de la atención sanitaria
- Crisis sanitaria
- Economía de la salud
- Equidad en salud
- Recursos humanos en salud
- Seguro de salud
- Política de salud
- Promoción de la salud
- Investigación en servicios de salud
- Ciudad saludable
- Red hospitalaria
- Medicamento
- Seguro nacional de salud
- Seguridad y salud en el trabajo
- Filosofía de la atención sanitaria
- Atención primaria
- Atención primaria de salud
- Salud pública
- Atención sanitaria financiada con fondos públicos
- Atención sanitaria de pagador único
- Determinantes sociales de la salud
- Medicina socializada
- Cronología de la salud mundial
- Asistencia sanitaria de dos niveles
- Atención sanitaria universal
Referencias
- ^ White F (2015). "Atención primaria de salud y salud pública: fundamentos de los sistemas de salud universales". Med Princ Pract . 24 (2): 103–116. doi :10.1159/000370197. PMC 5588212 . PMID 25591411.
- ^ ab "Sistema de atención sanitaria". Liverpool-ha.org.uk. Archivado desde el original el 25 de enero de 2021. Consultado el 6 de agosto de 2011 .
- ^ Artículo de la revista New Yorker: "Cómo llegar desde aquí". Archivado el 28 de mayo de 2014 en Wayback Machine. 26 de enero de 2009
- ^ ab Organización Mundial de la Salud. (2000). Informe sobre la salud en el mundo 2000 – Sistemas de salud: mejorar el desempeño. Ginebra, OMS [1]
- ^ Observaciones del presidente de la Universidad Johns Hopkins, William Brody: "Atención sanitaria 2008: ¿Qué se promete/qué es posible?" Archivado el 11 de febrero de 2009 en Wayback Machine. 7 de septiembre de 2007
- ^ Cook, RI; Render, M.; Woods, D. (2000). "Brechas en la continuidad de la atención y progreso en la seguridad del paciente". BMJ . 320 (7237): 791–794. doi :10.1136/bmj.320.7237.791. PMC 1117777 . PMID 10720370.
- ^ ab Frenk J (2010). "El sistema de salud global: fortalecer los sistemas nacionales de salud como el siguiente paso para el progreso global". PLOS Med . 7 (1): e1000089. doi : 10.1371/journal.pmed.1000089 . PMC 2797599 . PMID 20069038.
- ^ "Asunto de todos. Fortalecimiento de los sistemas de salud para mejorar los resultados sanitarios: marco de acción de la OMS" (PDF) . OMS. 2007. Archivado (PDF) del original el 28 de diciembre de 2021 . Consultado el 4 de octubre de 2020 .
- ^ "Panorama regional del seguro social de salud en el Sudeste Asiático Archivado el 24 de febrero de 2007 en Wayback Machine , Organización Mundial de la Salud . Y [2] Archivado el 3 de septiembre de 2012 en Wayback Machine . Consultado el 18 de agosto de 2006.
- ^ Glied, Sherry A. "Financiación, eficiencia y equidad de la atención sanitaria". Archivado el 24 de febrero de 2012 en Wayback Machine. National Bureau of Economic Research , marzo de 2008. Consultado el 20 de marzo de 2008.
- ^ Bengali, Shawn M (13 de abril de 2021). "UNA COMPARACIÓN DE LAS CAPACIDADES HOSPITALARIAS ENTRE SISTEMAS DE SALUD DE PAGADOR ÚNICO Y DE PAGADOR MÚLTIPLE ENTRE LOS PAÍSES DE LA OCDE" (PDF) . Washington, DC . Consultado el 5 de julio de 2024 .
- ^ Cómo funciona el seguro privado: una introducción Archivado el 21 de diciembre de 2008 en Wayback Machine por Gary Claxton, Institución de Investigación y Política de Atención Sanitaria, Universidad de Georgetown, en nombre de la Fundación de la Familia Henry J. Kaiser
- ^ Bloom, G; et al. (2008). "Mercados, asimetría de la información y atención sanitaria: hacia nuevos contratos sociales". Ciencias sociales y medicina . 66 (10): 2076–2087. doi :10.1016/j.socscimed.2008.01.034. PMID 18316147. Archivado desde el original el 27 de abril de 2021 . Consultado el 26 de mayo de 2012 .
- ^ UNITAID. República de Guinea introduce un impuesto de solidaridad aérea para luchar contra el sida, la tuberculosis y la malaria. Archivado el 12 de noviembre de 2011 en Wayback Machine. Ginebra, 30 de junio de 2011. Consultado el 5 de julio de 2011.
- ^ Saltman RB, Von Otter C. Implementación de mercados planificados en la atención de la salud: equilibrio entre la responsabilidad social y económica . Buckingham: Open University Press 1995.
- ^ Kolehamainen-Aiken RL (1997). "Descentralización y recursos humanos: implicaciones e impacto". Recursos humanos para el desarrollo de la salud . 2 (1): 1–14.
- ^ abcdefghi Elizabeth Docteur; Howard Oxley (2003). "Health-Care Systems: Lessons from the Reform Experience" (PDF) . OCDE. Archivado (PDF) del original el 22 de diciembre de 2015. Consultado el 22 de enero de 2009 .
- ^ "¿Qué es la atención basada en el valor y cómo hacer la transición? - Measures Manager". Archivado desde el original el 13 de mayo de 2019. Consultado el 13 de mayo de 2019 .
- ^ abcd Datos de la OCDE . Recursos sanitarios - Gasto sanitario Archivado el 12 de abril de 2020 en Wayback Machine . doi :10.1787/8643de7e-en. 2 gráficos de barras: Para ambos: Desde los menús inferiores: Menú de países > elija OCDE. Marque la casilla para "datos más recientes disponibles". Menú de perspectivas > Marque la casilla para "comparar variables". Luego marque las casillas para gobierno/obligatorio, voluntario y total. Haga clic en la pestaña superior para ver el gráfico (gráfico de barras). Para el gráfico del PIB, elija "% del PIB" en el menú inferior. Para el gráfico per cápita, elija "dólares estadounidenses/per cápita". Haga clic en el botón de pantalla completa sobre el gráfico. Haga clic en la tecla "imprimir pantalla". Haga clic en la pestaña superior de la tabla para ver los datos.
- ^ "Código de prácticas de gestión de registros". NHS England. 2023. Consultado el 29 de junio de 2023 .
- ^ Lucas, H (2008). «Tecnologías de la información y las comunicaciones para los futuros sistemas de salud en los países en desarrollo». Ciencias sociales y medicina . 66 (10): 2122–2132. doi :10.1016/j.socscimed.2008.01.033. PMID 18343005. Archivado desde el original el 27 de abril de 2021. Consultado el 26 de mayo de 2012 .
- ^ "Sistema de información sobre salud pública de la Unión Europea – página sobre VIH/SIDA". Euphix .org. Archivado desde el original el 26 de julio de 2011 . Consultado el 6 de agosto de 2011 .
- ^ "Sistema de información sobre salud pública de la Unión Europea – Página sobre diabetes". Euphix.org. Archivado desde el original el 26 de julio de 2011. Consultado el 6 de agosto de 2011 .
- ^ "Sistema de información sobre salud pública de la Unión Europea: página sobre conductas relacionadas con el tabaquismo". Euphix.org. Archivado desde el original el 1 de agosto de 2011. Consultado el 6 de agosto de 2011 .
- ^ Vínculo entre el gasto en salud y la esperanza de vida: EE. UU. es un caso atípico Archivado el 11 de marzo de 2022 en Wayback Machine . 26 de mayo de 2017. Por Max Roser en Our World in Data . Haga clic en la pestaña de fuentes debajo del gráfico para obtener información sobre los países, los gastos de atención médica y las fuentes de datos. Vea la versión posterior del gráfico aquí Archivado el 5 de marzo de 2022 en Wayback Machine .
- ^ Handler A, Issel M, Turnock B. Un marco conceptual para medir el desempeño del sistema de salud pública. American Journal of Public Health , 2001, 91(8): 1235–39.
- ^ Wilson, Tim; Plsek, Paul E. (29 de septiembre de 2001). "Complejidad, liderazgo y gestión en organizaciones de atención sanitaria". BMJ . 323 (7315): 746–749. doi :10.1136/bmj.323.7315.746. ISSN 0959-8138. PMC 1121291 . PMID 11576986.
- ^ Paina, Ligia; David Peters (5 de agosto de 2011). "Entender las vías para ampliar los servicios de salud a través de la perspectiva de sistemas adaptativos complejos". Políticas y planificación sanitaria . 26 (5): 365–373. doi : 10.1093/heapol/czr054 . PMID 21821667. Archivado desde el original el 30 de mayo de 2013. Consultado el 18 de mayo de 2012 .
- ^ ab Peters, David; Sara Bennet (2012). "Una mejor orientación es bienvenida, pero sin anteojeras". PLOS Med . 9 (3): e1001188. doi : 10.1371/journal.pmed.1001188 . PMC 3308928 . PMID 22448148. Archivado desde el original el 30 de mayo de 2013 . Consultado el 18 de mayo de 2012 .
- ^ Organización Mundial de la Salud (2010). Monitoreo de los elementos básicos de los sistemas de salud: manual de indicadores y sus estrategias de medición. Organización Mundial de la Salud. ISBN 978-92-4-156405-2Archivado desde el original el 3 de mayo de 2024 . Consultado el 15 de mayo de 2024 .
- ^ Kruk, Margaret E .; Gage, Anna D.; Arsenault, Catalina; Jordán, Keely; Leslie, Hannah H.; Roder-DeWan, Sanam; Adeyi, Olusoji; Barker, Pedro; Daelmans, Bernadette; Doubova, Svetlana V.; Inglés, Mike; García-Elorrio, Ezequiel; Guanais, Federico; Gureje, Oye; Hirschhorn, Lisa R. (2018). "Sistemas de salud de alta calidad en la era de los Objetivos de Desarrollo Sostenible: es hora de una revolución". La lanceta. Salud Global . 6 (11): e1196–e1252. doi :10.1016/S2214-109X(18)30386-3. ISSN 2214-109X. PMC 7734391 . PMID 30196093. Archivado desde el original el 3 de mayo de 2024 . Consultado el 15 de mayo de 2024 .
- ^ Padget, Michael; Peters, Michael A.; Brunn, Matthias; Kringos, Dionne; Kruk, Margaret E. (30 de abril de 2024). "Sistemas de salud y sostenibilidad ambiental: actualización de los marcos para una nueva era". BMJ . 385 : e076957. doi :10.1136/bmj-2023-076957. ISSN 1756-1833. PMID 38688557. Archivado desde el original el 3 de mayo de 2024 . Consultado el 15 de mayo de 2024 .
- ^ Organización Mundial de la Salud. Monitoreo de los elementos básicos de los sistemas de salud: manual de indicadores y estrategias de medición. Ginebra, WHO Press, 2010.
- ^ Dal Poz MR et al. Manual sobre seguimiento y evaluación de los recursos humanos para la salud. Ginebra, WHO Press, 2009
- ^ Hyder, A; et al. (2007). "Explorando la investigación de sistemas de salud y su influencia en los procesos de políticas en países de bajos ingresos". BMC Public Health . 7 : 309. doi : 10.1186/1471-2458-7-309 . PMC 2213669 . PMID 17974000. Archivado desde el original el 30 de mayo de 2013 . Consultado el 26 de mayo de 2012 .
- ^ Lennox, Laura; Doyle, Cathal; Reed, Julie E.; Bell, Derek (1 de septiembre de 2017). "¿Qué hace que una herramienta de sostenibilidad sea valiosa, práctica y útil en la práctica de la atención médica en el mundo real? Un estudio de métodos mixtos sobre el desarrollo de la herramienta de éxito a largo plazo en el noroeste de Londres". BMJ Open . 7 (9): e014417. doi :10.1136/bmjopen-2016-014417. ISSN 2044-6055. PMC 5623390 . PMID 28947436.
- ^ Sheikh, Kabir; Lucy Gilson; Irene Akua Agyepong; Kara Hanson; Freddie Ssengooba; Sara Bennett (2011). "Construyendo el campo de la investigación de políticas y sistemas de salud: enmarcando las preguntas". PLOS Medicine . 8 (8): e1001073. doi : 10.1371/journal.pmed.1001073 . PMC 3156683 . PMID 21857809.

- ^ Gilson, Lucy; Kara Hanson; Kabir Sheikh; Irene Akua Agyepong; Freddie Ssengooba; Sara Bennet (2011). "Construyendo el campo de la investigación en políticas y sistemas de salud: las ciencias sociales importan". PLOS Medicine . 8 (8): e1001079. doi : 10.1371/journal.pmed.1001079 . PMC 3160340 . PMID 21886488.

- ^ Bennet, Sara; Irene Akua Agyepong; Kabir Sheikh; Kara Hanson; Freddie Ssengooba; Lucy Gilson (2011). "Construyendo el campo de la investigación en políticas y sistemas de salud: una agenda para la acción". PLOS Medicine . 8 (8): e1001081. doi : 10.1371/journal.pmed.1001081 . PMC 3168867 . PMID 21918641.

- ^ "OECD.StatExtracts, Salud, Determinantes no médicos de la salud, Peso corporal, Población con sobrepeso u obesidad, autodeclarada y medida, Población total" (Estadísticas en línea) . stats.oecd.org . Biblioteca electrónica de la OCDE. 2013. Archivado desde el original el 2 de abril de 2019 . Consultado el 24 de abril de 2014 .
- ^ "OECD.StatExtracts, Salud, Determinantes no médicos de la salud, Peso corporal, Población obesa, autodeclarada y medida, Población total" (Estadísticas en línea) . stats.oecd.org . Biblioteca iLibrary de la OCDE. 2013. Archivado desde el original el 2 de abril de 2019 . Consultado el 24 de abril de 2014 .
- ^ Organización Mundial de la Salud. (2000) Informe sobre la salud en el mundo 2000 – Sistemas de salud: mejorar el desempeño. Ginebra, WHO Press.
- ^ Organización Mundial de la Salud. Desempeño de los sistemas de salud: marco general. Archivado el 17 de junio de 2012 en Wayback Machine. Consultado el 15 de marzo de 2011.
- ^ Navarro V (2000). "Evaluación del Informe sobre la salud en el mundo 2000". Lancet . 356 (9241): 1598–601. doi : 10.1016/s0140-6736(00)03139-1 . PMID 11075789. S2CID 18001992.
- ^ "Espejito, espejito en la pared: una actualización internacional sobre el desempeño comparativo de la atención sanitaria estadounidense". The Commonwealth Fund. 15 de mayo de 2007. Archivado desde el original el 29 de marzo de 2009. Consultado el 7 de marzo de 2009 .
- ^ Organización para la Cooperación y el Desarrollo Económicos . «Datos sanitarios de la OCDE 2008: ¿Cómo se compara Canadá?» (PDF) . Archivado desde el original (PDF) el 31 de mayo de 2013. Consultado el 9 de enero de 2009 .
- ^ ab "Estadísticas actualizadas de un informe de 2009". Oecd.org. Archivado desde el original el 5 de marzo de 2010. Consultado el 6 de agosto de 2011 .
- ^ ab «Datos sanitarios de la OCDE 2009: datos solicitados con frecuencia». Oecd.org. Archivado desde el original el 24 de septiembre de 2015. Consultado el 6 de agosto de 2011 .
- ^ "El índice de diabetes del consumidor europeo 2008". Health Consumer Powerhouse. Archivado desde el original el 22 de abril de 2016. Consultado el 29 de abril de 2013 .
- ^ "Euro Hepatitis Care Index 2012". Health Consumer Powerhouse. Archivado desde el original el 12 de abril de 2016. Consultado el 29 de abril de 2013 .
- ^ "La salud mental reemplaza al Covid como la principal preocupación sanitaria entre los estadounidenses". ITIJ. 5 de octubre de 2022. Archivado desde el original el 14 de octubre de 2022. Consultado el 14 de octubre de 2022 .
- ^ "Esperanza de vida al nacer, total (años) | Datos". data.worldbank.org . Archivado desde el original el 2 de febrero de 2021 . Consultado el 3 de agosto de 2018 .
- ^ CIA – The World Factbook: Tasa de mortalidad infantil. Archivado desde el original el 18 de diciembre de 2012 (datos más antiguos). Consultado el 15 de mayo de 2013.
- ^ "Mortalidad susceptible de atención sanitaria" Nolte, Ellen (2011). "Variaciones en la mortalidad susceptible de atención sanitaria: tendencias en 16 países de altos ingresos". Health Policy (Ámsterdam, Países Bajos) . 103 (1). Commonwealth Fund: 47–52. doi :10.1016/j.healthpol.2011.08.002. PMID 21917350. Archivado desde el original el 5 de febrero de 2012. Consultado el 10 de febrero de 2012 .
- ^ datos de 2003 Nolte, Ellen (2008). "Medición de la salud de las naciones: actualización de un análisis anterior". Health Affairs . 27 (1). Commonwealth Fund: 58–71. doi :10.1377/hlthaff.27.1.58. PMID 18180480. Archivado desde el original el 11 de enero de 2012 . Consultado el 8 de enero de 2012 .
Enlaces externos
- Organización Mundial de la Salud: Sistemas de salud
- Guía de recursos para sistemas de salud de HRC/Eldis Archivado el 2 de agosto de 2005 en Wayback Machine Investigación y otros recursos sobre sistemas de salud en países en desarrollo
- OCDE: Políticas de salud, una lista de las últimas publicaciones de la OCDE