Adrenalina
La adrenalina , también conocida como epinefrina , es una hormona y un medicamento [10] [11] que interviene en la regulación de las funciones viscerales (p. ej., la respiración). [10] [12] Aparece como un gránulo microcristalino blanco. [13] La adrenalina normalmente es producida por las glándulas suprarrenales y por una pequeña cantidad de neuronas en el bulbo raquídeo . [14] Desempeña un papel esencial en la respuesta de lucha o huida al aumentar el flujo sanguíneo a los músculos, el gasto cardíaco al actuar sobre el nódulo SA , [15] la respuesta de dilatación de la pupila y el nivel de azúcar en sangre . [16] [17] Lo hace uniéndose a los receptores alfa y beta . [17] Se encuentra en muchos animales, incluidos los humanos, y algunos organismos unicelulares . [18] [19] También se ha aislado de la planta Scoparia dulcis que se encuentra en el norte de Vietnam. [20]
Usos médicos
Como medicamento, se utiliza para tratar varias afecciones, incluyendo reacción alérgica , anafilaxia , paro cardíaco y sangrado superficial. [8] La adrenalina inhalada se puede utilizar para mejorar los síntomas del crup . [21] También se puede utilizar para el asma cuando otros tratamientos no son eficaces. Se administra por vía intravenosa , por inyección en un músculo , por inhalación o por inyección justo debajo de la piel . [8] Los efectos secundarios comunes incluyen temblores, ansiedad y sudoración. Puede producirse una frecuencia cardíaca rápida y presión arterial alta. Ocasionalmente puede resultar en un ritmo cardíaco anormal . Si bien la seguridad de su uso durante el embarazo y la lactancia no está clara, se deben tener en cuenta los beneficios para la madre. [8]
Se ha defendido el uso de infusiones de adrenalina en lugar del tratamiento ampliamente aceptado con inotrópicos para los bebés prematuros con compromiso cardiovascular clínico. Aunque hay datos suficientes que recomiendan firmemente las infusiones de adrenalina como un tratamiento viable, se necesitan más ensayos para determinar de manera concluyente que estas infusiones reducirán con éxito las tasas de morbilidad y mortalidad entre los bebés prematuros con compromiso cardiovascular. [22]
La epinefrina también se puede utilizar para tratar el glaucoma de ángulo abierto, ya que se ha descubierto que aumenta la salida del humor acuoso en el ojo. Esto reduce la presión intraocular en el ojo y, por lo tanto, ayuda en el tratamiento. [23]
Efectos fisiológicos
La médula suprarrenal es una de las principales responsables de las catecolaminas circulantes totales ( la L -DOPA se encuentra en una concentración más alta en el plasma ), [24] aunque aporta más del 90% de la adrenalina circulante. Se encuentra poca adrenalina en otros tejidos, principalmente en células cromafines dispersas y en una pequeña cantidad de neuronas que utilizan la adrenalina como neurotransmisor . [25] Después de la adrenalectomía , la adrenalina desaparece por debajo del límite de detección en el torrente sanguíneo. [26]
Las dosis farmacológicas de adrenalina estimulan los receptores adrenérgicos α 1 , α 2 , β 1 , β 2 y β 3 del sistema nervioso simpático . Los receptores nerviosos simpáticos se clasifican como adrenérgicos, según su capacidad de respuesta a la adrenalina. [27] El término "adrenérgico" a menudo se malinterpreta en el sentido de que el principal neurotransmisor simpático es la noradrenalina , en lugar de la adrenalina, como descubrió Ulf von Euler en 1946. [28] [29] La adrenalina tiene un efecto mediado por los receptores adrenérgicos β 2 sobre el metabolismo y las vías respiratorias , sin una conexión neuronal directa de los ganglios simpáticos a las vías respiratorias . [30] [31] [32]
Walter Bradford Cannon propuso originalmente el concepto de que la médula suprarrenal y el sistema nervioso simpático están involucrados en las respuestas de huida, lucha y miedo. [33] Pero la médula suprarrenal, a diferencia de la corteza suprarrenal, no es necesaria para la supervivencia. En pacientes adrenalectomizados, las respuestas hemodinámicas y metabólicas a estímulos como la hipoglucemia y el ejercicio permanecen normales. [34] [35]
Ejercicio
Un estímulo fisiológico para la secreción de adrenalina es el ejercicio. Esto se demostró por primera vez midiendo la dilatación de una pupila (desnervada) de un gato en una cinta de correr, [36] más tarde se confirmó utilizando un ensayo biológico de muestras de orina. [37] Los métodos bioquímicos para medir las catecolaminas en plasma se publicaron a partir de 1950. [38] Aunque se han publicado muchos trabajos valiosos utilizando ensayos fluorimétricos para medir las concentraciones totales de catecolaminas, el método es demasiado inespecífico e insensible para determinar con precisión las cantidades muy pequeñas de adrenalina en plasma. El desarrollo de métodos de extracción y ensayos radioenzimáticos derivados de enzimas e isótopos (REA) transformó el análisis a una sensibilidad de 1 pg para la adrenalina. [39] Los primeros ensayos plasmáticos de REA indicaron que la adrenalina y las catecolaminas totales aumentan tarde en el ejercicio, principalmente cuando comienza el metabolismo anaeróbico. [40] [41] [42]
Durante el ejercicio, la concentración sanguínea de adrenalina aumenta en parte debido al aumento de la secreción de la médula suprarrenal y en parte debido a la disminución del metabolismo de la adrenalina debido a la reducción del flujo sanguíneo al hígado. [43] La infusión de adrenalina para reproducir las concentraciones circulantes de adrenalina durante el ejercicio en sujetos en reposo tiene poco efecto hemodinámico, salvo una ligera caída mediada por β2 en la presión arterial diastólica. [44] [45] La infusión de adrenalina dentro del rango fisiológico suprime la hiperreactividad de las vías respiratorias humanas lo suficiente como para antagonizar los efectos constrictores de la histamina inhalada. [46]
En 1887, Grossman demostró que la estimulación de los nervios aceleradores cardíacos revertía la constricción de las vías respiratorias inducida por la muscarina. [47] En experimentos con perros, en los que se cortó la cadena simpática a nivel del diafragma, Jackson demostró que no había inervación simpática directa al pulmón, pero la broncoconstricción se revertía mediante la liberación de adrenalina desde la médula suprarrenal. [48] No se ha informado de una mayor incidencia de asma en pacientes adrenalectomizados; aquellos con predisposición al asma tendrán cierta protección contra la hiperreactividad de las vías respiratorias gracias a su terapia de reemplazo de corticosteroides. El ejercicio induce una dilatación progresiva de las vías respiratorias en sujetos normales que se correlaciona con la carga de trabajo y no se previene con betabloqueantes. [49] La dilatación progresiva de las vías respiratorias con el aumento del ejercicio está mediada por una reducción progresiva del tono vagal en reposo. El bloqueo beta con propranolol provoca un rebote en la resistencia de las vías respiratorias después del ejercicio en sujetos normales durante el mismo período de tiempo que la broncoconstricción observada en el asma inducido por el ejercicio. [50] La reducción de la resistencia de las vías respiratorias durante el ejercicio reduce el trabajo respiratorio. [51]
Respuestas emocionales
Cada respuesta emocional tiene un componente conductual, uno autónomo y uno hormonal. El componente hormonal incluye la liberación de adrenalina, una respuesta adrenomedular al estrés controlada por el sistema nervioso simpático . La principal emoción estudiada en relación con la adrenalina es el miedo. En un experimento, los sujetos a los que se les inyectó adrenalina expresaron más expresiones faciales negativas y menos positivas ante las películas de miedo en comparación con un grupo de control. Estos sujetos también informaron un miedo más intenso a las películas y una mayor intensidad media de recuerdos negativos que los sujetos de control. [52] Los hallazgos de este estudio demuestran que existen asociaciones aprendidas entre los sentimientos negativos y los niveles de adrenalina. En general, la mayor cantidad de adrenalina se correlaciona positivamente con un estado de excitación de emociones negativas . Estos hallazgos pueden ser un efecto en parte de que la adrenalina provoca respuestas simpáticas fisiológicas, incluido un aumento de la frecuencia cardíaca y temblores de rodillas, que pueden atribuirse a la sensación de miedo independientemente del nivel real de miedo provocado por el video. Aunque los estudios han encontrado una relación definitiva entre la adrenalina y el miedo, otras emociones no han tenido tales resultados. En el mismo estudio, los sujetos no expresaron mayor diversión ante una película de entretenimiento ni mayor enojo ante una película de enojo. [52] Hallazgos similares también fueron respaldados en un estudio que involucró sujetos roedores que eran capaces o incapaces de producir adrenalina. Los hallazgos respaldan la idea de que la adrenalina tiene un papel en facilitar la codificación de eventos emocionalmente excitantes, contribuyendo a niveles más altos de excitación debido al miedo. [53]
Memoria
Se ha descubierto que las hormonas adrenérgicas, como la adrenalina, pueden producir una mejora retrógrada de la memoria a largo plazo en los seres humanos. La liberación de adrenalina debido a eventos emocionalmente estresantes, que es adrenalina endógena, puede modular la consolidación de la memoria de los eventos, asegurando una fuerza de la memoria que es proporcional a la importancia de la memoria. La actividad de adrenalina posterior al aprendizaje también interactúa con el grado de excitación asociado con la codificación inicial. [54] Hay evidencia que sugiere que la adrenalina tiene un papel en la adaptación al estrés a largo plazo y la codificación de la memoria emocional específicamente. La adrenalina también puede desempeñar un papel en la elevación de la excitación y la memoria del miedo en condiciones patológicas particulares, incluido el trastorno de estrés postraumático . [53] En general, "Una amplia evidencia indica que la epinefrina (EPI) modula la consolidación de la memoria para tareas emocionalmente excitantes en animales y sujetos humanos". [55] Los estudios también han encontrado que la memoria de reconocimiento que involucra a la adrenalina depende de un mecanismo que depende de los adrenoceptores β. [55] La adrenalina no cruza fácilmente la barrera hematoencefálica, por lo que sus efectos sobre la consolidación de la memoria son iniciados al menos en parte por los adrenoceptores β en la periferia. Los estudios han encontrado que el sotalol , un antagonista de los adrenoceptores β que tampoco ingresa fácilmente al cerebro, bloquea los efectos potenciadores de la adrenalina administrada periféricamente sobre la memoria. [56] Estos hallazgos sugieren que los adrenoceptores β son necesarios para que la adrenalina tenga un impacto en la consolidación de la memoria. [57] [58]
Patología
Se observa un aumento de la secreción de adrenalina en el feocromocitoma , la hipoglucemia , el infarto de miocardio y, en menor grado, en el temblor esencial (también conocido como temblor benigno, familiar o idiopático). Un aumento general de la actividad neuronal simpática suele ir acompañado de un aumento de la secreción de adrenalina, pero hay selectividad durante la hipoxia y la hipoglucemia, cuando la relación entre adrenalina y noradrenalina aumenta considerablemente. [59] [60] [61] Por lo tanto, debe haber cierta autonomía de la médula suprarrenal con respecto al resto del sistema simpático.
El infarto de miocardio se asocia con altos niveles circulantes de adrenalina y noradrenalina, particularmente en el shock cardiogénico. [62] [63]
El temblor familiar benigno (temblor esencial) (TBF) responde a los bloqueadores adrenérgicos β periféricos y se sabe que la estimulación β2 causa temblor. Se encontró que los pacientes con TBF tenían niveles plasmáticos elevados de adrenalina, pero no de noradrenalina. [64] [65]
Se pueden observar concentraciones bajas o ausentes de adrenalina en la neuropatía autonómica o después de una adrenalectomía. La insuficiencia de la corteza suprarrenal, como en la enfermedad de Addison , puede suprimir la secreción de adrenalina, ya que la actividad de la enzima sintetizadora, la feniletanolamina - N -metiltransferasa , depende de la alta concentración de cortisol que drena desde la corteza hacia la médula. [66] [67] [68]
Terminología
En 1901, Jōkichi Takamine patentó un extracto purificado de las glándulas suprarrenales , que fue registrado por Parke, Davis & Co en los EE. UU. [69] El nombre aprobado británico y el término de la farmacopea europea para este fármaco es, por lo tanto, adrenalina (del latín ad , "en", y rēnālis , "del riñón", de ren , "riñón"). [70]
Sin embargo, el farmacólogo John Abel ya había preparado un extracto de glándulas suprarrenales en 1897, y acuñó el nombre epinefrina para describirlo (del griego antiguo ἐπῐ́ ( epí ), "sobre", y νεφρός ( nephrós ), "riñón"). [69] Como el término Adrenalina era una marca registrada en los EE. UU., [69] y en la creencia de que el extracto de Abel era el mismo que el de Takamine (una creencia que desde entonces se disputa), la epinefrina se convirtió en [ ¿cuándo? ] el nombre genérico utilizado en los EE. UU. [69] y sigue siendo el nombre adoptado en los Estados Unidos y el nombre no propietario internacional del producto farmacéutico (aunque el nombre adrenalina se utiliza con frecuencia [71] ).
La terminología es ahora una de las pocas diferencias entre los sistemas de nombres INN y BAN. [72] Aunque los profesionales de la salud y los científicos europeos utilizan preferentemente el término adrenalina , lo contrario es cierto entre los profesionales de la salud y los científicos estadounidenses. Sin embargo, incluso entre estos últimos, los receptores de esta sustancia se denominan receptores adrenérgicos o adrenoceptores , y los productos farmacéuticos que imitan sus efectos a menudo se denominan adrenérgicos . Rao revisa la historia de la adrenalina y la epinefrina. [73]
Mecanismo de acción
| Órgano | Efectos |
|---|---|
| Corazón | Aumenta la frecuencia cardíaca, la contractilidad y la conducción a través del nodo AV. |
| Pulmones | Aumenta la frecuencia respiratoria; broncodilatación. |
| Hígado | Estimula la glucogenólisis |
| Músculo | Estimula la glucogenólisis y la glucólisis. |
| Cerebro | Aumento de la oxigenación del tejido cerebral. |
| Sistémico | Vasoconstricción y vasodilatación |
| Desencadena la lipólisis | |
| Contracción muscular |
Como hormona, la adrenalina actúa en casi todos los tejidos del cuerpo al unirse a los receptores adrenérgicos . Sus efectos en diversos tejidos dependen del tipo de tejido y de la expresión de formas específicas de receptores adrenérgicos . Por ejemplo, los niveles altos de adrenalina provocan la relajación del músculo liso de las vías respiratorias, pero provocan la contracción del músculo liso que recubre la mayoría de las arteriolas .
La adrenalina es un agonista no selectivo de todos los receptores adrenérgicos, incluidos los principales subtipos α 1 , α 2 , β 1 , β 2 y β 3 . [74] La unión de la adrenalina a estos receptores desencadena una serie de cambios metabólicos. La unión a los receptores α-adrenérgicos inhibe la secreción de insulina por el páncreas , estimula la glucogenólisis en el hígado y el músculo , [75] y estimula la glucólisis e inhibe la glucogénesis mediada por insulina en el músculo. [76] [77] La unión al receptor β adrenérgico desencadena la secreción de glucagón en el páncreas, el aumento de la secreción de hormona adrenocorticotrópica (ACTH) por la glándula pituitaria y el aumento de la lipólisis por el tejido adiposo . En conjunto, estos efectos aumentan la glucosa en sangre y los ácidos grasos , proporcionando sustratos para la producción de energía dentro de las células de todo el cuerpo. [77] La unión del receptor adrenérgico β también aumenta la producción de AMP cíclico. [78]
La adrenalina hace que las células hepáticas liberen glucosa en la sangre, actuando a través de los receptores alfa y beta-adrenérgicos para estimular la glucogenólisis. La adrenalina se une a los receptores β 2 en las células hepáticas, lo que cambia la conformación y ayuda a G s , una proteína G heterotrimérica , a intercambiar GDP a GTP. Esta proteína G trimérica se disocia en subunidades G s alfa y G s beta/gamma. G s alfa estimula la adenilil ciclasa , convirtiendo así el trifosfato de adenosina en monofosfato de adenosina cíclico (AMP). El AMP cíclico activa la proteína quinasa A . La proteína quinasa A fosforila y activa parcialmente la fosforilasa quinasa . La adrenalina también se une a los receptores α 1 adrenérgicos, lo que provoca un aumento del trifosfato de inositol , lo que induce a los iones de calcio a entrar en el citoplasma. Los iones de calcio se unen a la calmodulina , lo que conduce a una mayor activación de la fosforilasa quinasa. La fosforilasa quinasa fosforila la glucógeno fosforilasa , que luego descompone el glucógeno dando lugar a la producción de glucosa. [79]
La adrenalina también tiene efectos significativos en el sistema cardiovascular. Aumenta la resistencia periférica a través de la vasoconstricción dependiente del receptor α1 y aumenta el gasto cardíaco al unirse a los receptores β1 . El objetivo de reducir la circulación periférica es aumentar las presiones de perfusión coronaria y cerebral y, por lo tanto, aumentar el intercambio de oxígeno a nivel celular. [80] [81] Si bien la adrenalina aumenta la presión de la circulación aórtica, cerebral y carotídea, reduce el flujo sanguíneo carotídeo y los niveles de CO2 o ETCO2 al final de la espiración . Parece que la adrenalina mejora la microcirculación a expensas de los lechos capilares donde se produce la perfusión. [82]
Medición en fluidos biológicos
La adrenalina se puede cuantificar en sangre, plasma o suero como ayuda diagnóstica, para controlar la administración terapéutica o para identificar el agente causal en una víctima potencial de intoxicación. Las concentraciones plasmáticas endógenas de adrenalina en adultos en reposo suelen ser inferiores a 10 ng/L, pero pueden aumentar hasta 10 veces durante el ejercicio y hasta 50 veces o más durante períodos de estrés. Los pacientes con feocromocitoma suelen tener niveles plasmáticos de adrenalina de 1000 a 10 000 ng/L. La administración parenteral de adrenalina a pacientes cardíacos en cuidados agudos puede producir concentraciones plasmáticas de 10 000 a 100 000 ng/L. [83] [84]
Biosíntesis
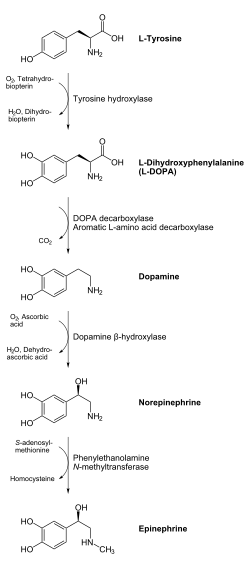
En términos químicos, la adrenalina pertenece a un grupo de monoaminas llamadas catecolaminas . La adrenalina se sintetiza en las células cromafines de la médula suprarrenal de la glándula suprarrenal y en un pequeño número de neuronas en la médula oblongada del cerebro a través de una vía metabólica que convierte los aminoácidos fenilalanina y tirosina en una serie de intermediarios metabólicos y, en última instancia, adrenalina. [10] [12] [85] La tirosina se oxida primero a L -DOPA por la tirosina hidroxilasa ; este es el paso limitante de la velocidad. Luego se descarboxila posteriormente para dar dopamina por la DOPA descarboxilasa ( L -aminoácido aromático descarboxilasa ). Luego, la dopamina se convierte en noradrenalina por la dopamina beta-hidroxilasa , que utiliza ácido ascórbico ( vitamina C ) y cobre. El paso final en la biosíntesis de la adrenalina es la metilación de la amina primaria de la noradrenalina. Esta reacción es catalizada por la enzima feniletanolamina N -metiltransferasa (PNMT), que utiliza S -adenosil metionina (SAMe) como donante de metilo . [86] Si bien la PNMT se encuentra principalmente en el citosol de las células endocrinas de la médula suprarrenal (también conocidas como células cromafines ), se ha detectado en niveles bajos tanto en el corazón como en el cerebro . [87]
La epinefrina se produce en un pequeño grupo de neuronas en el cerebro humano (específicamente, en el bulbo raquídeo ) a través de la vía metabólica que se muestra arriba. [12] |
Regulación
Los principales desencadenantes fisiológicos de la liberación de adrenalina se centran en el estrés , como la amenaza física, la excitación, el ruido, las luces brillantes y la temperatura ambiente alta o baja. Todos estos estímulos se procesan en el sistema nervioso central . [91]
La hormona adrenocorticotrópica (ACTH) y el sistema nervioso simpático estimulan la síntesis de precursores de adrenalina al mejorar la actividad de la tirosina hidroxilasa y la dopamina β-hidroxilasa , dos enzimas clave involucradas en la síntesis de catecolaminas. [ cita requerida ] La ACTH también estimula la corteza suprarrenal para liberar cortisol , lo que aumenta la expresión de PNMT en las células cromafines, mejorando la síntesis de adrenalina. Esto se hace con mayor frecuencia en respuesta al estrés. [ cita requerida ] El sistema nervioso simpático, actuando a través de los nervios esplácnicos hacia la médula suprarrenal, estimula la liberación de adrenalina. La acetilcolina liberada por las fibras simpáticas preganglionares de estos nervios actúa sobre los receptores nicotínicos de acetilcolina , provocando la despolarización celular y una afluencia de calcio a través de los canales de calcio dependientes del voltaje . El calcio desencadena la exocitosis de los gránulos cromafines y, por lo tanto, la liberación de adrenalina (y noradrenalina) al torrente sanguíneo. [ cita requerida ] Para que la PNMT actúe sobre la noradrenalina en el citosol, primero debe ser enviada fuera de los gránulos de las células cromafines. Esto puede ocurrir a través del intercambiador de catecolamina-H + VMAT1 . VMAT1 también es responsable de transportar la adrenalina recién sintetizada desde el citosol de regreso a los gránulos cromafines en preparación para su liberación. [92]
A diferencia de muchas otras hormonas, la adrenalina (al igual que otras catecolaminas) no ejerce una retroalimentación negativa para regular a la baja su propia síntesis. Los niveles anormales de adrenalina pueden ocurrir en diversas condiciones, como la administración subrepticia de adrenalina, el feocromocitoma y otros tumores de los ganglios simpáticos .
Su acción finaliza con la recaptación en las terminaciones nerviosas, una pequeña dilución y metabolismo por la monoaminooxidasa [93] y la catecol -O -metiltransferasa en ácido 3,4-dihidroximandélico y metanefrina .
Historia
Los extractos de la glándula suprarrenal fueron obtenidos por primera vez por el fisiólogo polaco Napoleon Cybulski en 1895. [94] Estos extractos, a los que llamó nadnerczyna ("adrenalina"), contenían adrenalina y otras catecolaminas. [95] El oftalmólogo estadounidense William H. Bates descubrió el uso de la adrenalina para cirugías oculares antes del 20 de abril de 1896. [96] En 1897, John Jacob Abel (1857-1938), el padre de la farmacología moderna, encontró una sustancia natural producida por las glándulas suprarrenales a la que llamó epinefrina. Fue la primera hormona en ser identificada y sigue siendo un tratamiento crucial de primera línea para paros cardíacos, reacciones alérgicas graves y otras afecciones. En 1901, Jokichi Takamine aisló y purificó con éxito la hormona de las glándulas suprarrenales de ovejas y bueyes. [97] La adrenalina fue sintetizada por primera vez en el laboratorio por Friedrich Stolz y Henry Drysdale Dakin , de forma independiente, en 1904. [98]
Aunque se menciona a la secretina como la primera hormona, la adrenalina es la primera hormona desde que se descubrió la actividad del extracto suprarrenal en la presión arterial en 1895 antes del de la secretina en 1902. [73] En 1895, George Oliver (1841-1915), médico general en North Yorkshire, y Edward Albert Schäfer (1850-1935), fisiólogo del University College de Londres, publicaron un artículo sobre el componente activo del extracto de la glándula suprarrenal que causaba el aumento de la presión arterial y la frecuencia cardíaca, que provenía de la médula, pero no de la corteza de la glándula suprarrenal. [99] En 1897, John Jacob Abel (1857-1938) de la Universidad Johns Hopkins , el primer presidente del primer departamento de farmacología de EE. UU., encontró un compuesto llamado epinefrina con la fórmula molecular de C 17 H 15 NO 4 . [73] Abel afirmó que su principio del extracto de la glándula suprarrenal era activo.
En 1900, Jōkichi Takamine (1854-1922), un químico japonés, trabajó con su asistente, Keizo Uenaka (1876-1960), para purificar un principio 2000 veces más activo que la epinefrina de la glándula suprarrenal, llamado adrenalina con la fórmula molecular C 10 H 15 NO 3 . [73] [99] Además, en 1900 Thomas Aldrich del Laboratorio Científico Parke-Davis también purificó la adrenalina de forma independiente. Takamine y Parke-Davis más tarde, en 1901, obtuvieron la patente de la adrenalina. La lucha por la terminología entre la adrenalina y la epinefrina no terminó hasta el primer descubrimiento estructural de la adrenalina por Hermann Pauly (1870-1950) en 1903 y la primera síntesis de adrenalina por Friedrich Stolz (1860-1936), un químico alemán en 1904. Ambos creían que el compuesto de Takamine era el principio activo mientras que el compuesto de Abel era el inactivo. [ cita requerida ] Stolz sintetizó la adrenalina a partir de su forma cetona (adrenalona). [100]
Sociedad y cultura
Adicto a la adrenalina
Un adicto a la adrenalina es alguien que se involucra en un comportamiento de búsqueda de sensaciones a través de "la búsqueda de experiencias nuevas e intensas sin tener en cuenta el riesgo físico, social, legal o financiero". [101] Tales actividades incluyen deportes extremos y riesgosos, abuso de sustancias, sexo inseguro y crimen. El término se relaciona con el aumento de los niveles circulantes de adrenalina durante el estrés fisiológico . [102] Tal aumento en la concentración circulante de adrenalina es secundario a la activación de los nervios simpáticos que inervan la médula suprarrenal, ya que es rápido y no está presente en animales a los que se les ha extirpado la glándula suprarrenal. [103] Aunque tal estrés desencadena la liberación de adrenalina, también activa muchas otras respuestas dentro del sistema nervioso central , que impulsa las respuestas conductuales; mientras que la concentración de adrenalina circulante está presente, puede no impulsar el comportamiento. Sin embargo, la infusión de adrenalina por sí sola aumenta el estado de alerta [104] y tiene funciones en el cerebro, incluido el aumento de la consolidación de la memoria. [102]
Fortaleza
La adrenalina se ha relacionado con hazañas de gran fuerza, que suelen ocurrir en tiempos de crisis. Por ejemplo, hay historias de un padre que levantó parte de un automóvil cuando su hijo quedó atrapado debajo, lo que demuestra la capacidad del cuerpo para resistir el estrés y destaca los efectos significativos de la adrenalina en el desarrollo de capacidades físicas extraordinarias. [105] [106]
Véase también
Referencias
- ^ Andersen AM (1975). "Estudios estructurales de los productos metabólicos de la dopamina. III. Estructura cristalina y molecular de la (−)-adrenalina". Acta Chem. Scand. 29b (2): 239–244. doi : 10.3891/acta.chem.scand.29b-0239 . PMID 1136652.
- ^ "Neffy-epinefrina en aerosol". DailyMed . 20 de agosto de 2024 . Consultado el 5 de septiembre de 2024 .
- ^ "Agencia Europea de Medicamentos". Eurneffy EPAR . 27 de junio de 2024. Archivado desde el original el 29 de junio de 2024 . Consultado el 29 de junio de 2024 .El texto se ha copiado de esta fuente, cuyos derechos de autor pertenecen a la Agencia Europea de Medicamentos. Se autoriza la reproducción siempre que se cite la fuente.
- ^ «Información del producto Eurneffy». Registro de medicamentos de la Unión . 23 de agosto de 2024. Consultado el 27 de agosto de 2024 .
- ^ El-Bahr SM, Kahlbacher H, Patzl M, Palme RG (mayo de 2006). "Unión y depuración de adrenalina y noradrenalina radiactivas en sangre de oveja". Veterinary Research Communications . 30 (4). Springer Science and Business Media LLC: 423–32. doi :10.1007/s11259-006-3244-1. PMID 16502110. S2CID 9054777.
- ^ Franksson G, Anggård E (marzo de 2009). "La unión de la anfetamina, las catecolaminas y los compuestos relacionados a las proteínas plasmáticas". Acta Pharmacologica et Toxicologica . 28 (3). Wiley: 209–14. doi :10.1111/j.1600-0773.1970.tb00546.x. PMID 5468075.
- ^ Peaston RT, Weinkove C (enero de 2004). "Medición de catecolaminas y sus metabolitos". Anales de bioquímica clínica . 41 (parte 1). Publicaciones SAGE: 17–38. doi : 10.1258/000456304322664663 . PMID 14713382. S2CID 2330329.
- ^ abcd "Epinefrina". Sociedad Estadounidense de Farmacéuticos de Sistemas de Salud . Consultado el 15 de agosto de 2015 .
- ^ Hummel MD (2012). "Medicamentos de emergencia". En Pollak AN (ed.). Atención de emergencia en las calles de Nancy Caroline (7.ª ed.). Burlington: Jones & Bartlett Learning. pág. 557. ISBN 9781449645861Archivado desde el original el 8 de septiembre de 2017.
- ^ abc Lieberman M, Marks A, Peet A (2013). Bioquímica médica básica de Marks: un enfoque clínico (4.ª ed.). Filadelfia: Wolters Kluwer Health/Lippincott Williams & Wilkins. pág. 175. ISBN 9781608315727.
- ^ "Adrenalina". 21 de agosto de 2015.
- ^ abc Malenka RC, Nestler EJ, Hyman SE (2009). "Capítulo 6: Sistemas de proyección amplia: monoaminas, acetilcolina y orexina". En Sydor A, Brown RY (eds.). Neurofarmacología molecular: una base para la neurociencia clínica (2.ª ed.). Nueva York, EE. UU.: McGraw-Hill Medical. pág. 157. ISBN 9780071481274La epinefrina se encuentra solo en un pequeño número de neuronas centrales, todas ellas ubicadas en el bulbo raquídeo. La epinefrina participa en funciones viscerales
, como el control de la respiración. También se produce en la médula suprarrenal.
- ^ Larrañaga M (2016). Diccionario químico condensado de Hawley . Nueva Jersey: John Wiley & Sons, Incorporated. pág. 561.
- ^ "Adrenalina: fisiología y farmacología | DermNet". dermnetnz.org . Consultado el 20 de marzo de 2023 .
- ^ Brown HF, DiFrancesco D, Noble SJ (julio de 1979). "¿Cómo acelera la adrenalina el corazón?". Nature . 280 (5719): 235–236. Bibcode :1979Natur.280..235B. doi :10.1038/280235a0. PMID 450140. S2CID 4350616.
- ^ Bell DR (2009). Fisiología médica: principios de medicina clínica (3.ª ed.). Filadelfia: Lippincott Williams & Wilkins. pág. 312. ISBN 9780781768528.
- ^ ab Khurana I (2008). Fundamentos de fisiología médica. Elsevier India. pág. 460. ISBN 9788131215661.
- ^ Buckley E (2013). Animales venenosos y sus venenos: vertebrados venenosos. Elsevier. pág. 478. ISBN 9781483262888.
- ^ Fisiología animal: adaptación y medio ambiente (5.ª ed.). Cambridge University Press. 1997. pág. 510. ISBN 9781107268500.
- ^ Phan MG, Phan TS, Matsunami K, Otsuka H (abril de 2006). "Evaluación química y biológica de diterpenoides de tipo escopadulano de Scoparia dulcis de origen vietnamita". Chemical & Pharmaceutical Bulletin . 54 (4): 546–549. doi : 10.1248/cpb.54.546 . PMID 16595962.
- ^ Everard ML (febrero de 2009). "Bronquiolitis aguda y crup". Clínicas pediátricas de Norteamérica . 56 (1): 119–133, x–xi. doi :10.1016/j.pcl.2008.10.007. PMID 19135584.
- ^ Paradisis M, Osborn DA (2004). "Adrenalina para la prevención de la morbilidad y la mortalidad en lactantes prematuros con compromiso cardiovascular". Base de datos Cochrane de revisiones sistemáticas (1): CD003958. doi :10.1002/14651858.CD003958.pub2. PMID 14974048.
- ^ Erickson-Lamy KA, Nathanson JA (agosto de 1992). "La epinefrina aumenta la facilidad de salida y el contenido de AMP cíclico en el ojo humano in vitro". Oftalmología investigativa y ciencia visual . 33 (9): 2672–2678. PMID 1353486.
- ^ Rizzo V, Memmi M, Moratti R, Melzi d'Eril G, Perucca E (junio de 1996). "Concentraciones de L -dopa en plasma y ultrafiltrados plasmáticos". Revista de análisis farmacéutico y biomédico . 14 (8–10): 1043–1046. doi :10.1016/s0731-7085(96)01753-0. PMID 8818013.
- ^ Fuller RW (abril de 1982). "Farmacología de las neuronas de epinefrina cerebral". Revisión anual de farmacología y toxicología . 22 (1): 31–55. doi :10.1146/annurev.pa.22.040182.000335. PMID 6805416.
- ^ Cryer PE (agosto de 1980). "Fisiología y fisiopatología del sistema neuroendocrino simpático suprarrenal humano". The New England Journal of Medicine . 303 (8): 436–444. doi :10.1056/nejm198008213030806. PMID 6248784.
- ^ Barger G, Dale HH (octubre de 1910). "Estructura química y acción simpaticomimética de las aminas". The Journal of Physiology . 41 (1–2): 19–59. doi :10.1113/jphysiol.1910.sp001392. PMC 1513032 . PMID 16993040.
- ^ Von Euler US (1946). "Un ergón simpaticomimético específico en las fibras nerviosas adrenérgicas (simpatinina) y sus relaciones con la adrenalina y la noradrenalina". Acta Physiologica Scandinavica . 12 : 73–97. doi :10.1111/j.1748-1716.1946.tb00368.x.
- ^ Von Euler US, Hillarp NA (enero de 1956). "Evidencia de la presencia de noradrenalina en estructuras submicroscópicas de axones adrenérgicos". Nature . 177 (4497): 44–45. Bibcode :1956Natur.177...44E. doi :10.1038/177044b0. PMID 13288591. S2CID 4214745.
- ^ Warren J (enero de 1986). "La médula suprarrenal y las vías respiratorias". British Journal of Diseases of the Chest . 80 (1): 1–6. doi :10.1016/0007-0971(86)90002-1. PMID 3004549.
- ^ Twentyman OP, Disley A, Gribbin HR, Alberti KG, Tattersfield AE (octubre de 1981). "Efecto del bloqueo beta-adrenérgico en las respuestas respiratorias y metabólicas al ejercicio". Journal of Applied Physiology . 51 (4): 788–793. doi :10.1152/jappl.1981.51.4.788. PMID 6795164.
- ^ Richter EA, Galbo H, Christensen NJ (enero de 1981). "Control de la glucogenólisis muscular inducida por el ejercicio mediante hormonas medulares suprarrenales en ratas". Journal of Applied Physiology . 50 (1). American Physiological Society : 21–26. doi :10.1152/jappl.1981.50.1.21. PMID 7009527.
- ^ Canon WB (1931). "Estudios sobre las condiciones de actividad en los órganos endocrinos xxvii. Evidencia de que la secreción medular-adrenal no es continua". The American Journal of Physiology . 98 : 447–453. doi :10.1152/ajplegacy.1931.98.3.447.
- ^ Cryer PE, Tse TF, Clutter WE, Shah SD (agosto de 1984). "Funciones del glucagón y la epinefrina en la contrarregulación de la glucosa hipoglucémica y no hipoglucémica en humanos". The American Journal of Physiology . 247 (2 Pt 1): E198–E205. doi :10.1152/ajpendo.1984.247.2.E198. PMID 6147094.
- ^ Hoelzer DR, Dalsky GP, Schwartz NS, Clutter WE, Shah SD, Holloszy JO, et al. (julio de 1986). "La epinefrina no es crítica para la prevención de la hipoglucemia durante el ejercicio en humanos". The American Journal of Physiology . 251 (1 Pt 1): E104–E110. doi :10.1152/ajpendo.1986.251.1.E104. PMID 3524257.(Retractado, ver doi :10.1152/ajpendo.1989.256.2.E338, PMID 2645791. )
- ^ Hartman FA, Waite RH, McCordock HA (1922). "Liberación de epinefrina durante el ejercicio muscular". The American Journal of Physiology . 62 (2): 225–241. doi :10.1152/ajplegacy.1922.62.2.225.
- ^ Von Euler US, Hellner S (septiembre de 1952). "Excreción de noradrenalina y adrenalina en el trabajo muscular". Acta Physiologica Scandinavica . 26 (2–3): 183–191. doi :10.1111/j.1748-1716.1952.tb00900.x. PMID 12985406.
- ^ Lund A (1950). "Determinaciones fluorimétricas simultáneas de adrenalina y noradrenalina en sangre". Acta Pharmacologica et Toxicologica . 6 (2): 137–146. doi :10.1111/j.1600-0773.1950.tb03460.x. PMID 24537959.
- ^ Johnson GA, Kupiecki RM, Baker CA (noviembre de 1980). "Métodos de isótopos derivados (radioenzimáticos) en la medición de catecolaminas". Metabolism . 29 (11 Suppl 1): 1106–1113. doi :10.1016/0026-0495(80)90018-9. PMID 7001177.
- ^ Galbo H, Holst JJ, Christensen NJ (enero de 1975). "Respuestas del glucagón y las catecolaminas plasmáticas al ejercicio gradual y prolongado en el hombre". Journal of Applied Physiology . 38 (1): 70–76. doi :10.1152/jappl.1975.38.1.70. PMID 1110246.
- ^ Winder WW, Hagberg JM, Hickson RC, Ehsani AA, McLane JA (septiembre de 1978). "Curso temporal de la adaptación simpatoadrenal al entrenamiento de ejercicios de resistencia en el hombre". Journal of Applied Physiology . 45 (3): 370–374. doi :10.1152/jappl.1978.45.3.370. PMID 701121.
- ^ Kindermann W, Schnabel A, Schmitt WM, Biro G, Hippchen M (mayo de 1982). "[Catecolaminas, GH, cortisol, glucagón, insulina y hormonas sexuales en el ejercicio y bloqueo beta 1 (traducción del autor)]". Klinische Wochenschrift . 60 (10): 505–512. doi :10.1007/bf01756096. PMID 6124653. S2CID 30270788.
- ^ Warren JB, Dalton N, Turner C, Clark TJ, Toseland PA (enero de 1984). "Secreción de adrenalina durante el ejercicio". Clinical Science . 66 (1): 87–90. doi :10.1042/cs0660087. PMID 6690194.
- ^ Fitzgerald GA, Barnes P, Hamilton CA, Dollery CT (octubre de 1980). "Adrenalina circulante y presión arterial: efectos metabólicos y cinética de la adrenalina infundida en el hombre". Revista Europea de Investigación Clínica . 10 (5): 401–406. doi :10.1111/j.1365-2362.1980.tb00052.x. PMID 6777175. S2CID 38894042.
- ^ Warren JB, Dalton N (mayo de 1983). "Una comparación de los efectos broncodilatadores y vasopresores de los niveles de adrenalina durante el ejercicio en el hombre". Clinical Science . 64 (5): 475–479. doi :10.1042/cs0640475. PMID 6831836.
- ^ Warren JB, Dalton N, Turner C, Clark TJ (noviembre de 1984). "Efecto protector de la epinefrina circulante dentro del rango fisiológico sobre la respuesta de las vías respiratorias a la histamina inhalada en sujetos no asmáticos". The Journal of Allergy and Clinical Immunology . 74 (5): 683–686. doi : 10.1016/0091-6749(84)90230-6 . PMID 6389647.
- ^ Grossman M (1887). "Das muscarin-lungen-odem". Zeitschrift für klinische Medizin . 12 : 550–591.
- ^ Jackson DE (1912). "La acción pulmonar de las glándulas suprarrenales". Revista de farmacología y terapéutica experimental . 4 : 59–74.
- ^ Kagawa J, Kerr HD (febrero de 1970). "Efectos del ejercicio breve y gradual sobre la conductancia específica de las vías respiratorias en sujetos normales". Journal of Applied Physiology . 28 (2): 138–144. doi :10.1152/jappl.1970.28.2.138. PMID 5413299.
- ^ Warren JB, Jennings SJ, Clark TJ (enero de 1984). "Efecto del bloqueo adrenérgico y vagal en la respuesta normal de las vías respiratorias humanas al ejercicio". Clinical Science . 66 (1): 79–85. doi :10.1042/cs0660079. PMID 6228370.
- ^ Jennings SJ, Warren JB, Pride NB (julio de 1987). "Calibre de las vías respiratorias y trabajo respiratorio en humanos". Journal of Applied Physiology . 63 (1): 20–24. doi :10.1152/jappl.1987.63.1.20. PMID 2957350.
- ^ ab Mezzacappa ES, Katkin ES, Palmer SN (1999). "Epinefrina, excitación y emoción: una nueva mirada a la teoría de dos factores". Cognición y emoción . 13 (2): 181–199. doi :10.1080/026999399379320.
- ^ ab Toth M, Ziegler M, Sun P, Gresack J, Risbrough V (febrero de 2013). "Respuesta condicionada al miedo y reactividad al sobresalto deterioradas en ratones con deficiencia de epinefrina". Farmacología del comportamiento . 24 (1): 1–9. doi :10.1097/FBP.0b013e32835cf408. PMC 3558035 . PMID 23268986.
- ^ Cahill L, Alkire MT (marzo de 2003). "Mejora de la consolidación de la memoria humana con epinefrina: interacción con la excitación en la codificación". Neurobiología del aprendizaje y la memoria . 79 (2): 194–198. doi :10.1016/S1074-7427(02)00036-9. PMID 12591227. S2CID 12099979.
- ^ ab Dornelles A, de Lima MN, Grazziotin M, Presti-Torres J, Garcia VA, Scalco FS, et al. (julio de 2007). "Mejora adrenérgica de la consolidación de la memoria de reconocimiento de objetos". Neurobiología del aprendizaje y la memoria . 88 (1): 137–142. doi :10.1016/j.nlm.2007.01.005. PMID 17368053. S2CID 27697668.
- ^ Roozendaal B, McGaugh JL (diciembre de 2011). "Modulación de la memoria". Neurociencia del comportamiento . 125 (6): 797–824. doi :10.1037/a0026187. PMC 3236701 . PMID 22122145.
- ^ Tully K, Bolshakov VY (mayo de 2010). "Mejora emocional de la memoria: cómo la noradrenalina permite la plasticidad sináptica". Molecular Brain . 3 (1): 15. doi : 10.1186/1756-6606-3-15 . PMC 2877027 . PMID 20465834.
- ^ Ferry B, Roozendaal B, McGaugh JL (junio de 1999). "Las influencias noradrenérgicas de la amígdala basolateral en el almacenamiento de la memoria están mediadas por una interacción entre los receptores beta y alfa1 adrenérgicos". The Journal of Neuroscience . 19 (12): 5119–5123. doi :10.1523/JNEUROSCI.19-12-05119.1999. PMC 6782651 . PMID 10366644.
- ^ Feldberg W, Minz B, Tsudzimura H (junio de 1934). "El mecanismo de la descarga nerviosa de adrenalina". The Journal of Physiology . 81 (3): 286–304. doi :10.1113/jphysiol.1934.sp003136. PMC 1394156 . PMID 16994544.
- ^ Burn JH, Hutcheon DE, Parker RH (septiembre de 1950). "Adrenalina y noradrenalina en la médula suprarrenal después de la insulina". British Journal of Pharmacology and Chemotherapy . 5 (3): 417–423. doi :10.1111/j.1476-5381.1950.tb00591.x. PMC 1509946 . PMID 14777865.
- ^ Outschoorn AS (diciembre de 1952). "Las hormonas de la médula suprarrenal y su liberación". British Journal of Pharmacology and Chemotherapy . 7 (4): 605–615. doi :10.1111/j.1476-5381.1952.tb00728.x. PMC 1509311 . PMID 13019029.
- ^ Benedict CR, Grahame-Smith DG (agosto de 1979). "Concentraciones plasmáticas de adrenalina y noradrenalina y actividad de la dopamina-beta-hidroxilasa en el infarto de miocardio con y sin shock cardiogénico". British Heart Journal . 42 (2): 214–220. doi :10.1136/hrt.42.2.214. PMC 482137 . PMID 486283.
- ^ Nadeau RA, de Champlain J (noviembre de 1979). "Catecolaminas plasmáticas en el infarto agudo de miocardio". American Heart Journal . 98 (5): 548–554. doi :10.1016/0002-8703(79)90278-3. PMID 495400.
- ^ Larsson S, Svedmyr N (1977). "El temblor causado por simpaticomiméticos está mediado por beta 2-adrenoceptores". Revista escandinava de enfermedades respiratorias . 58 (1): 5–10. PMID 190674.
- ^ Warren JB, O'Brien M, Dalton N, Turner CT (febrero de 1984). "Actividad simpática en el temblor familiar benigno". Lancet . 1 (8374): 461–462. doi :10.1016/S0140-6736(84)91804-X. PMID 6142198. S2CID 36267406.
- ^ Wurtman RJ, Pohorecky LA, Baliga BS (junio de 1972). "Control corticosuprarrenal de la biosíntesis de epinefrina y proteínas en la médula suprarrenal". Pharmacological Reviews . 24 (2): 411–426. PMID 4117970.
- ^ Wright A, Jones IC (junio de 1955). "Tejido cromafín en la glándula suprarrenal del lagarto". Nature . 175 (4466): 1001–1002. Bibcode :1955Natur.175.1001W. doi :10.1038/1751001b0. PMID 14394091. S2CID 36742705.
- ^ Coupland RE (abril de 1953). "Sobre la morfología y el contenido de adrenalina-nor-adrenalina del tejido cromafín". The Journal of Endocrinology . 9 (2): 194–203. doi :10.1677/joe.0.0090194. PMID 13052791.
- ^ abcd Aronson JK (febrero de 2000). ""Donde el nombre y la imagen se encuentran"—el argumento a favor de la "adrenalina"". BMJ . 320 (7233): 506–509. doi :10.1136/bmj.320.7233.506. PMC 1127537 . PMID 10678871.
- ^ Farmacopea Europea 7.0 07/2008:2303
- ^ "¿Se ha convertido la adrenalina en una marca genérica?". genericides.org . Archivado desde el original el 1 de mayo de 2021.
- ^ "Nomenclatura de medicamentos de uso humano – GOV.UK". www.mhra.gov.uk . 6 de junio de 2019.
- ^ abcd Rao Y (junio de 2019). "La primera hormona: adrenalina". Tendencias en endocrinología y metabolismo . 30 (6): 331–334. doi :10.1016/j.tem.2019.03.005. PMID 31064696. S2CID 144207341.
- ^ Shen H (2008). Tarjetas de memoria de farmacología ilustradas: PharMnemonics . Minireseña. pág. 4. ISBN 978-1-59541-101-3.
- ^ Arnall DA, Marker JC, Conlee RK, Winder WW (junio de 1986). "Efecto de la infusión de epinefrina sobre la glucogenólisis hepática y muscular durante el ejercicio en ratas". The American Journal of Physiology . 250 (6 Pt 1): E641–E649. doi :10.1152/ajpendo.1986.250.6.E641. PMID 3521311.
- ^ Raz I, Katz A, Spencer MK (marzo de 1991). "La epinefrina inhibe la glucogenogénesis mediada por insulina pero mejora la glucolisis en el músculo esquelético humano". The American Journal of Physiology . 260 (3 Pt 1): E430–E435. doi :10.1152/ajpendo.1991.260.3.E430. PMID 1900669.
- ^ ab Sircar S (2007). Fisiología médica . Thieme Publishing Group. pág. 536. ISBN 978-3-13-144061-7.
- ^ Vasudevan NT, Mohan ML, Goswami SK, Naga Prasad SV (noviembre de 2011). "Regulación de la función del receptor β-adrenérgico: énfasis en la resensibilización del receptor". Cell Cycle . 10 (21): 3684–3691. doi :10.4161/cc.10.21.18042. PMC 3266006 . PMID 22041711.
- ^ Berg JM, Tymoczko JL, Stryer L (2002). "La epinefrina y el glucagón indican la necesidad de la degradación del glucógeno". Bioquímica (5.ª ed.). Nueva York: WH Freeman. ISBN 0-7167-3051-0.
- ^ "Directriz 11.5: Medicamentos en caso de paro cardíaco en adultos" (PDF) . Consejo Australiano de Resucitación . Diciembre de 2010 . Consultado el 7 de marzo de 2015 .
- ^ Chang YT, Huang WC, Cheng CC, Ke MW, Tsai JS, Hung YM, et al. (febrero de 2020). "Efectos de la epinefrina en la variabilidad de la frecuencia cardíaca y las citocinas en un modelo de sepsis en ratas". Revista bosnia de ciencias médicas básicas . 20 (1): 88–98. doi :10.17305/bjbms.2018.3565. PMC 7029199 . PMID 29984678.
- ^ Burnett AM, Segal N, Salzman JG, McKnite MS, Frascone RJ (agosto de 2012). "Posibles efectos negativos de la epinefrina en el flujo sanguíneo carotídeo y ETCO2 durante la RCP activa con compresión-descompresión utilizando un dispositivo de umbral de impedancia". Resuscitation . 83 (8): 1021–1024. doi :10.1016/j.resuscitation.2012.03.018. PMID 22445865.
- ^ Raymondos K, Panning B, Leuwer M, Brechelt G, Korte T, Niehaus M, et al. (mayo de 2000). "Absorción y efectos hemodinámicos de la administración de adrenalina en las vías respiratorias en pacientes con cardiopatía grave". Anales de Medicina Interna . 132 (10): 800–803. doi :10.7326/0003-4819-132-10-200005160-00007. PMID 10819703. S2CID 12713291.
- ^ Baselt R (2008). Disposición de sustancias químicas y fármacos tóxicos en el hombre (8.ª ed.). Foster City, CA: Biomedical Publications. págs. 545–547. ISBN 978-0-9626523-7-0.
- ^ von Bohlen y Haibach O, Dermietzel R (2006). Neurotransmisores y neuromoduladores: manual de receptores y efectos biológicos. Wiley-VCH. pág. 125. ISBN 978-3-527-31307-5.
- ^ Kirshner N, Goodall M (junio de 1957). "La formación de adrenalina a partir de noradrenalina". Biochimica et Biophysica Acta . 24 (3): 658–659. doi :10.1016/0006-3002(57)90271-8. PMID 13436503.
- ^ Axelrod J (mayo de 1962). "Purificación y propiedades de la feniletanolamina-N-metil transferasa". The Journal of Biological Chemistry . 237 (5): 1657–1660. doi : 10.1016/S0021-9258(19)83758-4 . PMID 13863458.
- ^ Broadley KJ (marzo de 2010). "Los efectos vasculares de las trazas de aminas y anfetaminas". Farmacología y terapéutica . 125 (3): 363–375. doi :10.1016/j.pharmthera.2009.11.005. PMID 19948186.
- ^ Lindemann L, Hoener MC (mayo de 2005). "Un renacimiento de las aminas traza inspirado en una nueva familia de GPCR". Tendencias en ciencias farmacológicas . 26 (5): 274–281. doi :10.1016/j.tips.2005.03.007. PMID 15860375.
- ^ Wang X, Li J, Dong G, Yue J (febrero de 2014). "Los sustratos endógenos del CYP2D cerebral". Revista Europea de Farmacología . 724 : 211–218. doi :10.1016/j.ejphar.2013.12.025. PMID 24374199.
- ^ Nelson L, Cox M (2004). Principios de bioquímica de Lehninger (4.ª ed.). Nueva York: Freeman. pág. 908. ISBN 0-7167-4339-6.
- ^ "SLC18 family of vesicular amine transportadors" (Familia SLC18 de transportadores de amina vesicular). Guía de farmacología . IUPHAR/BPS . Consultado el 21 de agosto de 2015 .
- ^ Oanca G, Stare J, Mavri J (diciembre de 2017). "¿Qué tan rápido las monoaminooxidasas descomponen la adrenalina? Cinética de las isoenzimas A y B evaluada mediante simulación empírica del enlace de valencia". Proteins . 85 (12): 2170–2178. doi :10.1002/prot.25374. PMID 28836294. S2CID 5491090.
- ^ Szablewski L (2011). Homeostasis de la glucosa y resistencia a la insulina. Bentham Science Publishers. pág. 68. ISBN 9781608051892.
- ^ Skalski JH, Kuch J (abril de 2006). "Hilo polaco en la historia de la fisiología circulatoria". Revista de fisiología y farmacología . 57 (Supl. 1): 5–41. PMID 16766800.
- ^ Bates WH (16 de mayo de 1896). "El uso del extracto de cápsula suprarrenal en el ojo". New York Medical Journal : 647–650 . Consultado el 7 de marzo de 2015 .
Leído ante la Sección de Oftalmología de la Academia de Medicina de Nueva York, 20 de abril de 1896
- ^ Takamine J (1901). "El aislamiento del principio activo de la glándula suprarrenal". The Journal of Physiology . Gran Bretaña: Cambridge University Press: xxix–xxx.
- ^ Bennett MR (junio de 1999). "Cien años de adrenalina: el descubrimiento de los autorreceptores". Clinical Autonomic Research . 9 (3): 145–159. doi :10.1007/BF02281628. PMID 10454061. S2CID 20999106.
- ^ ab Ball CM, Featherstone PJ (mayo de 2017). "La historia temprana de la adrenalina". Anestesia y cuidados intensivos . 45 (3): 279–281. doi : 10.1177/0310057X1704500301 . PMID 28486885.
- ^ Arthur G (mayo de 2015). "Epinefrina: una breve historia". The Lancet. Medicina respiratoria . 3 (5): 350–351. doi : 10.1016/S2213-2600(15)00087-9 . PMID 25969360.
- ^ Zuckerman M (2007). Búsqueda de sensaciones y conducta de riesgo. Washington, DC: Asociación Estadounidense de Psicología. doi :10.1016/0191-8869(93)90173-Z. ISBN 9781591477389.
- ^ ab Jänig W (6 de julio de 2006). La acción integradora del sistema nervioso autónomo: neurobiología de la homeostasis. Inglaterra: Cambridge University Press. pp. 143–146. ISBN 9780521845182.
- ^ Deane WH, Rubin BL (1964). "Ausencia de secreciones de la médula suprarrenal". Las hormonas adrenocorticales: su origen – Química, fisiología y farmacología . Berlín, Heidelberg: Springer Berlin Heidelberg. pág. 105. ISBN 9783662131329.
- ^ Frankenhaeuser M, Jarpe G, Matell G (febrero de 1961). "Efectos de las infusiones intravenosas de adrenalina y noradrenalina en ciertas funciones psicológicas y fisiológicas". Acta Physiologica Scandinavica . 51 (2–3): 175–186. doi :10.1111/j.1748-1716.1961.tb02126.x. PMID 13701421.
- ^ Wise J (28 de diciembre de 2009). «When Fear Makes Us Superhuman» (Cuando el miedo nos vuelve superhumanos). Scientific American . Consultado el 25 de agosto de 2015 .
- ^ Wise J (8 de diciembre de 2009). Miedo extremo: la ciencia de tu mente en peligro (1.ª ed.). Nueva York: Palgrave Macmillan . ISBN 9780230101807.




