Ginecomastia
| Ginecomastia | |
|---|---|
 | |
| Varón adulto con ginecomastia significativa | |
| Pronunciación | |
| Especialidad | Endocrinología , cirugía plástica |
| Complicaciones | Distrés psicológico |
| Inicio habitual | Cualquier edad |
| Duración | Generalmente hasta 2 años, pero puede ser de por vida. |
| Causas | Aumento de la relación estrógeno / andrógeno (fisiológico, medicamentos, enfermedad renal crónica , obesidad , cirrosis , desnutrición , ciertos tipos de cáncer, esteroides anabólicos ) |
| Método de diagnóstico | examen físico, mamografía (si está indicada) |
| Diagnóstico diferencial | Pseudoginecomastia , cáncer de mama |
| Tratamiento | Modificaciones del estilo de vida, inhibidores de la aromatasa , SERM o cirugía |
La ginecomastia (también escrita ginecomastia ) [a] es el agrandamiento anormal no canceroso de uno o ambos senos en los hombres debido al crecimiento del tejido mamario como resultado de un desequilibrio hormonal entre los estrógenos y los andrógenos . [4] [5] La ginecomastia puede causar malestar o angustia psicológica significativa . [6]
La ginecomastia puede ser normal en: bebés varones recién nacidos, debido a la exposición al estrógeno de la madre; niños adolescentes que pasan por la pubertad ; hombres mayores, mayores de 50 años; y hombres obesos . [4] La mayoría de los casos de ginecomastia no requieren pruebas diagnósticas. [4] [5] La ginecomastia puede ser causada por cambios hormonales anormales, cualquier condición que lleve a un aumento en la proporción de estrógenos / andrógenos como enfermedad hepática , insuficiencia renal , enfermedad de la tiroides y algunos tumores no mamarios . El alcohol y algunas drogas también pueden causar agrandamiento de los senos. [4] [7] Otras causas pueden incluir el síndrome de Klinefelter , disfunción metabólica o una disminución natural en la producción de testosterona . [4] [6] [8] Esto puede ocurrir incluso si los niveles de estrógenos y andrógenos son apropiados, pero la proporción está alterada. [7]
La ginecomastia es el trastorno benigno más común del tejido mamario masculino y afecta al 35% de los hombres, siendo más frecuente entre los 50 y 69 años. [5] [9] Es normal que hasta el 70% de los adolescentes varones desarrollen ginecomastia en algún grado. [6] De estos, el 75% se resuelve dentro de los dos años de aparición sin tratamiento. [10] Si la afección no se resuelve dentro de los 2 años, o si causa vergüenza, dolor o sensibilidad, se justifica el tratamiento. [11] [12] El tratamiento médico de la ginecomastia que ha persistido más allá de los dos años a menudo es ineficaz. La ginecomastia es diferente de la " pseudoginecomastia ", [5] [6] que está presente comúnmente en hombres con obesidad . [13] [14]
Se ha demostrado que los medicamentos como los inhibidores de la aromatasa son eficaces [15] e incluso en casos raros de ginecomastia por trastornos como el síndrome de exceso de aromatasa o el síndrome de Peutz-Jeghers , [16] pero puede ser necesaria la extirpación quirúrgica del exceso de tejido para corregir la afección. [17] En 2019, 24.123 pacientes varones se sometieron al procedimiento en los Estados Unidos , lo que representa un aumento del 19% desde el año 2000. [18]
Definición
La ginecomastia es el agrandamiento anormal no canceroso de una o ambas mamas en los hombres debido al crecimiento del tejido mamario como resultado de un desequilibrio hormonal entre el estrógeno y el andrógeno . [4] [5] La ginecomastia es diferente de la " pseudoginecomastia ", [5] [6] que se define como un exceso de piel y/o tejido adiposo en las mamas masculinas sin el crecimiento de tejido mamario glandular verdadero ; [19] [20] [21] esto se asocia comúnmente con la obesidad y se puede descartar mediante un examen físico. [13] [14] [21]
Signos y síntomas
En la ginecomastia siempre hay agrandamiento de uno o ambos senos, simétrica o asimétricamente, en un hombre. Una masa blanda, comprimible y móvil de tejido mamario se siente debajo del pezón y su piel circundante en contraste con tejido graso más blando que no está asociado con una masa. [9] [22] También puede estar acompañado de dolor a la palpación en los senos o sensibilidad del pezón, que se asocia comúnmente con la ginecomastia observada en adolescentes, típicamente al principio del desarrollo. [21] La ginecomastia que es dolorosa, molesta, de rápido crecimiento, asociada con masas en otras áreas del cuerpo o persistente debe ser evaluada por un médico para detectar posibles causas. [23] La formación de hoyuelos en la piel, la secreción del pezón y la retracción del pezón no son características típicas de la ginecomastia y pueden estar asociadas con otros trastornos . [9] La secreción lechosa del pezón no es un hallazgo típico, pero puede verse en un individuo ginecomastia con un tumor secretor de prolactina . [7] Un aumento del diámetro de la areola y la asimetría del tórax son otros posibles signos de ginecomastia. [24]
Gran parte de la investigación sobre la ginecomastia se ha centrado en sus causas y tratamiento, pero poco ha explorado sus efectos sobre la salud mental y la calidad de vida en general. La ginecomastia tiene implicaciones psicosociales que pueden ser particularmente desafiantes para los adolescentes que están experimentando la maduración física y la formación de la identidad propia, que incluye alteraciones de la imagen corporal, actitudes negativas hacia la alimentación, problemas de autoestima, aislamiento social, ansiedad y vergüenza. [25] Los hombres con ginecomastia pueden parecer ansiosos o estresados debido a las preocupaciones sobre su apariencia y la posibilidad de tener cáncer de mama . [26] [27] Estudios particulares sugieren que la ginecomastia puede conducir a varios desafíos psicológicos y sociales, como depresión, ansiedad y trastornos alimentarios. [28]
Causas
Se cree que la ginecomastia es causada por una proporción alterada de estrógenos a andrógenos mediada por un aumento en la acción del estrógeno, una disminución en la acción de los andrógenos o una combinación de estos dos factores. [7] El estrógeno y los andrógenos tienen acciones opuestas en el tejido mamario: los estrógenos estimulan la proliferación mientras que los andrógenos la inhiben. [7] [26] La causa de la ginecomastia es desconocida en alrededor del 25% de los casos. [22] [27] Las causas conocidas pueden ser fisiológicas (que ocurren normalmente) o no fisiológicas debido a patologías subyacentes como el uso de drogas, enfermedades crónicas, tumores o desnutrición.
Fisiológico
La ginecomastia fisiológica o normal puede ocurrir en tres momentos de la vida: poco después del nacimiento en bebés tanto de sexo femenino como masculino, durante la pubertad en adolescentes masculinos y en adultos mayores de 60 años. [29]
Recién nacidos
Entre el 60 y el 90% de los recién nacidos, tanto varones como mujeres, pueden presentar desarrollo mamario al nacer o en las primeras semanas de vida. [26] [30] Durante el embarazo, la placenta convierte las hormonas androgénicas dehidroepiandrosterona (DHEA) y sulfato de DHEA en las hormonas estrogénicas estrona y estradiol , respectivamente; después de que la placenta produce estos estrógenos, se transfieren a la circulación del bebé , lo que provoca una ginecomastia temporal en el bebé. [26] [31] En algunos bebés, la leche neonatal (también conocida como " leche de bruja ") puede filtrarse de los pezones. [22] La ginecomastia temporal que se observa en los recién nacidos suele resolverse después de dos o tres semanas. [26]
Adolescentes

El desequilibrio hormonal (proporción elevada de estrógenos a andrógenos) durante la pubertad temprana, ya sea debido a una menor producción de andrógenos de las glándulas suprarrenales o a una mayor conversión de andrógenos a estrógenos, conduce a una ginecomastia transitoria en los adolescentes varones. Puede presentarse en hasta el 65 % de los adolescentes a los 10 años y alcanza su pico máximo a los 13 y 14 años. [32] [33] Es autolimitada en el 75-90 % de los adolescentes y generalmente se resuelve espontáneamente en el plazo de 1 a 3 años a medida que la progresión puberal aumenta los niveles de testosterona y causa la regresión del tejido mamario. [32] [26] A los 17 años, solo el 10 % de los adolescentes varones tienen ginecomastia persistente. [32]
Adultos mayores
La disminución de los niveles de testosterona y el aumento del nivel de tejido graso subcutáneo que se observa como parte del proceso normal de envejecimiento pueden provocar ginecomastia en hombres mayores. El aumento del tejido graso, un sitio importante de la actividad de la aromatasa, conduce a una mayor conversión de hormonas androgénicas como la testosterona en estrógenos. [26] Además, los niveles de globulina transportadora de hormonas sexuales (SHBG) aumentan con la edad y se unen con menos afinidad al estrógeno que a los andrógenos. [29] En conjunto, la elevada proporción de estrógenos a andrógenos conduce a la ginecomastia, también conocida como ginecomastia senil en este grupo. [26] Hay una prevalencia del 24 al 65 % de ginecomastia senil en hombres mayores. [26]
No fisiológico
Drogas

Se estima que entre el 10 y el 25 % de los casos de ginecomastia son resultado del uso de medicamentos o productos químicos exógenos. [17] [27] Los medicamentos pueden aumentar la actividad del estrógeno o aumentar la relación estrógeno-andrógeno a través de varios mecanismos, como la unión a los receptores de estrógeno, la promoción de la síntesis de estrógeno, el suministro de precursores que pueden aromatizarse en estrógeno, el daño a los testículos, la inhibición de la síntesis de testosterona, la inhibición de la acción de los andrógenos o el desplazamiento del estrógeno de la SHBG. [29] Los fármacos con buena evidencia de asociación con la ginecomastia incluyen cimetidina , ketoconazol , análogos de la hormona liberadora de gonadotropina , hormona de crecimiento humana , gonadotropina coriónica humana , inhibidores de la 5α-reductasa como finasterida y dutasterida , ciertos estrógenos utilizados para el cáncer de próstata y antiandrógenos como bicalutamida , flutamida y espironolactona . [7] [17] [37] [38]
Los medicamentos con evidencia justa de asociación con la ginecomastia incluyen bloqueadores de los canales de calcio como verapamilo , amlodipino y nifedipino ; risperidona , olanzapina , esteroides anabólicos , [17] [39] alcohol , opioides , efavirenz , agentes alquilantes y omeprazol . [17] [40] Se ha informado que ciertos componentes de productos para el cuidado personal de la piel, como la lavanda [41] o el aceite de árbol de té, causan ginecomastia prepuberal debido a sus efectos estrogénicos y antiandrogénicos. [42] [43] Ciertos suplementos dietéticos como el dong quai y Tribulus terrestris también se han asociado con la ginecomastia. [27]
Realimentación de la ginecomastia
La desnutrición y la pérdida significativa de grasa corporal suprimen la secreción de gonadotropina , lo que conduce al hipogonadismo . Esto es reversible cuando se reanuda la nutrición adecuada, donde el regreso de la secreción de gonadotropina y la función gonadal causan un desequilibrio transitorio de estrógeno y andrógeno que imita la pubertad, lo que resulta en ginecomastia transitoria. [44] Este fenómeno, también conocido como ginecomastia por realimentación, se observó por primera vez cuando los hombres que regresaban a casa de los campos de prisioneros durante la Segunda Guerra Mundial desarrollaron ginecomastia después de reanudar una dieta normal. Similar a la ginecomastia puberal, la ginecomastia por realimentación se resuelve por sí sola en 1 a 2 años. [44] [7]
Enfermedad crónica
Muchos pacientes con insuficiencia renal sufren un desequilibrio hormonal debido a la supresión de la producción de testosterona y al daño testicular causado por los altos niveles de urea, también conocido como hipogonadismo asociado a la uremia. [27] [45] Además, se ha observado ginecomastia en el 50 % de los pacientes con enfermedad renal crónica sometidos a diálisis. De manera similar al mecanismo detrás de la ginecomastia por realimentación, la diálisis permite a los pacientes con insuficiencia renal que previamente estaban desnutridos ampliar sus dietas y recuperar peso. La ginecomastia asociada a la diálisis se resuelve espontáneamente en un plazo de 1 a 2 años. [7] [26]
En personas con insuficiencia hepática o cirrosis, la capacidad del hígado para metabolizar adecuadamente hormonas como el estrógeno puede verse afectada. Además, quienes padecen enfermedad hepática alcohólica corren un mayor riesgo de desarrollar ginecomastia; el etanol puede alterar directamente la síntesis de testosterona y la presencia de fitoestrógenos en las bebidas alcohólicas también puede contribuir a una mayor proporción de estrógenos a testosterona. [27] Las afecciones que pueden causar malabsorción, como la fibrosis quística o la colitis ulcerosa, también pueden producir ginecomastia. [27]
Una pequeña proporción de casos de ginecomastia masculina puede observarse con trastornos hereditarios raros como la atrofia muscular espinal y bulbar y el muy raro síndrome de exceso de aromatasa . [46] [47]
Hipogonadismo
La ginecomastia puede ser causada por una deficiencia absoluta en la producción de andrógenos debido a un hipogonadismo primario o secundario. El hipogonadismo primario se produce cuando hay daño en los testículos (debido a radiación, quimioterapia, infecciones, traumatismos, etc.), lo que lleva a una producción deficiente de andrógenos. [7] También puede ser causada por una anomalía cromosómica observada en el síndrome de Klinefelter, que se asocia con ginecomastia en aproximadamente el 80% de los casos. [44] [26] El hipogonadismo secundario se produce cuando hay daño en el hipotálamo o la hipófisis (debido a radiación, quimioterapia, infección, traumatismos, etc.), y de manera similar conduce a una producción deficiente de andrógenos. El efecto neto es una producción reducida de andrógenos mientras que los niveles séricos de estrógenos (debido a la aromatización periférica de los andrógenos) permanecen inalterados. [7] [29] La falta de inhibición mediada por andrógenos de la proliferación del tejido mamario combinada con un exceso relativo de estrógenos da como resultado la ginecomastia. [7]
Tumores
Los tumores testiculares como los tumores de células de Leydig , los tumores de células de Sertoli [48] (como en el síndrome de Peutz-Jeghers ) [10] y el coriocarcinoma secretor de hCG [40] pueden provocar ginecomastia de aparición rápida al causar una producción excesiva de estrógeno. [7] Otros tumores como los tumores suprarrenales , los tumores de la glándula pituitaria (como un prolactinoma ) o el cáncer de pulmón pueden producir hormonas que alteran el equilibrio hormonal masculino-femenino y causan ginecomastia. [22]
Las personas con cáncer de próstata que reciben tratamiento con terapia de privación de andrógenos pueden experimentar ginecomastia. [49]
Fisiopatología


Las causas de la ginecomastia común siguen siendo inciertas, pero se cree que son el resultado de un desequilibrio entre las acciones de los estrógenos, que estimulan el crecimiento del tejido mamario, y los andrógenos, que inhiben el crecimiento del tejido mamario. [8] [17] La prominencia de los senos puede ser el resultado del agrandamiento del tejido mamario glandular, el tejido adiposo (grasa) del pecho y la piel, y normalmente es una combinación. [40] Al igual que en las mujeres, los estrógenos estimulan el crecimiento del tejido mamario en los hombres. [7] Además de estimular directamente el crecimiento del tejido mamario, los estrógenos disminuyen indirectamente la secreción de testosterona al suprimir la secreción de la hormona luteinizante , lo que resulta en una disminución de la secreción testicular de testosterona. [7]
Exceso de estrógeno
Uno de los principales mecanismos de desequilibrio entre estrógenos y andrógenos es la sobreproducción de estrógenos. Una posible causa puede ser una neoplasia que se origina a partir de células secretoras de estrógenos. [50] Los tumores que producen hCG estimulan la producción de estradiol mientras reducen la producción de otras hormonas testiculares. [51] La obesidad es otra causa común de exceso de estrógenos séricos debido a la presencia de aromatasa en el tejido periférico, que es una proteína que convierte los andrógenos en estrógenos. [51] El síndrome de Peutz-Jeghers es una causa rara de tumores testiculares que afectan la expresión de la aromatasa, lo que resulta en niveles elevados de estrógenos séricos. [52] El síndrome de exceso de aromatasa es un trastorno genético raro que conduce a un aumento de la conversión de andrógenos a estrógenos en el cuerpo.
Deficiencia de andrógenos
El hipogonadismo primario (que indica un problema intrínseco con los testículos en los hombres) conduce a una síntesis reducida de testosterona y una mayor conversión de testosterona a estradiol, lo que puede conducir a una apariencia ginecomastia. [26] El síndrome de Klinefelter es un ejemplo notable de un trastorno que causa hipogonadismo y ginecomastia, y tiene un mayor riesgo de cáncer de mama en los hombres (20 a 50 veces mayor que en los hombres sin el trastorno). [53] El hipogonadismo secundario (que indica un problema con el cerebro) conduce a una producción y liberación reducidas de la hormona luteinizante (LH, una señal estimulante para la síntesis de hormonas esteroides endógenas) que conduce a una producción reducida de testosterona y estradiol en los testículos. [26]
Aumento de los niveles de globulina transportadora de hormonas sexuales
Los estrógenos pueden aumentar los niveles sanguíneos de la proteína globulina transportadora de hormonas sexuales (SHBG), que se une a la testosterona libre (la forma activa) con más fuerza que el estrógeno, lo que lleva a una disminución de la acción de la testosterona en el tejido mamario masculino. [7] [51] Afecciones como el hipertiroidismo y la enfermedad hepática crónica afectan los niveles de SHBG, lo que lleva a una ginecomastia sintomática. [50]
Resistencia a los andrógenos
La disfunción del receptor de andrógenos impide que los efectos de la testosterona actúen sobre sus tejidos diana. Los síndromes de insensibilidad a los andrógenos resultan de los diferentes grados de resistencia a los efectos de los andrógenos y pueden causar genitales externos que pueden no estar alineados con el genotipo de los cromosomas sexuales del individuo . [54] El síndrome de insensibilidad completa a los andrógenos resulta en la falta de desarrollo de genitales externos como el pene y el escroto junto con el desarrollo de las mamas en un individuo con testículos. El síndrome de insensibilidad parcial a los andrógenos puede resultar en una variedad de presentaciones. El síndrome de insensibilidad mínima a los andrógenos puede presentarse como ginecomastia en la adolescencia y puede estar asociado adicionalmente con infertilidad . [54]
Medicamentos
Se sabe que los medicamentos causan ginecomastia a través de varios mecanismos diferentes. Estos mecanismos incluyen el aumento de los niveles de estrógeno, la imitación del estrógeno, la disminución de los niveles de testosterona u otros andrógenos, el bloqueo de los receptores de andrógenos, el aumento de los niveles de prolactina o mediante medios no identificados. [26] Los agentes causales potenciales incluyen las píldoras anticonceptivas orales , la espironolactona y los esteroides anabólicos . [55]
Los altos niveles de prolactina en la sangre (que pueden ocurrir como resultado de ciertos tumores o como efecto secundario de ciertos medicamentos) se han asociado con la ginecomastia. [26] Un alto nivel de prolactina en la sangre puede inhibir la liberación de la hormona liberadora de gonadotropina y, por lo tanto, causar hipogonadismo secundario. [7] [26] Se han encontrado receptores para prolactina y otras hormonas, incluido el factor de crecimiento similar a la insulina 1 , el factor de crecimiento similar a la insulina 2 , la hormona luteinizante , la progesterona y la gonadotropina coriónica humana en el tejido mamario masculino, pero el impacto de estas diversas hormonas en el desarrollo de la ginecomastia no se entiende bien. [7]
Enfermedad crónica
Las personas que tienen cirrosis o enfermedad hepática crónica pueden desarrollar ginecomastia por varias razones. Aquellos a quienes se les diagnostica cirrosis tienden a tener una mayor secreción de la hormona androgénica androstenediona de las glándulas suprarrenales, una mayor conversión de esta hormona en varios tipos de estrógeno, [7] y mayores niveles de SHBG, lo que conduce a una disminución de los niveles sanguíneos de testosterona libre. [26] Alrededor del 10 al 40% de los hombres con enfermedad de Graves (una forma común de hipertiroidismo ) experimentan ginecomastia. [26] El aumento de la conversión de testosterona en estrógeno por el aumento de la actividad de la aromatasa, [7] el aumento de los niveles de SHBG y el aumento de la producción de testosterona y estradiol por los testículos debido a los niveles elevados de LH causan la ginecomastia. El tratamiento adecuado del hipertiroidismo puede conducir a la resolución de la ginecomastia. [26]
| Exceso de estrógeno | Deficiencia de andrógenos | Aumento de los niveles de globulina transportadora de hormonas sexuales | Resistencia a los andrógenos | Medicamentos |
|---|---|---|---|---|
|
|
Diagnóstico
Para diagnosticar la ginecomastia, un médico realiza una historia clínica y un examen físico completos . Los aspectos importantes del examen físico incluyen la evaluación del tejido mamario masculino con palpación para evaluar el cáncer de mama y la pseudoginecomastia (agrandamiento del tejido mamario masculino debido únicamente al exceso de tejido graso ), la evaluación del tamaño y desarrollo del pene , la evaluación del desarrollo testicular y una evaluación de masas que generen sospecha de cáncer testicular , y el desarrollo adecuado de las características sexuales secundarias , como la cantidad y distribución del vello púbico y axilar . [7] La ginecomastia generalmente se presenta con afectación bilateral del tejido mamario, pero también puede ocurrir de forma unilateral. [27]
El diagnóstico de los hombres con agrandamiento de las mamas se puede evaluar mediante un algoritmo. Una revisión de los medicamentos o sustancias que toma una persona puede revelar la causa de la ginecomastia. [27] Las investigaciones de laboratorio recomendadas para encontrar la causa subyacente de la ginecomastia incluyen pruebas de aspartato transaminasa y alanina transaminasa para descartar enfermedad hepática, creatinina sérica para determinar si hay daño renal y niveles de hormona estimulante de la tiroides para evaluar el hipertiroidismo. Si estas pruebas de laboratorio iniciales no logran descubrir la causa de la ginecomastia, entonces se deben verificar pruebas adicionales para evaluar un equilibrio hormonal subyacente debido al hipogonadismo o un tumor testicular, incluidos los niveles totales y libres de testosterona , hormona luteinizante , hormona estimulante del folículo , estradiol , gonadotropina coriónica humana beta sérica (β-hCG) y prolactina . [27]
Los niveles elevados de prolactina son poco frecuentes en personas con ginecomastia. [27] Si los niveles de β-hCG son anormalmente elevados, se debe realizar una ecografía de los testículos para comprobar si hay signos de un tumor testicular secretor de hormonas. [27] También se pueden comprobar los marcadores de tumores testiculares, suprarrenales u otros tumores, como el 17-cetoesteroide urinario o la dehidroepiandrosterona sérica, si hay evidencia de desequilibrio hormonal en el examen físico. Si esta evaluación no revela la causa de la ginecomastia, se considera que se trata de una ginecomastia idiopática (de causa poco clara). [27]
Diagnóstico diferencial
Si bien puede haber muchas causas potenciales de pacientes masculinos que presentan un aumento del tejido mamario, los diagnósticos diferenciales más preocupantes son la ginecomastia, la pseudoginecomastia y el cáncer de mama (que es poco común en los hombres). Otras causas potenciales de agrandamiento de las mamas masculinas, como la mastitis , [27] [56] el lipoma , el quiste sebáceo , el quiste dermoide , el hematoma , la metástasis , la ectasia ductal , la necrosis grasa o un hamartoma , generalmente se excluyen antes de realizar el diagnóstico. [27]
Imágenes
La mamografía es el método de elección para el examen radiológico del tejido mamario masculino en el diagnóstico de ginecomastia cuando se sospecha cáncer de mama en el examen físico. [7] [9] Si se palpa una masa/bulto durante un examen físico, algunas características del bulto que indicarían malignidad serían indoloro, inmóvil (fijo), de forma irregular y cambios en la piel. La mamografía rara vez está indicada para los hombres, ya que el cáncer de mama es un diagnóstico poco probable. [7] Si se realiza una mamografía y no revela hallazgos sugestivos de cáncer de mama, normalmente no es necesario realizar más estudios por imágenes. [9] Si se cree que un tumor de las glándulas suprarrenales o de los testículos es responsable de la ginecomastia, se puede realizar un examen ecográfico de estas estructuras. [7]
Histología

Las características histológicas tempranas que se esperan ver en el examen del tejido ginecomastia obtenido mediante biopsia por aspiración con aguja fina incluyen las siguientes: proliferación y alargamiento de los conductos, aumento del tejido conectivo, aumento de la inflamación y la hinchazón que rodea los conductos y aumento de fibroblastos en el tejido conectivo. [26] La ginecomastia crónica puede mostrar diferentes características histológicas, como aumento de la fibrosis del tejido conectivo , aumento del número de conductos, menor inflamación que en la etapa aguda de la ginecomastia, aumento de la grasa subareolar e hialinización del estroma. [24] [26] Cuando se realiza una cirugía, la glándula se envía rutinariamente al laboratorio para confirmar la presencia de ginecomastia y para verificar si hay tumores bajo un microscopio. La utilidad del examen patológico del tejido mamario extirpado de pacientes adolescentes varones con ginecomastia ha sido cuestionada recientemente debido a la rareza del cáncer de mama en esta población. [57]
Clasificación
El espectro de gravedad de la ginecomastia se ha categorizado en un sistema de clasificación: [58]
- Grado I: Agrandamiento leve, sin exceso de piel.
- Grado II: Agrandamiento moderado, sin exceso de piel.
- Grado III: Agrandamiento moderado, exceso de piel.
- Grado IV: Agrandamiento marcado, exceso de piel.
Tratamiento
Si la ginecomastia no se resuelve por sí sola en dos años, será necesario un tratamiento médico. Las opciones son la medicación o la intervención quirúrgica. [59]
Medicamento
La ginecomastia puede responder bien al tratamiento médico, aunque generalmente solo es eficaz cuando se realiza dentro de los primeros dos años después del inicio del agrandamiento de las mamas masculinas. [7] Los moduladores selectivos del receptor de estrógeno (SERM), como el tamoxifeno , el raloxifeno y el clomifeno , pueden ser beneficiosos en el tratamiento de la ginecomastia, pero la Administración de Alimentos y Medicamentos no ha aprobado su uso en la ginecomastia. [7] [17] [60] El clomifeno parece ser menos eficaz que el tamoxifeno o el raloxifeno. [60] El tamoxifeno se puede utilizar para tratar la ginecomastia en adultos y, de los tratamientos médicos utilizados, el tamoxifeno es el más eficaz. [61] [62] Estudios recientes han demostrado que el tratamiento con tamoxifeno puede representar un modo de tratamiento seguro y eficaz en casos de ginecomastia cosméticamente molesta o dolorosa. [17] [63] Los inhibidores de la aromatasa (IA), como el anastrozol, se han utilizado fuera de indicación para casos de ginecomastia que se producen durante la pubertad, pero son menos eficaces que los SERM. [16] [60]
Algunos casos de ginecomastia causados por trastornos poco comunes como el síndrome de exceso de aromatasa y el síndrome de Peutz-Jeghers han respondido al tratamiento con inhibidores de la aromatasa como el anastrozol. [16] Los andrógenos / esteroides anabólicos pueden ser eficaces para la ginecomastia. [60] La testosterona en sí puede no ser adecuada para tratar la ginecomastia, ya que puede aromatizarse en estradiol, pero los andrógenos no aromatizables como la androstanolona tópica (dihidrotestosterona) pueden ser útiles. [60]
Cirugía
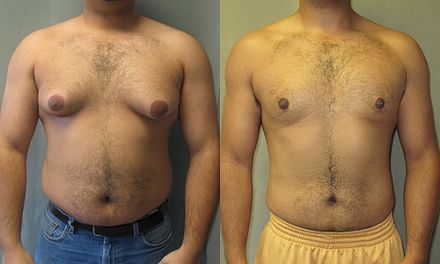
Si la ginecomastia crónica no responde al tratamiento médico, generalmente se requiere la extirpación quirúrgica del tejido glandular mamario. [17] La Junta Estadounidense de Cirugía Cosmética informa que la cirugía es el "tratamiento conocido más eficaz para la ginecomastia". [64] Se debe considerar el tratamiento quirúrgico si la ginecomastia persiste durante más de 12 meses, causa angustia (es decir, malestar físico o angustia psicológica) y está en la etapa fibrótica. [65] En los varones adolescentes, se recomienda posponer la cirugía hasta que se complete la pubertad (el desarrollo del pene y los testículos deben alcanzar la etapa V de la escala de Tanner ). [65]
Los abordajes quirúrgicos para el tratamiento de la ginecomastia incluyen mastectomía subcutánea , mastectomía asistida por liposucción , liposucción asistida por láser y lipólisis láser sin liposucción. Las complicaciones de la mastectomía pueden incluir hematoma , infección de la herida quirúrgica, asimetría mamaria, cambios en la sensibilidad en la mama, necrosis de la areola o el pezón, seroma , cicatrices notorias o dolorosas y deformidades del contorno. [58] En 2019, 24.123 pacientes masculinos se sometieron a tratamiento quirúrgico para ginecomastia en los Estados Unidos, lo que representa un aumento del 19% desde 2000. El treinta y cinco por ciento de esos pacientes tenían entre 20 y 29 años, y el 60% eran menores de 29 años en el momento de la operación. Con un costo promedio de $4,123 para el cirujano, la cirugía de ginecomastia también fue la undécima cirugía estética masculina más costosa de 2019. [18]
Otros
Se ha demostrado que la radioterapia y el tamoxifeno (nolvadex) ayudan a prevenir la aparición de ginecomastia y dolor mamario en pacientes con cáncer de próstata que recibirán terapia de privación de andrógenos. La eficacia de estos tratamientos es limitada una vez que se ha producido la ginecomastia y, por lo tanto, son más eficaces cuando se utilizan de forma profiláctica. [66]
En los Estados Unidos, muchas compañías de seguros niegan la cobertura de la cirugía para el tratamiento de la ginecomastia o la reducción mamaria masculina con el argumento de que se trata de un procedimiento cosmético. [67] [68] [69] [70]
Pronóstico
La ginecomastia es en sí misma un hallazgo benigno. No implica un mal pronóstico, pero en algunos pacientes con patologías subyacentes como el cáncer testicular el pronóstico puede ser peor. [7] El tejido glandular crece típicamente bajo la influencia de la estimulación hormonal y suele ser sensible o doloroso. Además, la ginecomastia presenta con frecuencia dificultades sociales y psicológicas como baja autoestima, depresión o vergüenza. [57] [58]
Epidemiología
La ginecomastia es el trastorno benigno más común del tejido mamario masculino y afecta al 35 por ciento de los hombres, siendo más frecuente entre los 50 y 69 años. [5] [9]
Los nuevos casos de ginecomastia son comunes en tres poblaciones de edad: recién nacidos, adolescentes y hombres mayores de 50 años. [58] La ginecomastia en recién nacidos ocurre en aproximadamente el 60 al 90 por ciento de los bebés varones y la mayoría de los casos se resuelven por sí solos en aproximadamente 2 a 3 semanas después del parto. [26] [27] Durante la adolescencia, se estima que en promedio el 33 por ciento de los hombres presentan signos de ginecomastia. [7] Se estima que la ginecomastia en hombres mayores está presente en el 24 al 65 por ciento de los hombres entre las edades de 50 y 80. Se estima que la ginecomastia asintomática es de aproximadamente hasta el 70% en hombres de 50 a 69 años. [26] [50]
La prevalencia de la ginecomastia en los hombres puede haber aumentado en los últimos años, pero la epidemiología del trastorno no se comprende completamente. [40] El uso de esteroides anabólicos y la exposición a sustancias químicas que imitan el estrógeno en productos cosméticos, pesticidas organoclorados y sustancias químicas industriales se han sugerido como posibles factores que impulsan este aumento. [40] [70] Según la Sociedad Estadounidense de Cirujanos Plásticos , las cirugías de reducción de mama para corregir la ginecomastia son bastante comunes, pero han experimentado un descenso reciente. En 2020, se realizaron más de 18 000 procedimientos de este tipo en los Estados Unidos, lo que supone un descenso del 11 % en comparación con 2019.
Historia
El término ginecomastia fue acuñado por Galeno . También reconoció el agrandamiento glandular de la mama masculina; sin embargo, según él, no se trataba de una afección relacionada con la ginecomastia. [71] Albucasis describió un procedimiento quirúrgico para el tratamiento de la ginecomastia en su segundo libro de Kitab al-Tasrif . [72]
Sociedad y cultura
La ginecomastia puede provocar angustia psicológica en quienes la padecen. Existen grupos de apoyo para ayudar a mejorar la autoestima de las personas afectadas. [70]
Moob , un acrónimo de man y boob , es un término popular para referirse a los pechos masculinos. El uso de esteroides anabólicos puede provocar ginecomastia, y en las comunidades de culturismo a veces se hace referencia a los pechos masculinos con el término peyorativo "tetas de perra " . [73]
En Murray v. Janssen Pharmaceuticals , Murray era un usuario de Risperidona a quien se le recetó el medicamento a los nueve años y desarrolló senos masculinos. Un jurado falló a favor de Murray en noviembre de 2015 y le otorgó $1.75 millones. El veredicto del jurado de $1.75 millones representó daños por " desfiguración y angustia mental", aunque luego se redujo a $680,000. [74] En la segunda parte del juicio bifurcado, los demandantes intentaron demostrar que las empresas sabían e ignoraron deliberadamente la evidencia de que Risperidona podía provocar ginecomastia en hombres jóvenes, y sin embargo promovieron el medicamento fuera de etiqueta y lo lanzaron al mercado abierto para prescripción y uso por parte de pacientes sin revelar los efectos secundarios. [74] El jurado falló a favor de los demandantes en la segunda parte del juicio y otorgó $8 mil millones en daños punitivos . La cantidad fue luego reducida a $6.8 millones por el juez Kenneth Powell Jr. [75]
En 2019, un jurado de 12 personas de Filadelfia otorgó 8 mil millones de dólares en daños punitivos a los demandantes relacionados con el uso de risperidona . La risperidona es un antipsicótico atípico que originalmente fue aprobado para tratar la psicosis, pero su uso en niños, incluidos aquellos con diagnósticos de autismo , TDAH y esquizofrenia , ha aumentado en las últimas dos décadas. [76]
Etimología
El término proviene del griego γυνή gyné (raíz gynaik- ) 'hembra' y μαστός mastós 'pecho'. [3]
Véase también
Referencias
- Notas explicativas
- ^ El término proviene del griego γυνή gyné (raíz gynaik- ) que significa "femenino" y μαστός mastós que significa "pecho". [3]
- Citas
- ^ "Ginecomastia | Definición de ginecomastia según el Diccionario Oxford en Lexico.com". Diccionarios Lexico | Inglés . OxfordDictionaries.com . Archivado desde el original el 8 de marzo de 2021 . Consultado el 17 de noviembre de 2020 .
- ^ "Definición de ginecomastia". www.merriam-webster.com . Consultado el 17 de noviembre de 2020 .
- ^ ab Iuanow, Elaine; Kettler, Mark; Slanetz, Priscilla J. (marzo de 2011). "Espectro de enfermedades en la mama masculina". American Journal of Roentgenology . 196 (3): W247–W259. doi :10.2214/AJR.09.3994. PMID 21343472.
- ^ abcdef «Agrandamiento de los senos en varones: Enciclopedia Médica MedlinePlus». medlineplus.gov . 2018 . Consultado el 25 de noviembre de 2020 .Actualizado por Brent Wisse (10 de noviembre de 2018)
- ^ abcdefg Thiruchelvam, Paul; Walker, Jonathan Neil; Rosa, Katy; Lewis, Jaqueline; Al-Mufti, Ragheed (22 de septiembre de 2016). "Ginecomastia". BMJ . 354 : i4833. doi :10.1136/bmj.i4833. PMID 27659195. S2CID 220098795.
- ^ abcde Niewoehner, CB; Schorer, AE (marzo de 2008). "Ginecomastia y cáncer de mama en hombres". British Medical Journal . 336 (7646): 709–713. doi :10.1136/bmj.39511.493391.BE. PMC 2276281 . PMID 18369226.
- ^ abcdefghijklmnopqrstu vwxyz aa Narula, Harmeet S.; Carlson, Harold E. (noviembre de 2014). "Ginecomastia: fisiopatología, diagnóstico y tratamiento". Reseñas de la naturaleza Endocrinología . 10 (11): 684–698. doi :10.1038/nrendo.2014.139. PMID 25112235. S2CID 40159424.
- ^ ab Johnson RE, Murad MH (noviembre de 2009). "Ginecomastia: fisiopatología, evaluación y tratamiento". Mayo Clinic Proceedings . 84 (11): 1010–1015. doi :10.4065/84.11.1010. PMC 2770912 . PMID 19880691.
- ^ abcdef Chau, A; Jafarian, N; Rosa, M (febrero de 2016). "Mama masculina: evaluaciones clínicas y por imágenes de entidades benignas y malignas con correlación histológica". The American Journal of Medicine (Revisión). 129 (8): 776–91. doi : 10.1016/j.amjmed.2016.01.009 . PMID 26844632.
- ^ ab Shulman, DI; Francis, GL; Palmert, MR; Eugster, EA; Lawson Wilkins Pediatric Endocrine Society Drug and Therapeutics, Committee. (1 de abril de 2008). "Uso de inhibidores de la aromatasa en niños y adolescentes con trastornos del crecimiento y del desarrollo adolescente". Pediatría . 121 (4): e975–e983. doi :10.1542/peds.2007-2081. PMID 18381525. S2CID 39852740.
- ^ "Ginecomastia: cirugía, tratamiento, causas y síntomas". www.medicalnewstoday.com . 11 de enero de 2018 . Consultado el 16 de abril de 2021 .
- ^ Dickson, Gretchen (1 de abril de 2012). "Ginecomastia". American Family Physician . 85 (7): 716–722. ISSN 0002-838X. PMID 22534349.
- ^ ab Z. Hochberg (1 de enero de 2007). Algoritmos prácticos en endocrinología pediátrica. Karger Medical and Scientific Publishers. pp. 21–. ISBN 978-3-8055-8220-9.
- ^ de Seth Thaller; Mimis Cohen (28 de febrero de 2013). Cirugía estética después de una pérdida de peso masiva. JP Medical Ltd. págs. 133–. ISBN 978-1-907816-28-4.
- ^ de Ronde, W., de Jong, FH Inhibidores de la aromatasa en hombres: efectos y opciones terapéuticas. Reprod Biol Endocrinol 9, 93 (2011). https://doi.org/10.1186/1477-7827-9-93
- ^ abc Wit, Jan M.; Hero, Matti; Nunez, Susan B. (marzo de 2012). "Inhibidores de la aromatasa en pediatría". Nature Reviews Endocrinology . 8 (3): 135–147. doi :10.1038/nrendo.2011.161. PMID 22024975. S2CID 21710403.
- ^ abcdefghi Deepinder F, Braunstein GD (2012). "Ginecomastia inducida por fármacos: una revisión basada en la evidencia". Opinión de expertos sobre seguridad de los fármacos . 11 (5): 779–795. doi :10.1517/14740338.2012.712109. PMID 22862307. S2CID 22938364.
- ^ ab "Plastic Surgery Statistics Report" (PDF) . Sociedad Estadounidense de Cirujanos Plásticos. 2019. Archivado desde el original (PDF) el 19 de febrero de 2021.
- ^ Mark Dennis; William Talbot Bowen; Lucy Cho (31 de agosto de 2016). Mecanismos de los signos clínicos - EPub3. Elsevier Health Sciences. pp. 599–. ISBN 978-0-7295-8561-3.
- ^ William T. O'Donohue; Lorraine T. Benuto; Lauren Woodward Tolle (8 de julio de 2014). Manual de psicología de la salud adolescente. Springer Science & Business Media. pp. 246–. ISBN 978-1-4614-6633-8.
- ^ abc Braunstein, Glenn D. (20 de septiembre de 2007). "Ginecomastia". New England Journal of Medicine . 357 (12): 1229–1237. doi :10.1056/NEJMcp070677. ISSN 0028-4793. PMID 17881754.
- ^ abcd Devalia HL, Layer GT (abril de 2009). "Conceptos actuales en ginecomastia". Cirujano . 7 (2): 114–19. doi :10.1016/s1479-666x(09)80026-7. PMID 19408804.
- ^ Bell, Brenda K.; Rothman, Micol S. (1 de enero de 2009), McDermott, Michael T. (ed.), "Capítulo 46 - Ginecomastia", Endocrine Secrets (Quinta edición) , Filadelfia: Mosby, págs. 394-398, doi :10.1016/b978-0-323-05885-8.00046-5, ISBN 978-0-323-05885-8, consultado el 10 de septiembre de 2022
- ^ ab Cordova A, Moschella F (2008). "Algoritmo para la evaluación clínica y el tratamiento quirúrgico de la ginecomastia". J Plast Reconstr Aesthet Surg . 61 (1): 41–9. doi :10.1016/j.bjps.2007.09.033. PMID 17983883.
- ^ Rew, Lynn; Young, Cara; Harrison, Tracie; Caridi, Robert (agosto de 2015). "Una revisión sistemática de la literatura sobre los aspectos psicosociales de la ginecomastia en adolescentes y hombres jóvenes". Journal of Adolescence . 43 (1): 206–212. doi :10.1016/j.adolescence.2015.06.007. ISSN 0140-1971. PMID 26151806.
- ^ abcdefghijklmnopqrstu vw Cuhaci N, Polat SB, Evranos B, Ersoy R, Cakir B (19 de marzo de 2014). "Ginecomastia: evaluación clínica y tratamiento". Indian J Endocrinol Metab . 18 (2): 150–58. doi : 10.4103/2230-8210.129104 . PMC 3987263 . PMID 24741509.
- ^ abcdefghijklmnop Dickson, G (1 de abril de 2012). "Ginecomastia". American Family Physician . 85 (7): 716–22. PMID 22534349.
- ^ Ordaz, D. Luis; Thompson, J. Kevin (septiembre de 2015). "Ginecomastia y funcionamiento psicológico: una revisión de la literatura". Body Image . 15 : 141–148. doi :10.1016/j.bodyim.2015.08.004.
- ^ abcd Swerdloff, Ronald S.; Ng, Chiu Ming (2000), Feingold, Kenneth R.; Anawalt, Bradley; Boyce, Alison; Chrousos, George (eds.), "Ginecomastia: Etiología, diagnóstico y tratamiento", Endotext , South Dartmouth (MA): MDText.com, Inc., PMID 25905330 , consultado el 9 de septiembre de 2022
- ^ Fleisher, Gary (2010). Libro de texto de medicina de urgencias pediátricas (6.ª ed.). Filadelfia: Wolters Kluwer/Lippincott Williams & Wilkins Health. pág. 731. ISBN 978-1-60547-159-4.
- ^ Melmed, Shlomo (2011). Williams Textbook of Endocrinology: Expert Consult. Elsevier Health Sciences. pp. Capítulo 19. ISBN 978-1-4377-3600-7.
- ^ abc Soliman, Ashraf T; De Sanctis, Vincenzo; Yassin, Mohamed (23 de agosto de 2017). "Manejo de la ginecomastia en adolescentes: una actualización". Acta Bio Médica: Atenei Parmensis . 88 (2): 204–213. doi :10.23750/abm.v88i2.6665. PMC 6166145 . PMID 28845839.
- ^ Nordt, Christina A; DiVasta, Amy D (agosto de 2008). "Ginecomastia en adolescentes". Current Opinion in Pediatrics . 20 (4): 375–382. doi :10.1097/MOP.0b013e328306a07c. ISSN 1040-8703. PMID 18622190. S2CID 205834072.
- ^ Farida, Chentli; Faiza, Belhimer (2013). "Ginecomastia grave debida a la ingesta de antiandrógenos: informe de un caso y revisión de la literatura". Revista India de Endocrinología y Metabolismo . 17 (4): 730–2. doi : 10.4103/2230-8210.113770 . PMC 3743379 . PMID 23961495.
- ^ Gillatt, David (agosto de 2006). "Tratamientos antiandrógenos en el cáncer de próstata localmente avanzado: ¿son todos iguales?". Journal of Cancer Research and Clinical Oncology . 132 (S1): 17–26. doi :10.1007/s00432-006-0133-5. PMID 16845534. S2CID 23888640.
- ^ Goldspiel, Barry R.; Kohler, David R. (junio de 1990). "Flutamida: un antiandrógeno para el cáncer de próstata avanzado". DICP . 24 (6): 616–623. doi :10.1177/106002809002400612. PMID 2193461. S2CID 26125621.
- ^ Chung, Edmund YM; Ruospo, Marinella; Natale, Patrizia; Bolignano, Davide; Navaneethan, Sankar D; Palmer, Suetonia C; Strippoli, Giovanni FM (27 de octubre de 2020). "Antagonistas de la aldosterona además de antagonistas del sistema renina-angiotensina para prevenir la progresión de la enfermedad renal crónica". Base de Datos Cochrane de Revisiones Sistemáticas . 2020 (10): CD007004. doi :10.1002/14651858.CD007004.pub4. PMC 8094274. PMID 33107592 .
- ^ Aiman, U; Haseen, MA; Rahman, SZ (diciembre de 2009). "Ginecomastia: una RAM debida a interacción farmacológica". Revista India de Farmacología . 41 (6): 286–287. doi : 10.4103/0253-7613.59929 . PMC 2846505 . PMID 20407562.
- ^ Nieschlag, Eberhard; Vorona, Elena (agosto de 2015). "MECANISMOS EN ENDOCRINOLOGÍA: Consecuencias médicas del dopaje con esteroides anabólicos androgénicos: efectos sobre las funciones reproductivas". Revista Europea de Endocrinología . 173 (2): R47–R58. doi : 10.1530/EJE-15-0080 . PMID 25805894.
- ^ abcde Barros, Alfredo Carlos Simões Dornellas de; Sampaio, Marcelo de Castro Moura (2012). "Ginecomastia: fisiopatología, evaluación y tratamiento". Revista Médica de Sao Paulo . 130 (3): 187–197. doi : 10.1590/s1516-31802012000300009 . PMC 10876201 . PMID 22790552.
- ^ Diaz A, Luque L, Badar Z, Kornic S, Danon M (2016). "Ginecomastia prepuberal y exposición crónica a lavanda: informe de tres casos". J. Pediatr. Endocrinol. Metab . 29 (1): 103–107. doi :10.1515/jpem-2015-0248. PMID 26353172. S2CID 19454282.
- ^ Poon SW, Siu KK, Tsang AM (octubre de 2020). "Ginecomastia inducida por isoniazida: informe de un caso pediátrico y revisión de la literatura". BMC Endocr Disord (Revisión). 20 (1): 160. doi : 10.1186/s12902-020-00639-9 . PMC 7590456. PMID 33109161 .
- ^ Restrepo R, Cervantes LF, Swirsky AM, Diaz A (octubre de 2021). "Desarrollo mamario en pacientes pediátricos desde el nacimiento hasta la pubertad: fisiología, patología y correlación con imágenes". Pediatr Radiol (Revisión). 51 (11): 1959–1969. doi :10.1007/s00247-021-05099-4. PMID 34236480. S2CID 235767694.
- ^ abc Bembo, S. A; Carlson, H. E (1 de junio de 2004). "Ginecomastia: sus características, cuándo y cómo tratarla". Cleveland Clinic Journal of Medicine . 71 (6): 511–517. doi :10.3949/ccjm.71.6.511. ISSN 0891-1150. PMID 15242307. S2CID 21672450.
- ^ Iglesias, P; Carrero, JJ; Díez, JJ (enero de 2012). "Disfunción gonadal en varones con enfermedad renal crónica: características clínicas, implicaciones pronósticas y opciones terapéuticas". Revista de Nefrología . 25 (1): 31–42. doi :10.5301/JN.2011.8481. PMID 21748720.
- ^ Grunseich, C; Fischbeck, KH (noviembre de 2015). "Atrofia muscular espinal y bulbar". Neurologic Clinics . 33 (4): 847–54. doi :10.1016/j.ncl.2015.07.002. PMC 4628725 . PMID 26515625.
- ^ Fukami, M; Miyado, M; Nagasaki, K; Shozu, M; Ogata, T (marzo de 2014). "Síndrome de exceso de aromatasa: un trastorno autosómico dominante poco frecuente que provoca ginecomastia de aparición prepuberal o peripuberal". Pediatric Endocrinology Reviews . 11 (3): 298–305. PMID 24716396.
- ^ Gourgari, E; Saloustros, E; Stratakis, CA (agosto de 2012). "Tumores de células de Sertoli calcificantes de células grandes de los testículos en pediatría". Current Opinion in Pediatrics . 24 (4): 518–522. doi :10.1097/MOP.0b013e328355a279. PMC 4132931 . PMID 22732638.
- ^ Saylor, PJ; Smith, MR (mayo de 2009). "Complicaciones metabólicas de la terapia de privación de andrógenos para el cáncer de próstata". The Journal of Urology . 181 (5): 1998–2006. doi :10.1016/j.juro.2009.01.047. PMC 2900631 . PMID 19286225.
- ^ abc Johnson, Ruth E.; Murad, M. Hassan (noviembre de 2009). "Ginecomastia: fisiopatología, evaluación y tratamiento". Mayo Clinic Proceedings . 84 (11): 1010–1015. doi :10.1016/S0025-6196(11)60671-X. PMC 2770912 . PMID 19880691.
- ^ abc Ismail, AA; Barth, JH (2001). "Endocrinología de la ginecomastia". Anales de bioquímica clínica . 38 (parte 6): 596–607. doi :10.1258/0004563011900993. ISSN 0004-5632. PMID 11732643. S2CID 22948077.
- ^ Gourgari, Evgenia; Saloustros, Emmanouil; Stratakis, Constantine A. (agosto de 2012). "Tumores de células de Sertoli calcificantes de células grandes de los testículos en pediatría". Current Opinion in Pediatrics . 24 (4): 518–522. doi :10.1097/MOP.0b013e328355a279. ISSN 1040-8703. PMC 4132931 . PMID 22732638.
- ^ Gies I, Unuane D, Velkeniers B, De Schepper J (agosto de 2014). "Manejo del síndrome de Klinefelter durante la transición". Revista europea de endocrinología . 171 (2): R67–77. doi : 10.1530/EJE-14-0213 . PMID 24801585.
- ^ ab Hughes, Ieuan A.; Deeb, Asma (1 de diciembre de 2006). "Resistencia a los andrógenos". Mejores prácticas e investigación Endocrinología clínica y metabolismo . Síndromes de resistencia hormonal. 20 (4): 577–598. doi :10.1016/j.beem.2006.11.003. ISSN 1521-690X. PMID 17161333.
- ^ Ali, Omar (2020), "Ginecomastia", Nelson Textbook of Pediatrics , Elsevier, págs. 3000–3001.e1, ISBN 9780323529501
- ^ Personal de Mayo Clinic (2010). «Tests and diagnosis» (Pruebas y diagnóstico). Mayo Clinic . Consultado el 3 de febrero de 2013 .
- ^ ab Koshy, John C.; Goldberg, Jonathan S.; Wolfswinkel, Eric M.; Ge, Yimin; Heller, Lior (enero de 2011). "Incidencia de cáncer de mama en varones adolescentes sometidos a mastectomía subcutánea por ginecomastia: ¿está justificado el examen patológico? Una revisión retrospectiva y bibliográfica". Cirugía plástica y reconstructiva . 127 (1): 1–7. doi :10.1097/PRS.0b013e3181f9581c. PMID 20871489. S2CID 43048316.
- ^ abcd Wollina, Uwe; Goldman, Alberto (junio de 2011). "Procedimientos estéticos mínimamente invasivos de la mama masculina: Mama masculina". Revista de dermatología cosmética . 10 (2): 150–155. doi : 10.1111/j.1473-2165.2011.00548.x . PMID 21649820. S2CID 39542596.
- ^ "Ginecomastia en los hombres: diagnóstico y tratamiento - Mayo Clinic" www.mayoclinic.org . Consultado el 29 de octubre de 2022 .
- ^ abcde Agrawal, Sweety; Ganie, Mohd Ashraf; Nisar, Sobia (2017). "Ginecomastia". Fundamentos de la andrología humana . págs. 451–458. doi :10.1007/978-981-10-3695-8_26. ISBN 978-981-10-3694-1.
- ^ Kunath, Frank; Keck, Bastian; Antes, Gerd; Wullich, Bernd; Meerpohl, Joerg J (diciembre de 2012). "Tamoxifeno para el tratamiento de eventos mamarios inducidos por antiandrógenos no esteroideos en pacientes con cáncer de próstata: una revisión sistemática". BMC Medicine . 10 (1): 96. doi : 10.1186/1741-7015-10-96 . PMC 3464149 . PMID 22925442.
- ^ "Ginecomastia. Información sobre la ginecomastia". 21 de julio de 2021.
- ^ Parker, Lawrence N.; Gray, David R.; Lai, Michael K.; Levin, Ellis R. (agosto de 1986). "Tratamiento de la ginecomastia con tamoxifeno: un estudio cruzado de doble ciego". Metabolism . 35 (8): 705–708. doi :10.1016/0026-0495(86)90237-4. PMID 3526085.
- ^ "Guía de reducción de mamas masculinas | Guía de cirugía de ginecomastia".
- ^ ab "UpToDate". www.uptodate.com . Consultado el 12 de septiembre de 2022 .
- ^ Viani, Gustavo Arruda; Bernardes da Silva, Lucas Godói; Stefano, Eduardo Jose (julio de 2012). "Prevención de la ginecomastia y el dolor mamario causados por la terapia de privación de andrógenos en el cáncer de próstata: ¿tamoxifeno o radioterapia?". Revista internacional de oncología radioterápica, biología y física . 83 (4): e519–e524. doi :10.1016/j.ijrobp.2012.01.036. PMID 22704706.
- ^ "Directriz de determinación de cobertura para el tratamiento de la ginecomastia" (PDF) . United HealthCare Services, Inc. 2012. Archivado desde el original (PDF) el 19 de abril de 2014 . Consultado el 6 de mayo de 2019 .
- ^ "Boletín de políticas clínicas: cirugía de reducción mamaria y cirugía de ginecomastia". Aetna Inc. 2012. Consultado el 12 de febrero de 2013 .son
- ^ "Póliza de cobertura médica de Cigna" (PDF) . Tratamiento quirúrgico de la ginecomastia . Cigna. 2012. Archivado desde el original (PDF) el 5 de septiembre de 2012 . Consultado el 12 de febrero de 2013 .
- ^ abc Wassersug, Richard J.; Oliffe, John L. (abril de 2009). "El contexto social de la angustia psicológica causada por la ginecomastia iatrogénica con sugerencias para su tratamiento". Revista de Medicina Sexual . 6 (4): 989–1000. doi :10.1111/j.1743-6109.2008.01053.x. PMID 19175864.
- ^ Georgiade, Nicholas G. (1976). Cirugía reconstructiva de mama. Mosby. ISBN 978-0-8016-1802-4.
- ^ Chavoushi, Seyed Hadi; Ghabili, Kamyar; Kazemi, Abdolhassan; Aslanabadi, Arash; Babapur, Sarah; Ahmedli, Rafael; Golzari, Samad EJ (2012). "Cirugía para la ginecomastia en la Edad de Oro islámica: Al-Tasrif de Al-Zahrawi (936-1013 d. C.)". Cirugía ISRN . 2012 : 934965. doi : 10.5402/2012/934965 . ISSN 2090-5793. PMC 3459224 . PMID 23050167.
- ^ Smith, Merrill D (2014). Enciclopedia cultural del seno. Rowman & Littlefield . pág. 124. ISBN. 978-0-7591-2332-8.
- ^ ab Malfitano, Nicholas (8 de octubre de 2019). "En la primera prueba, el jurado de Filadelfia castiga a J&J con un veredicto de 8 mil millones de dólares; quedan miles de casos más". Pennsylvania Record . Consultado el 18 de enero de 2019 .
- ^ Malfitano, Nicholas (17 de enero de 2020). "El juez en el caso emblemático de Risperdal de 8.000 millones de dólares reduce la indemnización por daños punitivos a 6,8 millones de dólares". Pennsylvania Record . Consultado el 18 de enero de 2019 .
- ^ Miller, Caroline. "Lo que los padres deben saber sobre Risperdal". Child Mind Institute . Consultado el 18 de enero de 2020 .
