Embarazo
| Embarazo | |
|---|---|
| Otros nombres | Gestación |
 | |
| Una mujer en el tercer trimestre del embarazo. | |
| Especialidad | Obstetricia , obstetricia |
| Síntomas | Períodos menstruales perdidos, senos sensibles, náuseas y vómitos , hambre, micción frecuente [1] |
| Complicaciones | Aborto espontáneo , hipertensión arterial durante el embarazo , diabetes gestacional , anemia por deficiencia de hierro , náuseas y vómitos intensos [2] [3] |
| Duración | ~40 semanas desde el último período menstrual (38 semanas después de la concepción) [4] [5] |
| Causas | Relaciones sexuales , tecnología de reproducción asistida [6] |
| Método de diagnóstico | Prueba de embarazo [7] |
| Prevención | Control de la natalidad (incluida la anticoncepción de emergencia ) [8] |
| Tratamiento | Atención prenatal , [9] aborto [8] |
| Medicamento | Ácido fólico , suplementos de hierro [9] [10] |
| Frecuencia | 213 millones (2012) [11] |
| Fallecidos |  230.600 (2016) [12] 230.600 (2016) [12] |
El embarazo es el tiempo durante el cual uno o más hijos se desarrollan ( se gestan ) dentro del útero (matriz) de una mujer . [4] [13] Un embarazo múltiple implica más de un hijo, como en el caso de los gemelos . [14]
El embarazo generalmente ocurre por relación sexual , pero también puede ocurrir a través de procedimientos de tecnología de reproducción asistida . [6] Un embarazo puede terminar en un nacimiento vivo , un aborto espontáneo , un aborto inducido o un mortinato . El parto generalmente ocurre alrededor de las 40 semanas desde el inicio del último período menstrual (LMP), un lapso conocido como edad gestacional . [4] [5] Esto es un poco más de nueve meses. Contando por la edad de fertilización , la duración es de aproximadamente 38 semanas. [5] [13] El embarazo es "la presencia de un embrión o feto humano implantado en el útero"; la implantación ocurre en promedio de 8 a 9 días después de la fertilización. [15] Un embrión es el término para la descendencia en desarrollo durante las primeras siete semanas posteriores a la implantación (es decir, diez semanas de edad gestacional), después de las cuales se usa el término feto hasta el nacimiento. [5]
Los signos y síntomas del embarazo temprano pueden incluir falta de períodos menstruales , sensibilidad en los senos, náuseas y vómitos matutinos , hambre, sangrado de implantación y micción frecuente. [1] El embarazo se puede confirmar con una prueba de embarazo . [7] Los métodos anticonceptivos (o, más exactamente, anticonceptivos ) se utilizan para evitar el embarazo.
El embarazo se divide en tres trimestres de aproximadamente tres meses cada uno. El primer trimestre incluye la concepción, que es cuando el espermatozoide fecunda el óvulo. Luego, el óvulo fecundado viaja por la trompa de Falopio y se adhiere al interior del útero , donde comienza a formar el embrión y la placenta . Durante el primer trimestre, la posibilidad de aborto espontáneo (muerte natural del embrión o feto) es máxima. Alrededor de la mitad del segundo trimestre, se pueden sentir movimientos del feto. A las 28 semanas, más del 90% de los bebés pueden sobrevivir fuera del útero si se les proporciona atención médica de alta calidad , aunque los bebés que nacen en este momento probablemente experimenten complicaciones de salud graves, como problemas cardíacos y respiratorios y discapacidades intelectuales y del desarrollo a largo plazo.
El cuidado prenatal mejora los resultados del embarazo. [9] La nutrición durante el embarazo es importante para asegurar un crecimiento saludable del feto. [16] El cuidado prenatal también puede incluir evitar las drogas recreativas (incluido el tabaco y el alcohol ), realizar ejercicio con regularidad, hacerse análisis de sangre y exámenes físicos regulares . [9] Las complicaciones del embarazo pueden incluir trastornos de presión arterial alta , diabetes gestacional , anemia por deficiencia de hierro y náuseas y vómitos intensos . [3] En el parto ideal, el trabajo de parto comienza por sí solo "a término". [17] Los bebés que nacen antes de las 37 semanas son " prematuros " y tienen un mayor riesgo de problemas de salud como parálisis cerebral . [4] Los bebés que nacen entre las semanas 37 y 39 se consideran "de término temprano", mientras que los que nacen entre las semanas 39 y 41 se consideran "de término completo". [4] Los bebés que nacen entre las semanas 41 y 42 se consideran "de término tardío", mientras que después de las 42 semanas se consideran " postérmino ". [4] No se recomienda el parto antes de las 39 semanas por inducción del parto o cesárea, a menos que sea necesario por otras razones médicas. [18]
Terminología

Los términos asociados con el embarazo son grávido y paroso . Gravidus y grávido provienen de la palabra latina que significa "pesado" y a una mujer embarazada a veces se la denomina gravida . [19] La gravidez se refiere al número de veces que una mujer ha estado embarazada. De manera similar, el término paridad se utiliza para el número de veces que una mujer lleva un embarazo hasta una etapa viable . [20] Los gemelos y otros nacimientos múltiples se cuentan como un embarazo y un nacimiento.
Una mujer que nunca ha estado embarazada se denomina nulípara. Una mujer que está (o ha estado) embarazada por primera vez se denomina primigrávida [ 21] y una mujer en embarazos posteriores como multigrávida o multípara [19] [22] Por lo tanto, durante un segundo embarazo , una mujer se describiría como grávida 2, para 1 y en el parto vivo como grávida 2, para 2. Los embarazos en curso, abortos , abortos espontáneos y/o muertes fetales explican los valores de paridad que son menores que el número de grávidas. Las mujeres que nunca han llevado un embarazo de más de 20 semanas se denominan nulíparas [23] .
Un embarazo se considera a término a las 37 semanas de gestación. Es prematuro si es menor de 37 semanas y postérmino a partir de las 42 semanas de gestación. El Colegio Americano de Obstetras y Ginecólogos ha recomendado una división adicional con término temprano de 37 semanas a 39 semanas, término completo de 39 semanas a 41 semanas y término tardío de 41 semanas a 42 semanas. [24] Los términos prematuro y postérmino han reemplazado en gran medida los términos anteriores de prematuro y postérmino . Prematuro y postérmino se definen anteriormente, mientras que prematuro y postérmino tienen un significado histórico y se relacionan más con el tamaño y el estado de desarrollo del bebé que con la etapa del embarazo. [25] [26]
Demografía y estadísticas
En 2012 se produjeron alrededor de 213 millones de embarazos, de los cuales 190 millones (89%) se produjeron en el mundo en desarrollo y 23 millones (11%) en el mundo desarrollado. [11] El número de embarazos en mujeres de entre 15 y 44 años es de 133 por cada 1.000 mujeres. [11] Entre el 10% y el 15% de los embarazos reconocidos terminan en aborto espontáneo . [2] En 2016, las complicaciones del embarazo provocaron 230.600 muertes maternas , frente a las 377.000 muertes de 1990. [12] Las causas comunes incluyen hemorragias , infecciones , enfermedades hipertensivas del embarazo , parto obstruido , aborto espontáneo, aborto o embarazo ectópico . [12] A nivel mundial, el 44% de los embarazos no son planificados . [27] Más de la mitad (56%) de los embarazos no planificados se abortan. [27] Entre los embarazos no deseados en los Estados Unidos, el 60% de las mujeres utilizaron algún método anticonceptivo durante el mes en que comenzó el embarazo. [28]
Signos y síntomas


Los signos y síntomas habituales del embarazo no interfieren significativamente con las actividades de la vida diaria ni representan una amenaza para la salud de la madre o el bebé. Sin embargo, las complicaciones del embarazo pueden causar otros síntomas más graves, como los asociados con la anemia .
Los signos y síntomas comunes del embarazo incluyen:
- Cansancio
- Náuseas matutinas
- Constipación
- Dolor en la cintura pélvica
- Dolor de espalda
- Contracciones de Braxton Hicks . Contracciones ocasionales, irregulares y a menudo indoloras que ocurren varias veces al día.
- Hinchazón y edema periférico de las extremidades inferiores. Molestia frecuente en las etapas avanzadas del embarazo. Puede ser causada por el síndrome de la vena cava inferior, que resulta de la compresión de la vena cava inferior y las venas pélvicas por el útero , lo que provoca un aumento de la presión hidrostática en las extremidades inferiores.
- La presión arterial baja a menudo es causada por la compresión tanto de la vena cava inferior como de la aorta abdominal ( síndrome de compresión aortocava ).
- Aumento de la frecuencia urinaria . Una queja frecuente, causada por el aumento del volumen intravascular, la tasa de filtración glomerular elevada y la compresión de la vejiga por el útero en expansión.
- Infección del tracto urinario [29]
- Varices . Molestia frecuente causada por la relajación del músculo liso venoso y el aumento de la presión intravascular.
- Hemorroides (almorranas). Venas hinchadas en la zona anal o dentro de ella . Causadas por un retorno venoso deficiente, esfuerzo asociado con el estreñimiento o aumento de la presión intraabdominal en etapas posteriores del embarazo. [30]
- Regurgitación , ardor de estómago y náuseas .
- Estrías
- La sensibilidad mamaria es común durante el primer trimestre, [14] y es más común en mujeres que están embarazadas a una edad temprana. [31]
- El melasma , también conocido como máscara del embarazo, es una decoloración que aparece con mayor frecuencia en el rostro y suele empezar a desaparecer varios meses después del parto.
Cronología
| Evento | Edad gestacional (desde el inicio del último período menstrual ) | Edad de fecundación | Edad de implantación |
|---|---|---|---|
| Comienza el período menstrual | Día 1 del embarazo | No estoy embarazada | No estoy embarazada |
| Tiene relaciones sexuales y ovula | 2 semanas de embarazo | No estoy embarazada | No estoy embarazada |
| Fertilización ; comienza la etapa de división [32] | Día 15 [32] | Día 1 [32] [33] | No estoy embarazada |
| Comienza la implantación del blastocisto | Día 20 | Día 6 [32] [33] | Día 0 |
| Implantación finalizada | Día 26 | Día 12 [32] [33] | Día 6 (o Día 0 ) |
| Comienza la etapa embrionaria ; también, primera falta de menstruación | 4 semanas | Día 15 [32] | Día 9 |
| Se puede detectar la función cardíaca primitiva | 5 semanas, 5 días [32] | Día 26 [32] | Día 20 |
| Comienza la etapa fetal | 10 semanas, 1 día [32] | 8 semanas, 1 día [32] | 7 semanas, 2 días |
| El primer trimestre termina | 13 semanas | 11 semanas | 10 semanas |
| El segundo trimestre termina | 26 semanas | 24 semanas | 23 semanas |
| Parto | 39–40 semanas | 37–38 semanas [33] : 108 | 36–37 semanas |
La cronología del embarazo, a menos que se especifique lo contrario, se da generalmente como edad gestacional , donde el punto de partida es el comienzo del último período menstrual (FUM) de la mujer, o la edad correspondiente de la gestación estimada mediante un método más preciso si está disponible. Este modelo significa que la mujer se cuenta como "embarazada" dos semanas antes de la concepción y tres semanas antes de la implantación . A veces, la cronología también puede utilizar la edad de fertilización , que es la edad del embrión desde la concepción.
Inicio de la edad gestacional
El Congreso Americano de Obstetras y Ginecólogos recomienda los siguientes métodos para calcular la edad gestacional: [34]
- Calcular directamente los días desde el inicio del último periodo menstrual .
- Ecografía obstétrica temprana , en la que se compara el tamaño de un embrión o feto con el de un grupo de referencia de embarazos de edad gestacional conocida (por ejemplo, calculada a partir de los últimos períodos menstruales) y se utiliza la edad gestacional media de otros embriones o fetos del mismo tamaño. Si la edad gestacional calculada a partir de una ecografía temprana es contradictoria con la calculada directamente a partir del último período menstrual, sigue siendo la edad gestacional calculada a partir de la ecografía temprana la que se utiliza para el resto del embarazo. [34]
- En caso de fertilización in vitro , calcular los días desde la recuperación de los ovocitos o la co-incubación y agregar 14 días. [35]
Trimestres
El embarazo se divide en tres trimestres, cada uno de los cuales dura aproximadamente tres meses. [4] La duración exacta de cada trimestre puede variar según las fuentes.
- El primer trimestre comienza con el inicio de la edad gestacional como se describió anteriormente, es decir, el comienzo de la semana 1, o 0 semanas + 0 días de edad gestacional (EG). Finaliza en la semana 12 (11 semanas + 6 días de EG) [4] o al final de la semana 14 (13 semanas + 6 días de EG). [36]
- El segundo trimestre se define como el que comienza entre el comienzo de la semana 13 (12 semanas + 0 días de EG) [4] y el comienzo de la semana 15 (14 semanas + 0 días de EG). [36] Finaliza al final de la semana 27 (26 semanas + 6 días de EG) [36] o al final de la semana 28 (27 semanas + 6 días de EG). [4]
- El tercer trimestre se define como el que comienza entre el inicio de la semana 28 (27 semanas + 0 días de EG) [36] o el inicio de la semana 29 (28 semanas + 0 días de EG). [4] Dura hasta el parto .

Estimación de fecha de vencimiento

La estimación de la fecha de vencimiento básicamente sigue dos pasos:
- Determinación de qué punto temporal se utilizará como origen de la edad gestacional , como se describe en la sección anterior.
- Si se añade la edad gestacional estimada en el momento del parto al punto temporal anterior, el parto se produce, en promedio, a una edad gestacional de 280 días (40 semanas), por lo que se suele utilizar como estimación estándar para embarazos individuales. [38] Sin embargo, también se han sugerido duraciones alternativas, así como métodos más individualizados.
El Colegio Americano de Obstetras y Ginecólogos divide el término completo en tres divisiones: [39]
- Término temprano: 37 semanas y 0 días hasta 38 semanas y 6 días
- Término completo: 39 semanas y 0 días hasta 40 semanas y 6 días
- Término avanzado: 41 semanas y 0 días hasta 41 semanas y 6 días
- Postérmino: mayor o igual a 42 semanas y 0 días
La regla de Naegele es una forma estándar de calcular la fecha probable de parto cuando se asume una edad gestacional de 280 días al momento del parto. La regla estima la fecha esperada de parto (EDD) agregando un año, restando tres meses y agregando siete días al origen de la edad gestacional. Alternativamente, existen aplicaciones móviles , que esencialmente siempre brindan estimaciones consistentes en comparación entre sí y corrigen el año bisiesto , mientras que las ruedas de embarazo hechas de papel pueden diferir entre sí en 7 días y generalmente no corrigen el año bisiesto. [40]
Además, el parto real tiene sólo una cierta probabilidad de ocurrir dentro de los límites de la fecha estimada de parto. Un estudio de nacimientos vivos de fetos únicos llegó al resultado de que el parto tiene una desviación estándar de 14 días cuando la edad gestacional se estima mediante ecografía del primer trimestre , y de 16 días cuando se estima directamente a partir del último período menstrual. [37]
Fisiología
Capacidad
La fertilidad y la fecundidad son las respectivas capacidades de fecundar y establecer un embarazo clínico y tener un nacido vivo. La infertilidad es una capacidad alterada para establecer un embarazo clínico y la esterilidad es la incapacidad permanente para establecer un embarazo clínico. [41]
La capacidad de gestación depende del sistema reproductivo , de su desarrollo y de su variación , así como de la condición de la persona. Tanto las mujeres como las personas intersexuales y transgénero que tienen un sistema reproductivo femenino funcional son capaces de quedarse embarazadas. En algunos casos, una persona puede producir óvulos fertilizables, pero puede no tener un útero o ninguno que pueda gestar lo suficiente, en cuyo caso podría recurrir a la subrogación . [42]
Iniciación

A través de una interacción de hormonas que incluye la hormona folículo estimulante que estimula la foliculogénesis y la ovogénesis crea un óvulo maduro , el gameto femenino . La fertilización es el evento donde el óvulo se fusiona con el gameto masculino, espermatozoide . Después del punto de fertilización, el producto fusionado del gameto femenino y masculino se conoce como cigoto u óvulo fertilizado. La fusión de gametos femeninos y masculinos generalmente ocurre después del acto sexual . Las tasas de embarazo por relaciones sexuales son más altas durante el ciclo menstrual , desde unos 5 días antes hasta 1 a 2 días después de la ovulación. [43] La fertilización también puede ocurrir mediante tecnología de reproducción asistida , como la inseminación artificial y la fertilización in vitro .
La fecundación (concepción) se utiliza a veces como el inicio del embarazo, y la edad derivada se denomina edad de fecundación . La fecundación suele producirse unas dos semanas antes del próximo período menstrual previsto.
Algunas personas también consideran que hay un tercer momento que marca el verdadero comienzo del embarazo: el momento de la implantación, cuando el futuro feto se adhiere al revestimiento del útero. Esto ocurre entre una semana y diez días después de la fecundación. [44]
Desarrollo del embrión y del feto
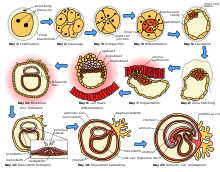
El espermatozoide y el óvulo, que se ha liberado de uno de los dos ovarios de la mujer , se unen en una de las dos trompas de Falopio . El óvulo fertilizado, conocido como cigoto , se desplaza entonces hacia el útero, un viaje que puede tardar hasta una semana en completarse. La división celular comienza aproximadamente entre 24 y 36 horas después de que las células femeninas y masculinas se unen. La división celular continúa a un ritmo rápido y las células se desarrollan entonces hasta convertirse en lo que se conoce como blastocisto . El blastocisto llega al útero y se adhiere a la pared uterina, un proceso conocido como implantación .
El desarrollo de la masa de células que se convertirán en el bebé se llama embriogénesis durante las primeras diez semanas aproximadamente de gestación. Durante este tiempo, las células comienzan a diferenciarse en los diversos sistemas corporales. Se establecen los contornos básicos del órgano, el cuerpo y los sistemas nerviosos. Al final de la etapa embrionaria, se hacen visibles los comienzos de características como los dedos, los ojos, la boca y las orejas. También durante este tiempo, se desarrollan estructuras importantes para el sostén del embrión, incluida la placenta y el cordón umbilical . La placenta conecta el embrión en desarrollo con la pared uterina para permitir la absorción de nutrientes, la eliminación de desechos y el intercambio de gases a través del suministro de sangre de la madre. El cordón umbilical es el cordón que conecta el embrión o feto con la placenta.
Después de aproximadamente diez semanas de edad gestacional, que es lo mismo que ocho semanas después de la concepción, el embrión se conoce como feto . [45] Al comienzo de la etapa fetal, el riesgo de aborto espontáneo disminuye drásticamente. [46] En esta etapa, un feto mide aproximadamente 30 mm (1,2 pulgadas) de largo, el latido del corazón se ve mediante ecografía y el feto hace movimientos involuntarios. [47] Durante el desarrollo fetal continuo, los sistemas corporales tempranos y las estructuras que se establecieron en la etapa embrionaria continúan desarrollándose. Los órganos sexuales comienzan a aparecer durante el tercer mes de gestación. El feto continúa creciendo tanto en peso como en longitud, aunque la mayor parte del crecimiento físico ocurre en las últimas semanas del embarazo.
La actividad eléctrica cerebral se detecta por primera vez al final de la quinta semana de gestación, pero, como en los pacientes con muerte cerebral , se trata de una actividad neuronal primitiva en lugar del comienzo de la actividad cerebral consciente. Las sinapsis no comienzan a formarse hasta la semana 17. [48] Las conexiones neuronales entre la corteza sensorial y el tálamo se desarrollan ya a las 24 semanas de edad gestacional, pero la primera evidencia de su función no ocurre hasta alrededor de las 30 semanas, cuando surge la conciencia mínima , los sueños y la capacidad de sentir dolor. [49]
Aunque el feto comienza a moverse durante el primer trimestre, no es hasta el segundo trimestre que se puede sentir el movimiento, conocido como aceleración . Esto suele ocurrir en el cuarto mes, más específicamente en la semana 20 a 21, o en la semana 19 si la mujer ha estado embarazada anteriormente. Es común que algunas mujeres no sientan el movimiento del feto hasta mucho después. Durante el segundo trimestre, cuando el tamaño corporal cambia, se puede usar ropa de maternidad .
- Embrión a las 4 semanas de la fecundación (edad gestacional de 6 semanas)
- Feto a las 8 semanas después de la fecundación (edad gestacional de 10 semanas)
- Feto a las 18 semanas después de la fecundación (edad gestacional de 20 semanas)
- Feto a las 38 semanas después de la fecundación (edad gestacional de 40 semanas)
- Tamaño relativo en el primer mes (ilustración simplificada)
- Tamaño relativo en el tercer mes (ilustración simplificada)
- Tamaño relativo en el quinto mes (ilustración simplificada)
- Tamaño relativo en el noveno mes (ilustración simplificada)
Cambios maternos


Durante el embarazo, la mujer experimenta muchos cambios fisiológicos normales , incluidos cambios conductuales , cardiovasculares , hematológicos , metabólicos , renales y respiratorios . Se requieren aumentos en el azúcar en sangre , la respiración y el gasto cardíaco . Los niveles de progesterona y estrógenos aumentan continuamente durante el embarazo, suprimiendo el eje hipotalámico y, por lo tanto, el ciclo menstrual . Un embarazo a término a una edad temprana (menos de 25 años) reduce el riesgo de cáncer de mama , ovario y endometrio , y el riesgo disminuye aún más con cada embarazo a término adicional. [50] [51]

El feto es genéticamente diferente de su madre y, por lo tanto, puede considerarse un aloinjerto inusualmente exitoso . [52] La principal razón de este éxito es una mayor tolerancia inmunológica durante el embarazo, [53] que evita que el cuerpo de la madre genere una respuesta del sistema inmunológico contra ciertos desencadenantes. [52]
Durante el primer trimestre, la ventilación minuto aumenta en un 40 por ciento. [54] El útero crecerá hasta alcanzar el tamaño de un limón a las ocho semanas. Muchos síntomas y molestias del embarazo , como náuseas y dolor en los senos , aparecen en el primer trimestre. [55]
Durante el segundo trimestre, la mayoría de las mujeres se sienten con más energía y aumentan de peso a medida que disminuyen los síntomas de las náuseas matutinas . Comienzan a sentir movimientos fetales regulares , que pueden volverse fuertes e incluso molestos. [ cita requerida ]
Las contracciones de Braxton Hicks son contracciones uterinas esporádicas que pueden comenzar alrededor de las seis semanas de embarazo; sin embargo, generalmente no se sienten hasta el segundo o tercer trimestre. [56]
El aumento de peso final se produce durante el tercer trimestre; este es el mayor aumento de peso durante todo el embarazo. El abdomen de la mujer cambiará de forma a medida que el feto se gire hacia abajo, listo para el nacimiento. El ombligo de la mujer a veces se volverá convexo y "sobresaldrá" debido a la expansión del abdomen . El útero, el órgano muscular que sostiene al feto en desarrollo, puede expandirse hasta 20 veces su tamaño normal durante el embarazo.
El encaje de la cabeza , también llamado "aligeramiento" o "caída", ocurre cuando la cabeza del feto desciende a una presentación cefálica . Si bien alivia la presión en la parte superior del abdomen y brinda una renovada facilidad para respirar, también reduce gravemente la capacidad de la vejiga, lo que resulta en una necesidad de orinar con mayor frecuencia y aumenta la presión en el suelo pélvico y el recto. No es posible predecir cuándo ocurrirá el aligeramiento. En un primer embarazo, puede suceder unas semanas antes de la fecha prevista del parto, aunque puede suceder más tarde o incluso no antes de que comience el parto, como es típico en los embarazos posteriores. [57]
Es durante el tercer trimestre que la actividad materna y las posiciones para dormir pueden afectar el desarrollo fetal debido a la restricción del flujo sanguíneo . Por ejemplo, el útero agrandado puede impedir el flujo sanguíneo al comprimir la vena cava cuando la madre está acostada, una condición que se puede aliviar acostándose sobre el lado izquierdo. [58]
Parto
El parto, denominado en el ámbito médico como trabajo de parto y nacimiento, es el proceso mediante el cual nace un bebé. [59]
Se considera que una mujer está de parto cuando comienza a experimentar contracciones uterinas regulares, acompañadas de cambios en el cuello uterino, principalmente borramiento y dilatación. Si bien el parto es generalmente doloroso, algunas mujeres informan que no sienten dolor, mientras que otras encuentran que concentrarse en el nacimiento ayuda a acelerar el parto y a disminuir las sensaciones. La mayoría de los partos son vaginales exitosos, pero a veces surgen complicaciones y la mujer puede ser sometida a una cesárea .
Durante el período inmediatamente posterior al nacimiento, tanto la madre como el bebé reciben señales hormonales para establecer un vínculo, la madre a través de la liberación de oxitocina , una hormona que también se libera durante la lactancia . Los estudios muestran que el contacto piel con piel entre una madre y su recién nacido inmediatamente después del nacimiento es beneficioso tanto para la madre como para el bebé. Una revisión realizada por la Organización Mundial de la Salud encontró que el contacto piel con piel entre madres y bebés después del nacimiento reduce el llanto, mejora la interacción madre-infante y ayuda a las madres a amamantar con éxito. Recomiendan que se permita a los neonatos establecer un vínculo con la madre durante las primeras dos horas después del nacimiento, el período en el que tienden a estar más alerta que en las horas siguientes de la vida temprana. [60]
Etapas de madurez del parto
| escenario | comienza | termina |
|---|---|---|
| Prematuro [61] | - | a las 37 semanas |
| Término temprano [62] | 37 semanas | 39 semanas |
| Término completo [62] | 39 semanas | 41 semanas |
| Término tardío [62] | 41 semanas | 42 semanas |
| Postérmino [62] | 42 semanas | - |
En el parto ideal , el trabajo de parto comienza por sí solo cuando la mujer está "a término". [17] Los eventos que ocurren antes de que se completen las 37 semanas se consideran prematuros. [61] El parto prematuro se asocia con una variedad de complicaciones y debe evitarse si es posible. [63]
A veces, si se rompe la fuente de una mujer o tiene contracciones antes de las 39 semanas, el parto es inevitable. [62] Sin embargo, el parto espontáneo después de las 37 semanas se considera a término y no está asociado con los mismos riesgos de un parto prematuro. [59] El parto planificado antes de las 39 semanas por cesárea o inducción del parto , aunque sea "a término", resulta en un mayor riesgo de complicaciones. [64] Esto se debe a factores que incluyen pulmones subdesarrollados de los recién nacidos , infección debido al sistema inmunológico subdesarrollado, problemas de alimentación debido al cerebro subdesarrollado e ictericia por hígado subdesarrollado. [65]
Los bebés que nacen entre las 39 y 41 semanas de gestación tienen mejores resultados que los bebés que nacen antes o después de este rango. [62] Este período especial se denomina "término". [62] Siempre que sea posible, esperar a que el trabajo de parto comience por sí solo en este período es lo mejor para la salud de la madre y el bebé. [17] La decisión de realizar una inducción debe tomarse después de sopesar los riesgos y los beneficios, pero es más seguro después de las 39 semanas. [17]
Los eventos posteriores a las 42 semanas se consideran postérmino . [62] Cuando un embarazo excede las 42 semanas, el riesgo de complicaciones tanto para la mujer como para el feto aumenta significativamente. [66] [67] Por lo tanto, en un embarazo sin complicaciones, los obstetras generalmente prefieren inducir el parto en algún momento entre las 41 y 42 semanas. [68]
Periodo posnatal
El período posparto, también conocido como puerperio , es el período posnatal que comienza inmediatamente después del parto y se extiende por aproximadamente seis semanas. [59] Durante este período, el cuerpo de la madre comienza a regresar a las condiciones previas al embarazo que incluyen cambios en los niveles hormonales y el tamaño del útero. [59]
Diagnóstico
El inicio del embarazo puede detectarse ya sea por los síntomas que presenta la propia mujer o mediante pruebas de embarazo . Sin embargo, una condición importante con serias implicaciones para la salud que es bastante común es la negación del embarazo por parte de la mujer embarazada. Aproximadamente 1 de cada 475 negaciones durará hasta aproximadamente la semana 20 de embarazo. La proporción de casos de negación que persisten hasta el parto es de aproximadamente 1 de cada 2500. [69] Por el contrario, algunas mujeres no embarazadas tienen una creencia muy fuerte de que están embarazadas junto con algunos de los cambios físicos. Esta condición se conoce como falso embarazo . [70]
Signos físicos

La mayoría de las mujeres embarazadas experimentan una serie de síntomas [71] que pueden indicar que están embarazadas. Hay varios signos médicos tempranos asociados con el embarazo. [72] [73] Estos signos incluyen:
- la presencia de gonadotropina coriónica humana (hCG) en la sangre y la orina
- período menstrual perdido
- Sangrado de implantación que se produce en el momento de la implantación del embrión en el útero durante la tercera o cuarta semana después del último período menstrual.
- Aumento de la temperatura corporal basal que se mantiene durante más de dos semanas después de la ovulación.
- Signo de Chadwick (coloración azulada del cuello uterino , la vagina y la vulva )
- Signo de Goodell (ablandamiento de la porción vaginal del cuello uterino)
- Signo de Hegar (ablandamiento del istmo uterino )
- Pigmentación de la línea alba , llamada línea negra (oscurecimiento de la piel en la línea media del abdomen , resultado de cambios hormonales, que suele aparecer alrededor de la mitad del embarazo). [72] [73]
- Oscurecimiento de los pezones y areolas debido al aumento de hormonas. [74]
Biomarcadores
La detección del embarazo se puede lograr utilizando una o más pruebas de embarazo diferentes , [75] que detectan hormonas generadas por la placenta recién formada , que sirven como biomarcadores del embarazo. [76] Los análisis de sangre y orina pueden detectar el embarazo a los 11 y 14 días, respectivamente, después de la fertilización. [77] [78] Las pruebas de embarazo en sangre son más sensibles que las pruebas de orina (dan menos falsos negativos). [79] Las pruebas de embarazo caseras son pruebas de orina y normalmente detectan un embarazo entre 12 y 15 días después de la fertilización. [80] Un análisis de sangre cuantitativo puede determinar aproximadamente la fecha en que el embrión fue fertilizado porque los niveles de hCG se duplican cada 36 a 72 horas antes de las 8 semanas de gestación. [59] [78] Una sola prueba de los niveles de progesterona también puede ayudar a determinar la probabilidad de que un feto sobreviva en aquellos con una amenaza de aborto espontáneo (sangrado al comienzo del embarazo), pero solo si el resultado de la ecografía no fue concluyente. [81]
Ultrasonido
La ecografía obstétrica puede detectar anomalías fetales , detectar embarazos múltiples y mejorar la datación gestacional a las 24 semanas. [82] La edad gestacional estimada resultante y la fecha prevista del parto del feto son ligeramente más precisas que los métodos basados en el último período menstrual. [83] La ecografía se utiliza para medir el pliegue nucal con el fin de detectar el síndrome de Down . [84]
Gestión

Atención prenatal
El asesoramiento previo a la concepción es la atención que se brinda a una mujer o pareja para analizar la concepción, el embarazo, los problemas de salud actuales y las recomendaciones para el período anterior al embarazo. [87]
La atención médica prenatal es la atención médica y de enfermería recomendada para las mujeres durante el embarazo; los intervalos de tiempo y los objetivos exactos de cada visita difieren según el país. [88] Las mujeres de alto riesgo tienen mejores resultados si son atendidas con regularidad y frecuencia por un profesional médico que las mujeres de bajo riesgo. [89] Una mujer puede ser etiquetada como de alto riesgo por diferentes razones, incluidas complicaciones previas en el embarazo, complicaciones en el embarazo actual, enfermedades médicas actuales o problemas sociales. [90] [91]
El objetivo de una buena atención prenatal es la prevención, la identificación temprana y el tratamiento de cualquier complicación médica. [92] Una visita prenatal básica consiste en la medición de la presión arterial, la altura del fondo uterino , el peso y la frecuencia cardíaca fetal, la verificación de los síntomas del parto y la orientación sobre qué esperar a continuación. [87]
Nutrición
La nutrición durante el embarazo es importante para asegurar un crecimiento saludable del feto. [16] La nutrición durante el embarazo es diferente a la del estado no embarazado. [16] Hay mayores requerimientos de energía y requerimientos específicos de micronutrientes. [16] Las mujeres se benefician de la educación para fomentar una ingesta equilibrada de energía y proteínas durante el embarazo. [93] Algunas mujeres pueden necesitar asesoramiento médico profesional si su dieta se ve afectada por condiciones médicas, alergias alimentarias o creencias religiosas/éticas específicas. [94] Se necesitan más estudios para evaluar el efecto del asesoramiento dietético para prevenir la diabetes gestacional , aunque evidencia de baja calidad sugiere algún beneficio. [95] Se ha demostrado que la ingesta adecuada de ácido fólico (también llamado folato o vitamina B 9 ) periconcepcional (tiempo antes y justo después de la concepción) disminuye el riesgo de defectos del tubo neural fetal, como la espina bífida . [96] El L-metilfolato, la forma biodisponible de folato, también se considera aceptable para tomar. El L-metilfolato es mejor utilizado por el 40% al 60% de la población con polimorfismos genéticos que reducen o perjudican la conversión de ácido fólico en su forma activa. [97] El tubo neural se desarrolla durante los primeros 28 días de embarazo, una prueba de embarazo en orina no suele ser positiva hasta 14 días después de la concepción, lo que explica la necesidad de garantizar una ingesta adecuada de folato antes de la concepción. [80] [98] El folato es abundante en vegetales de hojas verdes , legumbres y cítricos . [99] En los Estados Unidos y Canadá, la mayoría de los productos de trigo (harina, fideos) están fortificados con ácido fólico. [100]
Aumento de peso

La cantidad de aumento de peso saludable durante un embarazo varía. [101] El aumento de peso está relacionado con el peso del bebé, la placenta, el líquido circulatorio adicional, los tejidos más grandes y las reservas de grasa y proteína. [16] La mayor parte del aumento de peso necesario ocurre más adelante en el embarazo. [102]
El Instituto de Medicina recomienda un aumento de peso general durante el embarazo para aquellas con peso normal ( índice de masa corporal de 18,5-24,9), de 11,3-15,9 kg (25-35 libras) que tengan un embarazo único. [103] Las mujeres con bajo peso (IMC de menos de 18,5), deben aumentar entre 12,7 y 18 kg (28-40 libras), mientras que a las que tienen sobrepeso (IMC de 25-29,9) se les recomienda aumentar entre 6,8 y 11,3 kg (15-25 libras) y las que son obesas (IMC ≥ 30) deben aumentar entre 5-9 kg (11-20 libras). [104] Estos valores hacen referencia a las expectativas para un embarazo a término.
Durante el embarazo, un aumento de peso insuficiente o excesivo puede comprometer la salud de la madre y el feto. [102] No está clara la intervención más eficaz para el aumento de peso en mujeres con bajo peso. [102] Tener o adquirir sobrepeso durante el embarazo aumenta el riesgo de complicaciones para la madre y el feto, incluyendo cesárea , hipertensión gestacional , preeclampsia , macrosomía y distocia de hombros . [101] El aumento de peso excesivo puede dificultar la pérdida de peso después del embarazo. [101] [105] Algunas de estas complicaciones son factores de riesgo de accidente cerebrovascular . [106]
Alrededor del 50% de las mujeres en edad fértil en países desarrollados como el Reino Unido tienen sobrepeso u obesidad antes del embarazo. [105] La modificación de la dieta es la forma más eficaz de reducir el aumento de peso y los riesgos asociados durante el embarazo. [105]
Medicamento
Los medicamentos utilizados durante el embarazo pueden tener efectos temporales o permanentes en el feto. [107] Cualquier cosa (incluidos los medicamentos) que pueda causar deformidades permanentes en el feto se etiqueta como teratógeno . [108] En los EE. UU., los medicamentos se clasificaron en categorías A, B, C, D y X según el sistema de clasificación de la Administración de Alimentos y Medicamentos (FDA) para proporcionar orientación terapéutica basada en posibles beneficios y riesgos fetales. [109] Los medicamentos, incluidos algunos multivitamínicos , que no han demostrado riesgos fetales después de estudios controlados en humanos se clasifican en la categoría A. [107] Por otro lado, los medicamentos como la talidomida con riesgos fetales demostrados que superan todos los beneficios se clasifican en la categoría X. [107]
Drogas recreativas
El uso de drogas recreativas durante el embarazo puede provocar diversas complicaciones durante el embarazo . [59]
- Las bebidas alcohólicas consumidas durante el embarazo pueden causar uno o más trastornos del espectro alcohólico fetal . [59] Según los CDC , no se conoce una cantidad segura de alcohol durante el embarazo ni un momento seguro para beber durante el embarazo, incluso antes de que una mujer sepa que está embarazada. [110]
- Fumar tabaco durante el embarazo puede causar una amplia gama de dificultades conductuales, neurológicas y físicas. [111] Fumar durante el embarazo causa el doble de riesgo de ruptura prematura de membranas , desprendimiento de placenta y placenta previa . [112] Fumar se asocia con un 30% más de probabilidades de parto prematuro. [113]
- La exposición prenatal a la cocaína está asociada con nacimientos prematuros , defectos congénitos y trastorno por déficit de atención . [59]
- La exposición prenatal a la metanfetamina puede causar nacimientos prematuros y anomalías congénitas . [114] Los resultados neonatales a corto plazo en los bebés que toman metanfetamina muestran pequeños déficits en la función neuroconductual infantil y restricción del crecimiento. [115] El uso de metanfetamina también puede causar efectos a largo plazo en términos de deterioro del desarrollo cerebral . [114]
- Se ha demostrado que el cannabis durante el embarazo es teratogénico en grandes dosis en animales, pero no ha mostrado ningún efecto teratogénico en humanos. [59]
Exposición a toxinas
La exposición intrauterina a toxinas ambientales durante el embarazo tiene el potencial de causar efectos adversos en el desarrollo prenatal y causar complicaciones en el embarazo . [59] La contaminación del aire se ha asociado con bebés de bajo peso al nacer. [116] Las condiciones de particular gravedad en el embarazo incluyen el envenenamiento por mercurio y el envenenamiento por plomo . [59] Para minimizar la exposición a toxinas ambientales, el Colegio Americano de Enfermeras Parteras recomienda: verificar si la casa tiene pintura con plomo , lavar bien todas las frutas y verduras frescas y comprar productos orgánicos , y evitar productos de limpieza etiquetados como "tóxicos" o cualquier producto con una advertencia en la etiqueta. [117]
Las mujeres embarazadas también pueden estar expuestas a toxinas en el lugar de trabajo , incluidas las partículas suspendidas en el aire. Los efectos de usar un respirador con filtro facial N95 son similares para las mujeres embarazadas y para las mujeres que no lo están, y usar un respirador durante una hora no afecta la frecuencia cardíaca fetal. [118]
Muerte por violencia
En Estados Unidos, las mujeres embarazadas o que han dado a luz recientemente tienen más probabilidades de ser asesinadas que de morir por causas obstétricas. Estos homicidios son una combinación de violencia de pareja y armas de fuego. Las autoridades sanitarias han calificado la violencia como "una emergencia sanitaria para las mujeres embarazadas", pero afirman que los homicidios relacionados con el embarazo se pueden prevenir si los profesionales sanitarios identifican a las mujeres en riesgo y les ofrecen asistencia. [119] [120] [121]
Actividad sexual
La mayoría de las mujeres pueden seguir teniendo actividad sexual, incluidas las relaciones sexuales , durante todo el embarazo. [122] Las investigaciones sugieren que durante el embarazo, tanto el deseo sexual como la frecuencia de las relaciones sexuales disminuyen durante el primer y tercer trimestre, con un aumento durante el segundo trimestre. [123] [124] [125] [126] El sexo durante el embarazo es una conducta de bajo riesgo, excepto cuando el proveedor de atención médica recomienda evitar las relaciones sexuales por razones médicas particulares. [122] Para una mujer embarazada sana, no existe una única forma segura o correcta de tener relaciones sexuales durante el embarazo. [122]
Ejercicio

El ejercicio aeróbico regular durante el embarazo parece mejorar (o mantener) la aptitud física. [127] El ejercicio físico durante el embarazo parece disminuir la necesidad de cesárea , [128] reduce el tiempo de parto, [129] e incluso el ejercicio vigoroso no conlleva riesgos significativos para los bebés [130] y proporciona importantes beneficios para la salud de la madre. [131] El reposo en cama , fuera de los estudios de investigación, no se recomienda ya que no hay evidencia de beneficios y daños potenciales. [132]
El ejercicio durante el embarazo es muy importante para la salud general de la madre y también aporta beneficios al feto. Según las recomendaciones del Colegio Americano de Deportes y Medicina, las mujeres embarazadas deben participar en al menos 150 minutos/semana de ejercicio moderado. [133] Estas formas de ejercicio deben evitar levantar objetos pesados, las altas temperaturas y los deportes de alto impacto. El Comité de Práctica Clínica Obstétrica de Canadá recomienda que "se anime a todas las mujeres sin contraindicaciones a participar en ejercicios aeróbicos y de acondicionamiento de fuerza como parte de un estilo de vida saludable durante el embarazo". [134] Aunque no se ha establecido un nivel máximo de intensidad de ejercicio seguro, las mujeres que hacían ejercicio regularmente antes del embarazo y que tienen embarazos sin complicaciones deberían poder participar en programas de ejercicio de alta intensidad, sin un mayor riesgo de prematuridad, menor peso al nacer o aumento de peso gestacional. [130] En general, la participación en una amplia gama de actividades recreativas parece ser segura, evitando aquellas con un alto riesgo de caídas, como montar a caballo o esquiar, o aquellas que conllevan un riesgo de traumatismo abdominal, como el fútbol o el hockey. [135]
El Colegio Americano de Obstetras y Ginecólogos informa que en el pasado, las principales preocupaciones del ejercicio durante el embarazo se centraban en el feto y se pensaba que cualquier beneficio potencial para la madre se veía contrarrestado por los riesgos potenciales para el feto. Sin embargo, escriben que la información más reciente sugiere que en el embarazo sin complicaciones, las lesiones fetales son muy poco probables. [135] Sin embargo, enumeran varias circunstancias en las que una mujer debe comunicarse con su proveedor de atención médica antes de continuar con un programa de ejercicios: sangrado vaginal, disnea antes del esfuerzo, mareos, dolor de cabeza, dolor en el pecho, debilidad muscular, parto prematuro, disminución del movimiento fetal, pérdida de líquido amniótico y dolor o hinchazón en la pantorrilla (para descartar tromboflebitis ). [135]
Se pueden utilizar diversas formas de ejercicio para beneficiar la salud general y la calidad de vida de la madre durante su período gestacional y en el posparto. Cuando se participa en un programa de ejercicio estructurado desde principios del primer trimestre hasta el final del tercer trimestre, se descubrió que reduce el tiempo total de trabajo de parto en 57 minutos. [129] En un intento por reducir el dolor general durante el parto, tomar clases de pilates es una ruta segura a seguir. Pilates también puede conducir a una fase activa y una segunda etapa del trabajo de parto más cortas. [136] Al igual que cualquier otro adulto, el ejercicio de intensidad baja a moderada mejora la sensación de fatiga y la energía que siente la madre durante su embarazo. [137]
Dormir
Se ha sugerido que se debe evitar el trabajo por turnos y la exposición a la luz brillante durante la noche al menos durante el último trimestre del embarazo para disminuir el riesgo de problemas psicológicos y de comportamiento en el recién nacido. [138]
Estrés
Los hijos de mujeres que tuvieron altos niveles de estrés durante el embarazo tienen una probabilidad ligeramente mayor de tener problemas de conducta externalizados , como la impulsividad. [139] El efecto conductual fue más pronunciado durante la primera infancia. [139]
Cuidado dental
Los niveles elevados de progesterona y estrógeno durante el embarazo aumentan la probabilidad de gingivitis ; las encías se vuelven edematosas, de color rojo y tienden a sangrar. [140] También es común observar un granuloma piógeno o "tumor del embarazo" en la superficie labial de la papila. Las lesiones se pueden tratar mediante desbridamiento local o incisión profunda según su tamaño y siguiendo las medidas adecuadas de higiene bucal . [141] Se ha sugerido que la periodontitis grave puede aumentar el riesgo de parto prematuro y bajo peso al nacer ; sin embargo, una revisión Cochrane no encontró evidencia suficiente para determinar si la periodontitis puede desarrollar resultados adversos en el nacimiento. [142]
Vuelo
En los embarazos de bajo riesgo, la mayoría de los proveedores de atención médica aprueban los vuelos hasta aproximadamente las 36 semanas de edad gestacional. [143] La mayoría de las aerolíneas permiten a las mujeres embarazadas volar distancias cortas antes de las 36 semanas y distancias largas antes de las 32 semanas. [144] Muchas aerolíneas requieren una nota del médico que apruebe el vuelo, especialmente después de las 28 semanas. [144] Durante los vuelos, el riesgo de trombosis venosa profunda se reduce levantándose y caminando ocasionalmente, así como evitando la deshidratación. La exposición a la radiación cósmica es insignificante para la mayoría de los viajeros. Para las mujeres embarazadas, incluso el vuelo intercontinental más largo las expondría a menos del 15% del límite de NCRPM y ICRP . [145] [144] Los escáneres de cuerpo completo no utilizan radiación ionizante y son seguros durante el embarazo. [146]
Clases de embarazo y plan de parto
Para prepararse para el nacimiento del bebé, los proveedores de atención médica recomiendan que los padres asistan a clases prenatales durante el tercer trimestre del embarazo. Las clases incluyen información sobre el proceso del parto y el nacimiento y los distintos tipos de partos, incluidos el parto vaginal y la cesárea , el uso de fórceps y otras intervenciones que pueden ser necesarias para dar a luz al bebé de manera segura. Se analizan los tipos de alivio del dolor, incluidas las técnicas de relajación. Las parejas u otras personas que puedan planear apoyar a una mujer durante el parto y el nacimiento aprenden cómo ayudar en el nacimiento. [ cita requerida ]
También se recomienda que en este momento se redacte un plan de parto. Un plan de parto es una declaración escrita que describe los deseos de la madre durante el parto y el nacimiento del bebé. Hablar sobre el plan de parto con la partera u otro proveedor de atención médica les da a los padres la oportunidad de hacer preguntas y aprender más sobre el proceso del parto. [147]
En 1991, la OMS lanzó la Iniciativa Hospital Amigo del Niño , un programa mundial que reconoce a los centros de maternidad y hospitales que ofrecen niveles óptimos de atención para el parto. Los centros que han sido certificados como "Amigos del Niño" aceptan visitas de futuros padres para familiarizarlos con las instalaciones y el personal. [148]
Complicaciones
Cada año, más de 20 millones de mujeres en todo el mundo sufren problemas de salud (a veces de forma permanente) como consecuencia del embarazo. [149] En 2016, las complicaciones del embarazo provocaron 230.600 muertes, frente a las 377.000 muertes de 1990. [12] Las causas más comunes incluyen hemorragias (72.000), infecciones (20.000), enfermedades hipertensivas del embarazo (32.000), parto obstruido (10.000) y embarazo con resultado abortivo (20.000), que incluye aborto espontáneo , aborto y embarazo ectópico . [12]
Los siguientes son algunos ejemplos de complicaciones del embarazo:
- Hipertensión inducida por el embarazo
- Anemia [150]
- Depresión posparto , una complicación común pero solucionable después del parto que puede ser resultado de la disminución de los niveles hormonales. [151]
- Psicosis posparto
- Trastornos tromboembólicos , con un mayor riesgo debido a la hipercoagulabilidad en el embarazo . Son la principal causa de muerte en mujeres embarazadas en los EE. UU. [152] [153]
- Pápulas y placas urticariales pruriginosas del embarazo (PUPPP), una enfermedad de la piel que se desarrolla alrededor de la semana 32. Los signos son placas rojas, pápulas y picazón alrededor del ombligo que luego se extienden a todo el cuerpo, excepto al interior de las manos y la cara.
- Embarazo ectópico , incluido el embarazo abdominal , implantación del embrión fuera del útero.
- Hiperémesis gravídica : náuseas y vómitos excesivos que son más intensos que las náuseas matutinas normales.
- Embolia pulmonar , un coágulo de sangre que se forma en las piernas y migra a los pulmones. [153]
- El hígado graso agudo del embarazo es una complicación poco común que se cree que es provocada por una alteración del metabolismo de los ácidos grasos por las mitocondrias .
También existe una mayor susceptibilidad y gravedad de ciertas infecciones durante el embarazo .
Aborto espontáneo y muerte fetal
El aborto espontáneo es la complicación más común del embarazo temprano. Se define como la pérdida de un embrión o feto antes de que pueda sobrevivir de forma independiente. El síntoma más común de aborto espontáneo es el sangrado vaginal con o sin dolor. El aborto espontáneo puede evidenciarse por un material similar a un coágulo que pasa a través y sale de la vagina. [154] Alrededor del 80% de los abortos espontáneos ocurren en las primeras 12 semanas de embarazo. La causa subyacente en aproximadamente la mitad de los casos involucra anomalías cromosómicas. [155]
La muerte fetal se define como la muerte fetal después de 20 o 28 semanas de embarazo, según la fuente. El resultado es un bebé que nace sin signos de vida. Cada año, alrededor de 21.000 bebés nacen muertos en los EE. UU. [156] Después de un aborto espontáneo o una muerte fetal, pueden aparecer sentimientos de tristeza, ansiedad y culpa. El apoyo emocional puede ayudar a procesar la pérdida. [157] Los padres también pueden experimentar dolor por la pérdida. Un estudio a gran escala concluyó que es necesario aumentar la accesibilidad de los servicios de apoyo disponibles para los padres. [158]
Enfermedades en el embarazo
Una mujer embarazada puede tener una enfermedad preexistente , que no es causada directamente por el embarazo, pero puede provocar el desarrollo de complicaciones que incluyen un riesgo potencial para el embarazo; o puede desarrollarse una enfermedad durante el embarazo.
- La diabetes mellitus y el embarazo se relacionan con las interacciones entre la diabetes mellitus (no se limita a la diabetes gestacional ) y el embarazo. Los riesgos para el niño incluyen aborto espontáneo, restricción del crecimiento, aceleración del crecimiento, tamaño grande para la edad gestacional (macrosomia), polihidramnios (demasiado líquido amniótico ) y defectos congénitos.
- La enfermedad tiroidea durante el embarazo puede, si no se corrige, causar efectos adversos en el bienestar fetal y materno. Los efectos nocivos de la disfunción tiroidea también pueden extenderse más allá del embarazo y el parto y afectar el desarrollo neurointelectual en las primeras etapas de la vida del niño. La demanda de hormonas tiroideas aumenta durante el embarazo, lo que puede hacer que un trastorno tiroideo que no se había detectado previamente empeore.
- La enfermedad celíaca no tratada puede causar aborto espontáneo , restricción del crecimiento intrauterino , pequeño para la edad gestacional , bajo peso al nacer y parto prematuro . A menudo, los trastornos reproductivos son la única manifestación de la enfermedad celíaca no diagnosticada y la mayoría de los casos no se reconocen. Las complicaciones o fracasos del embarazo no se pueden explicar simplemente por la malabsorción , sino por la respuesta autoinmune provocada por la exposición al gluten , que causa daño a la placenta . La dieta libre de gluten evita o reduce el riesgo de desarrollar trastornos reproductivos en mujeres embarazadas con enfermedad celíaca. [159] [160] Además, el embarazo puede ser un desencadenante para el desarrollo de la enfermedad celíaca en mujeres genéticamente susceptibles que consumen gluten. [161]
- El lupus durante el embarazo conlleva una mayor tasa de muerte fetal en el útero, aborto espontáneo y lupus neonatal .
- La hipercoagulabilidad en el embarazo es la propensión de las mujeres embarazadas a desarrollar trombosis (coágulos sanguíneos). El embarazo en sí mismo es un factor de hipercoagulabilidad (hipercoagulabilidad inducida por el embarazo), como mecanismo fisiológicamente adaptativo para prevenir el sangrado posparto . [162] Sin embargo, en combinación con un estado de hipercoagulabilidad subyacente, el riesgo de trombosis o embolia puede llegar a ser sustancial. [162]
Aborto provocado
El aborto es la terminación de un embrión o feto mediante un método médico. Generalmente se realiza durante el primer trimestre, a veces en el segundo y rara vez en el tercero. Las razones por las que los embarazos no son deseados son diversas. [163] Muchas jurisdicciones restringen o prohíben el aborto, siendo la violación la excepción legalmente más permisible. [164]
Control de natalidad y educación
La planificación familiar , así como la disponibilidad y el uso de métodos anticonceptivos , junto con una mayor educación sexual integral , han permitido a muchas personas prevenir embarazos no deseados. Los planes y la financiación para apoyar la educación y los medios para prevenir embarazos no deseados han sido fundamentales y forman parte del tercero de los Objetivos de Desarrollo Sostenible (ODS) promovidos por las Naciones Unidas . [165]
Tecnologías y ciencia
Tecnología de reproducción asistida
La medicina reproductiva moderna ofrece muchas formas de tecnología de reproducción asistida para parejas que no tienen hijos contra su voluntad, como medicamentos para la fertilidad , inseminación artificial , fertilización in vitro y gestación subrogada .
Imágenes médicas


Las imágenes médicas pueden estar indicadas durante el embarazo debido a complicaciones del embarazo , enfermedades o atención prenatal de rutina . La ecografía médica, incluida la ecografía obstétrica , y la resonancia magnética (IRM) sin agentes de contraste no se asocian con ningún riesgo para la madre o el feto, y son las técnicas de imagen de elección para las mujeres embarazadas. [166] La radiografía de proyección , la tomografía computarizada y las imágenes de medicina nuclear dan lugar a cierto grado de exposición a la radiación ionizante , pero en la mayoría de los casos las dosis absorbidas no se asocian con daño al bebé. [166] En dosis o frecuencias más altas, los efectos pueden incluir aborto espontáneo , defectos de nacimiento y discapacidad intelectual . [166]
Epidemiología
En 2012 se produjeron alrededor de 213 millones de embarazos, de los cuales 190 millones se produjeron en el mundo en desarrollo y 23 millones en el mundo desarrollado. [11] Esto supone unos 133 embarazos por cada 1.000 mujeres de entre 15 y 44 años. [11] Entre el 10% y el 15% de los embarazos reconocidos acaban en aborto espontáneo. [2] A nivel mundial, el 44% de los embarazos no son planificados . Más de la mitad (56%) de los embarazos no planificados se abortan. En los países en los que el aborto está prohibido o solo se lleva a cabo en circunstancias en las que corre riesgo la vida de la madre, el 48% de los embarazos no planificados se abortan de forma ilegal . En comparación con la tasa en los países en los que el aborto es legal, que es del 69%. [27]
De los embarazos en 2012, 120 millones ocurrieron en Asia, 54 millones en África, 19 millones en Europa, 18 millones en América Latina y el Caribe, 7 millones en América del Norte y 1 millón en Oceanía . [11] Las tasas de embarazo son de 140 por 1000 mujeres en edad fértil en el mundo en desarrollo y de 94 por 1000 en el mundo desarrollado. [11]
La tasa de embarazo, así como las edades en que se produce, difieren según el país y la región. Están influenciadas por una serie de factores, como las normas culturales, sociales y religiosas, el acceso a la anticoncepción y los niveles de educación. Se estimó que la tasa global de fecundidad (TGF) en 2013 fue la más alta en Níger (7,03 hijos/mujer) y la más baja en Singapur (0,79 hijos/mujer). [167]
En Europa, la edad media de procreación ha aumentado continuamente durante algún tiempo. En Europa occidental, septentrional y meridional, las madres primerizas tienen, en promedio, entre 26 y 29 años, frente a los 23 y 25 años que tenían a principios de los años setenta. En varios países europeos (España), la edad media de las mujeres que dan a luz por primera vez ha superado el umbral de los 30 años.
Este proceso no se limita a Europa. En Asia, Japón y Estados Unidos se está observando un aumento de la edad media del primer parto, y el proceso se está extendiendo cada vez más a países del mundo en desarrollo como China, Turquía e Irán. En Estados Unidos, la edad media del primer parto era de 25,4 años en 2010. [168]
En Estados Unidos y el Reino Unido, el 40% de los embarazos no son planificados , y entre una cuarta parte y la mitad de esos embarazos no planificados son embarazos no deseados . [169] [170]
En Estados Unidos, el nivel educativo de una mujer y su estado civil están correlacionados con la maternidad: el porcentaje de mujeres solteras en el momento del primer nacimiento disminuye a medida que aumenta el nivel educativo. En otras palabras: entre las mujeres sin educación, una gran fracción (~80%) tiene su primer hijo sin estar casadas. En cambio, pocas mujeres con un título universitario o superior (~25%) tienen su primer hijo sin estar casadas. Sin embargo, este fenómeno también tiene un fuerte componente generacional: en 1996, alrededor del 50% de las mujeres sin un título universitario tuvieron su primer hijo sin estar casadas, mientras que esa cifra aumentó a ~85% en 2018. De manera similar, en 1996, solo el 4% de las mujeres con un título universitario o similar tuvieron su primer hijo sin estar casadas. En 2018, esa fracción aumentó a ~25%. [171]
Aspectos legales y sociales
Protección jurídica
Muchos países cuentan con diversas normas jurídicas para proteger a las mujeres embarazadas y a sus hijos. Muchos países tienen leyes contra la discriminación por embarazo . [172]
El Convenio para la protección de la maternidad garantiza que las mujeres embarazadas estén exentas de realizar actividades como turnos de noche o transportar cargas pesadas. La licencia por maternidad suele consistir en una licencia remunerada durante aproximadamente el último trimestre del embarazo y durante algún tiempo después del parto. Entre los casos extremos más destacados se encuentran Noruega (8 meses con sueldo completo) y Estados Unidos (ninguna licencia remunerada, salvo en algunos estados).
En Estados Unidos, algunas acciones que resultan en aborto espontáneo o muerte fetal, como golpear a una mujer embarazada, se consideran delitos. Una ley que lo hace es la Ley federal de Víctimas de Violencia por Nacer . En 2014, el estado norteamericano de Tennessee aprobó una ley que permite a los fiscales acusar a una mujer de agresión criminal si consume drogas ilegales durante su embarazo y su feto o recién nacido resulta dañado como resultado de ello. [173]
Sin embargo, las protecciones no son universales. En Singapur , la Ley de Empleo de Mano de Obra Extranjera prohíbe a las titulares actuales y anteriores de permisos de trabajo quedarse embarazadas o dar a luz en Singapur sin permiso previo. [174] [175] La violación de la Ley se castiga con una multa de hasta S$ 10.000 (US$ 7.300) y la deportación , [174] [176] y hasta 2010, sus empleadores perderían su fianza de 5.000 dólares. [177]
Embarazo en la adolescencia
El embarazo adolescente también se conoce como embarazo en la adolescencia . [178] La OMS define la adolescencia como el período comprendido entre los 10 y los 19 años de edad. [179] Las adolescentes enfrentan mayores riesgos de salud que las mujeres que dan a luz entre los 20 y los 24 años y sus bebés tienen un mayor riesgo de parto prematuro, bajo peso al nacer y otras afecciones neonatales graves. Sus hijos continúan enfrentando mayores desafíos, tanto conductuales como físicos, a lo largo de sus vidas. Los embarazos en la adolescencia también están relacionados con problemas sociales, incluido el estigma social , los niveles educativos más bajos y la pobreza. [180] [178] Los estudios muestran que las adolescentes a menudo se encuentran en relaciones abusivas en el momento de la concepción. [181]
Nurse-Family Partnership (NFP) es una organización sin fines de lucro que opera en los Estados Unidos y el Reino Unido y está diseñada para atender las necesidades de madres jóvenes de bajos ingresos que pueden tener necesidades especiales en su primer embarazo. Cada madre atendida se asocia con una enfermera registrada al comienzo de su embarazo y recibe visitas domiciliarias de enfermeras constantes que continúan hasta el segundo cumpleaños de su hijo. La intervención de NFP se ha asociado con mejoras en la salud materna, la salud infantil y la seguridad económica. [182] [183]
Disparidades raciales
Existen importantes desequilibrios raciales en los sistemas de atención del embarazo y neonatal. [184] La orientación, el tratamiento y la atención de las parteras se han relacionado con mejores resultados en el parto. La disminución de las desigualdades raciales en materia de salud es un desafío de salud pública cada vez mayor en los Estados Unidos. A pesar de que las tasas promedio han disminuido, los datos sobre la mortalidad neonatal demuestran que las disparidades raciales han persistido y aumentado. La tasa de mortalidad de los bebés afroamericanos es casi el doble que la de los neonatos blancos. Según los estudios, los defectos congénitos , el síndrome de muerte súbita del lactante (SMSL) , el parto prematuro y el bajo peso al nacer son más comunes entre los bebés afroamericanos. [185]
La atención de partería se ha relacionado con mejores resultados en el parto y el posparto, tanto para la madre como para el niño. Atiende las necesidades de la mujer y proporciona una atención competente y comprensiva, y es esencial para mejorar la salud materna. La presencia de una doula , o asistente de parto, durante el parto y el nacimiento, también se ha asociado con mejores niveles de satisfacción con la atención médica del parto. Los proveedores reconocieron su profesión desde un punto de vista histórico, un vínculo con los orígenes africanos, la diáspora y las luchas afroamericanas prevalecientes. Los proveedores participaron tanto en la experiencia clínica directa como en la participación activista. Las iniciativas de defensa de los derechos apuntaron a aumentar el número de parteras pertenecientes a minorías y a promover los beneficios de la atención del parto centrada en la mujer en áreas desatendidas. [185]
Personas transgénero
Las personas transgénero han experimentado avances significativos en la aceptación social en los últimos años, lo que ha dejado a muchos profesionales de la salud sin la preparación necesaria para brindar una atención de calidad. Un informe de 2015 sugiere que "la cantidad de personas transgénero que buscan servicios de planificación familiar, fertilidad y embarazo podría ser ciertamente bastante grande". Independientemente de los tratamientos de terapia de reemplazo hormonal previos, la progresión del embarazo y los procedimientos de parto para las personas transgénero que llevan embarazos son típicamente los mismos que los de las mujeres cisgénero [186]; sin embargo, pueden estar sujetas a discriminación, que puede incluir una variedad de experiencias sociales, emocionales y médicas negativas, ya que el embarazo se considera una actividad exclusivamente femenina. Según un estudio del Colegio Americano de Obstetras y Ginecólogos , existe una falta de concienciación, servicios y asistencia médica disponibles para los hombres trans embarazados. [187]
Cultura

En la mayoría de las culturas, las mujeres embarazadas tienen un estatus especial en la sociedad y reciben una atención especialmente delicada. [188] Al mismo tiempo, están sujetas a expectativas que pueden ejercer una gran presión psicológica, como la de tener que producir un hijo y heredero. En muchas sociedades tradicionales, el embarazo debe ser precedido por el matrimonio, so pena de ostracismo de la madre y del hijo (ilegítimo) .
En general, el embarazo va acompañado de numerosas costumbres que suelen ser objeto de investigación etnológica, a menudo arraigadas en la medicina tradicional o la religión. El baby shower es un ejemplo de una costumbre moderna. Contrariamente a la idea errónea común , históricamente en los Estados Unidos no se esperaba que las mujeres se recluyeran durante el embarazo, como se popularizó con Lo que el viento se llevó . [189] [190]
El embarazo es un tema importante en la sociología de la familia . El futuro niño puede ser colocado preliminarmente en numerosos roles sociales . La relación de los padres y la relación de los padres con su entorno también se ven afectadas.
Se puede hacer un molde del vientre durante el embarazo como recuerdo.
Letras
Las imágenes de mujeres embarazadas, especialmente las pequeñas figuras , se hicieron en culturas tradicionales en muchos lugares y períodos, aunque rara vez es uno de los tipos de imagen más comunes. Estas incluyen figuras de cerámica de algunas culturas precolombinas y algunas figuras de la mayoría de las culturas mediterráneas antiguas. Muchas de ellas parecen estar relacionadas con la fertilidad . Identificar si estas figuras están realmente destinadas a mostrar el embarazo es a menudo un problema, así como comprender su papel en la cultura en cuestión.
Entre los ejemplos más antiguos que se conservan de la representación del embarazo se encuentran las figurillas prehistóricas halladas en gran parte de Eurasia y conocidas colectivamente como figurillas de Venus . Algunas de ellas parecen estar embarazadas.
Debido al importante papel de la Madre de Dios en el cristianismo , las artes visuales occidentales tienen una larga tradición de representaciones del embarazo, especialmente en la escena bíblica de la Visitación , y en imágenes devocionales llamadas Madonna del Parto . [191]
La triste escena, generalmente llamada Diana y Calisto , que muestra el momento del descubrimiento del embarazo prohibido de Calisto , se pinta a veces desde el Renacimiento en adelante. Poco a poco, comenzaron a aparecer retratos de mujeres embarazadas, con una moda particular de "retratos de embarazadas" en el retrato de élite de los años en torno a 1600.
El embarazo, y especialmente el de mujeres solteras, es también un tema importante en la literatura. Entre los ejemplos más notables se incluyen la novela de Thomas Hardy de 1891, Tess de los d'Urberville, y la obra de teatro Fausto de Goethe de 1808 .
Véase también
- Síndrome de Couvade
- Embarazo críptico
- Embarazo falso
- Embarazo simulado
- Ansiedad relacionada con el embarazo
Referencias
- ^ ab "¿Cuáles son algunos signos comunes del embarazo?". Instituto Nacional de Salud Infantil y Desarrollo Humano Eunice Kennedy Shriver . 12 de julio de 2013. Archivado desde el original el 19 de marzo de 2015. Consultado el 14 de marzo de 2015 .
- ^ abc Manual de ginecología y obstetricia de Johns Hopkins (4.ª edición). Lippincott Williams & Wilkins. 2012. pág. 438. ISBN 978-1-4511-4801-5Archivado desde el original el 10 de septiembre de 2017.
- ^ ab "¿Cuáles son algunas complicaciones comunes del embarazo?". Instituto Nacional de Salud Infantil y Desarrollo Humano Eunice Kennedy Shriver . 12 de julio de 2013. Archivado desde el original el 26 de febrero de 2015. Consultado el 14 de marzo de 2015 .
- ^ abcdefghijk «Embarazo: información sobre la condición». Instituto Nacional de Salud Infantil y Desarrollo Humano Eunice Kennedy Shriver . 19 de diciembre de 2013. Archivado desde el original el 19 de marzo de 2015. Consultado el 14 de marzo de 2015 .
- ^ abcd Abman SH (2011). Fisiología fetal y neonatal (4.ª ed.). Filadelfia: Elsevier/Saunders. págs. 46–47. ISBN 978-1-4160-3479-7.
- ^ por Shehan CL (2016). La enciclopedia de estudios familiares de Wiley Blackwell, 4 volúmenes. John Wiley & Sons. pág. 406. ISBN 978-0-470-65845-1Archivado desde el original el 10 de septiembre de 2017.
- ^ ab "¿Cómo sé si estoy embarazada?". Instituto Nacional de Salud Infantil y Desarrollo Humano Eunice Kennedy Shriver . 30 de noviembre de 2012. Archivado desde el original el 2 de abril de 2015. Consultado el 14 de marzo de 2015 .
- ^ ab Taylor D, James EA (2011). "Una guía basada en evidencia para la prevención de embarazos no deseados". Revista de enfermería obstétrica, ginecológica y neonatal . 40 (6): 782–793. doi :10.1111/j.1552-6909.2011.01296.x. ISSN 0090-0311. PMC 3266470. PMID 22092349 .
- ^ abcd "¿Qué es la atención prenatal y por qué es importante?". Instituto Nacional de Salud Infantil y Desarrollo Humano Eunice Kennedy Shriver . 12 de julio de 2013. Archivado desde el original el 2 de abril de 2015. Consultado el 14 de marzo de 2015 .
- ^ Keats EC, Haider BA, Tam E, Bhutta ZA (marzo de 2019). "Suplementación con múltiples micronutrientes para mujeres durante el embarazo". Base de Datos Cochrane de Revisiones Sistemáticas . 3 (3): CD004905. doi :10.1002/14651858.CD004905.pub6. PMC 6418471 . PMID 30873598.
- ^ abcdefg Sedgh G, Singh S, Hussain R (septiembre de 2014). "Embarazos planeados y no planeados en todo el mundo en 2012 y tendencias recientes". Estudios en planificación familiar . 45 (3): 301–314. doi :10.1111/j.1728-4465.2014.00393.x. PMC 4727534 . PMID 25207494.
- ^ abcde Naghavi M, Abajobir AA, Abbafati C, Abbas KM, Abd-Allah F, Abera SF, et al. (Colaboradores de Causas de Muerte del GBD 2016) (septiembre de 2017). "Mortalidad global, regional y nacional específica por edad y sexo para 264 causas de muerte, 1980-2016: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2016". Lancet . 390 (10100): 1151–1210. doi :10.1016/S0140-6736(17)32152-9. PMC 5605883 . PMID 28919116.
- ^ de Mosby (2009). Diccionario de bolsillo de medicina, enfermería y profesiones de la salud de Mosby - Libro electrónico. Elsevier Health Sciences . p. 1078. ISBN 978-0-323-06604-4.
- ^ ab Wylie L (2005). Anatomía y fisiología esenciales en la atención de maternidad (segunda edición). Edimburgo: Churchill Livingstone. pág. 172. ISBN 978-0-443-10041-3Archivado desde el original el 10 de septiembre de 2017.
- ^ Leyes generales de Massachusetts c.112 § 12K: Definiciones aplicables a las secciones 12L a 12U, Mancomunidad de Massachusetts, 2022
- ^ abcde Lammi-Keefe CJ, Couch SC, Philipson EH, eds. (2008). Manual de nutrición y embarazo . Nutrición y salud. Totowa, NJ: Humana Press. p. 28. doi :10.1007/978-1-59745-112-3. ISBN 978-1-59745-112-3.
- ^ abcd Congreso Americano de Obstetras y Ginecólogos (febrero de 2013), "Cinco cosas que los médicos y los pacientes deberían cuestionar", Choosing Wisely : una iniciativa de la Fundación ABIM , Congreso Americano de Obstetras y Ginecólogos , archivado desde el original el 1 de septiembre de 2013 , consultado el 1 de agosto de 2013
- ^ Organización Mundial de la Salud (noviembre de 2014). «Nacimiento prematuro, hoja informativa N° 363». who.int . Archivado desde el original el 7 de marzo de 2015 . Consultado el 6 de marzo de 2015 .
- ^ ab "definición de embarazada". Diccionario Libre . Consultado el 17 de enero de 2008 .
- ^ "Definiciones de embarazo y paridad (implicaciones en la evaluación de riesgos)". patient.info . Archivado desde el original el 12 de diciembre de 2016.
- ^ Robinson, Victor, ed. (1939). "Primipara". El médico de cabecera moderno, una nueva enciclopedia del conocimiento médico . WM. H. Wise & Company (Nueva York)., página 596.
- ^ "Definición de nuligrávida". Merriam-Webster, Incorporated . Archivado desde el original el 8 de septiembre de 2008. Consultado el 9 de marzo de 2012 .
- ^ "Definición de nulípara". MedicineNet, Inc. 18 de noviembre de 2000. Archivado desde el original el 9 de julio de 2009.
- ^ "Definición de término Embarazo – ACOG". www.acog.org . Consultado el 27 de septiembre de 2019 .
- ^ "Definición de parto prematuro". Medicine.net. Archivado desde el original el 9 de julio de 2009. Consultado el 16 de enero de 2008 .
- ^ Lama Rimawi, MD (22 de septiembre de 2006). "Lactante prematuro". Disease & Conditions Encyclopedia . Discovery Communications, LLC. Archivado desde el original el 19 de enero de 2008 . Consultado el 16 de enero de 2008 .
- ^ abc Bearak J, Popinchalk A, Alkema L, Sedgh G (abril de 2018). "Tendencias mundiales, regionales y subregionales en embarazos no deseados y sus resultados de 1990 a 2014: estimaciones a partir de un modelo jerárquico bayesiano". The Lancet. Salud global . 6 (4): e380–e389. doi :10.1016/S2214-109X(18)30029-9. PMC 6055480 . PMID 29519649.
- ^ Hurt KJ, Guile MW, Bienstock JL, Fox HE, Wallach EE (28 de marzo de 2012). Manual de ginecología y obstetricia de Johns Hopkins (4.ª ed.). Filadelfia: Wolters Kluwer Health / Lippincott Williams & Wilkins. pág. 382. ISBN 978-1-60547-433-5.
- ^ Merck. "Infecciones del tracto urinario durante el embarazo". Manual Merck Manual de salud en el hogar . Archivado desde el original el 10 de noviembre de 2011.
- ^ Vazquez JC (agosto de 2010). "Estreñimiento, hemorroides y acidez estomacal durante el embarazo". BMJ Clinical Evidence . 2010 : 1411. PMC 3217736. PMID 21418682.
- ^ MedlinePlus > Dolor de mama Archivado el 5 de agosto de 2012 en archive.today Fecha de actualización: 31 de diciembre de 2008. Actualizado por: David C. Dugdale, Susan Storck. También revisado por David Zieve.
- ^ abcdefghij Nair M, Kumar B (7 de abril de 2016). "Embriología para la medicina fetal". En Kumar B, Alfirevic Z (eds.). Medicina fetal . Cambridge University Press. págs. 54–59. ISBN 978-1-107-06434-8.
- ^ abcd Mishra S, ed. (7 de agosto de 2019). Embriología médica de Langman. Wolters kluwer india Pvt Ltd. pág. 48. ISBN 978-93-88696-53-1.
- ^ ab Definiciones de datos obstétricos: cuestiones y fundamentos del cambio: edad gestacional y término Archivado el 6 de noviembre de 2013 en Wayback Machine desde Seguridad del paciente y mejora de la calidad en el Congreso estadounidense de obstetras y ginecólogos . Creado en noviembre de 2012.
- ^ Tunón K, Eik-Nes SH, Grøttum P, Von Düring V, Kahn JA (enero de 2000). "Edad gestacional en embarazos concebidos después de fertilización in vitro: una comparación entre la edad evaluada a partir de la recuperación de ovocitos, la longitud cráneo-rabadilla y el diámetro biparietal". Ultrasonido en obstetricia y ginecología . 15 (1): 41–46. doi : 10.1046/j.1469-0705.2000.00004.x . PMID 10776011. S2CID 20029116.
- ^ abcd «Embarazo: los tres trimestres». Universidad de California en San Francisco . Consultado el 30 de noviembre de 2019 .
- ^ ab Hoffman CS, Messer LC, Mendola P, Savitz DA, Herring AH , Hartmann KE (noviembre de 2008). "Comparación de la edad gestacional al nacer en función del último período menstrual y la ecografía durante el primer trimestre". Epidemiología pediátrica y perinatal . 22 (6): 587–596. doi :10.1111/j.1365-3016.2008.00965.x. PMID 19000297.
- ^ "Embarazo semana a semana". Mayo Clinic. 3 de junio de 2022. Consultado el 8 de julio de 2023 .
- ^ "ReVITALize: definiciones de datos de obstetricia de la TI de salud y la informática clínica". ACOG . Consultado el 27 de noviembre de 2022 .
- ^ Chambliss LR, Clark SL (febrero de 2014). "Las ruedas de edad gestacional en papel son generalmente inexactas". American Journal of Obstetrics and Gynecology . 210 (2): 145.e1–145.e4. doi :10.1016/j.ajog.2013.09.013. PMID 24036402.
- ^ Zegers-Hochschild F, Adamson GD, Dyer S, Racowsky C, de Mouzon J, Sokol R, et al. (septiembre de 2017). "El glosario internacional sobre infertilidad y atención de la fertilidad, 2017". Fertilidad y esterilidad . 108 (3). Elsevier BV: 393–406. doi : 10.1016/j.fertnstert.2017.06.005 . PMID 28760517. S2CID 3640374.
- ^ "Diferencias en el desarrollo sexual". nhs.uk . 18 de noviembre de 2021 . Consultado el 29 de junio de 2022 .
- ^ Weschler T (2002). Cómo hacerse cargo de su fertilidad (edición revisada). Nueva York: HarperCollins. pp. 242, 374. ISBN 978-0-06-093764-5.
- ^ Berger KS (2011). La persona en desarrollo a lo largo de la vida. Macmillan. pág. 90. ISBN 978-1-4292-3205-0Archivado desde el original el 25 de abril de 2016.
- ^ "Etapas del desarrollo del feto: cuestiones de salud de la mujer". Versión para el consumidor del Manual MSD . Consultado el 10 de julio de 2020 .
- ^
- Lennart Nilsson , Ha nacido un niño 91 (1990): a las ocho semanas, "el peligro de aborto... disminuye drásticamente".
- "Información sobre la salud de la mujer archivada el 30 de abril de 2007 en Wayback Machine ", Hearthstone Communications Limited: "El riesgo de aborto espontáneo disminuye drásticamente después de la octava semana a medida que pasan las semanas". Consultado el 22 de abril de 2007.
- ^ Kalverboer AF, Gramsbergen AA (1 de enero de 2001). Manual sobre el cerebro y la conducta en el desarrollo humano. Springer. pág. 1. ISBN 978-0-7923-6943-1Archivado desde el original el 19 de septiembre de 2015.
- ^ Illes J, ed. (2008). Neuroética: definición de los problemas en la teoría, la práctica y la política (ed. Repr.). Oxford: Oxford University Press. p. 142. ISBN 978-0-19-856721-9Archivado desde el original el 19 de septiembre de 2015.
- ^
- Harley TA (2021). La ciencia de la conciencia: despertar, dormir y soñar. Cambridge, Reino Unido: Cambridge University Press. pág. 245. ISBN 978-1-107-12528-5. Recuperado el 3 de mayo de 2022 .
- Cleeremans A, Wilken P, Bayne T, eds. (2009). The Oxford Companion to Consciousness. Nueva York, NY: Oxford University Press. pág. 229. ISBN 978-0-19-856951-0. Recuperado el 3 de mayo de 2022 .
- Thompson E, Moscovitch M, Zelazo PD, eds. (2007). The Cambridge Handbook of Consciousness. Cambridge, Reino Unido: Cambridge University Press. pp. 415–417. ISBN 978-1-139-46406-2. Recuperado el 3 de mayo de 2022 .
- ^ "Aborto y riesgos del embarazo". Departamento de Salud de Luisiana . Consultado el 22 de agosto de 2019 .
- ^ "Historia reproductiva y riesgo de cáncer". Instituto Nacional del Cáncer . 30 de noviembre de 2016 . Consultado el 23 de agosto de 2019 .
- ^ ab Mor G, ed. (2006). Inmunología del embarazo . Unidad de inteligencia médica. Georgetown, Texas: Nueva York: Landes Bioscience/Eurekah.com; Springer Science+Business Media. págs. 1–4. doi :10.1007/0-387-34944-8. ISBN 978-0-387-34944-2.
- ^ Williams Z (septiembre de 2012). "Inducción de tolerancia al embarazo". The New England Journal of Medicine . 367 (12): 1159–1161. doi :10.1056/NEJMcibr1207279. PMC 3644969 . PMID 22992082.
- ^ Campbell LA, Klocke RA (abril de 2001). "Implicaciones para la paciente embarazada". American Journal of Respiratory and Critical Care Medicine . 163 (5): 1051–1054. doi :10.1164/ajrccm.163.5.16353. PMID 11316633.
- ^ "Tu bebé entre las 0 y las 8 semanas de embarazo: guía sobre el embarazo y el bebé: opciones del NHS". nhs.uk . 20 de diciembre de 2017. Archivado desde el original el 20 de noviembre de 2013.
- ^ Hennen L, Murray L, Scott J (2005). Guía básica de BabyCenter sobre embarazo y parto: consejos de expertos y sabiduría del mundo real de la mejor fuente de información sobre embarazo y crianza. Emmaus, Penn.: Rodale Books. ISBN 1-59486-211-7.
- ^ "Embarazo: caída (aligeramiento)". Universidad de Michigan . Consultado el 9 de junio de 2021 .
- ^ Stacey T, Thompson JM, Mitchell EA, Ekeroma AJ, Zuccollo JM, McCowan LM (junio de 2011). "Asociación entre las prácticas de sueño maternas y el riesgo de muerte fetal tardía: un estudio de casos y controles". BMJ . 342 : d3403. doi :10.1136/bmj.d3403. PMC 3114953 . PMID 21673002.
- ^ abcdefghijk Cunningham FG, Leveno KJ, Bloom SL, Spong CY, Dashe JS, Hoffman BL, Casey BM, Sheffield JS, eds. (2014). "Capítulo 12. Teratología, teratógenos y agentes fetotóxicos". William's Obstetrics . McGraw-Hill Education. ISBN 978-0-07-179893-8Archivado desde el original el 31 de diciembre de 2018 . Consultado el 9 de noviembre de 2015 .
- ^ "RHL". apps.who.int . Archivado desde el original el 27 de diciembre de 2011.
- ^ ab Organización Mundial de la Salud (noviembre de 2013). «Nacimiento prematuro». who.int . Archivado desde el original el 7 de septiembre de 2014 . Consultado el 19 de septiembre de 2014 .
- ^ abcdefgh Congreso Estadounidense de Obstetras y Ginecólogos , Sociedad de Medicina Materno-Fetal (22 de octubre de 2013). "Ob-Gyns Redefine Meaning of 'Term Pregnancy'" (Los obstetras y ginecólogos redefinen el significado de 'embarazo a término'). acog.org . Archivado desde el original el 15 de septiembre de 2014. Consultado el 19 de septiembre de 2014 .
- ^ Saigal S, Doyle LW (enero de 2008). "Una descripción general de la mortalidad y las secuelas del nacimiento prematuro desde la infancia hasta la edad adulta". Lancet . 371 (9608): 261–269. doi :10.1016/S0140-6736(08)60136-1. PMID 18207020. S2CID 17256481.
- ^ Congreso Americano de Obstetras y Ginecólogos (febrero de 2013), "Cinco cosas que los médicos y los pacientes deberían cuestionar", Choosing Wisely : una iniciativa de la Fundación ABIM , Congreso Americano de Obstetras y Ginecólogos , archivado desde el original el 1 de septiembre de 2013 , consultado el 1 de agosto de 2013, que cita
- Main E, Oshiro B, Chagolla B, Bingham D, Dang-Kilduff L, Kowalewski L, Elimination of Non-medically Indicated (Elective) Deliveries Before 39 Weeks Gestational Age (PDF) (Eliminación de partos no médicamente indicados (electivos) antes de las 39 semanas de edad gestacional) (PDF) , March of Dimes ; California Maternal Quality Care Collaborative; Maternal, Child and Adolescent Health Division; Center for Family Health; California Department of Public Health , archivado desde el original (PDF) el 10 de noviembre de 2012 , consultado el 1 de agosto de 2013
- ^ Michele Norris (18 de julio de 2011). "Los médicos aconsejan a las mujeres embarazadas que esperen al menos 39 semanas". Todo considerado . Archivado desde el original el 23 de julio de 2011. Consultado el 20 de agosto de 2011 .
- ^ Norwitz ER. "Postterm Pregnancy (Beyond the Basics)" (Embarazo postérmino (más allá de lo básico)). UpToDate, Inc. Archivado desde el original el 7 de octubre de 2012. Consultado el 24 de agosto de 2012 .
- ^ Colegio Estadounidense de Obstetras y Ginecólogos (abril de 2006). "Qué esperar después de la fecha prevista del parto". Medem . Medem, Inc. Archivado desde el original el 29 de abril de 2003 . Consultado el 16 de enero de 2008 .
- ^ "Inducción del parto: guía clínica basada en la evidencia número 9" (PDF) . Royal College of Obstetricians and Gynaecologists. 2001. Archivado desde el original (PDF) el 30 de diciembre de 2006 . Consultado el 18 de enero de 2008 .
- ^ Jenkins A, Millar S, Robins J (julio de 2011). "Negación del embarazo: una revisión de la literatura y discusión de cuestiones éticas y legales". Revista de la Royal Society of Medicine . 104 (7): 286–291. doi :10.1258/jrsm.2011.100376. PMC 3128877 . PMID 21725094.
- ^ Gabbe S (1 de enero de 2012). Obstetricia: embarazos normales y problemáticos (6.ª ed.). Filadelfia: Elsevier/Saunders. pág. 1184. ISBN 978-1-4377-1935-2.
- ^ "Síntomas del embarazo". Servicio Nacional de Salud (NHS) . 11 de marzo de 2010. Archivado desde el original el 28 de febrero de 2010. Consultado el 11 de marzo de 2010 .
- ^ ab "Síntomas tempranos del embarazo: qué sucede inmediatamente". Mayo Clinic . 22 de febrero de 2007. Archivado desde el original el 14 de septiembre de 2007. Consultado el 22 de agosto de 2007 .
- ^ ab "Síntomas del embarazo: signos tempranos del embarazo: Asociación Estadounidense del Embarazo". Archivado desde el original el 15 de enero de 2008. Consultado el 16 de enero de 2008 .
- ^ "Vídeo de embarazo". Canal 4. 2008. Archivado desde el original el 23 de enero de 2009. Consultado el 22 de enero de 2009 .
- ^ "Planificador de embarazo del NHS". Servicio Nacional de Salud (NHS) . 19 de marzo de 2010. Archivado desde el original el 29 de agosto de 2021. Consultado el 19 de marzo de 2010 .
- ^ Cole LA, Butler SA, eds. (2015). Gonadotropina coriónica humana (hCG) (2.ª ed.). Ámsterdam: Elsevier. ISBN 978-0-12-800821-8Archivado desde el original el 26 de enero de 2021 . Consultado el 10 de noviembre de 2015 .
- ^ Qasim SM, Callan C, Choe JK (octubre de 1996). "El valor predictivo de un nivel sérico inicial de gonadotropina coriónica humana beta para el resultado del embarazo después de la fertilización in vitro". Journal of Assisted Reproduction and Genetics . 13 (9): 705–708. doi :10.1007/BF02066422. PMID 8947817. S2CID 36218409.
- ^ ab "¿Qué es la HCG?". Asociación Estadounidense del Embarazo . 18 de octubre de 2021. Consultado el 23 de julio de 2023 .
- ^ "BestBets: ¿beta-hCG en suero u orina?". Archivado desde el original el 31 de diciembre de 2008.
- ^ ab Cole LA, Khanlian SA, Sutton JM, Davies S, Rayburn WF (enero de 2004). "Exactitud de las pruebas de embarazo caseras en el momento de la falta de menstruación". American Journal of Obstetrics and Gynecology . 190 (1): 100–105. doi :10.1016/j.ajog.2003.08.043. PMID 14749643.
- ^ Verhaegen J, Gallos ID, van Mello NM, Abdel-Aziz M, Takwoingi Y, Harb H, et al. (septiembre de 2012). "Exactitud de una prueba de progesterona única para predecir el resultado del embarazo temprano en mujeres con dolor o sangrado: metaanálisis de estudios de cohorte". BMJ . 345 : e6077. doi :10.1136/bmj.e6077. PMC 3460254 . PMID 23045257.
- ^ Whitworth M, Bricker L, Mullan C (julio de 2015). "Ultrasonido para la evaluación fetal en el embarazo temprano". Base de datos Cochrane de revisiones sistemáticas . 2015 (7): CD007058. doi :10.1002/14651858.CD007058.pub3. PMC 4084925. PMID 26171896 .
- ^ Nguyen TH, Larsen T, Engholm G, Møller H (julio de 1999). "Evaluación de la fecha estimada de parto por ecografía en 17.450 nacimientos únicos espontáneos: ¿necesitamos modificar la regla de Naegele?". Ultrasonido en obstetricia y ginecología . 14 (1): 23–28. doi : 10.1046/j.1469-0705.1999.14010023.x . PMID 10461334. S2CID 30749264.
- ^ Pyeritz RE (2014). Diagnóstico y tratamiento médico actual 2015. McGraw-Hill.
- ^ Waters TR, MacDonald LA, Hudock SD, Goddard DE (febrero de 2014). "Límites de peso recomendados provisionalmente para el levantamiento manual durante el embarazo". Factores humanos . 56 (1): 203–214. doi :10.1177/0018720813502223. PMC 4606868 . PMID 24669554. Archivado desde el original el 1 de abril de 2017.
- ^ MacDonald LA, Waters TR, Napolitano PG, Goddard DE, Ryan MA, Nielsen P, et al. (agosto de 2013). "Pautas clínicas para el levantamiento ocupacional durante el embarazo: resumen de la evidencia y recomendaciones provisionales". Revista estadounidense de obstetricia y ginecología . 209 (2): 80–88. doi :10.1016/j.ajog.2013.02.047. PMC 4552317 . PMID 23467051.
- ^ ab Lyons P (2015). Obstetricia en medicina familiar: una guía práctica. Práctica clínica actual (2.ª ed.). Cham, Suiza: Humana Press. pp. 19–28. ISBN 978-3-319-20077-4Archivado desde el original el 26 de enero de 2021 . Consultado el 11 de noviembre de 2015 .
- ^ "OMS | Atención prenatal". www.who.int . Archivado desde el original el 20 de noviembre de 2015 . Consultado el 10 de noviembre de 2015 .
- ^ Dowswell T, Carroli G, Duley L, Gates S, Gülmezoglu AM, Khan-Neelofur D, et al. (Comité de Atención Sanitaria para Mujeres Desfavorecidas del Colegio Estadounidense de Obstetras y Ginecólogos) (julio de 2015). "Paquetes alternativos versus estándar de atención prenatal para el embarazo de bajo riesgo". Base de Datos Cochrane de Revisiones Sistemáticas . 2015 (7): CD000934. doi :10.1002/14651858.cd000934.pub3. PMC 7061257. PMID 26184394 .
- ^ Comité de Atención Sanitaria para Mujeres Desfavorecidas del Colegio Estadounidense de Obstetras y Ginecólogos (agosto de 2006). "Opinión del Comité del ACOG N.º 343: factores de riesgo psicosocial: detección e intervención perinatal". Obstetricia y ginecología . 108 (2): 469–477. doi : 10.1097/00006250-200608000-00046 . PMID 16880322.
- ^ Hurt JK, ed. (2011). Manual de ginecología y obstetricia de Johns Hopkins (4.ª ed.). Filadelfia: Wolters Kluwer Health/Lippincott Williams & Wilkins. ISBN 978-1-4511-0913-9.
- ^ McCormick MC, Siegel JE, eds. (1999). Atención prenatal: efectividad e implementación. Cambridge, Reino Unido; Nueva York: Cambridge University Press. ISBN 978-0-521-66196-6Archivado desde el original el 6 de noviembre de 2018 . Consultado el 10 de noviembre de 2015 .
- ^ Ota E, Hori H, Mori R, Tobe-Gai R, Farrar D (junio de 2015). "Educación dietética prenatal y suplementación para aumentar la ingesta de energía y proteínas". Base de datos Cochrane de revisiones sistemáticas . 2015 (6): CD000032. doi :10.1002/14651858.CD000032.pub3. PMID 26031211.
- ^ "| Elige MiPlato". Elige MiPlato . 29 de abril de 2015. Archivado desde el original el 17 de noviembre de 2015 . Consultado el 15 de noviembre de 2015 .
- ^ Tieu J, Shepherd E, Middleton P, Crowther CA (enero de 2017). "Intervenciones de asesoramiento dietético en el embarazo para prevenir la diabetes mellitus gestacional". Base de datos Cochrane de revisiones sistemáticas . 1 (1): CD006674. doi :10.1002/14651858.CD006674.pub3. PMC 6464792 . PMID 28046205.
- ^ Klusmann A, Heinrich B, Stöpler H, Gärtner J, Mayatepek E, Von Kries R (noviembre de 2005). "Una tasa decreciente de defectos del tubo neural siguiendo las recomendaciones de suplementación con ácido fólico periconcepcional". Acta Pediátrica . 94 (11): 1538-1542. doi :10.1080/08035250500340396. PMID 16303691. S2CID 13506877.
- ^ Greenberg JA (2011). "Suplementación con multivitaminas durante el embarazo: énfasis en el ácido fólico y el l-metilfolato". Reseñas en obstetricia y ginecología . 4 (3–4): 126–127. PMC 3250974 . PMID 22229066.
- ^ Stevenson RE, Allen WP, Pai GS, Best R, Seaver LH, Dean J, et al. (octubre de 2000). "Disminución de la prevalencia de defectos del tubo neural en una región de alto riesgo de los Estados Unidos". Pediatría . 106 (4): 677–683. doi :10.1542/peds.106.4.677. PMID 11015508. S2CID 39696556.
- ^ "Ácido fólico en la dieta: Enciclopedia Médica MedlinePlus". www.nlm.nih.gov . Archivado desde el original el 17 de noviembre de 2015 . Consultado el 15 de noviembre de 2015 .
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (enero de 2008). "Uso de suplementos que contienen ácido fólico entre mujeres en edad fértil: Estados Unidos, 2007". MMWR. Informe semanal de morbilidad y mortalidad . 57 (1): 5–8. PMID 18185493.
- ^ abc Viswanathan M, Siega-Riz AM, Moos MK, et al. (mayo de 2008). "Resultados del aumento de peso materno". Informe de evidencia/evaluación de tecnología . Informes de evidencia/evaluaciones de tecnología, n.º 168 (168). Agencia para la investigación y la calidad de la atención sanitaria: 1–223. PMC 4781425. PMID 18620471. Archivado desde el original el 28 de mayo de 2013. Consultado el 23 de junio de 2013 .
- ^ abc Instituto para la Calidad y Eficiencia Sanitaria. «Aumento de peso en el embarazo». Ficha técnica . Instituto para la Calidad y Eficiencia Sanitaria. Archivado desde el original el 14 de diciembre de 2013. Consultado el 23 de junio de 2013 .
- ^ "Aumento de peso durante el embarazo: reexamen de las pautas, informe breve". Instituto de Medicina . Archivado desde el original el 10 de agosto de 2010. Consultado el 29 de julio de 2010 .
- ^ Colegio Americano de Obstetras y Ginecólogos (enero de 2013). "Opinión del Comité ACOG n.º 548: aumento de peso durante el embarazo". Obstetricia y ginecología . 121 (1): 210–212. doi : 10.1097/01.AOG.0000425668.87506.4c . PMID 23262962.
- ^ abc Thangaratinam S, Rogozińska E, Jolly K, Glinkowski S, Duda W, Borowiack E, et al. (julio de 2012). "Intervenciones para reducir o prevenir la obesidad en mujeres embarazadas: una revisión sistemática". Evaluación de tecnologías sanitarias . 16 (31). Instituto Nacional de Investigación en Salud y Atención : iii–iv, 1–191. doi :10.3310/hta16310. PMC 4781281 . PMID 22814301.
- ^ Bushnell C, McCullough LD, Awad IA, Chireau MV, Fedder WN, Furie KL, et al. (mayo de 2014). "Directrices para la prevención del accidente cerebrovascular en mujeres: una declaración para los profesionales de la salud de la Asociación Estadounidense del Corazón/Asociación Estadounidense de Accidentes Cerebrovasculares". Stroke . 45 (5): 1545–1588. doi : 10.1161/01.str.0000442009.06663.48 . PMC 10152977 . PMID 24503673. S2CID 6297484.
- ^ abc Briggs GG, Freeman RK (2015). Medicamentos durante el embarazo y la lactancia: una guía de referencia sobre el riesgo fetal y neonatal (décima edición). Filadelfia: Wolters Kluwer/Lippincott Williams & Wilkins Health. pág. Apéndice. ISBN 978-1-4511-9082-3Archivado del original el 25 de febrero de 2021 . Consultado el 16 de noviembre de 2015 .
- ^ Genetic Alliance, The New England Public Health Genetics Education Collaborative (17 de febrero de 2010). "Apéndice A: Teratógenos/Abuso de sustancias prenatales". Entender la genética: una guía de Nueva Inglaterra para pacientes y profesionales de la salud . Genetic Alliance.
- ^ "Comunicados de prensa: la FDA emite una norma final sobre los cambios en la información de etiquetado sobre embarazo y lactancia para medicamentos de venta con receta y productos biológicos". www.fda.gov . Archivado desde el original el 17 de noviembre de 2015 . Consultado el 16 de noviembre de 2015 .
- ^ "Conceptos básicos sobre los TEAF". CDC . Consultado el 25 de julio de 2018 .
- ^ Hackshaw A, Rodeck C, Boniface S (septiembre-octubre de 2011). "Fumador materno en el embarazo y defectos congénitos: una revisión sistemática basada en 173 687 casos de malformaciones y 11,7 millones de controles". Actualización sobre reproducción humana . 17 (5): 589–604. doi :10.1093/humupd/dmr022. PMC 3156888 . PMID 21747128.
- ^ Centros para el Control y la Prevención de Enfermedades. 2007. Prevención del tabaquismo y la exposición al humo de segunda mano antes, durante y después del embarazo Archivado el 11 de septiembre de 2011 en Wayback Machine .
- ^ "El consumo de tabaco y el embarazo: salud reproductiva". www.cdc.gov . 16 de enero de 2019. Archivado desde el original el 29 de julio de 2017.
- ^ ab "Hoja informativa para madres primerizas: consumo de metanfetamina durante el embarazo". Departamento de Salud de Dakota del Norte . Archivado desde el original el 10 de septiembre de 2011. Consultado el 7 de octubre de 2011 .
- ^ Della Grotta S, LaGasse LL, Arria AM, Derauf C, Grant P, Smith LM, et al. (julio de 2010). "Patrones de consumo de metanfetamina durante el embarazo: resultados del estudio IDEAL (desarrollo infantil, entorno y estilo de vida)". Revista de salud materna e infantil . 14 (4): 519–527. doi :10.1007/s10995-009-0491-0. PMC 2895902 . PMID 19565330.
- ^ Martin R, Dombrowski SC (2008). "12. Contaminación del aire y del agua". Exposiciones prenatales: consecuencias psicológicas y educativas para los niños . Nueva York: Springer. doi :10.1007/978-0-387-74398-1. ISBN 978-0-387-74398-1.
- ^ Byrne CC (2006). "Riesgos ambientales durante el embarazo". Revista de obstetricia y salud de la mujer . 1 (51): 57–58. doi :10.1016/j.jmwh.2005.09.008. PMID 16402445.
- ^ "Uso de respiradores N95 durante el embarazo: hallazgos de investigaciones recientes de NIOSH | Blog científico de NIOSH | Blogs | CDC". blogs.cdc.gov . 18 de junio de 2015. Archivado desde el original el 16 de noviembre de 2016 . Consultado el 16 de noviembre de 2016 .
- ^ "El homicidio es la principal causa de muerte de mujeres embarazadas en EE. UU." Noticias . Escuela de Salud Pública TH Chan de Harvard. 21 de octubre de 2022 . Consultado el 8 de noviembre de 2022 .
- ^ "Dado que el homicidio es una de las principales causas de muerte materna, se insta a los médicos a examinar a las mujeres embarazadas para detectar la violencia doméstica". CNN Health . 20 de octubre de 2022 . Consultado el 8 de noviembre de 2022 .
- ^ Wallace ME (septiembre de 2022). "Tendencias en homicidios asociados al embarazo, Estados Unidos, 2020". Revista estadounidense de salud pública . 112 (9): 1333–1336. doi :10.2105/AJPH.2022.306937. PMC 9382166 . PMID 35797500.
- ^ abc Cunningham FG, Leveno KJ, Bloom SL, Spong CY, Dashe JS, Hoffman BL, Casey BM, Sheffield JS, eds. (2014). "Capítulo 9: Atención prenatal". Williams Obstetrics (24.ª ed.). Nueva York: McGraw-Hill Education. ISBN 978-0-07-179893-8Archivado desde el original el 31 de diciembre de 2018 . Consultado el 9 de noviembre de 2015 .
- ^ Bermúdez MP, Sánchez AI, Buela-Casal G (2001). "Influencia del periodo de gestación en el deseo sexual". Psicología en España . 5 (1): 14–16. Archivado desde el original el 9 de febrero de 2012.
- ^ Fok WY, Chan LY, Yuen PM (octubre de 2005). "Comportamiento y actividad sexual en mujeres embarazadas chinas". Acta Obstetricia et Gynecologica Scandinavica . 84 (10): 934–938. doi : 10.1111/j.0001-6349.2005.00743.x . PMID 16167907. S2CID 23075166.
- ^ Reamy K, White SE, Daniell WC, Le Vine ES (junio de 1982). "Sexualidad y embarazo. Un estudio prospectivo". Revista de Medicina Reproductiva . 27 (6): 321–327. PMID 7120209.
- ^ Malarewicz A, Szymkiewicz J, Rogala J (septiembre de 2006). "[Sexualidad de las mujeres embarazadas]". Ginekologia Polska (en polaco). 77 (9): 733–739. PMID 17219804.
- ^ Kramer MS, McDonald SW (julio de 2006). Kramer MS (ed.). "Ejercicio aeróbico para mujeres durante el embarazo". Base de Datos Cochrane de Revisiones Sistemáticas . 3 (3): CD000180. doi :10.1002/14651858.CD000180.pub2. PMC 7043271 . PMID 16855953.
- ^ Domenjoz I, Kayser B, Boulvain M (octubre de 2014). "Efecto de la actividad física durante el embarazo en el tipo de parto". American Journal of Obstetrics and Gynecology . 211 (4): 401.e1–401.11. doi :10.1016/j.ajog.2014.03.030. PMID 24631706.
- ^ ab Barakat R, Franco E, Perales M, López C, Mottola MF (2018-05). "El ejercicio durante el embarazo se asocia con una menor duración del parto. Un ensayo clínico aleatorizado". Revista Europea de Obstetricia y Ginecología y Biología Reproductiva . 224 : 33–40. doi :10.1016/j.ejogrb.2018.03.009.
{{cite journal}}: Verifique los valores de fecha en:|date=( ayuda ) - ^ ab Beetham KS, Giles C, Noetel M, Clifton V, Jones JC, Naughton G (agosto de 2019). "Los efectos del ejercicio de intensidad vigorosa en el tercer trimestre del embarazo: una revisión sistemática y un metanálisis". BMC Pregnancy and Childbirth . 19 (1): 281. doi : 10.1186/s12884-019-2441-1 . PMC 6686535 . PMID 31391016.
- ^ Di Mascio D, Magro-Malosso ER, Saccone G, Marhefka GD, Berghella V (noviembre de 2016). "Ejercicio durante el embarazo en mujeres con peso normal y riesgo de parto prematuro: una revisión sistemática y metanálisis de ensayos controlados aleatorizados". American Journal of Obstetrics and Gynecology . 215 (5): 561–571. doi :10.1016/j.ajog.2016.06.014. hdl : 11573/1110770 . PMID 27319364. S2CID 32419788.
- ^ McCall CA, Grimes DA, Lyerly AD (junio de 2013). "Reposo en cama "terapéutico" durante el embarazo: poco ético y sin respaldo de datos". Obstetricia y ginecología . 121 (6): 1305–1308. doi :10.1097/aog.0b013e318293f12f. PMID 23812466.
- ^ "Blog del ACSM". ACSM_CMS . Consultado el 14 de noviembre de 2024 .
- ^ Davies GA, Wolfe LA, Mottola MF, MacKinnon C, Arsenault MY, Bartellas E, et al. (junio de 2003). "Ejercicio durante el embarazo y el período posparto". Journal of Obstetrics and Gynaecology Canada . 25 (6): 516–529. doi :10.1016/s1701-2163(16)30313-9. PMID 12806453.
- ^ abc Artal R, O'Toole M (febrero de 2003). "Directrices del Colegio Americano de Obstetras y Ginecólogos para el ejercicio durante el embarazo y el período posparto". British Journal of Sports Medicine . 37 (1): 6–12, discusión 12. doi :10.1136/bjsm.37.1.6. PMC 1724598 . PMID 12547738.
- ^ Ghandali NY, Iravani M, Habibi A, Cheraghian B (2021-12). "La eficacia de un programa de ejercicios de Pilates durante el embarazo en los resultados del parto: un ensayo clínico controlado aleatorizado". BMC Pregnancy and Childbirth . 21 (1). doi :10.1186/s12884-021-03922-2. ISSN 1471-2393. PMC 8253242 . PMID 34215198.
{{cite journal}}: Verifique los valores de fecha en:|date=( ayuda )Mantenimiento CS1: formato PMC ( enlace ) Mantenimiento CS1: DOI libre sin marcar ( enlace ) - ^ O'Connor PJ, Poudevigne MS, Johnson KE, Brito de Araujo J, Ward-Ritacco CL (2018-04). "Efectos del entrenamiento de resistencia en los dominios relacionados con la fatiga de la calidad de vida y el estado de ánimo durante el embarazo: un ensayo aleatorizado en mujeres embarazadas con mayor riesgo de dolor de espalda". Medicina Psicosomática . 80 (3): 327–332. doi :10.1097/PSY.0000000000000559. ISSN 1534-7796. PMC 5878127 . PMID 29394188.
{{cite journal}}: Verifique los valores de fecha en:|date=( ayuda )Mantenimiento de CS1: formato PMC ( enlace ) - ^ Reiter RJ, Tan DX, Korkmaz A, Rosales-Corral SA (2014). "La melatonina y los ritmos circadianos estables optimizan la fisiología materna, placentaria y fetal". Human Reproduction Update . 20 (2): 293–307. doi : 10.1093/humupd/dmt054 . PMID 24132226.
- ^ ab Tung I, Hipwell AE, Grosse P, Battaglia L, Cannova E, English G, et al. (noviembre de 2023). "Estrés prenatal y conductas externalizantes en la infancia y la adolescencia: una revisión sistemática y un metanálisis". Psychological Bulletin . 150 (2): 107–131. doi :10.1037/bul0000407. PMC 10932904. PMID 37971856. S2CID 265272043.
- ^ "Cuidado de la salud bucal durante el embarazo: Estrategias y consideraciones" (PDF) . Archivado desde el original (PDF) el 22 de agosto de 2018 . Consultado el 2 de junio de 2018 .
- ^ Jafarzadeh H, Sanatkhani M, Mohtasham N (diciembre de 2006). "Granuloma piógeno oral: una revisión". Revista de ciencia oral . 48 (4): 167–175. doi : 10.2334/josnusd.48.167 . PMID 17220613.
- ^ Iheozor-Ejiofor Z, Middleton P, Esposito M, Glenny AM (junio de 2017). "Tratamiento de la enfermedad periodontal para prevenir resultados adversos en el parto en mujeres embarazadas". Base de datos Cochrane de revisiones sistemáticas . 2017 (6): CD005297. doi :10.1002/14651858.CD005297.pub3. PMC 6481493. PMID 28605006 .
- ^ Howland G (2017). Guía semanal de Mama Natural para el embarazo y el parto. Simon and Schuster. pág. 173. ISBN 978-1-5011-4668-8.
- ^ abc Jarvis S, Stone J, Eddleman K, Duenwald M (2011). Embarazo para tontos. John Wiley & Sons. pág. 157. ISBN 978-1-119-99706-1.
- ^ "Viajes en avión durante el embarazo". www.acog.org . Consultado el 22 de diciembre de 2023 .
- ^ "Consejos de viaje de la TSA para pasajeras embarazadas". Administración de Seguridad del Transporte . 22 de julio de 2014. Archivado desde el original el 6 de agosto de 2020 . Consultado el 27 de febrero de 2019 .
- ^ "Clases prenatales". NHS . Diciembre de 2020 . Consultado el 16 de noviembre de 2022 .
- ^ "Promoción de hospitales amigos del bebé". Organización Mundial de la Salud . Consultado el 16 de noviembre de 2022 .
- ^ "Publicaciones de investigación y salud reproductiva: lograr un embarazo más seguro". Oficina Regional de la Organización Mundial de la Salud para el Sudeste Asiático. 2009. Archivado desde el original el 15 de diciembre de 2009. Consultado el 7 de diciembre de 2009 .
- ^ "Embarazo complicado por enfermedad". Manual Merck, Manual de salud en el hogar . Merck Sharp & Dohme.
- ^ Stewart DE, Vigod S (diciembre de 2016). "Depresión posparto". The New England Journal of Medicine . 375 (22): 2177–2186. doi :10.1056/nejmcp1607649. PMID 27959754.
- ^ Lara A Friel. "Trastornos tromboembólicos durante el embarazo". Merck Sharp & Dohme Corp.
- ^ ab Leveno K (2013). "52". Manual Williams de complicaciones del embarazo . Nueva York: McGraw-Hill Medical. págs. 323–334. ISBN 978-0-07-176562-6.
- ^ "¿Cuáles son los síntomas de la pérdida del embarazo (antes de las 20 semanas de embarazo)?". NIH . Septiembre de 2017 . Consultado el 4 de octubre de 2022 .
- ^ "Causas del aborto espontáneo". WebMD . Consultado el 6 de octubre de 2022 .
- ^ "¿Qué es un bebé muerto?". CDC . 29 de septiembre de 2022 . Consultado el 6 de octubre de 2022 .
- ^ "Aborto espontáneo". NHS . 9 de marzo de 2022.
- ^ Obst KL, Due C, Oxlad M, Middleton P (enero de 2020). "El duelo de los hombres tras la pérdida del embarazo y la pérdida neonatal: una revisión sistemática y un modelo teórico emergente". BMC Pregnancy and Childbirth . 20 (1): 11. doi : 10.1186/s12884-019-2677-9 . PMC 6953275 . PMID 31918681.
- ^ Tersigni C, Castellani R, de Waure C, Fattorossi A, De Spirito M, Gasbarrini A, et al. (2014). "Enfermedad celíaca y trastornos reproductivos: metaanálisis de asociaciones epidemiológicas y mecanismos patogénicos potenciales". Human Reproduction Update . 20 (4): 582–593. doi : 10.1093/humupd/dmu007 . hdl : 10807/56796 . PMID 24619876.
- ^ Saccone G, Berghella V, Sarno L, Maruotti GM, Cetin I, Greco L, et al. (febrero de 2016). "Enfermedad celíaca y complicaciones obstétricas: una revisión sistemática y un metaanálisis". American Journal of Obstetrics and Gynecology . 214 (2): 225–234. doi :10.1016/j.ajog.2015.09.080. hdl : 11369/330101 . PMID 26432464.
- ^ "The Gluten Connection". Health Canada. Mayo de 2009. Archivado desde el original el 5 de julio de 2017. Consultado el 1 de octubre de 2013 .
- ^ ab Página 264 en: Gresele, Paolo (2008). Plaquetas en trastornos hematológicos y cardiovasculares: un manual clínico . Cambridge, Reino Unido: Cambridge University Press. ISBN 978-0-521-88115-9.
- ^ Zdanowicz C (21 de mayo de 2019). "Las mujeres abortan por muchas razones además de la violación y el incesto. Estas son algunas de ellas". CNN . Consultado el 2 de julio de 2022 .
- ^ "Guía de leyes y políticas: excepciones a la violación y al incesto". Centro de Derechos Reproductivos . 18 de enero de 2022 . Consultado el 2 de julio de 2022 .
- ^ "Indicador 3.7.1 de los ODS sobre el uso de anticonceptivos". División de población . Consultado el 3 de julio de 2022 .
- ^ abc "Pautas para el diagnóstico por imágenes durante el embarazo y la lactancia". Congreso Estadounidense de Obstetras y Ginecólogos . Archivado desde el original el 30 de julio de 2017.Febrero de 2016
- ^ "The World Factbook". cia.gov . Archivado desde el original el 28 de octubre de 2009.
- ^ Informes de estadísticas vitales nacionales Archivados el 20 de julio de 2017 en Wayback Machine desde los Centros para el Control y la Prevención de Enfermedades Centro Nacional de Estadísticas de Salud. Volumen 61, Número 1 28 de agosto de 2012: Nacimientos: Datos finales para 2010
- ^ "El 40% de los embarazos no son planeados". BBC News . 16 de marzo de 2004. Archivado desde el original el 30 de julio de 2012.
- ^ Jayson S (20 de mayo de 2011). "Los embarazos no planificados en Estados Unidos alcanzan el 40 por ciento". PhysOrg.com . Archivado desde el original el 5 de enero de 2012.
- ^ Cherlin AJ (septiembre de 2021). "Aumento de la primera maternidad fuera del matrimonio entre mujeres con educación universitaria: evidencia de tres estudios nacionales". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 118 (37): e2109016118. Bibcode :2021PNAS..11809016C. doi : 10.1073/pnas.2109016118 . PMC 8449381 . PMID 34493673.
- ^ "Maternidad y paternidad en el trabajo: legislación y práctica en todo el mundo". Organización Internacional del Trabajo . Consultado el 3 de septiembre de 2022 .
- ^ Katie Mcdonough (30 de abril de 2014). "Tennessee acaba de convertirse en el primer estado que encarcelará a las mujeres por los resultados de sus embarazos". Salon . Archivado desde el original el 5 de mayo de 2014 . Consultado el 5 de mayo de 2014 .
- ^ ab "NO FICCIÓN: Cuando el embarazo es un delito". 17 de junio de 2021.
- ^ "Reglamento sobre empleo de mano de obra extranjera (pases de trabajo) de 2012 - Estatutos de Singapur en línea".
- ^ "Ley de Empleo de Mano de Obra Extranjera - Estatutos de Singapur en Línea".
- ^ "Los empleadores no perderán la fianza si la empleada doméstica queda embarazada - MOM". twc2.org.sg . 1 de julio de 2011 . Consultado el 15 de diciembre de 2021 .
- ^ ab «Embarazo en la adolescencia». Organización Mundial de la Salud . Consultado el 26 de octubre de 2022 .
- ^ "Salud de los adolescentes". www.who.int .
- ^ "Los efectos adversos del embarazo adolescente". youth.gov . Consultado el 26 de octubre de 2022 .
- ^ Bekaert S, SmithBattle L (2016). "Experiencia de violencia de pareja por parte de madres adolescentes: una metasíntesis". ANS. Avances en la ciencia de la enfermería . 39 (3): 272–290. doi :10.1097/ANS.0000000000000129. PMID 27490882. S2CID 10471475.
- ^ "Asociación enfermera-familia". Programas sociales que funcionan . Consultado el 4 de diciembre de 2022 .
- ^ Miller CC (25 de julio de 2017). «Cómo las visitas domiciliarias de las enfermeras ayudan a las madres y a los niños, especialmente a los varones». The New York Times . Consultado el 6 de diciembre de 2022 .
- ^ Pereira GM, Pimentel VM, Surita FG, Silva AD, Brito LG (2022). "Percepción de racismo o discriminación racial y riesgo de resultados obstétricos adversos: una revisión sistemática". Sao Paulo Med J . 140 (5): 705–718. doi :10.1590/1516-3180.2021.0505.R1.07042022. PMC 9514866 . PMID 36043663.
- ^ ab Guerra-Reyes L, Hamilton LJ (febrero de 2017). "Disparidades raciales en la atención del parto: exploración del papel percibido de las mujeres afroamericanas que brindan atención de partería y apoyo durante el parto en los Estados Unidos". Mujeres y nacimiento . 30 (1): e9–e16. doi :10.1016/j.wombi.2016.06.004. PMID 27364419.
- ^ Obedin-Maliver J, Makadon HJ (marzo de 2016). "Hombres transgénero y embarazo". Medicina obstétrica . 9 (1): 4–8. doi :10.1177/1753495X15612658. PMC 4790470 . PMID 27030799.
- ^ Light AD, Obedin-Maliver J, Sevelius JM, Kerns JL (diciembre de 2014). "Hombres transgénero que experimentaron un embarazo después de la transición de género de mujer a hombre". Obstetricia y ginecología . 124 (6): 1120–1127. doi :10.1097/AOG.0000000000000540. PMID 25415163. S2CID 36023275.
- ^ Womack M (2010). La antropología de la salud y la curación. Plymouth: AltaMira Press. pág. 133. ISBN 978-0-7591-1044-1.
- ^ Baumgarten L (2002). Lo que revela la ropa: el lenguaje de la vestimenta en la América colonial y federal. Williamsburg, Virginia : Colonial Williamsburg . pág. 148. ISBN 0879352167.
- ^ Chrisman-Campbell K (12 de julio de 2013). "Dressing for Two". Slate . Consultado el 26 de junio de 2024 .
- ^ Rossi TV (2005). María en el arte occidental. Nueva York: En asociación con Hudson Hills Press. p. 106. ISBN 978-0-9712981-9-4.
Lectura adicional
- "Nutrición para el primer trimestre del embarazo". IDEA Health & Fitness Association . Consultado el 9 de diciembre de 2013 .
- Bothwell TH (julio de 2000). "Requerimientos de hierro durante el embarazo y estrategias para satisfacerlos". The American Journal of Clinical Nutrition . 72 (1 Suppl): 257S–264S. doi : 10.1093/ajcn/72.1.257S . PMID 10871591.
- Stevens J (junio de 2005). "La envidia del embarazo y la política de las masculinidades compensatorias". Política y género . 1 (2): 265–296. CiteSeerX 10.1.1.485.5791 . doi :10.1017/S1743923X05050087. S2CID 39231847.
Enlaces externos
- Manual Merck Manual de salud en el hogar: más detalles sobre las enfermedades, trastornos, etc. que pueden complicar el embarazo.
- Atención durante el embarazo: guía del NHS sobre cómo tener un bebé, que incluye la preconcepción, el embarazo, el parto y el nacimiento.