Oleandrina
 | |
 | |
| Nombres | |
|---|---|
| Nombre IUPAC 16β-(acetiloxi)-3β-(2,6-didesoxi-3- O -metil-α- L - arabino -hexopiranosiloxi)-14-hidroxi-5β-card-20(22)-enolida | |
| Nombre sistemático de la IUPAC (1R , 2S , 3aS , 3bR , 5aR , 7S , 9aS , 9bS ,11aR ) -3a -Hidroxi-7-{[(2R , 4S , 5S , 6S ) -5-hidroxi-4-metoxi- 6 -metiloxan-2-il]oxi}-9a,11a-dimetil-1-(5-oxo-2,5-dihidrofuran-3-il)hexadecahidro-1H - ciclopenta[ a ]fenantren-2-ilo acetato | |
| Identificadores | |
Modelo 3D ( JSmol ) |
|
| Química biológica | |
| Araña química | |
| Tarjeta informativa de la ECHA | 100.006.693 |
Identificador de centro de PubChem |
|
| UNIVERSIDAD | |
| |
| |
| Propiedades | |
| C32H48O9 | |
| Masa molar | 576,72 g/mol |
| Apariencia | La oleandrina forma cristales aciculares, incoloros e inodoros que son muy amargos. |
| Densidad | 1,261 g/ml |
| Punto de fusión | 250,0 °C (482,0 °F; 523,1 K) |
| Peligros | |
| Seguridad y salud en el trabajo (SST/OHS): | |
Principales peligros | Toxicidad aguda (oral, inhalación) |
| Etiquetado SGA : | |
  | |
| Peligro | |
| H300 , H330 , H373 | |
| P260 , P264 , P270 , P271 , P284 , P301+P310 , P304+P340 , P310 , P320 , P330 , P403+P233 , P405 , P501 | |
| NFPA 704 (rombo cortafuegos) | |
| Dosis o concentración letal (LD, LC): | |
LD 50 ( dosis media ) | 0,248 mg/kg ( gato , intravenoso) |
| Ficha de datos de seguridad (FDS) | Hoja de datos de seguridad |
Salvo que se indique lo contrario, los datos se proporcionan para los materiales en su estado estándar (a 25 °C [77 °F], 100 kPa). | |
La oleandrina es un glucósido cardíaco que se encuentra en la planta venenosa adelfa ( Nerium oleander L.). [1] Como fitoquímico principal de la adelfa, la oleandrina está asociada con la toxicidad de la savia de la adelfa y tiene propiedades similares a la digoxina . [1]
La adelfa se ha utilizado en la medicina tradicional por sus presuntos fines terapéuticos, como el tratamiento de la insuficiencia cardíaca . No hay evidencia clínica de que la adelfa o sus componentes, incluida la oleandrina, sean seguros o eficaces. La oleandrina no está aprobada por las agencias reguladoras como medicamento de venta con receta o suplemento dietético . [1]
Estructura y reactividad
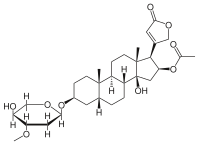
La estructura de la oleandrina contiene un núcleo esteroide central con una estructura de anillo de lactona insaturada en C17 y un grupo didesoxi arabinosa en C3. Además, el anillo esteroide tiene un sustituto de un grupo acetiloxi en C16. [2] El azúcar que forma el glicósido es L -oleandrosa .
La oleandrina se parece mucho a otros glucósidos como la ouabaína y la digoxina , pero tiene menos efecto que esta última. Sin embargo, al igual que su derivado , la oleandrigenina, es un glucósido más potente que la ouabaína. [2]
Síntesis
La oleandrina y su derivado, la oleandrigenina, se forman en la planta N. oleander . La oleandrina se puede obtener de las hojas y otras partes de la planta, pero también se puede producir en el laboratorio mediante cultivos celulares. En este caso, la síntesis de oleandrina (junto con otros metabolitos) se puede estimular en cultivos de células vegetales no transformadas con la suplementación de fitohormonas . Sin embargo, esto no es suficiente para producir grandes cantidades debido a la muerte celular temprana. Los cultivos transgénicos de Agrobacteria son capaces de sintetizar grandes cantidades de oleandrina y otros metabolitos de las plantas de adelfa, aptos para fines farmacéuticos. [3]
Sustancias relacionadas
La oleandrina, además de su forma pura, también está estrechamente relacionada con glicósidos y alcaloides estructuralmente similares, que tienen más o menos las mismas características que la oleandrina: [1]
- La oleandrigenina es un metabolito desglicosilado de la oleandrina, pero su efecto es más leve. [2]
- Conesina
- Neritalósido
- Lado del olor
Metabolismo
Aunque la oleandrigenina no se forma en el plasma humano, se encontró en los voluntarios a los que se les inyectó oleandrina, lo que sugiere que se forma en otros tejidos humanos. [4] Debido a sus propiedades lipofílicas, la oleandrina puede absorberse fácilmente en el tracto gastrointestinal después de la dosificación oral. [1] La depuración es lenta. La concentración plasmática alcanza su máximo a los veinte minutos después de la ingesta oral (vida media de aproximadamente 2 horas, pero la vida media después de la administración intravenosa es de media hora). [5]
Se excreta principalmente en las heces, pero también en la orina. [5] Debido a que la principal vía de excreción es la excreción biliar en las heces, es principalmente el hígado el que está expuesto a la oleandrina. [5] Como la excreción en la orina es solo una vía más pequeña, los riñones están menos expuestos. También hay acumulación en el corazón, lo que explica su potencial de toxicidad cardíaca. [5]
Mecanismo de acción
Por sus propiedades como glucósido cardíaco , la oleandrina interfiere en algunos procesos esenciales dentro de la célula, siendo el más importante de ellos la inhibición de la Na-K ATPasa . [1] Esta proteína permite a la célula intercambiar los cationes Na+ y K+ entre los espacios intercelulares y extracelulares mediante los cuales, por ejemplo, se hace posible la señalización eléctrica en las células nerviosas. La oleandrina se une a aminoácidos específicos en la proteína, haciendo que pierda su función. [6] [7]
Aparte de ser un compuesto tóxico potente, no existen resultados de investigaciones clínicas en humanos sobre la oleandrina que respalden su uso como tratamiento para el cáncer o cualquier otra enfermedad. [1]
Toxicidad
Debido a su considerable toxicidad , el uso de adelfa o sus componentes, como la oleandrina, se considera inseguro y potencialmente letal . [1] El uso de adelfa puede causar dermatitis de contacto , dolor de cabeza, náuseas , letargo y altos niveles de potasio en sangre , con síntomas que aparecen unas pocas horas después de la ingestión. [1] En una fatalidad, la concentración sanguínea de oleandrina y un glucósido cardíaco relacionado de la planta de adelfa se estimó en 20 ng/ml. [8] En la práctica, ha habido casos de adultos en los que 14 a 20 hojas de adelfa (de concentración desconocida de oleandrina) resultaron no ser fatales, pero también un caso letal de un niño que consumió solo una hoja. [9]
Síntomas
Los síntomas de intoxicación por oleandrina pueden causar efectos tanto gastrointestinales como cardíacos. [1] Los efectos gastrointestinales pueden consistir en náuseas, dolor abdominal y vómitos, así como mayor salivación y diarrea (que puede contener sangre). [1] Después de estos primeros síntomas, el corazón puede verse afectado por taquiarritmia , bradiarritmia , contracciones ventriculares prematuras o bloqueo auriculoventricular . También puede producirse xantopsia (visión amarilla), sensación de ardor en las mucosas de los ojos y parálisis del tracto gastrointestinal y respiratoria. [1] [2] Las reacciones a las intoxicaciones por esta planta también pueden afectar al sistema nervioso central. Estos síntomas pueden incluir somnolencia, temblores o sacudidas de los músculos, convulsiones, colapso e incluso coma que puede provocar la muerte. [1] La savia de adelfa puede causar irritaciones de la piel, inflamación e irritación ocular graves y reacciones alérgicas caracterizadas por dermatitis cuando se administra por vía tópica. [1] [10]
Diagnóstico
El diagnóstico de intoxicación por oleandrina se basa principalmente en la descripción de la planta, la cantidad ingerida, el tiempo transcurrido desde la ingestión y los síntomas. [1]
Se utilizan tres métodos para detectar la oleandrina en la sangre. El inmunoensayo de polarización de fluorescencia es el más utilizado. Esta prueba es más lenta y tiene una sensibilidad menor que el inmunoensayo de digoxina (Digoxina III). [11] Cuando existen problemas médicos o legales, se utiliza una técnica analítica directa como la cromatografía líquida-espectrometría de masas en tándem con electrospray . [12]
Tratamiento
This section needs more reliable medical references for verification or relies too heavily on primary sources. (August 2020) |
La intoxicación por oleandrina debe tratarse de forma agresiva, incluyendo, según sea necesario, un lavado gástrico o la inducción de la emesis . [1] El inicio de los síntomas puede variar según la forma de ingestión. Los tés hechos con hojas o raíces de N. oleander dan lugar a un inicio más agudo, mientras que el consumo de hojas crudas provoca un inicio más lento de los síntomas. [13] El tratamiento de la intoxicación por oleandrina se realiza en los siguientes pasos: [14]
No hay evidencia que evalúe la eficacia frente a los daños. [15] Todavía se utiliza carbón activado, ya que se une a las toxinas en el tracto gastrointestinal para reducir la absorción. No se sabe con certeza si la administración repetida de carbón activado es eficaz, interrumpiendo en teoría el ciclo enterohepático . Este tratamiento se utiliza para la intoxicación por digoxina, otro glucósido cardíaco. [16] Es importante la atención de apoyo, como la monitorización de los signos vitales y el equilibrio electrolítico y de líquidos. Los pacientes pueden presentar hipovolemia debido a vómitos y diarrea, pero también puede producirse un aumento grave del potasio. [17] El equilibrio electrolítico es vital, ya que los pacientes con niveles bajos de glucósidos cardíacos aún pueden morir después de un tratamiento adecuado con anticuerpos Fab de digoxina si tienen niveles alterados de electrolitos. [18]
El tratamiento de la frecuencia cardíaca lenta y las irregularidades del ritmo cardíaco puede requerir isoprenalina o atropina intravenosa . [19] En casos moderados, prolongación del intervalo PR y progresión a disociación AV, se utiliza estimulación cardíaca. [20]
Se desconoce la eficacia de todas estas intervenciones y están asociadas a efectos secundarios. Por lo tanto, se recomienda consultar a un cardiólogo cuando se traten arritmias significativas inducidas por N. Oleander. [17] El uso de Fab IV antidigoxina ha demostrado ser exitoso en casos de intoxicación por oleandrina [21]
En caso de intoxicación por digoxina se utiliza una dosis de 400 mg, pero en caso de intoxicación por oleandrina se recomienda una dosis de 800 mg debido a la menor afinidad de unión del anticuerpo a la oleandrina. [22] [23] Los pacientes que reciben una dosis adecuada de Fab anti-digoxina muestran una buena respuesta, resolviendo las arritmias graves en dos horas en el cincuenta por ciento de los casos. Los pacientes tratados mostraron un rápido aumento de la frecuencia cardíaca y una disminución significativa de los niveles séricos de potasio. [23] La razón por la que el Fab anti-digoxina se utiliza con moderación en los países en desarrollo es su alto coste, a pesar de que es un tratamiento tan eficaz. [24]
Medicina tradicional
Aunque la adelfa se ha utilizado en la medicina tradicional para tratar diversos trastornos, no hay evidencia de que sea segura o efectiva para ningún propósito medicinal. [1]
Controversia política
Durante la pandemia de COVID-19 , el Secretario de Vivienda y Desarrollo Urbano de Donald Trump , Ben Carson , y el director ejecutivo de MyPillow , Mike Lindell , un importante impulsor de Trump e inversor en una empresa que desarrolla oleandrina, promovieron la oleandrina como un posible tratamiento de la enfermedad en una reunión en la Oficina Oval de julio de 2020 con Trump, quien expresó su entusiasmo por la sustancia. [25] [26] [27] [28] Estas afirmaciones fueron ampliamente consideradas por los científicos como dudosas, engañosas y alarmantes, además de no tener pruebas clínicas de seguridad o eficacia. [25] [28] [29]
Las afirmaciones no probadas de beneficios causaron aún más preocupación entre los científicos de que la administración Trump podría forzar una aprobación injustificada de la FDA de la oleandrina como un tratamiento seguro y eficaz para la infección por COVID-19. [26] [28] [29] Sin embargo, el 14 de agosto de 2020, la FDA rechazó la solicitud de comercialización de un suplemento dietético de oleandrina de Phoenix Biotechnology, Inc., el fabricante del producto, debido a preocupaciones de que la oleandrina no fuera segura para consumir. [30]
Efectos sobre los animales
La intoxicación por oleandrina por ingerir hojas de adelfa puede ser letal en dosis bajas. [31] Se han notificado casos de letalidad en ovejas por una sola hoja de adelfa. [9] Los síntomas presentes en animales envenenados incluyen diarrea sanguinolenta y cólicos , estos últimos especialmente en caballos . Debido a que la hoja en sí es bastante amarga, es probable que solo los animales hambrientos coman la planta. Se estima que la dosis letal para los animales es de unos 0,5 mg/kg. [9]
Referencias
- ^ abcdefghijklmnopq "Oleander". Drugs.com. 1 de diciembre de 2018. Consultado el 17 de agosto de 2020 .
- ^ abcd Jortani, Saeed A.; Helm, R. Allen; Valdes, Roland (1996). "Inhibición de la Na,K-ATPasa por oleandrina y oleandrigenina, y su detección mediante inmunoensayos con digoxina". Química clínica . 42 (10): 1654–8. doi : 10.1093/clinchem/42.10.1654 . PMID 8855150.
- ^ Ibrahim, Amany K.; Khalifa, Sherief; Youssef, Diaa; Khan, Ikhlas; Mesbah, I; Mesbah, M (2007). "Estimulación de la producción de oleandrina mediante la transformación combinada mediada por Agrobacterium tumefaciens y la electación fúngica en cultivos celulares de Nerium oleander". Tecnología enzimática y microbiana . 41 (3): 331–66. doi :10.1016/j.enzmictec.2007.02.015.
- ^ Wang, Xiaomin; Plomley, Jeffry B.; Newman, Robert A .; Cisneros, Angela (2000). "Análisis LC/MS/MS de un extracto de adelfa para el tratamiento del cáncer". Química analítica . 72 (15): 3547–52. doi :10.1021/ac991425a. PMID 10952541.
- ^ abcd Ni, Dan; Madden, Timothy L.; Johansen, Mary; Felix, Edward; Ho, Dah H.; Newman, Robert A. (2002). "Farmacocinética murina y metabolismo de la oleandrina, un componente citotóxico de Nerium oleander ". Journal of Experimental Therapeutics and Oncology . 2 (5): 278–85. doi :10.1046/j.1359-4117.2002.01052.x. PMID 12416031.
- ^ Timbrell, JA (2009). Principios de toxicología bioquímica . Nueva York: Informa Healthcare. pp. 349–51. ISBN 978-0-8493-7302-2.
- ^ Yang, P.; Menter, DG; Cartwright, C.; Chan, D.; Dixon, S.; Suraokar, M.; Mendoza, G.; Llansa, N.; Newman, RA (2009). "Inhibición de la proliferación de células tumorales humanas mediada por oleandrina: importancia de las subunidades de Na,K-ATPasa como dianas farmacológicas". Molecular Cancer Therapeutics . 8 (8): 2319–2328. doi : 10.1158/1535-7163.MCT-08-1085 . PMID 19671733.
- ^ Wasfi, yo; Zorob, O; Alkatheeri, N; Alawadhi, A (2008). "Un caso fatal de intoxicación por oleandrina". Internacional de Ciencias Forenses . 179 (2–3): e31–6. doi :10.1016/j.forsciint.2008.05.002. PMID 18602779.
- ^ abc "Nerium oleander L.(PIM 366)". IPCS Inchem. 2005. Consultado el 23 de octubre de 2005 .
- ^ Goetz, Rebecca J.; Jordan Thomas N.; McCain, John W.; Su, Nancy Y. (1998). "Oleander". Plantas de Indiana venenosas para el ganado y las mascotas . Servicio de Extensión Cooperativa, Universidad de Purdue . Archivado desde el original el 21 de octubre de 2005. Consultado el 23 de octubre de 2005 .
- ^ Actor, Jeffrey K.; Reyes, Meredith; Risin, Semyon A.; Dasgupta, Amitava (2008). "Detección rápida de envenenamiento por adelfa mediante digoxina III, un nuevo ensayo de digoxina: impacto en la medición de digoxina sérica". American Journal of Clinical Pathology . 129 (4): 548–553. doi : 10.1309/CC6791DFF20QPCX3 . PMID 18343781.
- ^ Tor, Elizabeth R.; Filigenzi, Michael S.; Puschner, Birgit (2005). "Determinación de oleandrina en tejidos y fluidos biológicos mediante cromatografía líquida-espectrometría de masas en tándem con electrospray". Journal of Agricultural and Food Chemistry . 53 (11): 4322–5. doi :10.1021/jf050201s. PMID 15913289.
- ^ Haynes, B; Bessen, H; Wightman, W (1985). "Té de adelfa: poción herbal de la muerte". Anales de Medicina de Urgencias . 14 (4): 350–3. doi :10.1016/S0196-0644(85)80103-7. PMID 4039113.
- ^ Bandara, V; Weinstein, SA; White, J; Eddleston, M (2010). "Una revisión de la historia natural, toxinología, diagnóstico y manejo clínico del envenenamiento por Nerium oleander (adelfa común) y Thevetia peruviana (adelfa amarilla)". Toxicon . 56 (3): 273–81. Bibcode :2010Txcn...56..273B. doi :10.1016/j.toxicon.2010.03.026. PMID 20438743.
- ^ Eddleston, Michael; Haggalla, Sapumal; Reginald, K.; Sudarshan, K.; Senthilkumaran, M.; Karalliedde, Lakshman; Ariaratnam, Ariaranee; Sheriff, MHRezvi; et al. (2007). "Los riesgos del lavado gástrico para el envenenamiento intencional en una zona con pocos recursos". Toxicología clínica . 45 (2): 136–43. doi :10.1080/15563650601006009. PMC 1941903 . PMID 17364630.
- ^ Reissell, P; Manninen, V (1982). "Efecto de la administración de carbón activado y fibra sobre la absorción, excreción y niveles sanguíneos estables de digoxina y digitoxina. Evidencia de secreción intestinal de los glicósidos". Acta Medica Scandinavica. Suplemento . 668 : 88–90. doi :10.1111/j.0954-6820.1982.tb08527.x. PMID 6963097.
- ^ ab Rajapakse, Senaka (2009). "Manejo del envenenamiento por adelfa amarilla". Toxicología clínica . 47 (3): 206–12. doi :10.1080/15563650902824001. PMID 19306191. S2CID 37334350.
- ^ Eddleston, M.; Warrell, DA (1999). "Manejo de la intoxicación aguda por adelfa amarilla". QJM . 92 (9): 483–5. doi : 10.1093/qjmed/92.9.483 . PMID 10627866.
- ^ Peiris-John, RJ; Wickremasinghe, AR (2008). "Eficacia del carbón activado en el envenenamiento por adelfa amarilla". The Ceylon Medical Journal . 53 (2): 33–5. doi : 10.4038/cmj.v53i2.228 . hdl : 2292/41963 . PMID 18678118.
- ^ Eddleston, M.; Ariaratnam, CA; Meyer, WP; Perera, G.; Kularatne, AM; Attapattu, S.; Sheriff, MHR; Warrell, DA (1999). "Epidemia de autoenvenenamiento con semillas del árbol de adelfa amarilla (Thevetia peruviana) en el norte de Sri Lanka". Medicina tropical y salud internacional . 4 (4): 266–73. doi : 10.1046/j.1365-3156.1999.00397.x . PMID 10357862.
- ^ Camphausen, C.; Haas, NA; Mattke, AC (2005). "Tratamiento exitoso de la intoxicación por adelfa (glucósidos cardíacos) con fragmentos de anticuerpos Fab específicos de digoxina en un niño de 7 años". Zeitschrift für Kardiologie . 94 (12): 817–23. doi :10.1007/s00392-005-0293-3. PMID 16382383. S2CID 25517175.
- ^ Bandara, Veronika; Weinstein, Scott A.; White, Julian; Eddleston, Michael (2010). "Una revisión de la historia natural, toxinología, diagnóstico y manejo clínico del envenenamiento por Nerium oleander (adelfa común) y Thevetia peruviana (adelfa amarilla)". Toxicon . 56 (3): 273–81. Bibcode :2010Txcn...56..273B. doi :10.1016/j.toxicon.2010.03.026. PMID 20438743.
- ^ ab Eddleston, M; Rajapakse, S; Rajakanthan; Jayalath, S; Sjöström, L; Santharaj, W; Thenabadu, PN; Sheriff, MHR; Warrell, DA (2000). "Fragmentos Fab antidigoxina en cardiotoxicidad inducida por la ingestión de adelfa amarilla: un ensayo controlado aleatorizado". The Lancet . 355 (9208): 967–72. doi :10.1016/S0140-6736(00)90014-X. PMID 10768435. S2CID 2095538.
- ^ Eddleston, Michael; Senarathna, Lalith; Mohamed, Fahim; Buckley, Nick; Juszczak, Edmund; Sheriff, MH Rezvi; Ariaratnam, Ariaranee; Rajapakse, Senaka; et al. (2003). "Muertes debido a la ausencia de una antitoxina asequible para el envenenamiento por plantas". The Lancet . 362 (9389): 1041–4. doi :10.1016/S0140-6736(03)14415-7. PMID 14522536. S2CID 20194201.
- ^ por Jonathan Swan (17 de agosto de 2020). "Trump analiza una nueva "cura" no probada contra el coronavirus". Axios . Consultado el 17 de agosto de 2020 .
- ^ ab Lauren Frias (17 de agosto de 2020). "Según se informa, Trump está impulsando un nuevo tratamiento contra el coronavirus no probado que también es apoyado por el secretario de Vivienda y Desarrollo Urbano, Ben Carson, y Mike Lindell de MyPillow". Business Insider . Consultado el 17 de agosto de 2020 .
- ^ Philip Rucker, Yasmeen Abutaleb, Josh Dawsey y Robert Costa (8 de agosto de 2020). "Los días perdidos del verano: cómo Trump no logró contener el virus". Washington Post .
El presidente recibió recientemente a Andrew Whitney, un ejecutivo de biofarmacéutica en el directorio de una empresa llamada Phoenix, quien se reunió en la Oficina Oval con Trump. Whitney, que tiene una formación médica limitada, le presentó a Trump un extracto botánico llamado oleandrina como tratamiento para el coronavirus, según dos altos funcionarios de la administración con conocimiento de la discusión. Un funcionario dijo que Mike Lindell, un impulsor de Trump y director ejecutivo de MyPillow, que protagoniza el anuncio de su producto en algunos de los programas de Fox News que Trump ve, ayudó a organizar la reunión. Desde entonces, Whitney ha hecho personalmente propuestas a los altos líderes de la Administración de Alimentos y Medicamentos, incluido su comisionado, Stephen Hahn, en un esfuerzo por lograr que la agencia apruebe la oleandrina como tratamiento para el coronavirus.
{{cite news}}: CS1 maint: multiple names: authors list (link) - ^ abc Lev Facher (27 de agosto de 2020). "Trump ha lanzado un ataque frontal contra la FDA. ¿Sobrevivirá su integridad científica?". STAT . Consultado el 29 de agosto de 2020 .
- ^ ab Novella, Steven (19 de agosto de 2020). «Oleandra: el nuevo aceite de serpiente contra el COVID». Science Based Medicine . Consultado el 28 de agosto de 2020 .
- ^ Jen Christensen; Jamie Gumbrecht (4 de septiembre de 2020). "La FDA rechaza la oleandrina, un tratamiento no probado contra el coronavirus promovido por el director ejecutivo de MyPillow, como ingrediente de un suplemento dietético". CNN . Consultado el 4 de septiembre de 2020 .
- ^ Soto Blanco, B.; Fontenele-Neto, JD; Silva, DM; Reis, PF; Nóbrega, JE (2006). "Intoxicación aguda del ganado por vainas de Nerium oleander ". Sanidad y Producción Animal Tropical . 38 (6): 451–454. doi :10.1007/s11250-006-4400-x. PMID 17243471. S2CID 7361800.





