COVID-19
| Enfermedad por coronavirus 2019 (COVID-19) | |
|---|---|
| Otros nombres | COVID, (el) coronavirus |
 | |
Transmisión y ciclo de vida del SARS-CoV-2 , causante de la COVID-19 | |
| Pronunciación | |
| Especialidad | Enfermedad infecciosa |
| Síntomas | Fiebre, tos, fatiga, dificultad para respirar, vómitos, pérdida del gusto o del olfato; algunos casos asintomáticos [2] [3] |
| Complicaciones | Neumonía , sepsis , síndrome de dificultad respiratoria aguda (SDRA) , insuficiencia renal , insuficiencia respiratoria , fibrosis pulmonar , síndrome de fatiga crónica (CKK) , síndrome multisistémico crónico (MIS-C) , COVID prolongado |
| Inicio habitual | 2 a 14 días (normalmente 5) después de la infección |
| Duración | 5 días para la crónica |
| Causas | SARS-CoV-2 |
| Método de diagnóstico | Prueba de RT-PCR , tomografía computarizada , prueba rápida de antígenos |
| Prevención | Vacunación , mascarillas, cuarentena , distanciamiento social , ventilación, lavado de manos |
| Tratamiento | Sintomático y de apoyo |
| Frecuencia | 776.798.109 [4] casos confirmados (se espera que el recuento real de casos sea mucho mayor [5] ) |
| Fallecidos |
|
La enfermedad por coronavirus 2019 ( COVID-19 ) es una enfermedad contagiosa causada por el coronavirus SARS-CoV-2 . El primer caso conocido se identificó en Wuhan , China, en diciembre de 2019. [7] La mayoría de los científicos creen que el virus SARS-CoV-2 ingresó a las poblaciones humanas a través de una zoonosis natural , similar a los brotes de SARS-CoV-1 y MERS-CoV , y consistente con otras pandemias en la historia de la humanidad. [8] [9] Los factores sociales y ambientales, incluido el cambio climático , la destrucción de los ecosistemas naturales y el comercio de vida silvestre , aumentaron la probabilidad de tal propagación zoonótica . [10] [11] [12] [13] La enfermedad se propagó rápidamente por todo el mundo, lo que resultó en la pandemia de COVID-19 .
Los síntomas de la COVID-19 son variables, pero a menudo incluyen fiebre, [14] fatiga, tos, dificultades respiratorias , pérdida del olfato y pérdida del gusto . [15] [16] [17] Los síntomas pueden comenzar de uno a catorce días después de la exposición al virus. Al menos un tercio de las personas infectadas no desarrollan síntomas notables . [18] [19] De los que desarrollan síntomas lo suficientemente notables como para ser clasificados como pacientes, la mayoría (81%) desarrolla síntomas leves a moderados (hasta neumonía leve ), mientras que el 14% desarrolla síntomas graves ( disnea , hipoxia o más del 50% de afectación pulmonar en las imágenes) y el 5% desarrolla síntomas críticos ( insuficiencia respiratoria , shock o disfunción multiorgánica ). [20] Las personas mayores tienen un mayor riesgo de desarrollar síntomas graves. Algunas complicaciones resultan en la muerte. Algunas personas continúan experimentando una variedad de efectos ( COVID prolongada ) durante meses o años después de la infección, y se ha observado daño a los órganos. [21] Se están realizando estudios plurianuales para investigar más a fondo los efectos a largo plazo de la enfermedad. [22]
La transmisión de la COVID-19 se produce cuando se inhalan partículas infecciosas o entran en contacto con los ojos, la nariz o la boca. El riesgo es mayor cuando las personas están muy cerca unas de otras, pero las pequeñas partículas que contienen el virus pueden permanecer suspendidas en el aire y viajar distancias más largas, en particular en espacios cerrados. La transmisión también puede ocurrir cuando las personas se tocan los ojos, la nariz o la boca después de tocar superficies u objetos que han sido contaminados por el virus. Las personas siguen siendo contagiosas hasta 20 días y pueden propagar el virus incluso si no presentan síntomas. [23]
Los métodos de prueba para detectar el ácido nucleico del virus de la COVID-19 incluyen la reacción en cadena de la polimerasa con transcripción inversa en tiempo real (RT‑PCR), [24] [25] la amplificación mediada por transcripción , [24] [25] [26] y la amplificación isotérmica mediada por bucle de transcripción inversa (RT‑LAMP) [24] [25] a partir de un hisopo nasofaríngeo . [27]
Se han aprobado y distribuido varias vacunas contra la COVID-19 en varios países, muchos de los cuales han iniciado campañas de vacunación masiva . Otras medidas preventivas incluyen el distanciamiento físico o social , la cuarentena , la ventilación de espacios interiores, el uso de mascarillas o cobertores faciales en público, cubrirse la boca al toser y estornudar, lavarse las manos y mantener las manos sin lavar lejos de la cara. Si bien se han desarrollado medicamentos para inhibir el virus, el tratamiento principal sigue siendo sintomático y se controla la enfermedad mediante cuidados paliativos , aislamiento y medidas experimentales .
Nomenclatura
Durante el brote inicial en Wuhan , el virus y la enfermedad se denominaban comúnmente "coronavirus" y "coronavirus de Wuhan", [28] [29] [30] y a veces se denominaba a la enfermedad "neumonía de Wuhan". [31] [32] En el pasado, muchas enfermedades han recibido nombres de ubicaciones geográficas, como la gripe española , [33] el síndrome respiratorio de Oriente Medio y el virus del Zika . [34] En enero de 2020, la Organización Mundial de la Salud (OMS) recomendó 2019-nCoV [35] y enfermedad respiratoria aguda 2019-nCoV [36] como nombres provisionales para el virus y la enfermedad según las directrices de 2015 y las directrices internacionales contra el uso de ubicaciones geográficas o grupos de personas en los nombres de enfermedades y virus para prevenir el estigma social . [37] [38] [39] La OMS emitió los nombres oficiales COVID‑19 y SARS-CoV-2 el 11 de febrero de 2020, siendo COVID-19 la abreviatura de «enfermedad por coronavirus 2019». [40] [41] La OMS también utiliza «el virus COVID‑19» y «el virus responsable de la COVID‑19» en las comunicaciones públicas. [40] [42]
Síntomas y signos
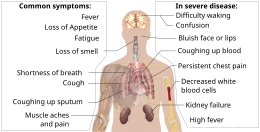
Los síntomas de la COVID-19 varían según el tipo de variante contraída, y van desde síntomas leves hasta una enfermedad potencialmente mortal. [43] [44] Los síntomas comunes incluyen tos , fiebre , pérdida del olfato (anosmia) y del gusto (ageusia), y los menos comunes incluyen dolores de cabeza , congestión nasal y secreción nasal , dolor muscular , dolor de garganta , diarrea , irritación ocular , [45] e hinchazón o coloración morada de los dedos de los pies, [46] y, en casos moderados a graves, dificultades respiratorias . [47] Las personas con la infección por COVID-19 pueden tener diferentes síntomas, y sus síntomas pueden cambiar con el tiempo.
Se han identificado tres grupos comunes de síntomas: un grupo de síntomas respiratorios con tos, esputo , dificultad para respirar y fiebre; un grupo de síntomas musculoesqueléticos con dolor muscular y articular, dolor de cabeza y fatiga; y un grupo de síntomas digestivos con dolor abdominal, vómitos y diarrea. [47] En personas sin trastornos previos de oído, nariz o garganta, la pérdida del gusto combinada con la pérdida del olfato se asocia con COVID-19 y se informa en hasta el 88% de los casos sintomáticos. [48] [49] [50]
Los datos publicados sobre los cambios neuropatológicos relacionados con la COVID-19 han sido limitados y controvertidos, con descripciones neuropatológicas que van desde fenotipos hemorrágicos y de hipoxia moderados a severos , consecuencias trombóticas , cambios en la encefalomielitis diseminada aguda (tipo ADEM), encefalitis y meningitis . Muchos pacientes con COVID-19 con comorbilidades tienen hipoxia y han estado en cuidados intensivos durante períodos de tiempo variables, lo que confunde la interpretación de los datos. [51]
De las personas que presentan síntomas, el 81% desarrolla solo síntomas leves a moderados (hasta neumonía leve ), mientras que el 14% desarrolla síntomas graves ( disnea , hipoxia o más del 50% de afectación pulmonar en las imágenes) que requieren hospitalización, y el 5% de los pacientes desarrolla síntomas críticos ( insuficiencia respiratoria , shock séptico o disfunción multiorgánica ) que requieren ingreso en la UCI. [52] [ necesita actualización ]

Al menos un tercio de las personas infectadas con el virus no desarrollan síntomas perceptibles en ningún momento. [53] [54] [55] Estos portadores asintomáticos tienden a no hacerse la prueba y aún así pueden propagar la enfermedad. [55] [56] [57] [58] Otras personas infectadas desarrollarán síntomas más tarde (llamados "presintomáticos") o tendrán síntomas muy leves y también pueden propagar el virus. [58]
Como es habitual en las infecciones, existe un retraso, o período de incubación , entre el momento en que una persona se infecta por primera vez y la aparición de los primeros síntomas. El retraso medio en el caso de la COVID-19 es de cuatro a cinco días [59], pudiendo ser contagioso en uno o cuatro de esos días. [60] La mayoría de las personas sintomáticas experimentan síntomas entre dos y siete días después de la exposición, y casi todas experimentarán al menos un síntoma en un plazo de 12 días. [59] [61]
La mayoría de las personas se recuperan de la fase aguda de la enfermedad. Sin embargo, algunas personas continúan experimentando una serie de efectos, como fatiga , durante meses, incluso después de la recuperación. [62] Esto es el resultado de una afección llamada COVID prolongada , que puede describirse como una serie de síntomas persistentes que continúan durante semanas o meses a la vez. [63] También se han observado daños a largo plazo en los órganos después de la aparición de COVID-19. Se están realizando estudios plurianuales para investigar más a fondo los posibles efectos a largo plazo de la enfermedad. [64]
La variante ómicron se volvió dominante en los EE. UU. en diciembre de 2021. Los síntomas con la variante ómicron son menos graves que con otras variantes. [65]Complicaciones

Las complicaciones pueden incluir neumonía , síndrome de dificultad respiratoria aguda (SDRA), insuficiencia multiorgánica , choque séptico y muerte. [66] [ 67] [68] [69] Las complicaciones cardiovasculares pueden incluir insuficiencia cardíaca, arritmias (incluida fibrilación auricular ), inflamación cardíaca , trombosis , en particular tromboembolia venosa , [70] [71] [72] [73] [ 74] [75] y lesión y disfunción de las células endoteliales. [76] Aproximadamente entre el 20 y el 30 % de las personas que presentan COVID-19 tienen enzimas hepáticas elevadas , lo que refleja una lesión hepática. [77] [78]
Las manifestaciones neurológicas incluyen convulsiones , accidente cerebrovascular, encefalitis y síndrome de Guillain-Barré (que incluye pérdida de funciones motoras ). [79] [80] Después de la infección, los niños pueden desarrollar síndrome inflamatorio multisistémico pediátrico , que tiene síntomas similares a la enfermedad de Kawasaki , que puede ser fatal. [81] [82] En casos muy raros, puede ocurrir encefalopatía aguda , y puede considerarse en aquellos a quienes se les ha diagnosticado COVID-19 y tienen un estado mental alterado. [83]
Según los Centros para el Control y la Prevención de Enfermedades de EE. UU ., las mujeres embarazadas tienen un mayor riesgo de enfermarse gravemente por COVID-19. [84] Esto se debe a que las mujeres embarazadas con COVID-19 parecen tener más probabilidades de desarrollar complicaciones respiratorias y obstétricas que pueden provocar aborto espontáneo , parto prematuro y restricción del crecimiento intrauterino . [84]
Se han registrado infecciones fúngicas como aspergilosis , candidiasis , criptococosis y mucormicosis en pacientes que se recuperan de COVID-19. [85] [86]
Causa
La COVID-19 es causada por la infección con una cepa de coronavirus conocida como “coronavirus 2 del síndrome respiratorio agudo severo” ( SARS-CoV-2 ). [87]
Transmisión

La COVID-19 se transmite principalmente cuando las personas respiran aire contaminado por gotitas / aerosoles y pequeñas partículas suspendidas en el aire que contienen el virus. Las personas infectadas exhalan esas partículas al respirar, hablar, toser, estornudar o cantar. [88] [89] [90] [91] La transmisión es más probable cuanto más cerca están las personas. Sin embargo, la infección puede ocurrir a distancias más largas, especialmente en espacios interiores. [88] [92]
La transmisión del virus se lleva a cabo a través de partículas fluidas cargadas de virus, o gotitas, que se crean en el tracto respiratorio y son expulsadas por la boca y la nariz. Hay tres tipos de transmisión: "gotita" y "contacto", que se asocian con gotitas grandes, y "aérea", que se asocia con gotitas pequeñas. [93] Si las gotitas superan un cierto tamaño crítico, se depositan más rápido de lo que se evaporan y, por lo tanto, contaminan las superficies que las rodean. [93] Las gotitas que están por debajo de un cierto tamaño crítico, generalmente considerado de <100 μm de diámetro, se evaporan más rápido de lo que se depositan; debido a ese hecho, forman partículas de aerosol respiratorio que permanecen en el aire durante un largo período de tiempo a grandes distancias. [93] [88]
La infectividad puede comenzar de cuatro a cinco días antes de la aparición de los síntomas. [94] Las personas infectadas pueden propagar la enfermedad incluso si son presintomáticas o asintomáticas . [95] Lo más común es que la carga viral máxima en muestras del tracto respiratorio superior se produzca cerca del momento de la aparición de los síntomas y disminuya después de la primera semana después de que comiencen los síntomas. [95] La evidencia actual sugiere una duración de la eliminación viral y el período de infectividad de hasta diez días después de la aparición de los síntomas para las personas con COVID-19 leve a moderada, y hasta 20 días para las personas con COVID-19 grave, incluidas las personas inmunodeprimidas. [96] [95]
Las partículas infecciosas varían en tamaño desde aerosoles que permanecen suspendidos en el aire durante largos períodos de tiempo hasta gotitas más grandes que permanecen en el aire brevemente o caen al suelo. [97] [98] [99] [100] Además, la investigación de COVID-19 ha redefinido la comprensión tradicional de cómo se transmiten los virus respiratorios. [100] [101] Las gotitas más grandes de líquido respiratorio no viajan lejos, pero pueden inhalarse o aterrizar en las membranas mucosas de los ojos, la nariz o la boca para infectar. [99] Los aerosoles están en mayor concentración cuando las personas están muy cerca, lo que conduce a una transmisión viral más fácil cuando las personas están físicamente cerca, [99] [100] [101] pero la transmisión aérea puede ocurrir a distancias más largas, principalmente en lugares que están mal ventilados; [99] en esas condiciones, las partículas pequeñas pueden permanecer suspendidas en el aire durante minutos u horas. [99] [102]Virología

El coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2) es un nuevo coronavirus del síndrome respiratorio agudo severo. Se aisló por primera vez de tres personas con neumonía relacionadas con el grupo de casos de enfermedad respiratoria aguda en Wuhan. [103] Todas las características estructurales de la nueva partícula del virus SARS-CoV-2 se encuentran en coronavirus relacionados en la naturaleza, [104] particularmente en Rhinolophus sinicus (murciélago de herradura chino). [105]
Fuera del cuerpo humano, el virus es destruido por el jabón doméstico que revienta su burbuja protectora . [106] Los desinfectantes hospitalarios, los alcoholes, el calor, la povidona yodada y la radiación ultravioleta C (UV-C) también son métodos eficaces de desinfección de superficies. [107]
El SARS-CoV-2 está estrechamente relacionado con el SARS-CoV original . [108] Se cree que tiene un origen animal ( zoonótico ). El análisis genético ha revelado que el coronavirus se agrupa genéticamente con el género Betacoronavirus , en el subgénero Sarbecovirus (linaje B) junto con dos cepas derivadas de murciélagos. Es 96% idéntico a nivel de genoma completo a otras muestras de coronavirus de murciélago (BatCov RaTG13 ). [109] [110] [111] Las proteínas estructurales del SARS-CoV-2 incluyen la glicoproteína de membrana (M), la proteína de la envoltura (E), la proteína de la nucleocápside (N) y la proteína de la espiga (S). La proteína M del SARS-CoV-2 es aproximadamente un 98% similar a la proteína M del SARS-CoV de murciélago, mantiene alrededor del 98% de homología con el SARS-CoV de pangolín y tiene un 90% de homología con la proteína M del SARS-CoV; Mientras que la similitud es solo de alrededor del 38% con la proteína M del MERS-CoV . [112]
Variantes del SARS-CoV-2
Las miles de variantes del SARS-CoV-2 se agrupan en clados o linajes . [113] [114] La OMS, en colaboración con socios, redes de expertos, autoridades nacionales, instituciones e investigadores, ha establecido sistemas de nomenclatura para nombrar y rastrear los linajes genéticos del SARS-CoV-2 mediante GISAID , Nextstrain y Pango . El grupo de expertos convocado por la OMS recomendó etiquetar las variantes utilizando letras del alfabeto griego , por ejemplo, Alpha , Beta , Delta y Gamma , dando la justificación de que "serán más fáciles y prácticas de discutir por audiencias no científicas". [115] Nextstrain divide las variantes en cinco clados (19A, 19B, 20A, 20B y 20C), mientras que GISAID las divide en siete (L, O, V, S, G, GH y GR). [116] La herramienta Pango agrupa las variantes en linajes , y muchos linajes circulantes se clasifican bajo el linaje B.1. [114] [117]
A lo largo de 2020 surgieron varias variantes notables del SARS-CoV-2. [118] [119] El grupo 5 surgió entre visones y criadores de visones en Dinamarca . [120] Después de estrictas cuarentenas y el sacrificio de todos los visones del país , se evaluó que el grupo ya no circulaba entre humanos en Dinamarca a partir del 1 de febrero de 2021. [121]
En diciembre de 2021 [update], hay cinco variantes dominantes del SARS-CoV-2 que se propagan entre las poblaciones mundiales: la variante Alfa (B.1.1.7, anteriormente llamada variante del Reino Unido), encontrada por primera vez en Londres y Kent, la variante Beta (B.1.351, anteriormente llamada variante de Sudáfrica), la variante Gamma (P.1, anteriormente llamada variante de Brasil), la variante Delta (B.1.617.2, anteriormente llamada variante de la India), [122] y la variante Ómicron (B.1.1.529), que se había propagado a 57 países hasta el 7 de diciembre. [123] [124]
El 19 de diciembre de 2023, la OMS declaró que había surgido otra variante distintiva, la JN.1, como "variante de interés". Aunque la OMS esperaba un aumento de casos a nivel mundial, en particular en los países que estaban entrando en invierno, el riesgo general para la salud mundial se consideró bajo. [125] [126]
Fisiopatología

El virus SARS-CoV-2 puede infectar una amplia gama de células y sistemas del cuerpo. La COVID-19 es más conocida por afectar el tracto respiratorio superior (senos nasales, nariz y garganta) y el tracto respiratorio inferior (tráquea y pulmones). [127] Los pulmones son los órganos más afectados por la COVID-19 porque el virus accede a las células huésped a través del receptor de la enzima convertidora de angiotensina 2 (ECA2), que es más abundante en la superficie de las células alveolares de tipo II de los pulmones. [128] El virus utiliza una glucoproteína de superficie especial llamada " espiga " para conectarse al receptor de la ECA2 y entrar en la célula huésped. [129]
Vías respiratorias
Tras la entrada del virus, el COVID-19 infecta el epitelio ciliado de la nasofaringe y las vías respiratorias superiores. [130] Las autopsias de personas que murieron de COVID-19 han encontrado daño alveolar difuso e infiltrados inflamatorios que contienen linfocitos dentro del pulmón. [131]
En las tomografías computarizadas de los pulmones infectados con COVID-19, se observaron manchas blancas que contenían un líquido conocido como opacidad en vidrio esmerilado (GGO) o simplemente vidrio esmerilado. [132] Esto tendía a correlacionarse con el líquido gelatinoso transparente encontrado en las autopsias pulmonares de personas que murieron de COVID-19. Una posibilidad abordada en la investigación médica es que el ácido hialurónico (AH) podría ser el factor principal para esta observación del líquido gelatinoso transparente encontrado en los pulmones, en lo que podría ser una tormenta hialurónica, junto con una tormenta de citocinas . [133]
Sistema nervioso
Un síntoma común, la pérdida del olfato, resulta de la infección de las células de sostén del epitelio olfativo , con daño subsiguiente a las neuronas olfativas . [134] La participación tanto del sistema nervioso central como periférico en COVID-19 ha sido reportada en muchas publicaciones médicas. [135] Está claro que muchas personas con COVID-19 presentan problemas neurológicos o de salud mental . El virus no se detecta en el sistema nervioso central (SNC) de la mayoría de los pacientes con COVID-19 con problemas neurológicos . Sin embargo, el SARS-CoV-2 se ha detectado en niveles bajos en los cerebros de aquellos que han muerto por COVID-19, pero estos resultados necesitan ser confirmados. [136] Si bien el virus se ha detectado en el líquido cefalorraquídeo de las autopsias, el mecanismo exacto por el cual invade el SNC sigue sin estar claro y puede involucrar primero la invasión de los nervios periféricos dados los bajos niveles de ACE2 en el cerebro. [137] [138] [139] El virus también puede ingresar al torrente sanguíneo desde los pulmones y cruzar la barrera hematoencefálica para acceder al SNC, posiblemente dentro de un glóbulo blanco infectado. [136]

Las investigaciones realizadas cuando la variante dominante era Alpha han sugerido que la COVID-19 puede causar daño cerebral. [140] Investigaciones posteriores mostraron que todas las variantes estudiadas (incluida la Ómicron) mataban células cerebrales, pero las células exactas eliminadas variaban según la variante. [141] Se desconoce si dicho daño es temporal o permanente. [142] [143] Las personas infectadas con COVID-19 (la mayoría con casos leves) experimentaron una pérdida adicional de tejido cerebral de entre el 0,2% y el 2% en las regiones del cerebro conectadas con el sentido del olfato en comparación con las personas no infectadas, y el efecto general en el cerebro fue equivalente en promedio a al menos un año adicional de envejecimiento normal; las personas infectadas también obtuvieron puntuaciones más bajas en varias pruebas cognitivas. Todos los efectos fueron más pronunciados entre las edades más avanzadas. [144]
Tracto gastrointestinal
El virus también afecta a los órganos gastrointestinales, ya que la ECA2 se expresa abundantemente en las células glandulares del epitelio gástrico , duodenal y rectal [145], así como en las células endoteliales y los enterocitos del intestino delgado . [146]
Sistema cardiovascular
El virus puede causar daño miocárdico agudo y daño crónico al sistema cardiovascular . [147] [148] Se encontró una lesión cardíaca aguda en el 12% de las personas infectadas ingresadas en el hospital de Wuhan, China, [149] y es más frecuente en la enfermedad grave. [150] Las tasas de síntomas cardiovasculares son altas, debido a la respuesta inflamatoria sistémica y los trastornos del sistema inmunológico durante la progresión de la enfermedad, pero las lesiones miocárdicas agudas también pueden estar relacionadas con los receptores ACE2 en el corazón. [148] Los receptores ACE2 se expresan en gran medida en el corazón y están involucrados en la función cardíaca. [148] [151]
En las personas trasladadas a unidades de cuidados intensivos con infecciones por COVID-19, se produce una alta incidencia de trombosis y tromboembolia venosa , lo que puede estar relacionado con un mal pronóstico. [152] La disfunción de los vasos sanguíneos y la formación de coágulos (como lo sugieren los altos niveles de dímero D causados por coágulos de sangre) pueden tener un papel significativo en la mortalidad, los incidentes de coágulos que conducen a embolias pulmonares y los eventos isquémicos (accidentes cerebrovasculares) dentro del cerebro se encontraron como complicaciones que conducen a la muerte en personas infectadas con COVID-19. [153] La infección puede iniciar una cadena de respuestas vasoconstrictoras dentro del cuerpo, incluida la vasoconstricción pulmonar, un posible mecanismo en el que la oxigenación disminuye durante la neumonía. [153] Además, se encontró daño de arteriolas y capilares en muestras de tejido cerebral de personas que murieron por COVID-19. [154] [155]
La COVID-19 también puede causar cambios estructurales importantes en las células sanguíneas , que a veces persisten durante meses después del alta hospitalaria. [156] Un nivel bajo de linfocitos en sangre puede ser resultado de la acción del virus a través de la entrada relacionada con la ECA2 en los linfocitos. [157]
Riñones
Otra causa común de muerte son las complicaciones relacionadas con los riñones . [153] Los primeros informes muestran que hasta el 30% de los pacientes hospitalizados tanto en China como en Nueva York han sufrido alguna lesión en los riñones, incluidas algunas personas sin problemas renales previos. [158]
Inmunopatología

Aunque el SARS-CoV-2 tiene un tropismo por las células epiteliales del tracto respiratorio que expresan ACE2, las personas con COVID-19 grave presentan síntomas de hiperinflamación sistémica. Los hallazgos de laboratorio clínico de IL-2 , IL-6 e IL-7 elevados , así como los siguientes, sugieren una inmunopatología subyacente: [149]
- Factor estimulante de colonias de granulocitos y macrófagos (GM-CSF)
- Proteína 10 inducida por interferón gamma (IP‑10)
- Proteína quimioatrayente de monocitos 1 (MCP1)
- Proteína inflamatoria de macrófagos 1-alfa (MIP-1-alfa)
- Factor de necrosis tumoral (TNF‑α) indicativo del síndrome de liberación de citocinas (SLC)
El interferón alfa desempeña un papel complejo y complejo en la patogenia de la COVID-19. Si bien promueve la eliminación de las células infectadas por el virus, también regula positivamente la expresión de la ECA-2, lo que facilita que el virus SARS-Cov2 ingrese a las células y se replique. [159] [160] Se supone que una competencia de bucles de retroalimentación negativa (a través de los efectos protectores del interferón alfa) y bucles de retroalimentación positiva (a través de la regulación positiva de la ECA-2) determina el destino de los pacientes que padecen COVID-19. [161]
Además, las personas con COVID-19 y síndrome de dificultad respiratoria aguda (SDRA) tienen biomarcadores séricos clásicos de CRS, que incluyen niveles elevados de proteína C reactiva (PCR), lactato deshidrogenasa (LDH), dímero D y ferritina . [162]
La inflamación sistémica produce vasodilatación , lo que permite la infiltración inflamatoria linfocítica y monocítica del pulmón y el corazón. En particular, se ha demostrado que las células T secretoras de GM-CSF patógenas se correlacionan con el reclutamiento de monocitos secretores de IL-6 inflamatorios y la patología pulmonar grave en personas con COVID-19. [163] También se han notificado infiltrados linfocíticos en las autopsias. [131]
Factores virales y del huésped
Proteínas del virus

Existen múltiples factores virales y del huésped que afectan la patogenia del virus. La proteína S , también conocida como proteína de la espícula, es el componente viral que se adhiere al receptor del huésped a través de los receptores ACE2 . Incluye dos subunidades: S1 y S2.
- S1 determina el rango virus-huésped y el tropismo celular a través del dominio de unión al receptor.
- S2 media la fusión de la membrana del virus con su potencial huésped celular a través de H1 y HR2, que son regiones de repetición de heptada .
Los estudios han demostrado que el dominio S1 induce niveles de anticuerpos IgG e IgA a una capacidad mucho mayor. Es la expresión de proteínas de la espícula la que está involucrada en muchas vacunas efectivas contra la COVID-19. [164]
La proteína M es la proteína viral responsable del transporte transmembrana de nutrientes. Es la causante de la liberación de las yemas y de la formación de la envoltura viral. [165] Las proteínas N y E son proteínas accesorias que interfieren en la respuesta inmunitaria del huésped. [165]
Factores del huésped
La enzima convertidora de angiotensina humana 2 (hACE2) es el factor huésped al que se dirige el virus SARS-CoV-2 y que causa COVID-19. En teoría, el uso de bloqueadores de los receptores de angiotensina (ARA) e inhibidores de la ECA que aumentan la expresión de la ECA2 podría aumentar la morbilidad con COVID-19, aunque los datos animales sugieren cierto efecto protector potencial de los ARA; sin embargo, ningún estudio clínico ha demostrado susceptibilidad o resultados. Hasta que haya más datos disponibles, se mantienen las pautas y recomendaciones para los pacientes hipertensos. [166]
El efecto del virus sobre las superficies de las células ACE2 conduce a la infiltración leucocítica, al aumento de la permeabilidad de los vasos sanguíneos y de la pared alveolar, así como a una disminución de la secreción de surfactantes pulmonares. Estos efectos causan la mayoría de los síntomas respiratorios. Sin embargo, el agravamiento de la inflamación local provoca una tormenta de citocinas que finalmente conduce a un síndrome de respuesta inflamatoria sistémica . [167]
Entre los adultos sanos no expuestos al SARS-CoV-2, aproximadamente el 35% tiene células T CD4 + que reconocen la proteína S del SARS-CoV-2 (en particular la subunidad S2) y aproximadamente el 50% reacciona a otras proteínas del virus, lo que sugiere una reactividad cruzada con resfriados comunes anteriores causados por otros coronavirus. [168]
Se desconoce si diferentes personas utilizan genes de anticuerpos similares en respuesta al COVID-19. [169]
Respuesta de citocinas del huésped
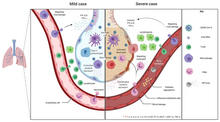
La gravedad de la inflamación se puede atribuir a la gravedad de lo que se conoce como tormenta de citocinas . [170] Los niveles de interleucina 1B , interferón gamma , proteína inducible por interferón 10 y proteína quimioatrayente de monocitos 1 se asociaron con la gravedad de la enfermedad COVID-19. Se ha propuesto un tratamiento para combatir la tormenta de citocinas, ya que sigue siendo una de las principales causas de morbilidad y mortalidad en la enfermedad COVID-19. [171]
Una tormenta de citocinas se debe a una respuesta hiperinflamatoria aguda que es responsable de la enfermedad clínica en una variedad de enfermedades, pero en COVID-19, está relacionada con un peor pronóstico y un aumento de la mortalidad. La tormenta causa síndrome de dificultad respiratoria aguda, eventos de coagulación sanguínea como accidentes cerebrovasculares, infarto de miocardio , encefalitis , lesión renal aguda y vasculitis . La producción de IL-1 , IL-2 , IL-6 , TNF-alfa e interferón-gamma , todos componentes cruciales de las respuestas inmunes normales, inadvertidamente se convierten en las causas de una tormenta de citocinas. Las células del sistema nervioso central , la microglia , las neuronas y los astrocitos , también están involucradas en la liberación de citocinas proinflamatorias que afectan al sistema nervioso, y los efectos de las tormentas de citocinas hacia el SNC no son infrecuentes. [172]
Respuesta del embarazo
Existen muchas incógnitas para las mujeres embarazadas durante la pandemia de COVID-19. Dado que son propensas a sufrir complicaciones y a contraer una enfermedad grave por otros tipos de coronavirus, se las ha identificado como un grupo vulnerable y se les ha recomendado que tomen medidas preventivas complementarias. [173]
Las respuestas fisiológicas al embarazo pueden incluir:
- Inmunológico: La respuesta inmunológica al COVID-19, al igual que otros virus, depende de un sistema inmunitario en funcionamiento. Este se adapta durante el embarazo para permitir el desarrollo del feto, cuya carga genética solo se comparte parcialmente con la madre, lo que da lugar a una reacción inmunológica diferente a las infecciones durante el curso del embarazo. [173]
- Respiratorio: Existen muchos factores que pueden hacer que las embarazadas sean más vulnerables a las infecciones respiratorias graves. Uno de ellos es la reducción total de la capacidad de los pulmones y la incapacidad de eliminar secreciones. [173]
- Coagulación: Durante el embarazo, hay niveles más elevados de factores de coagulación circulantes, y pueden estar implicados en la patogénesis de la infección por SARS-CoV-2. Los eventos tromboembólicos con mortalidad asociada son un riesgo para las mujeres embarazadas. [173]
Sin embargo, a partir de la evidencia disponible, es difícil concluir si las mujeres embarazadas corren un mayor riesgo de sufrir consecuencias graves a causa de este virus. [173]
Además de lo anterior, otros estudios clínicos han demostrado que el SARS-CoV-2 puede afectar el período de embarazo de diferentes maneras. Por un lado, hay poca evidencia de su impacto hasta las 12 semanas de gestación. Por otro lado, la infección por COVID-19 puede causar mayores tasas de resultados desfavorables en el transcurso del embarazo. Algunos ejemplos de estos podrían ser la restricción del crecimiento fetal, el parto prematuro y la mortalidad perinatal, que se refiere a la muerte fetal después de las 22 o 28 semanas completas de embarazo, así como la muerte de niños nacidos vivos hasta los siete días completos de vida. [173] En cuanto al parto prematuro, una revisión de 2023 indica que parece haber una correlación con COVID-19. [174]
Las mujeres no vacunadas en las últimas etapas del embarazo con COVID-19 tienen más probabilidades que otros pacientes de necesitar cuidados muy intensivos. Los bebés nacidos de madres con COVID-19 tienen más probabilidades de tener problemas respiratorios. Se recomienda encarecidamente que las mujeres embarazadas se vacunen . [175]
Diagnóstico
La COVID-19 se puede diagnosticar provisionalmente en función de los síntomas y confirmarse mediante la reacción en cadena de la polimerasa con transcripción inversa (RT-PCR) u otras pruebas de ácido nucleico de secreciones infectadas. [27] [176] Junto con las pruebas de laboratorio, las tomografías computarizadas de tórax pueden ser útiles para diagnosticar la COVID-19 en personas con una alta sospecha clínica de infección. [177] La detección de una infección pasada es posible con pruebas serológicas , que detectan los anticuerpos producidos por el cuerpo en respuesta a la infección. [27]
Pruebas virales
.jpg/440px-Infektionsschutzzentrum_im_Rautenstrauch-Joest-Museum,_Köln-6313_(cropped).jpg)
Los métodos estándar para detectar la presencia del SARS-CoV-2 son las pruebas de ácido nucleico [27] [178] , que detectan la presencia de fragmentos de ARN viral [179] . Como estas pruebas detectan el ARN pero no el virus infeccioso, su "capacidad para determinar la duración de la infectividad de los pacientes es limitada". [180] La prueba se realiza normalmente en muestras respiratorias obtenidas mediante un hisopo nasofaríngeo ; sin embargo, también se puede utilizar un hisopo nasal o una muestra de esputo [181] [182] Los resultados suelen estar disponibles en cuestión de horas [27] La OMS ha publicado varios protocolos de prueba para la enfermedad [183] .
Varios laboratorios y empresas han desarrollado pruebas serológicas, que detectan los anticuerpos que produce el organismo en respuesta a una infección. Algunas de ellas han sido evaluadas por Public Health England y aprobadas para su uso en el Reino Unido. [184]
El CEBM de la Universidad de Oxford ha señalado una creciente evidencia [185] [186] de que "una buena proporción de casos leves 'nuevos' y personas que vuelven a dar positivo después de la cuarentena o el alta hospitalaria no son infecciosas, sino que simplemente están eliminando partículas de virus inofensivas que su sistema inmunológico ha tratado de manera eficiente" y ha pedido "un esfuerzo internacional para estandarizar y calibrar periódicamente las pruebas" [187] En septiembre de 2020, el gobierno del Reino Unido emitió "una guía para los procedimientos que se deben implementar en los laboratorios para brindar garantías de resultados positivos de ARN del SARS-CoV-2 durante períodos de baja prevalencia, cuando hay una reducción en el valor predictivo de los resultados positivos de las pruebas". [188]
Imágenes



Las tomografías computarizadas de tórax pueden ser útiles para diagnosticar COVID-19 en personas con una alta sospecha clínica de infección, pero no se recomiendan para la detección de rutina. [177] [189] Las opacidades en vidrio esmerilado multilobares bilaterales con una distribución periférica, asimétrica y posterior son comunes en la infección temprana. [177] [190] El predominio subpleural, el empedrado loco (engrosamiento septal lobulillar con relleno alveolar variable) y la consolidación pueden aparecer a medida que progresa la enfermedad. [177] [191] Las características de imagen características en las radiografías de tórax y la tomografía computarizada (TC) de personas sintomáticas incluyen opacidades en vidrio esmerilado periféricas asimétricas sin derrames pleurales . [192]
Muchos grupos han creado conjuntos de datos de COVID-19 que incluyen imágenes, como la Sociedad Radiológica Italiana , que ha compilado una base de datos internacional en línea de hallazgos de imágenes para casos confirmados. [193] Debido a la superposición con otras infecciones como el adenovirus , las imágenes sin confirmación por rRT-PCR tienen una especificidad limitada para identificar COVID-19. [192] Un estudio a gran escala en China comparó los resultados de la TC de tórax con la PCR y demostró que, aunque las imágenes son menos específicas para la infección, son más rápidas y más sensibles . [176]
Codificación
A fines de 2019, la OMS asignó los códigos de emergencia de la CIE-10 U07.1 para las muertes por infección por SARS-CoV-2 confirmada en laboratorio y U07.2 para las muertes por COVID-19 diagnosticado clínica o epidemiológicamente sin infección por SARS-CoV-2 confirmada en laboratorio. [194]
Patología
Los principales hallazgos patológicos en la autopsia son:
- Macroscopía : pericarditis , consolidación pulmonar y edema pulmonar [131]
- Hallazgos pulmonares:
- Exudación serosa menor , exudación menor de fibrina [131]
- Edema pulmonar, hiperplasia de neumocitos , neumocitos atípicos grandes, inflamación intersticial con infiltración linfocítica y formación de células gigantes multinucleadas [131]
- Daño alveolar difuso (DAD) con exudados alveolares difusos . El DAD es la causa del síndrome de dificultad respiratoria aguda (SDRA) y de la hipoxemia grave . [131]
- Organización de los exudados en las cavidades alveolares y fibrosis intersticial pulmonar [131]
- Plasmocitosis en el lavado broncoalveolar (LBA) [195]
- Sangre y vasos: coagulación intravascular diseminada (CID); [196] reacción leucoeritroblástica , [197] endotelitis , [198] hemofagocitosis [198]
- Corazón: necrosis de las células musculares cardíacas [198]
- Hígado: esteatosis microvesicular [131]
- Nariz: desprendimiento del epitelio olfativo [134]
- Cerebro: infarto [198]
- Riñones: daño tubular agudo. [198]
- Bazo: depleción de pulpa blanca . [198]
Prevención

Las medidas preventivas para reducir las posibilidades de infección incluyen vacunarse, quedarse en casa, usar mascarilla en público, evitar lugares concurridos, mantener la distancia con los demás, ventilar los espacios interiores, gestionar la posible duración de la exposición, [200] lavarse las manos con agua y jabón con frecuencia y durante al menos veinte segundos, practicar una buena higiene respiratoria y evitar tocarse los ojos, la nariz o la boca con las manos sin lavar. [201] [202]
Los CDC recomiendan a las personas diagnosticadas con COVID-19 o que creen que pueden estar infectadas que se queden en casa excepto para recibir atención médica, llamen antes de visitar a un proveedor de atención médica, usen una mascarilla antes de ingresar al consultorio del proveedor de atención médica y, cuando estén en cualquier habitación o vehículo con otra persona, cubran la boca y la boca con un pañuelo al toser o estornudar, se laven las manos regularmente con agua y jabón y eviten compartir artículos personales del hogar. [203] [204]
La primera vacuna contra la COVID-19 recibió la aprobación regulatoria el 2 de diciembre de 2020 por parte del organismo regulador de medicamentos del Reino Unido , la MHRA . [205] La FDA de los EE. UU. y varios otros países la evaluaron para obtener el estado de autorización de uso de emergencia (EUA) . [206] Inicialmente, las pautas de los Institutos Nacionales de Salud de los EE. UU. no recomiendan ningún medicamento para la prevención de la COVID-19, antes o después de la exposición al virus SARS-CoV-2, fuera del contexto de un ensayo clínico. [207] [78] Sin una vacuna, otras medidas profilácticas o tratamientos efectivos, una parte clave del manejo de la COVID-19 es tratar de disminuir y retrasar el pico epidémico, conocido como "aplanar la curva ". [208] Esto se hace desacelerando la tasa de infección para disminuir el riesgo de que los servicios de salud se vean abrumados, lo que permite un mejor tratamiento de los casos activos y retrasar casos adicionales hasta que haya tratamientos efectivos o una vacuna disponibles. [208] [209]
Vacuna


Antes de la pandemia de COVID-19 , existía un conjunto establecido de conocimientos sobre la estructura y función de los coronavirus que causan enfermedades como el síndrome respiratorio agudo severo ( SARS ) y el síndrome respiratorio de Oriente Medio ( MERS ). Este conocimiento aceleró el desarrollo de varias plataformas de vacunas a principios de 2020. [211] El enfoque inicial de las vacunas contra el SARS-CoV-2 fue prevenir enfermedades sintomáticas, a menudo graves. [212] En 2020, se desarrollaron las primeras vacunas contra la COVID-19 y se pusieron a disposición del público mediante autorizaciones de emergencia [213] y aprobaciones condicionales. [214] [215] Inicialmente, la mayoría de las vacunas contra la COVID-19 eran vacunas de dos dosis, con la excepción de las vacunas de dosis única Convidecia [216] y la vacuna contra la COVID-19 de Janssen , [213] y las vacunas con esquemas de tres dosis, Razi Cov Pars [217] y Soberana . [218] Sin embargo, se ha descubierto que la inmunidad de las vacunas disminuye con el tiempo, por lo que es necesario que las personas reciban dosis de refuerzo de la vacuna para mantener la protección contra la COVID-19. [213]
Las vacunas contra la COVID-19 han sido ampliamente reconocidas por su papel en la reducción de la propagación de la COVID-19 y la reducción de la gravedad y la mortalidad causadas por la COVID-19. [213] [219] Según un estudio de junio de 2022, las vacunas contra la COVID-19 evitaron entre 14,4 y 19,8 millones de muertes adicionales en 185 países y territorios entre el 8 de diciembre de 2020 y el 8 de diciembre de 2021. [220] Muchos países implementaron planes de distribución por fases que priorizaron a quienes tenían mayor riesgo de complicaciones, como los ancianos, y a quienes tenían un alto riesgo de exposición y transmisión, como los trabajadores de la salud. [221] [222]
Los efectos secundarios comunes de las vacunas contra la COVID-19 incluyen dolor, enrojecimiento, sarpullido, inflamación en el lugar de la inyección, fatiga, dolor de cabeza, mialgia (dolor muscular) y artralgia (dolor en las articulaciones), que se resuelven sin tratamiento médico en unos pocos días. [223] [224] La vacunación contra la COVID-19 es segura para las personas embarazadas o en período de lactancia. [225]
Hasta el 12 de agosto de 2024 [update], se han administrado 13.720 millones de dosis de vacunas contra la COVID-19 en todo el mundo, según informes oficiales de los organismos nacionales de salud pública . [226] En diciembre de 2020, los países habían pedido por adelantado más de 10.000 millones de dosis de vacunas, [227] y aproximadamente la mitad de las dosis adquiridas por países de altos ingresos que comprenden el 14% de la población mundial. [228]Mascarillas faciales e higiene respiratoria

.jpg/440px-Duta_Besar_Baru_AS_Sung_Kim_Serahkan_Surat_Kepercayaan_Pada_Presiden_Jokowi_(50515038461).jpg)
En los entornos comunitarios y de atención médica, el uso de mascarillas faciales tiene como objetivo controlar la fuente de contagio para limitar la transmisión del virus y brindar protección personal para prevenir la infección. [229] Las mascarillas usadas correctamente limitan las gotitas respiratorias y los aerosoles que propagan las personas infectadas y ayudan a proteger a las personas sanas de la infección. [230] [231]
Las revisiones de varios tipos de estudios científicos han concluido que el uso de mascarillas es eficaz para proteger al individuo contra la COVID-19. [230] [232] [233] Varios estudios de casos y controles y basados en la población también han demostrado que el aumento de los niveles de uso de mascarillas en una comunidad reduce la propagación del SARS-CoV-2, [232] [233] aunque hay una escasez de evidencia de ensayos controlados aleatorios (ECA). [234] [235] Las mascarillas varían en su eficacia. Las N95 ajustadas superan a las mascarillas quirúrgicas, [236] [237] mientras que las mascarillas de tela proporcionan una protección marginal. [238] [239]
Durante la emergencia de salud pública, los gobiernos recomendaron y ordenaron ampliamente el uso de mascarillas, y importantes agencias de salud nacionales e intergubernamentales y sus líderes recomendaron el uso de mascarillas para reducir la transmisión, incluida la OMS y los Centros para el Control y la Prevención de Enfermedades de Estados Unidos , Europa y China .Ventilación interior y evitar espacios interiores abarrotados
Los CDC afirman que evitar espacios cerrados llenos de gente reduce el riesgo de infección por COVID-19. [240] En espacios cerrados, aumentar la tasa de renovación del aire, disminuir la recirculación del aire y aumentar el uso del aire exterior puede reducir la transmisión. [240] [241] La OMS recomienda la ventilación y la filtración del aire en espacios públicos para ayudar a eliminar los aerosoles infecciosos. [242] [243] [244]
Las partículas respiratorias exhaladas pueden acumularse en espacios cerrados con ventilación inadecuada . El riesgo de infección por COVID-19 aumenta especialmente en espacios donde las personas realizan esfuerzos físicos o elevan la voz (por ejemplo, haciendo ejercicio, gritando, cantando), ya que esto aumenta la exhalación de gotitas respiratorias. La exposición prolongada a estas condiciones, generalmente más de 15 minutos, conduce a un mayor riesgo de infección. [240]
La ventilación por desplazamiento con grandes entradas naturales puede mover el aire viciado directamente al extractor en flujo laminar , al tiempo que reduce significativamente la concentración de gotitas y partículas. La ventilación pasiva reduce el consumo de energía y los costos de mantenimiento, pero puede carecer de capacidad de control y recuperación de calor . La ventilación por desplazamiento también se puede lograr mecánicamente con mayores costos de energía y mantenimiento. El uso de grandes conductos y aberturas ayuda a prevenir la mezcla en entornos cerrados. Se debe evitar la recirculación y la mezcla porque la recirculación evita la dilución de partículas dañinas y redistribuye el aire posiblemente contaminado, y la mezcla aumenta la concentración y el alcance de las partículas infecciosas y mantiene las partículas más grandes en el aire. [245]
Lavado de manos e higiene

Es necesaria una higiene de manos exhaustiva después de toser o estornudar. [246] La OMS también recomienda que las personas se laven las manos a menudo con agua y jabón durante al menos veinte segundos, especialmente después de ir al baño o cuando las manos estén visiblemente sucias, antes de comer y después de sonarse la nariz. [247] Cuando no se dispone de agua y jabón, los CDC recomiendan utilizar un desinfectante de manos a base de alcohol con al menos un 60% de alcohol. [248] Para las zonas donde no se dispone de desinfectantes de manos comerciales, la OMS ofrece dos fórmulas para la producción local. En estas fórmulas, la actividad antimicrobiana surge del etanol o el isopropanol . El peróxido de hidrógeno se utiliza para ayudar a eliminar las esporas bacterianas en el alcohol; "no es una sustancia activa para la antisepsia de las manos ". Se añade glicerol como humectante . [249]
Distanciamiento social
El distanciamiento social (también conocido como distanciamiento físico) incluye medidas de control de infecciones destinadas a frenar la propagación de la enfermedad al minimizar el contacto cercano entre personas. Los métodos incluyen cuarentenas; restricciones de viajes; y el cierre de escuelas, lugares de trabajo, estadios, teatros o centros comerciales. Las personas pueden aplicar métodos de distanciamiento social quedándose en casa, limitando los viajes, evitando las zonas concurridas, utilizando saludos sin contacto y distanciándose físicamente de los demás. [250]
En 2020, se produjeron brotes en las cárceles debido al hacinamiento y a la incapacidad de aplicar un distanciamiento social adecuado. [251] [252] En los Estados Unidos, la población carcelaria está envejeciendo y muchos de ellos corren un alto riesgo de sufrir malos resultados a causa de la COVID-19 debido a las altas tasas de enfermedades cardíacas y pulmonares coexistentes y al escaso acceso a una atención sanitaria de alta calidad. [251]
Limpieza de superficies
Después de ser expulsados del cuerpo, los coronavirus pueden sobrevivir en superficies durante horas o días. Si una persona toca la superficie sucia, puede depositar el virus en los ojos, la nariz o la boca, donde puede ingresar al cuerpo y causar infección. [253] La evidencia indica que el contacto con superficies infectadas no es la principal causa de COVID-19, [254] [255] [256] lo que lleva a recomendaciones para procedimientos de desinfección optimizados para evitar problemas como el aumento de la resistencia a los antimicrobianos mediante el uso de productos y procesos de limpieza inadecuados. [257] [258] La limpieza profunda y otros métodos de desinfección de superficies han sido criticados como teatro de la higiene , que da una falsa sensación de seguridad contra algo que se propaga principalmente a través del aire. [259] [260]
La cantidad de tiempo que el virus puede sobrevivir depende significativamente del tipo de superficie, la temperatura y la humedad. [261] Los coronavirus mueren muy rápidamente cuando se exponen a la luz ultravioleta de la luz solar . [261] Al igual que otros virus con envoltura, el SARS-CoV-2 sobrevive más tiempo cuando la temperatura es igual o inferior a la temperatura ambiente y cuando la humedad relativa es baja (<50%). [261]
En muchas superficies, incluido el vidrio, algunos tipos de plástico, el acero inoxidable y la piel, el virus puede seguir siendo infeccioso durante varios días en interiores a temperatura ambiente, o incluso alrededor de una semana en condiciones ideales. [261] [262] En algunas superficies, incluida la tela de algodón y el cobre, el virus suele morir después de unas horas. [261] El virus muere más rápido en superficies porosas que en superficies no porosas debido a la acción capilar dentro de los poros y la evaporación más rápida de las gotas de aerosol. [263] [256] [261] Sin embargo, de las muchas superficies probadas, dos con los tiempos de supervivencia más largos son las mascarillas respiratorias N95 y las mascarillas quirúrgicas, ambas consideradas superficies porosas. [261]
Los CDC afirman que, en la mayoría de las situaciones, limpiar las superficies con jabón o detergente, no desinfectar, es suficiente para reducir el riesgo de transmisión. [256] [264] Los CDC recomiendan que, si se sospecha o confirma un caso de COVID-19 en una instalación como una oficina o una guardería, se deben desinfectar todas las áreas como oficinas, baños, áreas comunes, equipos electrónicos compartidos como tabletas, pantallas táctiles, teclados, controles remotos y cajeros automáticos utilizados por las personas enfermas. [265] Las superficies se pueden descontaminar con lo siguiente:
- 62–71% de etanol
- 50–100 % de isopropanol
- Hipoclorito de sodio al 0,1 %
- Peróxido de hidrógeno al 0,5 %
- 0,2–7,5 % de povidona yodada
- 50–200 ppm de ácido hipocloroso
Otras soluciones, como el cloruro de benzalconio y el gluconato de clorhexidina , son menos eficaces. También se puede utilizar la irradiación germicida ultravioleta , [242] aunque los dispositivos populares requierenLa exposición es de 5 a 10 minutos y puede deteriorar algunos materiales con el tiempo. [266] En el material complementario de un artículo de 2021 de Foods se puede consultar una hoja de datos que enumera las sustancias autorizadas para la desinfección en la industria alimentaria (incluida la suspensión o superficie probada, el tipo de superficie, la dilución utilizada, el desinfectante y los volúmenes de inóculo) . [257]
Autoaislamiento
Se ha recomendado el autoaislamiento en el hogar para las personas diagnosticadas con COVID-19 y aquellas que sospechan que han sido infectadas. Los organismos de salud han emitido instrucciones detalladas para un autoaislamiento adecuado. [267] Muchos gobiernos han ordenado o recomendado la autocuarentena para poblaciones enteras. Las instrucciones más estrictas al respecto se han emitido para quienes pertenecen a grupos de alto riesgo. [268] Se ha recomendado a quienes puedan haber estado expuestos a alguien con COVID-19 y a quienes hayan viajado recientemente a un país o región con transmisión generalizada que se pongan en cuarentena durante 14 días a partir del momento de la última posible exposición. [269]
Medidas de control relacionadas con los viajes internacionales
Una revisión rápida de Cochrane de 2021 concluyó que, basándose en evidencia de baja certeza, las medidas de control relacionadas con los viajes internacionales, como la restricción de los viajes transfronterizos, pueden ayudar a contener la propagación de la COVID-19. [270] Además, las medidas de detección basadas en síntomas/exposición en las fronteras pueden pasar por alto muchos casos positivos. [270] Si bien las medidas de detección fronteriza basadas en pruebas pueden ser más efectivas, también podrían pasar por alto muchos casos positivos si solo se realizan al llegar sin seguimiento. La revisión concluyó que una cuarentena mínima de 10 días puede ser beneficiosa para prevenir la propagación de la COVID-19 y puede ser más efectiva si se combina con una medida de control adicional como el cribado fronterizo. [270]
Tratamiento

El tratamiento y la gestión de la COVID-19 combinan tanto la atención de apoyo , que incluye el tratamiento para aliviar los síntomas , la fluidoterapia , el apoyo de oxígeno según sea necesario, [271] [272] [273] y una lista cada vez mayor de medicamentos aprobados. Las vacunas altamente efectivas han reducido la mortalidad relacionada con el SARS-CoV-2; sin embargo, para quienes esperan la vacunación, así como para los millones de personas inmunodeprimidas que probablemente no respondan de manera sólida a la vacunación, el tratamiento sigue siendo importante. [274] Algunas personas pueden experimentar síntomas persistentes o discapacidad después de la recuperación de la infección, conocida como COVID prolongada , pero aún hay información limitada sobre el mejor manejo y rehabilitación para esta afección. [275]
La mayoría de los casos de COVID-19 son leves. En estos, los cuidados de apoyo incluyen medicamentos como paracetamol o AINE para aliviar los síntomas (fiebre, dolores corporales, tos), ingesta adecuada de líquidos, descanso y respiración nasal . [276] [277] [278] [279] También se recomienda una buena higiene personal y una dieta saludable . [280] A partir de abril de 2020, los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. recomendaron que quienes sospechen que son portadores del virus se aíslen en casa y usen una mascarilla. [281] A partir de noviembre de 2020 , se había recomendado encarecidamente el uso del glucocorticoide dexametasona en aquellos casos graves tratados en el hospital con niveles bajos de oxígeno, para reducir el riesgo de muerte. [282] [283] [284] Puede ser necesaria la ventilación no invasiva y, en última instancia, el ingreso a una unidad de cuidados intensivos para ventilación mecánica para apoyar la respiración. [275] La oxigenación por membrana extracorpórea (ECMO) se ha utilizado para abordar la insuficiencia respiratoria, pero sus beneficios aún se están considerando. [285] [286] Algunos de los casos de curso grave de la enfermedad son causados por hiperinflamación sistémica, la llamada tormenta de citocinas . [287]
Aunque en abril de 2022 se han aprobado varios medicamentos en diferentes países, no todos los países cuentan con estos medicamentos. Los pacientes con síntomas leves a moderados que se encuentran en los grupos de riesgo pueden tomar nirmatrelvir/ritonavir (comercializado como Paxlovid) o remdesivir , cualquiera de los cuales reduce el riesgo de enfermedad grave u hospitalización. [288] En los EE. UU., el plan de acción COVID-19 de la Administración Biden incluye la iniciativa Test to Treat, donde las personas pueden ir a una farmacia, hacerse una prueba de COVID y recibir inmediatamente Paxlovid gratis si dan positivo. [289]
Se están estudiando activamente varios tratamientos experimentales en ensayos clínicos . [290] Estos incluyen los antivirales molnupiravir (desarrollado por Merck ), [291] y nirmatrelvir/ritonavir (desarrollado por Pfizer ). [292] [293] Se pensó que otros eran prometedores al principio de la pandemia, como la hidroxicloroquina y el lopinavir/ritonavir , pero investigaciones posteriores encontraron que eran ineficaces o incluso dañinos, [290] [294] [295] como la fluvoxamina , un antidepresivo barato y ampliamente disponible ; [296] A diciembre de 2020, no había suficiente evidencia de alta calidad para recomendar el llamado tratamiento temprano. [294] [295] En diciembre de 2020, dos terapias basadas en anticuerpos monoclonales estaban disponibles en los Estados Unidos, para uso temprano en casos que se pensaba que tenían un alto riesgo de progresión a una enfermedad grave. [295] El antiviral remdesivir ha estado disponible en los EE. UU., Canadá, Australia y varios otros países, con diversas restricciones; sin embargo, no se recomienda para personas que necesitan ventilación mecánica y la Organización Mundial de la Salud (OMS) lo ha desaconsejado por completo [297] debido a la evidencia limitada de su eficacia. [290] En noviembre de 2021, el Reino Unido aprobó el uso de molnupiravir como tratamiento de COVID para pacientes vulnerables recientemente diagnosticados con la enfermedad. [298]Pronóstico y factores de riesgo
La gravedad de la COVID-19 varía. La enfermedad puede tener un curso leve con pocos o ningún síntoma, similar a otras enfermedades comunes de las vías respiratorias superiores, como el resfriado común . En el 3-4% de los casos (7,4% para los mayores de 65 años), los síntomas son lo suficientemente graves como para causar hospitalización. [299] Los casos leves suelen recuperarse en dos semanas, mientras que aquellos con enfermedades graves o críticas pueden tardar de tres a seis semanas en recuperarse. Entre los que han muerto, el tiempo desde el inicio de los síntomas hasta la muerte ha oscilado entre dos y ocho semanas. [109] El Istituto Superiore di Sanità italiano informó que la mediana de tiempo entre el inicio de los síntomas y la muerte fue de doce días, y siete de ellos fueron hospitalizados. Sin embargo, las personas transferidas a una UCI tuvieron una mediana de tiempo de diez días entre la hospitalización y la muerte. [300] Los niveles anormales de sodio durante la hospitalización con COVID-19 se asocian con malos pronósticos: sodio alto con un mayor riesgo de muerte y sodio bajo con una mayor probabilidad de necesitar asistencia respiratoria. [301] [302] El tiempo de protrombina prolongado y los niveles elevados de proteína C reactiva al ingreso al hospital se asocian con un curso grave de COVID-19 y con una transferencia a la UCI. [303] [304]
Algunos estudios preliminares sugieren que entre el 10% y el 20% de las personas con COVID-19 experimentarán síntomas que durarán más de un mes . [305] [306] La mayoría de quienes fueron ingresados en el hospital con una enfermedad grave informan problemas a largo plazo, como fatiga y falta de aire. [307] El 30 de octubre de 2020, el director de la OMS, Tedros Adhanom, advirtió que "para un número significativo de personas, el virus COVID plantea una serie de efectos graves a largo plazo". Ha descrito el amplio espectro de síntomas de COVID-19 que fluctúan con el tiempo como "realmente preocupantes". Van desde fatiga, tos y falta de aire, hasta inflamación y lesiones de órganos principales, incluidos los pulmones y el corazón, y también efectos neurológicos y psicológicos. Los síntomas a menudo se superponen y pueden afectar a cualquier sistema del cuerpo. Las personas infectadas han informado de episodios cíclicos de fatiga, dolores de cabeza, meses de agotamiento total, cambios de humor y otros síntomas. Por lo tanto, Tedros concluyó que una estrategia para lograr la inmunidad colectiva mediante la infección, en lugar de la vacunación, es “moralmente inconcebible e inviable”. [308]
En cuanto a los reingresos hospitalarios, alrededor del 9% de 106.000 personas tuvieron que volver a recibir tratamiento hospitalario en los dos meses siguientes al alta. El tiempo medio de reingreso fue de ocho días desde la primera visita al hospital. Existen varios factores de riesgo que se han identificado como causa de múltiples ingresos en un centro hospitalario. Entre ellos se encuentran la edad avanzada (más de 65 años) y la presencia de una enfermedad crónica como diabetes, EPOC, insuficiencia cardíaca o enfermedad renal crónica. [309] [310]
Según revisiones científicas, los fumadores tienen más probabilidades de requerir cuidados intensivos o morir en comparación con los no fumadores. [311] [312] Al actuar sobre los mismos receptores pulmonares ACE2 afectados por el tabaquismo, la contaminación del aire se ha correlacionado con la enfermedad. [312] La exposición a corto plazo [313] y crónica [314] a la contaminación del aire parece aumentar la morbilidad y la mortalidad por COVID-19. [315] [316] [317] Las enfermedades cardíacas y pulmonares preexistentes [318] y también la obesidad , especialmente junto con la enfermedad del hígado graso , contribuyen a un mayor riesgo de salud de COVID-19. [312] [319] [320] [321]
También se supone que las personas inmunodeprimidas tienen un mayor riesgo de enfermarse gravemente a causa del SARS-CoV-2. [322] Un estudio de investigación que analizó las infecciones por COVID-19 en receptores de trasplantes de riñón hospitalizados encontró una tasa de mortalidad del 11 %. [323]
Los hombres con hipogonadismo no tratado tenían 2,4 veces más probabilidades que los hombres con eugonadismo de ser hospitalizados si contraían COVID-19; los hombres con hipogonadismo tratados con testosterona tenían menos probabilidades de ser hospitalizados por COVID-19 que los hombres que no recibieron tratamiento para el hipogonadismo. [324]
Factores de riesgo genéticos
La genética desempeña un papel importante en la capacidad de combatir el COVID-19. [325] Por ejemplo, quienes no producen interferones tipo I detectables o producen autoanticuerpos contra ellos pueden enfermarse mucho más a causa del COVID-19. [326] [327] El cribado genético puede detectar genes efectores del interferón . [328] Algunas variantes genéticas son factores de riesgo en poblaciones específicas. Por ejemplo, un alelo del gen DOCK2 (gen dedicado a la citocinesis 2) es un factor de riesgo común en las poblaciones asiáticas, pero mucho menos común en Europa. La mutación conduce a una menor expresión de DOCK2, especialmente en pacientes más jóvenes con COVID-19 grave. [329] De hecho, se han encontrado muchos otros genes y variantes genéticas que determinan el resultado de las infecciones por SARS-CoV-2. [330]
Niños
Si bien los niños muy pequeños han experimentado tasas de infección más bajas, los niños mayores tienen una tasa de infección similar a la de la población en su conjunto. [331] [332] Es probable que los niños presenten síntomas más leves y tengan un menor riesgo de enfermedad grave que los adultos. [333] Los CDC informan que en los EE. UU. aproximadamente un tercio de los niños hospitalizados fueron admitidos en la UCI, [334] mientras que un estudio multinacional europeo de niños hospitalizados de junio de 2020 encontró que aproximadamente el 8% de los niños ingresados en un hospital necesitaban cuidados intensivos. [335] Cuatro de los 582 niños (0,7%) en el estudio europeo murieron, pero la tasa de mortalidad real puede ser "sustancialmente menor" ya que los casos más leves que no buscaron ayuda médica no se incluyeron en el estudio. [336] [337]
Efectos a largo plazo
Entre el 10% y el 30% de las personas no hospitalizadas con COVID-19 desarrollan COVID-19 persistente . En el caso de las que necesitan hospitalización, la incidencia de efectos a largo plazo es superior al 50%. [21] La COVID-19 persistente es una enfermedad multisistémica a menudo grave con un amplio conjunto de síntomas. Es probable que existan varias causas, posiblemente coincidentes. [21] El daño orgánico causado por la infección aguda puede explicar una parte de los síntomas, pero la COVID-19 persistente también se observa en personas en las que el daño orgánico parece estar ausente. [338]
Por una variedad de mecanismos, los pulmones son los órganos más afectados en COVID-19. [339] En personas que requieren ingreso hospitalario, hasta el 98% de las tomografías computarizadas realizadas muestran anomalías pulmonares después de 28 días de enfermedad, incluso si habían mejorado clínicamente. [340] Las personas con edad avanzada, enfermedad grave, estadías prolongadas en la UCI o que fuman tienen más probabilidades de tener efectos duraderos, incluida la fibrosis pulmonar. [341] En general, aproximadamente un tercio de los investigados después de cuatro semanas tendrán hallazgos de fibrosis pulmonar o función pulmonar reducida medida por DLCO , incluso en personas asintomáticas, pero con la sugerencia de una mejora continua con el paso del tiempo. [339] Después de una enfermedad grave, la función pulmonar puede tardar entre tres meses y un año o más en volver a los niveles anteriores. [342]
Los riesgos de déficit cognitivo , demencia , trastornos psicóticos y epilepsia o convulsiones persisten en un nivel mayor dos años después de la infección. [343]
Inmunidad

La respuesta inmunitaria de los seres humanos al virus SARS-CoV-2 se produce como una combinación de inmunidad mediada por células y producción de anticuerpos, [344] al igual que con la mayoría de las demás infecciones. [345] Las células B interactúan con las células T y comienzan a dividirse antes de la selección en la célula plasmática, en parte sobre la base de su afinidad por el antígeno. [346] Dado que el SARS-CoV-2 ha estado en la población humana solo desde diciembre de 2019, sigue sin saberse si la inmunidad es duradera en las personas que se recuperan de la enfermedad. [347] La presencia de anticuerpos neutralizantes en la sangre se correlaciona fuertemente con la protección contra la infección, pero el nivel de anticuerpos neutralizantes disminuye con el tiempo. Aquellos con enfermedad asintomática o leve tenían niveles indetectables de anticuerpos neutralizantes dos meses después de la infección. En otro estudio, el nivel de anticuerpos neutralizantes se redujo cuatro veces entre uno y cuatro meses después del inicio de los síntomas. Sin embargo, la falta de anticuerpos en la sangre no significa que no se produzcan rápidamente anticuerpos tras la reexposición al SARS-CoV-2. Las células B de memoria específicas para las proteínas de la espícula y la nucleocápside del SARS-CoV-2 duran al menos seis meses después de la aparición de los síntomas. [347]
En agosto de 2021, la reinfección por COVID-19 era posible, pero poco común. El primer caso de reinfección se documentó en agosto de 2020. [348] Una revisión sistemática encontró 17 casos de reinfección confirmada en la literatura médica hasta mayo de 2021. [348] Con la variante ómicron, a partir de 2022, las reinfecciones se han vuelto comunes, aunque no está claro cuán comunes. [349] Se cree que las reinfecciones por COVID-19 probablemente sean menos graves que las infecciones primarias, especialmente si uno fue infectado previamente por la misma variante. [349] [ cita(s) adicional(es) necesaria(s) ]
Mortalidad
Se utilizan comúnmente varias medidas para cuantificar la mortalidad. [350] Estas cifras varían según la región y a lo largo del tiempo y están influenciadas por el volumen de pruebas, la calidad del sistema de atención de salud, las opciones de tratamiento, el tiempo transcurrido desde el brote inicial y las características de la población, como la edad, el sexo y la salud general. [351]
La tasa de mortalidad refleja el número de muertes dentro de un grupo demográfico específico dividido por la población de ese grupo demográfico. En consecuencia, la tasa de mortalidad refleja la prevalencia y la gravedad de la enfermedad dentro de una población determinada. Las tasas de mortalidad están altamente correlacionadas con la edad, con tasas relativamente bajas para los jóvenes y tasas relativamente altas entre los ancianos. [352] [353] [354] De hecho, un factor relevante de las tasas de mortalidad es la estructura de edad de las poblaciones de los países. Por ejemplo, la tasa de letalidad por COVID-19 es menor en la India que en los EE. UU., ya que la población más joven de la India representa un porcentaje mayor que en los EE. UU. [355]
Tasa de letalidad
La tasa de letalidad refleja el número de muertes dividido por el número de casos diagnosticados dentro de un intervalo de tiempo determinado. Según las estadísticas de la Universidad Johns Hopkins, la relación muerte-caso global es del 1,02 % (6 881 955/676 609 955) al 10 de marzo de 2023. [356] La cifra varía según la región. [357] [351]
- Total de casos confirmados a lo largo del tiempo
- Total de casos confirmados de COVID-19 por millón de personas [358]
- Total de muertes confirmadas a lo largo del tiempo
- Total de muertes confirmadas por COVID-19 por millón de personas [359]
Tasa de letalidad por infección
Una métrica clave para medir la gravedad de la COVID-19 es la tasa de letalidad por infección (IFR), también conocida como índice de letalidad por infección o riesgo de letalidad por infección . [360] [361] [362] Esta métrica se calcula dividiendo el número total de muertes por la enfermedad por el número total de individuos infectados; por lo tanto, a diferencia de la CFR , la IFR incorpora infecciones asintomáticas y no diagnosticadas, así como casos notificados. [363]
Estimaciones
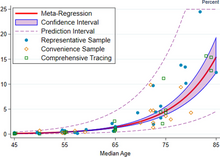

Una revisión sistemática y un metanálisis de diciembre de 2020 estimaron que la IFR poblacional durante la primera ola de la pandemia fue de alrededor del 0,5% al 1% en muchos lugares (incluidos Francia, Países Bajos, Nueva Zelanda y Portugal), del 1% al 2% en otros lugares (Australia, Inglaterra, Lituania y España), y superó el 2% en Italia. [364] Ese estudio también encontró que la mayoría de estas diferencias en la IFR reflejaban diferencias correspondientes en la composición por edad de la población y las tasas de infección específicas por edad; en particular, la estimación de metarregresión de la IFR es muy baja para niños y adultos más jóvenes (p. ej., 0,002% a los 10 años y 0,01% a los 25 años) pero aumenta progresivamente al 0,4% a los 55 años, 1,4% a los 65 años, 4,6% a los 75 años y 15% a los 85 años. [364] Estos resultados también se destacaron en un informe de diciembre de 2020 emitido por la OMS. [365]
| Grupo de edad | Normas Internacionales de Reformas |
|---|---|
| 0–34 | 0,004% |
| 35–44 | 0,068% |
| 45–54 | 0,23% |
| 55–64 | 0,75% |
| 65–74 | 2,5% |
| 75–84 | 8,5% |
| 85 + | 28,3% |
Un análisis de esas tasas de IFR indica que la COVID-19 es peligrosa no solo para los ancianos sino también para los adultos de mediana edad, para quienes la tasa de letalidad por infección de la COVID-19 es dos órdenes de magnitud mayor que el riesgo anualizado de un accidente automovilístico fatal y mucho más peligrosa que la gripe estacional . [364]
Estimaciones anteriores del IFR
En una etapa temprana de la pandemia, la Organización Mundial de la Salud informó estimaciones de IFR entre 0,3% y 1%. [366] [367] El 2 de julio, el científico jefe de la OMS informó que la estimación promedio de IFR presentada en un foro de expertos de la OMS de dos días fue de alrededor del 0,6%. [368] [369] En agosto, la OMS encontró que los estudios que incorporaban datos de pruebas serológicas amplias en Europa mostraban estimaciones de IFR que convergían en aproximadamente 0,5-1%. [370] Se han establecido límites inferiores firmes de IFR en varios lugares como la ciudad de Nueva York y Bérgamo en Italia, ya que el IFR no puede ser menor que la tasa de mortalidad de la población. (Sin embargo, después de un tiempo suficiente, las personas pueden volver a infectarse). [371] Al 10 de julio, en la ciudad de Nueva York, con una población de 8,4 millones, 23.377 personas (18.758 confirmadas y 4.619 probables) han muerto con COVID-19 (0,3% de la población). [372] Las pruebas de anticuerpos en la ciudad de Nueva York sugirieron una tasa de letalidad de aproximadamente el 0,9 %, [373] y aproximadamente el 1,4 %. [374] En la provincia de Bérgamo , el 0,6 % de la población ha muerto. [375] En septiembre de 2020, los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. informaron estimaciones preliminares de las tasas de letalidad específicas por edad para fines de planificación de la salud pública. [376]
Diferencias de sexo
| Porcentaje de personas infectadas que están hospitalizadas | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | Total | |
| Femenino | 0,1 (0,07–0,2) | 0,5 (0,3–0,8) | 0,9 (0,5–1,5) | 1,3 (0,7–2,1) | 2.6 (1.5–4.2) | 5.1 (2.9–8.3) | 7,8 (4,4–12,8) | 19,3 (10,9–31,6) | 2.6 (1.5–4.3) |
| Masculino | 0,2 (0,08–0,2) | 0,6 (0,3–0,9) | 1,2 (0,7–1,9) | 1,6 (0,9–2,6) | 3.2 (1.8–5.2) | 6.7 (3.7–10.9) | 11.0 (6.2–17.9) | 37,6 (21,1–61,3) | 3.3 (1.8–5.3) |
| Total | 0,1 (0,08–0,2) | 0,5 (0,3–0,8) | 1,1 (0,6–1,7) | 1,4 (0,8–2,3) | 2.9 (1.6–4.7) | 5,8 (3,3–9,5) | 9.3 (5.2–15.1) | 26,2 (14,8–42,7) | 2.9 (1.7–4.8) |
| Porcentaje de personas hospitalizadas que acuden a la Unidad de Cuidados Intensivos | |||||||||
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | Total | |
| Femenino | 16,7 (14,3–19,3) | 8,7 (7,5–9,9) | 11,9 (10,9–13,0) | 16,6 (15,6–17,7) | 20,7 (19,8–21,6) | 23,1 (22,2–24,0) | 18,7 (18,0–19,5) | 4.2 (4.0–4.5) | 14.3 (13.9–14.7) |
| Masculino | 26,9 (23,1–31,1) | 14,0 (12,2–16,0) | 19,2 (17,6–20,9) | 26,9 (25,4–28,4) | 33,4 (32,0–34,8) | 37,3 (36,0–38,6) | 30.2 (29.1–31.3) | 6.8 (6.5–7.2) | 23.1 (22.6–23.6) |
| Total | 22.2 (19.1–25.7) | 11.6 (10.1–13.2) | 15,9 (14,5–17,3) | 22,2 (21,0–23,5) | 27,6 (26,5–28,7) | 30,8 (29,8–31,8) | 24,9 (24,1–25,8) | 5.6 (5.3–5.9) | 19,0 (18,7–19,44) |
| Porcentaje de personas hospitalizadas que mueren | |||||||||
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | Total | |
| Femenino | 0,5 (0,2–1,0) | 0,9 (0,5–1,3) | 1,5 (1,2–1,9) | 2,6 (2,3–3,0) | 5.2 (4.8–5.6) | 10.1 (9.5–10.6) | 16,7 (16,0–17,4) | 25,2 (24,4–26,0) | 14,4 (14,0–14,8) |
| Masculino | 0,7 (0,3–1,5) | 1,3 (0,8–1,9) | 2.2 (1.7–2.7) | 3.8 (3.3–4.4) | 7,6 (7,0–8,2) | 14.8 (14.1–15.6) | 24,6 (23,7–25,6) | 37.1 (36.1–38.2) | 21.2 (20.8–21.7) |
| Total | 0,6 (0,2–1,3) | 1,1 (0,7–1,6) | 1.9 (1.5–2.3) | 3.3 (2.9–3.8) | 6,5 (6,0–7,0) | 12,6 (12,0–13,2) | 21,0 (20,3–21,7) | 31,6 (30,9–32,4) | 18.1 (17.8–18.4) |
| Porcentaje de personas infectadas que mueren: tasa de letalidad por infección (IFR) | |||||||||
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | Total | |
| Femenino | 0,001 (<0,001–0,002) | 0,004 (0,002–0,007) | 0,01 (0,007–0,02) | 0,03 (0,02–0,06) | 0,1 (0,08–0,2) | 0,5 (0,3–0,8) | 1,3 (0,7–2,1) | 4.9 (2.7–8.0) | 0,4 (0,2–0,6) |
| Masculino | 0,001 (<0,001–0,003) | 0,007 (0,003–0,01) | 0,03 (0,02–0,05) | 0,06 (0,03–0,1) | 0,2 (0,1–0,4) | 1.0 (0.6–1.6) | 2,7 (1,5–1,4) | 14,0 (7,9–22,7) | 0,7 (0,4–1,1) |
| Total | 0,001 (<0,001–0,002) | 0,005 (0,003–0,01) | 0,02 (0,01–0,03) | 0,05 (0,03–0,08) | 0,2 (0,1–0,3) | 0,7 (0,4–1,2) | 1.9 (1.1–3.2) | 8.3 (4.7–13.5) | 0,5 (0,3–0,9) |
| Los números entre paréntesis son intervalos de credibilidad del 95% para las estimaciones. | |||||||||
Las tasas de letalidad por COVID-19 son más altas entre los hombres que entre las mujeres en la mayoría de los países. Sin embargo, en algunos países como India, Nepal, Vietnam y Eslovenia, los casos de letalidad son más altos en mujeres que en hombres. [355] A nivel mundial, los hombres tienen más probabilidades de ser ingresados en la UCI y de morir. [378] [379] Un metanálisis encontró que, a nivel mundial, los hombres tenían más probabilidades de contraer COVID-19 que las mujeres; hubo aproximadamente 55 hombres y 45 mujeres por cada 100 infecciones ( IC : 51,43–56,58). [380]
El Centro Chino para el Control y la Prevención de Enfermedades informó que la tasa de mortalidad fue del 2,8% para los hombres y del 1,7% para las mujeres. [381] Revisiones posteriores en junio de 2020 indicaron que no hay una diferencia significativa en la susceptibilidad o en la CFR entre géneros. [382] [383] Una revisión reconoce las diferentes tasas de mortalidad en los hombres chinos, lo que sugiere que puede atribuirse a opciones de estilo de vida como fumar y beber alcohol en lugar de factores genéticos. [384] Fumar, que en algunos países como China es principalmente una actividad masculina, es un hábito que contribuye a aumentar significativamente las tasas de letalidad entre los hombres. [355] Las diferencias inmunológicas basadas en el sexo, la menor prevalencia del tabaquismo en las mujeres y el desarrollo de afecciones comórbidas como la hipertensión en los hombres a una edad más temprana que las mujeres podrían haber contribuido a la mayor mortalidad en los hombres. [385] En Europa, en febrero de 2020, el 57% de las personas infectadas eran hombres y el 72% de los que murieron con COVID-19 eran hombres. [386] A partir de abril de 2020, el gobierno de los EE. UU. no está rastreando datos relacionados con el sexo de las infecciones por COVID-19. [387] Las investigaciones han demostrado que las enfermedades virales como el ébola, el VIH, la influenza y el SARS afectan a hombres y mujeres de manera diferente. [387]
Diferencias étnicas
En Estados Unidos, una mayor proporción de muertes por COVID-19 se han producido entre afroamericanos y otros grupos minoritarios. [388] Los factores estructurales que les impiden practicar el distanciamiento social incluyen su concentración en viviendas precarias abarrotadas y en ocupaciones "esenciales" como trabajadores de tiendas de comestibles, empleados de transporte público, trabajadores de la salud y personal de limpieza. Una mayor prevalencia de falta de seguro médico y atención de enfermedades subyacentes como diabetes , [389] hipertensión y enfermedades cardíacas también aumentan su riesgo de muerte. [390] Problemas similares afectan a las comunidades nativas americanas y latinas . [388] Por un lado, en República Dominicana hay un claro ejemplo de desigualdad tanto de género como étnica. En este territorio latinoamericano, existe una gran desigualdad y precariedad que afecta especialmente a las mujeres dominicanas, con mayor énfasis en las de ascendencia haitiana. [391] Según una organización sin fines de lucro dedicada a la política de salud de los EE. UU., el 34 % de los adultos no ancianos indígenas estadounidenses y nativos de Alaska (AIAN) corren el riesgo de sufrir enfermedades graves, en comparación con el 21 % de los adultos no ancianos blancos. [392] La fuente lo atribuye a tasas desproporcionadamente altas de muchas afecciones de salud que pueden ponerlos en mayor riesgo, así como a condiciones de vida como la falta de acceso a agua potable. [392]
Los líderes han pedido esfuerzos para investigar y abordar las disparidades. [393] En el Reino Unido, una mayor proporción de muertes debido a COVID-19 se han producido en personas de origen negro , asiático y otras minorías étnicas. [394] [395] [396] Los impactos más graves sobre los pacientes, incluida la incidencia relativa de la necesidad de requisitos de hospitalización y la vulnerabilidad a la enfermedad, se han asociado a través del análisis de ADN con la expresión de variantes genéticas en la región cromosómica 3, características que están asociadas con la herencia neandertal europea . Esa estructura impone mayores riesgos de que los afectados desarrollen una forma más grave de la enfermedad. [397] Los hallazgos son del profesor Svante Pääbo y los investigadores que dirige en el Instituto Max Planck de Antropología Evolutiva y el Instituto Karolinska . [397] Se estima que esta mezcla de genes humanos modernos y neandertales ocurrió aproximadamente hace entre 50.000 y 60.000 años en el sur de Europa. [397]
Comorbilidades
Los factores biológicos (respuesta inmunitaria) y el comportamiento general (hábitos) pueden determinar en gran medida las consecuencias de la COVID-19. [355] La mayoría de los que mueren de COVID-19 tienen afecciones preexistentes (subyacentes) , como hipertensión, diabetes mellitus , [389] y enfermedades cardiovasculares . [398] Según datos de marzo de los Estados Unidos, el 89% de los hospitalizados tenían afecciones preexistentes. [399] El Istituto Superiore di Sanità italiano informó que del 8,8% de las muertes en las que había historias clínicas disponibles, el 96,1% de las personas tenían al menos una comorbilidad y la persona promedio tenía 3,4 enfermedades. [300] Según este informe las comorbilidades más comunes son la hipertensión (66% de las muertes), la diabetes tipo 2 (29,8% de las muertes), la cardiopatía isquémica (27,6% de las muertes), la fibrilación auricular (23,1% de las muertes) y la insuficiencia renal crónica (20,2% de las muertes).
Las comorbilidades respiratorias más críticas según los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. son: asma moderada o grave, EPOC preexistente , fibrosis pulmonar , fibrosis quística . [400] La evidencia derivada del metanálisis de varios artículos de investigación más pequeños también sugiere que fumar puede estar asociado con peores resultados. [401] [402] Cuando alguien con problemas respiratorios existentes se infecta con COVID-19, podría tener un mayor riesgo de presentar síntomas graves. [400] COVID-19 también plantea un mayor riesgo para las personas que abusan de opioides y anfetaminas , en la medida en que su consumo de drogas puede haber causado daño pulmonar. [403]
En agosto de 2020, los CDC emitieron una advertencia de que las infecciones de tuberculosis (TB) podrían aumentar el riesgo de enfermedad grave o muerte. La OMS recomendó que las personas con síntomas respiratorios se sometieran a pruebas de detección de ambas enfermedades, ya que un resultado positivo en la prueba de COVID-19 no podía descartar coinfecciones. Algunas proyecciones han estimado que la reducción de la detección de TB debido a la pandemia podría dar como resultado 6,3 millones de casos adicionales de TB y 1,4 millones de muertes relacionadas con TB para 2025. [404]
Historia
This section needs to be updated. The reason given is: excessive detail about the very early pandemic while missing an overview of the later pandemic. (July 2023) |
| Part of a series on the |
| COVID-19 pandemic |
|---|
 |
|
 COVID-19 portal COVID-19 portal |
Se cree que el virus es de origen animal natural, muy probablemente a través de una infección por contagio . [104] [405] [406] Un estudio conjunto realizado a principios de 2021 por la República Popular China y la Organización Mundial de la Salud indicó que el virus descendía de un coronavirus que infecta a los murciélagos salvajes y probablemente se propagó a los humanos a través de un huésped silvestre intermediario. [407] Hay varias teorías sobre dónde se originó el caso índice y se están realizando investigaciones sobre el origen de la pandemia . [408] Según artículos publicados en julio de 2022 en Science , la transmisión del virus a los humanos se produjo a través de dos eventos de contagio en noviembre de 2019 y probablemente se debió al comercio de vida silvestre viva en el mercado húmedo de Huanan en la ciudad de Wuhan (Hubei, China). [409] [410] [411] Las dudas sobre las conclusiones se han centrado principalmente en el sitio preciso del contagio. [412] Estudios filogenéticos anteriores estimaron que el SARS-CoV-2 surgió en octubre o noviembre de 2019. [413] [414] [415] Un análisis de algoritmo filogenético sugirió que el virus podría haber estado circulando en Guangdong antes de Wuhan. [416]
La mayoría de los científicos creen que el virus se propagó a las poblaciones humanas a través de una zoonosis natural , similar a los brotes de SARS-CoV-1 y MERS-CoV , y en consonancia con otras pandemias en la historia de la humanidad. [8] [9] Según el Grupo Intergubernamental de Expertos sobre el Cambio Climático , varios factores sociales y ambientales, incluido el cambio climático , la destrucción de los ecosistemas naturales y el comercio de vida silvestre, aumentaron la probabilidad de tal propagación zoonótica . [10] [11] Un estudio realizado con el apoyo de la Unión Europea encontró que el cambio climático aumentó la probabilidad de la pandemia al influir en la distribución de las especies de murciélagos. [12] [13]
La evidencia disponible sugiere que el virus SARS-CoV-2 fue originalmente albergado por murciélagos y se propagó a los humanos varias veces a partir de animales salvajes infectados en el Mercado de Mariscos de Huanan en Wuhan en diciembre de 2019. [8] [9] Una minoría de científicos y algunos miembros de la comunidad de inteligencia de EE. UU. creen que el virus puede haberse filtrado involuntariamente de un laboratorio como el Instituto de Virología de Wuhan . [417] [418] La comunidad de inteligencia de EE. UU. tiene puntos de vista mixtos sobre el tema, [419] [420] pero en general está de acuerdo con el consenso científico de que el virus no se desarrolló como un arma biológica y es poco probable que haya sido diseñado genéticamente . [421] [422] [423] [424] No hay evidencia de que el SARS-CoV-2 existiera en ningún laboratorio antes de la pandemia. [425] [426] [427]
Las primeras infecciones humanas confirmadas fueron en Wuhan. Un estudio de los primeros 41 casos confirmados de COVID-19, publicado en enero de 2020 en The Lancet , informó que la fecha más temprana de aparición de los síntomas fue el 1 de diciembre de 2019. [428] [429] [430] Las publicaciones oficiales de la OMS informaron que la primera aparición de los síntomas fue el 8 de diciembre de 2019. [431] La OMS y las autoridades chinas confirmaron la transmisión de persona a persona el 20 de enero de 2020. [432] [433] Según fuentes oficiales chinas, la mayoría de estos casos estaban relacionados con el mercado mayorista de mariscos de Huanan , que también vendía animales vivos. [434] En mayo de 2020, George Gao , director de los CDC, dijo que las muestras de animales recolectadas del mercado de mariscos habían dado negativo para el virus, lo que indica que el mercado fue el sitio de un evento de superpropagación temprano , pero que no fue el sitio del brote inicial. [435] Se han encontrado rastros del virus en muestras de aguas residuales recogidas en Milán y Turín (Italia) el 18 de diciembre de 2019. [436]
En diciembre de 2019, la propagación de la infección se debió casi en su totalidad a la transmisión de persona a persona. [381] [437] El número de casos de COVID-19 en Hubei aumentó gradualmente, llegando a sesenta el 20 de diciembre, [438] y al menos 266 el 31 de diciembre. [439] El 24 de diciembre, el Hospital Central de Wuhan envió una muestra de líquido de lavado broncoalveolar (BAL) de un caso clínico no resuelto a la empresa de secuenciación Vision Medicals. El 27 y 28 de diciembre, Vision Medicals informó al Hospital Central de Wuhan y al CDC chino de los resultados de la prueba, que mostraban un nuevo coronavirus. [440] El 26 de diciembre se observó un grupo de neumonía de causa desconocida y fue tratado por el médico Zhang Jixian en el Hospital Provincial de Hubei, quien informó al CDC de Wuhan Jianghan el 27 de diciembre. [441] El 30 de diciembre, un informe de prueba dirigido al Hospital Central de Wuhan, de la empresa CapitalBio Medlab, indicó un resultado positivo erróneo de SARS , lo que provocó que un grupo de médicos del Hospital Central de Wuhan alertara a sus colegas y a las autoridades hospitalarias pertinentes sobre el resultado. La Comisión de Salud Municipal de Wuhan emitió un aviso a varias instituciones médicas sobre "el tratamiento de la neumonía de causa desconocida" esa misma tarde. [442] Ocho de estos médicos, incluido Li Wenliang (castigado el 3 de enero), [443] fueron posteriormente amonestados por la policía por difundir rumores falsos y otra, Ai Fen , fue reprendida por sus superiores por dar la alarma. [444]
La Comisión Municipal de Salud de Wuhan hizo el primer anuncio público de un brote de neumonía de causa desconocida el 31 de diciembre, confirmando 27 casos [445] [446] [447] , suficientes para desencadenar una investigación. [448]
Durante las primeras etapas del brote, el número de casos se duplicó aproximadamente cada siete días y medio. [449] A principios y mediados de enero de 2020, el virus se propagó a otras provincias chinas , ayudado por la migración del Año Nuevo chino y por ser Wuhan un centro de transporte e importante intercambiador ferroviario. [109] El 20 de enero, China informó de casi 140 casos nuevos en un día, incluidas dos personas en Pekín y una en Shenzhen . [450] Datos oficiales posteriores muestran que 6.174 personas ya habían desarrollado síntomas para entonces, [381] y es posible que se hayan infectado más. [451] Un informe de The Lancet del 24 de enero indicó la transmisión humana, recomendó encarecidamente equipos de protección personal para los trabajadores sanitarios y dijo que las pruebas del virus eran esenciales debido a su "potencial pandémico". [149] [452] El 30 de enero, la OMS declaró la COVID-19 una emergencia de salud pública de interés internacional . [451] En ese momento, el brote se había propagado entre 100 y 200 veces. [453]
Italia tuvo sus primeros casos confirmados el 31 de enero de 2020, dos turistas de China. [454] Italia superó a China como el país con más muertes el 19 de marzo de 2020. [455] Para el 26 de marzo, Estados Unidos había superado a China e Italia con el mayor número de casos confirmados en el mundo. [456] La investigación sobre los genomas del coronavirus indica que la mayoría de los casos de COVID-19 en Nueva York provinieron de viajeros europeos, en lugar de directamente de China o cualquier otro país asiático. [457] La nueva prueba de muestras anteriores encontró una persona en Francia que tenía el virus el 27 de diciembre de 2019, [458] [459] y una persona en los Estados Unidos que murió a causa de la enfermedad el 6 de febrero de 2020. [460]
Las pruebas de RT-PCR de muestras de aguas residuales no tratadas de Brasil e Italia han sugerido la detección del SARS-CoV-2 ya en noviembre y diciembre de 2019, respectivamente, pero los métodos de dichos estudios de aguas residuales no se han optimizado, muchos no han sido revisados por pares, a menudo faltan detalles y existe el riesgo de falsos positivos debido a la contaminación o si solo se detecta un gen objetivo. [461] Un artículo de una revista de revisión de septiembre de 2020 decía: "La posibilidad de que la infección por COVID-19 ya se hubiera propagado a Europa a fines del año pasado ahora está indicada por evidencia abundante, aunque parcialmente circunstancial", incluidos los números de casos de neumonía y la radiología en Francia e Italia en noviembre y diciembre. [462]
El 1 de octubre de 2021 [update], Reuters informó que había estimado que el número total mundial de muertes debido a la COVID-19 había superado los cinco millones. [463]
La emergencia de salud pública de importancia internacional por la COVID-19 finalizó el 5 de mayo de 2023. Para entonces, la vida cotidiana en la mayoría de los países había vuelto a ser como era antes de la pandemia. [464] [465]
Desinformación
Después del brote inicial de COVID-19, la información errónea y la desinformación sobre el origen, la escala, la prevención, el tratamiento y otros aspectos de la enfermedad se propagaron rápidamente en línea. [466] [467] [468]
En septiembre de 2020, los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos publicaron estimaciones preliminares del riesgo de muerte por grupos de edad en Estados Unidos, pero esas estimaciones fueron ampliamente mal informadas y mal entendidas. [376] [469]
Otras especies
Los humanos parecen ser capaces de transmitir el virus a otros animales, [470] [471] un tipo de transmisión de enfermedad conocida como zooantroponosis . [472] [473]
Algunas mascotas, especialmente gatos y hurones , pueden contraer este virus de humanos infectados. [474] [475] Los síntomas en los gatos incluyen síntomas respiratorios (como tos) y digestivos. [474] Los gatos pueden transmitir el virus a otros gatos y pueden transmitir el virus a los humanos, pero no se ha demostrado la transmisión de SARS-CoV-2 de gato a humano. [474] [476] En comparación con los gatos, los perros son menos susceptibles a esta infección. [476] Los comportamientos que aumentan el riesgo de transmisión incluyen besar, lamer y acariciar al animal. [476]
El virus no parece poder infectar a cerdos , patos o pollos en absoluto. [474] Es poco probable que los ratones , ratas y conejos, si es que pueden infectarse, participen en la propagación del virus. [476]
Los tigres y leones en zoológicos se han infectado como resultado del contacto con humanos infectados. [476] Como era de esperar, los monos y las especies de grandes simios como los orangutanes también pueden infectarse con el virus COVID-19. [476]
Los visones , que pertenecen a la misma familia que los hurones, han sido infectados. [476] Los visones pueden ser asintomáticos y también pueden transmitir el virus a los humanos. [476] Varios países han identificado animales infectados en granjas de visones . [477] Dinamarca , un importante productor de pieles de visón, ordenó el sacrificio de todos los visones por temor a mutaciones virales, [477] luego de un brote conocido como Cluster 5. Se está investigando una vacuna para visones y otros animales. [477]
Investigación
Organizaciones gubernamentales, grupos académicos e investigadores de la industria están llevando a cabo investigaciones internacionales sobre vacunas y medicamentos para la COVID-19. [478] [479] Los CDC han clasificado la investigación como tal, por lo que se requiere un laboratorio de nivel BSL3 . [480] Se ha realizado una gran cantidad de investigaciones sobre la COVID-19, que implican procesos de investigación acelerados y atajos de publicación para satisfacer la demanda mundial. [481]
A diciembre de 2020 , se han realizado [update]cientos de ensayos clínicos y se han realizado investigaciones en todos los continentes excepto en la Antártida . [482] A noviembre de 2020 [update], se han estudiado más de 200 posibles tratamientos en humanos. [483]
Investigación sobre transmisión y prevención
Se han llevado a cabo investigaciones de modelado con varios objetivos, incluidas las predicciones de la dinámica de la transmisión, [484] el diagnóstico y pronóstico de la infección, [485] la estimación del impacto de las intervenciones, [486] [487] o la asignación de recursos. [488] Los estudios de modelado se basan principalmente en modelos compartimentados en epidemiología , [489] estimando el número de personas infectadas a lo largo del tiempo en determinadas condiciones. Se han desarrollado y utilizado varios otros tipos de modelos durante la pandemia de COVID-19, incluidos los modelos de dinámica de fluidos computacional para estudiar la física del flujo de COVID-19, [490] las modificaciones de los modelos de movimiento de multitudes para estudiar la exposición de los ocupantes, [491] los modelos basados en datos de movilidad para investigar la transmisión, [492] o el uso de modelos macroeconómicos para evaluar el impacto económico de la pandemia. [493]
Investigación relacionada con el tratamiento

Los medicamentos antivirales reutilizados constituyen la mayor parte de la investigación sobre tratamientos para la COVID-19. [494] [495] Otros candidatos en ensayos incluyen vasodilatadores , corticosteroides , terapias inmunológicas, ácido lipoico , bevacizumab y enzima convertidora de angiotensina recombinante 2. [495]
En marzo de 2020, la Organización Mundial de la Salud (OMS) inició el ensayo Solidaridad para evaluar los efectos del tratamiento de algunos medicamentos prometedores: [496] [497]
- Un fármaco experimental llamado remdesivir
- Medicamentos antipalúdicos: cloroquina e hidroxicloroquina
- Dos medicamentos contra el VIH , lopinavir/ritonavir e interferón beta
En abril de 2020 se estaban llevando a cabo más de 300 ensayos clínicos activos. [78]
Las investigaciones sobre los medicamentos antipalúdicos hidroxicloroquina y cloroquina demostraron que, en el mejor de los casos, eran ineficaces [498] [499] y que podían reducir la actividad antiviral del remdesivir. [500] En mayo de 2020 [update], Francia, Italia y Bélgica habían prohibido el uso de hidroxicloroquina como tratamiento para la COVID-19. [501]
En junio, los resultados iniciales del ensayo aleatorizado RECOVERY en el Reino Unido mostraron que la dexametasona redujo la mortalidad en un tercio para las personas que están gravemente enfermas con respiradores y en un quinto para las que reciben oxígeno suplementario. [502] Debido a que se trata de un tratamiento bien probado y ampliamente disponible, fue bien recibido por la OMS, que está en proceso de actualizar las pautas de tratamiento para incluir la dexametasona y otros esteroides. [503] [504] Con base en esos resultados preliminares, el NIH ha recomendado el tratamiento con dexametasona para pacientes con COVID-19 que están ventilados mecánicamente o que requieren oxígeno suplementario, pero no en pacientes con COVID-19 que no requieren oxígeno suplementario. [505]
En septiembre de 2020, la OMS publicó una guía actualizada sobre el uso de corticosteroides para la COVID-19. [506] [507] La OMS recomienda corticosteroides sistémicos en lugar de no usar corticosteroides sistémicos para el tratamiento de personas con COVID-19 grave y crítica (recomendación fuerte, basada en evidencia de certeza moderada). [506] La OMS sugiere no usar corticosteroides en el tratamiento de personas con COVID-19 no grave (recomendación condicional, basada en evidencia de certeza baja). [506] La guía actualizada se basó en un metanálisis de ensayos clínicos de pacientes con COVID-19 gravemente enfermos. [508] [509]
En septiembre de 2020, la Agencia Europea de Medicamentos (EMA) avaló el uso de dexametasona en adultos y adolescentes a partir de doce años de edad y con un peso de al menos 40 kilogramos (88 lb) que requieran oxigenoterapia suplementaria. [510] [511] La dexametasona se puede tomar por vía oral o administrar como inyección o infusión (goteo) en una vena . [510]
En noviembre de 2020, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) emitió una autorización de uso de emergencia para la terapia de anticuerpos monoclonales en investigación bamlanivimab para el tratamiento de COVID-19 leve a moderado. [512] Bamlanivimab está autorizado para personas con resultados positivos de la prueba viral directa del SARS-CoV-2 que tengan doce años de edad o más, que pesen al menos 40 kilogramos (88 lb) y que tengan un alto riesgo de progresar a COVID-19 grave u hospitalización. [512] Esto incluye a aquellos que tienen 65 años de edad o más, o que tienen condiciones médicas crónicas. [512]
En febrero de 2021, la FDA emitió una autorización de uso de emergencia (EUA) para bamlanivimab y etesevimab administrados juntos para el tratamiento de la COVID-19 leve a moderada en personas de doce años de edad o más que pesen al menos 40 kilogramos (88 lb) que den positivo en la prueba del SARS-CoV-2 y que tengan un alto riesgo de progresar a una COVID-19 grave. El uso autorizado incluye el tratamiento para personas de 65 años de edad o más o que tengan ciertas afecciones médicas crónicas. [513]
En abril de 2021, la FDA revocó la autorización de uso de emergencia (EUA) que permitía que la terapia experimental con anticuerpos monoclonales bamlanivimab, cuando se administraba sola, se utilizara para el tratamiento de la COVID-19 leve a moderada en adultos y ciertos pacientes pediátricos. [514]
Tormenta de citoquinas

Una tormenta de citocinas puede ser una complicación en las últimas etapas de la COVID-19 grave. Una tormenta de citocinas es una reacción inmunitaria potencialmente mortal en la que se libera una gran cantidad de citocinas y quimiocinas proinflamatorias demasiado rápido. Una tormenta de citocinas puede provocar síndrome de dificultad respiratoria aguda y fallo multiorgánico. [515] Los datos recopilados en el Hospital Jin Yin-tan de Wuhan (China) indican que los pacientes que tuvieron respuestas más graves a la COVID-19 tenían mayores cantidades de citocinas y quimiocinas proinflamatorias en su sistema que los pacientes que tuvieron respuestas más leves. Estos altos niveles de citocinas y quimiocinas proinflamatorias indican la presencia de una tormenta de citocinas. [516]
La Comisión Nacional de Salud de China ha incluido el tocilizumab en las directrices de tratamiento después de que se completara un pequeño estudio. [517] [518] Se está llevando a cabo un ensayo no aleatorio de fase II a nivel nacional en Italia después de mostrar resultados positivos en personas con enfermedad grave. [519] [520] Combinado con un análisis de sangre de ferritina sérica para identificar una tormenta de citocinas (también llamada síndrome de tormenta de citocinas, que no debe confundirse con el síndrome de liberación de citocinas ), está destinado a contrarrestar tales desarrollos, que se cree que son la causa de muerte en algunas personas afectadas. [521] La FDA aprobó el antagonista del receptor de interleucina-6 (IL-6R) para someterse a un ensayo clínico de fase III que evalúa su eficacia en COVID-19 basado en estudios de casos retrospectivos para el tratamiento del síndrome de liberación de citocinas refractario a esteroides inducido por una causa diferente, la terapia de células CAR T , en 2017. [522] No hay evidencia controlada y aleatorizada de que tocilizumab sea un tratamiento eficaz para el CRS. Se ha demostrado que el tocilizumab profiláctico aumenta los niveles séricos de IL-6 al saturar el IL-6R, impulsar a IL-6 a través de la barrera hematoencefálica y exacerbar la neurotoxicidad sin tener efecto sobre la incidencia de CRS. [523]
Lenzilumab , un anticuerpo monoclonal anti-GM-CSF , es protector en modelos murinos para CRS inducido por células T CAR y neurotoxicidad y es una opción terapéutica viable debido al aumento observado de células T secretoras de GM-CSF patógenas en pacientes hospitalizados con COVID-19. [524]
Anticuerpos pasivos

Se está investigando la transferencia de anticuerpos purificados y concentrados producidos por los sistemas inmunes de quienes se han recuperado de COVID-19 a personas que los necesitan como un método no vacunal de inmunización pasiva . [525] [526] La neutralización viral es el mecanismo de acción anticipado por el cual la terapia pasiva con anticuerpos puede mediar la defensa contra el SARS-CoV-2. La proteína de la espícula del SARS-CoV-2 es el objetivo principal de los anticuerpos neutralizantes. [527] Al 8 de agosto de 2020, ocho anticuerpos neutralizantes dirigidos a la proteína de la espícula del SARS-CoV-2 han entrado en estudios clínicos. [528] Se ha propuesto que la selección de anticuerpos neutralizantes amplios contra el SARS-CoV-2 y el SARS-CoV podría ser útil para tratar no solo la COVID-19 sino también futuras infecciones por CoV relacionadas con el SARS. [527] Sin embargo, pueden ser posibles otros mecanismos, como la citotoxicidad celular dependiente de anticuerpos o la fagocitosis . [525] Se están desarrollando otras formas de terapia pasiva con anticuerpos, por ejemplo, utilizando anticuerpos monoclonales fabricados. [525]
También se está estudiando el uso de anticuerpos pasivos para tratar a personas con COVID-19 activa. Esto implica la producción de suero convaleciente , que consiste en la porción líquida de la sangre de personas que se recuperaron de la infección y contiene anticuerpos específicos de este virus, que luego se administra a pacientes activos. [525] Esta estrategia se probó para el SARS con resultados no concluyentes. [525] Una revisión Cochrane actualizada en mayo de 2023 encontró evidencia de alta certeza de que, para el tratamiento de personas con COVID-19 moderada a grave, el plasma convaleciente no redujo la mortalidad ni produjo una mejoría de los síntomas. [526] Sigue habiendo incertidumbre sobre la seguridad de la administración de plasma convaleciente a personas con COVID-19 y los diferentes resultados medidos en diferentes estudios limitan su uso para determinar la eficacia. [526]
Bioética
Desde el brote de la pandemia de COVID-19, los académicos han explorado la bioética , la economía normativa y las teorías políticas de las políticas de atención médica relacionadas con la crisis de salud pública. [529] Los académicos han señalado la angustia moral de los trabajadores de la salud, la ética de distribuir recursos de atención médica escasos como los respiradores, [530] y la justicia global de las diplomacias de las vacunas. [531] [532] Las desigualdades socioeconómicas entre géneros, [533] razas, [534] grupos con discapacidades, [535] comunidades, [536] regiones, países, [537] y continentes también han llamado la atención en el mundo académico y el público en general. [538] [539]
Véase también
- Enfermedades por coronavirus , un grupo de síndromes estrechamente relacionados
- Enfermedad X , un término de la OMS
- Ley de virulencia decreciente : hipótesis refutada del epidemiólogo Theobald Smith
- Teoría de la virulencia : teoría del biólogo Paul W. Ewald
Referencias
- ^ "Covid-19" . Oxford English Dictionary (edición en línea). Oxford University Press . Abril de 2020 . Consultado el 15 de abril de 2020 . (Se requiere suscripción o membresía a una institución participante).
- ^ "Síntomas del coronavirus". Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC) . 13 de mayo de 2020. Archivado desde el original el 17 de junio de 2020. Consultado el 18 de junio de 2020 .
- ^ "Preguntas y respuestas sobre los coronavirus (COVID-19)". Organización Mundial de la Salud (OMS). 17 de abril de 2020. Archivado desde el original el 14 de mayo de 2020. Consultado el 14 de mayo de 2020 .
- ^ ab Mathieu E, Ritchie H , Rodés-Guirao L, Appel C, Giattino C, Hasell J, et al. (2020-2024). "Pandemia de coronavirus (COVID-19)". Nuestro mundo en datos . Consultado el 17 de noviembre de 2024 .
- ^ Mathieu E, Ritchie H, Rodés-Guirao L, Appel C, Giattino C, Hasell J, et al. (5 de marzo de 2020). "Pandemia de coronavirus (COVID-19)". Nuestro mundo en datos . Archivado desde el original el 24 de febrero de 2024 . Consultado el 24 de febrero de 2024 .
- ^ "El verdadero balance de muertes de la pandemia". The Economist . 28 de agosto de 2023 [2 de noviembre de 2021] . Consultado el 28 de agosto de 2023 .
- ^ Page J, Hinshaw D, McKay B (26 de febrero de 2021). "En la búsqueda del origen de la COVID-19, el paciente cero apunta al segundo mercado de Wuhan: el hombre con la primera infección confirmada del nuevo coronavirus le dijo al equipo de la OMS que sus padres habían comprado allí". The Wall Street Journal . Consultado el 27 de febrero de 2021 .
- ^ abc Pekar J (26 de julio de 2022). "La epidemiología molecular de los orígenes zoonóticos múltiples del SARS-CoV-2". Science . 377 (6609): 960–966. Bibcode :2022Sci...377..960P. doi :10.1126/science.abp8337. PMC 9348752 . PMID 35881005.
- ^ abc Jiang X, Wang R (25 de agosto de 2022). "El comercio de vida silvestre es probablemente la fuente del SARS-CoV-2". Science . 377 (6609): 925–926. Bibcode :2022Sci...377..925J. doi :10.1126/science.add8384. PMID 36007033. S2CID 251843410 . Consultado el 20 de noviembre de 2022 .
- ^ ab Ecosistemas terrestres y de agua dulce y sus servicios. En: Cambio climático 2022: impactos, adaptación y vulnerabilidad. Contribución del Grupo de trabajo II al Sexto informe de evaluación del Grupo Intergubernamental de Expertos sobre el Cambio Climático (PDF) . IPCC. 2022. págs. 233–235 . Consultado el 14 de marzo de 2023 .
- ^ ab Salud, bienestar y la estructura cambiante de las comunidades. En: Cambio climático 2022: impactos, adaptación y vulnerabilidad. Contribución del Grupo de trabajo II al sexto informe de evaluación del Grupo Intergubernamental de Expertos sobre el Cambio Climático (PDF) . IPCC. 2022. págs. 1067–1070 . Consultado el 14 de marzo de 2023 .
- ^ ab "El cambio climático puede haber impulsado la aparición del SARS-CoV-2". Universidad de Cambridge . Science of the Total Environment. 5 de febrero de 2021 . Consultado el 14 de marzo de 2023 .
- ^ ab "El cambio climático, culpable de la pandemia de COVID-19". Comisión Europea . Consultado el 24 de marzo de 2023 .
- ^ Islam MA (abril de 2021). "Prevalencia y características de la fiebre en pacientes adultos y pediátricos con enfermedad por coronavirus 2019 (COVID-19): una revisión sistemática y un metanálisis de 17515 pacientes". PLOS ONE . 16 (4): e0249788. Bibcode :2021PLoSO..1649788I. doi : 10.1371/journal.pone.0249788 . PMC 8023501 . PMID 33822812.
- ^ Saniasiaya J, Islam MA (abril de 2021). "Prevalencia de disfunción olfativa en la enfermedad por coronavirus 2019 (COVID-19): un metanálisis de 27 492 pacientes". El laringoscopio . 131 (4): 865–878. doi :10.1002/lary.29286. ISSN 0023-852X. PMC 7753439 . PMID 33219539.
- ^ Saniasiaya J, Islam MA (noviembre de 2020). "Prevalencia y características de los trastornos del gusto en casos de COVID-19: un metaanálisis de 29 349 pacientes" (PDF) . Otorrinolaringología–Cirugía de cabeza y cuello . 165 (1): 33–42. doi :10.1177/0194599820981018. PMID 33320033. S2CID 229174644.
- ^ Agyeman AA, Chin KL, Landersdorfer CB, Liew D, Ofori-Asenso R (agosto de 2020). "Disfunción del olfato y el gusto en pacientes con COVID-19: una revisión sistemática y un metanálisis". Clínica Mayo. Proc . 95 (8): 1621-1631. doi :10.1016/j.mayocp.2020.05.030. PMC 7275152 . PMID 32753137.
- ^ Wang B, Andraweera P, Elliott S, Mohammed H, Lassi Z, Twigger A, et al. (marzo de 2023). "Infección asintomática por SARS-CoV-2 por edad: una revisión sistemática global y un metanálisis". The Pediatric Infectious Disease Journal . 42 (3): 232–239. doi :10.1097/INF.0000000000003791. PMC 9935239 . PMID 36730054 . Consultado el 15 de noviembre de 2023 .
- ^ Oran DP, Topol EJ (enero de 2021). "La proporción de infecciones por SARS-CoV-2 que son asintomáticas: una revisión sistemática". Anales de Medicina Interna . 174 (5): M20-6976. doi :10.7326/M20-6976. PMC 7839426 . PMID 33481642.
- ^ "Guía clínica provisional para el tratamiento de pacientes con enfermedad por coronavirus confirmada (COVID-19)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 6 de abril de 2020. Archivado desde el original el 2 de marzo de 2020 . Consultado el 19 de abril de 2020 .
- ^ abc Davis HE, McCorkell L, Vogel JM, Topol EJ (marzo de 2023). "COVID prolongada: hallazgos principales, mecanismos y recomendaciones". Nature Reviews. Microbiología . 21 (3): 133–146. doi :10.1038/s41579-022-00846-2. PMC 9839201 . PMID 36639608.
- ^ CDC (11 de febrero de 2020). «Condiciones post-COVID». Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . Consultado el 12 de julio de 2021 .
- ^ "Enfermedad por coronavirus (COVID-19): ¿Cómo se transmite?". Organización Mundial de la Salud (OMS) . Consultado el 13 de abril de 2023 .
- ^ abc «Descripción general de las pruebas para el SARS-CoV-2, el virus que causa la COVID-19». Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. 11 de febrero de 2020. Consultado el 31 de julio de 2022 .
- ^ abc «Pruebas de amplificación de ácidos nucleicos (NAAT)». Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. 11 de febrero de 2020. Consultado el 31 de julio de 2022 .
- ^ Gorzalski AJ, Tian H, Laverdure C, Morzunov S, Verma SC, VanHooser S, et al. (agosto de 2020). "La amplificación mediada por transcripción de alto rendimiento en Hologic Panther es un método de detección altamente sensible para el SARS-CoV-2". Journal of Clinical Virology . 129 : 104501. doi :10.1016/j.jcv.2020.104501. PMC 7286273 . PMID 32619959.
- ^ abcde Li C, Zhao C, Bao J, Tang B, Wang Y, Gu B (noviembre de 2020). "Diagnóstico de laboratorio de la enfermedad por coronavirus-2019 (COVID-19)". Clinica Chimica Acta; Revista internacional de química clínica . 510 : 35–46. doi :10.1016/j.cca.2020.06.045. PMC 7329657 . PMID 32621814.
- ^ "Se confirma el segundo caso de coronavirus de Wuhan en Estados Unidos". NPR . Consultado el 4 de abril de 2020 .
- ^ McNeil Jr DG (2 de febrero de 2020). «El coronavirus de Wuhan se parece cada vez más a una pandemia, dicen los expertos» . The New York Times . ISSN 0362-4331. Archivado desde el original el 2 de febrero de 2020 . Consultado el 4 de abril de 2020 .
- ^ Griffiths J. "Las muertes por coronavirus en Wuhan vuelven a aumentar mientras el brote no muestra signos de desaceleración". CNN . Consultado el 4 de abril de 2020 .
- ^ Jiang S, Xia S, Ying T, Lu L (mayo de 2020). "Un nuevo coronavirus (2019-nCoV) que causa síndrome respiratorio asociado a neumonía". Inmunología celular y molecular . 17 (5): 554. doi : 10.1038/s41423-020-0372-4 . PMC 7091741 . PMID 32024976.
- ^ Chan JF, Yuan S, Kok KH, To KK, Chu H, Yang J, et al. (febrero de 2020). "Un grupo familiar de neumonía asociada con el nuevo coronavirus de 2019 que indica transmisión de persona a persona: un estudio de un grupo familiar". Lancet . 395 (10223): 514–523. doi : 10.1016/S0140-6736(20)30154-9 . PMC 7159286 . PMID 31986261.
- ^ Shablovsky S (septiembre de 2017). "El legado de la gripe española". Science . 357 (6357): 1245. Bibcode :2017Sci...357.1245S. doi : 10.1126/science.aao4093 . ISSN 0036-8075. S2CID 44116811.
- ^ "Detengamos ya el estigma del coronavirus". Nature . 580 (7802): 165. 7 de abril de 2020. Bibcode :2020Natur.580..165.. doi :10.1038/d41586-020-01009-0. PMID 32265571. S2CID 214809950 . Consultado el 16 de abril de 2020 .
- ^ "Informe de situación sobre el nuevo coronavirus (2019-nCoV) – 1" (PDF) . Organización Mundial de la Salud (OMS) . 21 de enero de 2020.
- ^ "Informe de situación sobre el nuevo coronavirus (2019-nCoV) – 10" (PDF) . Organización Mundial de la Salud (OMS) . 30 de enero de 2020.
- ^ "El nuevo coronavirus se llama 'Covid-19': OMS". Hoy . Singapur. Archivado desde el original el 21 de marzo de 2020 . Consultado el 11 de febrero de 2020 .
- ^ "El coronavirus propaga el racismo contra –y entre– los chinos étnicos". The Economist . 17 de febrero de 2020. Archivado desde el original el 17 de febrero de 2020 . Consultado el 17 de febrero de 2020 .
- ^ Organización Mundial de la Salud: Mejores prácticas para la denominación de nuevas enfermedades infecciosas humanas (PDF) (Informe). Organización Mundial de la Salud (OMS). Mayo de 2015. hdl : 10665/163636 .
- ^ ab «Nombre de la enfermedad por coronavirus (COVID-19) y del virus que la causa». Organización Mundial de la Salud (OMS) . Archivado desde el original el 28 de febrero de 2020. Consultado el 13 de marzo de 2020 .
- ^ "Informe de situación del nuevo coronavirus (2019-nCoV) - 22" (PDF) . OMS. 11 de febrero de 2020.
- ^ Gover AR, Harper SB, Langton L (julio de 2020). "Delitos de odio contra los asiáticos durante la pandemia de COVID-19: exploración de la reproducción de la desigualdad". Revista estadounidense de justicia penal . 45 (4): 647–667. doi :10.1007/s12103-020-09545-1. PMC 7364747 . PMID 32837171.
- ^ "Síntomas del coronavirus". Centros para el Control y la Prevención de Enfermedades de EE. UU. (CDC) . 22 de febrero de 2021. Archivado desde el original el 4 de marzo de 2021. Consultado el 4 de marzo de 2021 .
- ^ Grant MC, Geoghegan L, Arbyn M, Mohammed Z, McGuinness L, Clarke EL, et al. (23 de junio de 2020). "La prevalencia de síntomas en 24.410 adultos infectados por el nuevo coronavirus (SARS-CoV-2; COVID-19): una revisión sistemática y un metanálisis de 148 estudios de 9 países". PLOS ONE . 15 (6): e0234765. Bibcode :2020PLoSO..1534765G. doi : 10.1371/journal.pone.0234765 . PMC 7310678 . PMID 32574165. S2CID 220046286.
- ^ Pardhan S, Vaughan M, Zhang J, Smith L, Chichger H (1 de noviembre de 2020). "El dolor de ojos como el síntoma ocular más significativo experimentado por las personas con COVID-19: una comparación entre los estados previos a la COVID-19 y durante la COVID-19". BMJ Open Ophthalmology . 5 (1): e000632. doi :10.1136/bmjophth-2020-000632. PMC 7705420 . PMID 34192153.
- ^ "Dedos de los pies y erupciones cutáneas por COVID: cómo el coronavirus puede afectar la piel". www.aad.org . Consultado el 20 de marzo de 2022 .
- ^ ab «Características clínicas de la COVID-19». Centro Europeo para la Prevención y el Control de Enfermedades . 10 de junio de 2020. Consultado el 29 de diciembre de 2020 .
- ^ Paderno A, Mattavelli D, Rampinelli V, Grammatica A, Raffetti E, Tomasoni M, et al. (diciembre de 2020). "Resultados olfativos y gustativos en la COVID-19: una evaluación prospectiva en sujetos no hospitalizados". Otorrinolaringología–Cirugía de cabeza y cuello . 163 (6): 1144–1149. doi :10.1177/0194599820939538. PMC 7331108 . PMID 32600175.
- ^ Chabot AB, Huntwork MP (septiembre de 2021). "La cúrcuma como posible tratamiento para la anosmia y ageusia inducidas por COVID-19". Cureus . 13 (9): e17829. doi : 10.7759/cureus.17829 . PMC 8502749 . PMID 34660038.
- ^ Niazkar HR, Zibaee B, Nasimi A, Bahri N (julio de 2020). "Las manifestaciones neurológicas de la COVID-19: un artículo de revisión". Neurological Sciences . 41 (7): 1667–1671. doi :10.1007/s10072-020-04486-3. PMC 7262683 . PMID 32483687.
- ^ Jafari E, Azizian R, Asareh A, Akrami S, Karimi N (2022). "Estudio comparativo entre meningitis bacteriana y meningitis viral y COVID-19". Investigación en Enfermedades Infecciosas . 3 (2): 9. doi : 10.53388/IDR20220525009 . ISSN 2703-4631.
- ^ "Guía clínica provisional para el tratamiento de pacientes con enfermedad por coronavirus confirmada (COVID-19)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 6 de abril de 2020. Archivado desde el original el 2 de marzo de 2020 . Consultado el 19 de abril de 2020 .
- ^ ab Wang B, Andraweera P, Elliott S, Mohammed H, Lassi Z, Twigger A, et al. (marzo de 2023). "Infección asintomática por SARS-CoV-2 por edad: una revisión sistemática global y un metanálisis". The Pediatric Infectious Disease Journal . 42 (3): 232–239. doi : 10.1097/INF.0000000000003791 . PMC 9935239 . PMID 36730054.
- ^ Varias fuentes:
- Oran DP, Topol EJ (mayo de 2021). "La proporción de infecciones por SARS-CoV-2 que son asintomáticas: una revisión sistemática". Anales de Medicina Interna . 174 (5): 655–662. doi :10.7326/M20-6976. PMC 7839426 . PMID 33481642.
- «Transmisión de COVID-19». Centro Europeo para la Prevención y el Control de Enfermedades . Consultado el 6 de diciembre de 2020 .
- Nogrady B (noviembre de 2020). «Lo que dicen los datos sobre las infecciones asintomáticas por COVID». Nature . 587 (7835): 534–535. Bibcode :2020Natur.587..534N. doi :10.1038/d41586-020-03141-3. PMID 33214725. S2CID 227079692.
- ^ ab Gao Z, Xu Y, Sun C, Wang X, Guo Y, Qiu S, et al. (febrero de 2021). "Una revisión sistemática de infecciones asintomáticas con COVID-19". Revista de microbiología, inmunología e infecciones = Wei Mian Yu Gan Ran Za Zhi . 54 (1): 12–16. doi : 10.1016/j.jmii.2020.05.001 . PMC 7227597 . PMID 32425996.
- ^ Oran DP, Topol EJ (septiembre de 2020). "Prevalencia de la infección asintomática por SARS-CoV-2: una revisión narrativa". Anales de Medicina Interna . 173 (5): 362–367. doi :10.7326/M20-3012. PMC 7281624 . PMID 32491919.
- ^ Lai CC, Liu YH, Wang CY, Wang YH, Hsueh SC, Yen MY, et al. (junio de 2020). "Estado de portador asintomático, enfermedad respiratoria aguda y neumonía debido al coronavirus 2 causante del síndrome respiratorio agudo severo (SARS-CoV-2): hechos y mitos". Revista de microbiología, inmunología e infecciones = Wei Mian Yu Gan Ran Za Zhi . 53 (3): 404–412. doi :10.1016/j.jmii.2020.02.012. PMC 7128959 . PMID 32173241.
- ^ ab Furukawa NW, Brooks JT, Sobel J (julio de 2020). "Evidencia que respalda la transmisión del coronavirus 2 causante del síndrome respiratorio agudo severo en personas presintomáticas o asintomáticas". Enfermedades infecciosas emergentes . 26 (7). doi :10.3201/eid2607.201595. PMC 7323549 . PMID 32364890.
- ^ ab Gandhi RT, Lynch JB, Del Rio C (octubre de 2020). "Covid-19 leve o moderado". The New England Journal of Medicine . 383 (18): 1757–1766. doi : 10.1056/NEJMcp2009249 . PMID 32329974.
- ^ Byrne AW, McEvoy D, Collins AB, Hunt K, Casey M, Barber A, et al. (agosto de 2020). "Duración inferida del período infeccioso del SARS-CoV-2: revisión rápida y análisis de la evidencia disponible para casos asintomáticos y sintomáticos de COVID-19". BMJ Open . 10 (8): e039856. doi :10.1136/bmjopen-2020-039856. PMC 7409948 . PMID 32759252.
- ^ Wiersinga WJ, Rhodes A, Cheng AC, Peacock SJ, Prescott HC (agosto de 2020). "Fisiopatología, transmisión, diagnóstico y tratamiento de la enfermedad por coronavirus 2019 (COVID-19): una revisión". JAMA . 324 (8): 782–793. doi : 10.1001/jama.2020.12839 . PMID 32648899. S2CID 220465311.
- ^ "La mitad de los adultos jóvenes con COVID-19 tenían síntomas persistentes después de 6 meses". medicalxpress.com . Consultado el 10 de julio de 2021 .
- ^ CDC (1 de septiembre de 2022). «Condiciones posteriores a la COVID». Centros para el Control y la Prevención de Enfermedades . Consultado el 21 de septiembre de 2022 .
- ^ CDC (11 de febrero de 2020). «COVID-19 y su salud». Centros para el Control y la Prevención de Enfermedades . Consultado el 23 de enero de 2021 .
- ^ CDC (29 de marzo de 2022). «Variante ómicron: lo que necesita saber». Centros para el Control y la Prevención de Enfermedades . Consultado el 15 de junio de 2022 .
- ^ Hui DS, I Azhar E, Madani TA, Ntoumi F, Kock R, Dar O, et al. (febrero de 2020). "La continua amenaza epidémica de 2019-nCoV de los nuevos coronavirus para la salud mundial: el último brote de nuevo coronavirus de 2019 en Wuhan, China". Revista Internacional de Enfermedades Infecciosas . 91 : 264–266. doi : 10.1016/j.ijid.2020.01.009 . PMC 7128332 . PMID 31953166.
- ^ Murthy S, Gomersall CD, Fowler RA (abril de 2020). "Atención a pacientes con COVID-19 en estado crítico". JAMA . 323 (15): 1499–1500. doi : 10.1001/jama.2020.3633 . PMID 32159735.
- ^ Cascella M, Rajnik M, Cuomo A, Dulebohn SC, Di Napoli R (2020). "Características, evaluación y tratamiento del coronavirus (COVID-19)". StatPearls . Treasure Island (FL): StatPearls Publishing. PMID 32150360 . Consultado el 18 de marzo de 2020 .
- ^ Heymann DL, Shindo N, et al. (Grupo de asesoramiento científico y técnico de la OMS sobre riesgos infecciosos) (febrero de 2020). "COVID-19: ¿qué sigue para la salud pública?". Lancet . 395 (10224): 542–545. doi :10.1016/s0140-6736(20)30374-3. PMC 7138015 . PMID 32061313.
- ^ Romiti GF, Corica B, Lip GY, Proietti M (junio de 2021). "Prevalencia e impacto de la fibrilación auricular en pacientes hospitalizados con COVID-19: una revisión sistemática y un metanálisis". Revista de medicina clínica . 10 (11): 2490. doi : 10.3390/jcm10112490 . PMC 8200114 . PMID 34199857.
- ^ Wen W, Zhang H, Zhou M, Cheng Y, Ye L, Chen J, et al. (noviembre de 2020). "Arritmia en pacientes con enfermedad grave por coronavirus (COVID-19): un metanálisis". Revista Europea de Ciencias Médicas y Farmacológicas . 24 (21): 11395–11401. doi :10.26355/eurrev_202011_23632. PMID 33215461. S2CID 227077132.
- ^ Long B, Brady WJ, Koyfman A, Gottlieb M (julio de 2020). "Complicaciones cardiovasculares en COVID-19". Revista Estadounidense de Medicina de Emergencia . 38 (7): 1504–1507. doi :10.1016/j.ajem.2020.04.048. PMC 7165109 . PMID 32317203.
- ^ Puntmann VO, Carerj ML, Wieters I, Fahim M, Arendt C, Hoffmann J, et al. (noviembre de 2020). "Resultados de la resonancia magnética cardiovascular en pacientes recientemente recuperados de la enfermedad por coronavirus 2019 (COVID-19)". JAMA Cardiology . 5 (11): 1265–1273. doi : 10.1001/jamacardio.2020.3557 . PMC 7385689 . PMID 32730619.
- ^ Lindner D, Fitzek A, Bräuninger H, Aleshcheva G, Edler C, Meissner K, et al. (noviembre de 2020). "Asociación de la infección cardíaca con SARS-CoV-2 en casos confirmados de autopsia de COVID-19". JAMA Cardiology . 5 (11): 1281–1285. doi : 10.1001/jamacardio.2020.3551 . PMC 7385672 . PMID 32730555.
- ^ Siripanthong B, Nazarian S, Muser D, Deo R, Santangeli P, Khanji MY, et al. (septiembre de 2020). "Reconocimiento de la miocarditis relacionada con COVID-19: posible fisiopatología y guía propuesta para el diagnóstico y el tratamiento". Heart Rhythm . 17 (9): 1463–1471. doi :10.1016/j.hrthm.2020.05.001. PMC 7199677 . PMID 32387246.
- ^ Perico L, Benigni A, Remuzzi G (enero de 2024). "SARS-CoV-2 y la proteína de la espiga en la endoteliopatía". Tendencias en microbiología . 32 (1): 53–67. doi :10.1016/j.tim.2023.06.004. PMC 10258582 . PMID 37393180.
- ^ Xu L, Liu J, Lu M, Yang D, Zheng X (mayo de 2020). "Lesión hepática durante infecciones por coronavirus humano altamente patógeno". Liver International . 40 (5): 998–1004. doi : 10.1111/liv.14435 . PMC 7228361 . PMID 32170806.
- ^ abc Sanders JM, Monogue ML, Jodlowski TZ, Cutrell JB (mayo de 2020). "Tratamientos farmacológicos para la enfermedad por coronavirus 2019 (COVID-19): una revisión". JAMA . 323 (18): 1824–1836. doi : 10.1001/jama.2020.6019 . PMID 32282022.
- ^ Carod-Artal FJ (mayo de 2020). "Complicaciones neurológicas del coronavirus y COVID-19". Revista de Neurología . 70 (9): 311–322. doi :10.33588/rn.7009.2020179. PMID 32329044. S2CID 226200547.
- ^ Toscano G, Palmerini F, Ravaglia S, Ruiz L, Invernizzi P, Cuzzoni MG, et al. (junio de 2020). "Síndrome de Guillain-Barré asociado con el SARS-CoV-2". The New England Journal of Medicine . 382 (26): 2574–2576. doi :10.1056/NEJMc2009191. PMC 7182017 . PMID 32302082.
- ^ "Síndrome inflamatorio multisistémico en niños y adolescentes relacionado temporalmente con COVID-19". Organización Mundial de la Salud (OMS) . 15 de mayo de 2020. Consultado el 20 de mayo de 2020 .
- ^ Archivo HAN – 00432. Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. (Informe). 15 de mayo de 2020. Consultado el 20 de mayo de 2020 .
- ^ Poyiadji N, Shahin G, Noujaim D, Stone M, Patel S, Griffith B (agosto de 2020). "Encefalopatía necrotizante hemorrágica aguda asociada a COVID-19: características de las imágenes". Radiología . 296 (2): E119–E120. doi :10.1148/radiol.2020201187. PMC 7233386 . PMID 32228363.
- ^ ab Córdoba-Vives S, Peñaranda G (abril de 2020). "COVID-19 y Embarazo". Revista Médica de Costa Rica (en español): 629. Archivado desde el original el 18 de junio de 2021 . Consultado el 14 de febrero de 2022 .
- ^ Das S, Dhar S (julio de 2021). "Mucormicosis posterior a infecciones por COVID-19: una perspectiva". Revista India de Cirugía . 84 (3): 585–586. doi :10.1007/s12262-021-03028-1. PMC 8270771 . PMID 34276145. S2CID 235782159.
- ^ Baruah C, Devi P, Deka B, Sharma DK (junio de 2021). "La mucormicosis y la aspergilosis se han relacionado con las infecciones fúngicas relacionadas con la COVID-19 en la India". Avances en estudios de casos . 3 (1). doi :10.31031/AICS.2021.03.000555. ISSN 2639-0531. S2CID 244678882 – vía ResearchGate .
- ^ Hu B, Guo H, Zhou P, Shi ZL (marzo de 2021). "Características del SARS-CoV-2 y la COVID-19". Nature Reviews. Microbiología . 19 (3): 141–154. doi :10.1038/s41579-020-00459-7. PMC 7537588 . PMID 33024307.
- ^ abc Wang CC, Prather KA, Sznitman J, Jimenez JL, Lakdawala SS, Tufekci Z, et al. (agosto de 2021). "Transmisión aérea de virus respiratorios". Science . 373 (6558). doi : 10.1126/science.abd9149 . PMC 8721651 . PMID 34446582.
- ^ Greenhalgh T, Jimenez JL, Prather KA, Tufekci Z, Fisman D, Schooley R (mayo de 2021). "Diez razones científicas que apoyan la transmisión aérea del SARS-CoV-2". Lancet . 397 (10285): 1603–1605. doi :10.1016/s0140-6736(21)00869-2. PMC 8049599 . PMID 33865497.
- ^ Bourouiba L (13 de julio de 2021). «Dinámica de fluidos de enfermedades infecciosas respiratorias». Revisión anual de ingeniería biomédica . 23 (1): 547–577. doi :10.1146/annurev-bioeng-111820-025044. hdl : 1721.1/131115 . PMID: 34255991. S2CID : 235823756. Consultado el 7 de septiembre de 2021 .
- ^ Stadnytskyi V, Bax CE, Bax A, Anfinrud P (2 de junio de 2020). "La vida útil en el aire de las pequeñas gotas del habla y su importancia potencial en la transmisión del SARS-CoV-2". Actas de la Academia Nacional de Ciencias . 117 (22): 11875–11877. Bibcode :2020PNAS..11711875S. doi : 10.1073/pnas.2006874117 . PMC 7275719 . PMID 32404416.
- ^ Miller SL, Nazaroff WW, Jimenez JL, Boerstra A, Buonanno G, Dancer SJ, et al. (marzo de 2021). "Transmisión del SARS-CoV-2 por inhalación de aerosol respiratorio en el evento de superpropagación de Skagit Valley Chorale". Aire interior . 31 (2): 314–323. Código Bibliográfico :2021InAir..31..314M. doi :10.1111/ina.12751. PMC 7537089 . PMID 32979298.
- ^ abc Mittal R (2020). "La física del flujo de COVID-19". Revista de mecánica de fluidos . 894 . arXiv : 2004.09354 . Código Bibliográfico :2020JFM...894F...2M. doi :10.1017/jfm.2020.330. S2CID 215827809.
- ^ He X, Lau EH, Wu P, Deng X, Wang J, Hao X, et al. (septiembre de 2020). "Corrección del autor: dinámica temporal en la diseminación viral y transmisibilidad de COVID-19". Nature Medicine . 26 (9): 1491–1493. doi :10.1038/s41591-020-1016-z. PMC 7413015 . PMID 32770170. S2CID 221050261.
- ^ abc Red de Enfermedades Transmisibles de Australia. "Enfermedad por coronavirus 2019 (COVID-19): Directrices nacionales de la CDNA para las unidades de salud pública". 5.1. Red de Enfermedades Transmisibles de Australia/Departamento de Salud del Gobierno de Australia.
- ^ "Preguntas clínicas sobre la COVID-19: preguntas y respuestas". Centros para el Control y la Prevención de Enfermedades . 4 de marzo de 2021.
- ^ "Informe científico: transmisión del SARS-CoV-2". Centros para el Control y la Prevención de Enfermedades. 7 de mayo de 2021. Consultado el 8 de mayo de 2021 .
- ^ "Enfermedad por coronavirus (COVID-19): ¿Cómo se transmite?". Organización Mundial de la Salud . 30 de abril de 2021.
- ^ abcde • «COVID-19: epidemiología, virología y características clínicas». GOV.UK . Consultado el 18 de octubre de 2020 .
• Red de Enfermedades Transmisibles de Australia. "Enfermedad por coronavirus 2019 (COVID-19): directrices de la Red de Enfermedades Transmisibles de Australia para las unidades de salud pública". Versión 4.4. Departamento de Salud del Gobierno de Australia . Consultado el 17 de mayo de 2021 .
• Agencia de Salud Pública de Canadá (3 de noviembre de 2020). «COVID-19: Principales modos de transmisión». aem . Consultado el 18 de mayo de 2021 .
• «Transmisión de la COVID-19». Centro Europeo para la Prevención y el Control de Enfermedades . 26 de enero de 2021. Consultado el 18 de mayo de 2021 .
• Meyerowitz EA, Richterman A, Gandhi RT, Sax PE (enero de 2021). "Transmisión del SARS-CoV-2: una revisión de los factores virales, del huésped y ambientales". Anales de Medicina Interna . 174 (1): 69–79. doi :10.7326/M20-5008. ISSN 0003-4819. PMC 7505025 . PMID 32941052. - ^ abc Tang JW, Marr LC, Li Y, Dancer SJ (abril de 2021). "La COVID-19 ha redefinido la transmisión aérea". BMJ . 373 : n913. doi : 10.1136/bmj.n913 . PMID 33853842.
- ^ ab Morawska L, Allen J, Bahnfleth W, Bluyssen PM, Boerstra A, Buonanno G, et al. (mayo de 2021). "Un cambio de paradigma para combatir las infecciones respiratorias en interiores" (PDF) . Science . 372 (6543): 689–691. Bibcode :2021Sci...372..689M. doi :10.1126/science.abg2025. PMID 33986171. S2CID 234487289. Archivado desde el original (PDF) el 6 de diciembre de 2021 . Consultado el 14 de junio de 2021 .
- ^ Biswas Riddhideep, Pal Anish, Pal Ritam, Sarkar Sourav, Mukhopadhyay Achintya (2022). "Evaluación del riesgo de infección por COVID-19 por gotitas respiratorias de la tos para varios escenarios de ventilación dentro de un ascensor: un análisis de dinámica de fluidos computacional basado en OpenFOAM". Física de fluidos . 34 (1): 013318. arXiv : 2109.12841 . Código Bibliográfico :2022PhFl...34a3318B. doi :10.1063/5.0073694. PMC 8939552 . PMID 35340680. S2CID 245828044.
- ^ "Brote del síndrome respiratorio agudo severo por coronavirus 2 (SARS-CoV-2): aumento de la transmisión más allá de China – cuarta actualización" (PDF) . Centro Europeo para la Prevención y el Control de Enfermedades. 14 de febrero de 2020 . Consultado el 8 de marzo de 2020 .
- ^ ab Andersen KG, Rambaut A, Lipkin WI, Holmes EC, Garry RF (abril de 2020). "El origen proximal del SARS-CoV-2". Nature Medicine . 26 (4): 450–452. doi :10.1038/s41591-020-0820-9. PMC 7095063 . PMID 32284615.
- ^ Zhou P, Yang XL, Wang XG, Hu B, Zhang L, Zhang W, et al. (2020). "Un brote de neumonía asociado con un nuevo coronavirus de probable origen en murciélagos". Nature . 579 (7798): 270–273. Bibcode :2020Natur.579..270Z. doi :10.1038/s41586-020-2012-7. PMC 7095418 . PMID 32015507.
- ^ Gibbens S (18 de marzo de 2020). «Por qué el jabón es preferible a la lejía en la lucha contra el coronavirus». National Geographic . Archivado desde el original el 2 de abril de 2020. Consultado el 2 de abril de 2020 .
- ^ Viana Martins CP, Xavier CS, Cobrado L (2022). "Métodos de desinfección frente al SARS-CoV-2: una revisión sistemática". Revista de Infecciones Hospitalarias . 119 : 84–117. doi :10.1016/j.jhin.2021.07.014. ISSN 1532-2939. PMC 8522489 . PMID 34673114.
- ^ Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, et al. (febrero de 2020). "Un nuevo coronavirus de pacientes con neumonía en China, 2019". The New England Journal of Medicine . 382 (8): 727–733. doi :10.1056/NEJMoa2001017. PMC 7092803 . PMID 31978945.
- ^ abc Informe de la Misión Conjunta OMS-China sobre la Enfermedad por Coronavirus 2019 (COVID-19) (PDF) (Informe). Organización Mundial de la Salud (OMS). Febrero de 2020. Archivado (PDF) del original el 29 de febrero de 2020. Consultado el 21 de marzo de 2020 .
- ^ "Informe de la misión conjunta OMS-China sobre la enfermedad por coronavirus 2019 (COVID-19)". Organización Mundial de la Salud (OMS) . Consultado el 25 de enero de 2022 .
- ^ Rathore JS, Ghosh C (agosto de 2020). "Coronavirus-2 causante del síndrome respiratorio agudo severo (SARS-CoV-2), un patógeno de reciente aparición: una descripción general". Patógenos y enfermedades . 78 (6). doi : 10.1093/femspd/ftaa042 . OCLC 823140442. PMC 7499575 . PMID 32840560.
- ^ Thomas S (octubre de 2020). "La estructura de la proteína de membrana del SARS-CoV-2 se asemeja al transportador de azúcar SemiSWEET". Patógenos e inmunidad . 5 (1): 342–363. doi :10.20411/pai.v5i1.377. PMC 7608487 . PMID 33154981.
- ^ Koyama T, Platt D, Parida L (julio de 2020). "Análisis de variantes de genomas del SARS-CoV-2". Boletín de la Organización Mundial de la Salud . 98 (7): 495–504. doi :10.2471/BLT.20.253591. PMC 7375210. PMID 32742035. Detectamos
un total de 65776 variantes con 5775 variantes distintas.
- ^ ab Rambaut A, Holmes EC, O'Toole Á, Hill V, McCrone JT, Ruis C, et al. (noviembre de 2020). "Una propuesta de nomenclatura dinámica para los linajes del SARS-CoV-2 para ayudar a la epidemiología genómica". Nature Microbiology . 5 (11): 1403–1407. doi :10.1038/s41564-020-0770-5. PMC 7610519 . PMID 32669681.
- ^ "Seguimiento de las variantes del SARS-CoV-2". Organización Mundial de la Salud (OMS) . 1 de julio de 2021. Consultado el 5 de julio de 2021 .
- ^ Alm E, Broberg EK, Connor T, Hodcroft EB, Komissarov AB, Maurer-Stroh S, et al. (agosto de 2020). "Distribución geográfica y temporal de los clados del SARS-CoV-2 en la región europea de la OMS, de enero a junio de 2020". Vigilancia del euro . 25 (32). doi :10.2807/1560-7917.ES.2020.25.32.2001410. PMC 7427299 . PMID 32794443.
- ^ "Linajes de PANGO". cov-lineages.org . Archivado desde el original el 10 de mayo de 2021 . Consultado el 9 de mayo de 2021 .
- ^ Lauring AS, Hodcroft EB (febrero de 2021). "Variantes genéticas del SARS-CoV-2: ¿qué significan?". JAMA . 325 (6): 529–531. doi : 10.1001/jama.2020.27124 . PMID 33404586. S2CID 230783233.
- ^ Abdool Karim SS, de Oliveira T (mayo de 2021). "Nuevas variantes del SARS-CoV-2: implicaciones clínicas, de salud pública y de la vacuna". The New England Journal of Medicine . 384 (19). Sociedad Médica de Massachusetts: 1866–1868. doi :10.1056/nejmc2100362. ISSN 0028-4793. PMC 8008749 . PMID 33761203.
- ^ Mallapaty S (noviembre de 2020). «El análisis de visones de COVID muestra que las mutaciones no son peligrosas, todavía». Nature . 587 (7834): 340–341. Bibcode :2020Natur.587..340M. doi : 10.1038/d41586-020-03218-z . PMID 33188367. S2CID 226947606.
- ^ Larsen HD, Fonager J, Lomholt FK, Dalby T, Benedetti G, Kristensen B, et al. (febrero de 2021). "Informe preliminar de un brote de SARS-CoV-2 en visones y criadores de visones asociado con propagación comunitaria, Dinamarca, de junio a noviembre de 2020". Euro Surveillance . 26 (5): 2100009. doi :10.2807/1560-7917.ES.2021.26.5.210009. PMC 7863232 . PMID 33541485.
A 1 de febrero de 2021, evaluamos que la variante del grupo 5 ya no circula entre humanos en Dinamarca.
- ^ "Nuevas variantes de COVID-19". Centros para el Control y la Prevención de Enfermedades de EE. UU. (CDC) . 28 de junio de 2021 [Publicado por primera vez el 11 de febrero de 2020] . Consultado el 15 de julio de 2021 .
- ^ "Actualización epidemiológica semanal sobre la COVID-19, edición 69". Organización Mundial de la Salud (OMS) . 7 de diciembre de 2021.
- ^ «Clasificación de Ómicron (B.1.1.529): variante preocupante del SARS-CoV-2». Organización Mundial de la Salud (OMS) . Consultado el 9 de diciembre de 2021 .
- ^ "JN.1" (PDF) . 19 de diciembre de 2023. Consultado el 21 de diciembre de 2023 .
- ^ Benadjaoud Y (19 de diciembre de 2023). «La variante JN.1 de COVID-19 catalogada como 'variante de interés' por la Organización Mundial de la Salud». ABC News . Consultado el 22 de diciembre de 2023 .
- ^ Harrison AG, Lin T, Wang P (diciembre de 2020). "Mecanismos de transmisión y patogénesis del SARS-CoV-2". Tendencias en inmunología . 41 (12): 1100–1115. doi :10.1016/j.it.2020.10.004. PMC 7556779 . PMID 33132005.
- ^ Verdecchia P, Cavallini C, Spanevello A, Angeli F (junio de 2020). "El vínculo fundamental entre la deficiencia de ACE2 y la infección por SARS-CoV-2". Revista Europea de Medicina Interna . 76 : 14–20. doi :10.1016/j.ejim.2020.04.037. PMC 7167588 . PMID 32336612.
- ^ Letko M, Marzi A, Munster V (abril de 2020). "Evaluación funcional de la entrada celular y el uso del receptor para el SARS-CoV-2 y otros betacoronavirus del linaje B". Nature Microbiology . 5 (4): 562–569. doi : 10.1038/s41564-020-0688-y . PMC 7095430 . PMID 32094589.
- ^ Marik PE, Iglesias J, Varon J, Kory P (enero de 2021). "Una revisión de la fisiopatología de la COVID-19". Revista Internacional de Inmunopatología y Farmacología . 35 : 20587384211048026. doi :10.1177/20587384211048026. PMC 8477699 . PMID 34569339.
- ^ abcdefgh Eketunde AO, Mellacheruvu SP, Oreoluwa P (julio de 2020). "Una revisión de los hallazgos post mortem en pacientes con COVID-19". Cureus . 12 (7). Cureus, Inc.: e9438. doi : 10.7759/cureus.9438 . PMC 7451084 . PMID 32864262. S2CID 221352704.
- ^ Opacidades en vidrio esmerilado del pulmón antes, durante y después de la pandemia de COVID-19 - PMC (nih.gov)
- ^ Ontong P, Prachayasittikul V (15 de enero de 2021). "Funciones desveladas del ácido hialurónico en la COVID-19 grave". Revista EXCLI . 20 : 117–125. doi :10.17179/excli2020-3215. ISSN 1611-2156. PMC 7868638 . PMID 33564281.
- ^ ab Meunier N, Briand L, Jacquin-Piques A, Brondel L, Pénicaud L (junio de 2020). "Deterioro del olfato y el gusto inducidos por la COVID-19: posible impacto en la fisiología". Frontiers in Physiology . 11 : 625110. doi : 10.3389/fphys.2020.625110 . PMC 7870487 . PMID 33574768.
- ^ Guerrero JI, Barragán LA, Martínez JD, Montoya JP, Peña A, Sobrino FE, et al. (junio de 2021). "Afectación del sistema nervioso central y periférico por COVID-19: una revisión sistemática de la fisiopatología, manifestaciones clínicas, neuropatología, neuroimagen, electrofisiología y hallazgos en el líquido cefalorraquídeo". BMC Infectious Diseases . 21 (1): 515. doi : 10.1186/s12879-021-06185-6 . PMC 8170436 . PMID 34078305.
- ^ ab Pezzini A, Padovani A (noviembre de 2020). "Levantar la máscara en las manifestaciones neurológicas de COVID-19". Nature Reviews. Neurología . 16 (11): 636–644. doi :10.1038/s41582-020-0398-3. PMC 7444680 . PMID 32839585.
- ^ Li YC, Bai WZ, Hashikawa T (junio de 2020). "El potencial neuroinvasivo del SARS-CoV2 puede desempeñar un papel en la insuficiencia respiratoria de los pacientes con COVID-19". Journal of Medical Virology . 92 (6): 552–555. doi : 10.1002/jmv.25728 . PMC 7228394 . PMID 32104915.
- ^ Baig AM, Khaleeq A, Ali U, Syeda H (abril de 2020). "Evidencia de que el virus de la COVID-19 ataca al sistema nervioso central: distribución tisular, interacción huésped-virus y mecanismos neurotrópicos propuestos". ACS Chemical Neuroscience . 11 (7): 995–998. doi :10.1021/acschemneuro.0c00122. PMC 7094171 . PMID 32167747.
- ^ Yavarpour-Bali H, Ghasemi-Kasman M (septiembre de 2020). "Actualización sobre las manifestaciones neurológicas de la COVID-19". Ciencias de la vida . 257 : 118063. doi :10.1016/j.lfs.2020.118063. PMC 7346808 . PMID 32652139.
- ^ Douaud G, Lee S, Alfaro-Almagro F, Arthofer C, Wang C, McCarthy P, et al. (marzo de 2022). "El SARS-CoV-2 se asocia a cambios en la estructura cerebral en el Biobanco del Reino Unido". Nature . 604 (7907): 697–707. Bibcode :2022Natur.604..697D. doi : 10.1038/s41586-022-04569-5 . ISSN 1476-4687. LCCN 12037118. OCLC 01586310. PMC 9046077 . PMID 35255491.
- ^ Proust A, Queval CJ, Harvey R, Adams L, Bennett M, Wilkinson RJ (2023). "Efectos diferenciales de las variantes del SARS-CoV-2 en las células del sistema nervioso central y las funciones de la barrera hematoencefálica". Journal of Neuroinflammation . 20 (184): 184. doi : 10.1186/s12974-023-02861-3 . PMC 10398935 . PMID 37537664.
- ^ Geddes L, Sample I (7 de marzo de 2022). «La COVID-19 puede encoger el cerebro y dañar su tejido, según un estudio». The Guardian . Archivado desde el original el 7 de marzo de 2022. Consultado el 4 de septiembre de 2023 .
- ^ Morelle R (7 de marzo de 2022). "Los escáneres revelan cómo el Covid puede cambiar el cerebro". BBC News . BBC . Consultado el 4 de septiembre de 2023 .
- ^ "Incluso los casos leves de Covid están relacionados con daños cerebrales meses después de la enfermedad, según los análisis". NBC News. 7 de marzo de 2022.
- ^ Gu J, Han B, Wang J (mayo de 2020). "COVID-19: manifestaciones gastrointestinales y posible transmisión fecal-oral". Gastroenterología . 158 (6): 1518–1519. doi :10.1053/j.gastro.2020.02.054. PMC 7130192 . PMID 32142785.
- ^ Mönkemüller K, Fry L, Rickes S (mayo de 2020). "COVID-19, coronavirus, SARS-CoV-2 y el intestino delgado". Revista Española de Enfermedades Digestivas . 112 (5): 383–388. doi :10.17235/reed.2020.7137/2020. PMID 32343593. S2CID 216645754.
- ^ Almamlouk R, Kashour T, Obeidat S, Bois MC, Maleszewski JJ, Omrani OA, et al. (agosto de 2022). "Patología cardíaca asociada a COVID-19 en la evaluación post mortem: una revisión sistemática colaborativa". Microbiología clínica e infecciones . 28 (8): 1066–1075. doi :10.1016/j.cmi.2022.03.021. PMC 8941843 . PMID 35339672.
- ^ abc Zheng YY, Ma YT, Zhang JY, Xie X (mayo de 2020). "COVID-19 y el sistema cardiovascular". Nature Reviews. Cardiología . 17 (5): 259–260. doi :10.1038/s41569-020-0360-5. PMC 7095524 . PMID 32139904.
- ^ abc Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. (febrero de 2020). "Características clínicas de pacientes infectados con el nuevo coronavirus de 2019 en Wuhan, China". Lancet . 395 (10223): 497–506. doi : 10.1016/S0140-6736(20)30183-5 . PMC 7159299 . PMID 31986264.
- ^ "Enfermedad por coronavirus 2019 (COVID-19): infarto de miocardio y otros problemas relacionados con la enfermedad de las arterias coronarias". UpToDate . Consultado el 28 de septiembre de 2020 .
- ^ Turner AJ, Hiscox JA, Hooper NM (junio de 2004). "ACE2: de vasopeptidasa a receptor del virus del SARS". Tendencias en ciencias farmacológicas . 25 (6): 291–4. doi : 10.1016/j.tips.2004.04.001 . PMC 7119032 . PMID 15165741.
- ^ Abou-Ismail MY, Diamond A, Kapoor S, Arafah Y, Nayak L (octubre de 2020). "El estado de hipercoagulabilidad en COVID-19: incidencia, fisiopatología y manejo". Investigación sobre la trombosis . 194 . Elsevier BV: 101–115. doi :10.1016/j.thromres.2020.06.029. PMC 7305763 . PMID 32788101.
- ^ abc Wadman M (abril de 2020). "¿Cómo mata el coronavirus? Los médicos rastrean una feroz destrucción a través del cuerpo, desde el cerebro hasta los dedos de los pies". Science . doi : 10.1126/science.abc3208 .
- ^ "Estudio de los NIH descubre daño en los vasos sanguíneos e inflamación en los cerebros de pacientes con COVID-19, pero no infección". Institutos Nacionales de Salud (NIH) . 30 de diciembre de 2020. Consultado el 17 de enero de 2021 .
- ^ Lee MH, Perl DP, Nair G, Li W, Maric D, Murray H, et al. (febrero de 2021). "Lesión microvascular en los cerebros de pacientes con COVID-19". The New England Journal of Medicine . 384 (5): 481–483. doi :10.1056/nejmc2033369. PMC 7787217 . PMID 33378608.
- ^ Kubánková M, Hohberger B, Hoffmanns J, Fürst J, Herrmann M, Guck J, et al. (julio de 2021). "El fenotipo físico de las células sanguíneas se altera en la COVID-19". Revista biofísica . 120 (14): 2838–2847. Bibcode :2021BpJ...120.2838K. doi :10.1016/j.bpj.2021.05.025. PMC 8169220 . PMID 34087216.
- ^ Gupta A, Madhavan MV, Sehgal K, Nair N, Mahajan S, Sehrawat TS y otros. (julio de 2020). "Manifestaciones extrapulmonares de COVID-19". Medicina de la Naturaleza . 26 (7): 1017–1032. doi : 10.1038/s41591-020-0968-3 . PMID 32651579. S2CID 220462000.
- ^ "Coronavirus: daño renal causado por COVID-19". Johns Hopkins Medicine . 14 de mayo de 2020 . Consultado el 25 de enero de 2022 .
- ^ Ziegler C, Allon SJ, Nyquist SK, Mbano IM, Miao VN, Tzouanas CN, et al. (28 de mayo de 2020). "El receptor ACE2 del SARS-CoV-2 es un gen estimulado por interferón en las células epiteliales de las vías respiratorias humanas y se detecta en subconjuntos específicos de células en distintos tejidos". Cell . Red biológica pulmonar HCA. 181 (5): 1016–1035.e19. doi :10.1016/j.cell.2020.04.035. PMC 7252096 . PMID 32413319.
- ^ Sajuthi SP, DeFord P, Li Y, Jackson ND, Montgomery MT, Everman JL, et al. (12 de octubre de 2020). "La inflamación por interferón y tipo 2 regula la expresión del factor de entrada del SARS-CoV-2 en el epitelio de las vías respiratorias". Nature Communications . 11 (1): 5139. Bibcode :2020NatCo..11.5139S. doi :10.1038/s41467-020-18781-2. PMC 7550582 . PMID 33046696.
- ^ Tretter F, Peters E, Sturmberg J, Bennett J, Voit E, Dietrich JW, et al. (28 de septiembre de 2022). "Perspectivas del (/memorando para) pensamiento sistémico sobre la pandemia y patología de COVID-19". Revista de evaluación en la práctica clínica . 29 (3): 415–429. doi :10.1111/jep.13772. PMC 9538129 . PMID 36168893. S2CID 252566067.
- ^ Zhang C, Wu Z, Li JW, Zhao H, Wang GQ (mayo de 2020). "Síndrome de liberación de citocinas en casos graves de COVID-19: el antagonista del receptor de interleucina-6 tocilizumab puede ser la clave para reducir la mortalidad". Revista internacional de agentes antimicrobianos . 55 (5): 105954. doi :10.1016/j.ijantimicag.2020.105954. PMC 7118634 . PMID 32234467.
- ^ Gómez-Rial J, Rivero-Calle I, Salas A, Martinón-Torres F (2020). "El papel de los monocitos/macrófagos en la patogénesis de la COVID-19: implicaciones para la terapia". Infección y resistencia a fármacos . 13 : 2485–2493. doi : 10.2147/IDR.S258639 . PMC 7383015 . PMID 32801787.
- ^ Dai L, Gao GF (febrero de 2021). «Objetivos virales para vacunas contra la COVID-19». Nature Reviews. Inmunología . 21 (2): 73–82. doi :10.1038/s41577-020-00480-0. ISSN: 1474-1733. PMC : 7747004. PMID: 33340022.
- ^ ab Boopathi S, Poma AB, Kolandaivel P (abril de 2020). "Estructura del nuevo coronavirus de 2019, mecanismo de acción, promesas de fármacos antivirales y descarte de su tratamiento". Journal of Biomolecular Structure & Dynamics . 39 (9): 3409–3418. doi :10.1080/07391102.2020.1758788. PMC 7196923 . PMID 32306836.
- ^ Kai H, Kai M (julio de 2020). "Interacciones de los coronavirus con los inhibidores de la ECA2, la angiotensina II y el RAS: lecciones extraídas de la evidencia disponible y perspectivas sobre la COVID-19". Hypertension Research . 43 (7): 648–654. doi :10.1038/s41440-020-0455-8. PMC 7184165 . PMID 32341442.
- ^ Chen HX, Chen ZH, Shen HH (octubre de 2020). "[Estructura del SARS-CoV-2 y tratamiento de la COVID-19]". Sheng Li Xue Bao . 72 (5): 617–630. PMID 33106832.
- ^ Jeyanathan M, Afkhami S, Smaill F, Miller MS, Lichty BD, Xing Z (4 de septiembre de 2020). "Consideraciones inmunológicas para las estrategias de vacunación contra la COVID-19". Nature Reviews Immunology . 20 (10): 615–632. doi :10.1038/s41577-020-00434-6. ISSN 1474-1741. PMC 7472682 . PMID 32887954.
- ^ Zhang Q, Ju B, Ge J, Chan JF, Cheng L, Wang R, et al. (July 2021). "Potent and protective IGHV3-53/3-66 public antibodies and their shared escape mutant on the spike of SARS-CoV-2". Nature Communications. 12 (1): 4210. Bibcode:2021NatCo..12.4210Z. doi:10.1038/s41467-021-24514-w. PMC 8270942. PMID 34244522. S2CID 235786394.
- ^ Soy M, Keser G, Atagündüz P, Tabak F, Atagündüz I, Kayhan S (July 2020). "Cytokine storm in COVID-19: pathogenesis and overview of anti-inflammatory agents used in treatment". Clinical Rheumatology. 39 (7): 2085–2094. doi:10.1007/s10067-020-05190-5. PMC 7260446. PMID 32474885.
- ^ Quirch M, Lee J, Rehman S (August 2020). "Hazards of the Cytokine Storm and Cytokine-Targeted Therapy in Patients With COVID-19: Review". Journal of Medical Internet Research. 22 (8): e20193. doi:10.2196/20193. PMC 7428145. PMID 32707537.
- ^ Bhaskar S, Sinha A, Banach M, Mittoo S, Weissert R, Kass JS, et al. (2020). "Cytokine Storm in COVID-19-Immunopathological Mechanisms, Clinical Considerations, and Therapeutic Approaches: The REPROGRAM Consortium Position Paper". Frontiers in Immunology. 11: 1648. doi:10.3389/fimmu.2020.01648. PMC 7365905. PMID 32754159.
- ^ a b c d e f Wastnedge EA, Reynolds RM, van Boeckel SR, Stock SJ, Denison FC, Maybin JA, et al. (January 2021). "Pregnancy and COVID-19". Physiological Reviews. 101 (1): 303–318. doi:10.1152/physrev.00024.2020. PMC 7686875. PMID 32969772.
- ^ Digby AM, Dahan MH (12 January 2023). "Obstetrical and gynecologic implications of COVID-19: what have we learned over the first two years of the pandemic". Archives of Gynecology and Obstetrics. 308 (3): 813–819. doi:10.1007/s00404-022-06847-z. PMC 9838509. PMID 36633677.
- ^ Campbell D (10 October 2021). "One in six most critically ill NHS Covid patients are unvaccinated pregnant women". The Guardian. Retrieved 25 January 2022.
- ^ a b Ai T, Yang Z, Hou H, Zhan C, Chen C, Lv W, et al. (August 2020). "Correlation of Chest CT and RT-PCR Testing for Coronavirus Disease 2019 (COVID-19) in China: A Report of 1014 Cases". Radiology. 296 (2): E32–E40. doi:10.1148/radiol.2020200642. PMC 7233399. PMID 32101510.
- ^ a b c d Salehi S, Abedi A, Balakrishnan S, Gholamrezanezhad A (July 2020). "Coronavirus Disease 2019 (COVID-19): A Systematic Review of Imaging Findings in 919 Patients". AJR. American Journal of Roentgenology. 215 (1): 87–93. doi:10.2214/AJR.20.23034. PMID 32174129.
- ^ "2019 Novel Coronavirus (2019-nCoV) Situation Summary". U.S. Centers for Disease Control and Prevention (CDC). 30 January 2020. Archived from the original on 26 January 2020. Retrieved 30 January 2020.
- ^ "Coronavirus disease (COVID-19) technical guidance: Laboratory testing for 2019-nCoV in humans". World Health Organization (WHO). Archived from the original on 15 March 2020. Retrieved 14 March 2020.
- ^ Bullard J, Dust K, Funk D, Strong JE, Alexander D, Garnett L, et al. (December 2020). "Predicting Infectious Severe Acute Respiratory Syndrome Coronavirus 2 From Diagnostic Samples". Clinical Infectious Diseases. 71 (10): 2663–2666. doi:10.1093/cid/ciaa638. PMC 7314198. PMID 32442256.
- ^ "Interim Guidelines for Collecting, Handling, and Testing Clinical Specimens from Persons for Coronavirus Disease 2019 (COVID-19)". U.S. Centers for Disease Control and Prevention (CDC). 11 February 2020. Archived from the original on 4 March 2020. Retrieved 26 March 2020.
- ^ "Real-Time RT-PCR Panel for Detection 2019-nCoV". U.S. Centers for Disease Control and Prevention (CDC). 29 January 2020. Archived from the original on 30 January 2020. Retrieved 1 February 2020.
- ^ "Laboratory testing for 2019 novel coronavirus (2019-nCoV) in suspected human cases". World Health Organization (WHO). Archived from the original on 17 March 2020. Retrieved 13 March 2020.
- ^ "NHS staff will be first to get new coronavirus antibody test, medical chief promises". The Independent. 14 May 2020. Retrieved 14 May 2020.
- ^ Heneghan C, Jefferson T (1 September 2020). "Virological characterization of COVID-19 patients that test re-positive for SARS-CoV-2 by RT-PCR". CEBM. Retrieved 19 September 2020.
- ^ Lu J, Peng J, Xiong Q, Liu Z, Lin H, Tan X, et al. (September 2020). "Clinical, immunological and virological characterization of COVID-19 patients that test re-positive for SARS-CoV-2 by RT-PCR". eBioMedicine. 59: 102960. doi:10.1016/j.ebiom.2020.102960. PMC 7444471. PMID 32853988.
- ^ Spencer E, Jefferson T, Brassey J, Heneghan C (11 September 2020). "When is Covid, Covid?". The Centre for Evidence-Based Medicine. Retrieved 19 September 2020.
- ^ "SARS-CoV-2 RNA testing: assurance of positive results during periods of low prevalence". GOV.UK. Retrieved 19 September 2020.
- ^ "ACR Recommendations for the use of Chest Radiography and Computed Tomography (CT) for Suspected COVID-19 Infection". American College of Radiology. 22 March 2020. Archived from the original on 28 March 2020.
- ^ Pormohammad A, Ghorbani S, Khatami A, Razizadeh MH, Alborzi E, Zarei M, et al. (October 2020). "Comparison of influenza type A and B with COVID-19: A global systematic review and meta-analysis on clinical, laboratory and radiographic findings". Reviews in Medical Virology. 31 (3): e2179. doi:10.1002/rmv.2179. PMC 7646051. PMID 33035373. S2CID 222255245.
- ^ Lee EY, Ng MY, Khong PL (April 2020). "COVID-19 pneumonia: what has CT taught us?". The Lancet. Infectious Diseases. 20 (4): 384–385. doi:10.1016/S1473-3099(20)30134-1. PMC 7128449. PMID 32105641.
- ^ a b Li Y, Xia L (June 2020). "Coronavirus Disease 2019 (COVID-19): Role of Chest CT in Diagnosis and Management". AJR. American Journal of Roentgenology. 214 (6): 1280–1286. doi:10.2214/AJR.20.22954. PMID 32130038. S2CID 212416282.
- ^ "COVID-19 Database". Società Italiana di Radiologia Medica e Interventistica (in Italian). Retrieved 11 March 2020.
- ^ "ICD-10 Version:2019". World Health Organization (WHO). 2019. Archived from the original on 31 March 2020. Retrieved 31 March 2020.
U07.2 – COVID-19, virus not identified – COVID-19 NOS – Use this code when COVID-19 is diagnosed clinically or epidemiologically but laboratory testing is inconclusive or not available. Use additional code, if desired, to identify pneumonia or other manifestations
- ^ Giani M, Seminati D, Lucchini A, Foti G, Pagni F (May 2020). "Exuberant Plasmocytosis in Bronchoalveolar Lavage Specimen of the First Patient Requiring Extracorporeal Membrane Oxygenation for SARS-CoV-2 in Europe". Journal of Thoracic Oncology. 15 (5): e65–e66. doi:10.1016/j.jtho.2020.03.008. PMC 7118681. PMID 32194247.
- ^ Lillicrap D (April 2020). "Disseminated intravascular coagulation in patients with 2019-nCoV pneumonia". Journal of Thrombosis and Haemostasis. 18 (4): 786–787. doi:10.1111/jth.14781. PMC 7166410. PMID 32212240.
- ^ Mitra A, Dwyre DM, Schivo M, Thompson GR, Cohen SH, Ku N, et al. (August 2020). "Leukoerythroblastic reaction in a patient with COVID-19 infection". American Journal of Hematology. 95 (8): 999–1000. doi:10.1002/ajh.25793. PMC 7228283. PMID 32212392.
- ^ a b c d e f Satturwar S, Fowkes M, Farver C, Wilson AM, Eccher A, Girolami I, et al. (May 2021). "Postmortem Findings Associated With SARS-CoV-2: Systematic Review and Meta-analysis". The American Journal of Surgical Pathology. 45 (5): 587–603. doi:10.1097/PAS.0000000000001650. PMC 8132567. PMID 33481385. S2CID 231679276.
- ^ Maier BF, Brockmann D (May 2020). "Effective containment explains subexponential growth in recent confirmed COVID-19 cases in China". Science. 368 (6492): 742–746. arXiv:2002.07572. Bibcode:2020Sci...368..742M. doi:10.1126/science.abb4557. PMC 7164388. PMID 32269067. ("... initial exponential growth expected for an unconstrained outbreak".)
- ^ "Viral Load Exposure Factors". ReallyCorrect.com.
- ^ "Recommendation Regarding the Use of Cloth Face Coverings, Especially in Areas of Significant Community-Based Transmission". U.S. Centers for Disease Control and Prevention (CDC). 28 June 2020.
- ^ "Scientific Brief: SARS-CoV-2 and Potential Airborne Transmission". COVID-19 Published Science and Research. U.S. Centers for Disease Control and Prevention (CDC). 11 February 2020. Retrieved 30 October 2020.
- ^ Centers for Disease Control and Prevention (5 April 2020). "What to Do if You Are Sick". U.S. Centers for Disease Control and Prevention (CDC). Archived from the original on 14 February 2020. Retrieved 24 April 2020.
- ^ "Coronavirus Disease 2019 (COVID-19) – Prevention & Treatment". U.S. Centers for Disease Control and Prevention (CDC). 10 March 2020. Archived from the original on 11 March 2020. Retrieved 11 March 2020.
- ^ "UK medicines regulator gives approval for first UK COVID-19 vaccine". Medicines and Healthcare Products Regulatory Agency, Government of the UK. 2 December 2020. Retrieved 2 December 2020.
- ^ Mueller B (2 December 2020). "U.K. Approves Pfizer Coronavirus Vaccine, a First in the West". The New York Times. Archived from the original on 2 December 2020. Retrieved 2 December 2020.
- ^ "COVID-19 Treatment Guidelines". nih.gov. National Institutes of Health. Retrieved 21 April 2020.
- ^ a b Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD (March 2020). "How will country-based mitigation measures influence the course of the COVID-19 epidemic?". Lancet. 395 (10228): 931–934. doi:10.1016/S0140-6736(20)30567-5. PMC 7158572. PMID 32164834.
A key issue for epidemiologists is helping policy makers decide the main objectives of mitigation – e.g. minimising morbidity and associated mortality, avoiding an epidemic peak that overwhelms health-care services, keeping the effects on the economy within manageable levels, and flattening the epidemic curve to wait for vaccine development and manufacture on scale and antiviral drug therapies.
- ^ Wiles S (14 March 2020). "After 'Flatten the Curve', we must now 'Stop the Spread'. Here's what that means". The Spinoff. Archived from the original on 26 March 2020. Retrieved 13 March 2020.
- ^ "Data on COVID-19 mortality by vaccination status". Our World in Data (CDC data). April 2023. Archived from the original on 16 October 2023.
Data source: Centers for Disease Control and Prevention, Vaccine Breakthrough/Surveillance and Analytics Team.
- ^ Li YD, Chi WY, Su JH, Ferrall L, Hung CF, Wu TC (December 2020). "Coronavirus vaccine development: from SARS and MERS to COVID-19". Journal of Biomedical Science. 27 (1): 104. doi:10.1186/s12929-020-00695-2. PMC 7749790. PMID 33341119.
- ^ Subbarao K (July 2021). "The success of SARS-CoV-2 vaccines and challenges ahead". Cell Host & Microbe. 29 (7): 1111–1123. doi:10.1016/j.chom.2021.06.016. PMC 8279572. PMID 34265245.
- ^ a b c d Rogers K (11 May 2022). "COVID-19 vaccine". Encyclopædia Britannica. Archived from the original on 12 June 2022. Retrieved 12 June 2022.
- ^ "Swissmedic grants authorisation for the first COVID-19 vaccine in Switzerland" (Press release). Swiss Agency for Therapeutic Products (Swissmedic). 18 December 2020. Archived from the original on 2 May 2021. Retrieved 5 July 2022.
- ^ "EMA recommends first COVID-19 vaccine for authorisation in the EU". European Medicines Agency (EMA) (Press release). 21 December 2020. Archived from the original on 30 January 2021. Retrieved 21 December 2020.
- ^ "The CanSino Biologics Ad5-nCoV-S [recombinant] COVID-19 vaccine: What you need to know". www.who.int. Retrieved 12 July 2024.
- ^ Dodaran MS, Banihashemi SR, Es-haghi A, Mehrabadi MH, Nofeli M, Mokarram AR, et al. (16 February 2023). "Immunogenicity and Safety of a Combined Intramuscular/Intranasal Recombinant Spike Protein COVID-19 Vaccine (RCP) in Healthy Adults Aged 18 to 55 Years Old: A Randomized, Double-Blind, Placebo-Controlled, Phase I Trial". Vaccines. 11 (2): 455. doi:10.3390/vaccines11020455. PMC 9961243. PMID 36851334.
- ^ Puga-Gómez R, Ricardo-Delgado Y, Rojas-Iriarte C, Céspedes-Henriquez L, Piedra-Bello M, Vega-Mendoza D, et al. (January 2023). "Open-label phase I/II clinical trial of SARS-CoV-2 receptor binding domain-tetanus toxoid conjugate vaccine (FINLAY-FR-2) in combination with receptor binding domain-protein vaccine (FINLAY-FR-1A) in children". International Journal of Infectious Diseases. 126: 164–173. doi:10.1016/j.ijid.2022.11.016. PMC 9673084. PMID 36403819. Retrieved 28 June 2024.
- ^ Mallapaty S, Callaway E, Kozlov M, Ledford H, Pickrell J, Van Noorden R (December 2021). "How COVID vaccines shaped 2021 in eight powerful charts". Nature. 600 (7890): 580–583. Bibcode:2021Natur.600..580M. doi:10.1038/d41586-021-03686-x. PMID 34916666. S2CID 245262732.
- ^ Watson OJ, Barnsley G, Toor J, Hogan AB, Winskill P, Ghani AC (June 2022). "Global impact of the first year of COVID-19 vaccination: a mathematical modelling study". The Lancet Infectious Diseases. 22 (9): 1293–1302. doi:10.1016/s1473-3099(22)00320-6. PMC 9225255. PMID 35753318.
- ^ Beaumont P (18 November 2020). "Covid-19 vaccine: who are countries prioritising for first doses?". The Guardian. ISSN 0261-3077. Archived from the original on 18 January 2021. Retrieved 26 December 2020.
- ^ Wang H, Xu R, Qu S, Schwartz M, Adams A, Chen X (October 2021). "Health inequities in COVID-19 vaccination among the elderly: Case of Connecticut". Journal of Infection and Public Health. 14 (10): 1563–1565. doi:10.1016/j.jiph.2021.07.013. PMC 8491089. PMID 34326008. S2CID 236515442.
- ^ Background document on the mRNA-1273 vaccine (Moderna) against COVID-19 (Report). World Health Organization (WHO). February 2021. hdl:10665/339218. WHO/2019-nCoV/vaccines/SAGE_recommendation/mRNA-1273/background/2021.1. Archived from the original on 13 June 2021. Retrieved 24 July 2021.
- ^ "Background document on the mRNA-1273 vaccine (Moderna) against COVID-19". World Health Organization (WHO). Archived from the original on 26 January 2022. Retrieved 23 January 2022.
- ^ "Pregnancy, breastfeeding, fertility and coronavirus (COVID-19) vaccination". NHS. 5 October 2022. Archived from the original on 15 October 2022. Retrieved 15 October 2022.
- ^ Richie H, Ortiz-Ospina E, Beltekian D, Methieu E, Hasell J, Macdonald B, et al. (March 2020). "Coronavirus (COVID-19) Vaccinations – Statistics and Research". Our World in Data. Archived from the original on 10 March 2021. Retrieved 7 February 2021.
- ^ Mullard A (November 2020). "How COVID vaccines are being divvied up around the world". Nature. doi:10.1038/d41586-020-03370-6. PMID 33257891. S2CID 227246811.
- ^ So AD, Woo J (December 2020). "Reserving coronavirus disease 2019 vaccines for global access: cross sectional analysis". BMJ. 371: m4750. doi:10.1136/bmj.m4750. PMC 7735431. PMID 33323376.
- ^ Bourouiba L (July 2021). "Fluid Dynamics of Respiratory Infectious Diseases". Annual Review of Biomedical Engineering. 23 (1): 547–577. doi:10.1146/annurev-bioeng-111820-025044. hdl:1721.1/131115. PMID 34255991. S2CID 235823756.
- ^ a b Matuschek C, Moll F, Fangerau H, Fischer JC, Zänker K, van Griensven M, et al. (August 2020). "Face masks: benefits and risks during the COVID-19 crisis". European Journal of Medical Research. 25 (1): 32. doi:10.1186/s40001-020-00430-5. PMC 7422455. PMID 32787926.
- ^ Catching A, Capponi S, Yeh MT, Bianco S, Andino R (August 2021). "Examining the interplay between face mask usage, asymptomatic transmission, and social distancing on the spread of COVID-19". Scientific Reports. 11 (1). Nature Portfolio: 15998. Bibcode:2021NatSR..1115998C. doi:10.1038/s41598-021-94960-5. PMC 8346500. PMID 34362936. S2CID 236947786.
Masks prevent the spread of droplets and aerosols generated by an infected individual, and when correctly worn surgical masks can reduce viral transmission by 95%. Uninfected individuals wearing a surgical mask are about 85% protected against infection.
- ^ a b Talic S, Shah S, Wild H, Gasevic D, Maharaj A, Ademi Z, et al. (November 2021). "Effectiveness of public health measures in reducing the incidence of covid-19, SARS-CoV-2 transmission, and covid-19 mortality: systematic review and meta-analysis". BMJ. 375: e068302. doi:10.1136/bmj-2021-068302. PMC 9423125. PMID 34789505. S2CID 244271780.
The results of additional studies that assessed mask wearing ... indicate a reduction in covid-19 incidence, SARS-CoV-2 transmission, and covid-19 mortality. Specifically, a natural experiment across 200 countries showed 45.7% fewer covid-19 related mortality in countries where mask-wearing was mandatory. Another natural experiment study in the US reported a 29% reduction in SARS-CoV-2 transmission (measured as the time-varying reproductive number Rt) (risk ratio 0.71, 95% confidence interval 0.58 to 0.75) in states where mask-wearing was mandatory. A comparative study in the Hong Kong Special Administrative Region reported a statistically significantly lower cumulative incidence of covid-19 associated with mask-wearing than in selected countries where mask-wearing was not mandatory.
- ^ a b "Science Brief: Community Use of Masks to Control the Spread of SARS-CoV-2". CDC. 11 February 2020.
Experimental and epidemiologic data support community masking to reduce the spread of SARS-CoV-2, including alpha and delta variants, among adults and children. [...] Mask use has been found to be safe and is not associated with clinically significant impacts on respiration or gas exchange under most circumstances, except for intense exercise. The limited available data indicate no clear evidence that masking impairs emotional or language development in children. [I]n combination with other contextual cues, masks are unlikely to produce serious impairments of children's social interactions. A study of 2-year-old children concluded that they were able to recognize familiar words presented without a mask and when hearing words through opaque masks. Among children with autism spectrum disorders (ASD), interventions including positive reinforcement and coaching caregivers to teach mask-wearing have improved participants' ability to wear a face mask. These findings suggest that even children who may have difficulty wearing a mask can do so effectively through targeted interventions.
- ^ Jefferson T, Dooley L, Ferroni E, Al-Ansary LA, van Driel ML, Bawazeer GA, et al. (January 2023). "Physical interventions to interrupt or reduce the spread of respiratory viruses". The Cochrane Database of Systematic Reviews. 1 (1): CD006207. doi:10.1002/14651858.CD006207.pub6. PMC 9885521. PMID 36715243.
- ^ Boulos L, Curran JA, Gallant A, Wong H, Johnson C, Delahunty-Pike A, et al. (2023). "Effectiveness of face masks for reducing transmission of SARS-CoV-2: A rapid systematic review". Philosophical Transactions of the Royal Society A: Mathematical, Physical and Engineering Sciences. 381 (2257). Bibcode:2023RSPTA.38130133B. doi:10.1098/rsta.2023.0133. PMC 10446908. PMID 37611625.
- ^ Ju JT, Boisvert LN, Zuo YY (June 2021). "Face masks against COVID-19: Standards, efficacy, testing and decontamination methods". Advances in Colloid and Interface Science. 292: 102435. doi:10.1016/j.cis.2021.102435. PMC 8084286. PMID 33971389.
- ^ Zayas G, Chiang MC, Wong E, MacDonald F, Lange CF, Senthilselvan A, et al. (2013). "Effectiveness of cough etiquette maneuvers in disrupting the chain of transmission of infectious respiratory diseases". BMC Public Health. 13: 811. doi:10.1186/1471-2458-13-811. PMC 3846148. PMID 24010919.
- ^ Ataei M, Shirazi FM, Nakhaee S, Abdollahi M, Mehrpour O (October 2021). "Assessment of cloth masks ability to limit Covid-19 particles spread: a systematic review". Environmental Science and Pollution Research International. 29 (2): 1645–1676. doi:10.1007/s11356-021-16847-2. PMC 8541808. PMID 34689269.
- ^ Koh XQ, Sng A, Chee JY, Sadovoy A, Luo P, Daniel D (February 2022). "Outward and inward protection efficiencies of different mask designs for different respiratory activities". Journal of Aerosol Science. 160. Bibcode:2022JAerS.16005905K. doi:10.1016/j.jaerosci.2021.105905.
- ^ a b c CDC (11 February 2020). "Scientific Brief: SARS-CoV-2 Transmission". U.S. Centers for Disease Control and Prevention (CDC). Retrieved 10 May 2021.
- ^ "Transmission of COVID-19". European Centre for Disease Prevention and Control. 7 September 2020. Retrieved 14 October 2020.
- ^ a b National Center for Immunization and Respiratory Diseases (NCIRD) (9 July 2020). "COVID-19 Employer Information for Office Buildings". U.S. Centers for Disease Control and Prevention (CDC). Retrieved 9 July 2020.
- ^ WHO's Science in 5 on COVID-19 – Ventilation – 30 October 2020. World Health Organization (WHO). 30 October 2020. Archived from the original on 25 October 2022. Retrieved 8 December 2022 – via YouTube.
- ^ Somsen GA, van Rijn C, Kooij S, Bem RA, Bonn D (July 2020). "Small droplet aerosols in poorly ventilated spaces and SARS-CoV-2 transmission". The Lancet. Respiratory Medicine. 8 (7). Elsesier: 658–659. doi:10.1016/S2213-2600(20)30245-9. PMC 7255254. PMID 32473123.
- ^ Lipinski T, Ahmad D, Serey N, Jouhara H (1 November 2020). "Review of ventilation strategies to reduce the risk of disease transmission in high occupancy buildings". International Journal of Thermofluids. 7–8: 100045. Bibcode:2020IJTf....700045L. doi:10.1016/j.ijft.2020.100045. ISSN 2666-2027. S2CID 221642242.
- ^ "Social distancing: what you need to do – Coronavirus (COVID-19)". nhs.uk. 2 June 2020. Retrieved 18 August 2020.
- ^ "Advice for the public on COVID-19 – World Health Organization". World Health Organization (WHO). Retrieved 18 August 2020.
- ^ "COVID-19 y su salud". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 11 de febrero de 2020 . Consultado el 23 de marzo de 2021 .
Para prevenir la propagación de gérmenes, incluido el COVID-19, los CDC recomiendan lavarse las manos con agua y jabón siempre que sea posible porque reduce la cantidad de muchos tipos de gérmenes y sustancias químicas en las manos. Pero si no hay agua y jabón disponibles, usar un desinfectante para manos con al menos un 60 % de alcohol puede ayudarlo a evitar enfermarse y transmitir gérmenes a otras personas.
- ^ "Fórmulas recomendadas por la OMS para la desinfección de manos". Directrices de la OMS sobre higiene de manos en la atención sanitaria: primer desafío mundial para la seguridad del paciente Una atención limpia es una atención más segura . Organización Mundial de la Salud (OMS). 19 de marzo de 2009. Consultado el 19 de marzo de 2020 .
- ^ Nussbaumer-Streit B, Mayr V, Dobrescu AI, Chapman A, Persad E, Klerings I, et al. (septiembre de 2020). "Cuarentena sola o en combinación con otras medidas de salud pública para controlar la COVID-19: una revisión rápida". Base de datos Cochrane de revisiones sistemáticas . 2020 (9): CD013574. doi :10.1002/14651858.CD013574.pub2. ISSN 1469-493X. PMC 8133397. PMID 33959956 .
- ^ ab Hawks L, Woolhandler S, McCormick D (agosto de 2020). "COVID-19 en prisiones y cárceles de los Estados Unidos". JAMA Internal Medicine . 180 (8): 1041–1042. doi : 10.1001/jamainternmed.2020.1856 . PMID 32343355.
- ^ Waldstein D (6 de mayo de 2020). "Para combatir el virus en las cárceles, los CDC sugieren más exámenes de detección" . The New York Times . Archivado desde el original el 7 de mayo de 2020 . Consultado el 14 de mayo de 2020 .
- ^ "Cómo se propaga la COVID-19". Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC) . 18 de septiembre de 2020. Archivado desde el original el 19 de septiembre de 2020. Consultado el 20 de septiembre de 2020 .
- ^ Goldman E (agosto de 2020). "Riesgo exagerado de transmisión de COVID-19 por fómites". The Lancet. Enfermedades infecciosas . 20 (8): 892–893. doi :10.1016/S1473-3099(20)30561-2. PMC 7333993 . PMID 32628907.
- ^ Weixel N (5 de abril de 2021). "Los CDC afirman que el riesgo de transmisión de COVID-19 en superficies es de 1 en 10 000". The Hill . Consultado el 19 de diciembre de 2021 .
- ^ abc "Resumen científico: transmisión del SARS-CoV-2 y de superficies (fómites) en entornos comunitarios interiores". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 5 de abril de 2021. Archivado desde el original el 5 de abril de 2021.
- ^ ab Pedreira A, Taşkın Y, García MR (enero de 2021). "Una revisión crítica de los procesos de desinfección para controlar la transmisión del SARS-CoV-2 en la industria alimentaria". Alimentos . 10 (2): 283. doi : 10.3390/foods10020283 . PMC 7911259 . PMID 33572531. S2CID 231900820.
- ^ Rezasoltani S, Yadegar A, Hatami B, Asadzadeh Aghdaei H, Zali MR (2020). "La resistencia a los antimicrobianos como una amenaza oculta que se esconde tras el brote de COVID-19: los impactos globales de demasiada higiene en la resistencia a los antimicrobianos". Frontiers in Microbiology . 11 : 590683. doi : 10.3389/fmicb.2020.590683 . PMC 7769770 . PMID 33384670.
- ^ Thompson D (8 de febrero de 2021). "El teatro de la higiene sigue siendo una enorme pérdida de tiempo". The Atlantic . Consultado el 27 de febrero de 2021 .
- ^ Thompson D (27 de julio de 2020). "El teatro de la higiene es una enorme pérdida de tiempo". The Atlantic . Consultado el 27 de febrero de 2021 .
- ^ abcdefg Bueckert M, Gupta R, Gupta A, Garg M, Mazumder A (noviembre de 2020). "Infectividad del SARS-CoV-2 y otros coronavirus en superficies secas: potencial de transmisión indirecta". Materiales . 13 (22): 5211. Bibcode :2020Mate...13.5211B. doi : 10.3390/ma13225211 . PMC 7698891 . PMID 33218120.
- ^ Bhardwaj R, Agrawal A (noviembre de 2020). "Cómo el coronavirus sobrevive durante días en superficies". Física de fluidos . 32 (11): 111706. Bibcode :2020PhFl...32k1706B. doi :10.1063/5.0033306. PMC 7713872 . PMID 33281435.
- ^ Chatterjee S, Murallidharan JS, Agrawal A, Bhardwaj R (febrero de 2021). "Por qué el coronavirus sobrevive más tiempo en superficies impermeables que porosas". Física de fluidos . 33 (2): 021701. Bibcode :2021PhFl...33b1701C. doi :10.1063/5.0037924. PMC 7978145 . PMID 33746485.
- ^ Anthes E (8 de abril de 2021). "¿Ha llegado finalmente a su fin la era de la limpieza excesiva?" . The New York Times . Archivado desde el original el 28 de diciembre de 2021. Consultado el 12 de abril de 2021 .
- ^ "Recomendaciones provisionales para centros comunitarios de EE. UU. con casos sospechosos o confirmados de enfermedad por coronavirus 2019". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. 11 de febrero de 2020. Consultado el 4 de abril de 2020 .
- ^ "Sí, los desinfectantes ultravioleta para teléfonos funcionan. Eso no significa que necesites uno". The Washington Post . 16 de febrero de 2021 . Consultado el 29 de abril de 2022 .
- ^ Patiño-Lugo DF, Vélez M, Velásquez Salazar P, Vera-Giraldo CY, Vélez V, Marín IC, et al. (junio de 2020). "Intervenciones no farmacéuticas para la contención, mitigación y supresión de la infección por COVID-19". Médica Colombia . 51 (2): e4266. doi :10.25100/cm.v51i2.4266. PMC 7518730 . PMID 33012884.
- ^ "Recursos informativos sobre la COVID-19 para grupos de alto riesgo | Mantener la educación ACTIVA | Alianza para combatir las enfermedades crónicas". fightchronicdisease.org . Consultado el 31 de mayo de 2020 .
- ^ "Cuarentena y aislamiento". Centros para el Control y la Prevención de Enfermedades de EE. UU. (CDC). 29 de julio de 2021. Consultado el 12 de agosto de 2021 .
- ^ abc Burns J, Movsisyan A, Stratil JM, Biallas RL, Coenen M, Emmert-Fees KM, et al. (Grupo Cochrane de Salud Pública) (marzo de 2021). "Medidas de control relacionadas con los viajes internacionales para contener la pandemia de COVID-19: una revisión rápida". Base de datos Cochrane de revisiones sistemáticas . 2021 (3): CD013717. doi :10.1002/14651858.CD013717.pub2. PMC 8406796. PMID 33763851. S2CID 232356197.
- ^ Fisher D, Heymann D (febrero de 2020). "Preguntas y respuestas: el brote del nuevo coronavirus que causa la COVID-19". BMC Medicine . 18 (1): 57. doi : 10.1186/s12916-020-01533-w . PMC 7047369 . PMID 32106852.
- ^ Liu K, Fang YY, Deng Y, Liu W, Wang MF, Ma JP, et al. (mayo de 2020). "Características clínicas de los casos del nuevo coronavirus en hospitales terciarios de la provincia de Hubei". Revista Médica China . 133 (9): 1025–1031. doi : 10.1097/CM9.0000000000000744 . PMC 7147277 . PMID 32044814.
- ^ Wang T, Du Z, Zhu F, Cao Z, An Y, Gao Y, et al. (marzo de 2020). "Comorbilidades y lesiones multiorgánicas en el tratamiento de la COVID-19". Lancet . 395 (10228). Elsevier BV: e52. doi : 10.1016/s0140-6736(20)30558-4 . PMC 7270177 . PMID 32171074.
- ^ Tao K, Tzou PL, Nouhin J, Bonilla H, Jagannathan P, Shafer RW (julio de 2021). "Terapia antiviral contra el SARS-CoV-2". Clinical Microbiology Reviews . 34 (4): e0010921. doi :10.1128/CMR.00109-21. PMC 8404831 . PMID 34319150. S2CID 236472654.
- ^ ab Motseki TP (7 de junio de 2022). «Pautas de vacunación contra la COVID-19». www.nih.gov . Institutos Nacionales de Salud. Archivado desde el original el 19 de enero de 2021 . Consultado el 18 de enero de 2021 .
- ^ Wang Y, Wang Y, Chen Y, Qin Q (marzo de 2020). "Las características epidemiológicas y clínicas únicas de la neumonía por el nuevo coronavirus (COVID-19) emergente de 2019 implican medidas de control especiales". Revista de Virología Médica . 92 (6): 568–576. doi : 10.1002/jmv.25748 . PMC 7228347 . PMID 32134116.
- ^ "Coronavirus". WebMD . Archivado desde el original el 1 de febrero de 2020 . Consultado el 1 de febrero de 2020 .
- ^ Martel J, Ko YF, Young JD, Ojcius DM (mayo de 2020). "¿Podría la respiración nasal ayudar a mitigar la gravedad de la COVID-19?". Microbios e infección . 22 (4–5): 168–171. doi : 10.1016 /j.micinf.2020.05.002. PMC 7200356. PMID 32387333.
- ^ "Recuperación del coronavirus: ejercicios de respiración". www.hopkinsmedicine.org . Johns Hopkins Medicine. Archivado desde el original el 11 de octubre de 2020 . Consultado el 30 de julio de 2020 .
- ^ Wang L, Wang Y, Ye D, Liu Q (marzo de 2020). "Revisión del nuevo coronavirus de 2019 (SARS-CoV-2) basada en la evidencia actual". Revista internacional de agentes antimicrobianos . 55 (6): 105948. doi :10.1016/j.ijantimicag.2020.105948. PMC 7156162 . PMID 32201353.
- ^ Centros para el Control y la Prevención de Enfermedades de EE. UU. (5 de abril de 2020). «Qué hacer si está enfermo». Centros para el Control y la Prevención de Enfermedades de EE. UU. (CDC) . Archivado desde el original el 14 de febrero de 2020. Consultado el 24 de abril de 2020 .
- ^ "Actualización de las directrices vigentes de la OMS sobre medicamentos para la COVID-19". BMJ (Clinical Research Ed.) . 371 : m4475. Noviembre de 2020. doi : 10.1136/bmj.m4475 . ISSN 1756-1833. PMID 33214213. S2CID 227059995.
- ^ "Preguntas y respuestas: Dexametasona y COVID-19". Organización Mundial de la Salud (OMS) . Archivado desde el original el 11 de octubre de 2020. Consultado el 11 de julio de 2020 .
- ^ "Inicio". Grupo de trabajo nacional sobre evidencia clínica de la COVID-19 . Archivado desde el original el 11 de octubre de 2020. Consultado el 11 de julio de 2020 .
- ^ Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX, et al. (abril de 2020). "Características clínicas de la enfermedad por coronavirus 2019 en China". The New England Journal of Medicine . 382 (18). Sociedad Médica de Massachusetts: 1708–1720. doi : 10.1056/nejmoa2002032 . PMC 7092819 . PMID 32109013.
- ^ Henry BM (abril de 2020). "COVID-19, ECMO y linfopenia: una advertencia". The Lancet. Medicina respiratoria . 8 (4). Elsevier BV: e24. doi :10.1016/s2213-2600(20)30119-3. PMC 7118650 . PMID 32178774.
- ^ Kim JS, Lee JY, Yang JW, Lee KH, Effenberger M, Szpirt W, et al. (2021). "Inmunopatogénesis y tratamiento de la tormenta de citocinas en COVID-19". Theranostics . 11 (1): 316–329. doi :10.7150/thno.49713. PMC 7681075 . PMID 33391477.
- ^ "Pautas de tratamiento de la COVID: resumen de la gestión clínica". Pautas de tratamiento de la enfermedad por coronavirus 2019 (COVID-19) de los NIH . 8 de abril de 2022. Archivado desde el original el 5 de noviembre de 2021. Consultado el 19 de abril de 2022 .
- ^ Wise J (17 de abril de 2022). "¿Qué pasó con Paxlovid, el fármaco milagroso contra el COVID?". Intelligencer . Archivado desde el original el 19 de abril de 2022. Consultado el 19 de abril de 2022 .
- ^ abc "Tratamientos farmacológicos para la covid-19: revisión sistemática en vivo y metanálisis en red". BMJ . 373 : n967. Abril de 2021. doi : 10.1136/bmj.n967 . hdl : 11375/26524 . PMID 33849936.
- ^ Aripaka P (5 de noviembre de 2021). «Gran Bretaña aprueba la píldora COVID-19 de Merck por primera vez en el mundo». Reuters. Archivado desde el original el 8 de noviembre de 2021. Consultado el 8 de noviembre de 2021 .
- ^ Beasley D (5 de noviembre de 2021). "Pfizer dice que su píldora antiviral reduce el riesgo de COVID-19 grave en un 89%". Reuters. Archivado desde el original el 7 de noviembre de 2021. Consultado el 8 de noviembre de 2021 .
- ^ Reis S, Metzendorf MI, Kuehn R, Popp M, Gagyor I, Kranke P, et al. (noviembre de 2023). "Nirmatrelvir combinado con ritonavir para prevenir y tratar la COVID-19". Base de datos Cochrane de revisiones sistemáticas . 2023 (11): CD015395. doi :10.1002/14651858.CD015395.pub3. PMC 10688265. PMID 38032024 .
- ^ ab Kim PS, Read SW, Fauci AS (diciembre de 2020). "Terapia para la COVID-19 temprana: una necesidad crítica". JAMA . 324 (21). Asociación Médica Estadounidense (AMA): 2149–2150. doi : 10.1001/jama.2020.22813 . PMID 33175121.
- ^ abc "Pautas para el tratamiento de la COVID-19". www.nih.gov . Institutos Nacionales de Salud. Archivado desde el original el 19 de enero de 2021 . Consultado el 18 de enero de 2021 ./
- ^ Saima MS (2 de noviembre de 2021). «Un antidepresivo común reduce el riesgo de muerte por COVID». Nature. Archivado desde el original el 8 de noviembre de 2021. Consultado el 8 de noviembre de 2021 .
- ^ Hsu J (noviembre de 2020). "Covid-19: ¿Qué pasa ahora con el remdesivir?". BMJ . 371 : m4457. doi : 10.1136/bmj.m4457 . PMID 33214186.
- ^ Reed J (4 de noviembre de 2021). «Molnupiravir: la primera pastilla para tratar la Covid obtiene aprobación en el Reino Unido». www.bbc.co.uk . Archivado desde el original el 4 de noviembre de 2021 . Consultado el 23 de noviembre de 2021 .
- ^ Doshi P (octubre de 2020). "¿Las vacunas contra la COVID-19 salvarán vidas? Los ensayos actuales no están diseñados para decírnoslo". BMJ . 371 : m4037. doi :10.1136/bmj.m4037. PMID 33087398. S2CID 224817161.
- ^ ab Palmieri L, Andrianou X, Barbariol P, Bella A, Bellino S, Benelli E, et al. (22 de julio de 2020). Características de los pacientes con SARS-CoV-2 que mueren en Italia Informe basado en los datos disponibles el 22 de julio de 2020 (PDF) (Reporte). Instituto Superior de Sanidad . Consultado el 4 de octubre de 2020 .
- ^ Tzoulis P, Waung JA, Bagkeris E, Hussein Z, Biddanda A, Cousins J, et al. (mayo de 2021). "La disnatremia es un predictor de morbilidad y mortalidad en pacientes hospitalizados con COVID-19". Revista de endocrinología clínica y metabolismo . 106 (6): 1637–1648. doi :10.1210/clinem/dgab107. PMC 7928894. PMID 33624101.
- ^ Tzoulis P, Grossman AB, Baldeweg SE, Bouloux P, Kaltsas G (septiembre de 2021). "MANEJO DE LA ENFERMEDAD ENDOCRINA: Disnatremia en COVID-19: prevalencia, impacto pronóstico, fisiopatología y tratamiento". Revista europea de endocrinología . 185 (4): R103–R111. doi :10.1530/EJE-21-0281. PMC 8428074 . PMID 34370712.
- ^ Baranovskii DS, Klabukov ID, Krasilnikova OA, Nikogosov DA, Polekhina NV, Baranovskaia DR, et al. (diciembre de 1975). "Tiempo de protrombina prolongado como indicador pronóstico temprano del síndrome de dificultad respiratoria aguda grave en pacientes con neumonía relacionada con COVID-19". Investigación médica actual y opinión . 229 (6): 21–25. doi :10.1080/03007995.2020.1853510. PMC 7738209. PMID 33210948. S2CID 227065216 .
- ^ Christensen B, Favaloro EJ, Lippi G, Van Cott EM (octubre de 2020). "Anormalidades en el laboratorio de hematología en pacientes con enfermedad por coronavirus 2019 (COVID-19)". Seminarios sobre trombosis y hemostasia . 46 (7): 845–849. doi :10.1055/s-0040-1715458. PMC 7645834. PMID 32877961 .
- ^ "Vivir con Covid19". Reseñas temáticas del NIHR . Instituto Nacional de Investigación en Salud . 15 de octubre de 2020. doi : 10.3310/themedreview_41169 .
- ^ "¿Cuánto dura la COVID-19?". Estudio de síntomas de COVID en el Reino Unido. 6 de junio de 2020. Consultado el 15 de octubre de 2020 .
- ^ "Resumen de los efectos a largo plazo de la COVID-19 en la salud: evidencia emergente e investigación en curso" (PDF) . Universidad de Washington . 1 de septiembre de 2020. Archivado desde el original (PDF) el 18 de diciembre de 2020 . Consultado el 15 de octubre de 2020 .
- ^ "Los síntomas a largo plazo de la COVID-19 son 'realmente preocupantes', dice el jefe de la OMS". Noticias ONU . 30 de octubre de 2020 . Consultado el 7 de marzo de 2021 .
- ^ "Enfermedad por coronavirus 2019 (COVID-19): pronóstico". BMJ . Consultado el 15 de noviembre de 2020 .
- ^ Lavery AM, Preston LE, Ko JY, Chevinsky JR, DeSisto CL, Pennington AF, et al. (noviembre de 2020). "Características de los pacientes hospitalizados con COVID-19 dados de alta y que experimentaron readmisión en el mismo hospital – Estados Unidos, marzo-agosto de 2020". MMWR. Informe semanal de morbilidad y mortalidad . 69 (45): 1695–1699. doi :10.15585/mmwr.mm6945e2. PMC 7660660 . PMID 33180754.
- ^ Vardavas CI, Nikitara K (marzo de 2020). "COVID-19 y tabaquismo: una revisión sistemática de la evidencia". Enfermedades inducidas por el tabaco . 18 : 20. doi :10.18332/tid/119324. PMC 7083240. PMID 32206052 .
- ^ abc Engin AB, Engin ED, Engin A (agosto de 2020). "Dos factores de riesgo importantes y controvertidos en la infección por SARS-CoV-2: obesidad y tabaquismo". Toxicología y farmacología ambiental . 78 : 103411. Bibcode :2020EnvTP..7803411E. doi :10.1016/j.etap.2020.103411. PMC 7227557. PMID 32422280.
- ^ Setti L, Passarini F, De Gennaro G, Barbieri P, Licen S, Perrone MG, et al. (septiembre de 2020). "Potencial papel de las partículas en suspensión en la propagación de la COVID-19 en el norte de Italia: primer estudio observacional basado en la difusión epidémica inicial". BMJ Open . 10 (9): e039338. doi :10.1136/bmjopen-2020-039338. PMC 7517216 . PMID 32973066.
- ^ Wu X, Nethery RC, Sabath MB, Braun D, Dominici F (noviembre de 2020). "Contaminación del aire y mortalidad por COVID-19 en los Estados Unidos: fortalezas y limitaciones de un análisis de regresión ecológica". Science Advances . 6 (45): eabd4049. Bibcode :2020SciA....6.4049W. doi :10.1126/sciadv.abd4049. PMC 7673673 . PMID 33148655.
- ^ Pansini R, Fornacca D (junio de 2021). "Propagación temprana de COVID-19 en las regiones con aire contaminado de ocho países gravemente afectados". Atmósfera . 12 (6): 795. Bibcode :2021Atmos..12..795P. doi : 10.3390/atmos12060795 .
- ^ Comunian S, Dongo D, Milani C, Palestini P (junio de 2020). "Contaminación del aire y Covid-19: el papel de las partículas en suspensión en la propagación y el aumento de la morbilidad y la mortalidad por Covid-19". Revista Internacional de Investigación Ambiental y Salud Pública . 17 (12): 4487. doi : 10.3390/ijerph17124487 . PMC 7345938 . PMID 32580440.
- ^ Domingo JL, Marquès M, Rovira J (septiembre de 2020). "Influencia de la transmisión aérea del SARS-CoV-2 en la pandemia de COVID-19. Una revisión". Investigación Ambiental . 188 : 109861. Código bibliográfico : 2020ER....18809861D. doi :10.1016/j.envres.2020.109861. PMC 7309850 . PMID 32718835.
- ^ "COVID-19: ¿Quiénes corren mayor riesgo de presentar síntomas graves?". Mayo Clinic .
- ^ Tamara A, Tahapary DL (julio de 2020). "La obesidad como predictor de un mal pronóstico de la COVID-19: una revisión sistemática". Diabetes & Metabolic Syndrome . 14 (4): 655–659. doi : 10.1016/j.dsx.2020.05.020 . PMC 7217103 . PMID 32438328.
- ^ Petrakis D, Margină D, Tsarouhas K, Tekos F, Stan M, Nikitovic D, et al. (julio de 2020). "Obesidad: un factor de riesgo para el aumento de la gravedad y la letalidad de la COVID-19 (revisión)". Molecular Medicine Reports . 22 (1): 9–19. doi : 10.3892/mmr.2020.11127 . PMC 7248467 . PMID 32377709.
- ^ Roca-Fernández A, Dennis A, Nicholls R, McGonigle J, Kelly M, Banerjee R, et al. (29 de marzo de 2021). "La esteatosis hepática, en lugar de la obesidad subyacente, aumenta el riesgo de infección y hospitalización por COVID-19". Frontiers in Medicine . 8 : 636637. doi : 10.3389/fmed.2021.636637 . ISSN 2296-858X. PMC 8039134 . PMID 33855033.
- ^ "Enfermedad por coronavirus 2019 (COVID-19)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 11 de febrero de 2020.
- ^ Devresse A, Belkhir L, Vo B, Ghaye B, Scohy A, Kabamba B, et al. (noviembre de 2020). "Infección por COVID-19 en receptores de trasplantes de riñón: una serie de casos de un solo centro de 22 casos de Bélgica". Medicina renal . 2 (4): 459–466. doi :10.1016/j.xkme.2020.06.001. PMC 7295531 . PMID 32775986.
- ^ Dhindsa S, Champion C, Deol E, Lui M, Campbell R, Newman J, et al. (septiembre de 2022). "Asociación del hipogonadismo masculino con el riesgo de hospitalización por COVID-19". JAMA Network Open . 5 (9): e2229747. doi :10.1001/jamanetworkopen.2022.29747. PMC 9440397 . PMID 36053534.
- ^ Shelton JF, Shastri AJ, Ye C, Weldon CH, Filshtein-Sonmez T, Coker D, et al. (junio de 2021). "El análisis transancestral revela asociaciones genéticas y no genéticas con la susceptibilidad y gravedad de la COVID-19". Nature Genetics . 53 (6): 801–808. doi :10.1038/s41588-021-00854-7. PMID 33888907. S2CID 233372385.
- ^ Wallis C. "Uno de cada siete casos graves de COVID-19 puede ser resultado de una respuesta inmunitaria defectuosa". Scientific American .
- ^ Bastard P, Rosen LB, Zhang Q, Michailidis E, Hoffmann HH, Zhang Y, et al. (octubre de 2020). "Autoanticuerpos contra los IFN de tipo I en pacientes con COVID-19 potencialmente mortal". Science . 370 (6515): eabd4585. doi : 10.1126/science.abd4585 . PMC 7857397 . PMID 32972996. S2CID 221914095.
- ^ Fusco DN, Brisac C, John SP, Huang YW, Chin CR, Xie T, et al. (junio de 2013). "Un análisis genético identifica los genes efectores del interferón-α necesarios para suprimir la replicación del virus de la hepatitis C". Gastroenterología . 144 (7): 1438–49, 1449.e1-9. doi :10.1053/j.gastro.2013.02.026. PMC 3665646 . PMID 23462180.
- ^ Namkoong H, Edahiro R, Takano T, Nishihara H, Shirai Y, Sonehara K, et al. (septiembre de 2022). "DOCK2 está involucrado en la genética y biología del huésped de la COVID-19 grave". Nature . 609 (7928): 754–760. Bibcode :2022Natur.609..754N. doi :10.1038/s41586-022-05163-5. PMC 9492544 . PMID 35940203.
- ^ Kousathanas A, Pairo-Castineira E, Rawlik K, Stuckey A, Odhams CA, Walker S, et al. (julio de 2022). "La secuenciación del genoma completo revela factores del huésped que subyacen a la COVID-19 crítica". Nature . 607 (7917): 97–103. Bibcode :2022Natur.607...97K. doi :10.1038/s41586-022-04576-6. PMC 9259496 . PMID 35255492.
- ^ "COVID-19 en niños y el papel de los entornos escolares en la transmisión: primera actualización". Centro Europeo para la Prevención y el Control de Enfermedades . 23 de diciembre de 2020 . Consultado el 6 de abril de 2021 .
- ^ "Estimación de la carga de enfermedad por COVID-19". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 11 de febrero de 2020 . Consultado el 6 de abril de 2021 .
- ^ Reardon S (2 de septiembre de 2021). "¿Por qué los niños no tienden a enfermarse tanto por Covid-19?". Revista Knowable . doi :10.1146/knowable-090121-1. S2CID 239653475. Consultado el 7 de septiembre de 2021 .
- ^ "Información para proveedores de atención médica pediátrica". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 11 de febrero de 2020 . Consultado el 6 de abril de 2021 .
- ^ Götzinger F, Santiago-García B, Noguera-Julián A, Lanaspa M, Lancella L, Calò Carducci FI, et al. (septiembre de 2020). "COVID-19 en niños y adolescentes en Europa: un estudio de cohorte multinacional y multicéntrico". La lanceta. Salud del Niño y del Adolescente . 4 (9): 653–661. doi :10.1016/S2352-4642(20)30177-2. PMC 7316447 . PMID 32593339.
- ^ Fang L, Karakiulakis G, Roth M (abril de 2020). "¿Los pacientes con hipertensión y diabetes mellitus tienen un mayor riesgo de infección por COVID-19?". The Lancet. Medicina respiratoria . 8 (4): e21. doi :10.1016/S0140-6736(20)30311-1. PMC 7118626. PMID 32171062 .
- ^ "Enfermedad por coronavirus 2019 (COVID-19)". Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC) . 11 de febrero de 2020. Archivado desde el original el 2 de marzo de 2020. Consultado el 2 de marzo de 2020 .
- ^ Castañares-Zapatero D, Chalon P, Kohn L, Dauvrin M, Detollenaere J, Maertens de Noordhout C, et al. (diciembre de 2022). "Fisiopatología y mecanismo del COVID prolongado: una revisión exhaustiva". Anales de Medicina . 54 (1): 1473–1487. doi :10.1080/07853890.2022.2076901. PMC 9132392 . PMID 35594336.
- ^ ab Torres-Castro R, Vasconcello-Castillo L, Alsina-Restoy X, Solis-Navarro L, Burgos F, Puppo H, et al. (noviembre de 2020). "Función respiratoria en pacientes postinfección por COVID-19: una revisión sistemática y metaanálisis". Neumología . 27 (4). Elsevier BV: 328–337. doi :10.1016/j.pulmoe.2020.10.013. PMC 7687368 . PMID 33262076. S2CID 227162748.
- ^ Shaw B, Daskareh M, Gholamrezanezhad A (enero de 2021). "Las manifestaciones persistentes de COVID-19 durante y después de la convalecencia: actualización sobre las consecuencias pulmonares a largo plazo de la enfermedad por coronavirus 2019 (COVID-19)". La Radiología Médica . 126 (1): 40–46. doi :10.1007/s11547-020-01295-8. PMC 7529085 . PMID 33006087.
- ^ Zhao YM, Shang YM, Song WB, Li QQ, Xie H, Xu QF, et al. (agosto de 2020). "Estudio de seguimiento de la función pulmonar y las características fisiológicas relacionadas de los supervivientes de COVID-19 tres meses después de la recuperación". eClinicalMedicine . 25 : 100463. doi :10.1016/j.ijtb.2020.11.003. PMC 7654356 . PMID 32838236.
- ^ "Daño pulmonar por COVID-19". Johns Hopkins Medicine. 28 de febrero de 2022. Consultado el 21 de mayo de 2022 .
- ^ Taquet M, Sillett R, Zhu L, Mendel J, Camplisson I, Dercon Q, et al. (agosto de 2022). "Trayectorias de riesgo neurológico y psiquiátrico después de la infección por SARS-CoV-2: un análisis de estudios de cohorte retrospectivos de 2 años que incluyeron a 1 284 437 pacientes". The Lancet Psychiatry . 9 (10): 815–827. doi :10.1016/S2215-0366(22)00260-7. ISSN 2215-0366. PMC 9385200 . PMID 35987197. S2CID 251626731.
- ^ "Respuestas inmunitarias y correlatos de la inmunidad protectora frente al SARS-CoV-2". Centro Europeo para la Prevención y el Control de Enfermedades. 18 de mayo de 2021. Consultado el 3 de junio de 2021 .
- ^ Vabret N, Britton GJ, Gruber C, Hegde S, Kim J, Kuksin M, et al. (junio de 2020). "Inmunología de la COVID-19: estado actual de la ciencia". Inmunidad . 52 (6): 910–941. doi : 10.1016/j.immuni.2020.05.002 . PMC 7200337 . PMID 32505227.
- ^ Wang Z, Muecksch F, Schaefer-Babajew D, Finkin S, Viant C, Gaebler C, et al. (julio de 2021). "Amplitud neutralizante naturalmente mejorada contra el SARS-CoV-2 un año después de la infección". Nature . 595 (7867): 426–431. Bibcode :2021Natur.595..426W. doi :10.1038/s41586-021-03696-9. PMC 8277577 . PMID 34126625.
- ^ ab Cohen JI, Burbelo PD (diciembre de 2020). "Reinfección con SARS-CoV-2: implicaciones para las vacunas". Enfermedades infecciosas clínicas . 73 (11): e4223–e4228. doi : 10.1093/cid/ciaa1866 . PMC 7799323 . PMID 33338197. S2CID 229323810.
- ^ ab Wang J, Kaperak C, Sato T, Sakuraba A (agosto de 2021). "Reinfección por COVID-19: una revisión sistemática rápida de informes de casos y series de casos". Revista de Medicina de Investigación . 69 (6): 1253–1255. doi :10.1136/jim-2021-001853. ISSN 1081-5589. PMID 34006572. S2CID 234773697.
- ^ ab "¿Cuánto tiempo después de contraer COVID-19 se puede volver a contraer?". ABC News . 2 de mayo de 2022 . Consultado el 24 de junio de 2022 .
- ^ Centros para el Control y la Prevención de Enfermedades (mayo de 2012). «Lección 3: Medidas de riesgo Sección 3: Medidas de frecuencia de mortalidad». Principios de epidemiología en la práctica de la salud pública (tercera edición). Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. N.º SS1978. Archivado desde el original el 28 de febrero de 2020. Consultado el 28 de marzo de 2020 .
- ^ ab Ritchie H, Roser M (25 de marzo de 2020). Chivers T (ed.). "¿Qué sabemos sobre el riesgo de morir por COVID-19?". Our World in Data . Archivado desde el original el 28 de marzo de 2020. Consultado el 28 de marzo de 2020 .
- ^ Castagnoli R, Votto M, Licari A, Brambilla I, Bruno R, Perlini S, et al. (septiembre de 2020). "Infección por coronavirus 2 causante del síndrome respiratorio agudo severo (SARS-CoV-2) en niños y adolescentes: una revisión sistemática". JAMA Pediatrics . 174 (9): 882–889. doi : 10.1001/jamapediatrics.2020.1467 . PMID 32320004.
- ^ Lu X, Zhang L, Du H, Zhang J, Li YY, Qu J, et al. (abril de 2020). "Infección por SARS-CoV-2 en niños". La Revista de Medicina de Nueva Inglaterra . 382 (17). Sociedad Médica de Massachusetts: 1663–1665. doi :10.1056/nejmc2005073. PMC 7121177 . PMID 32187458.
- ^ Dong Y, Mo X, Hu Y, Qi X, Jiang F, Jiang Z, et al. (junio de 2020). "Epidemiología de la COVID-19 entre niños en China". Pediatría . 145 (6): e20200702. doi : 10.1542/peds.2020-0702 . PMID 32179660. S2CID 219118986.
- ^ abcd Dehingia N (2021). «Diferencias de sexo en la letalidad por COVID-19: ¿sabemos lo suficiente?». The Lancet. Salud global . 9 (1): e14–e15. doi :10.1016/S2214-109X(20)30464-2. PMC 7834645. PMID 33160453 .
- ^ "Panel de control de COVID-19 del Centro de Ciencias e Ingeniería de Sistemas (CSSE) de la Universidad Johns Hopkins (JHU)". ArcGIS . Universidad Johns Hopkins . Consultado el 10 de marzo de 2023 .
- ^ Lazzerini M, Putoto G (mayo de 2020). "COVID-19 en Italia: decisiones trascendentales y muchas incertidumbres". The Lancet. Salud global . 8 (5): e641–e642. doi :10.1016/S2214-109X(20)30110-8. PMC 7104294 . PMID 32199072.
- ^ "Total de casos confirmados de COVID-19 por millón de personas". Our World in Data . Archivado desde el original el 19 de marzo de 2020 . Consultado el 21 de junio de 2022 .[ Necesita actualización ]
- ^ "Muertes confirmadas acumuladas por COVID-19 por millón de personas". Our World in Data .
- ^ Mallapaty S (junio de 2020). «¿Qué tan mortal es el coronavirus? Los científicos están cerca de encontrar una respuesta». Nature . 582 (7813): 467–468. Bibcode :2020Natur.582..467M. doi : 10.1038/d41586-020-01738-2 . PMID 32546810. S2CID 219726496.
- ^ Alwan NA, Burgess RA, Ashworth S, Beale R, Bhadelia N, Bogaert D, et al. (octubre de 2020). "Consenso científico sobre la pandemia de COVID-19: debemos actuar ahora". Lanceta . 396 (10260): e71–e72. doi :10.1016/S0140-6736(20)32153-X. PMC 7557300 . PMID 33069277.
- ^ Meyerowitz-Katz G, Merone L (diciembre de 2020). "Una revisión sistemática y un metanálisis de los datos de investigación publicados sobre las tasas de mortalidad por infección por COVID-19". Revista internacional de enfermedades infecciosas . 101 : 138–148. doi :10.1016/j.ijid.2020.09.1464. PMC 7524446 . PMID 33007452.
- ^ Zhang D, Hu M, Ji Q (octubre de 2020). "Los mercados financieros en el marco de la pandemia mundial de COVID-19". Finance Research Letters . 36 : 101528. Bibcode :2020CSFX....500043D. doi :10.1016/j.csfx.2020.100043. PMC 7402242 . PMID 32837360.
- ^ abcde Levin AT, Hanage WP, Owusu-Boaitey N, Cochran KB, Walsh SP, Meyerowitz-Katz G (diciembre de 2020). "Evaluación de la especificidad de edad de las tasas de mortalidad por infección por COVID-19: revisión sistemática, metanálisis e implicaciones para las políticas públicas". Revista Europea de Epidemiología . 35 (12): 1123–1138. doi : 10.1007/s10654-020-00698-1 . PMC 7721859 . PMID 33289900.
 El texto fue copiado de esta fuente, que está disponible bajo una Licencia Creative Commons Atribución 4.0 Internacional Archivado el 16 de octubre de 2017 en Wayback Machine .
El texto fue copiado de esta fuente, que está disponible bajo una Licencia Creative Commons Atribución 4.0 Internacional Archivado el 16 de octubre de 2017 en Wayback Machine . - ^ Organización Mundial de la Salud (22 de diciembre de 2020). «Documento de antecedentes sobre la enfermedad de COVID-19 y las vacunas: preparado por el Grupo de trabajo sobre vacunas contra la COVID-19 del Grupo de expertos en asesoramiento estratégico (SAGE) sobre inmunización». Organización Mundial de la Salud (OMS) . hdl :10665/338095.
- ^ "Informe de situación de la enfermedad por coronavirus 2019 (COVID-19) – 30" (PDF) . 19 de febrero de 2020 . Consultado el 3 de junio de 2020 .
- ^ "Informe de situación sobre la enfermedad por coronavirus 2019 (COVID-19) – 31" (PDF) . 20 de febrero de 2020 . Consultado el 23 de abril de 2020 .
- ^ McNeil Jr DG (4 de julio de 2020). "El gran misterio de la pandemia: ¿cuán mortal es el coronavirus? – Incluso con más de 500.000 muertos en todo el mundo, los científicos tienen dificultades para saber con qué frecuencia mata el virus. He aquí el motivo" . The New York Times . Archivado desde el original el 4 de julio de 2020. Consultado el 6 de julio de 2020 .
- ^ "Foro mundial de investigación e innovación sobre la COVID-19: conferencia de prensa virtual" (PDF) . Organización Mundial de la Salud (OMS). 2 de julio de 2020.
- ^ "Estimación de la mortalidad por COVID-19". Organización Mundial de la Salud (OMS) . Consultado el 21 de septiembre de 2020 .
- ^ Shaffer C (23 de octubre de 2021). "Covid-19 sigue estando muy extendido en Irán". New Scientist . 252 (3357): 10–11. Bibcode :2021NewSc.252...10S. doi :10.1016/S0262-4079(21)01865-0. ISSN 0262-4079. PMC 8536311 . PMID 34720322.
- ^ "COVID-19: Datos". Ciudad de Nueva York.
- ^ Wilson L (mayo de 2020). "SARS-CoV-2, COVID-19, tasa de letalidad por infección (IFR) implícita en la serología, los anticuerpos y las pruebas en la ciudad de Nueva York". SSRN 3590771.
- ^ Yang W, Kandula S, Huynh M, Greene SK, Van Wye G, Li W, et al. (febrero de 2021). "Estimación del riesgo de infección-mortalidad del SARS-CoV-2 en la ciudad de Nueva York durante la ola pandémica de la primavera de 2020: un análisis basado en modelos". The Lancet. Enfermedades infecciosas . 21 (2): 203–212. doi :10.1016/s1473-3099(20)30769-6. PMC 7572090 . PMID 33091374.
- ^ Modi C (21 de abril de 2020). "¿Qué tan mortal es el COVID-19? La ciencia de datos ofrece respuestas a partir de los datos de mortalidad de Italia". Medium . Consultado el 23 de abril de 2020 .
- ^ ab "Enfermedad por coronavirus 2019 (COVID-19)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 10 de septiembre de 2020 . Consultado el 9 de diciembre de 2020 .
- ^ Salje H, Tran Kiem C, Lefrancq N, Courtejoie N, Bosetti P, Paireau J, et al. (julio de 2020). "Estimación de la carga del SARS-CoV-2 en Francia". Science . 369 (6500): 208–211. Bibcode :2020Sci...369..208S. doi : 10.1126/science.abc3517 . PMC 7223792 . PMID 32404476.
- ^ McIntosh K (abril de 2021). "Características clínicas de la COVID-19". UpToDate . Consultado el 12 de mayo de 2021 .
- ^ Peckham H, de Gruijter NM, Raine C, Radziszewska A, Ciurtin C, Wedderburn LR, et al. (diciembre de 2020). "El sexo masculino identificado por el metanálisis global de COVID-19 como un factor de riesgo de muerte e ingreso en la UIT". Comunicaciones de la naturaleza . 11 (1): 6317. Código bibliográfico : 2020NatCo..11.6317P. doi :10.1038/s41467-020-19741-6. PMC 7726563 . PMID 33298944.
- ^ Abate BB, Kassie AM, Kassaw MW, Aragie TG, Masresha SA (octubre de 2020). "Diferencia de sexo en la enfermedad por coronavirus (COVID-19): una revisión sistemática y un metanálisis". BMJ Open . 10 (10): e040129. doi :10.1136/bmjopen-2020-040129. PMC 7539579 . PMID 33028563.
- ^ abc El equipo de epidemiología de respuesta de emergencia a la neumonía por el nuevo coronavirus (febrero de 2020). "Características epidemiológicas de un brote de enfermedades por el nuevo coronavirus de 2019 (COVID-19) – China, 2020". China CDC Weekly . 2 (8): 113–122. doi : 10.46234/ccdcw2020.032 . PMC 839292 . PMID 34594836.
- ^ Hu Y, Sun J, Dai Z, Deng H, Li X, Huang Q, et al. (junio de 2020). "Prevalencia y gravedad de la enfermedad por coronavirus 2019 (COVID-19): una revisión sistemática y un metanálisis". Journal of Clinical Virology . 127 : 104371. doi :10.1016/j.jcv.2020.104371. PMC 7195434 . PMID 32315817.
- ^ Fu L, Wang B, Yuan T, Chen X, Ao Y, Fitzpatrick T, et al. (junio de 2020). "Características clínicas de la enfermedad por coronavirus 2019 (COVID-19) en China: una revisión sistemática y un metanálisis". The Journal of Infection . 80 (6): 656–665. doi :10.1016/j.jinf.2020.03.041. PMC 7151416 . PMID 32283155.
- ^ Yuki K, Fujiogi M, Koutsogiannaki S (junio de 2020). "Fisiopatología de COVID-19: una revisión". Inmunología clínica . 215 : 108427. doi : 10.1016/j.clim.2020.108427. PMC 7169933 . PMID 32325252. S2CID 216028003.
- ^ Rabin RC (20 de marzo de 2020). «En Italia, el coronavirus afecta más a los hombres» . The New York Times . Archivado desde el original el 20 de marzo de 2020. Consultado el 7 de abril de 2020 .
- ^ "Informe semanal de vigilancia de la COVID-19". Organización Mundial de la Salud (OMS) . Archivado desde el original el 15 de marzo de 2020. Consultado el 7 de abril de 2020 .
- ^ ab Gupta AH (3 de abril de 2020). "¿El Covid-19 afecta de manera diferente a mujeres y hombres? Estados Unidos no lleva la cuenta" . The New York Times . Archivado desde el original el 3 de abril de 2020. Consultado el 7 de abril de 2020 .
- ^ ab Dorn AV, Cooney RE, Sabin ML (abril de 2020). "COVID-19 exacerbando desigualdades en los EE. UU." Lancet . 395 (10232): 1243–1244. doi :10.1016/S0140-6736(20)30893-X. PMC 7162639 . PMID 32305087.
- ^ ab Shauly-Aharonov M, Shafrir A, Paltiel O, Calderon-Margalit R, Safadi R, Bicher R, et al. (22 de julio de 2021). "Niveles altos y bajos de glucosa antes de la infección asociados con un mayor riesgo de COVID-19 grave: nuevos conocimientos de un estudio basado en la población". PLOS ONE . 16 (7): e0254847. Bibcode :2021PLoSO..1654847S. doi : 10.1371/journal.pone.0254847 . ISSN 1932-6203. PMC 8297851 . PMID 34293038.
- ^ Adams ML, Katz DL, Grandpre J (agosto de 2020). "Estimaciones basadas en la población de las enfermedades crónicas que afectan el riesgo de complicaciones de la enfermedad por coronavirus, Estados Unidos". Enfermedades infecciosas emergentes . 26 (8): 1831–1833. doi : 10.3201/eid2608.200679 . PMC 7392427 . PMID 32324118.
- ^ Batthyány K (13 de octubre de 2020). "Coronavirus y Desigualdades preexistentes: Género y Cuidados". CLACSO (Consejo Latinoamericano de Ciencias Sociales) . Consultado el 22 de abril de 2021 .
- ^ ab "COVID-19 presenta riesgos significativos para los pueblos indígenas estadounidenses y nativos de Alaska". 14 de mayo de 2020.
- ^ Laurencin CT, McClinton A (junio de 2020). "La pandemia de COVID-19: un llamado a la acción para identificar y abordar las disparidades raciales y étnicas". Revista de disparidades raciales y étnicas en salud . 7 (3): 398–402. doi :10.1007/s40615-020-00756-0. PMC 7166096 . PMID 32306369.
- ^ "Comparación de las muertes por coronavirus en el Reino Unido por raza y etnia". The Independent . 9 de junio de 2020 . Consultado el 10 de junio de 2020 .
- ^ "Hallazgos emergentes sobre el impacto de la COVID-19 en las personas negras y de minorías étnicas". The Health Foundation . Consultado el 10 de junio de 2020 .
- ^ Butcher B, Massey J (9 de junio de 2020). "¿Por qué mueren más personas de minorías étnicas por coronavirus?". BBC News . Consultado el 10 de junio de 2020 .
- ^ abc "La antigua mano neandertal en casos graves de COVID-19". ScienceDaily . 30 de septiembre de 2020 . Consultado el 13 de diciembre de 2020 .
- ^ "Declaración del Director General de la OMS sobre el asesoramiento del Comité de Emergencia del RSI relativo al nuevo coronavirus". Organización Mundial de la Salud (OMS) .
- ^ Garg S, Kim L, Whitaker M, O'Halloran A, Cummings C, Holstein R, et al. (abril de 2020). "Tasas de hospitalización y características de los pacientes hospitalizados con enfermedad por coronavirus 2019 confirmada por laboratorio – COVID-NET, 14 estados, del 1 al 30 de marzo de 2020". MMWR. Informe semanal de morbilidad y mortalidad . 69 (15): 458–464. doi : 10.15585/mmwr.mm6915e3 . PMC 7755063 . PMID 32298251.
- ^ ab "Enfermedad por coronavirus 2019 (COVID-19)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 11 de febrero de 2020 . Consultado el 19 de junio de 2020 .
- ^ Zhao Q, Meng M, Kumar R, Wu Y, Huang J, Lian N, et al. (octubre de 2020). "El impacto de la EPOC y el historial de tabaquismo en la gravedad de la COVID-19: una revisión sistemática y un metanálisis". Revista de Virología Médica . 92 (10): 1915–1921. doi :10.1002/jmv.25889. PMC 7262275 . PMID 32293753.
- ^ "Fumar y COVID-19". Organización Mundial de la Salud (OMS) . Consultado el 19 de junio de 2020 .
- ^ DeRobertis J (3 de mayo de 2020). "Las personas que consumen drogas son más vulnerables al coronavirus. Esto es lo que están haciendo las clínicas para ayudar". The Advocate (Luisiana) . Consultado el 4 de mayo de 2020 .
- ^ "Enfermedad por coronavirus 2019 (COVID-19)". Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU . . 11 de febrero de 2020.
- ^ Frutos R, Gavotte L, Devaux CA (noviembre de 2021). "Comprender el origen de la COVID-19 requiere cambiar el paradigma sobre la emergencia zoonótica del modelo de contagio al modelo de circulación". Infección, genética y evolución . 95 : 104812. Bibcode :2021InfGE..9504812F. doi :10.1016/j.meegid.2021.104812. PMC 7969828 . PMID 33744401.
- ^ Holmes EC, Goldstein SA, Rasmussen AL, Robertson DL, Crits-Christoph A, Wertheim JO, et al. (septiembre de 2021). "Los orígenes del SARS-CoV-2: una revisión crítica". Cell . 184 (19): 4848–4856. doi :10.1016/j.cell.2021.08.017. PMC 8373617 . PMID 34480864.
- ^ "Estudio mundial sobre los orígenes del SARS-CoV-2 convocado por la OMS: parte de China". Organización Mundial de la Salud (OMS) . 30 de marzo de 2021. Consultado el 29 de julio de 2022 .
- ^ Duarte F (24 de febrero de 2020). "A medida que aumentan los casos de coronavirus en China y en todo el mundo, se busca identificar al "paciente cero"". BBC News . Consultado el 22 de marzo de 2020 .
- ^ Pekar JE, Magee P, Parker E, Moshiri N, Izhikevich K, Havens JL y col. (26 de julio de 2022). "La epidemiología molecular de múltiples orígenes zoonóticos del SARS-CoV-2". Ciencia . 377 (6609): 960–966. Código Bib : 2022 Ciencia... 377.. 960P. doi : 10.1126/science.abp8337 . PMC 9348752 . PMID 35881005.
- ^ Gill V (26 de julio de 2022). «Los estudios sobre el origen de la COVID-19 indican que la evidencia apunta al mercado de Wuhan». BBC News Online . BBC . Archivado desde el original el 26 de julio de 2022 . Consultado el 31 de agosto de 2023 .
- ^ Worobey M, Levy JI, Serrano LM, Crits-Christoph A, Pekar JE, Goldstein SA, et al. (julio de 2022). "El mercado mayorista de mariscos de Huanan en Wuhan fue el epicentro temprano de la pandemia de COVID-19". Science . 377 (6609): 951–959. Bibcode :2022Sci...377..951W. doi :10.1126/science.abp8715. PMC 9348750 . PMID 35881010. S2CID 251067542.
- ^ "Se profundiza el debate sobre el papel del mercado de Wuhan en el inicio de la pandemia". National Geographic . 27 de julio de 2022.
- ^ Li X, Zai J, Zhao Q, Nie Q, Li Y, Foley BT, et al. (junio de 2020). "Historia evolutiva, posible huésped animal intermediario y análisis entre especies del SARS-CoV-2". Revista de Virología Médica . 92 (6): 602–611. doi :10.1002/jmv.25731. PMC 7228310 . PMID 32104911.
- ^ Andersen KG, Rambaut A, Lipkin WI, Holmes EC, Garry RF (abril de 2020). "El origen proximal del SARS-CoV-2". Nature Medicine . 26 (4): 450–452. doi : 10.1038/s41591-020-0820-9 . PMC 7095063 . PMID 32284615.
- ^ van Dorp L, Acman M, Richard D, Shaw LP, Ford CE, Ormond L, et al. (septiembre de 2020). "Aparición de diversidad genómica y mutaciones recurrentes en el SARS-CoV-2". Infección, genética y evolución . 83 : 104351. Bibcode :2020InfGE..8304351V. doi :10.1016/j.meegid.2020.104351. PMC 7199730 . PMID 32387564.
- ^ Grose TK (13 de mayo de 2020). "¿El coronavirus se originó fuera de Wuhan?". US News & World Report .
- ^ Barnes JE (26 de febrero de 2023). "El Departamento de Energía afirma que una fuga de laboratorio probablemente causó una pandemia". The New York Times . Consultado el 27 de febrero de 2023 .
- ^ Mueller J (26 de febrero de 2023). "Conclusión del Departamento de Energía sobre la fuga de laboratorio de COVID: lo que sabemos". The Hill . Consultado el 26 de marzo de 2023 .
- ^ LeBlanc P (27 de febrero de 2023). «Una nueva evaluación sobre los orígenes del Covid-19 aumenta la confusión | CNN Politics». CNN . Consultado el 27 de febrero de 2023 .
- ^ Davis N, Hawkins A (27 de febrero de 2023). "¿Cuán en serio deberíamos tomar la teoría de la fuga de laboratorio de Covid del Departamento de Energía de EE. UU.?". The Guardian . Consultado el 27 de febrero de 2023 .
- ^ Wolf ZB (25 de mayo de 2021). «Análisis: por qué los científicos están de repente más interesados en la teoría de la fuga de laboratorio sobre el origen del Covid». CNN . Consultado el 26 de mayo de 2021 .
- ^ Maxmen A (septiembre de 2021). "Informe sobre los orígenes de la COVID en EE. UU.: los investigadores están satisfechos con el enfoque científico". Nature . 597 (7875): 159–160. Bibcode :2021Natur.597..159M. doi :10.1038/d41586-021-02366-0. PMID 34465917. S2CID 237373547.
- ^ Paun C, Zeller S, Reader R, Leonard B, Scullion G (4 de noviembre de 2022). "Interrogatorio a los teóricos de las fugas de laboratorio". Politico . Consultado el 21 de noviembre de 2022 .
- ^ Hosenball M, Zengerle P (30 de octubre de 2021). "Las agencias de espionaje estadounidenses afirman que es posible que nunca se conozcan los orígenes del COVID-19". Reuters . Consultado el 21 de noviembre de 2022 .
- ^ Holmes EC, Goldstein SA, Rasmussen AL, Robertson DL, Crits-Christoph A, Wertheim JO, et al. (septiembre de 2021). "Los orígenes del SARS-CoV-2: una revisión crítica". Cell (revisión). 184 (19): 4848–4856. doi :10.1016/j.cell.2021.08.017. PMC 8373617. PMID 34480864. En
cualquier escenario de escape del laboratorio, el SARS-CoV-2 tendría que haber estado presente en un laboratorio antes de la pandemia, pero no existe evidencia que respalde tal noción y no se ha identificado ninguna secuencia que pudiera haber servido como precursor.
- ^ Gorski D (31 de mayo de 2021). "El origen del SARS-CoV-2, revisado". Medicina basada en la ciencia . Archivado desde el original el 1 de junio de 2021. Consultado el 19 de julio de 2021.
La segunda [versión de la fuga del laboratorio] es la versión que las personas "razonables" consideran plausible, pero no hay pruebas sólidas para ninguna de las dos versiones.
- ^ Holmes EC (14 de agosto de 2022). "La teoría de la fuga de laboratorio de COVID está muerta. Así es como sabemos que el virus vino de un mercado de Wuhan". The Conversation . Consultado el 4 de septiembre de 2022 .
Para que la teoría de la fuga de laboratorio sea cierta, el SARS-CoV-2 debe haber estado presente en el Instituto de Virología de Wuhan antes de que comenzara la pandemia. Esto me convencería. Pero la verdad incómoda es que no hay un solo dato que sugiera esto. No hay evidencia de una secuencia genómica o un aislado de un virus precursor en el Instituto de Virología de Wuhan. Ni de bases de datos de secuencias genéticas, publicaciones científicas, informes anuales, tesis de estudiantes, redes sociales o correos electrónicos. Incluso la comunidad de inteligencia no ha encontrado nada. Nada. Y no había ninguna razón para mantener en secreto ningún trabajo sobre un ancestro del SARS-CoV-2 antes de la pandemia.
- ^ Wu YC, Chen CS, Chan YJ (marzo de 2020). "El brote de COVID-19: una descripción general". Revista de la Asociación Médica China . 83 (3): 217–220. doi :10.1097/JCMA.0000000000000270. PMC 7153464 . PMID 32134861.
- ^ Wang C, Horby PW, Hayden FG, Gao GF (febrero de 2020). "Un brote de nuevo coronavirus de preocupación sanitaria mundial". Lancet . 395 (10223): 470–473. doi : 10.1016/S0140-6736(20)30185-9 . PMC 7135038 . PMID 31986257.
- ^ Cohen J (enero de 2020). "El mercado de mariscos de Wuhan puede no ser la fuente de la propagación global del nuevo virus". Science . doi : 10.1126/science.abb0611 .
- ^ "Novel Coronavirus – China". World Health Organization (WHO). 12 January 2020. Archived from the original on 14 January 2020.
- ^ Kessler G (17 April 2020). "Trump's false claim that the WHO said the coronavirus was 'not communicable'". The Washington Post. Archived from the original on 17 April 2020. Retrieved 17 April 2020.
- ^ Kuo L (21 January 2020). "China confirms human-to-human transmission of coronavirus". The Guardian. Retrieved 18 April 2020.
- ^ Epidemiology Working Group For Ncip Epidemic Response, Chinese Center for Disease Control Prevention (February 2020). "[The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China]". Zhonghua Liu Xing Bing Xue Za Zhi = Zhonghua Liuxingbingxue Zazhi (in Chinese). 41 (2): 145–151. doi:10.3760/cma.j.issn.0254-6450.2020.02.003. PMID 32064853. S2CID 211133882.
- ^ Areddy JT (26 May 2020). "China Rules Out Animal Market and Lab as Coronavirus Origin". The Wall Street Journal. Retrieved 29 May 2020.
- ^ Kelland K (19 June 2020). "Italy sewage study suggests COVID-19 was there in December 2019". Reuters. Retrieved 23 June 2020.
- ^ Heymann DL, Shindo N (February 2020). "COVID-19: what is next for public health?". Lancet. 395 (10224): 542–545. doi:10.1016/S0140-6736(20)30374-3. PMC 7138015. PMID 32061313.
- ^ Bryner J (14 March 2020). "1st known case of coronavirus traced back to November in China". livescience.com. Retrieved 31 May 2020.
- ^ Canadian Politics (8 April 2020). "The birth of a pandemic: How COVID-19 went from Wuhan to Toronto". National Post. Retrieved 31 May 2020.
- ^ 高昱 (26 February 2020). "独家 | 新冠病毒基因测序溯源: 警报是何时拉响的" [Exclusive | Tracing the New Coronavirus gene sequencing: when did the alarm sound]. Caixin (in Chinese). Archived from the original on 27 February 2020. Retrieved 1 March 2020.
- ^ 路子康. "最早上报疫情的她, 怎样发现这种不一样的肺炎". 中国网新闻 (in Chinese (China)). 北京. Archived from the original on 2 March 2020. Retrieved 11 February 2020.
- ^ "Undiagnosed pneumonia – China (HU): RFI". ProMED Mail. ProMED. Retrieved 7 May 2020.
- ^ "'Hero who told the truth': Chinese rage over coronavirus death of whistleblower doctor". The Guardian. 7 February 2020.
- ^ Kuo L (11 March 2020). "Coronavirus: Wuhan doctor speaks out against authorities". The Guardian. London.
- ^ "Novel Coronavirus". World Health Organization (WHO). Archived from the original on 2 February 2020. Retrieved 6 February 2020.
- ^ "武汉现不明原因肺炎 官方确认属实: 已经做好隔离". Xinhua Net 新華網. 31 December 2019. Retrieved 31 March 2020.
- ^ 武汉市卫健委关于当前我市肺炎疫情的情况通报. WJW.Wuhan.gov.cn (in Chinese). Wuhan Municipal Health Commission. 31 December 2019. Archived from the original on 9 January 2020. Retrieved 8 February 2020.
- ^ "Mystery pneumonia virus probed in China". BBC News. 3 January 2020. Archived from the original on 5 January 2020. Retrieved 29 January 2020.
- ^ Li Q, Guan X, Wu P, Wang X, Zhou L, Tong Y, et al. (March 2020). "Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus-Infected Pneumonia". The New England Journal of Medicine. 382 (13): 1199–1207. doi:10.1056/NEJMoa2001316. PMC 7121484. PMID 31995857.
- ^ "China confirms sharp rise in cases of SARS-like virus across the country". 20 January 2020. Archived from the original on 20 January 2020. Retrieved 20 January 2020.
- ^ a b "Flattery and foot dragging: China's influence over the WHO under scrutiny". The Globe and Mail. 25 April 2020.
- ^ Horton R (18 March 2020). "Scientists have been sounding the alarm on coronavirus for months. Why did Britain fail to act?". The Guardian. Retrieved 23 April 2020.
- ^ "China delayed releasing coronavirus info, frustrating WHO". Associated Press. 2 June 2020. Retrieved 3 June 2020.
- ^ "Coronavirus: Primi due casi in Italia" [Coronavirus: First two cases in Italy]. Corriere della sera (in Italian). 31 January 2020. Retrieved 31 January 2020.
- ^ "Coronavirus: Number of COVID-19 deaths in Italy surpasses China as total reaches 3,405". Sky News. Retrieved 7 May 2020.
- ^ McNeil Jr DG (26 March 2020). "The U.S. Now Leads the World in Confirmed Coronavirus Cases". The New York Times. Archived from the original on 26 March 2020. Retrieved 27 March 2020.
- ^ "Studies Show N.Y. Outbreak Originated in Europe". The New York Times. 8 April 2020. Archived from the original on 8 April 2020.
- ^ Irish J (4 May 2020). Lough RM, Graff P (eds.). "After retesting samples, French hospital discovers COVID-19 case from December". Reuters. Retrieved 4 May 2020.
- ^ Deslandes A, Berti V, Tandjaoui-Lambotte Y, Alloui C, Carbonnelle E, Zahar JR, et al. (June 2020). "SARS-CoV-2 was already spreading in France in late December 2019". International Journal of Antimicrobial Agents. 55 (6): 106006. doi:10.1016/j.ijantimicag.2020.106006. PMC 7196402. PMID 32371096.
- ^ "2 died with coronavirus weeks before 1st U.S. virus death". PBS NewsHour. 22 April 2020. Retrieved 23 April 2020.
- ^ Michael-Kordatou I, Karaolia P, Fatta-Kassinos D (October 2020). "Sewage analysis as a tool for the COVID-19 pandemic response and management: the urgent need for optimised protocols for SARS-CoV-2 detection and quantification". Journal of Environmental Chemical Engineering. 8 (5): 104306. doi:10.1016/j.jece.2020.104306. PMC 7384408. PMID 32834990.
- ^ Platto S, Xue T, Carafoli E (September 2020). "COVID19: an announced pandemic". Cell Death & Disease. 11 (9): 799. doi:10.1038/s41419-020-02995-9. PMC 7513903. PMID 32973152.
- ^ Kavya B, Abraham R (3 October 2021). Shumaker L, Wardell J (eds.). "Global COVID-19 deaths hit 5 million as Delta variant sweeps the world". Reuters.com. Reuters.
- ^ "From emergency response to long-term COVID-19 disease management: sustaining gains made during the COVID-19 pandemic". World Health Organization (WHO). Retrieved 9 May 2023.
- ^ Heyward G, Silver M (5 May 2023). "WHO ends global health emergency declaration for COVID-19". NPR. Retrieved 9 May 2023.
- ^ "China coronavirus: Misinformation spreads online about origin and scale". BBC News. 30 January 2020. Archived from the original on 4 February 2020. Retrieved 10 February 2020.
- ^ Taylor J (31 January 2020). "Bat soup, dodgy cures and 'diseasology': the spread of coronavirus misinformation". The Guardian. Archived from the original on 2 February 2020. Retrieved 3 February 2020.
- ^ "Here's A Running List Of Disinformation Spreading About The Coronavirus". Buzzfeed News. Archived from the original on 6 February 2020. Retrieved 8 February 2020.
- ^ "Misleading claim circulates online about infection fatality ratio of Covid-19 in the US". Fact Check. 8 October 2020. Retrieved 10 October 2020.
- ^ Gryseels S, De Bruyn L, Gyselings R, Calvignac-Spencer S, Leendertz FH, Leirs H (April 2021). "Risk of human-to-wildlife transmission of SARS-CoV-2". Mammal Review. 51 (2): 272–292. doi:10.1111/mam.12225. hdl:10067/1726730151162165141. ISSN 0305-1838. PMC 7675675. PMID 33230363.
- ^ Tan CC, Lam SD, Richard D, Owen CJ, Berchtold D, Orengo C, et al. (27 May 2022). "Transmission of SARS-CoV-2 from humans to animals and potential host adaptation". Nature Communications. 13 (1): 2988. Bibcode:2022NatCo..13.2988T. doi:10.1038/s41467-022-30698-6. ISSN 2041-1723. PMC 9142586. PMID 35624123. Retrieved 28 February 2023.
- ^ Pappas G, Vokou D, Sainis I, Halley JM (November 2022). "SARS-CoV-2 as a Zooanthroponotic Infection: Spillbacks, Secondary Spillovers, and Their Importance". Microorganisms. 10 (11): 2166. doi:10.3390/microorganisms10112166. ISSN 2076-2607. PMC 9696655. PMID 36363758.
- ^ Munir K, Ashraf S, Munir I, Khalid H, Muneer MA, Mukhtar N, et al. (1 January 2020). "Zoonotic and reverse zoonotic events of SARS-CoV-2 and their impact on global health". Emerging Microbes & Infections. 9 (1): 2222–2235. doi:10.1080/22221751.2020.1827984. PMC 7594747. PMID 32967592.
- ^ a b c d Kampf G, Brüggemann Y, Kaba HE, Steinmann J, Pfaender S, Scheithauer S, et al. (December 2020). "Potential sources, modes of transmission and effectiveness of prevention measures against SARS-CoV-2". The Journal of Hospital Infection. 106 (4): 678–697. doi:10.1016/j.jhin.2020.09.022. PMC 7500278. PMID 32956786.
- ^ Shi J, Wen Z, Zhong G, Yang H, Wang C, Huang B, et al. (May 2020). "Susceptibility of ferrets, cats, dogs, and other domesticated animals to SARS-coronavirus 2". Science. 368 (6494): 1016–1020. doi:10.1126/science.abb7015. PMC 7164390. PMID 32269068.
- ^ a b c d e f g h Salajegheh Tazerji S, Magalhães Duarte P, Rahimi P, Shahabinejad F, Dhakal S, Singh Malik Y, et al. (September 2020). "Transmission of severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) to animals: an updated review". Journal of Translational Medicine. 18 (1): 358. doi:10.1186/s12967-020-02534-2. PMC 7503431. PMID 32957995.
- ^ a b c Gorman J (22 January 2021). "The Coronavirus Kills Mink, So They Too May Get a Vaccine". The New York Times. ISSN 0362-4331. Archived from the original on 28 December 2021. Retrieved 24 February 2021.
- ^ Dhama K, Sharun K, Tiwari R, Dadar M, Malik YS, Singh KP, et al. (June 2020). "COVID-19, an emerging coronavirus infection: advances and prospects in designing and developing vaccines, immunotherapeutics, and therapeutics". Human Vaccines & Immunotherapeutics. 16 (6): 1232–1238. doi:10.1080/21645515.2020.1735227. PMC 7103671. PMID 32186952.
- ^ Zhang L, Liu Y (May 2020). "Potential interventions for novel coronavirus in China: A systematic review". Journal of Medical Virology. 92 (5): 479–490. doi:10.1002/jmv.25707. PMC 7166986. PMID 32052466.
- ^ "Interim Laboratory Biosafety Guidelines for Handling and Processing Specimens Associated with Coronavirus Disease 2019 (COVID-19)". Coronavirus Disease 2019 (COVID-19) Lab Biosafety Guidelines. U.S. Centers for Disease Control and Prevention (CDC). 11 February 2020. Retrieved 1 April 2020.
- ^ Aristovnik A, Ravšelj D, Umek L (November 2020). "A Bibliometric Analysis of COVID-19 across Science and Social Science Research Landscape". Sustainability. 12 (21): 9132. doi:10.3390/su12219132.
- ^ Kupferschmidt K (3 December 2020). "First-of-its-kind African trial tests common drugs to prevent severe COVID-19". Science. doi:10.1126/science.abf9987. Retrieved 8 March 2022.
- ^ Reardon S (November 2020). "For COVID Drugs, Months of Frantic Development Lead to Few Outright Successes". Scientific American. Retrieved 10 December 2020.
- ^ Kucharski AJ, Russell TW, Diamond C, Liu Y, Edmunds J, Funk S, et al. (May 2020). "Early dynamics of transmission and control of COVID-19: a mathematical modelling study". The Lancet. Infectious Diseases. 20 (5): 553–558. doi:10.1016/S1473-3099(20)30144-4. PMC 7158569. PMID 32171059.
- ^ "Update to living systematic review on prediction models for diagnosis and prognosis of covid-19". BMJ (Clinical Research Ed.). 372: n236. 3 February 2021. doi:10.1136/bmj.n236. ISSN 1756-1833. PMID 33536183. S2CID 231775762.
- ^ Giordano G, Blanchini F, Bruno R, Colaneri P, Di Filippo A, Di Matteo A, et al. (June 2020). "Modelling the COVID-19 epidemic and implementation of population-wide interventions in Italy". Nature Medicine. 26 (6): 855–860. arXiv:2003.09861. doi:10.1038/s41591-020-0883-7. PMC 7175834. PMID 32322102.
- ^ Prem K, Liu Y, Russell TW, Kucharski AJ, Eggo RM, Davies N, et al. (May 2020). "The effect of control strategies to reduce social mixing on outcomes of the COVID-19 epidemic in Wuhan, China: a modelling study". The Lancet. Public Health. 5 (5): e261–e270. doi:10.1016/S2468-2667(20)30073-6. PMC 7158905. PMID 32220655.
- ^ Emanuel EJ, Persad G, Upshur R, Thome B, Parker M, Glickman A, et al. (May 2020). "Fair Allocation of Scarce Medical Resources in the Time of Covid-19". The New England Journal of Medicine. 382 (21): 2049–2055. doi:10.1056/NEJMsb2005114. PMID 32202722.
- ^ Kermack WO, McKendrick AG (1927). "A contribution to the mathematical theory of epidemics". Proceedings of the Royal Society of London. Series A, Containing Papers of a Mathematical and Physical Character. 115 (772): 700–721. Bibcode:1927RSPSA.115..700K. doi:10.1098/rspa.1927.0118.
- ^ Mittal R, Ni R, Seo JH (2020). "The flow physics of COVID-19". Journal of Fluid Mechanics. 894: –2. arXiv:2004.09354. Bibcode:2020JFM...894F...2M. doi:10.1017/jfm.2020.330.
- ^ Ronchi E, Lovreglio R (October 2020). "EXPOSED: An occupant exposure model for confined spaces to retrofit crowd models during a pandemic". Safety Science. 130: 104834. arXiv:2005.04007. doi:10.1016/j.ssci.2020.104834. PMC 7373681. PMID 32834509.
- ^ Badr HS, Du H, Marshall M, Dong E, Squire MM, Gardner LM (November 2020). "Association between mobility patterns and COVID-19 transmission in the USA: a mathematical modelling study". The Lancet Infectious Diseases. 20 (11): 1247–1254. doi:10.1016/S1473-3099(20)30553-3. PMC 7329287. PMID 32621869.
- ^ McKibbin W, Roshen F (2020). "The global macroeconomic impacts of COVID-19: Seven scenarios" (PDF). CAMA Working Paper. doi:10.2139/ssrn.3547729. S2CID 216307705.
- ^ "COVID-19 treatment and vaccine tracker" (PDF). Milken Institute. 21 April 2020. Retrieved 21 April 2020.
- ^ a b Koch S, Pong W (13 March 2020). "First up for COVID-19: nearly 30 clinical readouts before end of April". BioCentury Inc. Retrieved 1 April 2020.
- ^ Kupferschmidt K, Cohen J (March 2020). "WHO launches global megatrial of the four most promising coronavirus treatments". Science. doi:10.1126/science.abb8497.
- ^ "UN health chief announces global 'solidarity trial' to jumpstart search for COVID-19 treatment". UN News. 18 March 2020. Archived from the original on 23 March 2020. Retrieved 23 March 2020.
- ^ "Citing safety concerns, the W.H.O. paused tests of a drug Trump said he had taken". The New York Times. 26 May 2020. Archived from the original on 26 May 2020.
- ^
 This article incorporates text from this source, which is in the public domain: Hydroxychloroquine does not benefit adults hospitalized with COVID-19. National Institutes of Health (NIH). 9 November 2020. Retrieved 9 November 2020.
This article incorporates text from this source, which is in the public domain: Hydroxychloroquine does not benefit adults hospitalized with COVID-19. National Institutes of Health (NIH). 9 November 2020. Retrieved 9 November 2020. - ^
 This article incorporates text from this source, which is in the public domain: Coronavirus (COVID-19) Update: FDA Warns of Newly Discovered Potential Drug Interaction That May Reduce Effectiveness of a COVID-19 Treatment Authorized for Emergency Use. U.S. Food and Drug Administration (FDA). 15 June 2020. Retrieved 15 June 2020.
This article incorporates text from this source, which is in the public domain: Coronavirus (COVID-19) Update: FDA Warns of Newly Discovered Potential Drug Interaction That May Reduce Effectiveness of a COVID-19 Treatment Authorized for Emergency Use. U.S. Food and Drug Administration (FDA). 15 June 2020. Retrieved 15 June 2020. - ^ "France bans use of hydroxychloroquine, drug touted by Trump, in coronavirus patients". CBS News. 27 May 2020.
- ^ Boseley S (16 June 202). "Recovery trial for Covid-19 treatments: what we know so far". The Guardian. Retrieved 21 June 2020.
- ^ WHO welcomes preliminary results about dexamethasone use in treating critically ill COVID-19 patients. World Health Organization (WHO). 16 June 2020. Retrieved 21 June 2020.
- ^ Q&A: Dexamethasone and COVID-19. World Health Organization (WHO). Retrieved 12 July 2020.
- ^ "Corticosteroids". COVID-19 Treatment Guidelines. National Institutes of Health. Retrieved 12 July 2020.
- ^ a b c World Health Organization (2020). Corticosteroids for COVID-19: living guidance, 2 September 2020 (Report). hdl:10665/334125. WHO/2019-nCoV/Corticosteroids/2020.1.
- ^ "WHO updates clinical care guidance with corticosteroid recommendations". World Health Organization (WHO). Retrieved 25 January 2022.
- ^ Sterne JA, Murthy S, Diaz JV, Slutsky AS, Villar J, Angus DC, et al. (The WHO Rapid Evidence Appraisal for COVID-19 Therapies (REACT) Working Group) (October 2020). "Association Between Administration of Systemic Corticosteroids and Mortality Among Critically Ill Patients With COVID-19: A Meta-analysis". JAMA. 324 (13): 1330–1341. doi:10.1001/jama.2020.17023. PMC 7489434. PMID 32876694. S2CID 221467783.
- ^ Prescott HC, Rice TW (October 2020). "Corticosteroids in COVID-19 ARDS: Evidence and Hope During the Pandemic". JAMA. 324 (13): 1292–1295. doi:10.1001/jama.2020.16747. PMID 32876693. S2CID 221468015.
- ^ a b EMA endorses use of dexamethasone in COVID-19 patients on oxygen or mechanical ventilation. European Medicines Agency (EMA). 18 September 2020. Retrieved 21 September 2020. Text was copied from this source which is copyright European Medicines Agency. Reproduction is authorized provided the source is acknowledged.
- ^ Dexamethasone in hospitalised patients with COVID-19 (PDF) (Report). European Medicines Agency. 17 September 2020.
- ^ a b c
 This article incorporates text from this source, which is in the public domain: Coronavirus (COVID-19) Update: FDA Authorizes Monoclonal Antibody for Treatment of COVID-19. U.S. Food and Drug Administration (FDA). 9 November 2020. Retrieved 9 November 2020.
This article incorporates text from this source, which is in the public domain: Coronavirus (COVID-19) Update: FDA Authorizes Monoclonal Antibody for Treatment of COVID-19. U.S. Food and Drug Administration (FDA). 9 November 2020. Retrieved 9 November 2020. - ^
 This article incorporates text from this source, which is in the public domain: FDA Authorizes Monoclonal Antibodies for Treatment of COVID-19. U.S. Food and Drug Administration (FDA). 10 February 2021. Retrieved 9 February 2021.
This article incorporates text from this source, which is in the public domain: FDA Authorizes Monoclonal Antibodies for Treatment of COVID-19. U.S. Food and Drug Administration (FDA). 10 February 2021. Retrieved 9 February 2021. - ^
 This article incorporates text from this source, which is in the public domain: Coronavirus (COVID-19) Update: FDA Revokes Emergency Use Authorization for Monoclonal Antibody Bamlanivimab. U.S. Food and Drug Administration (FDA). 16 April 2021. Retrieved 16 April 2021.
This article incorporates text from this source, which is in the public domain: Coronavirus (COVID-19) Update: FDA Revokes Emergency Use Authorization for Monoclonal Antibody Bamlanivimab. U.S. Food and Drug Administration (FDA). 16 April 2021. Retrieved 16 April 2021. - ^ Li X, Geng M, Peng Y, Meng L, Lu S (April 2020). "Molecular immune pathogenesis and diagnosis of COVID-19". Journal of Pharmaceutical Analysis. 10 (2): 102–108. doi:10.1016/j.jpha.2020.03.001. PMC 7104082. PMID 32282863.
- ^ Zhao Z, Wei Y, Tao C (January 2021). "An enlightening role for cytokine storm in coronavirus infection". Clinical Immunology. 222: 108615. doi:10.1016/j.clim.2020.108615. PMC 7583583. PMID 33203513.
- ^ Liu R, Miller J (3 March 2020). "China approves use of Roche drug in battle against coronavirus complications". Reuters. Archived from the original on 12 March 2020. Retrieved 14 March 2020.
- ^ Xu X, Han M, Li T, Sun W, Wang D, Fu B, et al. (May 2020). "Effective treatment of severe COVID-19 patients with tocilizumab". Proceedings of the National Academy of Sciences of the United States of America. 117 (20): 10970–10975. Bibcode:2020PNAS..11710970X. doi:10.1073/pnas.2005615117. PMC 7245089. PMID 32350134.
- ^ Ovadia D, Agenzia Z. "COVID-19 – Italy launches an independent trial on tocilizumab". Univadis from Medscape. Aptus Health. Retrieved 22 April 2020.
- ^ "Tocilizumab in COVID-19 Pneumonia (TOCIVID-19) (TOCIVID-19)". clinicaltrials.gov. Retrieved 22 April 2020.
- ^ Various sources:
- "How doctors can potentially significantly reduce the number of deaths from Covid-19". Vox. 12 March 2020. Archived from the original on 19 March 2020. Retrieved 14 March 2020.
- Ruan Q, Yang K, Wang W, Jiang L, Song J (May 2020). "Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China". Intensive Care Medicine. 46 (5): 846–848. doi:10.1007/s00134-020-05991-x. PMC 7080116. PMID 32125452.
- Mehta P, McAuley DF, Brown M, Sanchez E, Tattersall RS, Manson JJ (March 2020). "COVID-19: consider cytokine storm syndromes and immunosuppression". Lancet. 395 (10229): 1033–1034. doi:10.1016/S0140-6736(20)30628-0. PMC 7270045. PMID 32192578.
- ^ Slater H (26 March 2020). "FDA Approves Phase III Clinical Trial of Tocilizumab for COVID-19 Pneumonia". cancernetwork.com. Cancer Network. Retrieved 22 April 2020.
- ^ Locke FL, Neelapu SS, Bartlett NL, Lekakis LJ, Jacobson CA, Braunschweig I, et al. (2017). "Preliminary Results of Prophylactic Tocilizumab after Axicabtageneciloleucel (axi-cel; KTE-C19) Treatment for Patients with Refractory, Aggressive Non-Hodgkin Lymphoma (NHL)". Blood. 130 (Supplement 1): 1547. doi:10.1182/blood.V130.Suppl_1.1547.1547. S2CID 155698207.
- ^ Sterner RM, Sakemura R, Cox MJ, Yang N, Khadka RH, Forsman CL, et al. (February 2019). "GM-CSF inhibition reduces cytokine release syndrome and neuroinflammation but enhances CAR T cell function in xenografts". Blood. 133 (7): 697–709. doi:10.1182/blood-2018-10-881722. PMC 6376281. PMID 30463995.
- ^ a b c d e Casadevall A, Pirofski LA (April 2020). "The convalescent sera option for containing COVID-19". The Journal of Clinical Investigation. 130 (4): 1545–1548. doi:10.1172/JCI138003. PMC 7108922. PMID 32167489.
- ^ a b c Iannizzi C, Chai KL, Piechotta V, Valk SJ, Kimber C, Monsef I, et al. (10 May 2023). "Convalescent plasma for people with COVID-19: a living systematic review". The Cochrane Database of Systematic Reviews. 2023 (5): CD013600. doi:10.1002/14651858.CD013600.pub6. ISSN 1469-493X. PMC 10171886. PMID 37162745.
- ^ a b Ho M (April 2020). "Perspectives on the development of neutralizing antibodies against SARS-CoV-2". Antibody Therapeutics. 3 (2): 109–114. doi:10.1093/abt/tbaa009. PMC 7291920. PMID 32566896.
- ^ Yang L, Liu W, Yu X, Wu M, Reichert JM, Ho M (July 2020). "COVID-19 antibody therapeutics tracker: a global online database of antibody therapeutics for the prevention and treatment of COVID-19". Antibody Therapeutics. 3 (3): 205–212. doi:10.1093/abt/tbaa020. PMC 7454247. PMID 33215063.
- ^ Maccaro A, Piaggio D, Pagliara S, Pecchia L (June 2021). "The role of ethics in science: a systematic literature review from the first wave of COVID-19". Health and Technology. 11 (5): 1063–1071. doi:10.1007/s12553-021-00570-6. ISSN 2190-7188. PMC 8175060. PMID 34104626.
- ^ McGuire AL, Aulisio MP, Davis FD, Erwin C, Harter TD, Jagsi R, et al. (July 2020). "Ethical Challenges Arising in the COVID-19 Pandemic: An Overview from the Association of Bioethics Program Directors (ABPD) Task Force". The American Journal of Bioethics. 20 (7): 15–27. doi:10.1080/15265161.2020.1764138. PMID 32511078. S2CID 219552665.
- ^ Hotez PJ, Batista C, Amor YB, Ergonul O, Figueroa JP, Gilbert S, et al. (2021). "Global public health security and justice for vaccines and therapeutics in the COVID-19 pandemic". eClinicalMedicine. 39: 101053. doi:10.1016/j.eclinm.2021.101053. PMC 8330385. PMID 34368661.
- ^ Sparke M, Levy O (15 August 2022). "Competing Responses to Global Inequalities in Access to COVID Vaccines: Vaccine Diplomacy and Vaccine Charity Versus Vaccine Liberty". Clinical Infectious Diseases. 75 (Supplement_1): S86–S92. doi:10.1093/cid/ciac361. ISSN 1058-4838. PMC 9376271. PMID 35535787.
- ^ Wenham C, Smith J, Morgan R (March 2020). "COVID-19: the gendered impacts of the outbreak". Lancet. 395 (10227): 846–848. doi:10.1016/S0140-6736(20)30526-2. PMC 7124625. PMID 32151325.
- ^ Tolchin B, Hull SC, Kraschel K (October 2020). "Triage and justice in an unjust pandemic: ethical allocation of scarce medical resources in the setting of racial and socioeconomic disparities". Journal of Medical Ethics. 47 (3): 200–202. doi:10.1136/medethics-2020-106457. PMID 33067315. S2CID 223558059.
- ^ Sabatello M, Burke TB, McDonald KE, Appelbaum PS (October 2020). "Disability, Ethics, and Health Care in the COVID-19 Pandemic". American Journal of Public Health. 110 (10): 1523–1527. doi:10.2105/AJPH.2020.305837. PMC 7483109. PMID 32816541.
- ^ Chin T, Kahn R, Li R, Chen JT, Krieger N, Buckee CO, et al. (September 2020). "US-county level variation in intersecting individual, household and community characteristics relevant to COVID-19 and planning an equitable response: a cross-sectional analysis". BMJ Open. 10 (9): e039886. doi:10.1136/bmjopen-2020-039886. PMC 7467554. PMID 32873684.
- ^ Elgar FJ, Stefaniak A, Wohl MJ (October 2020). "The trouble with trust: Time-series analysis of social capital, income inequality, and COVID-19 deaths in 84 countries". Social Science & Medicine. 263: 113365. doi:10.1016/j.socscimed.2020.113365. PMC 7492158. PMID 32981770.
- ^ Abu El Kheir-Mataria W, Khadr Z, El Fawal H, Chun S (21 March 2024). "COVID-19 vaccine intercountry distribution inequality and its underlying factors: a combined concentration index analysis and multiple linear regression analysis". Frontiers in Public Health. 12. doi:10.3389/fpubh.2024.1348088. ISSN 2296-2565. PMC 10993910. PMID 38577285.
- ^ Mortiboy M, Zitta JP, Carrico S, Stevens E, Smith A, Morris C, et al. (2024). "Combating COVID-19 Vaccine Inequity During the Early Stages of the COVID-19 Pandemic". Journal of Racial and Ethnic Health Disparities. 11 (2): 621–630. doi:10.1007/s40615-023-01546-0. ISSN 2197-3792. PMC 10019425. PMID 36929491.
Further reading
- "Progress report on the coronavirus pandemic". Nature. 584 (7821): 325. 1 August 2020. doi:10.1038/D41586-020-02414-1. ISSN 1476-4687. PMID 32814893. Wikidata Q98568681.
- COVID-19 infection prevention and control measures for primary care, including general practitioner practices, dental clinics and pharmacy settings: first update. European Centre for Disease Prevention and Control (ECDC) (Report). October 2020.
- Erola Pairo-Castineira, Sara Clohisey, Lucija Klarić, Andrew Bretherick, Konrad Rawlik, Dorota Pasko, et al. (11 December 2020). "Genetic mechanisms of critical illness in Covid-19". Nature. doi:10.1038/S41586-020-03065-Y. ISSN 1476-4687. PMID 33307546. Wikidata Q104287299.
{{cite journal}}: CS1 maint: numeric names: authors list (link) Scholia Q104287299.
External links
Health agencies
- Coronavirus disease (COVID‑19) Facts by the World Health Organization (WHO)
- Coronavirus (COVID‑19) by the UK National Health Service (NHS)
- Coronavirus 2019 (COVID-19) by the US Centers for Disease Control and Prevention (CDC)
Directories
- Coronavirus Resource Center at the Center for Inquiry
- COVID‑19 Information on FireMountain.net Archived 13 January 2022 at the Wayback Machine
- COVID‑19 Resource Directory on OpenMD
Medical journals
- BMJ's Coronavirus (covid‑19) Hub by the BMJ
- Coronavirus (Covid‑19) by The New England Journal of Medicine
- Coronavirus (COVID‑19) Research Highlights by Springer Nature
- Coronavirus Disease 2019 (COVID‑19) by JAMA
- COVID‑19 Resource Centre by The Lancet
- Covid‑19: Novel Coronavirus Archived 24 September 2020 at the Wayback Machine by Wiley Publishing
- Novel Coronavirus Information Center by Elsevier
Treatment guidelines
- "Bouncing Back From COVID-19: Your Guide to Restoring Movement" (PDF). Johns Hopkins Medicine.
- "Coronavirus Disease 2019 (COVID-19) Treatment Guidelines" (PDF). National Institutes of Health.
- "Guidelines on the Treatment and Management of Patients with COVID-19". Infectious Diseases Society of America.
- "JHMI Clinical Recommendations for Available Pharmacologic Therapies for COVID-19" (PDF). Johns Hopkins Medicine.
- NHS England and NHS Improvement. National Guidance for post-COVID syndrome assessment clinics (Report).
- World Health Organization (2022). Therapeutics and COVID-19: living guideline, 14 January 2022 (Report). hdl:10665/351006. WHO/2019-nCoV/therapeutics/2022.1.
![Total de casos confirmados de COVID-19 por millón de personas[358]](http://upload.wikimedia.org/wikipedia/commons/thumb/7/75/World_map_of_total_confirmed_COVID-19_cases_per_million_people.svg/298px-World_map_of_total_confirmed_COVID-19_cases_per_million_people.svg.png)
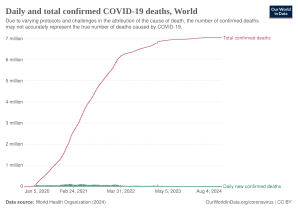
![Total de muertes confirmadas por COVID-19 por millón de personas[359]](http://upload.wikimedia.org/wikipedia/commons/thumb/3/3a/World_map_of_total_confirmed_COVID-19_deaths_per_million_people_by_country.svg/298px-World_map_of_total_confirmed_COVID-19_deaths_per_million_people_by_country.svg.png)









