Nacimiento prematuro
| Nacimiento prematuro | |
|---|---|
| Otros nombres | Nacimiento prematuro, bebés prematuros, prematuros |
 | |
| Bebé prematuro intubado en una incubadora | |
| Especialidad | Neonatología , Pediatría , Obstetricia |
| Síntomas | Nacimiento de un bebé con menos de 37 semanas de edad gestacional [1] |
| Complicaciones | Parálisis cerebral , retrasos en el desarrollo , problemas de audición , problemas de visión [1] |
| Causas | A menudo desconocido [2] |
| Factores de riesgo | Diabetes , hipertensión arterial , gestación múltiple , obesidad o bajo peso , diversas infecciones vaginales , enfermedad celíaca , tabaquismo , estrés psicológico [2] [3] [4] |
| Prevención | Progesterona [5] |
| Tratamiento | Corticosteroides , mantener al bebé caliente a través del contacto piel con piel , apoyar la lactancia materna , tratar infecciones , ayudar a la respiración [2] [6] |
| Frecuencia | ~15 millones al año (12% de las entregas) [2] |
| Fallecidos | 805.800 [7] |
El parto prematuro , también conocido como nacimiento prematuro , es el nacimiento de un bebé con menos de 37 semanas de edad gestacional , a diferencia del parto a término aproximadamente a las 40 semanas. [1] El parto prematuro extremo [2] es menos de 28 semanas, el parto prematuro muy temprano es entre las 28 y 32 semanas, el parto prematuro temprano ocurre entre las 32 y 34 semanas, el parto prematuro tardío es entre las 34 y 36 semanas de gestación. [8] Estos bebés también se conocen como bebés prematuros o coloquialmente preemies (inglés americano) [9] o premmies (inglés australiano). [10] Los síntomas del parto prematuro incluyen contracciones uterinas que ocurren con más frecuencia que cada diez minutos y/o la pérdida de líquido de la vagina antes de las 37 semanas. [11] [12] Los bebés prematuros tienen un mayor riesgo de parálisis cerebral , retrasos en el desarrollo , problemas de audición y problemas con la visión . [1] Cuanto antes nazca el bebé, mayores serán estos riesgos. [1]
La causa del parto prematuro espontáneo a menudo no se conoce. [2] Los factores de riesgo incluyen diabetes , presión arterial alta , gestación múltiple (estar embarazada de más de un bebé), ser obesa o tener bajo peso , infecciones vaginales , exposición a la contaminación del aire , tabaquismo y estrés psicológico . [2] [3] [13] Para un embarazo saludable, no se recomienda la inducción médica del parto o la cesárea antes de las 39 semanas a menos que sea necesario por otras razones médicas. [2] Puede haber ciertas razones médicas para el parto prematuro, como la preeclampsia . [14]
El parto prematuro se puede prevenir en aquellas personas en riesgo si se toma la hormona progesterona durante el embarazo . [5] La evidencia no respalda la utilidad del reposo en cama . [5] [15] Se estima que al menos el 75% de los bebés prematuros sobrevivirían con el tratamiento adecuado, y la tasa de supervivencia es más alta entre los bebés nacidos más tarde en la gestación. [2] En las mujeres que podrían dar a luz entre las 24 y 37 semanas, el tratamiento con corticosteroides puede mejorar los resultados. [6] [16] Una serie de medicamentos, incluida la nifedipina , pueden retrasar el parto para que se pueda trasladar a la madre a un lugar donde haya más atención médica disponible y los corticosteroides tengan más posibilidades de funcionar. [17] Una vez que nace el bebé, el cuidado incluye mantenerlo caliente a través del contacto piel con piel o la incubación, apoyar la lactancia materna y/o la alimentación con fórmula , tratar las infecciones y apoyar la respiración. [2] Los bebés prematuros a veces requieren intubación . [2]
El parto prematuro es la causa más común de muerte entre los bebés en todo el mundo. [1] Alrededor de 15 millones de bebés nacen prematuros cada año (entre el 5% y el 18% de todos los partos). [2] El parto prematuro tardío representa el 75% de todos los nacimientos prematuros. [18] Esta tasa es inconsistente entre países. En el Reino Unido, el 7,9% de los bebés nacen prematuros y en los Estados Unidos, el 12,3% de todos los nacimientos se producen antes de las 37 semanas de gestación. [19] [20] Aproximadamente el 0,5% de los nacimientos son nacimientos periviables extremadamente tempranos (20-25 semanas de gestación), y estos representan la mayoría de las muertes. [21] En muchos países, las tasas de nacimientos prematuros han aumentado entre los años 1990 y 2010. [2] Las complicaciones de los partos prematuros provocaron 0,81 millones de muertes en todo el mundo en 2015, frente a los 1,57 millones de 1990. [7] [22] La probabilidad de supervivencia a las 22 semanas es de alrededor del 6%, mientras que a las 23 semanas es del 26%, a las 24 semanas del 55% y a las 25 semanas de alrededor del 72%. [23] [ necesita actualización ] Las probabilidades de supervivencia sin dificultades a largo plazo son menores. [24]
Signos y síntomas

Los signos y síntomas del parto prematuro incluyen cuatro o más contracciones uterinas en una hora. A diferencia del parto falso , el parto verdadero se acompaña de dilatación y borramiento cervical . Además, el sangrado vaginal en el tercer trimestre, la presión intensa en la pelvis o el dolor abdominal o de espalda podrían ser indicadores de que está a punto de ocurrir un parto prematuro. Una secreción acuosa de la vagina puede indicar una ruptura prematura de las membranas que rodean al bebé. Si bien la ruptura de las membranas puede no estar seguida de parto, generalmente el parto se indica ya que la infección ( corioamnionitis ) es una amenaza grave tanto para el feto como para la madre. En algunos casos, el cuello uterino se dilata prematuramente sin dolor ni contracciones percibidas, por lo que la madre puede no tener señales de advertencia hasta muy tarde en el proceso de parto.
Causas
Las principales categorías de causas de parto prematuro son la inducción del parto prematuro y el parto prematuro espontáneo.
Factores de riesgo
La causa exacta del parto prematuro espontáneo es difícil de determinar y puede ser causada por muchos factores diferentes al mismo tiempo, ya que el parto es un proceso complejo. [25] [26] La investigación disponible es limitada con respecto al cuello uterino y, por lo tanto, es limitada para discernir qué es o no normal. [12] Se han identificado cuatro vías diferentes que pueden resultar en un parto prematuro y tienen evidencia considerable: activación endocrina fetal precoz, sobredistensión uterina ( desprendimiento de placenta ), sangrado decidual e inflamación o infección intrauterina . [27]
La identificación de las mujeres con alto riesgo de dar a luz de forma temprana permitiría a los servicios de salud brindarles atención especializada a estas mujeres y a sus bebés, por ejemplo, un hospital con una unidad de cuidados especiales para bebés, como una unidad de cuidados intensivos neonatales (UCIN). En algunos casos, puede ser posible retrasar el nacimiento. Se han sugerido sistemas de puntuación de riesgo como un enfoque para identificar a las mujeres con mayor riesgo; sin embargo, no hay investigaciones sólidas en esta área, por lo que no está claro si el uso de sistemas de puntuación de riesgo para identificar a las madres prolongaría el embarazo y reduciría el número de nacimientos prematuros o no. [28]
Factores maternos
| Factor de riesgo | Riesgo relativo [29] | Intervalo de confianza del 95% [29] |
|---|---|---|
| Fibronectina fetal | 4.0 | 2,9–5,5 |
| Longitud cervical corta | 2.9 | 2.1–3.9 |
| Atención prenatal ausente [30] | 2.9 | 2,8–3,0 |
| Clamidia | 2.2 | 1.0–4.8 |
| Bajo nivel socioeconómico | 1.9 | 1.7–2.2 |
| Aumento de peso durante el embarazo grande o pequeño | 1.8 | 1,5–2,3 |
| Estatura materna baja | 1.8 | 1.3–2.5 |
| Periodontitis | 1.6 | 1.1–2.3 |
| Enfermedad celíaca | 1.4 [31] | 1.2–1.6 [31] |
| Bacteriuria asintomática | 1.1 | 0,8–1,5 |
| IMC alto o bajo | 0,96 | 0,66–1,4 |
| razón de probabilidades | ||
| Historia de parto prematuro espontáneo | 3.6 | 3.2–4.0 |
| Vaginosis bacteriana | 2.2 | 1,5–3,1 |
| Etnia/raza negra | 2.0 | 1.8–2.2 |
| Ascendencia filipina [32] | 1.7 | 1.5–2.1 |
| Embarazo no deseado [33] : 1 | 1.5 | 1,41–1,61 |
| Embarazo no deseado [33] : 1 | 1.31 | 1,09–1,58 |
| Ser soltero/a [34] | 1.2 | 1,03–1,28 |

Se han identificado factores de riesgo en la madre que están vinculados a un mayor riesgo de parto prematuro. Estos incluyen la edad (ya sea muy joven o mayor ), [35] índice de masa corporal (IMC) alto o bajo, [36] [37] tiempo transcurrido entre embarazos, [38] endometriosis , [39] abortos espontáneos (es decir, abortos espontáneos ) o quirúrgicos previos , [40] [41] embarazos no deseados, [33] enfermedad celíaca no tratada o no diagnosticada, [31] [4] dificultades de fertilidad, exposición al calor, [42] y variables genéticas. [43]
Los estudios sobre el tipo de trabajo y la actividad física han dado resultados contradictorios, pero se opina que las condiciones estresantes, el trabajo duro y las largas horas probablemente estén relacionadas con el parto prematuro. [35] La obesidad no conduce directamente al parto prematuro; [44] sin embargo, está asociada con la diabetes y la hipertensión, que son factores de riesgo por sí mismos. [35] Hasta cierto punto, esas personas pueden tener afecciones subyacentes (es decir, malformación uterina, hipertensión, diabetes) que persisten. Las parejas que han intentado más de un año frente a las que lo han intentado menos de un año antes de lograr una concepción espontánea tienen una razón de probabilidades ajustada de 1,35 ( intervalo de confianza del 95%: 1,22-1,50) de parto prematuro. [45] Los embarazos después de la FIV confieren un mayor riesgo de parto prematuro que las concepciones espontáneas después de más de un año de intentarlo, con una razón de probabilidades ajustada de 1,55 (IC del 95%: 1,30-1,85). [45]
Algunas etnias también pueden tener un riesgo mayor. Por ejemplo, en los EE. UU. y el Reino Unido, las mujeres negras tienen tasas de parto prematuro de 15 a 18 %, más del doble que la de la población blanca. Muchas mujeres negras tienen tasas de parto prematuro más altas debido a múltiples factores, pero el más común es un alto nivel de estrés crónico, que puede eventualmente conducir a un parto prematuro. [46] La enfermedad crónica adulta no siempre es el caso de parto prematuro en mujeres negras, lo que hace que el factor principal del parto prematuro sea difícil de identificar. [46] Los filipinos también corren un alto riesgo de parto prematuro, y se cree que casi el 11 a 15 % de los filipinos nacidos en los EE. UU. (en comparación con otros asiáticos con 7,6 % y blancos con 7,8 %) son prematuros. [47] El hecho de que los filipinos sean un factor de riesgo importante se evidencia en que Filipinas ocupa el octavo puesto en el ranking mundial de nacimientos prematuros, siendo el único país no africano entre los 10 primeros. [48] Esta discrepancia no se observa en comparación con otros grupos asiáticos o inmigrantes hispanos y sigue sin explicación. [35] La composición genética es un factor en la causalidad del nacimiento prematuro. La genética ha sido un factor importante en el por qué los filipinos tienen un alto riesgo de parto prematuro, ya que los filipinos tienen una gran prevalencia de mutaciones que los ayudan a estar predispuestos a partos prematuros. [47] Se ha demostrado un aumento intra y transgeneracional en el riesgo de parto prematuro. [43] No se ha identificado ningún gen único.
El estado civil se ha asociado durante mucho tiempo con los riesgos de parto prematuro. Un estudio de 2005 de 25.373 embarazos en Finlandia reveló que las madres solteras tenían más partos prematuros que las madres casadas (P = 0,001). [34] El embarazo fuera del matrimonio se asoció en general con un aumento del 20% en los resultados adversos totales, incluso en un momento en que Finlandia proporcionaba atención de maternidad gratuita. Un estudio en Quebec de 720.586 nacimientos entre 1990 y 1997 reveló un menor riesgo de parto prematuro para los bebés con madres legalmente casadas en comparación con aquellos con padres casados en unión de hecho o solteros. [49] [ necesita actualización ] Un estudio realizado en Malasia en 2015 mostró una tendencia similar, en la que el estado civil se asoció significativamente con el parto prematuro. [50] Sin embargo, el resultado de un estudio realizado en los EE. UU. mostró que entre 1989 y 2006, el matrimonio se volvió menos protector de los nacimientos prematuros, lo que se atribuyó a los cambios en las normas y comportamientos sociales en torno al matrimonio. [51]
Factores durante el embarazo
Los medicamentos durante el embarazo, las condiciones de vida, la contaminación del aire, el tabaquismo, las drogas ilícitas o el alcohol, las infecciones o los traumatismos físicos también pueden provocar un parto prematuro.
Contaminación del aire: vivir en un área con una alta concentración de contaminación del aire es un factor de riesgo importante para el parto prematuro, lo que incluye vivir cerca de carreteras o autopistas importantes donde las emisiones de los vehículos son altas debido a la congestión del tráfico o son una ruta para camiones diésel que tienden a emitir más contaminación. [52] [53] [13]
El uso de medicamentos para la fertilidad que estimulan el ovario para liberar múltiples óvulos y de la FIV con transferencia de embriones múltiples se ha implicado como un factor de riesgo para el parto prematuro. A menudo, el parto debe inducirse por razones médicas; dichas condiciones incluyen presión arterial alta , [54] preeclampsia , [55] diabetes materna, [56] asma, enfermedad tiroidea y enfermedad cardíaca.
Ciertas condiciones médicas en la madre embarazada también pueden aumentar el riesgo de parto prematuro. Algunas mujeres tienen problemas anatómicos que impiden que el bebé llegue a término. Estos incluyen un cuello uterino débil o corto (el predictor más fuerte de parto prematuro). [57] [58] [59] [54] Las mujeres con sangrado vaginal durante el embarazo tienen un mayor riesgo de parto prematuro. Si bien el sangrado en el tercer trimestre puede ser un signo de placenta previa o desprendimiento de placenta (afecciones que ocurren con frecuencia antes de término), incluso el sangrado temprano que no es causado por estas afecciones está relacionado con una mayor tasa de parto prematuro. [60] Las mujeres con cantidades anormales de líquido amniótico , ya sea demasiado ( polihidramnios ) o muy poco ( oligohidramnios ), también están en riesgo. [35] La ansiedad y la depresión se han relacionado como factores de riesgo para el parto prematuro. [35] [61]
El consumo de tabaco , cocaína y alcohol en exceso durante el embarazo aumenta la probabilidad de parto prematuro. El tabaco es la droga más consumida durante el embarazo y contribuye significativamente al bajo peso al nacer. [62] Los bebés con defectos congénitos tienen mayor riesgo de nacer prematuros. [63]
El tabaquismo pasivo y/o el tabaquismo antes del embarazo influyen en la probabilidad de parto prematuro. La Organización Mundial de la Salud publicó un estudio internacional en marzo de 2014. [64]
La presencia de anticuerpos antitiroideos se asocia con un mayor riesgo de parto prematuro con una razón de probabilidades de 1,9 y un intervalo de confianza del 95% de 1,1 a 3,5. [65]
La violencia íntima contra la madre es otro factor de riesgo de parto prematuro. [66]
El trauma físico puede provocar un parto prematuro. Se ha demostrado que el método cultural nigeriano de masaje abdominal da lugar a un 19% de partos prematuros entre las mujeres de Nigeria , además de muchos otros resultados adversos para la madre y el bebé. [67] Esto no debe confundirse con la terapia de masajes realizada por un masajista totalmente capacitado y certificado/licenciado o por otras personas importantes capacitadas para proporcionar masajes durante el embarazo, que, en un estudio que incluyó mujeres embarazadas con depresión prenatal, ha demostrado tener numerosos resultados positivos durante el embarazo, incluida la reducción de partos prematuros, menos depresión, menor cortisol y menor ansiedad. [68] Sin embargo, en mujeres sanas, no se han demostrado efectos en un estudio controlado.
Infección
La frecuencia de infección en el parto prematuro está inversamente relacionada con la edad gestacional. La infección por Mycoplasma genitalium se asocia con un mayor riesgo de parto prematuro y aborto espontáneo. [69]
Los microorganismos infecciosos pueden ser ascendentes, hematógenos, iatrogénicos por un procedimiento o retrógrados a través de las trompas de Falopio. Desde la decidua pueden alcanzar el espacio entre el amnios y el corion , el líquido amniótico y el feto. Una corioamnionitis también puede provocar sepsis en la madre. La infección fetal está relacionada con el parto prematuro y con una discapacidad significativa a largo plazo, incluida la parálisis cerebral . [70]
Se ha informado que la colonización asintomática de la decidua ocurre hasta en el 70% de las mujeres a término utilizando una sonda de ADN, lo que sugiere que la presencia del microorganismo por sí sola puede ser insuficiente para iniciar la respuesta infecciosa.
Como la afección es más frecuente en mujeres negras en los EE. UU. y el Reino Unido, se ha sugerido que podría ser una explicación de la mayor tasa de partos prematuros en estas poblaciones. Se opina que la vaginosis bacteriana antes o durante el embarazo puede afectar la respuesta inflamatoria decidual que conduce al parto prematuro. La afección conocida como vaginitis aeróbica puede ser un factor de riesgo grave para el parto prematuro; varios estudios previos no reconocieron la diferencia entre la vaginitis aeróbica y la vaginosis bacteriana, lo que puede explicar algunas de las contradicciones en los resultados. [71]
Las infecciones por hongos no tratadas se asocian con partos prematuros. [72]
Una revisión de los antibióticos profilácticos (administrados para prevenir infecciones) en el segundo y tercer trimestre del embarazo (13 a 42 semanas de embarazo) encontró una reducción en la cantidad de partos prematuros en mujeres con vaginosis bacteriana. Estos antibióticos también redujeron la cantidad de rupturas de aguas antes del parto en embarazos a término, redujeron el riesgo de infección del revestimiento del útero después del parto (endometritis) y las tasas de infección gonocócica. Sin embargo, las mujeres sin vaginosis bacteriana no tuvieron ninguna reducción en los partos prematuros o en la ruptura de aguas antes del parto. Gran parte de la investigación incluida en esta revisión perdió participantes durante el seguimiento, por lo que no informó los efectos a largo plazo de los antibióticos en las madres o los bebés. Se necesita más investigación en esta área para encontrar los efectos completos de administrar antibióticos durante el segundo y tercer trimestre del embarazo. [73]
Varias infecciones bacterianas maternas se asocian con el parto prematuro, entre ellas la pielonefritis , la bacteriuria asintomática , la neumonía y la apendicitis . Una revisión sobre la administración de antibióticos durante el embarazo para la bacteriuria asintomática (infección urinaria sin síntomas) encontró que la investigación era de muy baja calidad, pero que sí sugería que tomar antibióticos reducía la cantidad de partos prematuros y bebés con bajo peso al nacer. [74] Otra revisión encontró que una dosis de antibióticos no parecía tan efectiva como un ciclo de antibióticos, pero menos mujeres informaron efectos secundarios de una dosis. [75] Esta revisión recomendó que se necesita más investigación para descubrir la mejor manera de tratar la bacteriuria asintomática. [74]
En otro estudio se determinó que los partos prematuros eran menos frecuentes en las mujeres embarazadas que se sometían a pruebas de rutina para detectar infecciones del tracto genital inferior que en las mujeres que solo se hacían las pruebas cuando presentaban síntomas de infecciones del tracto genital inferior. [76] Las mujeres que se sometían a pruebas de rutina también dieron a luz a menos bebés con bajo peso al nacer. Aunque estos resultados parecen prometedores, el estudio se basó solo en un estudio, por lo que se necesita más investigación sobre la detección sistemática de infecciones del tracto genital inferior. [76]
También se ha demostrado repetidamente que la enfermedad periodontal está relacionada con el parto prematuro. [77] [78] Por el contrario, las infecciones virales, a menos que estén acompañadas de una respuesta febril significativa, no se consideran un factor importante en relación con el parto prematuro. [35]
Genética
Se cree que existe un componente genético materno en el nacimiento prematuro. [79] Se estimó que la heredabilidad del momento del nacimiento en las mujeres fue del 34%. Sin embargo, la ocurrencia de nacimientos prematuros en familias no sigue un patrón de herencia claro, lo que apoya la idea de que el nacimiento prematuro es un rasgo no mendeliano con una naturaleza poligénica. [80]
Atención prenatal
La ausencia de atención prenatal se ha asociado con tasas más altas de nacimientos prematuros. Un análisis de 15.627.407 nacidos vivos en los Estados Unidos entre 1995 y 1998 concluyó que la ausencia de atención prenatal conllevaba un riesgo 2,9 (IC del 95%: 2,8; 3,0) veces mayor de nacimientos prematuros. [30] Este mismo estudio encontró riesgos relativos estadísticamente significativos de anemia materna, fiebre intraparto, sangrado desconocido, enfermedad renal, placenta previa, hidramnios, desprendimiento de placenta e hipertensión inducida por el embarazo con la ausencia de atención prenatal. Todos estos riesgos prenatales se controlaron para otras condiciones de alto riesgo, edad materna, gravidez, estado civil y educación materna. La ausencia de atención prenatal antes y durante el embarazo es principalmente una función de factores socioeconómicos (bajos ingresos familiares y educación), acceso a consultas médicas (gran distancia desde el lugar de residencia hasta la unidad de atención médica y costos de transporte), calidad de la atención médica y apoyo social. [81] Los esfuerzos para reducir las tasas de partos prematuros deberían apuntar a aumentar los déficits que plantean las barreras mencionadas y a aumentar el acceso a la atención prenatal.
Diagnóstico
Microglobulina alfa-1 placentaria
La alfa microglobulina placentaria-1 (PAMG-1) ha sido objeto de varias investigaciones que evaluaron su capacidad para predecir el parto prematuro espontáneo inminente en mujeres con signos, síntomas o quejas sugestivas de parto prematuro . [82] [83] [84] [85] [86] [87] En una investigación que comparó esta prueba con la prueba de fibronectina fetal y la medición de la longitud cervical mediante ecografía transvaginal , se informó que la prueba de PAMG-1 (conocida comercialmente como prueba PartoSure) fue el mejor predictor individual de parto espontáneo inminente dentro de los 7 días de que una paciente presentara signos, síntomas o quejas de parto prematuro. Específicamente, el VPP, o valor predictivo positivo , de las pruebas fue del 76 %, 29 % y 30 % para PAMG-1, fFN y CL, respectivamente (P < 0,01). [88]
Fibronectina fetal
La fibronectina fetal (fFN) se ha convertido en un importante biomarcador: la presencia de esta glucoproteína en las secreciones cervicales o vaginales indica que se ha alterado el límite entre el corion y la decidua. Una prueba positiva indica un mayor riesgo de parto prematuro y una prueba negativa tiene un alto valor predictivo. [35] Se ha demostrado que solo el 1 % de las mujeres en casos cuestionables de parto prematuro dieron a luz en la semana siguiente cuando la prueba fue negativa. [89]
Ultrasonido
La ecografía obstétrica se ha vuelto útil para evaluar el cuello uterino en mujeres con riesgo de parto prematuro. Un cuello uterino corto en el momento del parto prematuro no es deseable: una longitud cervical de menos de 25 mm (0,98 pulgadas) a las 24 semanas de edad gestacional o antes es la definición más común de incompetencia cervical . [90]
Tecnologías emergentes
Las tecnologías que se encuentran en investigación y desarrollo para facilitar el diagnóstico temprano de los nacimientos prematuros incluyen compresas higiénicas que identifican biomarcadores como fFN y PAMG-1 y otros, cuando se colocan en la vagina. Estos dispositivos calculan el riesgo de parto prematuro y envían los resultados a un teléfono inteligente. [91] La noción de que los sistemas de puntuación de riesgo son precisos para predecir el parto prematuro ha sido debatida en múltiples revisiones bibliográficas. [92] [93]
Clasificación
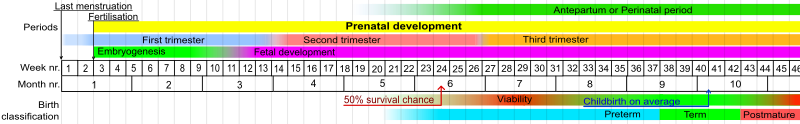
En los seres humanos, la definición habitual de parto prematuro es el nacimiento antes de una edad gestacional de 37 semanas completas. [94] En el feto humano normal, varios sistemas de órganos maduran entre las 34 y 37 semanas, y el feto alcanza la madurez adecuada al final de este período. Uno de los principales órganos muy afectados por el parto prematuro son los pulmones. Los pulmones son uno de los últimos órganos en madurar en el útero; debido a esto, muchos bebés prematuros pasan los primeros días y semanas de sus vidas en respiradores . Por lo tanto, existe una superposición significativa entre el parto prematuro y la prematuridad. Generalmente, los bebés prematuros son prematuros y los bebés a término son maduros. Los bebés prematuros que nacen cerca de las 37 semanas a menudo no tienen problemas relacionados con la prematuridad si sus pulmones han desarrollado surfactante adecuado , lo que permite que los pulmones permanezcan expandidos entre respiraciones. Las secuelas de la prematuridad se pueden reducir en pequeña medida mediante el uso de medicamentos para acelerar la maduración del feto y, en mayor medida, previniendo el parto prematuro.
Prevención
Históricamente, los esfuerzos se han dirigido principalmente a mejorar la supervivencia y la salud de los bebés prematuros (intervención terciaria). Sin embargo, estos esfuerzos no han reducido la incidencia de los nacimientos prematuros. Cada vez más, las intervenciones primarias dirigidas a todas las mujeres y las intervenciones secundarias que reducen los riesgos existentes se consideran medidas que deben desarrollarse e implementarse para prevenir los problemas de salud de los bebés y niños prematuros. [95] Las prohibiciones de fumar son eficaces para reducir los nacimientos prematuros. [96] Se utilizan diferentes estrategias en la administración de la atención prenatal y los estudios futuros deben determinar si el enfoque puede centrarse en la detección de mujeres de alto riesgo, o en un apoyo ampliado para mujeres de bajo riesgo, o en qué grado se pueden fusionar estos enfoques. [95]
Antes del embarazo
La adopción de políticas profesionales específicas puede reducir inmediatamente el riesgo de parto prematuro, como lo ha demostrado la experiencia en reproducción asistida cuando el número de embriones durante la transferencia de embriones fue limitado. [95] Muchos países han establecido programas específicos para proteger a las mujeres embarazadas del trabajo peligroso o en turnos nocturnos y para proporcionarles tiempo para visitas prenatales y licencia por embarazo remunerada. El estudio EUROPOP mostró que el parto prematuro no está relacionado con el tipo de empleo, sino con el trabajo prolongado (más de 42 horas por semana) o con estar de pie durante mucho tiempo (más de 6 horas por día). [97] Además, el trabajo nocturno se ha relacionado con el parto prematuro. [98] Se puede esperar que las políticas de salud que tengan en cuenta estos hallazgos reduzcan la tasa de parto prematuro. [95] Se recomienda la ingesta preconcepcional de ácido fólico para reducir los defectos de nacimiento. También hay cierta evidencia de que la suplementación con ácido fólico antes de la concepción (antes de quedar embarazada) puede reducir el parto prematuro. [99] Se espera que la reducción del tabaquismo beneficie a las mujeres embarazadas y a su descendencia. [95]
Durante el embarazo
Los métodos de autocuidado para reducir el riesgo de parto prematuro incluyen una nutrición adecuada, evitar el estrés, buscar atención médica apropiada, evitar infecciones y controlar los factores de riesgo de parto prematuro (por ejemplo, trabajar muchas horas de pie, exposición al monóxido de carbono, abuso doméstico y otros factores). [100] No se ha demostrado que la reducción de la actividad física durante el embarazo reduzca el riesgo de parto prematuro. [101] Se puede instituir una alimentación saludable en cualquier etapa del embarazo, incluidos los ajustes nutricionales y el consumo de suplementos vitamínicos sugeridos. [95] La suplementación de calcio en mujeres con bajo nivel de calcio en la dieta puede reducir la cantidad de resultados negativos, incluido el parto prematuro, la preeclampsia y la muerte materna. [102] La Organización Mundial de la Salud (OMS) sugiere 1,5 a 2 g de suplementos de calcio al día para mujeres embarazadas que tienen niveles bajos de calcio en su dieta. [103] No se ha demostrado que la ingesta suplementaria de vitaminas C y E reduzca las tasas de parto prematuro. [104]
Aunque la infección periodontal se ha relacionado con el parto prematuro, los ensayos aleatorios no han demostrado que el cuidado periodontal durante el embarazo reduzca las tasas de parto prematuro. [95] También se ha demostrado que dejar de fumar reduce el riesgo. [105] Se ha sugerido el uso de dispositivos personales de monitoreo uterino en el hogar para detectar contracciones y posibles partos prematuros en mujeres con mayor riesgo de tener un bebé prematuro. [106] Estos monitores domésticos pueden no reducir el número de partos prematuros, sin embargo, el uso de estos dispositivos puede aumentar el número de visitas prenatales no planificadas y puede reducir el número de bebés ingresados en atención especial en comparación con las mujeres que reciben atención prenatal normal . [106] El apoyo de profesionales médicos, amigos y familiares durante el embarazo puede ser beneficioso para reducir el parto por cesárea y puede reducir las admisiones hospitalarias prenatales, sin embargo, estos apoyos sociales por sí solos pueden no prevenir el parto prematuro. [107]
Detección durante el embarazo
La detección de bacteriuria asintomática seguida de un tratamiento adecuado reduce la pielonefritis y reduce el riesgo de parto prematuro. [108] Se han llevado a cabo estudios exhaustivos para determinar si otras formas de detección en mujeres de bajo riesgo seguidas de una intervención adecuada son beneficiosas, incluida la detección y el tratamiento de Ureaplasma urealyticum , estreptococo del grupo B, Trichomonas vaginalis y vaginosis bacteriana no redujeron la tasa de parto prematuro. [95] El examen ecográfico de rutina de la longitud del cuello uterino puede identificar a las mujeres en riesgo de parto prematuro y la evidencia tentativa sugiere que la medición ecográfica de la longitud del cuello uterino en aquellas con parto prematuro puede ayudar a ajustar el manejo y da como resultado la extensión del embarazo en aproximadamente cuatro días. [109] La detección de la presencia de fibronectina en las secreciones vaginales no se recomienda en este momento en mujeres con bajo riesgo de parto prematuro. [ cita médica necesaria ]
Reducción de los riesgos existentes
Se ha determinado que las mujeres tienen un mayor riesgo de parto prematuro en función de sus antecedentes obstétricos o de la presencia de factores de riesgo conocidos. La intervención previa a la concepción puede ser útil en determinadas pacientes de diversas maneras. Las pacientes con determinadas anomalías uterinas pueden someterse a una corrección quirúrgica (es decir, la extirpación del tabique uterino ), y a aquellas con determinados problemas médicos se les puede ayudar optimizando las terapias médicas antes de la concepción, ya sea para el asma, la diabetes, la hipertensión y otros.
Embarazos múltiples
En los embarazos múltiples , que suelen ser consecuencia de la utilización de técnicas de reproducción asistida , existe un alto riesgo de parto prematuro. Se utiliza la reducción selectiva para reducir el número de fetos a dos o tres. [110] [111] [112]
Reducción de los partos prematuros indicados
Se han estudiado varios agentes para la prevención secundaria del parto prematuro indicado. Los ensayos que utilizaron aspirina en dosis bajas , aceite de pescado , vitamina C y E y calcio para reducir la preeclampsia demostraron cierta reducción en el parto prematuro solo cuando se utilizó aspirina en dosis bajas. [95] Incluso si agentes como el calcio o los antioxidantes pudieron reducir la preeclampsia, no se observó una disminución resultante en el parto prematuro. [95]
Reducción de los partos prematuros espontáneos
Se puede recomendar la reducción de la actividad de la madre (reposo pélvico, trabajo limitado, reposo en cama), aunque no hay evidencia de que sea útil y algunas preocupaciones de que sea perjudicial. [113] No se ha demostrado que aumentar la atención médica mediante visitas más frecuentes y más educación reduzca las tasas de nacimientos prematuros. [107] El uso de suplementos nutricionales como los ácidos grasos poliinsaturados omega-3 se basa en la observación de que las poblaciones que tienen una alta ingesta de dichos agentes tienen un bajo riesgo de parto prematuro, presumiblemente porque estos agentes inhiben la producción de citocinas proinflamatorias. Un ensayo aleatorizado mostró una disminución significativa en las tasas de nacimientos prematuros, [114] y se están realizando más estudios.
Antibióticos
Si bien los antibióticos pueden eliminar la vaginosis bacteriana durante el embarazo, esto no parece cambiar el riesgo de parto prematuro. [115] Se ha sugerido que la corioamnionitis crónica no se trata de manera suficiente solo con antibióticos (y, por lo tanto, no pueden mejorar la necesidad de parto prematuro en esta condición). [95]
Progestágenos
Los progestágenos , que suelen administrarse en forma de progesterona vaginal [116] o caproato de hidroxiprogesterona, relajan la musculatura uterina, mantienen la longitud del cuello uterino y poseen propiedades antiinflamatorias; todo lo cual provoca cambios fisiológicos y anatómicos que se consideran beneficiosos para reducir los partos prematuros. Dos metanálisis demostraron una reducción del riesgo de parto prematuro en mujeres con partos prematuros recurrentes del 40 al 55 %. [117] [118]
La suplementación con progestágeno también reduce la frecuencia de partos prematuros en embarazos en los que el cuello uterino es corto. [119] Un cuello uterino corto es aquel que mide menos de 25 mm, como se detecta durante una evaluación de la longitud cervical transvaginal en el segundo trimestre. [120] Sin embargo, los progestágenos no son eficaces en todas las poblaciones, ya que un estudio que incluyó gestaciones gemelares no logró observar ningún beneficio. [121] A pesar de la amplia investigación relacionada con la eficacia de los progestágenos, aún existen incertidumbres sobre los tipos de progesterona y las vías de administración. [122]
Cerclaje cervical
En preparación para el parto , el cuello uterino de la mujer se acorta. El acortamiento cervical prematuro está relacionado con el parto prematuro y se puede detectar mediante ecografía. El cerclaje cervical es una intervención quirúrgica que coloca una sutura alrededor del cuello uterino para evitar su acortamiento y ensanchamiento. Se han realizado numerosos estudios para evaluar el valor del cerclaje cervical y el procedimiento parece ser útil principalmente para mujeres con un cuello uterino corto y antecedentes de parto prematuro. [119] [123] En lugar de un cerclaje profiláctico, las mujeres en riesgo pueden ser monitoreadas durante el embarazo mediante ecografía, y cuando se observa acortamiento del cuello uterino, se puede realizar el cerclaje. [95]
Tratamiento

Las intervenciones terciarias están dirigidas a mujeres que están a punto de entrar en trabajo de parto prematuro, o que tienen una ruptura de membranas o sangrado prematuro. El uso de la prueba de fibronectina y la ecografía mejora la precisión diagnóstica y reduce los diagnósticos falsos positivos. Si bien los tratamientos para detener el trabajo de parto prematuro cuando hay una dilatación y borramiento cervical progresivos no serán eficaces para ganar tiempo suficiente para permitir que el feto crezca y madure más, pueden retrasar el parto lo suficiente como para permitir que la madre sea llevada a un centro especializado que esté equipado y tenga personal para manejar partos prematuros. [124] En un entorno hospitalario, las mujeres son hidratadas mediante infusión intravenosa (ya que la deshidratación puede provocar contracciones uterinas prematuras). [125]
Si un bebé sufre un paro cardíaco al nacer y tiene menos de 22 a 24 semanas de edad gestacional, generalmente no están indicados los intentos de reanimación. [126]
Esteroides
Los bebés extremadamente prematuros pueden tener pulmones subdesarrollados porque aún no producen su propio surfactante . Esto puede conducir directamente al síndrome de dificultad respiratoria , también llamado enfermedad de la membrana hialina, en el neonato. Para tratar de reducir el riesgo de este resultado, a las madres embarazadas con amenaza de parto prematuro antes de las 34 semanas a menudo se les administra al menos un ciclo de glucocorticoides , un esteroide prenatal que atraviesa la barrera placentaria y estimula la producción de surfactante en los pulmones del bebé. [16] El uso de esteroides hasta las 37 semanas también es recomendado por el Congreso Americano de Obstetras y Ginecólogos . [16] Los glucocorticoides típicos que se administrarían en este contexto son betametasona o dexametasona , a menudo cuando el embarazo ha alcanzado la viabilidad a las 23 semanas. [ cita requerida ]
En los casos en que el parto prematuro es inminente, se puede administrar un segundo ciclo de esteroides de "rescate" entre 12 y 24 horas antes del parto previsto. Todavía existen algunas preocupaciones sobre la eficacia y los efectos secundarios de un segundo ciclo de esteroides, pero las consecuencias del síndrome de dificultad respiratoria son tan graves que a menudo se considera que un segundo ciclo vale el riesgo. Una revisión Cochrane de 2015 (actualizada en 2022) respalda el uso de dosis repetidas de corticosteroides prenatales para mujeres que aún corren riesgo de parto prematuro siete días o más después de un ciclo inicial. [127]
Una revisión Cochrane de 2020 recomienda el uso de un solo ciclo de corticosteroides prenatales para acelerar la maduración pulmonar fetal en mujeres con riesgo de parto prematuro. El tratamiento con corticosteroides prenatales reduce el riesgo de muerte perinatal, muerte neonatal y síndrome de dificultad respiratoria y probablemente reduce el riesgo de hemorragia intraventricular. [128]
Las preocupaciones sobre los efectos adversos de los corticosteroides prenatales incluyen un mayor riesgo de infección materna, dificultad para el control de la diabetes y posibles efectos a largo plazo en los resultados del desarrollo neurológico de los bebés. Existe un debate en curso sobre cuándo se deben administrar esteroides (es decir, solo antes del parto o también después del parto) y durante cuánto tiempo (es decir, un ciclo único o administración repetida). A pesar de estas incógnitas, existe un consenso de que los beneficios de un ciclo único de glucocorticosteroides prenatales superan ampliamente los riesgos potenciales. [129] [130] [131]
Antibióticos
La administración sistemática de antibióticos a todas las mujeres con amenaza de parto prematuro reduce el riesgo de que el bebé se infecte con estreptococo del grupo B y se ha demostrado que reduce las tasas de mortalidad relacionadas. [132]
Cuando las membranas se rompen prematuramente, el tratamiento obstétrico busca el desarrollo del trabajo de parto y signos de infección. Se ha demostrado que la administración de antibióticos profilácticos prolonga el embarazo y reduce la morbilidad neonatal con rotura de membranas antes de las 34 semanas. [133] Debido a la preocupación por la enterocolitis necrotizante , se ha recomendado amoxicilina o eritromicina , pero no amoxicilina + ácido clavulánico ( co-amoxiclav ). [133]
Tocólisis
Una serie de medicamentos pueden ser útiles para retrasar el parto, entre ellos: antiinflamatorios no esteroides , bloqueadores de los canales de calcio , beta miméticos y atosiban . [134] La tocólisis rara vez retrasa el parto más allá de las 24-48 horas. [135] Sin embargo, este retraso puede ser suficiente para permitir que la mujer embarazada sea trasladada a un centro especializado en el tratamiento de partos prematuros y administrar corticosteroides para reducir la inmadurez de los órganos neonatales. Los metanálisis indican que los bloqueadores de los canales de calcio y un antagonista de la oxitocina pueden retrasar el parto de 2 a 7 días, y los fármacos agonistas β2 lo retrasan 48 horas, pero conllevan más efectos secundarios. [95] [136] El sulfato de magnesio no parece ser útil para prevenir el parto prematuro. [137] Sin embargo, su uso antes del parto parece disminuir el riesgo de parálisis cerebral . [138]
Modo de entrega
El uso rutinario de la cesárea para el parto prematuro de bebés que se espera que tengan muy bajo peso al nacer es controvertido, [139] y probablemente sea necesario tomar una decisión sobre la vía y el momento del parto caso por caso.
Atención neonatal

En los países desarrollados, los bebés prematuros suelen ser atendidos en una unidad de cuidados intensivos neonatales (UCIN). Los médicos que se especializan en el cuidado de bebés muy enfermos o prematuros se conocen como neonatólogos . En la UCIN, los bebés prematuros se mantienen bajo calentadores radiantes o en incubadoras (también llamadas isolettes), que son cunas encerradas en plástico con equipo de control de clima diseñado para mantenerlos calientes y limitar su exposición a gérmenes. Los cuidados intensivos neonatales modernos implican una medición sofisticada de la temperatura, la respiración, la función cardíaca, la oxigenación y la actividad cerebral . Después del parto, las envolturas de plástico o los colchones calientes son útiles para mantener al bebé caliente en su camino a la UCIN. [140] Los tratamientos pueden incluir líquidos y nutrición a través de catéteres intravenosos , suplementos de oxígeno , soporte de ventilación mecánica y medicamentos. [141] En los países en desarrollo donde el equipo avanzado e incluso la electricidad pueden no estar disponibles o ser confiables, medidas simples como el método canguro (calentamiento piel con piel), el fomento de la lactancia materna y las medidas básicas de control de infecciones pueden reducir significativamente la morbilidad y la mortalidad prematuras. El método madre canguro puede reducir el riesgo de sepsis neonatal, hipotermia e hipoglucemia y aumentar la lactancia materna exclusiva. [142] Las luces bilirrubinas también se pueden utilizar para tratar la ictericia del recién nacido ( hiperbilirrubinemia ).
Se puede suministrar agua con cuidado para prevenir la deshidratación, pero no tanto como para aumentar los riesgos de efectos secundarios. [143]
Soporte respiratorio
En términos de asistencia respiratoria, puede haber poca o ninguna diferencia en el riesgo de muerte o enfermedad pulmonar crónica entre las cánulas nasales de alto flujo (CNAF) y la presión positiva continua en las vías respiratorias (CPAP) o la ventilación con presión positiva intermitente nasal (NPPV). [144] En el caso de los bebés extremadamente prematuros (nacidos antes de las 28 semanas de gestación), apuntar a un rango de saturación de oxígeno más alto en comparación con uno más bajo hace poca o ninguna diferencia en general en el riesgo de muerte o discapacidad importante. [145] Se ha demostrado que los bebés nacidos antes de las 32 semanas tienen un menor riesgo de muerte por displasia broncopulmonar si reciben CPAP inmediatamente después de nacer, en comparación con recibir cuidados de apoyo o ventilación asistida. [146]
No hay evidencia suficiente a favor o en contra de colocar a gemelos prematuros estables en la misma cuna o incubadora (cama compartida). [147]
Nutrición
Satisfacer las necesidades nutricionales adecuadas de los bebés prematuros es importante para la salud a largo plazo. Una atención óptima puede requerir un equilibrio entre satisfacer las necesidades nutricionales y prevenir las complicaciones relacionadas con la alimentación. No se conoce la tasa de crecimiento ideal, sin embargo, los bebés prematuros suelen requerir una ingesta de energía mayor en comparación con los bebés que nacen a término. [148] La cantidad recomendada de leche a menudo se prescribe en función de los requisitos nutricionales aproximados de un feto de edad similar que no esté comprometido. [149] Un tracto gastrointestinal (tracto GI) inmaduro, afecciones médicas (o comorbilidades ), riesgo de aspiración de leche y enterocolitis necrosante pueden provocar dificultades para satisfacer esta alta demanda nutricional y muchos bebés prematuros tienen déficits nutricionales que pueden resultar en restricciones de crecimiento. [149] Además, los bebés prematuros muy pequeños no pueden coordinar la succión, la deglución y la respiración. [150] Tolerar una alimentación enteral completa (el volumen prescrito de leche o fórmula) es una prioridad en la atención neonatal, ya que esto reduce los riesgos asociados con los catéteres venosos , incluida la infección, y puede reducir el tiempo que el bebé requiere atención especializada en el hospital. [149] Se pueden utilizar diferentes estrategias para optimizar la alimentación de los bebés prematuros. El equipo de atención neonatal tiene en cuenta el tipo de leche/fórmula y fortificantes, la vía de administración (por boca, alimentación por sonda, catéter venoso), el momento de la alimentación, la cantidad de leche, la alimentación continua o intermitente y el manejo de los residuos gástricos al optimizar la atención. La evidencia en forma de ensayos aleatorios de alta calidad es generalmente bastante débil en esta área y, por esta razón, las diferentes unidades de cuidados intensivos neonatales pueden tener diferentes prácticas y esto da como resultado una variación bastante grande en la práctica. La atención de los bebés prematuros también varía en diferentes países y depende de los recursos disponibles. [149]
Leche materna y fórmula humana
La Academia Estadounidense de Pediatría recomendó alimentar a los bebés prematuros con leche humana , y encontró "efectos beneficiosos significativos a corto y largo plazo", incluidas tasas más bajas de enterocolitis necrosante (ECN). [151] En ausencia de evidencia de ensayos controlados aleatorios sobre los efectos de alimentar a los bebés prematuros con fórmula en comparación con la leche materna de la propia madre, los datos recopilados de otros tipos de estudios sugieren que es probable que la leche materna de la propia madre tenga ventajas sobre la fórmula en términos del crecimiento y desarrollo del bebé. [152] [148] Una revisión reciente (2019) de gran cantidad de evidencia sugiere que alimentar a los bebés prematuros con fórmula en lugar de leche materna de donante se asocia con tasas de crecimiento más rápidas, pero con casi el doble del riesgo de desarrollar ECN. [153]
Leche materna humana fortificada y fórmula para bebés prematuros o a término
La leche materna o la fórmula por sí solas pueden no ser suficientes para satisfacer las necesidades nutricionales de algunos bebés prematuros. La fortificación de la leche materna o la fórmula mediante la adición de nutrientes adicionales es un enfoque que se suele adoptar para alimentar a los bebés prematuros, con el objetivo de satisfacer la alta demanda nutricional. [148] Se necesitan ensayos controlados aleatorios de alta calidad en este campo para determinar la eficacia de la fortificación. [154] No está claro si la fortificación de la leche materna mejora los resultados en los bebés prematuros, aunque puede acelerar el crecimiento. [154] Complementar la leche materna con proteínas adicionales puede aumentar el crecimiento a corto plazo, pero los efectos a largo plazo sobre la composición corporal, el crecimiento y el desarrollo cerebral son inciertos. [155] [156] La fórmula con mayor contenido de proteínas (entre 3 y 4 gramos de proteína por kilo de peso corporal) puede ser más eficaz que la fórmula con bajo contenido de proteínas (menos de 3 gramos por kilo por día) para el aumento de peso en los bebés de bajo peso al nacer alimentados con fórmula. [157] No hay suficiente evidencia sobre el efecto que tiene sobre el crecimiento de los bebés prematuros complementar la leche materna con carbohidratos, [158] grasas, [159] [160] y aminoácidos de cadena ramificada. [161] Por el contrario, hay algunos indicios de que los bebés prematuros que no pueden amamantar pueden tener mejores resultados si se los alimenta solo con fórmula diluida en comparación con fórmula de concentración completa, pero la evidencia de los ensayos clínicos sigue siendo incierta. [162]
La individualización de los nutrientes y las cantidades utilizadas para fortificar la alimentación enteral de los lactantes nacidos con muy bajo peso al nacer puede conducir a un mejor aumento de peso y crecimiento a corto plazo, pero la evidencia es incierta en lo que respecta a los resultados a largo plazo y al riesgo de enfermedad grave y muerte. [163] Esto incluye la fortificación dirigida (ajuste del nivel de nutrientes en respuesta a los resultados de una prueba en la leche materna) y la fortificación ajustable (adición de nutrientes en función de los resultados de una prueba realizada al lactante). [163]
Los fortificantes multinutrientes utilizados para fortificar la leche materna y las fórmulas infantiles se han derivado tradicionalmente de la leche bovina . [164] Los fortificantes derivados de humanos están disponibles, sin embargo, la evidencia de los ensayos clínicos es incierta y no está claro si existen diferencias entre los fortificantes derivados de humanos y los fortificantes derivados de bovinos en términos de aumento de peso neonatal, intolerancia alimentaria, infecciones o riesgo de muerte. [164]
Momento de los feeds
En el caso de los bebés muy prematuros, la mayoría de los centros de atención neonatal comienzan la alimentación con leche de forma gradual, en lugar de comenzar con una alimentación enteral completa de inmediato; sin embargo, no está claro si comenzar la alimentación enteral completa de forma temprana afecta el riesgo de enterocolitis necrosante. [149] En estos casos, el bebé prematuro recibiría la mayor parte de su nutrición y líquidos por vía intravenosa . El volumen de leche suele aumentarse gradualmente durante las semanas siguientes. [149] Es necesario investigar el momento ideal de la alimentación enteral y si retrasarla o introducirla gradualmente es beneficioso para mejorar el crecimiento de los bebés prematuros o de bajo peso al nacer. [149] Además, no está claro el momento ideal de la alimentación enteral para prevenir efectos secundarios como la enterocolitis necrosante o la mortalidad en los bebés prematuros que requieren una transfusión de glóbulos rojos concentrados . [165] Las posibles desventajas de un enfoque más gradual para la alimentación de los bebés prematuros se asocian con menos leche en el intestino e incluyen una secreción más lenta de hormonas en el tracto gastrointestinal y una motilidad intestinal más lenta, así como una colonización microbiana más lenta del intestino. [149]
En cuanto al momento de iniciar la alimentación con leche fortificada, los bebés prematuros suelen comenzar a recibir leche o fórmula fortificada una vez que se alimentan con 100 ml/kg de su peso corporal. Otros especialistas en neonatología consideran que comenzar a alimentar a un bebé prematuro con leche fortificada antes es beneficioso para mejorar la ingesta de nutrientes. [166] No están claros los riesgos de intolerancia alimentaria y enterocolitis necrosante relacionados con la fortificación temprana o tardía de la leche materna. [166] Una vez que el bebé puede irse a casa desde el hospital, hay evidencia limitada que respalda la prescripción de una fórmula (fortificada) para prematuros. [167]
Alimentación intermitente versus alimentación continua
En el caso de los bebés que pesan menos de 1500 gramos, suele ser necesaria la alimentación por sonda. [150] La mayoría de las veces, los especialistas neonatales alimentan a los bebés prematuros de forma intermitente con una cantidad prescrita de leche durante un corto período de tiempo. Por ejemplo, una toma podría durar entre 10 y 20 minutos y administrarse cada 3 horas. Este enfoque intermitente tiene como objetivo imitar las condiciones de las funciones corporales normales involucradas en la alimentación y permitir un patrón cíclico en la liberación de hormonas del tracto gastrointestinal para promover el desarrollo del sistema gastrointestinal. [150] En ciertos casos, a veces se prefiere la alimentación nasogástrica continua. Hay evidencia de certeza baja a muy baja que sugiere que los bebés de bajo peso al nacer que reciben alimentación nasogástrica continua pueden alcanzar el punto de referencia de tolerar la alimentación enteral completa más tarde que los bebés alimentados de forma intermitente y no está claro si la alimentación continua tiene algún efecto sobre el aumento de peso o la cantidad de interrupciones en las tomas. [150] La alimentación continua puede tener poco o ningún efecto sobre la longitud del crecimiento corporal o la circunferencia de la cabeza y los efectos de la alimentación continua sobre el riesgo de desarrollar enterocolitis necrotizante no están claros. [150]
Dado que los bebés prematuros con enfermedad por reflujo gastroesofágico no tienen un mecanismo antirreflujo completamente desarrollado, es importante decidir cuál es el enfoque más eficaz para la nutrición. No está claro si la alimentación por sonda intragástrica en bolo continuo es más eficaz en comparación con la alimentación por sonda intragástrica en bolo intermitente para la alimentación de bebés prematuros con enfermedad por reflujo gastroesofágico . [168]
En el caso de los bebés que se beneficiarían de una alimentación intermitente en bolo, algunos pueden ser alimentados con el método de "alimentación por empuje", utilizando una jeringa para empujar suavemente la leche o la fórmula hacia el estómago del bebé. Otros pueden ser alimentados con un sistema de alimentación por gravedad, en el que la jeringa se conecta directamente a un tubo y la leche o la fórmula gotea hacia el estómago del bebé. No está claro a partir de estudios médicos qué enfoque de alimentación intermitente en bolo es más eficaz o reduce los efectos adversos, como la apnea , la bradicardia o los episodios de desaturación de oxígeno. [169] [170]
Feeds de gran volumen
La alimentación enteral de alto volumen (más de 180 ml por kilogramo por día) de leche materna o fórmula humana fortificada o no fortificada puede mejorar el aumento de peso mientras el bebé prematuro está hospitalizado, sin embargo, no hay evidencia suficiente para determinar si este enfoque mejora el crecimiento del neonato y otros resultados clínicos, incluida la duración de la estadía en el hospital. [148] Los riesgos o efectos adversos asociados con la alimentación enteral de alto volumen de bebés prematuros, incluida la neumonía por aspiración , el reflujo , la apnea y los episodios repentinos de desaturación de oxígeno, no se han informado en los ensayos considerados en una revisión sistemática de 2021. [148]
Nutrición parenteral (intravenosa)
En el caso de los bebés prematuros que nacen después de las 34 semanas de gestación (" bebés prematuros tardíos ") que están gravemente enfermos y no pueden tolerar la leche, hay algunas pruebas débiles de que el bebé puede beneficiarse de la inclusión de aminoácidos y grasas en la nutrición intravenosa en un momento posterior (72 horas o más desde el ingreso al hospital) en comparación con uno temprano (menos de 72 horas desde el ingreso al hospital); sin embargo, se requieren más investigaciones para comprender el momento ideal para comenzar la nutrición intravenosa. [171]
Residuos gástricos
En el caso de los bebés prematuros en cuidados intensivos neonatales alimentados por sonda , controlar el volumen y el color de los residuos gástricos, la leche y las secreciones gastrointestinales que permanecen en el estómago después de un tiempo determinado, es una práctica estándar de atención común. [172] Los residuos gástricos a menudo contienen ácido gástrico, hormonas, enzimas y otras sustancias que pueden ayudar a mejorar la digestión y la movilidad del tracto gastrointestinal. [172] El análisis de los residuos gástricos puede ayudar a orientar el momento de las tomas. [172] Un aumento de los residuos gástricos puede indicar intolerancia alimentaria o puede ser un signo temprano de enterocolitis necrotizante. [172] Un aumento de los residuos gástricos puede deberse a un sistema gastrointestinal subdesarrollado que conduce a un vaciamiento gástrico o un movimiento de la leche en el tracto intestinal más lento, secreciones reducidas de hormonas o enzimas del tracto gastrointestinal, reflujo duodenogástrico , fórmula, medicamentos y/o enfermedad. [172] La decisión clínica de descartar los residuos gástricos (en lugar de realimentarlos) suele individualizarse en función de la cantidad y la calidad de los residuos. [172] Algunos expertos también sugieren reemplazar la leche fresca o cuajada y los aspirados teñidos con bilis, pero no reemplazar los residuos hemorrágicos. [172] No existe evidencia que respalde o refute la práctica de realimentar a los bebés prematuros con residuos gástricos. [172]
Hiponatremia e hipernatremia
Los desequilibrios de sodio ( hiponatremia e hipernatremia ) son comunes en los bebés prematuros. [173] La hipernatremia (niveles de sodio en el suero de más de 145-150 mmol/L) es común en las primeras etapas de los bebés prematuros y el riesgo de hiponatremia (niveles de sodio de menos de 135 nmol/L) aumenta después de aproximadamente una semana del nacimiento si no se trata y no se utilizan enfoques de prevención. [173] La prevención de las complicaciones asociadas con los desequilibrios de sodio es parte del estándar de atención para los bebés prematuros e incluye un control cuidadoso del agua y el sodio que se le administra al bebé. [173] La dosis óptima de sodio administrada inmediatamente después del nacimiento (primer día) no está clara y se necesita más investigación para comprender la idea del enfoque de manejo. [173]
Evaluación auditiva
El Comité Conjunto sobre Audición Infantil (JCIH) afirma que los bebés prematuros que se encuentran en la unidad de cuidados intensivos neonatales (UCIN) durante un tiempo prolongado deben someterse a una evaluación audiológica de diagnóstico antes de que se les dé el alta del hospital. [174] Los bebés sanos siguen un cronograma de referencia de 1, 2 o 3 meses en el que se los examina, se los diagnostica y se les interviene por una pérdida auditiva. Sin embargo, en el caso de los bebés muy prematuros, es posible que no sea posible completar una evaluación auditiva al mes de edad debido a varios factores. Una vez que el bebé esté estable, se debe realizar una evaluación audiológica. En el caso de los bebés prematuros en la UCIN, se recomienda la prueba de respuesta auditiva del tronco encefálico (ABR). Si el bebé no pasa la prueba, se lo debe derivar para una evaluación audiológica por parte de un audiólogo. [174] Si el bebé toma aminoglucósidos como la gentamicina durante menos de cinco días, se lo debe controlar y hacer un seguimiento de 6 a 7 meses después de ser dado de alta del hospital para asegurarse de que no haya una pérdida auditiva de aparición tardía debido a la medicación. [174]
Resultados y pronóstico

Los nacimientos prematuros pueden dar lugar a una serie de problemas, entre ellos mortalidad y retrasos físicos y mentales. [181] [182]
Mortalidad y morbilidad
En los EE. UU., donde muchas infecciones neonatales y otras causas de muerte neonatal se han reducido notablemente, la prematuridad es la principal causa de mortalidad neonatal con un 25 %. [183] Los bebés nacidos prematuramente también corren un mayor riesgo de tener problemas de salud crónicos graves posteriores, como se analiza a continuación.
La edad gestacional más temprana en la que el bebé tiene al menos un 50% de posibilidades de sobrevivir se denomina límite de viabilidad . A medida que la atención en la UCIN ha mejorado en los últimos 40 años, el límite de viabilidad se ha reducido a aproximadamente 24 semanas. [184] [185] La mayoría de los recién nacidos que mueren, y el 40% de los bebés mayores que mueren, nacieron entre las 20 y las 25,9 semanas (edad gestacional), durante el segundo trimestre . [21]
Como el riesgo de daño cerebral y retraso del desarrollo es significativo en ese umbral, incluso si el bebé sobrevive, existen controversias éticas sobre la agresividad de la atención que se les brinda a esos bebés. El límite de viabilidad también se ha convertido en un factor en el debate sobre el aborto . [186]
Riesgos específicos del neonato prematuro
Los bebés prematuros suelen mostrar signos físicos de prematuridad en proporción inversa a la edad gestacional. Como resultado, corren el riesgo de sufrir numerosos problemas médicos que afectan a diferentes sistemas orgánicos.
- Los problemas neurológicos pueden incluir apnea del prematuro , encefalopatía hipóxico-isquémica (EHI), retinopatía del prematuro (ROP), [187] discapacidad del desarrollo , hiperamonemia transitoria , parálisis cerebral y hemorragia intraventricular , esta última afecta al 25% de los bebés nacidos prematuramente, generalmente antes de las 32 semanas de embarazo. [188] Las hemorragias cerebrales leves generalmente no dejan complicaciones duraderas o dejan pocas, pero las hemorragias graves a menudo resultan en daño cerebral o incluso la muerte. [188] Los problemas de desarrollo neurológico se han relacionado con la falta de hormonas tiroideas maternas , en un momento en que su propia tiroides no puede satisfacer las necesidades posnatales. [189]
- Las complicaciones cardiovasculares pueden surgir del fracaso del cierre del conducto arterioso después del nacimiento: conducto arterioso persistente (CAP).
- Los problemas respiratorios son comunes, en particular el síndrome de dificultad respiratoria (SDR o IRDS) (antes llamado enfermedad de la membrana hialina). Otro problema puede ser la enfermedad pulmonar crónica (antes llamada displasia broncopulmonar o DBP).
- Los problemas gastrointestinales y metabólicos pueden surgir de la hipoglucemia neonatal , dificultades de alimentación, raquitismo del prematuro, hipocalcemia , hernia inguinal y enterocolitis necrotizante (ECN).
- Las complicaciones hematológicas incluyen anemia del prematuro , trombocitopenia e hiperbilirrubinemia (ictericia) que pueden provocar kernicterus .
- Infección, incluyendo sepsis , neumonía e infección del tracto urinario [1]
Supervivencia
La probabilidad de supervivencia a las 22 semanas es de alrededor del 6%, mientras que a las 23 semanas es del 26%, a las 24 semanas del 55% y a las 25 semanas de alrededor del 72% a partir de 2016. [23] Con un tratamiento extensivo hasta el 30% de los que sobreviven al nacimiento a las 22 semanas sobreviven a más largo plazo a partir de 2019. [190] Las posibilidades de supervivencia sin dificultades a largo plazo son menores. [24] De los que sobreviven después del nacimiento a las 22 semanas, el 33% tiene discapacidades graves. [190] En el mundo desarrollado, la supervivencia general es de alrededor del 90%, mientras que en los países de bajos ingresos las tasas de supervivencia son de alrededor del 10%. [191]
Algunos niños se adaptarán bien durante la infancia y la adolescencia, [181] aunque es más probable que la discapacidad se presente más cerca de los límites de viabilidad. Un estudio a gran escala siguió a niños nacidos entre las 22 y 25 semanas hasta la edad de 6 años. De estos niños, el 46% tenía discapacidades moderadas a severas como parálisis cerebral, pérdida de visión o audición y discapacidades de aprendizaje, el 34% tenía discapacidades leves y el 20% no tenía discapacidades; el 12% tenía parálisis cerebral discapacitante. [192] Hasta el 15% de los bebés prematuros tienen pérdida auditiva significativa. [193]
A medida que la supervivencia ha mejorado, el enfoque de las intervenciones dirigidas al recién nacido ha cambiado para reducir las discapacidades a largo plazo, en particular las relacionadas con la lesión cerebral. [181] Algunas de las complicaciones relacionadas con la prematuridad pueden no ser evidentes hasta años después del nacimiento. Un estudio a largo plazo demostró que los riesgos de discapacidades médicas y sociales se extienden a la edad adulta y son mayores con la disminución de la edad gestacional al nacer e incluyen parálisis cerebral , discapacidad intelectual , trastornos del desarrollo psicológico, el comportamiento y la emoción, discapacidades de la visión y la audición, y epilepsia . [194] Las pruebas de inteligencia estándar mostraron que el 41% de los niños nacidos entre las 22 y 25 semanas tenían discapacidades de aprendizaje moderadas o graves en comparación con las puntuaciones de las pruebas de un grupo de compañeros de clase similares que nacieron a término. [192] También se muestra que era menos probable obtener niveles más altos de educación con la disminución de la edad gestacional al nacer. [194] Las personas nacidas prematuramente pueden ser más susceptibles a desarrollar depresión en la adolescencia. [195] Algunos de estos problemas pueden describirse como pertenecientes al dominio ejecutivo y se ha especulado que surgen debido a la disminución de la mielinización de los lóbulos frontales . [196] Los estudios de personas nacidas prematuramente e investigadas posteriormente con imágenes cerebrales por resonancia magnética demuestran anomalías cualitativas de la estructura cerebral y déficits de materia gris dentro de las estructuras del lóbulo temporal y el cerebelo que persisten hasta la adolescencia. [197] A lo largo de la vida es más probable que requieran servicios proporcionados por fisioterapeutas, terapeutas ocupacionales o terapeutas del habla. [181] Es más probable que desarrollen diabetes tipo 1 (aproximadamente 1,2 veces la tasa) y diabetes tipo 2 (1,5 veces). [198]
A pesar de los problemas neurosensoriales, mentales y educativos estudiados en niños en edad escolar y adolescentes nacidos extremadamente prematuros, se ha descubierto que la mayoría de los sobrevivientes prematuros nacidos durante los primeros años de cuidados intensivos neonatales evolucionan bien y llevan vidas bastante normales en la adultez temprana. [199] Los adultos jóvenes nacidos prematuramente parecen reconocer que tienen más problemas de salud que sus pares, pero sienten el mismo grado de satisfacción con su calidad de vida. [200]
Más allá de las consecuencias de la prematuridad en el desarrollo neurológico, los bebés prematuros tienen un mayor riesgo de sufrir muchos otros problemas de salud. Por ejemplo, los niños prematuros tienen un mayor riesgo de desarrollar enfermedad renal crónica . [201]
Epidemiología

El parto prematuro complica entre el 5 y el 18 % de los nacimientos en todo el mundo. [72] En Europa y muchos países desarrollados, la tasa de parto prematuro es generalmente del 5 al 9 %, [203] mientras que en los EE. UU., entre 2007 y 2022, la tasa fluctuó entre el 9,6 y el 10,5 %. [204]
Como el peso es más fácil de determinar que la edad gestacional, la Organización Mundial de la Salud hace un seguimiento de las tasas de bajo peso al nacer (< 2.500 gramos), que se produjeron en el 16,5% de los nacimientos en las regiones menos desarrolladas en 2000. [205] Se estima que un tercio de estos partos con bajo peso al nacer se deben a partos prematuros. El peso generalmente se correlaciona con la edad gestacional; sin embargo, los bebés pueden tener bajo peso por otras razones que no sean un parto prematuro. Los neonatos de bajo peso al nacer (LBW) tienen un peso al nacer de menos de 2.500 g (5 lb 8 oz) y son en su mayoría, pero no exclusivamente, bebés prematuros, ya que también incluyen bebés pequeños para la edad gestacional (SGA). La clasificación basada en el peso reconoce además el peso al nacer muy bajo (VLBW), que es menos de 1.500 g, y el peso al nacer extremadamente bajo (ELBW), que es menos de 1.000 g. [206] Casi todos los neonatos de estos dos últimos grupos nacen prematuros.
Alrededor del 75% de casi un millón de muertes por partos prematuros sobrevivirían si se les brindara calor, lactancia materna, tratamientos para infecciones y apoyo respiratorio. [191] Las complicaciones de los partos prematuros resultaron en 740.000 muertes en 2013, una reducción respecto de los 1,57 millones de 1990. [22]
Sociedad y cultura
Ciencias económicas
El parto prematuro es un factor de costo significativo en la atención médica, sin siquiera considerar los gastos de atención a largo plazo para personas con discapacidades debido al parto prematuro. Un estudio de 2003 en los EE. UU. determinó que los costos neonatales eran de $224,400 para un recién nacido de 500 a 700 g frente a $1,000 para un peso de más de 3,000 g. Los costos aumentan exponencialmente con la disminución de la edad gestacional y el peso. [207] El informe de 2007 del Instituto de Medicina Preterm Birth [208] encontró que los 550,000 bebés prematuros que nacen cada año en los EE. UU. generan alrededor de $26 mil millones en costos anuales, principalmente relacionados con la atención en unidades de cuidados intensivos neonatales, pero la cuenta real puede superar los $50 mil millones. [209]
Casos notables
James Elgin Gill (nacido el 20 de mayo de 1987 en Ottawa , Ontario, Canadá) fue el bebé prematuro más antiguo del mundo, hasta que se batió ese récord en 2004. Nació 128 días antes de tiempo, tuvo 21 semanas y 5 días de gestación y pesó 624 g (1 lb 6 oz). Sobrevivió. [210] [211]
En 2014, Lyla Stensrud, nacida en San Antonio , Texas, EE. UU., se convirtió en la bebé prematura más joven del mundo. Nació a las 21 semanas y 4 días y pesó 410 gramos (menos de una libra). Kaashif Ahmad resucitó a la bebé después de que naciera. En noviembre de 2018, Lyla asistía a preescolar. Tenía un ligero retraso en el habla, pero no se le conocían otros problemas médicos ni discapacidades. [212]
A Amillia Taylor también se la cita a menudo como la bebé más prematura. [213] Nació el 24 de octubre de 2006 en Miami , Florida, EE. UU., a las 21 semanas y 6 días de gestación. [214] Este informe ha creado cierta confusión ya que su gestación se midió a partir de la fecha de concepción (a través de fertilización in vitro ) en lugar de la fecha del último período menstrual de su madre, lo que la hace parecer 2 semanas más joven que si la gestación se calculara por el método más común. Al nacer, medía 23 cm (9 pulgadas) de largo y pesaba 280 g (10 oz). [213] Tenía problemas digestivos y respiratorios , junto con una hemorragia cerebral . Fue dada de alta del Baptist Children's Hospital el 20 de febrero de 2007. [213]
El récord del bebé prematuro más pequeño en sobrevivir lo tuvo durante un tiempo considerable Madeline Mann, quien nació en 1989 a las 26 semanas, pesando 280,0 g (9,875 oz) y midiendo 24 cm (9,5 pulgadas) de largo. [215] Este récord fue batido en septiembre de 2004 por Rumaisa Rahman, quien nació en el mismo hospital, Loyola University Medical Center en Maywood, Illinois. [216] a las 25 semanas de gestación. Al nacer, medía 20 cm (8 pulgadas) de largo y pesaba 261 g (9,2 oz). [217] Su hermana gemela también era un bebé pequeño, pesando 563 g (1 lb 3,9 oz) al nacer. Durante el embarazo, su madre tuvo preeclampsia , requiriendo parto por cesárea . La gemela mayor abandonó el hospital a finales de diciembre, mientras que la menor permaneció allí hasta el 10 de febrero de 2005, fecha en la que su peso había aumentado a 1,18 kg (2 lb 10 oz). [218] Generalmente sanas, las gemelas tuvieron que someterse a una cirugía ocular con láser para corregir problemas de visión, una ocurrencia común entre los bebés prematuros.
En mayo de 2019, el Sharp Mary Birch Hospital for Women & Newborns de San Diego anunció que un bebé apodado "Saybie" había sido dado de alta casi cinco meses después de haber nacido a las 23 semanas de gestación y con un peso de 244 g (8,6 oz). El Dr. Edward Bell de la Universidad de Iowa , que mantiene el Registro de bebés más pequeños, confirmó que Saybie era el nuevo bebé prematuro sobreviviente más pequeño de ese registro. [219]
Jonathon Whitehill nació en febrero de 2009 en el Children's Hospitals and Clinics of Minnesota . Tenía apenas 25 semanas de gestación y pesaba 310 g (11 oz). Estuvo hospitalizado en una unidad de cuidados intensivos neonatales durante cinco meses y luego fue dado de alta. [220]
Richard Hutchinson nació en el Children's Hospitals and Clinics of Minnesota en Minneapolis, Minnesota, el 5 de junio de 2020, a las 21 semanas y 2 días de gestación. Al nacer pesó 340 g (12 oz). Permaneció hospitalizado hasta noviembre de 2020, cuando fue dado de alta. [221] [222]
El 5 de julio de 2020, Curtis Means nació en el hospital de la Universidad de Alabama en Birmingham a las 21 semanas y 1 día, y pesó 420 g (15 oz). Fue dado de alta en abril de 2021. A marzo de 2023 [actualizar], es el actual poseedor del récord mundial. [223]
Entre las figuras históricas que nacieron prematuramente se incluyen Johannes Kepler (nacido en 1571 a los siete meses de gestación), Isaac Newton (nacido en 1642, lo suficientemente pequeño como para caber en una taza de un cuarto de galón , según su madre), Winston Churchill (nacido en 1874 a los siete meses de gestación) y Anna Pavlova (nacida en 1885 a los siete meses de gestación). [224]
Efecto de la pandemia del coronavirus
Durante la pandemia de COVID-19 , se ha informado de una reducción drástica de la tasa de nacimientos prematuros en muchos países, que van desde una reducción del 20% hasta una caída del 90% en los casos más graves. Los estudios realizados en Irlanda y Dinamarca fueron los primeros en advertir el fenómeno, y se ha confirmado en otros lugares. Hasta agosto de 2020, no hay una explicación universalmente aceptada para esta caída. Las hipótesis incluyen un mayor descanso y apoyo para las futuras madres que se quedan en casa, una menor contaminación del aire debido a los cierres y la reducción de los gases de los automóviles, y una menor probabilidad de contraer otras enfermedades y virus en general debido a los confinamientos. [225]
Investigación
Las lesiones cerebrales son comunes entre los prematuros, y van desde lesiones de la sustancia blanca hasta hemorragias intraventriculares y cerebelosas . [226] La neuropatología característica de los prematuros se ha descrito como la " encefalopatía del prematuro". [227] El número de prematuros que reciben educación especial se duplica en comparación con la población general. Las calificaciones escolares son más bajas, al igual que las puntuaciones de aprendizaje verbal, función ejecutiva, habilidades lingüísticas y rendimiento de la memoria, [228] [229] [230] [231] así como las puntuaciones de CI. [229] [231] [232] [ 233 ] [234] [235] [236] En términos de comportamiento, los adolescentes que nacieron muy prematuros y/o con muy bajo peso al nacer tienen autoinformes similares de calidad de vida, estado de salud y autoestima que los controles a término. [237] [238] [239] [240]
Varios estudios de resonancia magnética estructural encontraron reducciones consistentes en el volumen total del cerebro. [231] [232] [234] [235] [241] La extensa lista de regiones particulares con volúmenes más pequeños en comparación con los controles incluye muchas áreas corticales (temporal, frontal, parietal, occipital y cingulada), las regiones del hipocampo , el tálamo , los ganglios basales , la amígdala , el tronco encefálico , la cápsula interna , el cuerpo calloso y el cerebelo . La reducción del volumen cerebral parece estar presente en todo el cerebro. Por el contrario, se encontraron volúmenes más grandes en algunas de las mismas áreas, incluida la corteza frontal medial/anterior, parietal y temporal, el cerebelo, el giro temporal medio , el giro parahipocampal y el giro fusiforme , así como ventrículos laterales más grandes en promedio. [242] Se desconoce la causa de estas inconsistencias. Además, se encontraron reducciones en el área de superficie cortical/grosor cortical en los lóbulos temporales bilateralmente y en las áreas frontal y parietal izquierda. [233] [243] Se encontró una corteza más gruesa bilateralmente en las partes medial inferior y anterior de los lóbulos frontales y en los lóbulos occipitales. La edad gestacional se correlacionó positivamente con los volúmenes de los giros temporal y fusiforme y la corteza sensoriomotora bilateralmente, el lóbulo parietal inferior izquierdo , el tronco encefálico y varios tractos de materia blanca, así como asociaciones positivas específicas con el cerebelo y el tálamo. Varias alteraciones estructurales del cerebro se han vinculado a medidas de resultados cognitivos y conductuales. Por ejemplo, el volumen total del tejido cerebral explicó entre el 20 y el 40% de las diferencias de CI y resultados educativos entre los adolescentes nacidos extremadamente prematuros y los adolescentes de control. [234] [235] En otro estudio, una disminución del 25% en los valores de la materia blanca en el giro temporal medio se asoció con un aumento del 60% en el riesgo de deterioro cognitivo. [228] Nosarti y colegas plantearon previamente la hipótesis de que los patrones de maduración en los cerebros prematuros eran consistentes con las etapas relacionadas con la edad que se observan típicamente en sujetos más jóvenes. Su estudio más reciente sugiere, sin embargo, que su trayectoria no solo puede estar retrasada sino también ser fundamentalmente distintiva, ya que se encontraron volúmenes regionales tanto más pequeños como más grandes en individuos muy prematuros en comparación con los controles. [229]
La evidencia que apoya el uso de manipulaciones osteopáticas para brindar beneficios en el cuidado neonatal es débil. [244] [245]
Véase también
Referencias
- ^ abcdef "Parto y nacimiento prematuros: información sobre la afección". Institutos Nacionales de Salud . 3 de noviembre de 2014. Archivado desde el original el 2 de abril de 2015. Consultado el 7 de marzo de 2015 .
- ^ abcdefghijklm Organización Mundial de la Salud (noviembre de 2014). «Nacimiento prematuro, hoja informativa N° 363». who.int . Archivado desde el original el 7 de marzo de 2015 . Consultado el 6 de marzo de 2015 .
- ^ ab "¿Cuáles son los factores de riesgo del parto y nacimiento prematuros?". Institutos Nacionales de Salud . 3 de noviembre de 2014. Archivado desde el original el 5 de abril de 2015. Consultado el 7 de marzo de 2015 .
- ^ ab Saccone G, Berghella V, Sarno L, Maruotti GM, Cetin I, Greco L, et al. (febrero de 2016). "Enfermedad celíaca y complicaciones obstétricas: una revisión sistemática y un metaanálisis". American Journal of Obstetrics and Gynecology . 214 (2): 225–234. doi :10.1016/j.ajog.2015.09.080. hdl : 11369/330101 . PMID 26432464.
- ^ abc "¿Qué tratamientos se utilizan para prevenir el parto y el nacimiento prematuros?". Institutos Nacionales de Salud . 3 de noviembre de 2014. Archivado desde el original el 2 de abril de 2015. Consultado el 7 de marzo de 2015 .
- ^ ab "¿Qué tratamientos pueden reducir las probabilidades de parto y nacimiento prematuros?". Institutos Nacionales de Salud . 11 de junio de 2013. Archivado desde el original el 2 de abril de 2015. Consultado el 7 de marzo de 2015 .
- ^ ab Wang H, Naghavi M, Allen C, Barber RM, Bhutta ZA, Carter A, et al. (BD 2015 Mortality and Causes of Death Collaborators) (octubre de 2016). "Esperanza de vida global, regional y nacional, mortalidad por todas las causas y mortalidad por causas específicas para 249 causas de muerte, 1980-2015: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2015". Lancet . 388 (10053): 1459–1544. doi :10.1016/s0140-6736(16)31012-1. PMC 5388903 . PMID 27733281.
- ^ Brown HK, Speechley KN, Macnab J, Natale R, Campbell MK (junio de 2014). "Morbilidad neonatal asociada con parto prematuro tardío y parto prematuro: el papel de la edad gestacional y los determinantes biológicos del parto prematuro". Revista Internacional de Epidemiología . 43 (3): 802–814. doi :10.1093/ije/dyt251. PMC 4052131 . PMID 24374829.
- ^ "preemie sustantivo – Definición, imágenes, pronunciación y notas de uso | Oxford Advanced Learner's Dictionary en". Oxfordlearnersdictionaries.com . Consultado el 6 de mayo de 2022 .
- ^ "Premio".
- ^ "¿Cuáles son los síntomas del parto prematuro?". Institutos Nacionales de Salud . 11 de junio de 2013. Archivado desde el original el 2 de abril de 2015. Consultado el 7 de marzo de 2015 .
- ^ ab Vink J, Myers K (octubre de 2018). "Alteraciones cervicales en el embarazo". Mejores prácticas e investigación. Obstetricia y ginecología clínica . Bases biológicas y prevención del tratamiento del parto prematuro. 52 : 88–102. doi :10.1016/j.bpobgyn.2018.03.007. PMC 6282836. PMID 30314740 .
- ^ ab Korten I, Ramsey K, Latzin P (enero de 2017). "Contaminación del aire durante el embarazo y desarrollo pulmonar en el niño". Paediatric Respiratory Reviews . 21 : 38–46. doi :10.1016/j.prrv.2016.08.008. PMID 27665510.
- ^ "¿Qué causa el parto y el nacimiento prematuros?". Institutos Nacionales de Salud . 3 de noviembre de 2014. Archivado desde el original el 2 de abril de 2015. Consultado el 7 de marzo de 2015 .
- ^ Sosa CG, Althabe F, Belizán JM, Bergel E (marzo de 2015). "Reposo en cama en embarazos de feto único para la prevención del parto prematuro". Base de Datos Cochrane de Revisiones Sistemáticas . 2015 (3): CD003581. doi :10.1002/14651858.CD003581.pub3. PMC 7144825 . PMID 25821121.
- ^ abc "Terapia prenatal con corticosteroides para la maduración fetal". ACOG . Octubre de 2016. Archivado desde el original el 29 de septiembre de 2016 . Consultado el 27 de septiembre de 2016 .
- ^ Haram K, Mortensen JH, Morrison JC (marzo de 2015). "Tocólisis para el parto prematuro agudo: ¿funciona algo?". The Journal of Maternal-Fetal & Neonatal Medicine . 28 (4): 371–378. doi :10.3109/14767058.2014.918095. PMID 24990666. S2CID 20078137.
- ^ Trilla CC, Medina MC, Ginovart G, Betancourt J, Armengol JA, Calaf J (agosto de 2014). "Factores de riesgo maternos y complicaciones obstétricas en la prematuridad prematura tardía". Revista Europea de Obstetricia, Ginecología y Biología Reproductiva . 179 : 105–109. doi :10.1016/j.ejogrb.2014.05.030. PMID 24965989.
- ^ Chow YH, Dattani N (26 de febrero de 2009). "Estimación de estadísticas de concepción utilizando información sobre la edad gestacional a partir de los datos de NHS Numbers for Babies". Estadísticas de salud trimestrales . 41 (41): 21–27. doi : 10.1057/hsq.2009.5 . PMID 19320250. S2CID 23996035.
- ^ Mathews TJ, Miniño AM, Osterman MJ, Strobino DM, Guyer B (enero de 2011). "Resumen anual de estadísticas vitales: 2008". Pediatría . 127 (1): 146–157. doi :10.1542/peds.2010-3175. PMC 4079290 . PMID 21173001.
- ^ ab Ecker JL, Kaimal A, Mercer BM, Blackwell SC, deRegnier RA, Farrell RM, et al. (Colegio Americano de Obstetras y Ginecólogos; Sociedad de Medicina Materno-Fetal) (octubre de 2017). "Consenso sobre atención obstétrica n.° 6: parto periviable". Obstetricia y ginecología . 130 (4): e187–e199. doi :10.1097/AOG.0000000000002352. PMID 28937572.
- ^ ab Naghavi M, Wang H, Lozano R, Davis A, Liang X, Zhou M, et al. (Colaboradores de GBD 2013 Mortality and Causes of Death) (enero de 2015). "Mortalidad global, regional y nacional por todas las causas y por causas específicas según la edad y el sexo para 240 causas de muerte, 1990-2013: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2013". Lancet . 385 (9963): 117–171. doi :10.1016/S0140-6736(14)61682-2. PMC 4340604 . PMID 25530442.
- ^ ab Manual de cuidados neonatales de Cloherty y Stark (novena edición). Lippincott Williams & Wilkins. 2022. pág. 162. ISBN 9781975159559.
- ^ ab Jarjour IT (febrero de 2015). "Resultados del desarrollo neurológico después de la prematuridad extrema: una revisión de la literatura". Neurología pediátrica . 52 (2): 143–152. doi :10.1016/j.pediatrneurol.2014.10.027. PMID 25497122.
- ^ "Nacimiento prematuro". Organización Mundial de la Salud. 19 de febrero de 2018. Consultado el 20 de mayo de 2020 .
- ^ Frey HA, Klebanoff MA (abril de 2016). "Epidemiología, etiología y costos del parto prematuro". Seminarios en Medicina Fetal y Neonatal . 21 (2): 68–73. doi :10.1016/j.siny.2015.12.011. PMID 26794420.
- ^ Behrman RE, Butler AS, et al. (Comité para la comprensión del nacimiento prematuro y la garantía de resultados saludables del Instituto de Medicina (EE. UU.)) (2007). Vías biológicas que conducen al nacimiento prematuro. National Academies Press (EE. UU.).
- ^ Davey MA, Watson L, Rayner JA, Rowlands S (octubre de 2015). "Sistemas de puntuación de riesgo para predecir el nacimiento prematuro con el objetivo de reducir los resultados adversos asociados". Base de datos Cochrane de revisiones sistemáticas . 2015 (10): CD004902. doi :10.1002/14651858.CD004902.pub5. PMC 7388653. PMID 26490698 .
- ^ ab A menos que se indique lo contrario en los recuadros, la referencia es: Van Os M, Van Der Ven J, Kazemier B, Haak M, Pajkrt E, Mol BW, De Groot C (2013). "Individualización del riesgo de parto prematuro: una descripción general de la literatura". Revisión experta de obstetricia y ginecología . 8 (5): 435–442. doi :10.1586/17474108.2013.825481. S2CID 8036202.
- ^ ab Vintzileos AM, Ananth CV, Smulian JC, Scorza WE, Knuppel RA (noviembre de 2002). "El impacto de la atención prenatal en los Estados Unidos en los nacimientos prematuros en presencia y ausencia de condiciones prenatales de alto riesgo". American Journal of Obstetrics and Gynecology . 187 (5): 1254–1257. doi :10.1067/mob.2002.127140. PMID 12439515.
- ^ abc Tersigni C, Castellani R, de Waure C, Fattorossi A, De Spirito M, Gasbarrini A, et al. (2014). "Enfermedad celíaca y trastornos reproductivos: metaanálisis de asociaciones epidemiológicas y mecanismos patogénicos potenciales". Actualización de la reproducción humana . 20 (4): 582–593. doi : 10.1093/humupd/dmu007 . hdl : 10807/56796 . PMID: 24619876.
- ^ "Hoja informativa sobre el nacimiento prematuro" (PDF) . Archivado (PDF) del original el 8 de agosto de 2014 . Consultado el 8 de agosto de 2014 .
- ^ abc Shah PS, Balkhair T, Ohlsson A, Beyene J, Scott F, Frick C (febrero de 2011). "Intención de quedar embarazada y bajo peso al nacer y parto prematuro: una revisión sistemática". Revista de salud materna e infantil . 15 (2): 205–216. doi :10.1007/s10995-009-0546-2. PMID 20012348. S2CID 20441901.
- ^ ab Raatikainen K, Heiskanen N, Heinonen S (octubre de 2005). "El matrimonio todavía protege el embarazo". BJOG . 112 (10): 1411-1416. doi : 10.1111/j.1471-0528.2005.00667.x . PMID 16167946. S2CID 13193685.
- ^ abcdefgh Goldenberg RL, Culhane JF, Iams JD, Romero R (enero de 2008). "Epidemiología y causas del parto prematuro". Lancet . 371 (9606): 75–84. doi :10.1016/S0140-6736(08)60074-4. PMC 7134569 . PMID 18177778.
- ^ Moldenhauer JS. "Factores de riesgo presentes antes del embarazo". Merck Manual Home Edition . Merck Sharp & Dohme. Archivado desde el original el 17 de agosto de 2010.
- ^ Hendler I, Goldenberg RL, Mercer BM, Iams JD, Meis PJ, Moawad AH, et al. (marzo de 2005). "Estudio de predicción de parto prematuro: asociación entre el índice de masa corporal materno y el parto prematuro espontáneo e indicado". American Journal of Obstetrics and Gynecology . 192 (3): 882–886. doi :10.1016/j.ajog.2004.09.021. PMID 15746686.
- ^ Smith GC, Pell JP, Dobbie R (agosto de 2003). "Intervalo entre embarazos y riesgo de parto prematuro y muerte neonatal: estudio de cohorte retrospectivo". BMJ . 327 (7410): 313–0. doi :10.1136/bmj.327.7410.313. PMC 169644 . PMID 12907483.
- ^ Berlac, Janne Foss; Hartwell, Dorthe; Skovlund, Charlotte Wessel; Langhoff-Roos, Jens; Lidegaard, Øjvind (junio de 2017). "La endometriosis aumenta el riesgo de complicaciones obstétricas y neonatales". Acta Obstetricia et Gynecologica Scandinavica . 96 (6): 751–760. doi :10.1111/aogs.13111. PMID 28181672.
- ^ "La atención a las mujeres que solicitan un aborto inducido" (PDF) . Guía clínica basada en la evidencia n.º 7 . Royal College of Obstetricians and Gynaecologists . Noviembre de 2011. págs. 44, 45. Archivado desde el original (PDF) el 29 de mayo de 2012 . Consultado el 31 de mayo de 2013 .
- ^ Virk J, Zhang J, Olsen J (agosto de 2007). "Aborto médico y riesgo de resultados adversos posteriores en el embarazo". The New England Journal of Medicine . 357 (7): 648–653. doi : 10.1056/NEJMoa070445 . PMID 17699814. S2CID 14975701.
- ^ Barreca A, Schaller J (2020). "El impacto de las altas temperaturas ambientales en el momento del parto y la duración de la gestación". Nature Climate Change . 10 : 77–82. doi :10.1038/s41558-019-0632-4. ISSN 1758-6798. S2CID 208538820.
- ^ ab Bhattacharya S, Amalraj Raja E, Ruiz Mirazo E, Campbell DM, Lee AJ, Norman JE, Bhattacharya S (junio de 2010). "Predisposición hereditaria al parto prematuro espontáneo". Obstetricia y ginecología . 115 (6): 1125–1133. doi :10.1097/AOG.0b013e3181dffcdb. hdl : 2164/2233 . PMID 20502281. S2CID 10113798.
- Resumen para legos en: "Investigadores sospechan que el riesgo de parto prematuro es genético". BBC News . 25 de mayo de 2010.
- ^ Tsur A, Mayo JA, Wong RJ, Shaw GM, Stevenson DK, Gould JB (octubre de 2017). "'La paradoja de la obesidad': una reconsideración de la obesidad y el riesgo de parto prematuro". Revista de Perinatología . 37 (10): 1088–1092. doi :10.1038/jp.2017.104. PMID 28749482. S2CID 25566593.
- ^ ab Pinborg A, Wennerholm UB, Romundstad LB, Loft A, Aittomaki K, Söderström-Anttila V, et al. (2012). "¿Por qué los fetos únicos concebidos mediante técnicas de reproducción asistida tienen resultados perinatales adversos? Revisión sistemática y metanálisis". Human Reproduction Update . 19 (2): 87–104. doi : 10.1093/humupd/dms044 . PMID 23154145.
- ^ ab Braveman P, Heck K, Egerter S, Dominguez TP, Rinki C, Marchi KS, Curtis M (11 de octubre de 2017). Ryckman KK (ed.). "Preocupación por la discriminación racial: ¿Una pieza faltante del rompecabezas de las disparidades entre negros y blancos en los nacimientos prematuros?". PLOS ONE . 12 (10): e0186151. Bibcode :2017PLoSO..1286151B. doi : 10.1371/journal.pone.0186151 . PMC 5636124 . PMID 29020025.
- ^ ab "Parto prematuro en mujeres filipinas vinculado a cambio genético mutacional". 14 de enero de 2014. Archivado desde el original el 11 de agosto de 2014 . Consultado el 8 de agosto de 2014 .
- ^ "Smart Parenting: The Filipino Parenting Authority". Archivado desde el original el 14 de agosto de 2014. Consultado el 9 de agosto de 2014 .
- ^ Luo ZC, Wilkins R, Kramer MS (junio de 2004). "Disparidades en los resultados del embarazo según el estado civil y de cohabitación". Obstetricia y ginecología . 103 (6): 1300–1307. doi :10.1097/01.AOG.0000128070.44805.1f. PMID 15172868. S2CID 43892340.
- ^ Zain, Norhasmah Mohd; Low, Wah-Yun; Othman, Sajaratulnisah (2015). "Impacto del estado civil materno en los resultados del parto entre mujeres malasias jóvenes: un estudio de cohorte prospectivo". Revista de salud pública de Asia y el Pacífico . 27 (3): 335–347. doi :10.1177/1010539514537678. ISSN 1010-5395. JSTOR 26725703. PMID 25005933.
- ^ El-Sayed, Abdulrahman M.; Galea, Sandro (septiembre de 2011). "Cambios en la relación entre el matrimonio y el parto prematuro, 1989-2006". Public Health Reports . 126 (5): 717–725. doi :10.1177/003335491112600514. ISSN 0033-3549. PMC 3151189 . PMID 21886332.
- ^ Currie J (octubre de 2009). "Congestión del tráfico y salud infantil: evidencia del E-ZPass" (PDF) . Oficina Nacional de Investigación Económica .
- ^ Chung E (30 de octubre de 2019). "Estudio sugiere que la contaminación del aire nociva es 'definitivamente demasiado alta para el público' cerca de las carreteras de la ciudad". CBC News . Consultado el 2 de noviembre de 2019 .
- ^ ab Goldenberg RL, Iams JD, Mercer BM, Meis PJ, Moawad AH, Copper RL, et al. (febrero de 1998). "Estudio de predicción de partos prematuros: el valor de los factores de riesgo nuevos frente a los estándar para predecir los partos prematuros espontáneos y tempranos. Red NICHD MFMU". Revista estadounidense de salud pública . 88 (2): 233–238. doi :10.2105/AJPH.88.2.233. PMC 1508185 . PMID 9491013.
- ^ Bánhidy F, Acs N, Puhó EH, Czeizel AE (2007). "Complicaciones del embarazo y resultados del parto en mujeres embarazadas con infecciones del tracto urinario y tratamientos farmacológicos relacionados". Revista escandinava de enfermedades infecciosas . 39 (5): 390–397. doi :10.1080/00365540601087566. PMID 17464860. S2CID 5159387.
- ^ Rosenberg TJ, Garbers S, Lipkind H, Chiasson MA (septiembre de 2005). "Obesidad materna y diabetes como factores de riesgo de resultados adversos del embarazo: diferencias entre 4 grupos raciales/étnicos". American Journal of Public Health . 95 (9): 1545–1551. doi :10.2105/AJPH.2005.065680. PMC 1449396 . PMID 16118366.
- ^ Para MS, Skentou CA, Royston P, Yu CK, Nicolaides KH (abril de 2006). "Predicción del riesgo específico del paciente de parto prematuro temprano utilizando la historia materna y la medición ecográfica de la longitud cervical: un estudio prospectivo basado en la población". Ultrasonido en obstetricia y ginecología . 27 (4): 362–367. doi : 10.1002/uog.2773 . PMID 16565989. S2CID 24970386.
- ^ Fonseca EB, Celik E, Parra M, Singh M, Nicolaides KH (agosto de 2007). "Progesterona y riesgo de parto prematuro entre mujeres con cuello uterino corto". The New England Journal of Medicine . 357 (5): 462–469. doi : 10.1056/NEJMoa067815 . PMID 17671254. S2CID 14884358.
- ^ Romero R (octubre de 2007). "Prevención del parto prematuro espontáneo: el papel de la longitud cervical ecográfica en la identificación de pacientes que pueden beneficiarse del tratamiento con progesterona". Ultrasonido en obstetricia y ginecología . 30 (5): 675–686. doi : 10.1002/uog.5174 . PMID 17899585. S2CID 46366053.
- ^ Krupa FG, Faltin D, Cecatti JG, Surita FG, Souza JP (julio de 2006). "Predictores del parto prematuro". Revista Internacional de Ginecología y Obstetricia . 94 (1): 5–11. doi :10.1016/j.ijgo.2006.03.022. PMID 16730012. S2CID 41368575.
- ^ Dole N, Savitz DA, Hertz-Picciotto I, Siega-Riz AM, McMahon MJ, Buekens P (enero de 2003). "Estrés materno y parto prematuro". American Journal of Epidemiology . 157 (1): 14–24. doi : 10.1093/aje/kwf176 . PMID 12505886. S2CID 44325654. Archivado desde el original el 8 de octubre de 2007.
- ^ Parazzini F, Chatenoud L, Surace M, Tozzi L, Salerio B, Bettoni G, Benzi G (octubre de 2003). "Consumo moderado de alcohol y riesgo de parto prematuro". Revista europea de nutrición clínica . 57 (10): 1345-1349. doi : 10.1038/sj.ejcn.1601690 . PMID 14506499. S2CID 27688375.
- ^ Dolan SM, Gross SJ, Merkatz IR, Faber V, Sullivan LM, Malone FD, et al. (agosto de 2007). "La contribución de los defectos congénitos al parto prematuro y al bajo peso al nacer". Obstetricia y ginecología . 110 (2 Pt 1): 318–324. doi :10.1097/01.AOG.0000275264.78506.63. PMID 17666606. S2CID 32544532.
- ^ The Lancet 28 de marzo de 2014: Efecto de la legislación antitabaco en la salud perinatal e infantil: una revisión sistemática y un metanálisis. Este estudio está registrado en PROSPERO, número CRD42013003522
- ^ van den Boogaard E, Vissenberg R, Land JA, van Wely M, van der Post JA, Goddijn M, Bisschop PH (2011). "Importancia de la disfunción tiroidea (sub)clínica y la autoinmunidad tiroidea antes de la concepción y al comienzo del embarazo: una revisión sistemática". Human Reproduction Update . 17 (5): 605–619. doi : 10.1093/humupd/dmr024 . PMID 21622978.
- ^ Boy A, Salihu HM (2004). "Violencia de pareja y resultados del parto: una revisión sistemática". Revista internacional de fertilidad y medicina de la mujer . 49 (4): 159–164. PMID 15481481.
- ^ Ugboma HA, Akani CI (2004). "Masaje abdominal: otra causa de mortalidad materna". Revista de Medicina de Nigeria . 13 (3): 259–262. PMID 15532228.
- ^ Field T, Deeds O, Diego M, Hernandez-Reif M, Gauler A, Sullivan S, et al. (octubre de 2009). "Beneficios de combinar la terapia de masaje con la psicoterapia interpersonal grupal en mujeres con depresión prenatal". Revista de terapias corporales y de movimiento . 13 (4): 297–303. doi :10.1016/j.jbmt.2008.10.002. PMC 2785018 . PMID 19761951.
- ^ Lis R, Rowhani-Rahbar A, Manhart LE (agosto de 2015). "Infección por Mycoplasma genitalium y enfermedad del tracto reproductivo femenino: un metaanálisis". Enfermedades infecciosas clínicas . 61 (3): 418–426. doi : 10.1093/cid/civ312 . hdl : 1773/26479 . PMID 25900174.
- ^ Schendel DE (2001). "Infección en el embarazo y parálisis cerebral". Revista de la Asociación Estadounidense de Mujeres Médicas . 56 (3): 105–108. PMID 11506145.
- ^ Donders G, Bellen G, Rezeberga D (septiembre de 2011). "Vaginitis aeróbica en el embarazo". BJOG . 118 (10): 1163–1170. doi : 10.1111/j.1471-0528.2011.03020.x . PMID 21668769. S2CID 7789770.
- ^ ab Roberts CL, Algert CS, Rickard KL, Morris JM (marzo de 2015). "Tratamiento de la candidiasis vaginal para la prevención del parto prematuro: una revisión sistemática y un metanálisis". Revisiones sistemáticas . 4 (1): 31. doi : 10.1186/s13643-015-0018-2 . PMC 4373465 . PMID 25874659.
- ^ Thinkhamrop J, Hofmeyr GJ, Adetoro O, Lumbiganon P, Ota E (junio de 2015). Thinkhamrop J (ed.). "Profilaxis antibiótica durante el segundo y tercer trimestre para reducir los resultados adversos del embarazo y la morbilidad". Base de datos Cochrane de revisiones sistemáticas . 2015 (6): CD002250. doi :10.1002/14651858.CD002250.pub3. PMC 7154219. PMID 26092137 .
- ^ ab Smaill FM, Vazquez JC (noviembre de 2019). "Antibióticos para la bacteriuria asintomática en el embarazo". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 (11). doi :10.1002/14651858.CD000490.pub4. PMC 6953361. PMID 31765489 .
- ^ Widmer M, Lopez I, Gülmezoglu AM, Mignini L, Roganti A (noviembre de 2015). "Duración del tratamiento para la bacteriuria asintomática durante el embarazo". Base de datos Cochrane de revisiones sistemáticas . 2015 (11): CD000491. doi :10.1002/14651858.CD000491.pub3. PMC 7043273. PMID 26560337 .
- ^ ab Sangkomkamhang US, Lumbiganon P, Prasertcharoensuk W, Laopaiboon M (febrero de 2015). "Programas de detección y tratamiento prenatal de infecciones del tracto genital inferior para prevenir el parto prematuro". Base de datos Cochrane de revisiones sistemáticas . 2015 (2): CD006178. doi : 10.1002 /14651858.CD006178.pub3. PMC 8498019. PMID 25922860.
- ^ Jeffcoat MK, Geurs NC, Reddy MS, Cliver SP, Goldenberg RL, Hauth JC (julio de 2001). "Infección periodontal y parto prematuro: resultados de un estudio prospectivo". Revista de la Asociación Dental Americana . 132 (7): 875–880. doi :10.14219/jada.archive.2001.0299. PMID 11480640.
- ^ "Embarazo y salud bucal - United Concordia Dental". Archivado desde el original el 20 de enero de 2015 . Consultado el 19 de enero de 2015 .
- ^ Kistka ZA, DeFranco EA, Ligthart L, Willemsen G, Plunkett J, Muglia LJ, Boomsma DI (julio de 2008). "Heredibilidad del momento del parto: un análisis de diseño de gemelos extendido". American Journal of Obstetrics and Gynecology . 199 (1): 43.e1–43.e5. doi :10.1016/j.ajog.2007.12.014. PMID 18295169.
- ^ Zhang G, Feenstra B, Bacelis J, Liu X, Muglia LM, Juodakis J, et al. (septiembre de 2017). "Asociaciones genéticas con la duración de la gestación y el parto prematuro espontáneo". The New England Journal of Medicine . 377 (12): 1156–1167. doi :10.1056/NEJMoa1612665. PMC 5561422 . PMID 28877031.
- ^ Rosa CQ, Silveira DS, Costa JS (diciembre de 2014). "Factores asociados a la falta de atención prenatal en un municipio grande". Revista de Saude Publica . 48 (6): 977–984. doi :10.1590/S0034-8910.2014048005283. PMC 4285828 . PMID 26039401.
- ^ Lee SE, Park JS, Norwitz ER, Kim KW, Park HS, Jun JK (marzo de 2007). "Medición de la alfa-microglobulina-1 placentaria en la secreción cervicovaginal para diagnosticar la ruptura de membranas". Obstetricia y ginecología . 109 (3): 634–640. doi :10.1097/01.AOG.0000252706.46734.0a. PMID 17329514. S2CID 20732037.
- ^ Lee SM, Lee J, Seong HS, Lee SE, Park JS, Romero R, Yoon BH (abril de 2009). "Importancia clínica de una prueba de Amnisure positiva en mujeres con trabajo de parto a término con membranas intactas". The Journal of Maternal-Fetal & Neonatal Medicine . 22 (4): 305–310. doi :10.1080/14767050902801694. PMC 2744034 . PMID 19350444.
- ^ Lee SM, Yoon BH, Park CW, Kim SM, Park JW (2011). "Inflamación intraamniótica en pacientes con una prueba Amnisure positiva en trabajo de parto prematuro y membranas intactas". Am J Obstet Gynecol . 204 (1): S209. doi :10.1016/j.ajog.2010.10.543.
- ^ Lee SM, Romero R, Park JW, Kim SM, Park CW, Korzeniewski SJ, et al. (septiembre de 2012). "Importancia clínica de una prueba Amnisure positiva en mujeres con trabajo de parto prematuro y membranas intactas". The Journal of Maternal-Fetal & Neonatal Medicine . 25 (9): 1690–1698. doi :10.3109/14767058.2012.657279. PMC 3422421 . PMID 22280400.
- ^ Sukchaya K, Phupong V (agosto de 2013). "Un estudio comparativo de la tasa positiva de la prueba de α-microglobulina-1 placentaria en mujeres embarazadas prematuras con y sin contracción uterina". Revista de obstetricia y ginecología . 33 (6): 566–568. doi :10.3109/01443615.2013.807786. PMID 23919851. S2CID 20265539.
- ^ Nikolova T, Bayev O, Nikolova N, Di Renzo GC (julio de 2014). "Evaluación de una nueva prueba de alfa microglobulina-1 placentaria (PAMG-1) para predecir el parto prematuro espontáneo". Revista de Medicina Perinatal . 42 (4): 473–477. doi :10.1515/jpm-2013-0234. PMID 24334429. S2CID 6547430.
- ^ Nikolova T, Bayev O, Nikolova N, Di Renzo GC. Comparación de una nueva prueba para la alfa microglobulina-1 placentaria con fibronectina fetal y medición de la longitud cervical para la predicción de parto prematuro espontáneo inminente en pacientes con amenaza de parto prematuro. J Perinat Med. 6 de enero de 2015.
- ^ Lu GC, Goldenberg RL, Cliver SP, Kreaden US, Andrews WW (febrero de 2001). "Niveles vaginales de fibronectina fetal y parto prematuro espontáneo en mujeres sintomáticas". Obstetricia y ginecología . 97 (2): 225–228. doi :10.1016/S0029-7844(00)01130-3. PMID 11165586. S2CID 34818112.
- ^ Incompetencia cervical Archivado el 7 de marzo de 2014 en Wayback Machine desde Radiopaedia . Autores: Dr. Praveen Jha y Dr. Laughlin Dawes et al. Recuperado en febrero de 2014
- ^ Agencia, Innosuisse-Swiss Innovation. "Rea: un vendaje inteligente para embarazadas". www.innosuisse.ch . Consultado el 5 de septiembre de 2023 .
- ^ Ferreira, Amaro; Bernardes, João; Gonçalves, Hernâni (enero de 2023). "Sistemas de puntuación de riesgos para el parto prematuro y su desempeño: una revisión sistemática". Revista de Medicina Clínica . 12 (13): 4360. doi : 10.3390/jcm12134360 . ISSN 2077-0383. PMC 10342801 . PMID 37445395.
- ^ Davey, Mary-Ann; Watson, Lyndsey; Rayner, Jo Anne; Rowlands, Shelley (20 de enero de 2010), Davey, Mary-Ann (ed.), "Sistemas de puntuación de riesgo para predecir el parto prematuro con el objetivo de reducir los resultados adversos asociados", Base de datos Cochrane de revisiones sistemáticas , Chichester, Reino Unido: John Wiley & Sons, Ltd, doi : 10.1002/14651858.cd004902.pub2 , consultado el 5 de septiembre de 2023
- ^ Steer P (marzo de 2005). "La epidemiología del parto prematuro". BJOG . 112 (Supl 1): 1–3. doi : 10.1111/j.1471-0528.2005.00575.x . PMID 15715585. S2CID 33738952.
- ^ abcdefghijklm Iams JD, Romero R, Culhane JF, Goldenberg RL (enero de 2008). "Intervenciones primarias, secundarias y terciarias para reducir la morbilidad y la mortalidad del parto prematuro". Lancet . 371 (9607): 164–175. doi :10.1016/S0140-6736(08)60108-7. PMID 18191687. S2CID 8204299.
- ^ Been JV, Nurmatov UB, Cox B, Nawrot TS, van Schayck CP, Sheikh A (mayo de 2014). "Efecto de la legislación libre de humo en la salud perinatal e infantil: una revisión sistemática y un metanálisis". Lancet . 383 (9928): 1549–1560. doi :10.1016/S0140-6736(14)60082-9. PMID 24680633. S2CID 8532979.
- ^ Saurel-Cubizolles MJ, Zeitlin J, Lelong N, Papiernik E, Di Renzo GC, Bréart G (mayo de 2004). "Empleo, condiciones de trabajo y parto prematuro: resultados de la encuesta de casos y controles de Europop". Revista de epidemiología y salud comunitaria . 58 (5): 395–401. doi :10.1136/jech.2003.008029. PMC 1732750 . PMID 15082738.
- ^ Pompeii LA, Savitz DA, Evenson KR, Rogers B, McMahon M (diciembre de 2005). "Esfuerzo físico en el trabajo y riesgo de parto prematuro y nacimiento de bebés pequeños para la edad gestacional". Obstetricia y ginecología . 106 (6): 1279–1288. doi :10.1097/01.AOG.0000189080.76998.f8. PMID 16319253. S2CID 19518460.
- ^ Li B, Zhang X, Peng X, Zhang S, Wang X, Zhu C (2019). "Ácido fólico y riesgo de parto prematuro: un metaanálisis". Frontiers in Neuroscience . 13 : 1284. doi : 10.3389/fnins.2019.01284 . PMC 6892975 . PMID 31849592.
- ^ Lamont RF, Jaggat AN (marzo de 2007). "Nuevas terapias farmacológicas para prevenir el parto prematuro espontáneo y el nacimiento prematuro". Opinión de expertos sobre fármacos en investigación . 16 (3): 337–345. doi :10.1517/13543784.16.3.337. PMID 17302528. S2CID 11591970.
- ^ Johnston M, Landers S, Noble L, Szucs K, Viehmann L, et al. (Sección sobre lactancia materna) (agosto de 2021). "Predicción y prevención del parto prematuro espontáneo: resumen del boletín de práctica de la ACOG, número 234". Obstetricia y ginecología . 138 (2): 320–323. doi :10.1097/AOG.0000000000004480. PMID 34293768. S2CID 236200411.
- ^ Hofmeyr GJ, Lawrie TA, Atallah ÁN, Torloni MR (octubre de 2018). "Suplementación con calcio durante el embarazo para prevenir trastornos hipertensivos y problemas relacionados". Base de Datos Cochrane de Revisiones Sistemáticas . 2018 (10): CD001059. doi :10.1002/14651858.CD001059.pub5. PMC 6517256. PMID 30277579 .
- ^ Directriz: Suplementación de calcio en mujeres embarazadas . Ginebra: Organización Mundial de la Salud. 2013.
- ^ Rumbold AR, Crowther CA, Haslam RR, Dekker GA, Robinson JS (abril de 2006). "Vitaminas C y E y los riesgos de preeclampsia y complicaciones perinatales". The New England Journal of Medicine . 354 (17): 1796–1806. doi : 10.1056/NEJMoa054186 . hdl : 2440/23161 . PMID 16641396.
- ^ Avşar TS, McLeod H, Jackson L (marzo de 2021). "Resultados de salud del tabaquismo durante el embarazo y el período posparto: una revisión general". BMC Pregnancy and Childbirth . 21 (1): 254. doi : 10.1186/s12884-021-03729-1 . PMC 7995767 . PMID 33771100.
- ^ ab Urquhart C, Currell R, Harlow F, Callow L (febrero de 2017). "Monitorización uterina domiciliaria para detectar el trabajo de parto prematuro". Base de datos Cochrane de revisiones sistemáticas . 2017 (2): CD006172. doi : 10.1002 /14651858.CD006172.pub4. PMC 6464057. PMID 28205207.
- ^ ab East CE, Biro MA, Fredericks S, Lau R (abril de 2019). "Apoyo durante el embarazo para mujeres con mayor riesgo de tener bebés con bajo peso al nacer". Base de datos Cochrane de revisiones sistemáticas . 2019 (4): CD000198. doi :10.1002/14651858.CD000198.pub3. PMC 6443020. PMID 30933309 .
- ^ Romero R, Oyarzun E, Mazor M, Sirtori M, Hobbins JC, Bracken M (abril de 1989). "Metaanálisis de la relación entre bacteriuria asintomática y parto prematuro/bajo peso al nacer". Obstetricia y ginecología . 73 (4): 576–582. PMID 2927852.
- ^ Berghella V, Saccone G (septiembre de 2019). "Evaluación cervical por ecografía para prevenir el parto prematuro". Base de datos Cochrane de revisiones sistemáticas . 2019 (9): CD007235. doi :10.1002/14651858.CD007235.pub4. PMC 6760928. PMID 31553800 .
- ^ "Opinión número 719: Reducción del embarazo multifetal". Comité de Ética del Colegio Estadounidense de Obstetras y Ginecólogos. Septiembre de 2017. Archivado desde el original el 4 de abril de 2019. Consultado el 26 de octubre de 2018 .
- ^ Zipori Y, Haas J, Berger H, Barzilay E (septiembre de 2017). "Reducción del embarazo multifetal de trillizos a gemelos en comparación con trillizos no reducidos: un metaanálisis". Reproductive Biomedicine Online . 35 (3): 296–304. doi : 10.1016/j.rbmo.2017.05.012 . PMID 28625760.
- ^ Evans MI, Andriole S, Britt DW (2014). "Reducción fetal: 25 años de experiencia". Diagnóstico y terapia fetal . 35 (2): 69–82. doi : 10.1159/000357974 . PMID: 24525884.
- ^ McCall CA, Grimes DA, Lyerly AD (junio de 2013). "Reposo en cama "terapéutico" durante el embarazo: poco ético y sin respaldo de datos". Obstetricia y ginecología . 121 (6): 1305–1308. doi :10.1097/aog.0b013e318293f12f. PMID 23812466. S2CID 9069311.
- ^ Olsen SF, Secher NJ, Tabor A, Weber T, Walker JJ, Gluud C (marzo de 2000). "Ensayos clínicos aleatorizados de suplementación con aceite de pescado en embarazos de alto riesgo. Equipo de ensayos con aceite de pescado durante el embarazo (FOTIP)". BJOG . 107 (3): 382–395. doi : 10.1111/j.1471-0528.2000.tb13235.x . PMID 10740336. S2CID 30837582.
- ^ Brocklehurst P, Gordon A, Heatley E, Milan SJ (enero de 2013). "Antibióticos para el tratamiento de la vaginosis bacteriana en el embarazo". Base de datos Cochrane de revisiones sistemáticas . 1 (1): CD000262. doi : 10.1002/14651858.CD000262.pub4. PMC 4164464. PMID 23440777.
- ^ "Progesterona: uso en el segundo y tercer trimestre del embarazo para la prevención del parto prematuro" (PDF) . Real Colegio Australiano y Neozelandés de Obstetras y Ginecólogos . Julio de 2017. Consultado el 29 de enero de 2021 .
- ^ Dodd JM, Jones L, Flenady V, Cincotta R, Crowther CA (julio de 2013). "Administración prenatal de progesterona para la prevención del parto prematuro en mujeres consideradas en riesgo de parto prematuro". Base de Datos Cochrane de Revisiones Sistemáticas . 2015 (7): CD004947. doi :10.1002/14651858.CD004947.pub3. PMC 11035916. PMID 23903965. S2CID 43862120 .
- ^ Mackenzie R, Walker M, Armson A, Hannah ME (mayo de 2006). "Progesterona para la prevención del parto prematuro en mujeres con mayor riesgo: una revisión sistemática y un metanálisis de ensayos controlados aleatorizados". American Journal of Obstetrics and Gynecology . 194 (5): 1234–1242. doi :10.1016/j.ajog.2005.06.049. PMID 16647905.
- ^ ab Iams JD (enero de 2014). "Práctica clínica. Prevención del parto prematuro". The New England Journal of Medicine . 370 (3): 254–261. doi :10.1056/NEJMcp1103640. PMID 24428470. S2CID 29480873.
- ^ Romero R, Nicolaides KH, Conde-Agudelo A, O'Brien JM, Cetingoz E, Da Fonseca E, et al. (septiembre de 2016). "La progesterona vaginal disminuye el parto prematuro ≤ 34 semanas de gestación en mujeres con embarazo único y cuello uterino corto: un metaanálisis actualizado que incluye datos del estudio OPPTIMUM". Ultrasonido en obstetricia y ginecología . 48 (3): 308–317. doi :10.1002/uog.15953. PMC 5053235 . PMID 27444208.
- ^ Caritis S, Rouse D (2006). "Un ensayo controlado aleatorio de caproato de 17-hidroxiprogesterona (17-OHPC) para la prevención del parto prematuro en gemelos". American Journal of Obstetrics & Gynecology . 195 (6): S2. doi : 10.1016/j.ajog.2006.10.003 .
- ^ Stewart LA, Simmonds M, Duley L, Dietz KC, Harden M, Hodkinson A, et al. (noviembre de 2017). "Metaanálisis de datos individuales de participantes (IPD) de la Colaboración Internacional sobre evaluación de progestágenos para la prevención del parto prematuro: protocolo". Revisiones sistemáticas . 6 (1): 235. doi : 10.1186/s13643-017-0600-x . PMC 5706301 . PMID 29183399.
- ^ Berghella V, Odibo AO, To MS, Rust OA, Althuisius SM (julio de 2005). "Cerclaje para cuello uterino corto en ecografía: metaanálisis de ensayos que utilizan datos de pacientes individuales". Obstetricia y ginecología . 106 (1): 181–189. doi :10.1097/01.AOG.0000168435.17200.53. PMID 15994635. S2CID 22742373.
- ^ Phibbs CS, Baker LC, Caughey AB, Danielsen B, Schmitt SK, Phibbs RH (mayo de 2007). "Nivel y volumen de cuidados intensivos neonatales y mortalidad en lactantes de muy bajo peso al nacer". The New England Journal of Medicine . 356 (21): 2165–2175. doi : 10.1056/NEJMsa065029 . PMID 17522400. S2CID 8083107.
- ^ Stan CM, Boulvain M, Pfister R, Hirsbrunner-Almagbaly P (noviembre de 2013). "Hidratación para el tratamiento del trabajo de parto prematuro". Base de datos Cochrane de revisiones sistemáticas (11): CD003096. doi :10.1002/14651858.CD003096.pub2. PMID 24190310.
- ^ Aziz K, Lee HC, Escobedo MB, Hoover AV, Kamath-Rayne BD, Kapadia VS, et al. (octubre de 2020). "Parte 5: Reanimación neonatal: Pautas de la American Heart Association de 2020 para reanimación cardiopulmonar y atención cardiovascular de emergencia". Circulation . 142 (16_suppl_2): S524–S550. doi : 10.1161/CIR.0000000000000902 . PMID 33081528. S2CID 224826008.
- ^ Walters A, McKinlay C, Middleton P, Harding JE, Crowther CA (abril de 2022). "Dosis repetidas de corticosteroides prenatales para mujeres con riesgo de parto prematuro para mejorar los resultados de salud neonatal". Base de datos Cochrane de revisiones sistemáticas . 2022 (4): CD003935. doi :10.1002/14651858.CD003935.pub5. PMC 8978608. PMID 35377461.
- ^ McGoldrick E, Stewart F, Parker R, Dalziel SR (diciembre de 2020). "Corticosteroides prenatales para acelerar la maduración pulmonar fetal en mujeres con riesgo de parto prematuro". Base de datos Cochrane de revisiones sistemáticas . 12 (12) (publicado el 25 de diciembre de 2020): CD004454. doi :10.1002/14651858.CD004454.pub4. PMC 8094626 . PMID 33368142.
- ^ "Programa de desarrollo de consenso de los Institutos Nacionales de Salud (NIH): El efecto de los corticosteroides para la maduración fetal en los resultados perinatales". Archivado desde el original el 9 de julio de 2017 . Consultado el 18 de julio de 2017 .
- ^ "Programa de desarrollo de consenso de los Institutos Nacionales de Salud (NIH): Revisión de los corticosteroides prenatales: cursos repetidos". Archivado desde el original el 18 de enero de 2017 . Consultado el 18 de julio de 2017 .
- ^ Shepherd E, Salam RA, Middleton P, Makrides M, McIntyre S, Badawi N, Crowther CA (agosto de 2017). "Intervenciones prenatales e intraparto para prevenir la parálisis cerebral: una descripción general de las revisiones sistemáticas Cochrane". Base de datos Cochrane de revisiones sistemáticas . 2017 (8): CD012077. doi :10.1002/14651858.CD012077.pub2. PMC 6483544. PMID 28786098 .
- ^ Schrag S, Gorwitz R, Fultz-Butts K, Schuchat A (agosto de 2002). "Prevención de la enfermedad estreptocócica perinatal del grupo B. Directrices revisadas de los CDC". MMWR. Recomendaciones e informes . 51 (RR-11): 1–22. PMID 12211284.
- ^ ab Kenyon SL, Taylor DJ, Tarnow-Mordi W (marzo de 2001). "Antibióticos de amplio espectro para el trabajo de parto prematuro espontáneo: el ensayo aleatorizado ORACLE II. Grupo colaborativo ORACLE". Lancet . 357 (9261): 989–994. doi :10.1016/S0140-6736(00)04233-1. PMID 11293641. S2CID 205936902.
- ^ Haas DM, Caldwell DM, Kirkpatrick P, McIntosh JJ, Welton NJ (octubre de 2012). "Terapia tocolítica para el parto prematuro: revisión sistemática y metanálisis en red". BMJ . 345 : e6226. doi :10.1136/bmj.e6226. PMC 4688428 . PMID 23048010.
- ^ Simhan HN, Caritis SN (agosto de 2007). "Prevención del parto prematuro". The New England Journal of Medicine . 357 (5): 477–487. doi :10.1056/NEJMra050435. PMID 17671256.
- ^ Li X, Zhang Y, Shi Z (febrero de 2005). "Ritodrina en el tratamiento del parto prematuro: un metaanálisis". The Indian Journal of Medical Research . 121 (2): 120–127. PMID 15756046.
- ^ Crowther CA, Brown J, McKinlay CJ, Middleton P (agosto de 2014). "Sulfato de magnesio para la prevención del parto prematuro en casos de amenaza de parto prematuro". Base de Datos Cochrane de Revisiones Sistemáticas . 2014 (8): CD001060. doi :10.1002/14651858.CD001060.pub2. PMC 10838393 . PMID 25126773.
- ^ Crowther CA, Middleton PF, Voysey M, Askie L, Duley L, Pryde PG, et al. (octubre de 2017). "Evaluación de los beneficios neuroprotectores del sulfato de magnesio prenatal para los bebés: un metanálisis de datos de participantes individuales". PLOS Medicine . 14 (10): e1002398. doi : 10.1371/journal.pmed.1002398 . PMC 5627896 . PMID 28976987.
- ^ Alfirevic Z, Milan SJ, Livio S (septiembre de 2013). "Cesárea versus parto vaginal para el parto prematuro en fetos únicos". Base de datos Cochrane de revisiones sistemáticas . 2013 (9): CD000078. doi :10.1002/14651858.CD000078.pub3. PMC 7052739. PMID 24030708 .
- ^ McCall EM, Alderdice F, Halliday HL, Vohra S, Johnston L (febrero de 2018). "Intervenciones para prevenir la hipotermia al nacer en lactantes prematuros y/o de bajo peso al nacer". Base de Datos Cochrane de Revisiones Sistemáticas . 2018 (2): CD004210. doi :10.1002/14651858.CD004210.pub5. PMC 6491068 . PMID 29431872.
- ^ Bruschettini M, O'Donnell CP, Davis PG, Morley CJ, Moja L, Calevo MG (marzo de 2020). "Inflaciones sostenidas versus estándar durante la reanimación neonatal para prevenir la mortalidad y mejorar los resultados respiratorios". Base de Datos Cochrane de Revisiones Sistemáticas . 2020 (3): CD004953. doi :10.1002/14651858.CD004953.pub4. PMC 7080446 . PMID 32187656.
- ^ Boundy EO, Dastjerdi R, Spiegelman D, Fawzi WW, Missmer SA, Lieberman E, et al. (enero de 2016). "Método madre canguro y resultados neonatales: un metaanálisis". Pediatría . 137 (1). doi :10.1542/peds.2015-2238. PMC 4702019 . PMID 26702029.
- ^ Bell EF, Acarregui MJ (4 de diciembre de 2014). "Ingesta de agua restringida versus liberal para prevenir la morbilidad y la mortalidad en lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 2014 (12): CD000503. doi :10.1002/14651858.CD000503.pub3. PMC 7038715. PMID 25473815 .
- ^ Hodgson KA, Wilkinson D, De Paoli AG, Manley BJ (mayo de 2023). "Terapia de alto flujo nasal para el apoyo respiratorio primario en lactantes prematuros". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (5): CD006405. doi :10.1002/14651858.CD006405.pub4. PMC 10161968. PMID 37144837 .
- ^ Askie LM, Darlow BA, Davis PG, Finer N, Stenson B, Vento M, Whyte R (abril de 2017). "Efectos de la focalización de saturaciones de oxígeno arterial más bajas versus más altas sobre la muerte o discapacidad en bebés prematuros". Base de datos Cochrane de revisiones sistemáticas . 4 (4): CD011190. doi :10.1002/14651858.CD011190.pub2. PMC 6478245. PMID 28398697 .
- ^ Subramaniam, P; Ho, JJ; Davis, PG (18 de octubre de 2021). "Inicio profiláctico o muy temprano de la presión positiva continua en las vías respiratorias (CPAP) para lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 2021 (10): CD001243. doi :10.1002/14651858.CD001243.pub4. PMC 8521644. PMID 34661278 .
- ^ Lai NM, Foong SC, Foong WC, Tan K (abril de 2016). "Co-beddding in neonatal room for promote growth and neurodevelopment in stable premature twins" (Coordinación de la cama en la sala de recién nacidos para promover el crecimiento y el desarrollo neurológico en gemelos prematuros estables). Base de Datos Cochrane de Revisiones Sistemáticas . 4 (4): CD008313. doi :10.1002/14651858.CD008313.pub3. PMC 6464533 . PMID 27075527.
- ^ abcde Abiramalatha T, Thomas N, Thanigainathan S (marzo de 2021). "Alimentación enteral de volumen alto versus estándar para promover el crecimiento en lactantes prematuros o de bajo peso al nacer". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 ( 3): CD012413. doi :10.1002/14651858.CD012413.pub3. PMC 8092452. PMID 33733486.
- ^ abcdefgh Walsh V, Brown JV, Copperthwaite BR, Oddie SJ, McGuire W (diciembre de 2020). "Alimentación enteral completa temprana para lactantes prematuros o de bajo peso al nacer". Base de Datos Cochrane de Revisiones Sistemáticas . 2020 ( 12): CD013542. doi :10.1002/14651858.CD013542.pub2. PMC 8094920. PMID 33368149.
- ^ abcde Sadrudin Premji S, Chessell L, Stewart F (junio de 2021). "Alimentación continua con leche nasogástrica versus alimentación intermitente con leche en bolo para lactantes prematuros de menos de 1500 gramos". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (6): CD001819. doi :10.1002/14651858.CD001819.pub3. PMC 8223964. PMID 34165778 .
- ^ Eidelman, Arthur I.; Schanler, Richard J.; Johnston, Margreete; Landers, Susan; Noble, Larry; Szucs, Kinga; Viehmann, Laura (marzo de 2012). "Lactancia materna y uso de leche humana". Pediatría . 129 (3): e827–e841. doi : 10.1542/peds.2011-3552 . PMID 22371471.
Los metanálisis de 4 ensayos clínicos aleatorizados realizados durante el período de 1983 a 2005 respaldan la conclusión de que la alimentación de bebés prematuros con leche humana se asocia con una reducción significativa (58%) en la incidencia de ECN.
- ^ Brown JV, Walsh V, McGuire W (agosto de 2019). "Fórmula versus leche materna para la alimentación de lactantes prematuros o de bajo peso al nacer". Base de Datos Cochrane de Revisiones Sistemáticas . 8 (8): CD002972. doi :10.1002/14651858.CD002972.pub3. PMC 6710607 . PMID 31452191.
- ^ Quigley M, Embleton ND, McGuire W (julio de 2019). "Fórmula versus leche materna de donante para la alimentación de lactantes prematuros o de bajo peso al nacer". Base de Datos Cochrane de Revisiones Sistemáticas . 7 (7): CD002971. doi :10.1002/14651858.CD002971.pub5. PMC 6640412 . PMID 31322731.
- ^ ab Brown JV, Embleton ND, Harding JE, McGuire W (mayo de 2016). "Fortificación con múltiples nutrientes de la leche materna para lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas (5): CD000343. doi :10.1002/14651858.CD000343.pub3. hdl : 2292/57382 . PMID: 27155888.
- ^ Amissah EA, Brown J, Harding JE (septiembre de 2020). "Suplementación proteica de la leche humana para promover el crecimiento en lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 2020 (9): CD000433. doi : 10.1002 /14651858.CD000433.pub3. PMC 8094919. PMID 32964431.
- ^ Gao C, Miller J, Collins CT, Rumbold AR (noviembre de 2020). "Comparación de diferentes concentraciones de proteínas de fortificantes de leche humana para promover el crecimiento y el desarrollo neurológico en bebés prematuros". Base de datos Cochrane de revisiones sistemáticas . 2020 (11): CD007090. doi :10.1002/14651858.CD007090.pub2. PMC 8092673. PMID 33215474 .
- ^ Fenton TR, Al-Wassia H, Premji SS, Sauve RS (junio de 2020). "Ingesta de proteínas mayor versus menor en lactantes de bajo peso al nacer alimentados con fórmula". Base de datos Cochrane de revisiones sistemáticas . 6 (6): CD003959. doi :10.1002/14651858.CD003959.pub4. PMC 7387284 . PMID 32573771.
- ^ Amissah EA, Brown J, Harding JE (septiembre de 2020). "Suplementación de la leche materna con carbohidratos para promover el crecimiento en lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 9 (9): CD000280. doi :10.1002/14651858.CD000280.pub3. PMC 8094174 . PMID 32898300.
- ^ Amissah EA, Brown J, Harding JE (agosto de 2020). "Suplementación de grasa de la leche humana para promover el crecimiento en lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 8 (8): CD000341. doi :10.1002/14651858.CD000341.pub3. PMC 8236752 . PMID 32842164.
- ^ Perretta L, Ouldibbat L, Hagadorn JI, Brumberg HL (febrero de 2021). "Contenido alto versus bajo de triglicéridos de cadena media en fórmulas para promover el crecimiento a corto plazo de bebés prematuros". Base de datos Cochrane de revisiones sistemáticas . 2021 (2): CD002777. doi :10.1002/14651858.CD002777.pub2. PMC 8094384. PMID 33620090 .
- ^ Amari S, Shahrook S, Namba F, Ota E, Mori R (octubre de 2020). "Suplementación con aminoácidos de cadena ramificada para mejorar el crecimiento y el desarrollo en neonatos a término y prematuros". Base de Datos Cochrane de Revisiones Sistemáticas . 2020 ( 10): CD012273. doi :10.1002/14651858.CD012273.pub2. PMC 8078205. PMID 33006765.
- ^ Basuki F, Hadiati DR, Turner T, McDonald S, Hakimi M (junio de 2019). "Fórmula diluida versus fórmula de concentración completa en lactantes prematuros o de bajo peso al nacer alimentados exclusivamente con fórmula". Base de datos Cochrane de revisiones sistemáticas . 6 (6): CD007263. doi :10.1002/14651858.CD007263.pub3. PMC 6596360 . PMID 31246272.
- ^ ab Fabrizio V, Trzaski JM, Brownell EA, Esposito P, Lainwala S, Lussier MM, Hagadorn JI (noviembre de 2020). "Fortificación de la dieta individualizada versus estándar para el crecimiento y el desarrollo en bebés prematuros que reciben leche humana". Base de Datos Cochrane de Revisiones Sistemáticas . 11 (11): CD013465. doi :10.1002/14651858.CD013465.pub2. PMC 8094236 . PMID 33226632.
- ^ ab Premkumar MH, Pammi M, Suresh G (noviembre de 2019). "Fortificante derivado de la leche humana versus fortificante derivado de la leche bovina para la prevención de la mortalidad y la morbilidad en neonatos prematuros". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 (11). doi :10.1002/14651858.CD013145.pub2. PMC 6837687. PMID 31697857 .
- ^ Yeo KT, Kong JY, Sasi A, Tan K, Lai NM, Schindler T (octubre de 2019). "Interrupción de la alimentación enteral para la prevención de la enterocolitis necrosante asociada a la transfusión en lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 2019 (10). doi :10.1002/14651858.CD012888.pub2. PMC 6815687. PMID 31684689 .
- ^ ab Thanigainathan S, Abiramalatha T (julio de 2020). "Fortificación temprana de la leche materna versus fortificación tardía para promover el crecimiento en lactantes prematuros". Base de datos Cochrane de revisiones sistemáticas . 2020 (7): CD013392. doi :10.1002 / 14651858.CD013392.pub2. PMC 7390609. PMID 32726863.
- ^ Young L, Embleton ND, McGuire W (diciembre de 2016). "Fórmula enriquecida con nutrientes versus fórmula estándar para bebés prematuros después del alta hospitalaria". Base de datos Cochrane de revisiones sistemáticas . 2016 (12): CD004696. doi : 10.1002 /14651858.CD004696.pub5. PMC 6463855. PMID 27958643.
- ^ Richards R, Foster JP, Psaila K (agosto de 2021). "Alimentación por sonda intragástrica intermitente continua versus en bolo para lactantes prematuros y de bajo peso al nacer con enfermedad por reflujo gastroesofágico". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (8): CD009719. doi :10.1002/14651858.CD009719.pub3. PMC 8407337. PMID 34355390 .
- ^ Dawson JA, Summan R, Badawi N, Foster JP (agosto de 2021). "Empuje versus gravedad para la alimentación por sonda gástrica en bolo intermitente de lactantes prematuros y de bajo peso al nacer". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (8): CD005249. doi :10.1002/14651858.CD005249.pub3. PMC 8407046 . PMID 34346056.
- ^ Akindolire A, Talbert A, Sinha I, Embleton N, Allen S (2020). "Evidencia que informa las prácticas de alimentación en lactantes de muy bajo peso al nacer y muy prematuros en África subsahariana: una descripción general de las revisiones sistemáticas". BMJ Paediatrics Open . 4 (1): e000724. doi :10.1136/bmjpo-2020-000724. PMC 7422638 . PMID 32821859.
- ^ Moon K, Athalye-Jape GK, Rao U, Rao SC (abril de 2020). "Nutrición parenteral temprana versus tardía para lactantes a término y prematuros tardíos gravemente enfermos". Base de datos Cochrane de revisiones sistemáticas . 2020 (4): CD013141. doi :10.1002/14651858.CD013141.pub2. PMC 7138920. PMID 32266712 .
- ^ abcdefgh Abiramalatha, T; Thanigainathan, S; Ramaswamy, VV; Rajaiah, B; Ramakrishnan, S (30 de junio de 2023). "Realimentación versus descarte de residuos gástricos para mejorar el crecimiento en lactantes prematuros". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (6): CD012940. doi :10.1002/14651858.CD012940.pub3. PMC 10312053. PMID 37387544 .
- ^ abcd Diller, Natasha; Osborn, David A; Birch, Pita (12 de octubre de 2023). Grupo Cochrane de Neonatología (ed.). "Ingesta de sodio mayor versus menor para lactantes prematuros". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (10): CD012642. doi :10.1002/14651858.CD012642.pub2. PMC 10569379. PMID 37824273.
- ^ Comité Conjunto sobre Audición Infantil (octubre de 2007). "Declaración de posición del año 2007: Principios y directrices para programas de detección e intervención temprana de la audición". Pediatría . 120 (4): 898–921. doi :10.15142/fptk-b748. PMID 17908777.
- ^ Patel RM, Rysavy MA, Bell EF, Tyson JE (junio de 2017). "Supervivencia de los bebés nacidos en edades gestacionales prenatales". Clinics in Perinatology . 44 (2): 287–303. doi :10.1016/j.clp.2017.01.009. PMC 5424630 . PMID 28477661.
- ^ Costeloe KL, Hennessy EM, Haider S, Stacey F, Marlow N, Draper ES (diciembre de 2012). "Resultados a corto plazo después de un parto prematuro extremo en Inglaterra: comparación de dos cohortes de nacimiento en 1995 y 2006 (estudios EPICure)". BMJ . 345 : e7976. doi :10.1136/bmj.e7976. PMC 3514472 . PMID 23212881.
- ^ Fellman V, Hellström-Westas L, Norman M, Westgren M, Källén K, Lagercrantz H, et al. (junio de 2009). "Supervivencia de un año de bebés extremadamente prematuros después de la atención perinatal activa en Suecia". JAMA . 301 (21): 2225–2233. doi : 10.1001/jama.2009.771 . PMID 19491184.
- ^ Ancel PY, Goffinet F, Kuhn P, Langer B, Matis J, Hernandorena X, et al. (Grupo de redacción de EPIPAGE-2) (marzo de 2015). "Supervivencia y morbilidad de los niños prematuros nacidos entre las 22 y las 34 semanas de gestación en Francia en 2011: resultados del estudio de cohorte EPIPAGE-2". JAMA Pediatrics . 169 (3): 230–238. doi : 10.1001/jamapediatrics.2014.3351 . PMID 25621457.
- ^ Boland RA, Davis PG, Dawson JA, Doyle LW (marzo de 2017). "Resultados de los bebés nacidos entre las 22 y 27 semanas de gestación en Victoria según el estado de nacimiento de los nacidos fuera del útero o dentro del útero". Archivos de enfermedades de la infancia. Edición fetal y neonatal . 102 (2): F153–F161. doi :10.1136/archdischild-2015-310313. PMID 27531224. S2CID 7958596.
- ^ Chen F, Bajwa NM, Rimensberger PC, Posfay-Barbe KM, Pfister RE (septiembre de 2016). "Mortalidad y morbilidad a los trece años en bebés prematuros en Suiza". Archivos de enfermedades de la infancia. Edición fetal y neonatal . 101 (5): F377–F383. doi :10.1136/archdischild-2015-308579. PMID 27059074. S2CID 20567764.
- ^ abcd Saigal S, Doyle LW (enero de 2008). "Una descripción general de la mortalidad y las secuelas del nacimiento prematuro desde la infancia hasta la edad adulta". Lancet . 371 (9608): 261–269. doi :10.1016/S0140-6736(08)60136-1. PMID 18207020. S2CID 17256481.
- ^ Phillips C, Velji Z, Hanly C, Metcalfe A (julio de 2017). "Riesgo de parto prematuro espontáneo recurrente: una revisión sistemática y un metanálisis". BMJ Open . 7 (6): e015402. doi :10.1136/bmjopen-2016-015402. PMC 5734267 . PMID 28679674.
- ^ Mathew TJ, MacDorman MF (2006). "Estadísticas de mortalidad infantil del conjunto de datos de nacimientos y muertes infantiles vinculados al período de 2003". Informes nacionales de estadísticas vitales . 54 (16).
- ^ Kaempf JW, Tomlinson M, Arduza C, Anderson S, Campbell B, Ferguson LA, et al. (enero de 2006). "Pautas para el personal médico sobre asesoramiento sobre la periviabilidad durante el embarazo y tratamiento médico de bebés extremadamente prematuros". Pediatría . 117 (1): 22–29. doi :10.1542/peds.2004-2547. PMID 16396856. S2CID 20495326. Archivado desde el original el 18 de marzo de 2008.— en particular, véase la TABLA 1 Tasas de supervivencia y discapacidad neurológica entre bebés extremadamente prematuros Archivado el 12 de junio de 2008 en Wayback Machine.
- ^ Morgan MA, Goldenberg RL, Schulkin J (febrero de 2008). "Prácticas de los obstetras y ginecólogos en relación con el parto prematuro en el límite de la viabilidad". The Journal of Maternal-Fetal & Neonatal Medicine . 21 (2): 115–121. doi :10.1080/14767050701866971. PMID 18240080. S2CID 27735824.
- ^ Arzuaga BH, Lee BH (diciembre de 2011). "Límites de la viabilidad humana en los Estados Unidos: una revisión médico-legal". Pediatría . 128 (6): 1047–1052. doi : 10.1542/peds.2011-1689 . PMID 22065266. S2CID 31065615.
- ^ Lambert SR, Lyons CJ (31 de octubre de 2016). Oftalmología pediátrica y estrabismo de Taylor y Hoyt (quinta edición). Edimburgo: Elsevier Health Sciences. ISBN 9780702066160.OCLC 960162637 .
- ^ ab March of Dimes --> Muerte neonatal Archivado el 24 de octubre de 2014 en Wayback Machine. Recuperado el 11 de noviembre de 2014
- ^ Berbel P, Navarro D, Ausó E, Varea E, Rodríguez AE, Ballesta JJ, et al. (junio de 2010). "Papel de las hormonas tiroideas maternas tardías en el desarrollo de la corteza cerebral: un modelo experimental para la prematuridad humana". Corteza Cerebral . 20 (6): 1462-1475. doi :10.1093/cercor/bhp212. PMC 2871377 . PMID 19812240.
- ^ ab "Se publica el nuevo marco de la BAPM sobre partos prematuros extremos | Asociación Británica de Medicina Perinatal". www.bapm.org . Archivado desde el original el 4 de diciembre de 2020 . Consultado el 25 de octubre de 2019 .
- ^ ab «Organización Mundial de la Salud». Noviembre de 2015. Archivado desde el original el 18 de julio de 2016.
- ^ ab "Los bebés prematuros extremos enfrentan discapacidades a largo plazo". NBC News . 6 de enero de 2005. Archivado desde el original el 12 de agosto de 2020.
- ^ "¿Por qué tantos bebés prematuros tienen pérdida auditiva?". Audiología . 19 de junio de 2017 . Consultado el 1 de abril de 2020 .
- ^ ab Moster D, Lie RT, Markestad T (julio de 2008). "Consecuencias médicas y sociales a largo plazo del parto prematuro". The New England Journal of Medicine . 359 (3): 262–273. doi : 10.1056/NEJMoa0706475 . PMID 18635431. S2CID 25921193.
- ^ "Depresión vinculada a parto prematuro". The Age . Melbourne. 4 de mayo de 2004. Archivado desde el original el 8 de abril de 2009 . Consultado el 16 de diciembre de 2008 .
- ^ Böhm B, Katz-Salamon M, Institute K, Smedler AC, Lagercrantz H, Forssberg H (agosto de 2002). "Riesgos de desarrollo y factores de protección que influyen en el resultado cognitivo a los 5 años y medio de edad en niños con muy bajo peso al nacer". Medicina del desarrollo y neurología infantil . 44 (8): 508–516. doi :10.1017/S001216220100247X (inactivo el 8 de mayo de 2024). PMID 12206615.
{{cite journal}}: CS1 maint: DOI inactivo a partir de mayo de 2024 ( enlace ) - ^ Spencer MD, Moorhead TW, Gibson RJ, McIntosh AM, Sussmann JE, Owens DG, et al. (enero de 2008). "Bajo peso al nacer y parto prematuro en jóvenes con necesidades educativas especiales: un análisis de imágenes por resonancia magnética". BMC Medicine . 6 (1): 1. doi : 10.1186/1741-7015-6-1 . PMC 2241838 . PMID 18234075.
- ^ Li S, Zhang M, Tian H, Liu Z, Yin X, Xi B (octubre de 2014). "Nacimiento prematuro y riesgo de diabetes tipo 1 y tipo 2: revisión sistemática y metanálisis". Obesity Reviews . 15 (10): 804–811. doi :10.1111/obr.12214. PMID 25073871. S2CID 22685359.
- ^ Hack M (octubre de 2009). "Resultados en la edad adulta de niños prematuros". Journal of Developmental and Behavioral Pediatrics . 30 (5): 460–470. doi :10.1097/dbp.0b013e3181ba0fba. PMID 19823140. S2CID 205574669.
- ^ Saigal S (abril de 2013). "Calidad de vida de ex bebés prematuros durante la adolescencia y más allá". Desarrollo humano temprano . 89 (4): 209–213. doi :10.1016/j.earlhumdev.2013.01.012. PMID 23462550.
- ^ Carmody JB, Charlton JR (junio de 2013). "Gestión a corto plazo, riesgo a largo plazo: prematuridad y enfermedad renal crónica". Pediatría . 131 (6): 1168–1179. doi :10.1542/peds.2013-0009. PMID 23669525. S2CID 8389988.
- ^ "Estimaciones de la OMS sobre enfermedades y lesiones por país". Organización Mundial de la Salud . 2009. Archivado desde el original el 11 de noviembre de 2009. Consultado el 11 de noviembre de 2009 .
- ^ Delnord M, Blondel B, Zeitlin J (abril de 2015). "¿Qué contribuye a las disparidades en la tasa de nacimientos prematuros en los países europeos?". Current Opinion in Obstetrics & Gynecology . 27 (2): 133–142. doi :10.1097/GCO.0000000000000156. PMC 4352070 . PMID 25692506.
- ^ "Publicación rápida de estadísticas vitales, número 28 (junio de 2023)" (PDF) . cdc.gov .
- ^ "Datos y estadísticas". Organización Mundial de la Salud . Archivado desde el original el 16 de febrero de 2007.
- ^ Subramanian, KNS (18 de junio de 2009). "Lactante con peso extremadamente bajo al nacer". eMedicine . Archivado desde el original el 21 de noviembre de 2008 . Consultado el 26 de agosto de 2009 .
- ^ Gilbert WM, Nesbitt TS, Danielsen B (septiembre de 2003). "El costo de la prematuridad: cuantificación por edad gestacional y peso al nacer". Obstetricia y ginecología . 102 (3): 488–492. doi :10.1016/S0029-7844(03)00617-3. PMID 12962929. S2CID 9995272.
- ^ Richard E. Behrman, Adrienne Stith Butler, editores, Comité para la comprensión del nacimiento prematuro y la garantía de resultados saludables. Nacimiento prematuro: causas, consecuencias y prevención Archivado el 5 de junio de 2011 en Wayback Machine . Instituto de Medicina . The National Academies Press, 2007. Consultado el 14 de enero de 2010.
- ^ Spencer E. Ante. Million-Dollar Babies Archivado el 31 de mayo de 2009 en Wayback Machine . BusinessWeek . 12 de junio de 2008. Consultado el 24 de enero de 2010.
- ^ "Niño milagroso". Archivado desde el original el 9 de diciembre de 2007. Consultado el 28 de noviembre de 2007 .
- ^ Récords mundiales Guinness 2004. Bantam Books. 2004. ISBN 9780553587128.
- ^ "'Bebé milagro': nació a las 21 semanas y podría ser el bebé superviviente más prematuro". HOY . Consultado el 2 de enero de 2019 .
- ^ abc "El bebé más prematuro puede volver a casa". BBC News . 21 de febrero de 2007. Archivado desde el original el 23 de marzo de 2007 . Consultado el 5 de mayo de 2007 .
- ^ "trithuc.thanhnienkhcn.org.vn". Archivado desde el original el 24 de enero de 2008. Consultado el 28 de noviembre de 2007 .
- ^ "Un pequeño milagro llamado Madeline". The Hindu . Chennai, India. 26 de agosto de 2004. Archivado desde el original el 2 de diciembre de 2007 . Consultado el 28 de noviembre de 2007 .
- ^ "El bebé más pequeño del mundo se va a casa, un bebé del tamaño de un teléfono móvil es dado de alta del hospital". CBS News . 8 de febrero de 2005. Archivado desde el original el 1 de enero de 2008 . Consultado el 28 de noviembre de 2007 .
- ^ Rochman B. "Increíblemente, los bebés prematuros más pequeños del mundo están bien". Time . ISSN 0040-781X . Consultado el 30 de mayo de 2019 .
- ^ "El bebé más pequeño del mundo regresa a casa". CBS News . 8 de febrero de 2005. Archivado desde el original el 1 de enero de 2008.
- ^ Allyn B (29 de mayo de 2019). "Saybie, nacida con 8,6 onzas en San Diego, es ahora la bebé superviviente más pequeña del mundo". NPR . Consultado el 30 de mayo de 2019 .
- ^ "Los bebés más pequeños". Universidad de Iowa . Archivado desde el original el 10 de junio de 2010. Consultado el 22 de julio de 2010 .
- ^ "El bebé Richard nació a las 21 semanas: uno de los bebés más jóvenes que sobrevivió". Children's Minnesota . 23 de diciembre de 2020 . Consultado el 5 de junio de 2021 .
- ^ "Bebé milagroso prospera tras recibir diagnóstico de 0 % de posibilidades de vida". 14 de abril de 2021. Consultado el 5 de junio de 2021 .
- ^ "El bebé más prematuro". Libro Guinness de los récords. 5 de julio de 2020. Consultado el 15 de marzo de 2023 .
- ^ Raju, TNK (1980). "Algunos bebés recién nacidos famosos de "alto riesgo". Revisión histórica y avances recientes en medicina neonatal y perinatal . Archivado desde el original el 11 de septiembre de 2007.
- ^ Preston E (19 de julio de 2020). "Durante los confinamientos por el coronavirus, algunos médicos se preguntaron: ¿dónde están los bebés prematuros?". The New York Times . Consultado el 2 de agosto de 2020 .
- ^ Benders MJ, Kersbergen KJ, de Vries LS (marzo de 2014). "Neuroimagen de lesión de sustancia blanca, hemorragia intraventricular y cerebelosa". Clinics in Perinatology . 41 (1): 69–82. doi :10.1016/j.clp.2013.09.005. PMID 24524447.
- ^ Volpe JJ (diciembre de 2009). "La encefalopatía del prematuro: lesión cerebral y deterioro del desarrollo cerebral inextricablemente entrelazados". Seminarios en neurología pediátrica . 16 (4): 167–178. doi :10.1016/j.spen.2009.09.005. PMC 2799246. PMID 19945651 .
- ^ ab Nosarti C, Giouroukou E, Healy E, Rifkin L, Walshe M, Reichenberg A, et al. (enero de 2008). "La distribución de la materia gris y blanca en adolescentes muy prematuros media el resultado del desarrollo neurológico". Brain . 131 (Pt 1): 205–217. doi : 10.1093/brain/awm282 . PMID 18056158.
- ^ abc Nosarti C, Nam KW, Walshe M, Murray RM, Cuddy M, Rifkin L, Allin MP (2014). "Nacimiento prematuro y alteraciones estructurales del cerebro en la adultez temprana". NeuroImage. Clinical . 6 : 180–191. doi :10.1016/j.nicl.2014.08.005. PMC 4215396 . PMID 25379430.
- ^ Tanskanen P, Valkama M, Haapea M, Barnes A, Ridler K, Miettunen J, et al. (enero de 2011). "¿Está asociada la prematuridad con el resultado cognitivo adulto y la estructura cerebral?". Neurología pediátrica . 44 (1): 12–20. doi :10.1016/j.pediatrneurol.2010.07.002. PMID 21147382.
- ^ abc Orchinik LJ, Taylor HG, Espy KA, Minich N, Klein N, Sheffield T, Hack M (noviembre de 2011). "Resultados cognitivos para niños extremadamente prematuros/con peso al nacer extremadamente bajo en el jardín de infantes". Revista de la Sociedad Internacional de Neuropsicología . 17 (6): 1067–1079. doi :10.1017/S135561771100107X. PMC 3282051 . PMID 21923973.
- ^ ab Allin MP, Kontis D, Walshe M, Wyatt J, Barker GJ, Kanaan RA, et al. (12 de octubre de 2011). "Materia blanca y cognición en adultos nacidos prematuros". MÁS UNO . 6 (10): e24525. Código Bib : 2011PLoSO...624525A. doi : 10.1371/journal.pone.0024525 . PMC 3192037 . PMID 22022357. S2CID 3884637.
- ^ ab Bjuland KJ, Løhaugen GC, Martinussen M, Skranes J (junio de 2013). "Grosor cortical y cognición en adolescentes tardíos con muy bajo peso al nacer". Desarrollo humano temprano . 89 (6): 371–380. doi :10.1016/j.earlhumdev.2012.12.003. PMID 23273486.
- ^ abc Cheong JL, Anderson PJ, Roberts G, Burnett AC, Lee KJ, Thompson DK, et al. (2013). "Contribución del tamaño del cerebro al coeficiente intelectual y al bajo rendimiento educativo en adolescentes extremadamente prematuros". PLOS ONE . 8 (10): e77475. Bibcode :2013PLoSO...877475C. doi : 10.1371/journal.pone.0077475 . PMC 3793949 . PMID 24130887.
- ^ abc Hack M, Flannery DJ, Schluchter M, Cartar L, Borawski E, Klein N (enero de 2002). "Resultados en la adultez temprana para bebés con muy bajo peso al nacer". The New England Journal of Medicine . 346 (3): 149–157. doi : 10.1056/NEJMoa010856 . PMID 11796848.
- ^ Weisglas-Kuperus N, Hille ET, Duivenvoorden HJ, Finken MJ, Wit JM, van Buuren S, et al. (mayo de 2009). "Inteligencia de bebés muy prematuros o de muy bajo peso al nacer en la adultez temprana". Archivos de enfermedades en la infancia. Edición fetal y neonatal . 94 (3): F196–F200. doi :10.1136/adc.2007.135095. hdl : 1874/32813 . PMID: 18805824. S2CID : 16930851.
- ^ Doyle LW, Cheong JL, Burnett A, Roberts G, Lee KJ, Anderson PJ (diciembre de 2015). "Influencias biológicas y sociales en los resultados de los adolescentes con bajo peso al nacer o prematuros extremos". Pediatría . 136 (6): e1513–e1520. doi : 10.1542/peds.2015-2006 . PMID 26553187. S2CID 30594886.
- ^ van Lunenburg A, van der Pal SM, van Dommelen P, van der Pal-de Bruin KM, Bennebroek Gravenhorst J, Verrips GH (marzo de 2013). "Cambios en la calidad de vida en la edad adulta después de un parto muy prematuro o de un peso muy bajo al nacer en los Países Bajos". Resultados de salud y calidad de vida . 11 (1): 51. doi : 10.1186/1477-7525-11-51 . PMC 3618000 . PMID 23531081.
- ^ Walther FJ, den Ouden AL, Verloove-Vanhorick SP (septiembre de 2000). "Mirando hacia atrás en el tiempo: resultados de una cohorte nacional de bebés muy prematuros nacidos en los Países Bajos en 1983". Desarrollo humano temprano . 59 (3): 175–191. doi :10.1016/S0378-3782(00)00094-3. PMID 10996273.
- ^ Zwicker JG, Harris SR (febrero de 2008). "Calidad de vida de lactantes que nacieron prematuros y con muy bajo peso desde la edad preescolar hasta la edad adulta: una revisión sistemática". Pediatría . 121 (2): e366–e376. doi :10.1542/peds.2007-0169. PMID 18245409. S2CID 11674158.
- ^ Martinussen M, Flanders DW, Fischl B, Busa E, Løhaugen GC, Skranes J, et al. (diciembre de 2009). "Volúmenes cerebrales segmentarios y correlatos cognitivos y perceptivos en adolescentes de 15 años con bajo peso al nacer". The Journal of Pediatrics . 155 (6): 848–853.e1. doi :10.1016/j.jpeds.2009.06.015. PMC 5875423 . PMID 19683725.
- ^ Allin M, Henderson M, Suckling J, Nosarti C, Rushe T, Fearon P, et al. (enero de 2004). "Efectos del muy bajo peso al nacer en la estructura cerebral en la edad adulta". Medicina del desarrollo y neurología infantil . 46 (1): 46–53. doi : 10.1111/j.1469-8749.2004.tb00433.x . PMID: 14974647. S2CID : 221649350.
- ^ Skranes J, Løhaugen GC, Martinussen M, Håberg A, Brubakk AM, Dale AM (septiembre de 2013). "Área de superficie cortical y cociente intelectual en adultos jóvenes con muy bajo peso al nacer (MBPN)". Cortex; una revista dedicada al estudio del sistema nervioso y el comportamiento . 49 (8): 2264–2271. doi :10.1016/j.cortex.2013.06.001. PMID 23845237. S2CID 32770053.
- ^ Lanaro D, Ruffini N, Manzotti A, Lista G (marzo de 2017). "El tratamiento manipulativo osteopático mostró una reducción de la duración de la internación y de los costos en los bebés prematuros: una revisión sistemática y un metanálisis". Medicina . 96 (12): e6408. doi :10.1097/MD.0000000000006408. PMC 5371477 . PMID 28328840.
- ^ DeMarsh S, Huntzinger A, Gehred A, Stanek JR, Kemper KJ, Belsky JA (febrero de 2021). "Medicina manipulativa osteopática pediátrica: una revisión de alcance". Pediatría . 147 (2): e2020016162. doi : 10.1542/peds.2020-016162 . PMID 33500321. S2CID 231730075.