Sífilis
| Sífilis | |
|---|---|
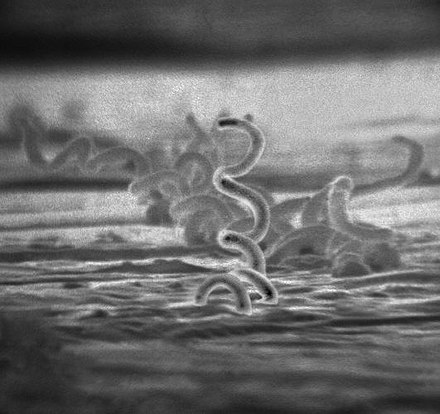 | |
| Micrografía electrónica de la bacteria Treponema pallidum | |
| Especialidad | Enfermedad infecciosa |
| Síntomas | Úlcera cutánea firme, indolora y que no pica [1] |
| Causas | Treponema pallidum , generalmente transmitido por vía sexual [1] |
| Método de diagnóstico | Análisis de sangre , microscopía de campo oscuro del líquido infectado [2] [3] |
| Diagnóstico diferencial | Muchas otras enfermedades [2] |
| Prevención | Condones , relaciones monógamas a largo plazo [2] |
| Tratamiento | Antibióticos [4] |
| Frecuencia | 45,4 millones / 0,6% (2015, global) [5] |
| Fallecidos | 107.000 (2015, mundial) [6] |
La sífilis ( / ˈsɪfəlɪs / ) es una infección de transmisión sexual causada por la bacteria Treponema pallidum subespecie pallidum . [1] Los signos y síntomas dependen de la etapa en la que se presente: primaria, secundaria, latente o terciaria. [ 1 ] [ 2] La etapa primaria se presenta clásicamente con un solo chancro (una ulceración cutánea firme, indolora y que no pica, generalmente de entre 1 cm y 2 cm de diámetro) aunque puede haber múltiples llagas. [2] En la sífilis secundaria, se produce una erupción difusa , que con frecuencia afecta las palmas de las manos y las plantas de los pies. [2] También puede haber llagas en la boca o la vagina. [2] La sífilis latente no presenta síntomas y puede durar años. [2] En la sífilis terciaria, hay gomas (crecimientos blandos, no cancerosos), problemas neurológicos o síntomas cardíacos. [3] La sífilis ha sido conocida como " la gran imitadora " porque puede causar síntomas similares a muchas otras enfermedades. [2] [3]
.jpg/440px-Treponema_pallidum_Bacteria_(Syphilis).jpg)
La sífilis se transmite más comúnmente a través de la actividad sexual . [2] También puede transmitirse de madre a hijo durante el embarazo o en el nacimiento, dando lugar a la sífilis congénita . [2] [7] Otras enfermedades causadas por la bacteria Treponema incluyen el pian ( T. pallidum subespecie pertenue ), la pinta ( T. carateum ) y la sífilis endémica no venérea ( T. pallidum subespecie endemicum ). [3] Estas tres enfermedades no suelen transmitirse sexualmente. [8] El diagnóstico se realiza habitualmente mediante análisis de sangre ; la bacteria también puede detectarse mediante microscopía de campo oscuro . [2] Los Centros para el Control y la Prevención de Enfermedades (EE. UU.) recomiendan que todas las mujeres embarazadas se hagan la prueba. [2]
El riesgo de transmisión sexual de la sífilis se puede reducir utilizando un condón de látex o poliuretano . [2] La sífilis se puede tratar eficazmente con antibióticos . [4] El antibiótico preferido para la mayoría de los casos es la bencilpenicilina benzatínica inyectada en un músculo . [4] En aquellos que tienen una alergia grave a la penicilina , se puede utilizar doxiciclina o tetraciclina . [4] En aquellos con neurosífilis , se recomienda bencilpenicilina intravenosa o ceftriaxona . [4] Durante el tratamiento, las personas pueden desarrollar fiebre, dolor de cabeza y dolores musculares , una reacción conocida como Jarisch-Herxheimer . [4]
En 2015, alrededor de 45,4 millones de personas tenían infecciones de sífilis, [5] de las cuales seis millones fueron casos nuevos. [9] Durante 2015, causó alrededor de 107.000 muertes, en comparación con las 202.000 en 1990. [6] [10] Después de disminuir drásticamente con la disponibilidad de penicilina en la década de 1940, las tasas de infección han aumentado desde el cambio de milenio en muchos países, a menudo en combinación con el virus de inmunodeficiencia humana (VIH). [3] [11] Se cree que esto se debe en parte al uso inseguro de drogas, el aumento de la prostitución y la disminución del uso de condones . [12] [13] [14]
Signos y síntomas
La sífilis puede presentarse en cuatro etapas diferentes: primaria, secundaria, latente y terciaria, y también puede ocurrir de forma congénita . [15] Puede no presentar síntomas . [16] Sir William Osler se refirió a ella como "la gran imitadora" debido a sus variadas presentaciones. [3] [17] [18]
Primario

La sífilis primaria se adquiere típicamente por contacto sexual directo con las lesiones infecciosas de otra persona. [19] Aproximadamente 2 a 6 semanas después del contacto (con un rango de 10 a 90 días) aparece una lesión cutánea, llamada chancro , en el sitio y esta contiene bacterias infecciosas. [20] [21] Esta es clásicamente (40% del tiempo) una ulceración cutánea única, firme, indolora y que no pica con una base limpia y bordes afilados de aproximadamente 0,3 a 3,0 cm de tamaño. [3] La lesión puede adoptar casi cualquier forma. [22] En la forma clásica, evoluciona de una mácula a una pápula y finalmente a una erosión o úlcera . [22] Ocasionalmente, pueden estar presentes múltiples lesiones (~40%), [3] siendo más comunes las lesiones múltiples cuando hay coinfección con VIH. [22] Las lesiones pueden ser dolorosas o sensibles (30%) y pueden aparecer en lugares distintos de los genitales (2-7%). [22] La localización más frecuente en las mujeres es el cuello uterino (44%), el pene en los hombres heterosexuales (99%) y el ano y el recto en los hombres que tienen sexo con hombres (34%). [22] El agrandamiento de los ganglios linfáticos ocurre con frecuencia (80%) alrededor del área de la infección, [3] ocurriendo de siete a diez días después de la formación del chancro. [22] La lesión puede persistir durante tres a seis semanas si no se trata. [3]
Secundario


La sífilis secundaria ocurre aproximadamente de cuatro a diez semanas después de la infección primaria. [3] Si bien la enfermedad secundaria es conocida por las muchas formas diferentes en que puede manifestarse, los síntomas más comúnmente involucran la piel , las membranas mucosas y los ganglios linfáticos . [23] Puede haber una erupción simétrica, de color rosa rojizo, que no pica en el tronco y las extremidades, incluidas las palmas y las plantas. [3] [24] La erupción puede volverse maculopapular o pustulosa . [3] Puede formar lesiones planas, anchas, blanquecinas y similares a verrugas en las membranas mucosas, conocidas como condiloma latum . [3] Todas estas lesiones albergan bacterias y son infecciosas. [3] Otros síntomas pueden incluir fiebre , dolor de garganta , malestar , pérdida de peso , pérdida de cabello y dolor de cabeza . [3] Las manifestaciones raras incluyen inflamación del hígado , enfermedad renal , inflamación de las articulaciones , periostitis , inflamación del nervio óptico , uveítis y queratitis intersticial . [3] [25] Los síntomas agudos generalmente se resuelven después de tres a seis semanas; [25] alrededor del 25% de las personas pueden presentar una recurrencia de los síntomas secundarios. [23] [26] Muchas personas que presentan sífilis secundaria (40-85% de las mujeres, 20-65% de los hombres) no informan haber tenido previamente el chancro clásico de la sífilis primaria. [23]
Latente
La sífilis latente se define como la presencia de una prueba serológica de infección sin síntomas de la enfermedad. [19] Se desarrolla después de una sífilis secundaria y se divide en dos etapas: la latente temprana y la latente tardía. [27] La Organización Mundial de la Salud define la sífilis latente temprana como la que se presenta menos de dos años después de la infección original. [27] La sífilis latente temprana es infecciosa, ya que hasta el 25 % de las personas pueden desarrollar una infección secundaria recurrente (durante la cual las bacterias se replican activamente y son infecciosas). [27] Dos años después de la infección original, la persona entrará en la fase latente tardía y no es tan infecciosa como la fase temprana. [25] [28] La fase latente de la sífilis puede durar muchos años, después de los cuales, sin tratamiento, aproximadamente el 15-40 % de las personas pueden desarrollar sífilis terciaria. [29]
Terciario

La sífilis terciaria puede aparecer aproximadamente de 3 a 15 años después de la infección inicial y puede dividirse en tres formas diferentes: sífilis gomosa (15%), neurosífilis tardía (6,5%) y sífilis cardiovascular (10%). [3] [25] Sin tratamiento, un tercio de las personas infectadas desarrollan la enfermedad terciaria. [25] Las personas con sífilis terciaria no son contagiosas. [3]
La sífilis gomosa o sífilis benigna tardía suele aparecer entre 1 y 46 años después de la infección inicial, con una duración media de 15 años. [3] Esta etapa se caracteriza por la formación de gomas crónicas , que son bolas de inflamación blandas y similares a tumores que pueden variar considerablemente de tamaño. [3] Por lo general, afectan a la piel, los huesos y el hígado, pero pueden aparecer en cualquier parte. [3]
La sífilis cardiovascular suele aparecer entre 10 y 30 años después de la infección inicial. [3] La complicación más común es la aortitis sifilítica , que puede provocar la formación de un aneurisma aórtico . [3]
La neurosífilis es una infección que afecta al sistema nervioso central . La afectación del sistema nervioso central en la sífilis (ya sea asintomática o sintomática) puede ocurrir en cualquier etapa de la infección. [21] Puede ocurrir de manera temprana, siendo asintomática o en forma de meningitis sifilítica ; o de manera tardía como sífilis meningovascular, manifestándose como paresia general o tabes dorsal . [3]
La sífilis meningovascular implica la inflamación de las arterias pequeñas y medianas del sistema nervioso central. Puede presentarse entre 1 y 10 años después de la infección inicial. La sífilis meningovascular se caracteriza por accidente cerebrovascular, parálisis de los nervios craneales e inflamación de la médula espinal . [30] La neurosífilis sintomática tardía puede desarrollarse décadas después de la infección original e incluye 2 tipos; paresia general y tabes dorsal. La paresia general se presenta con demencia, cambios de personalidad, delirios, convulsiones, psicosis y depresión. [30] La tabes dorsal se caracteriza por inestabilidad de la marcha, dolores agudos en el tronco y las extremidades, alteración de la sensibilidad posicional de las extremidades y signo de Romberg positivo . [30] Tanto la tabes dorsal como la paresia general pueden presentarse con pupila de Argyll Robertson, que son pupilas que se contraen cuando la persona se enfoca en objetos cercanos ( reflejo de acomodación ) pero no se contraen cuando se expone a luz brillante ( reflejo pupilar ).
Congénito
La sífilis congénita es aquella que se transmite durante el embarazo o durante el parto. [7] Dos tercios de los bebés sifilíticos nacen sin síntomas. [7] Los síntomas comunes que se desarrollan durante los primeros años de vida incluyen agrandamiento del hígado y el bazo (70%), erupción cutánea (70%), fiebre (40%), neurosífilis (20%) e inflamación pulmonar (20%). [7] Si no se trata, la sífilis congénita tardía puede ocurrir en el 40%, incluyendo deformación de la nariz en silla de montar , signo de Higouménakis , tibia de sable o articulaciones de Clutton , entre otras. [7] La infección durante el embarazo también se asocia con aborto espontáneo . [31] Los principales defectos dentales observados en la sífilis congénita son los incisivos con forma de clavija y dentados conocidos como dientes de Hutchinson y los llamados molares de morera (también conocidos como molares de Moon o de Fournier), molares permanentes defectuosos con coronas redondeadas y deformadas que se asemejan a una morera . [32]
Causa
Bacteriología

Treponema pallidum subespecie pallidum es una bacteria en forma de espiral, gramnegativa y muy móvil. [11] [22] Otras dos enfermedades humanas son causadas por subespecies relacionadas de Treponema pallidum , el pian (subespecie pertenue ) y el bejel (subespecie endemicum ), y otra causada por el Treponema carateum muy estrechamente relacionado , la pinta . [3] [33] A diferencia de la subespecie pallidum , no causan enfermedades neurológicas. [7] Los humanos son el único reservorio natural conocido de la subespecie pallidum . [34] No puede sobrevivir más de unos pocos días sin un huésped . [22] Esto se debe a que su pequeño genoma (1,14 Mbp ) no codifica las vías metabólicas necesarias para producir la mayoría de sus macronutrientes. [22] Tiene un tiempo de duplicación lento de más de 30 horas. [22] La bacteria es conocida por su capacidad de evadir el sistema inmunológico y su capacidad invasiva. [35]
Transmisión
La sífilis se transmite principalmente por contacto sexual o durante el embarazo de una madre a su bebé; la bacteria puede pasar a través de las membranas mucosas intactas o la piel comprometida. [3] [34] Por lo tanto, es transmisible por besos cerca de una lesión, así como por sexo manual , oral , vaginal y anal . [3] [36] [37] Aproximadamente entre el 30% y el 60% de las personas expuestas a la sífilis primaria o secundaria contraerán la enfermedad. [25] Su infectividad se ejemplifica por el hecho de que un individuo inoculado con solo 57 organismos tiene un 50% de posibilidades de infectarse. [22] La mayoría de los casos nuevos en los Estados Unidos (60%) ocurren en hombres que tienen relaciones sexuales con hombres; y en esta población el 20% de los casos de sífilis se debieron solo al sexo oral. [3] [36] La sífilis puede transmitirse por productos sanguíneos , pero el riesgo es bajo debido al análisis de la sangre donada en muchos países. [3] El riesgo de transmisión por compartir agujas parece ser limitado. [3]
Por lo general, no es posible contraer sífilis a través de los asientos del inodoro, las actividades diarias, los jacuzzis o al compartir utensilios para comer o ropa. [38] Esto se debe principalmente a que las bacterias mueren muy rápidamente fuera del cuerpo, lo que hace que la transmisión a través de objetos sea extremadamente difícil. [39]
Diagnóstico


La sífilis es difícil de diagnosticar clínicamente durante la infección temprana. [22] La confirmación se realiza mediante análisis de sangre o inspección visual directa con microscopio de campo oscuro . [3] [41] Los análisis de sangre se utilizan con más frecuencia, ya que son más fáciles de realizar. [3] Las pruebas de diagnóstico no pueden distinguir entre las etapas de la enfermedad. [42]
Análisis de sangre
Los análisis de sangre se dividen en pruebas no treponémicas y treponémicas. [22]
Las pruebas no treponémicas se utilizan inicialmente e incluyen pruebas de laboratorio de investigación de enfermedades venéreas (VDRL) y pruebas de reagina plasmática rápida (RPR). Los falsos positivos en las pruebas no treponémicas pueden ocurrir con algunas infecciones virales, como la varicela y el sarampión . Los falsos positivos también pueden ocurrir con linfoma , tuberculosis , malaria , endocarditis , enfermedad del tejido conectivo y embarazo . [19]
Debido a la posibilidad de falsos positivos con pruebas no treponémicas, se requiere confirmación con una prueba treponémica, como el ensayo de aglutinación de partículas de Treponema pallidum (TPHA) o la prueba de absorción de anticuerpos treponémicos fluorescentes (FTA-Abs). [3] Las pruebas de anticuerpos treponémicos generalmente se vuelven positivas de dos a cinco semanas después de la infección inicial [22] y permanecen positivas durante muchos años. [43] La neurosífilis se diagnostica al encontrar grandes cantidades de leucocitos (predominantemente linfocitos ) y altos niveles de proteína en el líquido cefalorraquídeo en el contexto de una infección de sífilis conocida. [3] [19]
Prueba directa
La microscopía de campo oscuro del líquido seroso de un chancro se puede utilizar para hacer un diagnóstico inmediato. [22] Los hospitales no siempre tienen equipos o personal experimentado, y las pruebas deben realizarse dentro de los 10 minutos posteriores a la adquisición de la muestra. [22] Se pueden realizar otras dos pruebas en una muestra del chancro: pruebas de anticuerpos fluorescentes directos (DFA) y pruebas de reacción en cadena de la polimerasa (PCR). [22] DFA utiliza anticuerpos marcados con fluoresceína , que se adhieren a proteínas específicas de la sífilis, mientras que PCR utiliza técnicas para detectar la presencia de genes específicos de la sífilis . [22] Estas pruebas no son tan sensibles al tiempo, ya que no requieren bacterias vivas para hacer el diagnóstico. [22]
Prevención
Vacuna
Hasta 2018 [actualizar], no existe ninguna vacuna eficaz para la prevención. [34] Varias vacunas basadas en proteínas treponémicas reducen el desarrollo de lesiones en un modelo animal , pero la investigación continúa. [44] [45]
Sexo
El uso del preservativo reduce la probabilidad de transmisión durante las relaciones sexuales, pero no elimina el riesgo. [46] Los Centros para el Control y la Prevención de Enfermedades (CDC) afirman que "el uso correcto y constante de preservativos de látex puede reducir el riesgo de sífilis solo cuando se protege el área infectada o el sitio de exposición potencial. [47] Sin embargo, una llaga de sífilis fuera del área cubierta por un preservativo de látex aún puede permitir la transmisión, por lo que se debe tener precaución incluso cuando se usa un preservativo". [48]
La abstinencia del contacto físico íntimo con una persona infectada es eficaz para reducir la transmisión de la sífilis. Los CDC afirman que "la forma más segura de evitar la transmisión de enfermedades de transmisión sexual, incluida la sífilis, es abstenerse del contacto sexual o mantener una relación monógama a largo plazo con una pareja que se haya sometido a pruebas y se sepa que no está infectada". [48]
Enfermedad congénita

La sífilis congénita en el recién nacido se puede prevenir mediante la detección de las madres durante el embarazo temprano y el tratamiento de las infectadas. [50] El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos (USPSTF) recomienda encarecidamente la detección universal de todas las mujeres embarazadas, [51] mientras que la Organización Mundial de la Salud (OMS) recomienda que todas las mujeres se realicen la prueba en su primera visita prenatal y nuevamente en el tercer trimestre . [52] [53] Si son positivas, se recomienda que sus parejas también sean tratadas. [52] La sífilis congénita sigue siendo común en el mundo en desarrollo, ya que muchas mujeres no reciben atención prenatal en absoluto, y la atención prenatal que reciben otras no incluye la detección. [50] [54] Todavía ocurre ocasionalmente en el mundo desarrollado, ya que las personas con más probabilidades de adquirir sífilis son las menos propensas a recibir atención durante el embarazo. [50] Varias medidas para aumentar el acceso a las pruebas parecen eficaces para reducir las tasas de sífilis congénita en los países de ingresos bajos a medios. [52] Las pruebas en el punto de atención para detectar la sífilis parecieron ser confiables, aunque se necesita más investigación para evaluar su eficacia y mejorar los resultados en las madres y los bebés. [55]
Cribado
Los CDC recomiendan que los hombres sexualmente activos que tienen sexo con hombres se realicen pruebas al menos una vez al año. [56] El USPSTF también recomienda realizar pruebas de detección entre aquellos que corren un alto riesgo. [57]
La sífilis es una enfermedad de declaración obligatoria en muchos países, incluidos Canadá, [58] la Unión Europea , [59] y los Estados Unidos. [60] Esto significa que los proveedores de atención médica deben notificar a las autoridades de salud pública , que idealmente proporcionarán la notificación a las parejas de la persona. [61] Los médicos también pueden alentar a los pacientes a que envíen a sus parejas a buscar atención. [62] Se han encontrado varias estrategias para mejorar el seguimiento de las pruebas de ITS, incluido el correo electrónico y los mensajes de texto de recordatorios para las citas. [63]
Tratamiento
Uso histórico del mercurio
Como forma de quimioterapia , el mercurio elemental se había utilizado para tratar enfermedades de la piel en Europa ya en 1363. [64] A medida que la sífilis se propagaba, las preparaciones de mercurio estuvieron entre los primeros medicamentos utilizados para combatirla. De hecho, el mercurio es muy antimicrobiano: en el siglo XVI se descubrió que a veces era suficiente para detener el desarrollo de la enfermedad cuando se aplicaba a las úlceras como ungüento o cuando se inhalaba como sufumigación. También se trataba mediante la ingestión de compuestos de mercurio. [65] Sin embargo, una vez que la enfermedad se había afianzado, las cantidades y formas de mercurio necesarias para controlar su desarrollo excedían la capacidad del cuerpo humano para tolerarla, y el tratamiento se volvió peor y más letal que la enfermedad. No obstante, el envenenamiento por mercurio dirigido médicamente se generalizó durante los siglos XVII, XVIII y XIX en Europa, América del Norte y la India. [66] Las sales de mercurio, como el cloruro de mercurio (II), todavía se utilizaban con frecuencia en medicina en 1916 y se consideraban tratamientos eficaces y valiosos. [67]
Infecciones tempranas
El tratamiento de primera línea para la sífilis no complicada (estadios primarios o secundarios) sigue siendo una dosis única de bencilpenicilina benzatínica intramuscular . [68] La bacteria es muy vulnerable a la penicilina cuando se trata de forma temprana, y una persona tratada normalmente se vuelve no infecciosa en unas 24 horas. [69] La doxiciclina y la tetraciclina son opciones alternativas para las personas alérgicas a la penicilina; debido al riesgo de defectos de nacimiento , no se recomiendan para mujeres embarazadas. [68] A menudo hay resistencia a los macrólidos , la rifampicina y la clindamicina . [34] La ceftriaxona , un antibiótico de cefalosporina de tercera generación , puede ser tan eficaz como el tratamiento a base de penicilina. [3] Se recomienda que una persona tratada evite las relaciones sexuales hasta que las llagas se hayan curado. [38] En comparación con la azitromicina para el tratamiento de la infección temprana, no hay evidencia sólida de la superioridad de la azitromicina sobre la penicilina G benzatínica. [70]
Infecciones tardías
En el caso de la neurosífilis, debido a la escasa penetración de la penicilina benzatínica en el sistema nervioso central , a los afectados se les administran grandes dosis de penicilina G intravenosa durante un mínimo de 10 días. [3] [34] Si una persona es alérgica a la penicilina, se puede utilizar ceftriaxona o intentar la desensibilización a la penicilina . [3] Otras presentaciones tardías se pueden tratar con penicilina benzatínica intramuscular una vez a la semana durante tres semanas. [3] El tratamiento en esta etapa solo limita la progresión adicional de la enfermedad y tiene un efecto limitado sobre el daño que ya se ha producido. [3] La curación serológica se puede medir cuando los títulos no treponémicos disminuyen en un factor de 4 o más en 6 a 12 meses en la sífilis temprana o 12 a 24 meses en la sífilis tardía. [21]
Reacción de Jarisch-Herxheimer
.jpg/440px-Jarisch-Herxheimer_reaction_in_patient_(cropped).jpg)
Uno de los posibles efectos secundarios del tratamiento es la reacción de Jarisch-Herxheimer . [3] Con frecuencia comienza dentro de una hora y dura 24 horas, con síntomas de fiebre, dolores musculares, dolor de cabeza y frecuencia cardíaca acelerada . [3] Es causada por citocinas liberadas por el sistema inmunológico en respuesta a las lipoproteínas liberadas por la ruptura de las bacterias de la sífilis. [72]
Embarazo
La penicilina es un tratamiento eficaz para la sífilis durante el embarazo [73], pero no hay acuerdo sobre qué dosis o vía de administración es más eficaz. [74]
Epidemiología


| Sin datos <35 35–70 70–105 105–140 140–175 175–210 | 210–245 245–280 280–315 315–350 350–500 >500 |
En 2012, alrededor del 0,5% de los adultos estaban infectados con sífilis, con 6 millones de casos nuevos. [9] En 1999, se cree que ha infectado a 12 millones de personas adicionales, con más del 90% de los casos en el mundo en desarrollo . [34] Afecta entre 700.000 y 1,6 millones de embarazos al año, lo que resulta en abortos espontáneos , mortinatos y sífilis congénita. [7] Durante 2015, causó alrededor de 107.000 muertes, por debajo de las 202.000 en 1990. [6] [10] En África subsahariana , la sífilis contribuye a aproximadamente el 20% de las muertes perinatales . [7] Las tasas son proporcionalmente más altas entre los usuarios de drogas intravenosas , los que están infectados con el VIH y los hombres que tienen relaciones sexuales con hombres. [12] [13] [14] En los Estados Unidos, alrededor de 55.400 personas se infectan cada año a partir de 2014. [actualizar][ 76] Los afroamericanos representaron casi la mitad de todos los casos en 2010. [77] A partir de 2014, las infecciones por sífilis siguen aumentando en los Estados Unidos. [78] [79] En los Estados Unidos a partir de 2020, las tasas de sífilis han aumentado más del triple; en 2018 aproximadamente el 86% de todos los casos de sífilis en los Estados Unidos fueron en hombres. [21] En 2021, los datos preliminares de los CDC ilustraron que se encontraron 2.677 casos de sífilis congénita en la población de 332 millones en los Estados Unidos. [80]
La sífilis era muy común en Europa durante los siglos XVIII y XIX. [11] Flaubert la encontró universal entre las prostitutas egipcias del siglo XIX. [81] En el mundo desarrollado durante el siglo XX, las infecciones disminuyeron rápidamente con el uso generalizado de antibióticos , hasta los años 1980 y 1990. [11] Desde 2000, las tasas de sífilis han aumentado en los EE. UU., Canadá, el Reino Unido, Australia y Europa, principalmente entre los hombres que tienen sexo con hombres. [34] Las tasas de sífilis entre las mujeres estadounidenses se han mantenido estables durante este tiempo, mientras que las tasas entre las mujeres del Reino Unido han aumentado, pero a una tasa menor que la de los hombres. [82] Se han producido aumentos de las tasas entre los heterosexuales en China y Rusia desde la década de 1990. [34] Esto se ha atribuido a prácticas sexuales inseguras, como la promiscuidad sexual, la prostitución y la disminución del uso de protección de barrera. [34] [82] [83]
Si no se trata, tiene una tasa de mortalidad del 8% al 58%, con una mayor tasa de mortalidad entre los varones. [3] Los síntomas de la sífilis se han vuelto menos graves durante los siglos XIX y XX, en parte debido a la amplia disponibilidad de un tratamiento eficaz y en parte debido a la virulencia de la bacteria. [23] Con un tratamiento temprano, resultan pocas complicaciones. [22] La sífilis aumenta el riesgo de transmisión del VIH de dos a cinco veces, y la coinfección es común (30-60% en algunos centros urbanos). [3] [34] En 2015, Cuba se convirtió en el primer país en eliminar la transmisión de la sífilis de madre a hijo. [84]
Historia
Origen, difusión y descubrimiento

Los paleopatólogos saben desde hace décadas que la sífilis estaba presente en América antes del contacto europeo. [86] [87] La situación en Europa y Afro-Eurasia ha sido más turbia y ha provocado un debate considerable. [88] Según la teoría colombina, la sífilis fue traída a España por los hombres que navegaron con Cristóbal Colón en 1492 y se propagó desde allí, con una grave epidemia en Nápoles que comenzó ya en 1495. Los contemporáneos creían que la enfermedad surgió de raíces americanas, y en el siglo XVI los médicos escribieron extensamente sobre la nueva enfermedad que les infligieron los exploradores que regresaron. [89]
La mayoría de las evidencias apoyan la hipótesis del origen colombino. [90] Sin embargo, a partir de la década de 1960, ejemplos de probable treponematosis (la enfermedad madre de la sífilis, el bejel y el pian ) en restos óseos cambiaron la opinión de algunos hacia un origen "precolombino". [91] [92]
Cuando las condiciones de vida cambiaron con la urbanización, los grupos sociales de élite comenzaron a practicar una higiene básica y a separarse de otros estratos sociales. En consecuencia, la treponematosis fue expulsada del grupo de edad en el que se había vuelto endémica. Entonces comenzó a aparecer en adultos como sífilis. Como nunca habían estado expuestos a ella cuando eran niños, no podían defenderse de una enfermedad grave. La propagación de la enfermedad a través del contacto sexual también hizo que las víctimas se infectaran con una carga bacteriana masiva a través de llagas abiertas en los genitales. Los adultos de los grupos socioeconómicos más altos enfermaron gravemente con síntomas dolorosos y debilitantes que duraron décadas. A menudo, murieron de la enfermedad, al igual que sus hijos, que estaban infectados con sífilis congénita. La diferencia entre las poblaciones rurales y urbanas fue notada por primera vez por Ellis Herndon Hudson, un médico que publicó extensamente sobre la prevalencia de la treponematosis, incluida la sífilis, en tiempos pasados. [93] La importancia de la carga bacteriana fue notada por primera vez por el médico Ernest Grin en 1952 en su estudio sobre la sífilis en Bosnia. [94]
La evidencia más convincente de la validez de la hipótesis precolombina es la presencia de daños similares a los de la sífilis en los huesos y dientes en restos esqueléticos medievales. Si bien el número absoluto de casos no es grande, continuamente se descubren nuevos, el más reciente en 2015. [95] Al menos quince casos de treponematosis adquirida basados en evidencia de huesos, y seis ejemplos de treponematosis congénita basados en evidencia de dientes, son ahora ampliamente aceptados. En varios de los veintiún casos, la evidencia también puede indicar sífilis. [96]

En 2020, un grupo de destacados paleopatólogos concluyó que se había recopilado suficiente evidencia para demostrar que las enfermedades treponémicas, casi con certeza incluida la sífilis, habían existido en Europa antes de los viajes de Colón. [97] Sin embargo, hay una cuestión pendiente. Los dientes y huesos dañados pueden parecer una prueba de la sífilis precolombina, pero existe la posibilidad de que apunten a una forma endémica de enfermedad treponémica. Como la sífilis, el bejel y el pian varían considerablemente en las tasas de mortalidad y el nivel de enfermedad humana que provocan, es importante saber de cuál de ellas se está hablando en cada caso determinado, pero sigue siendo difícil para los paleopatólogos distinguirlas. (La cuarta de las enfermedades treponémicas es la pinta , una enfermedad de la piel y por lo tanto irrecuperable a través de la paleopatología.) El ADN antiguo (aDNA) tiene la respuesta, porque así como solo el aDNA es suficiente para distinguir entre la sífilis y otras enfermedades que producen síntomas similares en el cuerpo, solo puede diferenciar espiroquetas que son 99.8 por ciento idénticas con absoluta precisión. [98] Sin embargo, el progreso en el descubrimiento de la extensión histórica de los síndromes a través del aDNA sigue siendo lento, porque la bacteria responsable de la treponematosis es rara en restos esqueléticos y frágil, lo que hace que sea notoriamente difícil de recuperar y analizar. La datación precisa al período medieval aún no es posible, pero el trabajo de Kettu Majander et al. que descubrió la presencia de varios tipos diferentes de treponematosis al comienzo del período moderno temprano argumenta en contra de su introducción reciente desde otros lugares. Por lo tanto, argumentan, la treponematosis, posiblemente incluida la sífilis, casi con certeza existió en la Europa medieval. [99]
A pesar de los avances significativos en el rastreo de la presencia de la sífilis en períodos históricos pasados, aún faltan hallazgos definitivos de paleopatología y estudios de ADNa para el período medieval. Por lo tanto, la evidencia del arte es útil para resolver el problema. La investigación de Marylynn Salmon ha demostrado que las deformidades en sujetos medievales se pueden identificar comparándolas con las de las víctimas modernas de sífilis en dibujos y fotografías médicas. [100] Una de las deformidades más típicas, por ejemplo, es un puente nasal colapsado llamado nariz en silla de montar . Salmon descubrió que aparecía a menudo en iluminaciones medievales , especialmente entre los hombres que atormentaban a Cristo en escenas de la crucifixión. La asociación de la nariz en silla de montar con hombres percibidos como tan malvados que matarían al hijo de Dios indica que los artistas estaban pensando en la sífilis, que generalmente se transmite a través de las relaciones sexuales con parejas promiscuas, un pecado mortal en la época medieval.
Sigue siendo un misterio por qué los autores de los tratados médicos medievales se abstuvieron tan uniformemente de describir la sífilis o de comentar su existencia en la población. Muchos pueden haberla confundido con otras enfermedades como la lepra ( enfermedad de Hansen ) o la elefantiasis . La gran variedad de síntomas de la treponematosis, las diferentes edades en las que aparecen las diversas enfermedades y sus resultados ampliamente divergentes según el clima y la cultura, habrían contribuido en gran medida a la confusión de los médicos, como de hecho sucedió hasta mediados del siglo XX. Además, la evidencia indica que algunos escritores sobre enfermedades temían las implicaciones políticas de discutir una condición más fatal para las élites que para los plebeyos. El historiador Jon Arrizabalaga ha investigado esta cuestión para Castilla con resultados sorprendentes que revelan un esfuerzo por ocultar su asociación con las élites. [101]
Los primeros registros escritos de un brote de sífilis en Europa ocurrieron en 1495 en Nápoles, Italia , durante una invasión francesa ( Guerra italiana de 1494-98 ). [11] [42] Dado que se afirmó que había sido propagada por tropas francesas, inicialmente la gente de Nápoles la llamó la "enfermedad francesa". [102] La enfermedad llegó a Londres en 1497 y se registró en el Hospital de San Bartolomé que infectó a 10 de los 20 pacientes. [103] En 1530, el nombre pastoral "sífilis" (el nombre de un personaje) fue utilizado por primera vez por el médico y poeta italiano Girolamo Fracastoro como título de su poema en latín en hexámetro dactílico Syphilis sive morbus gallicus ( Sífilis o La enfermedad francesa ) que describe los estragos de la enfermedad en Italia. [104] [105] En Gran Bretaña también se la llamó la "Gran Viruela". [106] [107]
En los siglos XVI al XIX, la sífilis fue una de las mayores cargas de salud pública en prevalencia , síntomas y discapacidad, [108] : 208–209 [109] aunque generalmente no se llevaban registros de su prevalencia real debido al temible y sórdido estatus de las infecciones de transmisión sexual en esos siglos. [108] : 208–209 Según un estudio de 2020, más del 20% de las personas en el rango de edad de 15 a 34 años en el Londres de finales del siglo XVIII fueron tratadas por sífilis. [110] En ese momento se desconocía el agente causal , pero era bien sabido que se transmitía sexualmente y también a menudo de madre a hijo. Su asociación con el sexo, especialmente la promiscuidad sexual y la prostitución , la convirtió en un objeto de miedo y repulsión y en un tabú. La magnitud de su morbilidad y mortalidad en aquellos siglos reflejaba que, a diferencia de hoy, no había un conocimiento adecuado de su patogenia ni tratamientos verdaderamente eficaces. Sus daños no eran causados tanto por una gran enfermedad o muerte en las primeras fases de la enfermedad, sino más bien por sus espantosos efectos décadas después de la infección, a medida que progresaba hacia la neurosífilis con tabes dorsal . Se utilizaban comúnmente compuestos de mercurio y el aislamiento, con tratamientos a menudo peores que la enfermedad. [106]
El organismo causal, Treponema pallidum , fue identificado por primera vez por Fritz Schaudinn y Erich Hoffmann , en 1905. [111] El primer tratamiento eficaz para la sífilis fue la arsfenamina , descubierta por Sahachiro Hata en 1909, durante un estudio de cientos de compuestos orgánicos arsenicales recién sintetizados dirigido por Paul Ehrlich . Fue fabricado y comercializado a partir de 1910 bajo el nombre comercial Salvarsan por Hoechst AG . [112] Este compuesto organoarsénico fue el primer agente quimioterapéutico moderno .
Durante el siglo XX, a medida que tanto la microbiología como la farmacología avanzaban enormemente, la sífilis, como muchas otras enfermedades infecciosas, se convirtió en una carga manejable más que en un misterio aterrador y desfigurante, al menos en los países desarrollados entre aquellas personas que podían permitirse pagar un diagnóstico y tratamiento oportunos. La penicilina se descubrió en 1928, y la eficacia del tratamiento con penicilina se confirmó en ensayos en 1943, [106] momento en el que se convirtió en el tratamiento principal. [113]
Se cree que muchas figuras históricas famosas, entre ellas Franz Schubert , Arthur Schopenhauer , Édouard Manet , [11] Charles Baudelaire , [114] y Guy de Maupassant, padecieron la enfermedad. [115] Durante mucho tiempo se creyó que Friedrich Nietzsche se había vuelto loco como resultado de la sífilis terciaria , pero ese diagnóstico ha sido cuestionado recientemente. [116]
Artes y literatura

La representación más antigua conocida de un individuo con sífilis es El hombre sifilítico (1496) de Alberto Durero , un grabado en madera que se cree que representa a un lansquenet , un mercenario del norte de Europa . [117] Se cree que el mito de la femme fatale o "mujeres venenosas" del siglo XIX se deriva en parte de la devastación de la sífilis, con ejemplos clásicos en la literatura que incluyen " La Belle Dame sans Merci " de John Keats . [118] [119]
El artista flamenco Stradanus diseñó un grabado llamado Preparación y uso de guayaco para tratar la sífilis , una escena de un hombre rico recibiendo tratamiento para la sífilis con la madera tropical guayaco en algún momento alrededor de 1590. [120]
Estudios de Tuskegee y Guatemala

El "Estudio Tuskegee de la sífilis no tratada en el hombre negro" fue un estudio clínico infame, poco ético y racista realizado entre 1932 y 1972 por el Servicio de Salud Pública de los Estados Unidos . [121] [122] Si bien el propósito de este estudio era observar la historia natural de la sífilis no tratada, a los hombres afroamericanos en el estudio se les dijo que estaban recibiendo tratamiento gratuito para la "mala sangre" del gobierno de los Estados Unidos. [123]
El Servicio de Salud Pública comenzó a trabajar en este estudio en 1932 en colaboración con la Universidad de Tuskegee , una universidad históricamente negra en Alabama. Los investigadores inscribieron a 600 aparceros afroamericanos pobres del condado de Macon , Alabama , en el estudio. De estos hombres, 399 habían contraído sífilis antes de que comenzara el estudio y 201 no tenían la enfermedad. [122] Se les dio atención médica, comidas calientes y seguro de entierro gratuito a los que participaron. A los hombres se les dijo que el estudio duraría seis meses, pero al final, continuó durante 40 años. [122] Después de que se perdió la financiación para el tratamiento, el estudio continuó sin informar a los hombres que solo estaban siendo estudiados y no serían tratados. Ante la participación insuficiente, el Departamento de Salud del Condado de Macon escribió a los sujetos para ofrecerles una "última oportunidad" de obtener un "tratamiento" especial, que no era un tratamiento en absoluto, sino una punción lumbar administrada exclusivamente con fines de diagnóstico. [121] A ninguno de los hombres infectados se le dijo que tenía la enfermedad, y ninguno fue tratado con penicilina, incluso después de que se hubiera demostrado que el antibiótico era eficaz para tratar la sífilis. Según los Centros para el Control y Prevención de Enfermedades , a los hombres se les dijo que estaban siendo tratados por "mala sangre" (un coloquialismo que describe diversas afecciones como fatiga, anemia y sífilis), que era una de las principales causas de muerte entre los hombres afroamericanos del sur. [122]
El estudio, que duró 40 años, se convirtió en un ejemplo clásico de ética médica deficiente , porque los investigadores habían negado deliberadamente el tratamiento con penicilina y porque los sujetos habían sido engañados respecto de los propósitos del estudio. La revelación en 1972 de estos fallos del estudio por parte de un denunciante , Peter Buxtun , condujo a cambios importantes en la legislación y la reglamentación de los Estados Unidos sobre la protección de los participantes en los estudios clínicos. Ahora los estudios requieren el consentimiento informado , [124] la comunicación del diagnóstico y la notificación precisa de los resultados de las pruebas. [125]

Experimentos similares se llevaron a cabo en Guatemala de 1946 a 1948. Se realizó durante la administración del presidente estadounidense Harry S. Truman y el presidente guatemalteco Juan José Arévalo con la cooperación de algunos ministerios de salud y funcionarios guatemaltecos. [126] Los médicos infectaron a soldados, prostitutas, prisioneros y pacientes mentales con sífilis y otras infecciones de transmisión sexual , sin el consentimiento informado de los sujetos y trataron a la mayoría de los sujetos con antibióticos . El experimento resultó en al menos 83 muertes. [127] [128] En octubre de 2010, EE. UU. se disculpó formalmente con Guatemala por las violaciones éticas que tuvieron lugar. La Secretaria de Estado Hillary Clinton y la Secretaria de Salud y Servicios Humanos Kathleen Sebelius declararon "Aunque estos eventos ocurrieron hace más de 64 años, estamos indignados de que una investigación tan reprensible pudiera haber ocurrido bajo el disfraz de la salud pública. Lamentamos profundamente que haya sucedido, y pedimos disculpas a todas las personas que se vieron afectadas por prácticas de investigación tan aborrecibles". [129] Los experimentos fueron dirigidos por el médico John Charles Cutler , quien también participó en las últimas etapas del experimento de sífilis de Tuskegee. [130]
Nombres
La sífilis fue llamada por primera vez grande verole o la "gran viruela" por los franceses. Otros nombres históricos han sido "escorbuto de botón", sibbens, frenga y dichuchwa, entre otros. [131] [132] Como era una enfermedad vergonzosa, la enfermedad era conocida en varios países por el nombre de su país vecino, a menudo hostil. [113] Los ingleses, los alemanes y los italianos la llamaban "la enfermedad francesa", mientras que los franceses se referían a ella como la "enfermedad napolitana". Los holandeses la llamaban "enfermedad española/castellana". [113] Para los turcos era conocida como la "enfermedad cristiana", mientras que en la India, los hindúes y los musulmanes le pusieron nombres a la enfermedad. [113]
Referencias
- ^ abcd Ghanem KG, Hook EW (2020). "303. Sífilis". En Goldman L, Schafer AI (eds.). Goldman-Cecil Medicine . Vol. 2 (26.ª ed.). Filadelfia: Elsevier. págs. 1983–1989. ISBN 978-0-323-55087-1.
- ^ abcdefghijklmn «Sífilis: hoja informativa de los CDC (detallada)». CDC . 2 de noviembre de 2015. Archivado desde el original el 6 de febrero de 2016 . Consultado el 3 de febrero de 2016 .
- ^ abcdefghijklmnopqrstu vwxyz aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar Kent ME, Romanelli F (febrero de 2008). "Reexaminando la sífilis: una actualización sobre epidemiología, manifestaciones clínicas y manejo". Anales de farmacoterapia . 42 (2): 226–36. doi :10.1345/aph.1K086. PMID 18212261. S2CID 23899851.
- ^ abcdef «Sífilis». CDC . 4 de junio de 2015. Archivado desde el original el 21 de febrero de 2016 . Consultado el 3 de febrero de 2016 .
- ^ ab GBD 2015 Maternal Mortality Collaborators (octubre de 2016). "Incidencia, prevalencia y años vividos con discapacidad a nivel mundial, regional y nacional para 310 enfermedades y lesiones, 1990-2015: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2015". Lancet . 388 (10053): 1545–1602. doi :10.1016/S0140-6736(16)31678-6. PMC 5055577 . PMID 27733282.
- ^ abc GBD 2015 Mortalidad y causas de muerte Colaboradores (octubre de 2016). "Esperanza de vida global, regional y nacional, mortalidad por todas las causas y mortalidad por causas específicas para 249 causas de muerte, 1980-2015: un análisis sistemático para el Estudio de la carga mundial de enfermedades 2015". Lancet . 388 (10053): 1459–1544. doi :10.1016/s0140-6736(16)31012-1. PMC 5388903 . PMID 27733281.
- ^ abcdefgh Woods, CR (junio de 2009). "Sífilis congénita: pestilencia persistente". The Pediatric Infectious Disease Journal . 28 (6): 536–537. doi :10.1097/INF.0b013e3181ac8a69. PMID 19483520.
- ^ "Pinta". NORD . Archivado desde el original el 16 de agosto de 2018 . Consultado el 13 de abril de 2018 .
- ^ ab Newman L, Rowley J, Vander Hoorn S, Wijesooriya NS, Unemo M, Low N, et al. (2015). "Estimaciones globales de la prevalencia e incidencia de cuatro infecciones de transmisión sexual curables en 2012 basadas en una revisión sistemática y un informe global". PLOS ONE . 10 (12): e0143304. Bibcode :2015PLoSO..1043304N. doi : 10.1371/journal.pone.0143304 . PMC 4672879 . PMID 26646541.
- ^ ab Lozano R (15 de diciembre de 2012). «Mortalidad global y regional por 235 causas de muerte para 20 grupos de edad en 1990 y 2010: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2010». Lancet . 380 (9859): 2095–128. doi :10.1016/S0140-6736(12)61728-0. hdl : 10536/DRO/DU:30050819 . PMC 10790329 . PMID 23245604. S2CID 1541253. Archivado desde el original el 19 de mayo de 2020 . Consultado el 9 de abril de 2020 .
- ^ abcdef Franzen C (diciembre de 2008). «Sífilis en compositores y músicos: Mozart, Beethoven, Paganini, Schubert, Schumann, Smetana». Revista Europea de Microbiología Clínica y Enfermedades Infecciosas . 27 (12): 1151–57. doi :10.1007/s10096-008-0571-x. PMID 18592279. S2CID 947291.
- ^ ab Coffin L, Newberry A, Hagan H, Cleland C, Des Jarlais D, Perlman D (enero de 2010). "Sífilis en usuarios de drogas en países de ingresos bajos y medios". Revista Internacional de Políticas de Drogas . 21 (1): 20–27. doi :10.1016/j.drugpo.2009.02.008. PMC 2790553 . PMID 19361976.
- ^ ab Gao L, Zhang, L., Jin, Q (septiembre de 2009). "Metaanálisis: prevalencia de la infección por VIH y la sífilis entre HSH en China". Infecciones de transmisión sexual . 85 (5): 354–58. doi :10.1136/sti.2008.034702. PMID 19351623. S2CID 24198278.
- ^ ab Karp G, Schlaeffer, F., Jotkowitz, A., Riesenberg, K. (enero de 2009). "Co-infección por sífilis y VIH". Revista Europea de Medicina Interna . 20 (1): 9–13. doi :10.1016/j.ejim.2008.04.002. PMID 19237085.
- ^ Ferri FF (2022). "Sífilis". Asesor clínico de Ferri 2022. Filadelfia, PA: Elsevier. pág. 1452. ISBN 978-0-323-75571-9.
- ^ "Sífilis". www.who.int . Organización Mundial de la Salud. 21 de mayo de 2024 . Consultado el 16 de agosto de 2024 .
- ^ White RM (13 de marzo de 2000). "Descifrando el estudio de Tuskegee sobre la sífilis no tratada". Archivos de Medicina Interna . 160 (5): 585–598. doi :10.1001/archinte.160.5.585. PMID 10724044.
- ^ "Revisitando al Gran Imitador, Parte I: El Origen y la Historia de la Sífilis". www.asm.org . Archivado desde el original el 28 de julio de 2019 . Consultado el 29 de julio de 2019 .
- ^ abcd Comité de Enfermedades Infecciosas (2006). Larry K. Pickering (ed.). Libro rojo 2006 Informe del Comité de Enfermedades Infecciosas (27.ª ed.). Elk Grove Village, IL: Academia Estadounidense de Pediatría. págs. 631–44. ISBN 978-1-58110-207-9.
- ^ "Datos sobre las ETS: sífilis (detallados)". www.cdc.gov . 23 de septiembre de 2019. Archivado desde el original el 30 de julio de 2018 . Consultado el 15 de septiembre de 2017 .
- ^ abcd Campion EW, Ghanem KG, Ram S, Rice PA (27 de febrero de 2020). "La epidemia moderna de sífilis". New England Journal of Medicine . 382 (9): 845–54. doi :10.1056/NEJMra1901593. PMID 32101666. S2CID 211537893.
- ^ abcdefghijklmnopqrst Eccleston K, Collins, L, Higgins, SP (marzo de 2008). "Sífilis primaria". Revista internacional de ETS y SIDA . 19 (3): 145–51. doi :10.1258/ijsa.2007.007258. PMID 18397550. S2CID 19931104.
- ^ abcd Mullooly C, Higgins, SP (agosto de 2010). "Sífilis secundaria: la tríada clásica de erupción cutánea, ulceración de la mucosa y linfadenopatía". Revista internacional de ETS y SIDA . 21 (8): 537–45. doi :10.1258/ijsa.2010.010243. PMID 20975084. S2CID 207198662.
- ^ Dylewski J, Duong M (2 de enero de 2007). "La erupción de la sífilis secundaria". Revista de la Asociación Médica Canadiense . 176 (1): 33–35. doi :10.1503/cmaj.060665. PMC 1764588 . PMID 17200385.
- ^ abcdef Bhatti MT (2007). "Neuropatía óptica por virus y espiroquetas". Int Ophthalmol Clin . 47 (4): 37–66, ix. doi :10.1097/IIO.0b013e318157202d. PMID 18049280. S2CID 2011299.
- ^ Baughn RE, Musher DM (14 de enero de 2005). "Lesiones sifilíticas secundarias". Clinical Microbiology Reviews . 18 (1): 205–16. doi :10.1128/CMR.18.1.205-216.2005. PMC 544174 . PMID 15653827.
- ^ abc O'Byrne P, MacPherson P (28 de junio de 2019). "Sífilis". BMJ . 365 : l4159. doi :10.1136/bmj.l4159. PMC 6598465 . PMID 31253629.
- ^ "Recomendaciones prácticas para el pabellón 86: sífilis". hivinsite.ucsf.edu . Archivado desde el original el 29 de abril de 2019 . Consultado el 29 de julio de 2019 .
- ^ Peeling RW, Mabey D, Kamb ML, Chen XS, Radolf JD, Benzaken AS (12 de octubre de 2017). "Sífilis". Nature Reviews Disease Primers . 3 (1): 17073. doi :10.1038/nrdp.2017.73. PMC 5809176 . PMID 29022569.
- ^ abc Longo DL, Ropper AH (3 de octubre de 2019). "Neurosífilis". Revista de Medicina de Nueva Inglaterra . 381 (14): 1358–63. doi :10.1056/NEJMra1906228. PMID 31577877. S2CID 242487360.
- ^ Cunningham F, Leveno KJ, Bloom SL, Spong CY, Dashe JS, Hoffman BL, Casey BM, Sheffield JS (2013). "Aborto". Williams Obstetrics . McGraw-Hill. pág. 5.
{{cite book}}: CS1 maint: varios nombres: lista de autores ( enlace ) - ^ Nissanka-Jayasuriya EH, Odell EW, Phillips C (septiembre de 2016). "Estigmas dentales de la sífilis congénita: una revisión histórica con relevancia actual". Patología de cabeza y cuello . 10 (3): 327–331. doi :10.1007/s12105-016-0703-z. PMC 4972761. PMID 26897633 .
- ^ Giacani L, Lukehart SA (enero de 2014). "Las treponematosis endémicas". Clinical Microbiology Reviews . 27 (1): 89–115. doi :10.1128/CMR.00070-13. PMC 3910905 . PMID 24396138.
- ^ abcdefghij Stamm LV (febrero de 2010). "Desafío global del Treponema pallidum resistente a los antibióticos". Agentes antimicrobianos y quimioterapia . 54 (2): 583–89. doi :10.1128/aac.01095-09. PMC 2812177. PMID 19805553 .
- ^ Peeling RW, Mabey D, Kamb ML, Chen XS, Radolf JD, Benzaken AS (12 de octubre de 2017). "Sífilis". Nature Reviews. Disease Primers . 3 : 17073. doi :10.1038/nrdp.2017.73. PMC 5809176. PMID 29022569 .
- ^ ab "Transmisión de sífilis primaria y secundaria por sexo oral --- Chicago, Illinois, 1998-2002". Informe semanal de morbilidad y mortalidad . CDC . 21 de octubre de 2004. Archivado desde el original el 5 de agosto de 2020 . Consultado el 15 de enero de 2019 .
- ^ Hoyle A, McGeeney E (2019). Relaciones sexuales exitosas y educación sexual. Taylor y Francis. ISBN 978-1-35118-825-8. Recuperado el 11 de julio de 2023 .
- ^ ab "Sífilis y HSH (hombres que tienen sexo con hombres) - Hoja informativa de los CDC". Centros para el Control y la Prevención de Enfermedades (CDC). 16 de septiembre de 2010. Archivado desde el original el 24 de octubre de 2014. Consultado el 18 de octubre de 2014 .
- ^ GW Csonka (1990). Enfermedades de transmisión sexual: un libro de texto de medicina genitourinaria. Baillière Tindall. p. 232. ISBN 978-0-7020-1258-7Archivado desde el original el 3 de mayo de 2016.
- ^ Lukehart S , Cruz AR, Ramirez LG, Zuluaga AV, Pillay A, Abreu C, et al. (2012). "Evasión inmunitaria y reconocimiento de la espiroqueta sífilis en sangre y piel de pacientes con sífilis secundaria: dos compartimentos inmunológicamente distintos". PLOS Neglected Tropical Diseases . 6 (7): e1717. doi : 10.1371/journal.pntd.0001717 . ISSN 1935-2735. PMC 3398964. PMID 22816000 .
- ^ Ratnam S (enero de 2005). "El diagnóstico de laboratorio de la sífilis". Revista Canadiense de Enfermedades Infecciosas y Microbiología Médica . 16 (1): 45–51. doi : 10.1155/2005/597580 . PMC 2095002 . PMID 18159528.
- ^ ab Farhi D, Dupin, N (septiembre-octubre de 2010). "Orígenes de la sífilis y tratamiento en el paciente inmunocompetente: hechos y controversias". Clinics in Dermatology . 28 (5): 533–8. doi :10.1016/j.clindermatol.2010.03.011. PMID 20797514.
- ^ Singh AE, Barbara Romanowski (1 de abril de 1999). "Sífilis: revisión con énfasis en características clínicas, epidemiológicas y algunas biológicas". Clinical Microbiology Reviews . 12 (2): 187–209. doi :10.1128/CMR.12.2.187. PMC 88914 . PMID 10194456.
- ^ Cameron CE, Lukehart SA (marzo de 2014). "Estado actual del desarrollo de la vacuna contra la sífilis: necesidad, desafíos, perspectivas". Vacuna . 32 (14): 1602–1609. doi :10.1016/j.vaccine.2013.09.053. PMC 3951677 . PMID 24135571.
- ^ Cameron CE (septiembre de 2018). "Desarrollo de una vacuna contra la sífilis". Enfermedades de transmisión sexual . 45 (9S Suppl 1): S17–S19. doi :10.1097/OLQ.0000000000000831. PMC 6089657 . PMID 29528992.
- ^ Koss CA, Dunne EF, Warner L (julio de 2009). "Una revisión sistemática de estudios epidemiológicos que evalúan el uso del condón y el riesgo de sífilis". Sex Transm Dis . 36 (7): 401–5. doi :10.1097/OLQ.0b013e3181a396eb. PMID 19455075. S2CID 25571961.
- ^ "Hoja informativa breve sobre el uso del preservativo | CDC". www.cdc.gov . 18 de abril de 2019. Archivado desde el original el 26 de julio de 2019 . Consultado el 29 de julio de 2019 .
- ^ ab "Sífilis - Hoja informativa de los CDC". Centros para el Control y la Prevención de Enfermedades (CDC). 16 de septiembre de 2010. Archivado desde el original el 16 de septiembre de 2012. Consultado el 30 de mayo de 2007 .
- ^ "Un joven, J. Kay, aquejado de una enfermedad causada por roedores que le ha carcomido parte de la cara. Pintura al óleo, ca. 1820". wellcomelibrary.org . Archivado desde el original el 28 de julio de 2017 . Consultado el 28 de julio de 2017 .
- ^ abc Schmid G (junio de 2004). "Aspectos económicos y programáticos de la prevención de la sífilis congénita". Boletín de la Organización Mundial de la Salud . 82 (6): 402–9. PMC 2622861 . PMID 15356931.
- ^ Grupo de Trabajo de Servicios Preventivos de Estados Unidos (US Preventive Services Task Force F) (19 de mayo de 2009). "Detección de la infección por sífilis en el embarazo: declaración de recomendación de reafirmación del Grupo de Trabajo de Servicios Preventivos de Estados Unidos". Anales de Medicina Interna . 150 (10): 705–9. doi : 10.7326/0003-4819-150-10-200905190-00008 . PMID 19451577.
- ^ abc Hawkes S, Matin, N, Broutet, N, Low, N (15 de junio de 2011). "Efectividad de las intervenciones para mejorar la detección de la sífilis en el embarazo: una revisión sistemática y un metanálisis". The Lancet Infectious Diseases . 11 (9): 684–91. doi :10.1016/S1473-3099(11)70104-9. PMID 21683653.
- ^ "Leyes de detección prenatal de sífilis". www.cdc.gov . 8 de abril de 2019. Archivado desde el original el 28 de julio de 2019 . Consultado el 29 de julio de 2019 .
- ^ Phiske MM (enero de 2014). "Tendencias actuales en la sífilis congénita". Revista india de enfermedades de transmisión sexual y sida . 35 (1): 12–20. doi : 10.4103/0253-7184.132404 . PMC 4066591. PMID 24958980 .
- ^ Shahrook S, Mori R, Ochirbat T, Gomi H (29 de octubre de 2014). "Estrategias de detección de sífilis durante el embarazo". Base de datos Cochrane de revisiones sistemáticas . 2014 (10): CD010385. doi : 10.1002 /14651858.CD010385.pub2. PMC 11126892. PMID 25352226.
- ^ "Tendencias en enfermedades de transmisión sexual en los Estados Unidos: datos nacionales de 2009 sobre gonorrea, clamidia y sífilis". Centros para el Control y la Prevención de Enfermedades . 22 de noviembre de 2010. Archivado desde el original el 4 de agosto de 2011. Consultado el 3 de agosto de 2011 .
- ^ Bibbins-Domingo K , Grossman DC, Curry SJ, Davidson KW, Epling JW, García FA, et al. (7 de junio de 2016). "Detección de la infección por sífilis en adultos y adolescentes no embarazadas". JAMA . 315 (21): 2321–7. doi : 10.1001/jama.2016.5824 . PMID 27272583.
- ^ "Enfermedades de declaración obligatoria a nivel nacional". Agencia de Salud Pública de Canadá. 5 de abril de 2005. Archivado desde el original el 9 de agosto de 2011. Consultado el 2 de agosto de 2011 .
- ^ Viñals-Iglesias H, Chimenos-Küstner, E (1 de septiembre de 2009). "La reaparición de una enfermedad olvidada en la cavidad bucal: la sífilis". Medicina Oral, Patología Oral y Cirugía Bucal . 14 (9): e416–20. PMID 19415060.
- ^ "Tabla 6.5. Enfermedades infecciosas designadas como de notificación obligatoria a nivel nacional: Estados Unidos, 2009 [a]". Libro Rojo . Archivado desde el original el 13 de septiembre de 2012. Consultado el 2 de agosto de 2011 .
- ^ Manual de enfermería médico-quirúrgica de Brunner y Suddarth (12.ª ed.). Filadelfia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2010. pág. 2144. ISBN 978-0-7817-8589-1Archivado desde el original el 18 de mayo de 2016.
- ^ Hogben M (1 de abril de 2007). "Notificación a la pareja sobre enfermedades de transmisión sexual". Clinical Infectious Diseases . 44 (Supl 3): S160–74. doi : 10.1086/511429 . PMID 17342669.
- ^ Desai M, Woodhall SC, Nardone A, Burns F, Mercey D, Gilson R (2015). "Recordatorio activo para aumentar las pruebas de VIH e ITS: una revisión sistemática" (PDF) . Infecciones de transmisión sexual . 91 (5): sextrans–2014–051930. doi : 10.1136/sextrans-2014-051930 . ISSN 1368-4973. PMID 25759476. S2CID 663971. Archivado (PDF) del original el 23 de septiembre de 2020 . Consultado el 18 de septiembre de 2019 .
- ^ John Frith. «Sífilis: su historia temprana y tratamiento hasta la penicilina y el debate sobre sus orígenes». Historia . 20 (4).
- ^ "Sexo y sífilis". Wellcome Collection . 30 de abril de 2019. Consultado el 22 de noviembre de 2023 .
- ^ GJ O'Shea (1990). "El mercurio como agente quimioterapéutico antisifilítico". Revista de la Royal Society of Medicine . 83 (junio de 1990): 392–395. doi :10.1177/014107689008300619. PMC 1292694 . PMID 2199676. S2CID 19322310.
- ^ PI Nixon (20 de mayo de 1916). "El uso intravenoso del cloruro de mercurio". JAMA . LXVI (21): 1622. doi :10.1001/jama.1916.25810470004018d.
- ^ ab Centro para el Control y la Prevención de Enfermedades (CDC). "Hoja informativa sobre sífilis de los CDC". CDC . Archivado desde el original el 25 de febrero de 2015. Consultado el 1 de marzo de 2015 .
- ^ "Guía sobre la sífilis: tratamiento y seguimiento". Gobierno de Canadá. 7 de julio de 2022.
- ^ Bai ZG, Wang B, Yang K, Tian JH, Ma B, Liu Y, et al. (13 de junio de 2012). "Azitromicina versus penicilina G benzatínica para la sífilis temprana". Base de datos Cochrane de revisiones sistemáticas (6): CD007270. doi :10.1002/14651858.CD007270.pub2. ISSN 1469-493X. PMC 11337171. PMID 22696367 .
- ^ D'Eça Júnior A, Rodrigues L, Costa LC (2017). "Reacción de Jarisch-Herxheimer en un paciente con sífilis e infección por el virus de la inmunodeficiencia humana". Revista da Sociedade Brasileira de Medicina Tropical . 51 (6): 877–878. doi : 10.1590/0037-8682-0419-2017 . PMID 30517548.
- ^ Radolf, JD, Lukehart SA, eds. (2006). Treponema patógeno : biología molecular y celular . Caister Academic Press. ISBN 978-1-904455-10-3.
- ^ Alexander JM, Sheffield JS, Sanchez PJ, Mayfield J, Wendel GD J (enero de 1999). "Eficacia del tratamiento de la sífilis en el embarazo". Obstetricia y ginecología . 93 (1): 5–8. doi :10.1016/s0029-7844(98)00338-x. PMID 9916946.
- ^ Walker GJ (2001). "Antibióticos para la sífilis diagnosticada durante el embarazo". Base de datos Cochrane de revisiones sistemáticas . 2010 (3): CD001143. doi :10.1002/14651858.CD001143. PMC 8407021. PMID 11686978 .
- ^ "Estimaciones por país de enfermedades y lesiones". Organización Mundial de la Salud (OMS). 2004. Archivado desde el original el 11 de noviembre de 2009. Consultado el 11 de noviembre de 2009 .
- ^ "Sífilis". www.niaid.nih.gov . 27 de octubre de 2014. Archivado desde el original el 7 de agosto de 2019 . Consultado el 7 de agosto de 2019 .
- ^ "Tendencias de las ETS en los Estados Unidos: datos nacionales de 2010 sobre gonorrea, clamidia y sífilis". Centros para el Control y la Prevención de Enfermedades (CDC). 22 de noviembre de 2010. Archivado desde el original el 24 de enero de 2012. Consultado el 20 de noviembre de 2011 .
- ^ Clement ME, Okeke NL, Hicks CB (2014). "Tratamiento de la sífilis". JAMA . 312 (18): 1905–17. doi :10.1001/jama.2014.13259. ISSN 0098-7484. PMC 6690208 . PMID 25387188.
- ^ Cantor A, Nelson HD, Daeges M, Pappas M (2016). Detección de sífilis en adolescentes y adultos no embarazadas: revisión sistemática para actualizar la recomendación de 2004 del Grupo de trabajo de servicios preventivos de EE. UU. Síntesis de evidencia del Grupo de trabajo de servicios preventivos de EE. UU., anteriormente Revisiones sistemáticas de evidencia. Agencia para la investigación y la calidad de la atención médica (EE. UU.). PMID 27336106. Archivado desde el original el 8 de marzo de 2021 . Consultado el 5 de agosto de 2019 .
- ^ Paperny AM (31 de marzo de 2023). "Los casos de sífilis en bebés se disparan en Canadá en medio de fallas en la atención médica". reuters .
- ^ Francis Steegmuller (1979). Flaubert en Egipto. Una sensibilidad en gira . Chicago Review Press, Incorporated. ISBN 9780897330183.
- ^ ab Kent ME, Romanelli, F (febrero de 2008). "Reexaminando la sífilis: una actualización sobre epidemiología, manifestaciones clínicas y tratamiento". Anales de farmacoterapia . 42 (2): 226–36. doi :10.1345/aph.1K086. PMID 18212261. S2CID 23899851.
- ^ Ficarra G, Carlos, R (septiembre de 2009). "Sífilis: el renacimiento de una antigua enfermedad con implicaciones orales". Patología de cabeza y cuello . 3 (3): 195–206. doi :10.1007/s12105-009-0127-0. PMC 2811633 . PMID 20596972.
- ^ «OMS valida eliminación de transmisión maternoinfantil del VIH y la sífilis en Cuba». OMS . 30 de junio de 2015. Archivado desde el original el 4 de septiembre de 2015 . Consultado el 30 de agosto de 2015 .
- ^ The Metropolitan Museum of Art Bulletin , verano de 2007, págs. 55-56.
- ^ Rothschild BM (15 de mayo de 2005). "Historia de la sífilis". Enfermedades infecciosas clínicas . 40 (10): 1454–1463. doi :10.1086/429626. ISSN 1058-4838. PMID 15844068.
- ^ Baker, BJ y Armelagos, GJ, (1988) "El origen y la antigüedad de la sífilis: diagnóstico e interpretación paleopatológicos". Antropología actual , 29, 703–738. https://doi.org/10.1086/203691. Powell, ML y Cook, DC (2005) El mito de la sífilis: la historia natural de la treponematosis en América del Norte. Gainesville, FL: University Press of Florida. Williams, H. (1932) "El origen y la antigüedad de la sífilis: la evidencia de los huesos enfermos, una revisión, con material nuevo de América". Archivos de patología , 13: 779–814, 931–983.1932).
- ^ Dutour, O., et al. (Eds.). (1994). El origen de la sífilis en Europa: ¿antes o después de 1493? París, Francia: Éditions Errance. Baker, BJ et al. (2020) "Avanzando en la comprensión de la enfermedad treponémica en el pasado y el presente". Anuario de Antropología Física 171: 5–41. doi: 10.1002/ajpa.23988. Harper, KN, Zuckerman, MK, Harper, ML, Kingston, JD, Armelagos, GJ (2011) "El origen y la antigüedad de la sífilis revisitados: una evaluación de la evidencia precolombina del Viejo Mundo de infecciones treponémicas". Anuario de Antropología Física , 54: 99–133. https://doi.org/10.1002/ajpa.21613.
- ^ Para una introducción a esta literatura, véase Quétel, C. (1990). Historia de la sífilis . Baltimore, MD: The Johns Hopkins University Press.
- ^ Hemarjata P (17 de junio de 2019). "Revisitando al gran imitador: el origen y la historia de la sífilis". Sociedad Estadounidense de Microbiología . Consultado el 27 de noviembre de 2023 .
- ^ Entre sus primeros trabajos se incluyen Henneberg, M., y Henneberg, RJ (1994), "Treponematosis in an ancient Greek colony of Metaponto, southern Italy, 580-250 BCE" y Roberts, CA (1994), "Treponematosis in Gloucester, England: A theory and practical approach to the Pre-Columbian theory". Ambos en O. Dutour, et al. (Eds.), L'origine de la syphilis in Europe: avant ou après 1493? (pp. 92-98; 101–108). París, Francia: Éditions Errance.
- ^ Salmon M (13 de julio de 2022). «Los manuscritos y el arte respaldan la evidencia arqueológica de que la sífilis estaba en Europa mucho antes de que los exploradores pudieran traerla de regreso desde las Américas». The Conversation . Consultado el 27 de noviembre de 2023 .
- ^ Hudson, EH (1946). "Una visión unitaria de la treponematosis". American Journal of Tropical Medicine and Hygiene , 26 (1946), 135–139. https://doi.org/10.4269/ajtmh.1946.s1-26.135; "¿Las treponematosis... o treponematosis?", The British Journal of Venereal Diseases , 34 (1958), 22–23; "Enfoque histórico de la terminología de la sífilis". Archives of Dermatology , 84 (1961), 545–562; "Treponematosis y evolución social del hombre". American Anthropologist , 67(4), 885–901. doi:10.1001/archderm.1961.01580160009002. Sobre el estado de la enfermedad, véase también Marylynn Salmon, Medieval Syphilis and Treponemal Disease (Leeds: Arc Humanities Press), 8, 30-33.
- ^ Grin, EI (1952) "Treponematosis endémica en Bosnia: observaciones clínicas y epidemiológicas sobre una campaña de tratamiento masivo exitosa". Boletín de la Organización Mundial de la Salud , 7: 11-25.
- ^ Walker, D., Powers, N., Connell, B. y Redfern, R. (2015). "Evidencia de treponematosis esquelética del cementerio medieval de St. Mary Spital, Londres, e implicaciones para los orígenes de la enfermedad en Europa". American Journal of Physical Anthropology , 156, 90–101. https://doi.org/10.1002/ajpa.22630 y Gaul, JS, Grossschmidt, K., Budenbauer, C. y Kanz, Fabian (2015). "Un caso probable de sífilis congénita de la Austria precolombina". Anthropologischer Anzeiger , 72, 451–472. DOI: 10.1127/anthranz/2015/0504.
- ^ Incluyen Henneberg, M. y Henneberg, RJ (1994). "Treponematosis en una antigua colonia griega de Metaponto, sur de Italia, 580-250 a. C.". En O. Dutour, et al. (Eds.), L'origine de la syphilis in Europe: Avant ou après 1493? (págs. 92–98). París, Francia: Éditions Errance. Stirland, Ana. "Evidencia de treponematosis precolombina en Europa". En Dutour, O., Pálfi, G., Bérato, J., & Brun, J. -P. (Eds.). (1994). El origen de la sífilis en Europa: ¿antes o después de 1493? París, Francia: Éditions Errance y Criminals and Paupers: The Graveyard of St. Margaret Fyebriggate in combusto, Norwich . Con contribuciones de Brian Ayers y Jayne Brown. East Anglian Archaeology 129. Dereham: Historic Environment, Norfolk Museums and Archaeology Service, 2009 . Erdal, YS (2006). "Un caso precolombino de sífilis congénita de Anatolia (Nicea, siglo XIII d. C.)". Revista Internacional de Osteoarqueología , 16, 16–33. https://doi.org/10.1002/oa .802. Cole G. y T. Waldron, "Apple Down 152: un supuesto caso de sífilis en la Inglaterra anglosajona del siglo VI d. C." American Journal of Physical Anthropology 2011 enero;144(1):72-9. doi: 10.1002/ajpa.21371. Publicación electrónica del 18 de agosto de 2010. PMID 20721939. Roberts, CA (1994). "Treponematosis en Gloucester, Inglaterra: una aproximación teórica y práctica a la teoría precolombina". En O. Dutour, et al. (Eds.), L'origine de la syphilis in Europe: avant ou après 1493? (págs. 101 a 108). París, Francia: Éditions Errance.
- ^ Baker, BJ et al. (2020) "Avanzando en la comprensión de la enfermedad treponémica en el pasado y el presente". Anuario de antropología física 171: 5–41. doi: 10.1002/ajpa.23988.
- ^ Fraser, CM, Norris, SJ, Weinstock, GM, White, O., Sutton, GG, Dodson, R., ... Venter, JC (1998). "Secuencia completa del genoma de Treponema pallidum , la espiroqueta de la sífilis". Ciencia , 281 (5375), 375–388. https://doi.org/10.1371/journal.pntd.0001832. Čejková, D., Zobaníková, M., Chen, L., Pospíšilová, P., Strouhal, M., Qin, X., ... Šmajs, D. (2012). "Secuencias completas del genoma de tres cepas de Treponema pallidum ssp. Pertenue : los treponemas de pian y sífilis difieren en menos del 0,2% de la secuencia del genoma". PLoS Enfermedades tropicales desatendidas , 6(1), e1471. doi: 10.1371/journal.pone.0015713. Mikalová, L., Strouhal, M., Čejková, D., Zobaníková , M., Pospíšilová, P., Norris, SJ, ... Šmajs, D. (2010). "Análisis del genoma de cepas de Treponema pallidum subsp. pallidum y subsp. pertenue : la mayoría de las diferencias genéticas se localizan en seis regiones". MÁS UNO , 5, e15713. doi.org/10.1371/journal.pone.0015713. Štaudová, B., Strouhal, M., Zobaníková, M., Čejková, D., Fulton, LL, Chen, L., ... Šmajs, D. (2014). "Secuencia completa del genoma de Treponema pallidum subsp. Cepa endemicum Bosnia A: el genoma está relacionado con los treponemas del pian pero contiene pocos loci similares a los treponemas de la sífilis". PLoS Neglected Tropical Diseases , 8(11), e3261. https://doi.org/10.1371/journal.pntd.0003261.
- ^ Majander, K., Pfrengle S., Kocher, A., ..., Kühnert, JK, Schuenemann, VJ (2020), "Los genomas bacterianos antiguos revelan una alta diversidad de cepas de Treponema pallidum en la Europa moderna temprana". Current Biology 30, 3788–3803. Elsevier Inc. doi: 10.1016/j.cub.2020.07.058.
- ^ Véase su obra Medieval Sífilis y enfermedad treponémica (Leeds: Arc Humanities Press, 2022), 61-79.
- ^ Arrizabalaga, Jon. "La identidad cambiante de la viruela francesa en la Castilla del Renacimiento temprano". Entre el texto y el paciente: la empresa médica en la Europa medieval y moderna temprana , editado por Florence Eliza Glaze y Brian K. Nance, 397–417. Florencia: SISMEL, 2011.
- ^ Winters A (2006). Sífilis. Nueva York: Rosen Pub. Group. pág. 17. ISBN 9781404209060Archivado del original el 18 de agosto de 2020 . Consultado el 15 de septiembre de 2017 .
- ^ Los asesinos ocultos de las casas Tudor: los horrores de la odontología Tudor, etc.
- ^ Dormandy T (2006). El peor de los males: la lucha del hombre contra el dolor: una historia (Edición de prueba de página sin corregir). New Haven: Yale University Press. pág. 99. ISBN 978-0300113228.
- ^ Anthony Grafton (marzo de 1995). "Drogas y enfermedades: biología del Nuevo Mundo y aprendizaje del Viejo Mundo". Nuevos mundos, textos antiguos El poder de la tradición y el impacto del descubrimiento . Harvard University Press. págs. 159-194. ISBN 9780674618763.
- ^ abc Dayan L, Ooi, C (octubre de 2005). "Tratamiento de la sífilis: antiguo y nuevo". Opinión de expertos sobre farmacoterapia . 6 (13): 2271–80. doi :10.1517/14656566.6.13.2271. PMID 16218887. S2CID 6868863.
- ^ Knell RJ (7 de mayo de 2004). "Sífilis en la Europa del renacimiento: ¿evolución rápida de una enfermedad de transmisión sexual introducida?". Actas: Ciencias Biológicas . 271 (Supl 4): S174–6. doi :10.1098/rsbl.2003.0131. PMC 1810019 . PMID 15252975.
- ^ ab de Kruif, Paul (1932). "Cap. 7: Schaudinn: El pálido horror". Hombres contra la muerte . Nueva York: Harcourt, Brace. OCLC 11210642. Archivado desde el original el 28 de agosto de 2021. Consultado el 30 de septiembre de 2020 .
- ^ Rayment M, Sullivan AK (abril de 2011). «“El que conoce la sífilis conoce la medicina”: el regreso de un viejo amigo». Editoriales. British Journal of Cardiology . 18 : 56–58. Archivado desde el original el 7 de agosto de 2020 . Consultado el 7 de abril de 2018 .
"Quien conoce la sífilis conoce la medicina", dijo el padre de la medicina moderna, Sir William Osler, a principios del siglo XX. La sífilis era tan común en el pasado que todos los médicos estaban familiarizados con sus innumerables manifestaciones clínicas. De hecho, el siglo XIX fue testigo del desarrollo de toda una subespecialidad médica, la sifilología, dedicada al estudio del gran imitador, el Treponema pallidum .
- ^ Szreter S, Siena K (2020). "La viruela en el Londres de Boswell: una estimación del alcance de la infección por sífilis en la metrópoli en la década de 1770†". The Economic History Review . 74 (2): 372–399. doi : 10.1111/ehr.13000 . ISSN 1468-0289.
- ^ Schaudinn FR , Hoffmann E (1905). "Vorläufiger Bericht über das Vorkommen von Spirochaeten in syphilitischen Krankheitsprodukten und bei Papillomen" [Informe preliminar sobre la aparición de espiroquetas en chancros y papilomas sifilíticos]. Arbeiten aus dem Kaiserlichen Gesundheitsamte . 22 : 527–534.
- ^ "Salvarsan". Noticias de química e ingeniería . Archivado desde el original el 10 de octubre de 2018. Consultado el 1 de febrero de 2010 .
- ^ abcd Tampa M, Sarbu I, Matei C, Benea V, Georgescu SR (15 de marzo de 2014). "Breve historia de la sífilis". Revista de medicina y vida . 7 (1): 4–10. PMC 3956094 . PMID 24653750.
- ^ Hayden D (2008). Viruela: genio, locura y los misterios de la sífilis. Basic Books. pág. 113. ISBN 978-0786724130Archivado del original el 19 de agosto de 2020 . Consultado el 15 de septiembre de 2017 .
- ^ Halioua B (30 de junio de 2003). "Comentar la sífilis emporta Maupassant | La Revue du Praticien". www.larevuedupraticien.fr . Archivado desde el original el 2 de junio de 2016 . Consultado el 29 de noviembre de 2016 .
- ^ Bernd M. «Nietzsche, Friedrich». Encyclopædia Britannica . Archivado desde el original el 23 de julio de 2012. Consultado el 19 de mayo de 2012 .
- ^ Eisler CT (invierno de 2009). "¿Quién es el "hombre sifilítico" de Durero?". Perspectivas en biología y medicina . 52 (1): 48–60. doi :10.1353/pbm.0.0065. PMID 19168944. S2CID 207268142.
- ^ Hughes R (2007). Cosas que no sabía: una autobiografía (1.ª edición de Vintage Book). Nueva York: Vintage. pág. 346. ISBN 978-0-307-38598-7.
- ^ WilsonE (2005). Entwistle J (ed.). Aderezo corporal ([Online-Ausg.] ed.). Oxford: Editorial Berg. pag. 205.ISBN 978-1-85973-444-5.
- ^ Reid BA (2009). Mitos y realidades de la historia del Caribe (edición [en línea]). Tuscaloosa, AL: University of Alabama Press. p. 113. ISBN 978-0-8173-5534-0Archivado desde el original el 2 de febrero de 2016.
- ^ ab Brandt AM (diciembre de 1978). "Racismo e investigación: el caso del estudio de sífilis de Tuskegee". Informe del Centro Hastings . 8 (6): 21–29. doi :10.2307/3561468. JSTOR 3561468. PMID 721302. S2CID 215820823. Archivado desde el original el 18 de enero de 2021. Consultado el 9 de diciembre de 2020 .
- ^ abcd «Estudio de Tuskegee: cronología». NCHHSTP . CDC. 25 de junio de 2008. Archivado desde el original el 3 de septiembre de 2011. Consultado el 4 de diciembre de 2008 .
- ^ Reverby, Susan M. (2009). Examinando Tuskegee: el infame estudio sobre la sífilis y su legado . Chapel Hill: University of North Carolina Press. ISBN 9780807833100. OCLC 496114416.
- ^ "Código de Regulaciones Federales Título 45 Parte 46 Protecciones de Sujetos Humanos 46.1.1(i)" (PDF) . Departamento de Salud y Servicios Humanos de los Estados Unidos . 15 de enero de 2009. Archivado (PDF) desde el original el 28 de marzo de 2016 . Consultado el 22 de febrero de 2010 .
- ^ "Informe final del Comité del Legado del Estudio de la Sífilis de Tuskegee". Universidad de Virginia. Mayo de 1996. Archivado desde el original el 5 de julio de 2017. Consultado el 5 de agosto de 2019 .
- ^ "Hoja informativa sobre el estudio de vacunación contra enfermedades de transmisión sexual (ETS) del Servicio de Salud Pública de los Estados Unidos de 1946 a 1948". Departamento de Salud y Servicios Humanos de los Estados Unidos. nd Archivado desde el original el 25 de abril de 2013 . Consultado el 15 de abril de 2013 .
- ^ "Guatemaltecos "murieron" en estudio sobre sífilis en EE.UU. en los años 1940". BBC News . 29 de agosto de 2011. Archivado desde el original el 1 de diciembre de 2019 . Consultado el 29 de agosto de 2011 .
- ^ Reverby SM (3 de junio de 2012). "Fallos éticos y lecciones de historia: los estudios de investigación del Servicio de Salud Pública de Estados Unidos en Tuskegee y Guatemala". Public Health Reviews . 34 (1). doi : 10.1007/BF03391665 .
- ^ Hensley S (1 de octubre de 2010). «Estados Unidos se disculpa por los experimentos con sífilis en Guatemala». Radio Pública Nacional . Archivado desde el original el 10 de noviembre de 2014. Consultado el 1 de octubre de 2010 .
- ^ Chris McGreal (1 de octubre de 2010). «Estados Unidos pide disculpas por las «escandalosas y aborrecibles» pruebas de sífilis en Guatemala». The Guardian . Archivado desde el original el 14 de mayo de 2019. Consultado el 2 de octubre de 2010.
Los experimentos, que se llevaron a cabo entre 1946 y 1948, fueron dirigidos por John Cutler, un médico del servicio de salud estadounidense que más tarde formaría parte del notorio estudio de sífilis de Tuskegee en Alabama en la década de 1960.
- ^ Grauer AL (2011). Un compañero para la paleopatología. John Wiley & Sons. pág. 643. ISBN 9781444345926Archivado del original el 11 de enero de 2022 . Consultado el 23 de agosto de 2020 .
- ^ Tagarelli A, Lagonia P, Tagarelli G, Quattrone A, Piro A (abril de 2011). "La relación entre los nombres y las designaciones de la sífilis en el siglo XVI y su gravedad clínica". Infecciones de transmisión sexual . 87 (3): 247. doi :10.1136/sti.2010.048405. PMID 21325442. S2CID 19185641.
Lectura adicional
- Ghanem KG, Ram S, Rice PA (febrero de 2020). "La epidemia moderna de sífilis". N. Engl. J. Med . 382 (9): 845–854. doi :10.1056/NEJMra1901593. PMID 32101666. S2CID 211537893.
- Ropper AH (octubre de 2019). "Neurosífilis". N. inglés. J. Med . 381 (14): 1358-1363. doi :10.1056/NEJMra1906228. PMID 31577877. S2CID 242487360.
Enlaces externos
- "Sífilis - Hoja informativa de los CDC" Centros para el Control y la Prevención de Enfermedades (CDC)
- Capítulo de la base de conocimientos de UCSF HIV InSite: Sífilis y VIH Archivado el 20 de enero de 2013 en Wayback Machine
- Recomendaciones para la vigilancia de la salud pública de la sífilis en los Estados Unidos
- Pastuszczak M, Wojas-Pelc A (2013). "Estándares actuales para el diagnóstico y tratamiento de la sífilis: selección de algunos aspectos prácticos, basados en las directrices europeas (IUSTI) y estadounidenses (CDC)". Avances en dermatología y alergología . 30 (4): 203–210. doi :10.5114/pdia.2013.37029. PMC 3834708 . PMID 24278076.







