Tasa de filtración glomerular
Las funciones renales incluyen el mantenimiento del equilibrio ácido-base , la regulación del equilibrio de líquidos , la regulación del sodio , el potasio y otros electrolitos , la eliminación de toxinas , la absorción de glucosa , aminoácidos y otras moléculas pequeñas, la regulación de la presión arterial , la producción de diversas hormonas , como la eritropoyetina , y la activación de la vitamina D.
El riñón tiene muchas funciones, que un riñón que funciona bien realiza filtrando la sangre en un proceso conocido como filtración glomerular . Una medida importante de la función renal es la tasa de filtración glomerular ( TFG ). La tasa de filtración glomerular es la velocidad de flujo del líquido filtrado a través del riñón. La tasa de depuración de creatinina ( C Cr o CrCl ) es el volumen de plasma sanguíneo que se depura de creatinina por unidad de tiempo y es una medida útil para aproximarse a la TFG. La depuración de creatinina excede la TFG debido a la secreción de creatinina, [1] que puede bloquearse con cimetidina . Tanto la TFG como la C Cr se pueden calcular con precisión mediante mediciones comparativas de sustancias en la sangre y la orina, o estimarse mediante fórmulas que utilizan solo el resultado de un análisis de sangre ( eGFR y eC Cr ). Los resultados de estas pruebas se utilizan para evaluar la función excretora de los riñones. La estadificación de la enfermedad renal crónica se basa en categorías de TFG, así como en la albuminuria y la causa de la enfermedad renal . [2]
Las guías de práctica clínica y las agencias reguladoras ahora recomiendan la TFG estimada (TFGe) para la evaluación de rutina de la TFG, mientras que la TFG medida (TFGm) se recomienda como prueba de confirmación cuando se requiere una evaluación más precisa. [3]
Definición
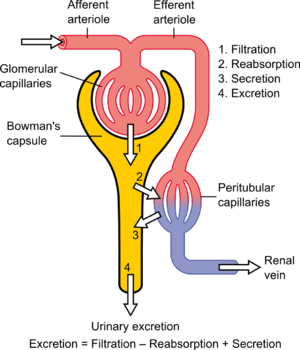
La tasa de filtración glomerular (TFG) es el volumen de líquido filtrado desde los capilares glomerulares renales (riñón) hacia la cápsula de Bowman por unidad de tiempo. [4] Un elemento central para el mantenimiento fisiológico de la TFG es el tono basal diferencial de las arteriolas aferentes (de entrada) y eferentes (de salida) (véase el diagrama). En otras palabras, la tasa de filtración depende de la diferencia entre la presión arterial más alta creada por la vasoconstricción de la arteriola aferente y la presión arterial más baja creada por una vasoconstricción menor de la arteriola eferente. [ cita requerida ]
La TFG es igual a la tasa de depuración renal cuando cualquier soluto se filtra libremente y no es reabsorbido ni secretado por los riñones. Por lo tanto, la tasa medida es la cantidad de sustancia en la orina que se originó a partir de un volumen calculable de sangre. Relacionando este principio con la siguiente ecuación, para la sustancia utilizada, el producto de la concentración de orina y el flujo de orina es igual a la masa de sustancia excretada durante el tiempo en que se ha recolectado la orina. Esta masa es igual a la masa filtrada en el glomérulo ya que no se agrega ni se elimina nada en la nefrona. Dividiendo esta masa por la concentración plasmática se obtiene el volumen de plasma del que debe haber venido originalmente la masa y, por lo tanto, el volumen de líquido plasmático que ha ingresado en la cápsula de Bowman dentro del período de tiempo mencionado anteriormente. La TFG se registra típicamente en unidades de volumen por tiempo , por ejemplo, mililitros por minuto (mL/min). Compárese con la fracción de filtración .
Existen varias técnicas diferentes que se utilizan para calcular o estimar la tasa de filtración glomerular (TFG o TFGe). La fórmula anterior solo se aplica para el cálculo de la TFG cuando es igual a la tasa de depuración.
Medición
Creatinina
En la práctica clínica, sin embargo, el aclaramiento de creatinina o estimaciones del aclaramiento de creatinina basadas en el nivel de creatinina sérica se utilizan para medir la TFG. [ cita requerida ] La creatinina es producida naturalmente por el cuerpo ( la creatinina es un producto de degradación del fosfato de creatina , que se encuentra en el músculo). Se filtra libremente por el glomérulo, pero también se secreta activamente por los capilares peritubulares en cantidades muy pequeñas, de modo que el aclaramiento de creatinina sobreestima la TFG real en un 10-20%. Este margen de error es aceptable, considerando la facilidad con la que se mide el aclaramiento de creatinina. A diferencia de las mediciones precisas de la TFG que implican infusiones constantes de inulina, la creatinina ya se encuentra en una concentración de estado estable en la sangre, por lo que medir el aclaramiento de creatinina es mucho menos engorroso. Sin embargo, las estimaciones de la TFG de creatinina tienen sus limitaciones. Todas las ecuaciones de estimación dependen de una predicción de la tasa de excreción de creatinina de 24 horas, que es una función de la masa muscular que es bastante variable. Una de las ecuaciones, la ecuación de Cockcroft y Gault (ver más abajo), no tiene en cuenta la raza. Con una mayor masa muscular, la creatinina sérica será más alta para cualquier tasa de depuración dada.
Inulina
La TFG se puede determinar inyectando inulina o el análogo de inulina sinistrina en el torrente sanguíneo. Dado que tanto la inulina como la sinistrina no se reabsorben ni se secretan por el riñón después de la filtración glomerular, su tasa de excreción es directamente proporcional a la tasa de filtración de agua y solutos a través del filtro glomerular. La recolección incompleta de orina es una fuente importante de error en la medición del aclaramiento de inulina. [5] El uso de inulina para medir la función renal es el "estándar de oro" para la comparación con otros medios de estimación de la tasa de filtración glomerular . [6] En 2018, la agencia de farmacovigilancia francesa retiró del mercado los productos basados en inulina y sinistrina después de que algunos pacientes experimentaran reacciones de hipersensibilidad que incluyeron un desenlace fatal. [7] En consecuencia, los agentes de contraste Iohexol e Iothalamate se han convertido en alternativas más populares para determinar la TFG y se considera que muestran una precisión suficiente para determinar la TFG. [8]
Trazadores radiactivos
La TFG se puede medir con precisión utilizando sustancias radiactivas, en particular cromo-51 y tecnecio-99m . Estas se acercan a las propiedades ideales de la inulina (que solo se somete a filtración glomerular), pero se pueden medir de manera más práctica con solo unas pocas muestras de orina o sangre. [9] La medición del aclaramiento renal o plasmático de 51 Cr- EDTA se usa ampliamente en Europa, pero no está disponible en los Estados Unidos, donde se puede utilizar 99m Tc - DTPA en su lugar. [10] Se ha demostrado que el aclaramiento renal y plasmático de 51 Cr-EDTA es preciso en comparación con el estándar de oro, la inulina. [11] [12] [6] El uso de 51 Cr‑EDTA se considera una medida estándar de referencia en la guía del Reino Unido. [13]
Cistatina C
Los problemas con la creatinina (masa muscular variable, ingestión reciente de carne (mucho menos dependiente de la dieta que la urea), etc.) han llevado a la evaluación de agentes alternativos para la estimación de la TFG. Uno de ellos es la cistatina C , una proteína ubicua secretada por la mayoría de las células del cuerpo (es un inhibidor de la cisteína proteasa). [14]
La cistatina C se filtra libremente en el glomérulo. Después de la filtración, la cistatina C se reabsorbe y cataboliza en las células epiteliales tubulares, y solo se excretan pequeñas cantidades en la orina. Por lo tanto, los niveles de cistatina C no se miden en la orina, sino en el torrente sanguíneo.
Se han desarrollado ecuaciones que vinculan la TFG estimada con los niveles séricos de cistatina C. [15] Más recientemente, algunas ecuaciones propuestas han combinado sexo, edad, cistatina C ajustada y creatinina. En 2022, el Grupo de trabajo conjunto de la National Kidney Foundation (NKF) y la American Society of Nephrology (ASN) sobre la reevaluación de la inclusión de la raza en el diagnóstico de enfermedades renales recomendó esfuerzos nacionales para facilitar el uso mayor, sistemático y oportuno de la cistatina C. Señalaron que la cistatina C sería útil particularmente para confirmar la TFG estimada en adultos que están en riesgo de padecer o padecen enfermedad renal crónica. Sugirieron que la combinación de marcadores de filtración (creatinina y cistatina C) es más precisa y respaldaría mejores decisiones clínicas que cualquiera de los marcadores por separado. [16]
Cálculo
INTEGRACIÓN
Más precisamente, la TFG es la tasa de flujo de líquido entre los capilares glomerulares y la cápsula de Bowman:
- [17] [18]
Dónde:
- es el TFG.
- Se denomina constante de filtración y se define como el producto de la conductividad hidráulica por el área superficial de los capilares glomerulares.
- es la presión hidrostática dentro de los capilares glomerulares.
- es la presión hidrostática dentro de la cápsula de Bowman.
- es la presión osmótica coloide dentro de los capilares glomerulares.
- y es la presión osmótica coloide dentro de la cápsula de Bowman.
Kf
Dado que esta constante es una medida de la conductividad hidráulica multiplicada por el área de la superficie capilar, es casi imposible medirla físicamente. Sin embargo, se puede determinar experimentalmente. Los métodos para determinar el GFR se enumeran en las secciones anteriores y siguientes y está claro a partir de nuestra ecuación que se puede encontrar dividiendo el GFR experimental por la presión de filtración neta: [17]
Pág .
La presión hidrostática dentro de los capilares glomerulares está determinada por la diferencia de presión entre el fluido que entra inmediatamente por la arteriola aferente y el que sale por la arteriola eferente . La diferencia de presión se calcula aproximadamente mediante el producto de la resistencia total de la respectiva arteriola y el flujo de sangre a través de ella: [18]
Dónde:
- es la presión de la arteriola aferente.
- es la presión hidrostática dentro de los capilares glomerulares.
- es la presión de la arteriola eferente.
- es la resistencia de la arteriola aferente.
- es la resistencia de la arteriola eferente.
- es el flujo de la arteriola aferente.
- Y, es el flujo arteriolar eferente.
P B
La presión en la cápsula de Bowman y el túbulo proximal se puede determinar por la diferencia entre la presión en la cápsula de Bowman y el túbulo descendente: [18]
Dónde:
- es la presión en el túbulo descendente.
- Y, es la resistencia del túbulo descendente.
P G
El plasma sanguíneo contiene una gran cantidad de proteínas que ejercen una fuerza dirigida hacia el interior, llamada presión osmótica, sobre el agua en soluciones hipotónicas a través de una membrana, es decir, en la cápsula de Bowman. Debido a que las proteínas plasmáticas son prácticamente incapaces de escapar de los capilares glomerulares, esta presión oncótica se define, simplemente, por la ley de los gases ideales: [17] [18]
Dónde:
- R es la constante universal de los gases
- T es la temperatura.
- Y, c es la concentración en mol/L de proteínas plasmáticas (recuerde que los solutos pueden difundir libremente a través de la cápsula glomerular).
P B
Este valor casi siempre se considera igual a cero porque en una nefrona sana no debería haber proteínas en la cápsula de Bowman. [17]
Fracción de depuración y filtración
Fracción de filtración
La fracción de filtración es la cantidad de plasma que se filtra realmente a través del riñón. Puede definirse mediante la ecuación:
FF = TFG/FPR
- FF es la fracción de filtración
- GFR es la tasa de filtración glomerular
- RPF es el flujo plasmático renal
El FF humano normal es del 20%.
Aclaramiento renal
Cx = ( Ux ) V/Px
- C x es el aclaramiento de X (normalmente en unidades de mL/min).
- U x es la concentración de X en la orina.
- P x es la concentración plasmática de X.
- V es el caudal de orina.
Estimación
En la práctica clínica, sin embargo, el aclaramiento de creatinina o estimaciones del aclaramiento de creatinina basadas en el nivel de creatinina sérica se utilizan para medir el GFR. La creatinina es producida naturalmente por el cuerpo ( la creatinina es un producto de degradación del fosfato de creatina , que se encuentra en el músculo). Se filtra libremente por el glomérulo, pero también se secreta activamente por los capilares peritubulares en cantidades muy pequeñas, de modo que el aclaramiento de creatinina sobrestima el GFR real en un 10-20%. Este margen de error es aceptable, considerando la facilidad con la que se mide el aclaramiento de creatinina. A diferencia de las mediciones precisas del GFR que implican infusiones constantes de inulina, la creatinina ya se encuentra en una concentración de estado estable en la sangre, por lo que medir el aclaramiento de creatinina es mucho menos engorroso. Sin embargo, las estimaciones de creatinina del GFR tienen sus limitaciones. Todas las ecuaciones de estimación dependen de una predicción de la tasa de excreción de creatinina de 24 horas, que es una función de la masa muscular que es bastante variable. Las ecuaciones de Cockcroft-Gault y CKD-EPI 2021 (ver a continuación) no tienen en cuenta la raza. Con una mayor masa muscular, la creatinina sérica será más alta para cualquier tasa de depuración dada. [19]
Un error común que se comete cuando se analiza únicamente la creatinina sérica es no tener en cuenta la masa muscular. Por lo tanto, una mujer mayor con una creatinina sérica de 1,4 mg/dl puede tener en realidad una enfermedad renal crónica moderadamente grave , mientras que un hombre joven y musculoso puede tener un nivel normal de función renal con este nivel de creatinina sérica. Las ecuaciones basadas en la creatinina deben usarse con precaución en pacientes caquécticos y pacientes con cirrosis . A menudo tienen una masa muscular muy baja y una tasa de excreción de creatinina mucho menor que la predicha por las ecuaciones siguientes, de modo que un paciente cirrótico con una creatinina sérica de 0,9 mg/dl puede tener un grado moderadamente grave de enfermedad renal crónica.
Las guías de práctica clínica y las agencias reguladoras ahora recomiendan la TFG estimada (TFGe) para la evaluación de rutina de la TFG, mientras que la TFG medida (TFGm) se recomienda como prueba de confirmación cuando se requiere una evaluación más precisa. [3]
Aclaramiento de creatinina CCr
Un método para determinar la TFG a partir de la creatinina es recolectar orina (generalmente durante 24 horas) para determinar la cantidad de creatinina que se eliminó de la sangre durante un intervalo de tiempo determinado. Si se eliminan 1440 mg en 24 horas, esto equivale a eliminar 1 mg/min. Si la concentración sanguínea es de 0,01 mg/ml (1 mg/dl), entonces se puede decir que se están "depurando" 100 ml/min de sangre de creatinina, ya que, para obtener 1 mg de creatinina, se tendrían que haber depurado 100 ml de sangre que contuvieran 0,01 mg/ml.
El aclaramiento de creatinina (C Cr ) se calcula a partir de la concentración de creatinina en la muestra de orina recolectada (U Cr ), la velocidad de flujo de orina (V dt ) y la concentración plasmática (P Cr ). Dado que el producto de la concentración de orina y la velocidad de flujo de orina produce la tasa de excreción de creatinina, que es la tasa de eliminación de la sangre, el aclaramiento de creatinina se calcula como la tasa de eliminación por minuto (U Cr × V dt ) dividida por la concentración plasmática de creatinina. Esto se representa comúnmente matemáticamente como
Ejemplo: Una persona tiene una concentración de creatinina plasmática de 0,01 mg/mL y en 1 hora produce 60 mL de orina con una concentración de creatinina de 1,25 mg/mL.
El procedimiento habitual consiste en recoger la orina durante 24 horas, desde la vejiga vacía una mañana hasta el contenido de la vejiga a la mañana siguiente, y luego realizar un análisis de sangre comparativo. El caudal urinario se sigue calculando por minuto, por lo tanto:
Para permitir la comparación de resultados entre personas de diferentes tamaños, el C Cr se corrige a menudo para el área de superficie corporal (BSA) y se expresa en comparación con el hombre de tamaño promedio como mL/min/1,73 m 2 . Si bien la mayoría de los adultos tienen un BSA que se acerca a 1,7 m 2 (1,6 m 2 a 1,9 m 2 ), los pacientes extremadamente obesos o delgados deben tener su C Cr corregido para su BSA real .
- El BSA se puede calcular en función del peso y la altura.
La recolección de orina de veinticuatro horas para evaluar el aclaramiento de creatinina ya no se realiza ampliamente debido a la dificultad de garantizar la recolección completa de la muestra. Para evaluar la idoneidad de una recolección completa, siempre se calcula la cantidad de creatinina excretada durante un período de 24 horas. Esta cantidad varía con la masa muscular y es mayor en personas jóvenes/ancianas y en hombres/mujeres. Una tasa de excreción de creatinina de 24 horas inesperadamente baja o alta invalida la prueba. Sin embargo, en los casos en que las estimaciones del aclaramiento de creatinina a partir de la creatinina sérica no son confiables, el aclaramiento de creatinina sigue siendo una prueba útil. Estos casos incluyen "la estimación de la TFG en individuos con variación en la ingesta dietética (dieta vegetariana, suplementos de creatina) o masa muscular (amputación, desnutrición, pérdida muscular), ya que estos factores no se tienen en cuenta específicamente en las ecuaciones de predicción". [20]
Se han ideado varias fórmulas para estimar los valores de GFR o C cr en función de los niveles de creatinina sérica. A menos que se indique lo contrario, se supone que la creatinina sérica se expresa en mg/dl, no en μmol/l (dividir por 88,4 para convertir de μmol/l a mg/dl).
Fórmula de Cockcroft-Gault
Un marcador sustituto comúnmente utilizado para la estimación del aclaramiento de creatinina es la fórmula de Cockcroft-Gault (CG), que a su vez estima la TFG en ml/min: [21] Lleva el nombre de los científicos, el asmólogo Donald William Cockcroft (nacido en 1946) y el nefrólogo Matthew Henry Gault (1925-2003), quienes publicaron la fórmula por primera vez en 1976, y emplea mediciones de creatinina sérica y el peso de un paciente para predecir el aclaramiento de creatinina. [22] [23] La fórmula, tal como se publicó originalmente, es:
- Esta fórmula supone que el peso se mide en kilogramos y la creatinina en mg/dl, como es el estándar en EE. UU. El valor resultante se multiplica por una constante de 0,85 si el paciente es mujer. Esta fórmula es útil porque los cálculos son simples y, a menudo, se pueden realizar sin la ayuda de una calculadora .
Cuando la creatinina sérica se mide en μmol/L:
- Donde esta constante1,23 para hombres y1.04 para mujeres.
Una característica interesante de la ecuación de Cockcroft y Gault es que muestra cuán dependiente es la estimación de CCr en función de la edad. El término de edad es (140 – edad). Esto significa que una persona de 20 años (140 – 20 = 120) tendrá el doble de aclaramiento de creatinina que una persona de 80 años (140 – 80 = 60) para el mismo nivel de creatinina sérica. La ecuación de CG supone que una mujer tendrá un aclaramiento de creatinina un 15% menor que un hombre con el mismo nivel de creatinina sérica.
Fórmula de modificación de la dieta en la enfermedad renal (MDRD)
Otra fórmula para calcular el GFR es la desarrollada por el Modification of Diet in Renal Disease Study Group . [24] La mayoría de los laboratorios en Australia, [25] y el Reino Unido ahora calculan e informan el GFR estimado junto con las mediciones de creatinina y esto forma la base del diagnóstico de la enfermedad renal crónica . [26] [27] La adopción del informe automático de MDRD-eGFR ha sido ampliamente criticada. [28] [29] [30]
La fórmula más utilizada es la "MDRD de 4 variables", que estima la TFG utilizando cuatro variables: creatinina sérica, edad, etnia y género. [31] La MDRD original utilizaba seis variables y las variables adicionales eran los niveles de nitrógeno ureico en sangre y albúmina . [24] Las ecuaciones se han validado en pacientes con enfermedad renal crónica; sin embargo, ambas versiones subestiman la TFG en pacientes sanos con TFG superiores a 60 ml/min. [32] [33] Las ecuaciones no se han validado en insuficiencia renal aguda.
Para creatinina en μmol/L:
Para creatinina en mg/dL:
- Los niveles de creatinina en μmol/L se pueden convertir a mg/dL dividiéndolos por 88,4. El número 32788 anterior es igual a 186×88,4 1,154 .
Una versión más elaborada de la ecuación MDRD también incluye los niveles de albúmina sérica y nitrógeno ureico en sangre (BUN):
- donde las concentraciones de creatinina y nitrógeno ureico en sangre se expresan en mg/dl. La concentración de albúmina se expresa en g/dl.
Estas ecuaciones MDRD se deben utilizar únicamente si el laboratorio NO ha calibrado sus mediciones de creatinina sérica con espectrometría de masas por dilución isotópica (IDMS). Cuando se utiliza la creatinina sérica calibrada con IDMS (que es aproximadamente un 6 % inferior), las ecuaciones anteriores se deben multiplicar por 175/186 o por 0,94086. [34]
Dado que estas fórmulas no se ajustan al tamaño corporal, los resultados se dan en unidades de mL/min por 1,73 m 2 , siendo 1,73 m 2 la superficie corporal estimada de un adulto con una masa de 63 kg y una altura de 1,7 m.
Fórmula CKD-EPI
La fórmula CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration) se publicó por primera vez en mayo de 2009. Se desarrolló en un esfuerzo por crear una fórmula más precisa que la fórmula MDRD, especialmente cuando la TFG real es mayor a 60 mL/min por 1,73 m 2 . Esta es la fórmula actualmente recomendada por NICE en el Reino Unido. [27]
Los investigadores agruparon datos de varios estudios para desarrollar y validar esta nueva ecuación. Utilizaron 10 estudios que incluyeron a 8254 participantes, utilizando aleatoriamente 2/3 de los conjuntos de datos para el desarrollo y el otro 1/3 para la validación interna. Se utilizaron dieciséis estudios adicionales, que incluyeron a 3896 participantes, para la validación externa.
La ecuación CKD-EPI tuvo un mejor desempeño que la ecuación MDRD (Modification of Diet in Renal Disease Study), especialmente con una TFG más alta, con menos sesgo y mayor precisión. Al observar los datos de NHANES (National Health and Nutrition Examination Survey), la TFG estimada mediana fue de 94,5 ml/min por 1,73 m2 frente a 85,0 ml/min por 1,73 m2 , y la prevalencia de enfermedad renal crónica fue del 11,5 % frente al 13,1 %. A pesar de su superioridad general sobre la ecuación MDRD, las ecuaciones CKD-EPI tuvieron un desempeño deficiente en ciertas poblaciones, incluidas las mujeres negras, los ancianos y los obesos, y fueron menos populares entre los médicos que la estimación MDRD. [35]
La ecuación CKD-EPI 2009 es:
donde SCr es la creatinina sérica (mg/dL), k es 0,7 para mujeres y 0,9 para hombres, a es −0,329 para mujeres y −0,411 para hombres, min indica el mínimo de SCr/k o 1, y max indica el máximo de SCr/k o 1.
Como ecuaciones separadas para diferentes poblaciones: Para creatinina (calibrada IDMS) en mg/dL:
- Masculino, no negro
- Si creatinina sérica (Scr) ≤ 0,9
- Si creatinina sérica (Scr) > 0,9
- Mujer, no negra
- Si creatinina sérica (Scr) ≤ 0,7
- Si creatinina sérica (Scr) > 0,7
- Hombre negro
- Si creatinina sérica (Scr) ≤ 0,9
- Si creatinina sérica (Scr) > 0,9
- Hembra negra
- Si creatinina sérica (Scr) ≤ 0,7
- Si creatinina sérica (Scr) > 0,7
Esta fórmula fue desarrollada por Levey et al. [36]
Se sugirió la fórmula CKD-EPI 2009 para mejorar la predicción del riesgo cardiovascular con respecto a la fórmula del estudio MDRD en una población de mediana edad. [37]
La fórmula CKD-EPI 2021 [38] no incluye un coeficiente racial (ver el análisis a continuación). La ecuación CKD-EPI 2021 es:
donde SCr es la creatinina sérica (mg/dL), k es 0,7 para mujeres y 0,9 para hombres, a es −0,241 para mujeres y −0,302 para hombres, min indica el mínimo de SCr/k o 1, y max indica el máximo de SCr/k o 1.
Como ecuaciones separadas para diferentes poblaciones: Para creatinina (calibrada IDMS) en mg/dL:
- Masculino
- Si creatinina sérica (Scr) ≤ 0,9
- Si creatinina sérica (Scr) > 0,9
- Femenino
- Si creatinina sérica (Scr) ≤ 0,7
- Si creatinina sérica (Scr) > 0,7
Fórmula cuadrática de Mayo
Otra herramienta de estimación para calcular la TFG es la fórmula cuadrática de Mayo. Esta fórmula fue desarrollada por Rule et al., [32] en un intento de estimar mejor la TFG en pacientes con función renal preservada. Es bien sabido que la fórmula MDRD tiende a subestimar la TFG en pacientes con función renal preservada. Estudios realizados en 2008 encontraron que la ecuación cuadrática de Mayo Clinic se comparaba moderadamente bien con la TFG de radionúclidos, pero tenía un sesgo y una precisión inferiores a los de la ecuación MDRD en un entorno clínico. [39] [40]
La ecuación es:
- [40]
Si la creatinina sérica < 0,8 mg/dl, utilice 0,8 mg/dl para la creatinina sérica.
Fórmula de Schwartz
En niños se utiliza la fórmula de Schwartz. [41] [42] Esta emplea la creatinina sérica (mg/dL), la altura del niño (cm) y una constante para estimar la tasa de filtración glomerular:
- Donde k es una constante que depende de la masa muscular, que a su vez varía con la edad del niño:
- En el primer año de vida, para los bebés prematuros k = 0,33 [43] y para los bebés nacidos a término k = 0,45 [42]
- Para bebés y niños de 1 a 12 años, k = 0,55. [41]
Se ha cuestionado el método de selección de la constante k, ya que depende del estándar de oro de la función renal utilizado (es decir, depuración de inulina, depuración de creatinina, etc.) y también puede depender del caudal urinario en el momento de la medición. [44]
En 2009, la fórmula se actualizó para utilizar creatinina sérica estandarizada (se recomienda k = 0,413) y se derivaron fórmulas adicionales que permiten una mayor precisión si se mide la cistatina C sérica además de la creatinina sérica. [45]
Esfuerzo de estandarización del IDMS
Un problema con cualquier ecuación basada en la creatinina para la TFG es que los métodos utilizados para analizar la creatinina en la sangre difieren ampliamente en su susceptibilidad a cromógenos no específicos, que hacen que el valor de creatinina se sobreestime. En particular, la ecuación MDRD se derivó utilizando mediciones de creatinina sérica que tenían este problema. El programa NKDEP en los Estados Unidos ha intentado resolver este problema tratando de lograr que todos los laboratorios calibren sus mediciones de creatinina con un "patrón oro", que en este caso es la espectrometría de masas por dilución de isótopos (IDMS). A fines de 2009, no todos los laboratorios en los EE. UU. habían cambiado al nuevo sistema. Hay dos formas de la ecuación MDRD que están disponibles, dependiendo de si la creatinina se midió o no mediante un ensayo calibrado con IDMS. La ecuación CKD-EPI está diseñada para usarse solo con valores de creatinina sérica calibrados con IDMS. [ cita requerida ]
Rangos normales
El rango normal de TFG, ajustado por la superficie corporal , es de 100 a 130 ml/min/1,73 m2 en promedio en hombres y de 90 a 120 ml/min/1,73 m2 en mujeres menores de 40 años. En los niños, la TFG medida por el aclaramiento de inulina es de 110 ml/min/1,73 m2 hasta los 2 años de edad en ambos sexos, y luego disminuye progresivamente. Después de los 40 años, la TFG disminuye progresivamente con la edad, a razón de 0,4 a 1,2 ml/min por año. [ cita requerida ]
Disminución de la TFG
Una función renal disminuida puede ser causada por muchos tipos de enfermedad renal . Ante la presentación de una función renal disminuida, se recomienda realizar una historia clínica y una exploración física , así como realizar una ecografía renal y un análisis de orina . [ cita requerida ] Los elementos más relevantes de la historia son medicamentos , edemas , nicturia , hematuria macroscópica , antecedentes familiares de enfermedad renal, diabetes y poliuria . Los elementos más importantes de una exploración física son signos de vasculitis , lupus eritematoso , diabetes , endocarditis e hipertensión . [ cita requerida ]
El análisis de orina es útil incluso cuando no se detecta ninguna patología, ya que este hallazgo sugiere una etiología extrarrenal. La proteinuria y/o el sedimento urinario suelen indicar la presencia de enfermedad glomerular. La hematuria puede ser causada por una enfermedad glomerular o por una enfermedad a lo largo del tracto urinario . [ cita requerida ]
Las valoraciones más relevantes en una ecografía renal son el tamaño renal, la ecogenicidad y cualquier signo de hidronefrosis . El agrandamiento renal suele indicar nefropatía diabética, esclerosis glomerular focal y segmentaria o mieloma . La atrofia renal sugiere enfermedad renal crónica de larga duración. [ cita requerida ]
Etapas de la enfermedad renal crónica
Los factores de riesgo de enfermedad renal incluyen diabetes, presión arterial alta, antecedentes familiares, edad avanzada, grupo étnico y tabaquismo. Para la mayoría de los pacientes, una TFG superior a 60 mL/min/1,73 m2 es adecuada. Pero una disminución significativa de la TFG con respecto a un resultado de prueba anterior puede ser un indicador temprano de enfermedad renal que requiere intervención médica. Cuanto antes se diagnostique y se trate la disfunción renal, mayores serán las probabilidades de preservar las nefronas restantes y evitar la necesidad de diálisis. [ cita requerida ]
| Estadio de la enfermedad renal crónica | Nivel de TFG (mL/min/1,73 m 2 ) |
|---|---|
| Etapa 1 | ≥ 90 |
| Etapa 2 | 60–89 |
| Etapa 3 | 30–59 |
| Etapa 4 | 15–29 |
| Etapa 5 | < 15 |
La gravedad de la enfermedad renal crónica (ERC) se describe en seis etapas; las tres más graves se definen por el valor MDRD-eGFR, y las tres primeras también dependen de si existe otra evidencia de enfermedad renal (por ejemplo, proteinuria ):
- 0) Función renal normal: TFG superior a 90 mL/min/1,73 m 2 y sin proteinuria
- 1) ERC1: TFG superior a 90 ml/min/1,73 m2 con evidencia de daño renal
- 2) ERC2 (leve): TFG de 60 a 89 ml/min/1,73 m2 con evidencia de daño renal
- 3) ERC3 (moderada) – TFG de 30 a 59 mL/min/1,73 m 2
- 4) ERC4 (grave): TFG de 15 a 29 ml/min/1,73 m 2
- 5) Insuficiencia renal CKD5 – TFG menor a 15 mL/min/1,73 m2 Algunas personas agregan CKD5D para aquellos pacientes en etapa 5 que requieren diálisis; muchos pacientes en CKD5 aún no están en diálisis.
Nota: otros agregan una "T" a los pacientes que han tenido un trasplante, independientemente de la etapa.
No todos los médicos están de acuerdo con la clasificación anterior, lo que sugiere que puede etiquetar erróneamente a los pacientes con función renal levemente reducida, especialmente los ancianos, como si tuvieran una enfermedad. [46] [47] En 2009, Kidney Disease: Improving Global Outcomes (KDIGO) celebró una conferencia sobre estas controversias sobre ERC: Definición, clasificación y pronóstico, que reunió datos sobre el pronóstico de la ERC para refinar la definición y la estadificación de la ERC. [48]
Eliminación de la raza de los cálculos de eGFR
En 2017, el Centro Médico Beth Israel Deaconess eliminó el coeficiente de raza negra en su informe de tasa de filtración glomerular estimada (TFGe), lo que dio como resultado un aumento constante en el porcentaje de pacientes negros incluidos en la lista antes de comenzar la diálisis. Hoenig et al. dijeron sobre el tema: "La raza es un constructo social que no se puede medir, se puede utilizar de manera imprecisa y puede contribuir a las disparidades en el acceso al trasplante de riñón para los pacientes negros". [49]
En 2020, Vyas et al. publicaron un artículo en The New England Journal of Medicine en el que criticaban el uso de la raza en los cálculos de eGFR, que dio como resultado valores de eGFR informados más altos para los pacientes que se identificaban como negros. Señalaron que "los desarrolladores del algoritmo justificaron estos resultados con evidencia de concentraciones séricas de creatinina promedio más altas entre las personas negras que entre las personas blancas. Las explicaciones que se han dado para este hallazgo incluyen la noción de que las personas negras liberan más creatinina en su sangre al inicio, en parte porque supuestamente son más musculosas. Los análisis han puesto en duda esta afirmación, pero el eGFR "corregido por la raza" sigue siendo el estándar". Concluyeron diciendo "Mientras persista la incertidumbre sobre la causa de las diferencias raciales en los niveles de creatinina sérica, debemos favorecer las prácticas que puedan aliviar las desigualdades en materia de salud en lugar de las que puedan exacerbarlas". [50]
En febrero de 2022, el Grupo de Trabajo Conjunto de la National Kidney Foundation (NKF) y la American Society of Nephrology (ASN) para la reevaluación de la inclusión de la raza en el diagnóstico de enfermedades renales recomendó el uso de la ecuación CKD-EPI 2021 que deja de utilizar un modificador racial. [16]
En julio de 2022, la Junta de OPTN eliminó los cálculos basados en la raza para la lista de candidatos a trasplantes en todos los hospitales de trasplantes de EE. UU. [51]
Véase también
- Autorización
- Diálisis
- Fracción de filtración
- Kt/V
- Farmacocinética
- Cociente de aclaramiento renal
- Insuficiencia renal
- Kt/V estandarizado
- Retroalimentación tubuloglomerular
- Relación de reducción de urea
Referencias
- ^ Ganong (2016). "Función renal y micción". Revista de fisiología médica (25.ª edición). McGraw-Hill Education. pág. 677. ISBN 978-0-07-184897-8.
- ^ Stevens PE, Levin A (4 de junio de 2013). "Evaluación y manejo de la enfermedad renal crónica: sinopsis de la guía de práctica clínica de 2012 para la enfermedad renal: mejora de los resultados globales". Anales de Medicina Interna . 158 (11): 825–830. doi :10.7326/0003-4819-158-11-201306040-00007. ISSN 1539-3704. PMID 23732715.
- ^ ab Levey AS, Coresh J, Tighiouart H, Greene T, Inker LA (2020). "Tasa de filtración glomerular medida y estimada: estado actual y direcciones futuras". Nat Rev Nephrol . 16 (1): 51–64. doi :10.1038/s41581-019-0191-y. PMID 31527790. S2CID 202573933.
- ^ Nosek TM. "Sección 7/7ch04/7ch04p11". Fundamentos de fisiología humana . Archivado desde el original el 24 de marzo de 2016.– “Tasa de filtración glomerular”
- ^ Rose GA (1969). "Medición de la tasa de filtración glomerular mediante la depuración de inulina sin recolección de orina". BMJ . 2 (5649): 91–3. doi :10.1136/bmj.2.5649.91. PMC 1982852 . PMID 5775456.
- ^ ab Hsu CY, Bansal N (agosto de 2011). "GFR medido como "estándar de oro": ¿no todo lo que reluce es oro?". Revista clínica de la Sociedad Americana de Nefrología . 6 (8): 1813–4. doi : 10.2215/cjn.06040611 . PMID 21784836.
- ^ Bui TV, Prot-Bertoye C, Ayari H, Baron S, Bertocchio JP, Bureau C, Davis P, Blanchard A, Houillier P, Prie D, Lillo-Le Louet A, Courbebaisse M (2021). "Seguridad de la inulina y la sinistrina: combinación de varias fuentes con fines de farmacovigilancia". Frente Farmacol . 12 : 725417. doi : 10.3389/ffhar.2021.725417 . PMC 8637630 . PMID 34867328.
- ^ Soveri I, Berg UB, Björk J, Elinder CG, Grubb A, Mejare I, Sterner G, Bäck SE (septiembre de 2014). "Medición de la TFG: una revisión sistemática". Am J Kidney Dis . 64 (3): 411–24. doi :10.1053/j.ajkd.2014.04.010. PMID 24840668.
- ^ Murray AW, Barnfield MC, Waller ML, Telford T, Peters AM (8 de mayo de 2013). "Evaluación de la medición de la tasa de filtración glomerular con muestreo de plasma: una revisión técnica". Revista de tecnología de medicina nuclear . 41 (2): 67–75. doi : 10.2967/jnmt.113.121004 . PMID 23658207.
- ^ Speeckaert M, Delanghe J (2015). "Evaluación de la función renal". En Giuseppe D, Winearls C, Remuzzi G (eds.). Oxford Textbook of Clinical Nephrology (4.ª ed.). Oxford: Oxford University Press. pág. 44. ISBN 978-0-19-959254-8.
- ^ Henriksen UL, Henriksen JH (enero de 2015). "El concepto de depuración con especial referencia a la determinación de la tasa de filtración glomerular en pacientes con retención de líquidos". Fisiología clínica e imágenes funcionales . 35 (1): 7–16. doi :10.1111/cpf.12149. PMID 24750696. S2CID 44756080.
- ^ Soveri I, Berg UB, Björk J, Elinder CG, Grubb A, Mejare I, Sterner G, Bäck SE (septiembre de 2014). "Medición de la TFG: una revisión sistemática". American Journal of Kidney Diseases . 64 (3): 411–424. doi :10.1053/j.ajkd.2014.04.010. PMID 24840668.
- ^ "Enfermedad renal crónica en adultos: evaluación y tratamiento". NICE . 23 de julio de 2014 . Consultado el 19 de agosto de 2016 .
- ^ Schück O, Teplan V, Jabor A, Stollova M, Skibova J (2003). "Estimación de la tasa de filtración glomerular en pacientes con insuficiencia renal crónica avanzada basada en los niveles séricos de cistatina C". Nephron Clin Pract . 93 (4): c146–51. doi :10.1159/000070234. PMID 12759583.
- ^ Stevens LA, Coresh J, Schmid CH, Feldman HI, Froissart M, Kusek J, Rossert J, Van Lente F, Bruce RD (marzo de 2008). "Estimación de la TFG utilizando cistatina C sérica sola y en combinación con creatinina sérica: un análisis agrupado de 3.418 individuos con ERC". American Journal of Kidney Diseases . 51 (3): 395–406. doi :10.1053/j.ajkd.2007.11.018. PMC 2390827 . PMID 18295055.
- ^ ab Delgado C, Baweja M, Crews DC, Eneanya ND, Gadegbeku CA, Inker LA, Mendu ML, Miller WG, Moxey-Mims MM, Roberts GV, St Peter WL, Warfield C, Powe NR (febrero de 2022). "Un enfoque unificador para la estimación de la TFG: recomendaciones del grupo de trabajo NKF-ASN sobre la reevaluación de la inclusión de la raza en el diagnóstico de la enfermedad renal". Am J Kidney Dis . 79 (2): 268–288.e1. doi :10.1053/j.ajkd.2021.08.003. PMID 34563581.
- ^ abcd Guyton A, Hall J (2006). "26: Formación de orina por los riñones: I. Filtración glomerular, flujo sanguíneo renal y su control". En Gruliow R (ed.). Textbook of Medical Physiology (11.ª ed.). Elsevier. págs. 308–325. ISBN 978-0-7216-0240-0.
- ^ abcd Keener J, Sneyd J (2004). "20: Fisiología renal". En Marsden J (ed.). Fisiología matemática (libro). Matemáticas interdisciplinarias. Vol. 8 (Biología matemática). Sirovich, Wiggins (1.ª ed.). Springer. págs. 612–636. doi :10.1007/0-387-22706-7_20. ISBN 978-0-387-98381-3.
- ^ Stehlé T, Delanaye P (octubre de 2024). "¿Cuál es el mejor marcador de filtración glomerular: creatinina, cistatina C o ambas?". Eur J Clin Invest . 54 (10): e14278. doi :10.1111/eci.14278. PMID 38949475.
- ^ "Directrices de la KDOQI sobre la enfermedad renal crónica". Archivado desde el original el 3 de octubre de 2012. Consultado el 25 de agosto de 2010 .
- ^ Calculadora de GFR en cato.at – Cockcroft-Gault Archivado el 5 de septiembre de 2004 en Wayback Machine – Cálculo de GFR (fórmula de Cockcroft-Gault)
- ^ Cockcroft DW, Gault MH (1976). "Predicción del aclaramiento de creatinina a partir de la creatinina sérica". Nephron . 16 (1): 31–41. doi :10.1159/000180580. PMID 1244564.
- ^ Gault MH, Longerich LL, Harnett JD, Wesolowski C (1992). "Predicción de la función glomerular a partir de la creatinina sérica ajustada". Nephron . 62 (3): 249–56. doi :10.1159/000187054. PMID 1436333.
- ^ ab Levey AS, Bosch JP, Lewis JB, Greene T, Rogers N, Roth D (marzo de 1999). "Un método más preciso para estimar la tasa de filtración glomerular a partir de la creatinina sérica: una nueva ecuación de predicción. Grupo de estudio sobre modificación de la dieta en la enfermedad renal". Anales de Medicina Interna . 130 (6): 461–70. doi :10.7326/0003-4819-130-6-199903160-00002. PMID 10075613. S2CID 1902375.
- ^ Mathew TH, Johnson DW, Jones GR (octubre de 2007). "Enfermedad renal crónica y notificación automática de la tasa de filtración glomerular estimada: recomendaciones revisadas". The Medical Journal of Australia . 187 (8): 459–63. doi :10.5694/j.1326-5377.2007.tb01357.x. PMID 17937643. S2CID 14920030.
- ^ Comité Especializado Conjunto sobre Enfermedad Renal (junio de 2005). "Enfermedad renal crónica en adultos: directrices del Reino Unido para su identificación, tratamiento y derivación" (PDF) . Archivado desde el original (PDF) el 19 de octubre de 2007.
- ^ ab www.nice.org.uk (julio de 2014). "Enfermedad renal crónica en adultos: evaluación y tratamiento".
- ^ Davey RX (enero de 2006). "Enfermedad renal crónica y notificación automática de la tasa de filtración glomerular estimada". The Medical Journal of Australia . 184 (1): 42–3, respuesta del autor 43. doi :10.5694/j.1326-5377.2006.tb00098.x. hdl : 2440/34660 . PMID 16398632. S2CID 9648508.
- ^ Twomey PJ, Reynolds TM (noviembre de 2006). "La fórmula MDRD y su validación". QJM . 99 (11): 804–5. doi : 10.1093/qjmed/hcl108 . PMID 17041249.
- ^ Kallner A, Ayling PA, Khatami Z (2008). "¿Mejora la eGFR la capacidad diagnóstica de los resultados de la concentración de S-creatinina? Un estudio retrospectivo basado en la población". Revista internacional de ciencias médicas . 5 (1): 9–17. doi :10.7150/ijms.5.9. PMC 2204044 . PMID 18219370. S2CID 14970724.
- ^ National Kidney Foundation (febrero de 2002). "Pautas de práctica clínica K/DOQI para la enfermedad renal crónica: evaluación, clasificación y estratificación". American Journal of Kidney Diseases . 39 (2 Suppl 1): S1–266. doi :10.1016/S0272-6386(02)70081-4. PMID 11904577.
- ^ ab Rule AD, Larson TS, Bergstralh EJ, Slezak JM, Jacobsen SJ, Cosio FG (diciembre de 2004). "Uso de creatinina sérica para estimar la tasa de filtración glomerular: precisión en buena salud y en enfermedad renal crónica". Anales de Medicina Interna . 141 (12): 929–37. doi :10.7326/0003-4819-141-12-200412210-00009. PMID 15611490. S2CID 30342139.
- ^ Levey AS, Coresh J, Greene T, Stevens LA, Zhang YL, Hendriksen S, Kusek JW, Van Lente F, Colaboración en Epidemiología de la Enfermedad Renal Crónica (agosto de 2006). "Uso de valores de creatinina sérica estandarizados en la modificación de la dieta en la ecuación de estudio de la enfermedad renal para estimar la tasa de filtración glomerular". Anales de Medicina Interna . 145 (4): 247–54. doi :10.7326/0003-4819-145-4-200608150-00004. PMID 16908915. S2CID 37149831.
- ^ "Calculadora de GFR MDRD para adultos". Programa Nacional de Educación sobre Enfermedades Renales . Estados Unidos: Institutos Nacionales de Salud . Archivado desde el original el 26 de febrero de 2012. Consultado el 16 de noviembre de 2009 .
- ^ Hougardy JM, Delanaye P, Le Moine A, Nortier J (2014). "Estimación de la tasa de filtración glomerular en 2014 mediante pruebas y ecuaciones: fortalezas y debilidades". Rev Med Brux. (en francés). 35 (4): 250–7. PMID 25675627.
- ^ Levey AS, Stevens LA, Schmid CH, Zhang YL, Castro A, Feldman HI, Kusek JW, Eggers P, Van Lente F (mayo de 2009). "Una nueva ecuación para estimar la tasa de filtración glomerular". Anales de Medicina Interna . 150 (9): 604–12. doi :10.7326/0003-4819-150-9-200905050-00006. PMC 2763564 . PMID 19414839.
- ^ Matsushita K, Selvin E, Bash LD, Astor BC, Coresh J (abril de 2010). "Implicaciones de riesgo de la nueva ecuación de la Colaboración Epidemiológica de la ERC (CKD-EPI) en comparación con la ecuación del Estudio MDRD para la TFG estimada: el Estudio de Riesgo de Aterosclerosis en Comunidades (ARIC)". American Journal of Kidney Diseases . 55 (4): 648–59. doi :10.1053/j.ajkd.2009.12.016. PMC 2858455 . PMID 20189275.
- ^ Inker LA, Eneanya ND, Coresh J, Tighiouart H, Wang D, Sang Y, Crews DC, Doria A, Estrella MM, Froissart M, Grams ME, Greene T, Grubb A, Gudnason V, Gutiérrez OM, Kalil R, Karger AB, Mauer M, Navis G, Nelson RG, Poggio ED, Rodby R, Rossing P, Rule AD, Selvin E, Seegmiller JC, Shlipak MG, Torres VE, Yang W, Ballew SH, Couture SJ, Powe NR, Levey AS (noviembre de 2021). "Nuevas ecuaciones basadas en creatinina y cistatina C para estimar la TFG sin raza". N Engl J Med . 385 (19): 1737–49. doi :10.1056/NEJMoa2102953. Número de modelo : PMID 34554658.
- ^ Saleem M, Florkowski CM, George PM (2008). "Comparación de la ecuación cuadrática de la Clínica Mayo con la ecuación de modificación de la dieta en la enfermedad renal y la tasa de filtración glomerular de radionúclidos en un entorno clínico". Nefrología . 13 (8): 684–8. doi :10.1111/j.1440-1797.2008.01045.x. ISSN 1320-5358. PMID 19154321. S2CID 45943783.
- ^ ab Fontsere N, Bonal J, Salinas I, de Arellano MR, Rios J, Torres F, Sanmarti A, Romero R (2008). "¿Es útil la nueva ecuación cuadrática de Mayo Clinic para la estimación de la tasa de filtración glomerular en pacientes con diabetes tipo 2?". Diabetes Care . 31 (12): 2265–7. doi :10.2337/dc08-0958. PMC 2584175 . PMID 18835955. S2CID 24211196.
- ^ ab Schwartz GJ, Haycock GB, Edelmann CM, Spitzer A (agosto de 1976). "Una estimación simple de la tasa de filtración glomerular en niños derivada de la longitud corporal y la creatinina plasmática". Pediatría . 58 (2): 259–63. doi :10.1542/peds.58.2.259. PMID 951142. S2CID 38437700.
- ^ ab Schwartz GJ, Feld LG, Langford DJ (junio de 1984). "Una estimación simple de la tasa de filtración glomerular en bebés nacidos a término durante el primer año de vida". The Journal of Pediatrics . 104 (6): 849–54. doi :10.1016/S0022-3476(84)80479-5. PMID 6726515.
- ^ Brion LP, Fleischman AR, McCarton C, Schwartz GJ (octubre de 1986). "Una estimación simple de la tasa de filtración glomerular en lactantes de bajo peso al nacer durante el primer año de vida: evaluación no invasiva de la composición corporal y el crecimiento". The Journal of Pediatrics . 109 (4): 698–707. doi :10.1016/S0022-3476(86)80245-1. PMID 3761090.
- ^ Haenggi MH, Pelet J, Guignard JP (febrero de 1999). "Estimación de la tasa de filtración glomerular mediante la fórmula GFR = K x T/Pc". Archives de Pédiatrie (en francés). 6 (2): 165–72. doi :10.1016/S0929-693X(99)80204-8. PMID 10079885.
- ^ Schwartz GJ, Muñoz A, Schneider MF, Mak RH, Kaskel F, Warady BA, Furth SL (marzo de 2009). "Nuevas ecuaciones para estimar la TFG en niños con enfermedad renal crónica". Revista de la Sociedad Americana de Nefrología . 20 (3): 629–37. doi :10.1681/ASN.2008030287. PMC 2653687 . PMID 19158356.
- ^ Bauer C, Melamed ML, Hostetter TH (2008). "Estadificación de la enfermedad renal crónica: es hora de corregir el rumbo". Revista de la Sociedad Americana de Nefrología . 19 (5): 844–46. doi : 10.1681/ASN.2008010110 . PMID 18385419.
- ^ Eckardt KU, Berns JS, Rocco MV, Kasiske BL (junio de 2009). "Definición y clasificación de la enfermedad renal crónica: el debate debería centrarse en el pronóstico del paciente: una declaración de posición de KDOQI y KDIGO" (PDF) . American Journal of Kidney Diseases . 53 (6): 915–920. doi :10.1053/j.ajkd.2009.04.001. PMID 19406541. Archivado desde el original (PDF) el 25 de julio de 2011.
- ^ "Conferencia de controversias de KDIGO: definición, clasificación y pronóstico en enfermedad renal crónica, Londres, octubre de 2009". Enfermedad renal: mejora de los resultados globales (KDIGO). 2009. Archivado desde el original el 24 de noviembre de 2010.
- ^ Hoenig MP, Mann A, Pavlakis M (febrero de 2022). "La eliminación del coeficiente de raza negra de la ecuación de filtración glomerular estimada mejora la elegibilidad para el trasplante de pacientes negros en un solo centro". Trasplante clínico . 36 (2): e14467. doi :10.1111/ctr.14467. PMID 34605076. S2CID 238256526.
- ^ Vyas DA, Eisenstein LG, Jones DS (27 de agosto de 2020). "Oculto a simple vista: reconsideración del uso de la corrección racial en algoritmos clínicos". New England Journal of Medicine . 383 (9): 874–882. doi : 10.1056/NEJMms2004740 . PMID 32853499.
- ^ "La Junta de OPTN aprueba la eliminación del cálculo basado en la raza para la lista de candidatos a trasplantes - OPTN". optn.transplant.hrsa.gov . Oficina de noticias UNOS . Consultado el 12 de diciembre de 2023 .
Enlaces externos
Calculadoras en línea
- Calculadora de TFG en línea
- Fórmula de Schwartz para estimar la función renal pediátrica
- Calculadora de aclaramiento de creatinina (ecuación de Cockcroft-Gault) de MDCalc
- Ecuación de GFR de MDRD
- Calculadora de TFG que utiliza cistatina C
Enlaces de referencia
- Sitio web del Programa Nacional de Educación sobre Enfermedades Renales. Incluye referencias profesionales y calculadoras de GFR
- eGFR en Lab Tests Online

























![{\displaystyle eC_{Cr}={\frac {\mathrm {(140-Edad)} \ \times \ {\text{Masa (en kilogramos)}}\ \times \ [{\text{0,85 si es mujer}}]}{\mathrm {72} \ \times \ [{\text{Creatinina sérica (en mg/dl)}}]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/55b9b6ae6978b4b7f8a56e9394be2760ca420cc2)
![{\displaystyle eC_{Cr}={\frac {\mathrm {(140-Edad)} \ \times \ {\text{Masa (en kilogramos)}}\ \times \ {\text{Constante}}}{[{\text{Creatinina sérica (en }}\mu \mathrm {mol/L)} ]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/39889eb768a83f3491fdb804da627cf08a93d5be)
![{\displaystyle {\text{eGFR}}={\text{32788}}\ \times \ [{\text{Creatinina sérica}}]^{-1,154}\ \times \ {\text{Edad}}^{-0,203}\ \times {\text{[1,212 si es de raza negra]}}\ \times {\text{[0,742 si es mujer]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/76bbf292dff353acdd0265df89f8595cc1db2dca)
![{\displaystyle {\text{eGFR}}={\text{186}}\ \times \ [{\text{Creatinina sérica}}]^{-1,154}\ \times \ {\text{Edad}}^{-0,203}\ \times {\text{[1,212 si es de raza negra]}}\ \times {\text{[0,742 si es mujer]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/8f1326f39025418162a4205fce7f3c8b86fb66f6)
![{\displaystyle {\text{eGFR}}={\text{170}}\ \times \ [{\text{Creatinina sérica}}]^{-0,999}\ \times \ {\text{Edad}}^{-0,176}\ \times {\text{[0,762 si es mujer]}}\ \times {\text{[1,180 si es negra]}}\ \times \ {\text{BUN}}^{-0,170}\ \times \ {\text{Albúmina}}^{+0,318}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/9748d22c1c0a59f07eeb0d99047ffb992709043d)
![{\displaystyle \mathrm {eGFR} = 141\ \times \ \mathrm {\min(SCr/k,1)} ^{a}\ \times \ \mathrm {\max(SCr/k,1)} ^{-1,209}\ \times \ 0,993^{\text{Edad}}\ \times {\text{[1,018 si es mujer]}}\ \times {\text{[1,159 si es negra]}}\ }](https://wikimedia.org/api/rest_v1/media/math/render/svg/e695776a5827ef76b340344758106f09888735e6)








![{\displaystyle \mathrm {eGFR} = 142\ \times \ \mathrm {\min(SCr/k,1)} ^{a}\ \times \ \mathrm {\max(SCr/k,1)} ^{-1,209}\ \times \ 0,9938^{\text{Edad}}\ \times {\text{[1,012 si es mujer]}}\ }](https://wikimedia.org/api/rest_v1/media/math/render/svg/f2d7de372567cf2e952c476415e09b5946729eb8)




![{\displaystyle {\text{eGFR}}={\text{exp}}{(1,911+5,249/[{\text{Creatinina sérica}}]-2,114/[{\text{Creatinina sérica}}]^{2}-0,00686\ \times \ {\text{Edad}}-{\text{[0,205 si es mujer]}})}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/da8deff09f50fe47825719cb11a3d9cd056248b9)
