Sífilis meníngea
| Sífilis meníngea | |
|---|---|
 | |
| Treponema pallidum 01 | |
| Especialidad | Enfermedades infecciosas |
La sífilis meníngea (también conocida como meningitis aséptica sifilítica o neurosífilis meníngea ) es una forma crónica de infección por sífilis que afecta al sistema nervioso central . Treponema pallidum , una bacteria espiroqueta , es la principal causa de la sífilis, que se propaga drásticamente por todo el cuerpo y puede infectar todos sus sistemas si no se trata adecuadamente. Treponema pallidum es la principal causa de la aparición de la sífilis meníngea y otras enfermedades treponémicas, y consta de una membrana citoplasmática y externa que puede causar una variedad diversa de enfermedades en el sistema nervioso central y el cerebro . [1]
La neurosífilis sintomática temprana (o meningitis sifilítica aguda o neurorrecurrencia) es el inicio de la sífilis meníngea. Los síntomas surgen como resultado de la inflamación de las meninges , que finalmente conduce a signos de meningitis . [2]
El Treponema pallidum invade el sistema nervioso en un plazo de tres a dieciocho meses después de la infección primaria. La serie inicial de eventos es la meningitis asintomática, que puede permanecer en el sistema del cuerpo humano y producir más daño dentro del cuerpo. [3] Cada forma de neurosífilis tiene la meningitis como componente; sin embargo, cada caso difiere en gravedad. El individuo se infecta con sífilis a través de una bacteria gramnegativa que solo los humanos pueden obtener. La sífilis tiene cuatro etapas de infección, que son primaria, secundaria, latente y terciaria. Si la sífilis no se trata, la enfermedad puede afectar a varios otros sistemas del cuerpo, incluido el cerebro , el corazón y los vasos . La infección del corazón y los vasos conduce a la sífilis meningovascular , que generalmente se presenta durante la etapa secundaria de la sífilis. Si la sífilis se prolonga, puede afectar al sistema nervioso , lo que se conoce como neurosífilis . [4] La sífilis meníngea es un componente de la neurosífilis, que generalmente ocurre en la etapa terciaria de la sífilis.
Signos y síntomas

Asintomático
- La invasión asintomática del sistema nervioso central por Treponema es común dentro de unos pocos meses de la infección primaria [ cita requerida ]
Síntomas generales de la sífilis meníngea
- Los síntomas de la meningitis pueden aparecer en cualquier momento después de la infección.
- Sin embargo, suele aparecer en un plazo de dos años.
- Los síntomas pueden incluir dolor de cabeza, rigidez del cuello, parálisis de los nervios craneales, convulsiones y confusión mental.
- El paciente está afebril [1]
Síntomas generales de la neurosífilis
- Cambio de personalidad
- Ataxia
- Ataque
- Discapacidad visual
- Incontinencia de vejiga
- Pérdida de audición
- Convulsiones
- Dolor de cabeza
Signos generales de la neurosífilis

- Hiporeflexia
- Deterioro sensorial
- Demencia
- Manía
- Articulación de Charcot
- Hipotonía
- Atrofia óptica
- Alumno de Argyll Robertson [1]
- La pupila de Argyll Robertson se contrae con la acomodación pero no reacciona a la luz.
- Este signo suele ser evidente en la etapa terciaria de la sífilis.
Características clínicas
Los tipos de neurosífilis incluyen meningitis sifilítica aguda asintomática, sífilis meningovascular, sífilis parenquimatosa (que incluye paresia general y tabes dorsal) y atrofia óptica. [5]
Anatomía de la enfermedad

La meningitis inflama y destruye cualquier membrana protectora y células que rodean el cerebro , la médula espinal y otras partes del sistema nervioso . La meningitis bacteriana normalmente es causada por una infección bacteriana que ingresa al torrente sanguíneo y penetra en la barrera hematoencefálica . La barrera hematoencefálica está formada por uniones estrechas. Estas uniones estrechas ayudan a encerrar las células endoteliales que recubren los capilares cerebrales. Solo ciertas sustancias solubles en agua pueden moverse a través de la barrera hematoencefálica, mientras que las sustancias solubles en lípidos pueden moverse fácilmente a través de la barrera hematoencefálica. Sin embargo, cuando cualquier forma de bacteria atraviesa la barrera hematoencefálica, una infección bacteriana puede resultar en el líquido cefalorraquídeo . [6]
Este líquido circula por el cerebro y la médula espinal, y se produce en los plexos coroideos . Las meninges están formadas por tres tejidos conectivos que recubren la médula espinal y el cerebro. Están revestidas por cavidades vertebrales, que sirven de protección al sistema nervioso central . Cuando el líquido cefalorraquídeo se infecta, las meninges se inflaman y pueden empezar a deteriorarse. Esta inflamación de las membranas provoca meningitis . [7]
Fisiopatología

La sífilis es una infección de transmisión sexual provocada por la bacteria gramnegativa Treponema pallidum. Treponema pallidum son varias bacterias móviles en forma de espiral de la familia Spirochaetaceae. [8] Las características de su género incluyen espiroquetas, lo que significa que son espirales con filamentos axiales (endoflagelo). Estas bacterias son poco visibles en la tinción de Gram , pero tienen una envoltura gramnegativa. Algunas características distintivas de las bacterias incluyen una espiroqueta delgada, que no se ve de manera confiable en la tinción de Gram. La membrana externa de la bacteria tiene lípidos similares a endotoxinas . Sus filamentos axiales consisten en endoflagelos y flagelos periplásmicos. Las criaturas no se pueden cultivar en el laboratorio y son un patógeno obligado . Los humanos son el único huésped de esta bacteria, y la bacteria puede atravesar el cuerpo mediante pequeñas abrasiones de la piel o las membranas mucosas. El reservorio está en el tracto genital humano y su transmisión se transmite sexualmente o a través de la placenta . [9]
Etapas de la enfermedad
Las cuatro etapas principales de la sífilis son la primaria, la secundaria, latente y terciaria:
Etapa primaria
El primer signo de sífilis puede aparecer durante las primeras semanas de exposición. Esta exposición en particular es causada por la espiroqueta , Treponema pallidum . Por lo general, dentro de dos a doce semanas, se presenta una llaga circular roja (que se conoce como chancro ) en el lugar donde la bacteria ingresó por primera vez al cuerpo. Puede haber múltiples llagas que no son visibles en el cuerpo y, por lo general, son difíciles de encontrar. Comúnmente, estos chancros son visibles en el pene, el ano, el recto, la vagina y el cuello uterino; sin embargo, generalmente son difíciles de identificar a pesar de que es una enfermedad localizada. Las llagas pueden pasar desapercibidas y solo se pueden identificar después de hacerse una prueba. La lesión no induce ningún dolor; sin embargo, puede provocar una úlcera que puede secretar moco , hinchazón o dolor en el área infectada. [1] Estas lesiones se pueden curar sin tratamiento dentro de uno a dos meses de la exposición. El diagnóstico puede incluir microscopía de campo oscuro o fluorescente de la lesión; Sin embargo, el cincuenta por ciento de los pacientes serán negativos en la serología inespecífica. Si el individuo infectado no trata la infección adecuadamente, la sífilis puede progresar a la etapa secundaria. [ cita requerida ]
Etapa secundaria

Las etapas secundarias de la sífilis persisten y son más peligrosas para los sistemas del cuerpo humano. La enfermedad diseminada puede causar síntomas constitucionales y condilomas planos . Muchos treponemas están presentes en los chancros en la etapa primaria; sin embargo, los condilomas planos suelen estar presentes en la etapa secundaria. El patógeno puede propagarse a través de la sangre, que puede infectar los vasos del cuerpo. La infección del corazón, los músculos y los vasos del cuerpo puede provocar sífilis meningovascular. Por lo general, pueden comenzar a desarrollarse erupciones en las manos y las plantas de los pies, y pueden propagarse a varias partes de la piel del cuerpo. Otros síntomas pueden incluir dolor de garganta , dolor de cabeza , dolor en las articulaciones , fiebre y parches de pérdida de cabello. Al igual que en la etapa uno, pueden comenzar a formarse lesiones en el cuerpo, pero en esta etapa en particular, las lesiones se encuentran en las membranas mucosas de la boca, la garganta, los huesos y los órganos internos . [2] También es común en la etapa uno que los síntomas y signos de la sífilis secundaria desaparezcan con o sin tratamiento y medicación. El diagnóstico incluye serología inespecífica y específica, ambas positivas. Sin embargo, la etapa secundaria es altamente infecciosa porque la bacteria se está propagando drásticamente por todo el cuerpo. [ cita requerida ]
Etapa latente
La etapa latente es la etapa asintomática , que incluye dos fases. Las dos fases de la etapa asintomática incluyen la temprana (dentro de un año de exposición e infección) y la tardía (después de un año de exposición e infección). En esta etapa, las bacterias pueden permanecer inactivas durante tres a treinta años, y es posible que no progresen a la etapa terciaria de la sífilis, que es la etapa final. Esta etapa es altamente peligrosa porque los síntomas desaparecen por completo y permanecen ocultos durante un período prolongado de tiempo. El diagnóstico de esta etapa es la serología positiva. [10] Debido a que las bacterias permanecen inactivas, la sífilis latente tardía no se propaga y no es infecciosa. [ cita requerida ]
Etapa terciaria
La etapa terciaria se conoce como la etapa final de la sífilis o sífilis "tardía". Esta etapa mortal comienza después de tres años de exposición e infección a la sífilis. Por lo general, la persona ya no es contagiosa con la enfermedad, pero las bacterias gramnegativas en el cuerpo pueden reactivarse, reproducirse, multiplicarse y propagarse drásticamente por todo el cuerpo. En este punto, la infección se propaga a todos los sistemas del cuerpo humano, incluido el sistema nervioso, los huesos, los ojos y el corazón. La neurosífilis en este punto puede causar varios daños al cuerpo, incluida la tabes dorsal . [11] Cuando el sistema nervioso se infecta en esta etapa particular, el individuo corre el riesgo de sufrir sífilis meníngea, que a su vez apaga lentamente todo el cuerpo. Las etapas terciarias también pueden causar el crecimiento de muchos tumores y provocar efectos cancerosos en el cuerpo. Esta etapa se puede diagnosticar a través de pruebas específicas en serología . Las pruebas no específicas pueden ser negativas. En este punto, hay poco tratamiento que el individuo puede seguir y el cuerpo se apaga por completo. [ cita requerida ]
Diagnóstico
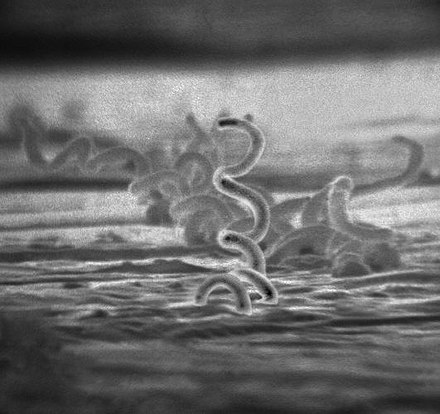
Existen varios métodos para diagnosticar la sífilis meníngea. Una de las formas más comunes incluye la visualización de los organismos por inmunofluorescencia y microscopía de campo oscuro . La microscopía de campo oscuro inicialmente tuvo el hallazgo de que la espiroqueta tiene una apariencia de sacacorchos y que es una bacteria espirilar y gram (-). Otro método también sería a través de la prueba de detección y serología. La serología incluye dos tipos de prueba de anticuerpos: prueba de anticuerpos no treponémicos y prueba de anticuerpos treponémicos (prueba específica). [12] La prueba de anticuerpos no treponémicos detecta con VDRL (Laboratorio de investigación de enfermedades venéreas) y RPR ( reagina plasmática rápida ). La prueba de anticuerpos treponémicos (prueba específica) confirma con FTA-ABS (absorción de anticuerpos treponémicos fluorescentes). [13] Se pueden utilizar imágenes cerebrales y exploraciones por resonancia magnética para diagnosticar a los pacientes; sin embargo, no resultan tan eficaces como las pruebas específicas. Las pruebas específicas para anticuerpos treponémicos suelen ser más caras porque los primeros anticuerpos se unen a las espiroquetas. Estas pruebas suelen ser más específicas y siguen siendo positivas en pacientes con otras enfermedades treponémicas. [12]
Hallazgos en el líquido cefalorraquídeo (LCR)
- La presión puede ser normal o elevada.
- El líquido es transparente
- La proteína está elevada (100–200 mg%)
- El azúcar es normal
- El recuento de células está elevado y es linfocítico.
- Los niveles de gammaglobulina están elevados
- VDRL y TPHA ( hemoaglutinación de Treponema pallidum ) son positivos [2]
Prevención
Existen muchas formas diferentes de prevención de la sífilis y otras infecciones de transmisión sexual en general. La prevención de la sífilis incluye evitar el contacto de fluidos corporales con una persona infectada. Esto puede ser particularmente difícil porque la sífilis generalmente se transmite por personas que no saben que tienen la enfermedad porque no tienen llagas o erupciones visibles que puedan denotar una infección en general. Ser abstinente o tener relaciones sexuales mutuamente monógamas con una persona que no esté infectada con ningún tipo de infección de transmisión sexual es la mayor garantía de no infectarse con sífilis o cualquier forma de infección de transmisión sexual. Sin embargo, el uso de condones de látex puede reducir el riesgo de contraer sífilis. Para evitar una mayor contaminación a otras personas, se administra penicilina benzatínica a cualquier contacto. Lavarse, ducharse o orinar no pueden prevenir la transmisión de una infección de transmisión sexual en general. [14] Las personas contraen sífilis a través de una variedad de circunstancias. En general, la sífilis puede transmitirse de una persona a otra a través del contacto directo con llagas presentes en los genitales externos, la vagina, el recto, el ano, los labios o la boca. La transmisión puede producirse a través de cualquier forma de contacto sexual, incluido el sexo vaginal, anal, oral y manual. Además, las mujeres embarazadas infectadas con sífilis también pueden transmitir la enfermedad a sus hijos. [3] Si se ha producido la transmisión, es importante consultar inmediatamente a un médico para evitar mayores daños. [ cita requerida ]
Tratamiento

Penicilina
Las formas de tratamiento más populares para cualquier tipo de sífilis utilizan penicilinas , que han sido tratamientos efectivos utilizados desde la década de 1940. [15] Otras formas también incluyen la penicilina benzatínica , que generalmente se usa para la sífilis primaria y secundaria (sin embargo, no tiene resistencia a la penicilina). La penicilina benzatínica se usa para la forma de acción prolongada y, si las condiciones empeoran, se usa penicilina G para la sífilis tardía. [ cita requerida ]
Reacción de Jarisch-Herxheimer
La reacción de Jarisch-Herxheimer , que es la respuesta del cuerpo después de que se liberan endotoxinas por la muerte de organismos nocivos en el cuerpo humano, comienza generalmente durante el primer día de tratamiento con antibióticos. [16] La reacción aumenta la temperatura corporal de la persona, disminuye la presión arterial general (tanto los niveles sistólicos como diastólicos) y da como resultado leucopenia y escalofríos en el cuerpo. Esta reacción puede ocurrir durante cualquier tratamiento de enfermedades por espiroquetas. [ cita requerida ]
Es importante saber que la sífilis puede volver a aparecer. El hecho de que una persona haya tenido la enfermedad una vez, incluso si ha recibido tratamiento, no impide que vuelva a sufrir la enfermedad. Las personas pueden volver a infectarse y, como las llagas de la sífilis pueden estar ocultas, puede que no sea evidente que la persona está infectada con sífilis. En estos casos, es fundamental hacerse la prueba y recibir tratamiento de inmediato para reducir la propagación de la infección. [ cita requerida ]
Referencias
- ^ abcd Ghanem KG (octubre de 2010). "REVISIÓN: Neurosífilis: una perspectiva histórica y una revisión". CNS Neurosci Ther . 16 (5): e157–68. doi :10.1111/j.1755-5949.2010.00183.x. PMC 6493817 . PMID 20626434.
- ^ abc Seeley WW, Venna N (mayo de 2004). "Neurosífilis que se presenta con parálisis del nervio oculomotor gomoso". J. Neurol. Neurosurg. Psychiatry . 75 (5): 789. doi :10.1136/jnnp.2003.025932. PMC 1763572. PMID 15090587 .
- ^ ab Sutton, K (2013). "Factores de riesgo". Neil S. Skolnik Amy Lynn Clouse . 17 .
- ^ Lanska MJ, Lanska DJ, Schmidley JW (agosto de 1988). "Polirradiculopatía sifilítica en un hombre VIH positivo". Neurología . 38 (8): 1297–301. doi :10.1212/wnl.38.8.1297. PMID 2840606. S2CID 20028978.
- ^ Hook EW, Marra CM (abril de 1992). "Sífilis adquirida en adultos". N. Engl. J. Med . 326 (16): 1060–9. doi :10.1056/NEJM199204163261606. PMID 1549153.
- ^ Schuchat A, Robinson K, Wenger JD, Harrison LH, Farley M, Reingold AL, Lefkowitz L, Perkins BA (337). "Meningitis bacteriana en los Estados Unidos en 1995. Equipo de vigilancia activa". New England Journal of Medicine . 337 (14): 970–976. doi : 10.1056/NEJM199710023371404 . PMID 9395430.
- ^ Pettit, AC; Kropski, Castilho (2012). "El caso índice del brote de meningitis fúngica en los Estados Unidos". New England Journal of Medicine . 367 (22): 2119–2125. doi : 10.1056/nejmoa1212292 . PMID 23083311.
- ^ Brautigam CA, Deka RK, Norgard MV (abril de 2013). "Purificación, cristalización y análisis preliminar de rayos X de TP0435 (Tp17) de la espiroqueta de la sífilis Treponema pallidum". Acta Crystallographica Sección F . 69 (Pt 4): 453–5. doi :10.1107/S1744309113006246. PMC 3614177 . PMID 23545658.
- ^ Egglestone SI, Turner AJ (septiembre de 2000). "Diagnóstico serológico de la sífilis. Grupo de trabajo de serología de sífilis del PHLS". Commun Dis Public Health . 3 (3): 158–62. PMID 11014025.
- ^ Hébert-Schuster M, Borderie D, Grange PA, Lemarechal H, Kavian-Tessler N, Batteux F, Dupin N (2012). "Los marcadores de estrés oxidativo aumentan desde las primeras etapas de la infección en pacientes sifilíticos". Archivos de investigación dermatológica . 304 (9): 689–697. doi :10.1007/s00403-012-1271-z. PMID 23011658. S2CID 22914253.
- ^ Cohen SE, Klausner JD, Engelman J, Philip S (2013). "La sífilis en la era moderna: una actualización para los médicos". Clínicas de enfermedades infecciosas de Norteamérica . 27 (4): 705–722. doi :10.1016/j.idc.2013.08.005. PMID 24275265. S2CID 43914799.
- ^ ab Balleste, R; Rodríguez, García; López, Buzzi (2013). "Diagnóstico de laboratorio de neurosífilis en pacientes coinfectados con el virus de inmunodeficiencia humana (VIH) y pacientes VIH negativos en Montevideo-Uruguay". Infecciones de transmisión sexual . 89 : A359. doi : 10.1136/sextrans-2013-051184.1123 .
- ^ Eccleston, K; Collins, Higgins (2008). "Sífilis primaria". Revista internacional de ETS y SIDA . 19 (3): 145–151. doi :10.1258/ijsa.2007.007258. PMID 18397550. S2CID 19931104.
- ^ Garcia-Retamero R, Cokely ET (2014). "La influencia de las habilidades, el marco del mensaje y las ayudas visuales en la prevención de enfermedades de transmisión sexual". Journal of Behavioral Decision Making . 27 (2): 179–189. doi :10.1002/bdm.1797. ISSN 0894-3257.
- ^ Bosshard PP, Graf N, Knaute DF, Kündig T, Lautenschlager S, Weber R (2013). "Respuesta de los títulos de la prueba de aglutinación de partículas de Treponema pallidum al tratamiento de la sífilis". Enfermedades infecciosas clínicas . 56 (3): 463–464. doi : 10.1093/cid/cis850 . PMID 23042973.
- ^ Yang CJ, Lee NY, Lin YH, Lee HC, Ko WC, Liao CH, et al. (octubre de 2010). "Reacción de Jarisch-Herxheimer después de la terapia con penicilina entre pacientes con sífilis en la era de la epidemia de infección por VIH: incidencia y factores de riesgo". Clin. Infect. Dis . 51 (8): 976–9. doi : 10.1086/656419 . PMID 20825309.