Herpes
| Herpes | |
|---|---|
| Otros nombres | Herpes zóster |
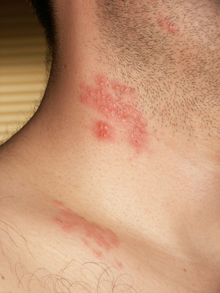 | |
| Ampollas de herpes zóster en el cuello y los hombros | |
| Especialidad | Dermatología |
| Síntomas | Erupción dolorosa |
| Complicaciones | Meningitis , parálisis del nervio facial , queratitis , neuralgia posherpética [1] |
| Duración | 2–4 semanas [2] |
| Causas | Virus varicela zóster (VZV) [1] |
| Factores de riesgo | Edad avanzada, función inmunológica deficiente , haber tenido varicela antes de los 18 meses de edad [1] |
| Método de diagnóstico | Basado en los síntomas [3] |
| Diagnóstico diferencial | Herpes simple , dolor torácico, picaduras de insectos , leishmaniasis cutánea [4] |
| Prevención | Vacuna contra el herpes zóster [1] |
| Medicamento | Aciclovir (si se administra temprano), analgésico [3] |
| Frecuencia | 33% (en algún momento) [1] |
| Fallecidos | 6.400 (con varicela) [5] |
El herpes zóster , también conocido como culebrilla , es una enfermedad viral que se caracteriza por una dolorosa erupción cutánea con ampollas en una zona localizada. [2] [6] Normalmente, la erupción se presenta en una única marca ancha, ya sea en el lado izquierdo o derecho del cuerpo o la cara. [1] De dos a cuatro días antes de que aparezca la erupción, puede haber hormigueo o dolor local en la zona. [1] [7] Otros síntomas comunes son fiebre, dolor de cabeza y cansancio. [1] [8] La erupción suele curarse en dos a cuatro semanas, [2] pero algunas personas desarrollan un dolor nervioso continuo que puede durar meses o años, una afección llamada neuralgia posherpética (NPH). [1] En las personas con una función inmunológica deficiente , la erupción puede presentarse de forma generalizada. [1] Si la erupción afecta el ojo, puede producirse pérdida de la visión . [2] [9]
El herpes zóster es causado por el virus varicela zóster (VZV), que también causa la varicela . En el caso de la varicela, también llamada varicela, la infección inicial con el virus generalmente ocurre durante la infancia o la adolescencia. [1] Una vez que la varicela se ha resuelto, el virus puede permanecer latente (inactivo) en las células nerviosas humanas ( ganglios de la raíz dorsal o nervios craneales ) [10] durante años o décadas, después de lo cual puede reactivarse y viajar a lo largo de los cuerpos nerviosos hasta las terminaciones nerviosas de la piel, produciendo ampollas. [1] [7] Durante un brote de herpes zóster, la exposición al virus de la varicela que se encuentra en las ampollas del herpes zóster puede causar varicela en alguien que aún no ha tenido varicela, aunque esa persona no sufrirá herpes zóster, al menos en la primera infección. [11] No se entiende bien cómo el virus permanece latente en el cuerpo o se reactiva posteriormente. [1] [12]
La enfermedad ha sido reconocida desde la antigüedad . [1] Los factores de riesgo para la reactivación del virus latente incluyen la vejez, la función inmunológica deficiente y haber contraído varicela antes de los 18 meses de edad. [1] El diagnóstico generalmente se basa en los signos y síntomas presentados. [3] El virus de la varicela zóster no es el mismo que el virus del herpes simple , aunque pertenecen a la misma familia de herpesvirus . [13]
Las vacunas contra el herpes zóster reducen el riesgo de padecerlo entre un 50 y un 90 %, según la vacuna utilizada. [1] [14] La vacunación también disminuye las tasas de neuralgia posherpética y, si se presenta herpes zóster, su gravedad. [1] Si se desarrolla herpes zóster, los medicamentos antivirales como el aciclovir pueden reducir la gravedad y la duración de la enfermedad si se inician dentro de las 72 horas posteriores a la aparición de la erupción. [3] La evidencia no muestra un efecto significativo de los antivirales o esteroides en las tasas de neuralgia posherpética. [15] [16] Se pueden utilizar paracetamol , AINE u opioides para ayudar con el dolor agudo. [3]
Se estima que alrededor de un tercio de las personas desarrollan herpes zóster en algún momento de sus vidas. [1] Si bien el herpes zóster es más común entre las personas mayores, los niños también pueden contraer la enfermedad. [13] Según los Institutos Nacionales de Salud de EE. UU. , el número de casos nuevos por año varía de 1,2 a 3,4 por 1000 personas-año entre individuos sanos a 3,9 a 11,8 por 1000 personas-año entre los mayores de 65 años. [8] [17] Aproximadamente la mitad de las personas que viven hasta los 85 años tendrán al menos un ataque, y menos del 5% tendrán más de un ataque. [1] [18] Aunque los síntomas pueden ser graves, el riesgo de muerte es muy bajo: 0,28 a 0,69 muertes por millón. [10]
Signos y síntomas


Los primeros síntomas del herpes zóster, que incluyen dolor de cabeza, fiebre y malestar, no son específicos y pueden dar lugar a un diagnóstico incorrecto. [8] [19] Estos síntomas suelen ir seguidos de sensaciones de dolor ardiente, picazón, hiperestesia (hipersensibilidad) o parestesia ("alfileres y agujas": hormigueo, pinchazos o entumecimiento). [20] El dolor puede ser leve a intenso en el dermatoma afectado , con sensaciones que a menudo se describen como escozor, hormigueo, dolor, entumecimiento o palpitaciones, y pueden intercalarse con punzadas rápidas de dolor agonizante. [21]
El herpes zóster en los niños suele ser indoloro, pero las personas tienen más probabilidades de contraer herpes zóster a medida que envejecen y la enfermedad tiende a ser más grave. [22]
En la mayoría de los casos, después de uno o dos días (aunque a veces hasta tres semanas), la fase inicial es seguida por la aparición de la erupción cutánea característica. El dolor y la erupción se producen con mayor frecuencia en el torso, pero pueden aparecer en la cara, los ojos u otras partes del cuerpo. Al principio, la erupción parece similar a la primera aparición de urticaria ; sin embargo, a diferencia de la urticaria, el herpes zóster causa cambios en la piel limitados a un dermatoma, que normalmente dan lugar a un patrón de rayas o cinturones que se limita a un lado del cuerpo y no cruza la línea media. [20] El término zóster sin herpes ("zóster sin herpes") describe a una persona que tiene todos los síntomas del herpes zóster excepto esta erupción característica. [23]
Más tarde, la erupción se vuelve vesicular y forma pequeñas ampollas llenas de un exudado seroso , a medida que continúan la fiebre y el malestar general. Las vesículas dolorosas finalmente se vuelven turbias u oscuras a medida que se llenan de sangre y forman costras en un plazo de siete a diez días; por lo general, las costras se caen y la piel se cura, pero a veces, después de una formación grave de ampollas, quedan cicatrices y piel descolorida. [20] El líquido de la ampolla contiene el virus de la varicela zóster, que puede transmitirse a través del contacto o la inhalación de gotitas de líquido hasta que las lesiones forman costras, lo que puede tardar hasta cuatro semanas. [24]
| Día 1 | Día 2 | Día 5 | Día 6 |
|---|---|---|---|
 |  |  |  |
Rostro
El herpes zóster puede tener síntomas adicionales, dependiendo del dermatoma afectado. El nervio trigémino es el nervio más comúnmente afectado, [25] del cual la división oftálmica es la rama más comúnmente involucrada. [26] Cuando el virus se reactiva en esta rama nerviosa se denomina herpes zóster oftálmico . La piel de la frente, el párpado superior y la órbita del ojo pueden verse afectadas. El herpes zóster oftálmico ocurre en aproximadamente el 10% al 25% de los casos. En algunas personas, los síntomas pueden incluir conjuntivitis , queratitis , uveítis y parálisis del nervio óptico que a veces pueden causar inflamación ocular crónica, pérdida de visión y dolor debilitante. [27]
El herpes zóster ótico , también conocido como síndrome de Ramsay Hunt tipo II , afecta el oído . Se cree que es el resultado de la propagación del virus desde el nervio facial hasta el nervio vestibulococlear . Los síntomas incluyen pérdida de audición y vértigo (mareo rotatorio). [28]
El herpes zóster puede aparecer en la boca si se afecta la división maxilar o mandibular del nervio trigémino, [29] en la que la erupción puede aparecer en la membrana mucosa de la mandíbula superior (generalmente el paladar, a veces las encías de los dientes superiores) o la mandíbula inferior (lengua o encías de los dientes inferiores) respectivamente. [30] La afectación oral puede ocurrir sola o en combinación con una erupción en la piel sobre la distribución cutánea de la misma rama trigémina. [29] Al igual que con el herpes zóster de la piel, las lesiones tienden a afectar solo un lado, lo que lo distingue de otras afecciones ampollosas orales. [30] En la boca, el herpes zóster aparece inicialmente como ampollas opacas de 1 a 4 mm (vesículas), [29] que se descomponen rápidamente para dejar úlceras que sanan en 10 a 14 días. [30] El dolor prodrómico (antes de la erupción) puede confundirse con dolor de muelas . [29] A veces, esto conduce a un tratamiento dental innecesario. [30] La neuralgia posherpética rara vez se asocia con herpes zóster en la boca. [30] Pueden ocurrir complicaciones inusuales con herpes zóster intraoral que no se ven en otras partes. Debido a la estrecha relación de los vasos sanguíneos con los nervios, el virus puede propagarse para afectar los vasos sanguíneos y comprometer el suministro de sangre, a veces causando necrosis isquémica . [29] En casos raros, la afectación oral causa complicaciones como osteonecrosis , pérdida de dientes , periodontitis (enfermedad de las encías), calcificación pulpar, necrosis pulpar , lesiones periapicales y anomalías del desarrollo dentario. [25]
Herpes zóster diseminado
En aquellos con déficits en la función inmune, puede aparecer herpes zóster diseminado (erupción cutánea extensa). [1] Se define como más de 20 lesiones cutáneas que aparecen fuera del dermatoma afectado principalmente o de los dermatomas directamente adyacentes a él. Además de la piel, otros órganos, como el hígado o el cerebro , también pueden verse afectados (causando hepatitis o encefalitis , [31] [32] respectivamente), lo que hace que la afección sea potencialmente letal. [33] : 380
Fisiopatología
_Virus_PHIL_1878_lores.jpg/440px-Varicella_(Chickenpox)_Virus_PHIL_1878_lores.jpg)

El agente causal del herpes zóster es el virus varicela zóster (VZV), un virus de ADN bicatenario relacionado con el virus del herpes simple . La mayoría de las personas se infectan con este virus cuando son niños, lo que provoca un episodio de varicela . El sistema inmunológico finalmente elimina el virus de la mayoría de las ubicaciones, pero permanece inactivo (o latente ) en los ganglios adyacentes a la médula espinal (llamado ganglio de la raíz dorsal ) o el ganglio trigémino en la base del cráneo. [35]
El herpes zóster se presenta únicamente en personas que han sido previamente infectadas con VZV; aunque puede presentarse a cualquier edad, aproximadamente la mitad de los casos en los Estados Unidos se presentan en personas de 50 años o más. [36] El herpes zóster puede volver a aparecer. [37] A diferencia de la frecuente recurrencia de los síntomas del herpes simple , los ataques repetidos de herpes zóster son poco frecuentes. [38] Es extremadamente raro que una persona tenga más de tres recurrencias. [35]
La enfermedad resulta de partículas virales en un solo ganglio sensorial que cambian de su fase latente a su fase activa. [39] Debido a las dificultades para estudiar la reactivación del VZV directamente en humanos (lo que lleva a depender de modelos de animales pequeños ), su latencia se entiende menos que la del virus del herpes simple. [38] Las proteínas específicas del virus continúan siendo producidas por las células infectadas durante el período de latencia, por lo que no se ha demostrado que ocurra una verdadera latencia, a diferencia de una infección activa crónica de bajo nivel , en las infecciones por VZV. [40] [41] Aunque se ha detectado VZV en autopsias de tejido nervioso, [42] no existen métodos para encontrar virus latentes en los ganglios de personas vivas.
A menos que el sistema inmunológico esté comprometido, suprime la reactivación del virus y previene los brotes de herpes zóster. Por qué esta supresión a veces falla es poco entendido, [43] pero el herpes zóster es más probable que ocurra en personas cuyos sistemas inmunológicos están deteriorados debido al envejecimiento, terapia inmunosupresora , estrés psicológico u otros factores. [44] [45] Tras la reactivación, el virus se replica en los cuerpos celulares neuronales y los viriones se desprenden de las células y se transportan por los axones hasta el área de la piel inervada por ese ganglio. En la piel, el virus causa inflamación local y ampollas. El dolor a corto y largo plazo causado por los brotes de herpes zóster se origina en la inflamación de los nervios afectados debido al crecimiento generalizado del virus en esas áreas. [46]
Al igual que con la varicela y otras formas de infección por alfa-herpesvirus, el contacto directo con una erupción activa puede transmitir el virus a una persona que no tiene inmunidad contra él. Esta persona recién infectada puede contraer varicela, pero no desarrollará herpes zóster inmediatamente. [20]
La secuencia completa del genoma viral se publicó en 1986. [47]
Diagnóstico

Si ha aparecido la erupción, la identificación de esta enfermedad (hacer un diagnóstico diferencial ) requiere solamente un examen visual, ya que muy pocas enfermedades producen una erupción en un patrón dermatomal (a veces llamado por los médicos en la televisión "un mapa dermatonal"). [ cita requerida ] Sin embargo, el virus del herpes simple (VHS) puede producir ocasionalmente una erupción en dicho patrón (herpes simple zosteriforme). [ 48 ] [ 49 ]
Cuando no hay erupción (al principio o al final de la enfermedad, o en el caso del zóster sine herpete ), el herpes zóster puede ser difícil de diagnosticar. [50] Además de la erupción, la mayoría de los síntomas pueden ocurrir también en otras afecciones.
Existen pruebas de laboratorio para diagnosticar el herpes zóster. La prueba más popular detecta el anticuerpo IgM específico del VZV en la sangre; esto aparece solo durante la varicela o el herpes zóster y no mientras el virus está inactivo. [51] En laboratorios más grandes, la linfa recolectada de una ampolla se analiza mediante la reacción en cadena de la polimerasa (PCR) para detectar el ADN del VZV, o se examina con un microscopio electrónico para detectar partículas virales. [52] Las pruebas de biología molecular basadas en la amplificación de ácidos nucleicos in vitro (pruebas PCR) se consideran actualmente las más confiables. La prueba de PCR anidada tiene una alta sensibilidad , pero es susceptible a la contaminación que conduce a resultados falsos positivos . Las últimas pruebas de PCR en tiempo real son rápidas, fáciles de realizar y tan sensibles como la PCR anidada, y tienen un menor riesgo de contaminación. También tienen más sensibilidad que los cultivos virales . [53]
Diagnóstico diferencial
El herpes zóster puede confundirse con el herpes simple , la dermatitis herpetiforme y el impétigo , y con reacciones cutáneas causadas por dermatitis de contacto , candidiasis , ciertos medicamentos y picaduras de insectos. [54]
Prevención
El riesgo de herpes zóster se puede reducir en los niños con la vacuna contra la varicela si la vacuna se administra antes de que la persona contraiga la enfermedad. [55] Si ya se ha producido la infección primaria, existen vacunas contra el herpes zóster que reducen el riesgo de desarrollar herpes zóster o de desarrollar herpes zóster grave si se presenta la enfermedad. [1] [14] Entre ellas se incluyen una vacuna de virus vivos atenuados , Zostavax, y una vacuna de subunidades adyuvada , Shingrix. [37] [56] [57]
Una revisión de Cochrane concluyó que Zostavax era útil para prevenir el herpes zóster durante al menos tres años. [7] Esto equivale a una reducción del riesgo relativo de alrededor del 50% . La vacuna redujo las tasas de dolor persistente e intenso después del herpes zóster en un 66% en personas que contrajeron herpes zóster a pesar de la vacunación. [58] La eficacia de la vacuna se mantuvo durante cuatro años de seguimiento. [58] Se ha recomendado que las personas con inmunodeficiencia primaria o adquirida no reciban la vacuna viva. [58]
Se recomiendan dos dosis de Shingrix, que brindan alrededor del 90% de protección a los 3,5 años. [37] [57] Hasta 2016, se había estudiado solo en personas con un sistema inmunológico intacto. [14] También parece ser eficaz en personas muy mayores. [14]
En el Reino Unido, el Servicio Nacional de Salud (NHS) ofrece la vacuna contra el herpes zóster a todas las personas de 70 años. A partir de 2021 [actualizar], Zostavax es la vacuna habitual, pero se recomienda la vacuna Shingrix si Zostavax no es adecuada, por ejemplo, para quienes tienen problemas del sistema inmunológico. La vacunación no está disponible para personas mayores de 80 años porque "parece ser menos eficaz en este grupo de edad". [59] [60] En agosto de 2017, poco menos de la mitad de las personas de entre 70 y 78 años que cumplían los requisitos habían sido vacunadas. [61] Aproximadamente el 3% de las personas que cumplían los requisitos por edad tienen afecciones que inhiben su sistema inmunológico y no deberían recibir Zostavax. [62] En abril de 2018, se habían notificado 1104 reacciones adversas . [62] En los EE. UU., se recomienda que los adultos sanos de 50 años o más reciban dos dosis de Shingrix, con un intervalo de dos a seis meses. [37] [63]
Tratamiento
Los objetivos del tratamiento son limitar la gravedad y la duración del dolor, acortar la duración de un episodio de herpes zóster y reducir las complicaciones. A menudo se necesita un tratamiento sintomático para la complicación de la neuralgia posherpética. [64] Sin embargo, un estudio sobre herpes zóster no tratado muestra que, una vez que la erupción ha desaparecido, la neuralgia posherpética es muy poco frecuente en personas menores de 50 años y desaparece con el tiempo; en las personas mayores, el dolor desapareció más lentamente, pero incluso en personas mayores de 70 años, el 85% estaban libres de dolor un año después del brote de herpes zóster. [65]
Analgésicos
Las personas con dolor leve a moderado pueden ser tratadas con analgésicos de venta libre . Se pueden usar lociones tópicas que contienen calamina sobre la erupción o las ampollas y pueden ser calmantes. Ocasionalmente, el dolor severo puede requerir un medicamento opioide, como la morfina . Una vez que las lesiones han formado costras, se puede usar crema de capsaicina (Zostrix). La lidocaína tópica y los bloqueos nerviosos también pueden reducir el dolor. [66] La administración de gabapentina junto con antivirales puede ofrecer alivio de la neuralgia posherpética. [64]
Antivirales
Los fármacos antivirales pueden reducir la gravedad y la duración del herpes zóster; [67] sin embargo, no previenen la neuralgia posherpética . [68] De estos fármacos, el aciclovir ha sido el tratamiento estándar, pero los fármacos más nuevos valaciclovir y famciclovir demuestran una eficacia similar o superior y una buena seguridad y tolerabilidad. [64] Los fármacos se utilizan tanto para la prevención (por ejemplo, en personas con VIH/SIDA ) como como terapia durante la fase aguda . Las complicaciones en individuos inmunodeprimidos con herpes zóster pueden reducirse con aciclovir intravenoso . En personas con alto riesgo de ataques repetidos de herpes zóster, cinco dosis orales diarias de aciclovir suelen ser eficaces. [28]
Esteroides
Los corticosteroides no parecen reducir el riesgo de dolor a largo plazo . [16] Sin embargo, los efectos secundarios parecen ser mínimos. Su uso en el síndrome de Ramsay Hunt no se había estudiado adecuadamente hasta 2008. [69]
Herpes zóster oftálmico

El tratamiento para el herpes zóster oftálmico es similar al tratamiento estándar para el herpes zóster en otros sitios. [ cita médica necesaria ] Un ensayo que comparó aciclovir con su profármaco , valaciclovir, demostró eficacias similares en el tratamiento de esta forma de la enfermedad. [70]
Pronóstico
La erupción y el dolor suelen remitir en un plazo de tres a cinco semanas, pero aproximadamente una de cada cinco personas desarrolla una afección dolorosa llamada neuralgia posherpética , que a menudo es difícil de controlar. En algunas personas, el herpes zóster puede reactivarse y presentarse como zóster sine herpete : dolor que se irradia a lo largo del trayecto de un solo nervio espinal (una distribución dermatomal ), pero sin una erupción acompañante . Esta afección puede implicar complicaciones que afectan a varios niveles del sistema nervioso y causan muchas neuropatías craneales , polineuritis , mielitis o meningitis aséptica . Otros efectos graves que pueden ocurrir en algunos casos incluyen parálisis facial parcial (generalmente temporal), daño en el oído o encefalitis . [28] Aunque las infecciones iniciales con VZV durante el embarazo, que causa varicela, pueden provocar infección del feto y complicaciones en el recién nacido, la infección crónica o la reactivación del herpes zóster no están asociadas con la infección fetal. [71] [72]
Existe un riesgo ligeramente mayor de desarrollar cáncer después de un episodio de herpes zóster. Sin embargo, el mecanismo no está claro y la mortalidad por cáncer no parece aumentar como resultado directo de la presencia del virus. [73] En cambio, el mayor riesgo puede ser resultado de la supresión inmunitaria que permite la reactivación del virus. [74]
Aunque el herpes zóster generalmente se cura en un plazo de 3 a 5 semanas, pueden surgir ciertas complicaciones:
- Infección bacteriana secundaria. [9]
- Afectación motora, [9] incluyendo debilidad especialmente en el “herpes zóster motor”. [75]
- Afectación ocular: la afectación del nervio trigémino (como se observa en el herpes oftálmico) debe tratarse de manera temprana y agresiva, ya que puede provocar ceguera. La afectación de la punta de la nariz en el exantema del herpes zóster es un fuerte predictor del herpes oftálmico. [76]
- Neuralgia posherpética , un estado de dolor crónico posterior al herpes zóster.
Epidemiología
El virus varicela zóster (VZV) tiene un alto nivel de infectividad y una prevalencia mundial. [77] El herpes zóster es una reactivación de la infección latente por VZV: el herpes zóster solo puede aparecer en alguien que haya tenido varicela previamente.
El herpes zóster no tiene relación con la estación del año y no se presenta en epidemias. Sin embargo, existe una fuerte relación con el aumento de la edad. [22] [44] La tasa de incidencia del herpes zóster varía de 1,2 a 3,4 por 1000 personas-año entre individuos jóvenes y sanos, aumentando a 3,9-11,8 por 1000 personas-año entre aquellos mayores de 65 años, [8] [22] y las tasas de incidencia en todo el mundo son similares. [8] [78] Esta relación con la edad se ha demostrado en muchos países, [8] [78] [79] [80] [81] [82] y se atribuye al hecho de que la inmunidad celular disminuye a medida que las personas envejecen.
Otro factor de riesgo importante es la inmunosupresión . [83] [84] [85] Otros factores de riesgo incluyen el estrés psicológico . [21] [86] [87] Según un estudio en Carolina del Norte, "los sujetos negros tenían significativamente menos probabilidades de desarrollar herpes zóster que los sujetos blancos". [88] [89] No está claro si el riesgo es diferente según el sexo. Otros factores de riesgo potenciales incluyen el trauma mecánico y la exposición a inmunotoxinas . [44] [87]
No hay pruebas sólidas de que exista un vínculo genético o un vínculo con los antecedentes familiares. Un estudio de 2008 demostró que las personas con parientes cercanos que habían tenido herpes zóster tenían el doble de probabilidades de desarrollarlo, [90] pero un estudio de 2010 no encontró tal vínculo. [87]
Los adultos con infección latente por VZV que están expuestos de manera intermitente a niños con varicela reciben un refuerzo inmunológico. [22] [87] Este refuerzo periódico del sistema inmunológico ayuda a prevenir el herpes zóster en adultos mayores. Cuando se introdujo la vacunación sistemática contra la varicela en los Estados Unidos, existía la preocupación de que, debido a que los adultos mayores ya no recibirían este refuerzo periódico natural, habría un aumento en la incidencia del herpes zóster.
Múltiples estudios y datos de vigilancia, al menos cuando se observan superficialmente, no demuestran tendencias consistentes en la incidencia en los EE. UU. desde que comenzó el programa de vacunación contra la varicela en 1995. [91] Sin embargo, al examinarlos más de cerca, los dos estudios que no mostraron un aumento en la incidencia del herpes zóster se realizaron entre poblaciones donde la vacunación contra la varicela aún no estaba generalizada en la comunidad. [92] [93] Un estudio posterior de Patel et al. concluyó que desde la introducción de la vacuna contra la varicela, los costos de hospitalización por complicaciones del herpes zóster aumentaron en más de $700 millones anuales para los mayores de 60 años. [94] Otro estudio de Yih et al. informó que a medida que aumentaba la cobertura de la vacuna contra la varicela en niños, la incidencia de varicela disminuía y la aparición de herpes zóster entre los adultos aumentaba en un 90%. [95] Los resultados de un estudio adicional de Yawn et al. mostró un aumento del 28% en la incidencia del herpes zóster entre 1996 y 2001. [96] Es probable que la tasa de incidencia cambie en el futuro, debido al envejecimiento de la población, los cambios en la terapia para enfermedades malignas y autoinmunes y los cambios en las tasas de vacunación contra la varicela; una amplia adopción de la vacunación contra el herpes zóster podría reducir drásticamente la tasa de incidencia. [8]
En un estudio, se estimó que el 26% de quienes contraen herpes zóster finalmente presentan complicaciones. La neuralgia posherpética surge en aproximadamente el 20% de las personas con herpes zóster. [97] Un estudio de datos de California de 1994 encontró tasas de hospitalización de 2,1 por 100.000 personas-año, que aumentan a 9,3 por 100.000 personas-año para las personas de 60 años y más. [98] Un estudio anterior de Connecticut encontró una tasa de hospitalización más alta; la diferencia puede deberse a la prevalencia del VIH en el estudio anterior, o a la introducción de antivirales en California antes de 1994. [99]
Historia
El herpes zóster tiene una larga historia documentada, aunque los relatos históricos no logran distinguir las ampollas causadas por el VZV y las causadas por la viruela , [36] el ergotismo y la erisipela . A fines del siglo XVIII , William Heberden estableció una forma de diferenciar el herpes zóster y la viruela, [100] y a fines del siglo XIX, el herpes zóster se diferenció de la erisipela. En 1831, Richard Bright planteó la hipótesis de que la enfermedad surgía del ganglio de la raíz dorsal, y un artículo de 1861 de Felix von Bärensprung lo confirmó. [101]
El reconocimiento de que la varicela y el herpes zóster eran causados por el mismo virus llegó a principios del siglo XX. Los médicos comenzaron a informar que los casos de herpes zóster a menudo eran seguidos por varicela en personas más jóvenes que vivían con la persona con herpes zóster. La idea de una asociación entre las dos enfermedades ganó fuerza cuando se demostró que la linfa de una persona con herpes zóster podía inducir varicela en voluntarios jóvenes. Esto fue finalmente demostrado por el primer aislamiento del virus en cultivos celulares , por el premio Nobel Thomas Huckle Weller , en 1953. [102] Algunas fuentes también atribuyen el primer aislamiento del virus del herpes zóster a Evelyn Nicol . [103]
Hasta la década de 1940, la enfermedad se consideraba benigna y se pensaba que las complicaciones graves eran muy raras. [104] Sin embargo, en 1942, se reconoció que el herpes zóster era una enfermedad más grave en adultos que en niños y que aumentaba en frecuencia con el avance de la edad. Estudios posteriores durante la década de 1950 en individuos inmunodeprimidos mostraron que la enfermedad no era tan benigna como se pensaba, y comenzó la búsqueda de diversas medidas terapéuticas y preventivas. [105] A mediados de la década de 1960, varios estudios identificaron la reducción gradual de la inmunidad celular en la vejez, observando que en una cohorte de 1.000 personas que vivieron hasta la edad de 85 años, aproximadamente 500 (es decir, el 50%) tendrían al menos un ataque de herpes zóster, y 10 (es decir, el 1%) tendrían al menos dos ataques. [106]
En estudios históricos sobre el herpes zóster, la incidencia de herpes zóster generalmente aumentaba con la edad. Sin embargo, en su artículo de 1965, Hope-Simpson sugirió que "la peculiar distribución por edad del herpes zóster puede reflejar en parte la frecuencia con la que los diferentes grupos de edad se enfrentan a casos de varicela y, debido al consiguiente aumento de su protección de anticuerpos, sus ataques de herpes zóster se posponen". [22] Apoyando esta hipótesis de que el contacto con niños con varicela refuerza la inmunidad celular de los adultos para ayudar a posponer o suprimir el herpes zóster, un estudio de Thomas et al. informó que los adultos en hogares con niños tenían tasas más bajas de herpes zóster que los hogares sin niños. [107] Además, el estudio de Terada et al. indicó que los pediatras reflejaban tasas de incidencia de entre la mitad y la octava parte de las de la población general de su edad. [108]
Etimología
El nombre de la familia de todos los herpesvirus deriva de la palabra griega έρπης herpēs , [109] de έρπω herpein ("arrastrarse"), [110] [111] [112] refiriéndose a las infecciones latentes y recurrentes típicas de este grupo de virus. El zóster proviene del griego ζωστήρ zōstēr , [113] que significa "cinturón" o "faja", por la característica erupción dermatomal en forma de cinturón. [114] El nombre común de la enfermedad, herpes zóster , deriva del latín cingulus , una variante del latín cingulum , [115] que significa "faja". [116] [117]
Investigación
Hasta mediados de los años 1990, las complicaciones infecciosas del sistema nervioso central (SNC) causadas por la reactivación del VZV se consideraban raras. La presencia de exantema, así como de síntomas neurológicos específicos, eran necesarias para diagnosticar una infección del SNC causada por el VZV. Desde el año 2000, la prueba de PCR se ha utilizado más ampliamente y el número de casos diagnosticados de infección del SNC ha aumentado. [118]
Las descripciones clásicas de los libros de texto indican que la reactivación del VZV en el SNC está restringida a individuos inmunodeprimidos y ancianos; sin embargo, los estudios han encontrado que la mayoría de los participantes son inmunocompetentes y menores de 60 años. Históricamente, la erupción vesicular se consideraba un hallazgo característico, pero los estudios han encontrado que la erupción solo está presente en el 45% de los casos. [118] Además, la inflamación sistémica no es un indicador tan confiable como se pensaba anteriormente: el nivel medio de proteína C reactiva y el recuento medio de glóbulos blancos están dentro del rango normal en participantes con meningitis por VZV. [119] Las resonancias magnéticas y las tomografías computarizadas suelen ser normales en casos de reactivación del VZV en el SNC. La pleocitosis del LCR, que anteriormente se pensaba que era un fuerte indicador de encefalitis por VZV, estaba ausente en la mitad de un grupo de personas diagnosticadas con encefalitis por VZV mediante PCR. [118]
La frecuencia de infecciones del sistema nervioso central que se presentan en la sala de urgencias de un hospital comunitario no es despreciable, por lo que se necesita un método de diagnóstico de los casos. La PCR no es un método infalible de diagnóstico, pero como muchos otros indicadores han resultado no ser fiables para diagnosticar infecciones por VZV en el sistema nervioso central, se recomienda la detección del VZV mediante PCR. Una PCR negativa no descarta la participación del VZV, pero una PCR positiva puede utilizarse para el diagnóstico e iniciar el tratamiento adecuado (por ejemplo, se pueden prescribir antivirales en lugar de antibióticos). [118]
La introducción de técnicas de análisis de ADN ha demostrado que algunas complicaciones de la varicela-zóster son más comunes de lo que se creía anteriormente. Por ejemplo, la meningoencefalitis esporádica causada por varicela-zóster se consideraba una enfermedad rara, relacionada principalmente con la varicela infantil. Sin embargo, la meningoencefalitis causada por varicela-zóster se reconoce cada vez más como una causa predominante de EM entre adultos inmunocompetentes en circunstancias no epidémicas. [120]
El diagnóstico de las complicaciones de la varicela-zóster, en particular en los casos en que la enfermedad se reactiva después de años o décadas de latencia, es difícil. Puede haber o no una erupción cutánea (culebrilla). Los síntomas varían y existe una superposición significativa de síntomas con los del herpes simple. [120]
Aunque las técnicas de análisis de ADN como la reacción en cadena de la polimerasa (PCR) se pueden utilizar para buscar ADN de herpesvirus en el líquido cefalorraquídeo o la sangre, los resultados pueden ser negativos, incluso en casos en los que existen otros síntomas definitivos. [121] A pesar de estas limitaciones, el uso de PCR ha dado lugar a un avance en el estado del arte en nuestra comprensión de los herpesvirus, incluido el VZV, durante los años 1990 y 2000. Por ejemplo, en el pasado, los médicos creían que la encefalitis era causada por el herpes simple y que las personas siempre morían o desarrollaban graves problemas funcionales a largo plazo. Las personas eran diagnosticadas en la autopsia o por biopsia cerebral . La biopsia cerebral no se realiza a la ligera: se reserva solo para casos graves que no se pueden diagnosticar con métodos menos invasivos. Por esta razón, el conocimiento de estas afecciones por virus del herpes se limitaba a los casos graves. Las técnicas de ADN han hecho posible el diagnóstico de casos "leves", causados por VZV o HSV, en los que los síntomas incluyen fiebre, dolor de cabeza y estado mental alterado. Las tasas de mortalidad en las personas tratadas están disminuyendo. [120]
Referencias
- ^ abcdefghijklmnopqrstu Lopez A, Harrington T, Marin M (2015). "Capítulo 22: Varicela". En Hamborsky J, Kroger A, Wolfe S (eds.). Epidemiología y prevención de enfermedades prevenibles por vacunación (13.ª ed.). Washington DC: Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. ISBN 978-0990449119Archivado desde el original el 30 de diciembre de 2016 . Consultado el 9 de enero de 2020 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ abcd "Signos y síntomas del herpes zóster". Centros para el Control y la Prevención de Enfermedades (CDC). 1 de mayo de 2014. Archivado desde el original el 26 de mayo de 2015 . Consultado el 26 de mayo de 2015 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ abcde Cohen JI (julio de 2013). "Práctica clínica: herpes zóster". The New England Journal of Medicine . 369 (3): 255–263. doi :10.1056/NEJMcp1302674. PMC 4789101 . PMID 23863052.
- ^ "Diagnóstico, pruebas y métodos de laboratorio del herpes zóster". Centros para el Control y la Prevención de Enfermedades (CDC). Abril de 2022. Archivado desde el original el 3 de junio de 2022 . Consultado el 10 de junio de 2022 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ Colaboradores de GBD 2015 Mortalidad y causas de muerte (8 de octubre de 2016). "Esperanza de vida global, regional y nacional, mortalidad por todas las causas y mortalidad por causas específicas para 249 causas de muerte, 1980-2015: un análisis sistemático para el Estudio de la carga mundial de enfermedades 2015". Lancet . 388 (10053): 1459–1544. doi :10.1016/s0140-6736(16)31012-1. PMC 5388903 . PMID 27733281.
- ^ Sivapathasundharam B, Gururaj N, Ranganathan K (2014). "Infecciones virales de la cavidad oral". En Rajendran A, Sivapathasundharam B (eds.). Libro de texto de patología oral de Shafer (séptima edición). Elsevier Health Sciences ]. pág. 351. ISBN 978-8131238004Archivado desde el original el 17 de diciembre de 2019 . Consultado el 11 de septiembre de 2017 .
- ^ abc de Oliveira Gomes, Juliana; Gagliardi, Anna Mz; Andriolo, Brenda Ng; Torloni, María Regina; Andriolo, Regis B.; Puga, María Eduarda Dos Santos; Canteiro Cruz, Eduardo (2 de octubre de 2023). "Vacunas para prevenir el herpes zóster en adultos mayores". La base de datos Cochrane de revisiones sistemáticas . 2023 (10): CD008858. doi : 10.1002/14651858.CD008858.pub5. ISSN 1469-493X. PMC 10542961 . PMID 37781954.
- ^ abcdefg Dworkin RH, Johnson RW, Breuer J, Gnann JW, Levin MJ, Backonja M, et al. (2007). "Recomendaciones para el tratamiento del herpes zóster". Clin. Infect. Dis. 44 (Suppl 1): S1–26. doi : 10.1086/510206 . PMID 17143845.
- ^ abc Johnson RW, Alvarez-Pasquin MJ, Bijl M, Franco E, Gaillat J, Clara JG, et al. (julio de 2015). "Epidemiología, tratamiento y carga económica y de enfermedad del herpes zóster en Europa: una perspectiva multidisciplinaria". Avances terapéuticos en vacunas . 3 (4): 109–120. doi :10.1177/2051013615599151. PMC 4591524. PMID 26478818 .
- ^ ab Pan CX, Lee MS, Nambudiri VE (2022). "Incidencia mundial del herpes zóster, carga de enfermedad y disponibilidad de vacunas: una revisión narrativa". Avances terapéuticos en vacunas e inmunoterapia . 10. doi :10.1177/25151355221084535. PMC 8941701. PMID 35340552 .
- ^ "Transmisión del herpes zóster". Centros para el Control y la Prevención de Enfermedades (CDC). 17 de septiembre de 2014. Archivado desde el original el 6 de mayo de 2015. Consultado el 26 de mayo de 2015 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ "Los investigadores descubren cómo el virus de la varicela y el herpes zóster permanece latente". UCLH Biomedical Research Centre . 20 de abril de 2018 . Consultado el 25 de abril de 2023 .
- ^ ab «Descripción general». Centros para el Control y la Prevención de Enfermedades (CDC). 17 de septiembre de 2014. Archivado desde el original el 16 de mayo de 2015 . Consultado el 26 de mayo de 2015 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ abcd Cunningham AL (2016). "La vacuna de subunidades contra el herpes zóster". Opinión de expertos sobre terapia biológica . 16 (2): 265–271. doi :10.1517/14712598.2016.1134481. PMID 26865048. S2CID 46480440.
- ^ Chen N, Li Q, Yang J, Zhou M, Zhou D, He L (febrero de 2014). "Tratamiento antiviral para prevenir la neuralgia posherpética". Base de datos Cochrane de revisiones sistemáticas . 2014 (2): CD006866. doi :10.1002/14651858.CD006866.pub3. PMC 10583132. PMID 24500927 .
- ^ ab Jiang X, Li Y, Chen N, Zhou M, He L (diciembre de 2023). "Corticosteroides para prevenir la neuralgia posherpética". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (12): CD005582. doi :10.1002/14651858.CD005582.pub5. PMC 10696631. PMID 38050854.
- ^ Nair PA, Patel BC (2 de noviembre de 2021). «Herpes zóster». StatPearls . PMID 28722854. Archivado desde el original el 10 de junio de 2022 . Consultado el 10 de junio de 2022 a través de NCBI Bookshelf.
- ^ Schmader KE, Dworkin RH (2011). "Herpes zóster y neuralgia posherpética". En Benzon HT (ed.). Fundamentos de medicina del dolor (3.ª ed.). Londres: Elsevier Health Sciences. pág. 358. ISBN 978-1437735932Archivado desde el original el 17 de diciembre de 2019 . Consultado el 11 de septiembre de 2017 .
- ^ Zamula E (mayo-junio de 2001). "El herpes zóster: una repetición no deseada". FDA Consumer . 35 (3): 21–25. PMID 11458545. Archivado desde el original el 3 de noviembre de 2009 . Consultado el 5 de enero de 2010 .Revisado en junio de 2005.
- ^ abcd Stankus SJ, Dlugopolski M, Packer D (2000). "Manejo del herpes zóster y neuralgia posherpética". Am. Fam. Physician . 61 (8): 2437–2444, 2447–2448. PMID 10794584. Archivado desde el original el 29 de septiembre de 2007.
- ^ ab Katz J, Cooper EM, Walther RR, Sweeney EW, Dworkin RH (2004). "Dolor agudo en el herpes zóster y su impacto en la calidad de vida relacionada con la salud". Clin. Infect. Dis. 39 (3): 342–348. doi : 10.1086/421942 . PMID 15307000.
- ^ abcde Hope-Simpson RE (1965). "La naturaleza del herpes zóster: un estudio a largo plazo y una nueva hipótesis". Actas de la Royal Society of Medicine . 58 (1): 9–20. doi :10.1177/003591576505800106. PMC 1898279 . PMID 14267505.
- ^ Furuta Y, Ohtani F, Mesuda Y, Fukuda S, Inuyama Y (2000). "Diagnóstico temprano de herpes zóster y terapia antiviral para el tratamiento de la parálisis facial". Neurología . 55 (5): 708–710. doi :10.1212/WNL.55.5.708. PMID 10980741. S2CID 29270135.
- ^ "Herpes zóster". Departamento de Salud . Estado de Nueva York. Enero de 2023. Consultado el 9 de marzo de 2023 .
- ^ ab Gupta S, Sreenivasan V, Patil PB (2015). "Complicaciones dentales del herpes zóster: informes de dos casos y revisión de la literatura". Revista india de investigación dental . 26 (2): 214–219. doi : 10.4103/0970-9290.159175 . PMID 26096121.
- ^ Samaranayake L (2011). Microbiología esencial para odontología (4.ª ed.). Elsevier Health Sciences. págs. 638–642. ISBN 978-0702046957Archivado desde el original el 8 de septiembre de 2017.
- ^ Shaikh S, Ta CN (2002). "Evaluación y manejo del herpes zóster oftálmico". Am. Fam. Physician . 66 (9): 1723–1730. PMID 12449270. Archivado desde el original el 14 de mayo de 2008.
- ^ abc Johnson RW, Dworkin RH (2003). "Revisión clínica: Tratamiento del herpes zóster y la neuralgia posherpética". BMJ . 326 (7392): 748–750. doi :10.1136/bmj.326.7392.748. PMC 1125653 . PMID 12676845.
- ^ abcde Chi AC, Damm DD, Neville BW, Allen CM, Bouquot J (2008). "Infecciones virales". Patología oral y maxilofacial . Elsevier Health Sciences. págs. 250–253. ISBN 978-1437721973Archivado desde el original el 8 de septiembre de 2017.
- ^ abcde Glick M (2014). Medicina oral de Burket (12.ª ed.). coco. págs. 62–65. ISBN 978-1607951889.[ enlace muerto permanente ]
- ^ Chai W, Ho MG (noviembre de 2014). "Encefalitis diseminada por el virus varicela-zóster". Lancet . 384 (9955): 1698. doi : 10.1016/S0140-6736(14)60755-8 . PMID 24999086.
- ^ Grahn A, Studahl M (septiembre de 2015). "Infecciones del sistema nervioso central por el virus varicela-zóster: pronóstico, diagnóstico y tratamiento". Journal of Infection . 71 (3): 281–293. doi :10.1016/j.jinf.2015.06.004. PMID 26073188.
- ^ Elston DM, Berger TG, James WD (2006). Enfermedades de la piel de Andrews: dermatología clínica . Saunders Elsevier. ISBN 978-0721629216.
- ^ "Fichas de datos de seguridad de patógenos: sustancias infecciosas – virus varicela-zóster". Agencia de Salud Pública de Canadá . 30 de abril de 2012. Archivado desde el original el 22 de marzo de 2020. Consultado el 3 de junio de 2022 .
- ^ ab Steiner I, Kennedy PG, Pachner AR (2007). "Los virus del herpes neurotrópicos: herpes simple y varicela-zóster". The Lancet Neurology . 6 (11): 1015–1028. doi :10.1016/S1474-4422(07)70267-3. PMID 17945155. S2CID 6691444.
- ^ ab Weinberg JM (2007). "Herpes zóster: epidemiología, historia natural y complicaciones comunes". Revista de la Academia Estadounidense de Dermatología . 57 (6 Suppl): S130–S135. doi :10.1016/j.jaad.2007.08.046. PMID 18021864.
- ^ abcd Dooling KL, Guo A, Patel M, Lee GM, Moore K, Belongia EA, et al. (enero de 2018). "Recomendaciones del Comité Asesor sobre Prácticas de Inmunización para el Uso de Vacunas contra el Herpes Zóster" (PDF) . MMWR Morb. Mortal. Wkly. Rep . 67 (3): 103–108. doi :10.15585/mmwr.mm6703a5. PMC 5812314 . PMID 29370152. Archivado (PDF) del original el 29 de agosto de 2021 . Consultado el 9 de enero de 2020 .
- ^ ab Kennedy PG, Rovnak J, Badani H, Cohrs RJ (2015). "Una comparación de la latencia y reactivación del virus del herpes simple tipo 1 y del virus varicela-zóster". The Journal of General Virology . 96 (Pt 7): 1581–1602. doi :10.1099/vir.0.000128. PMC 4635449 . PMID 25794504.
- ^ Gilden DH, Cohrs RJ, Mahalingam R (2003). "Patogénesis clínica y molecular de la infección por el virus de la varicela". Inmunología viral . 16 (3): 243–258. doi :10.1089/088282403322396073. PMID 14583142.
- ^ Kennedy PG (2002). "Latencia del virus varicela-zóster en ganglios humanos". Reseñas en virología médica . 12 (5): 327–334. doi :10.1002/rmv.362. PMID 12211045. S2CID 34582060.
- ^ Kennedy PG (2002). "Cuestiones clave en la latencia del virus varicela-zóster". Journal of Neurovirology . 8 (Supl 2): 80–84. CiteSeerX 10.1.1.415.2755 . doi :10.1080/13550280290101058. PMID 12491156.
- ^ Mitchell BM, Bloom DC, Cohrs RJ, Gilden DH, Kennedy PG (2003). "Latencia del virus del herpes simple tipo 1 y del virus de la varicela-zóster en los ganglios" (PDF) . Journal of Neurovirology . 9 (2): 194–204. doi :10.1080/13550280390194000. PMID 12707850. S2CID 5964582. Archivado (PDF) desde el original el 17 de mayo de 2008.
- ^ Donahue JG, Choo PW, Manson JE, Platt R (1995). "La incidencia del herpes zóster". Archivos de Medicina Interna . 155 (15): 1605–1609. doi :10.1001/archinte.155.15.1605. PMID 7618983.
- ^ abc Thomas SL, Hall AJ (2004). "¿Qué nos dice la epidemiología sobre los factores de riesgo del herpes zóster?". The Lancet Infectious Diseases . 4 (1): 26–33. doi :10.1016/S1473-3099(03)00857-0. PMID 14720565.
- ^ "Herpes zóster". NHS.UK. Archivado desde el original el 26 de septiembre de 2017. Consultado el 25 de septiembre de 2017 .
- ^ Schmader K (2007). "Herpes zóster y neuralgia posherpética en adultos mayores". Clinics in Geriatric Medicine . 23 (3): 615–632, vii–viii. doi :10.1016/j.cger.2007.03.003. PMC 4859150 . PMID 17631237.
- ^ Davison, AJ, Scott, JE (1986). "La secuencia completa de ADN del virus varicela-zóster". Journal of General Virology . 67 (9): 1759–1816. doi : 10.1099/0022-1317-67-9-1759 . PMID 3018124.
- ^ Koh MJ, Seah PP, Teo RY (febrero de 2008). "Herpes simple zosteriforme" (PDF) . Singapore Med. J. 49 (2): e59–60. PMID 18301829. Archivado (PDF) desde el original el 2 de junio de 2014.
- ^ Kalman CM, Laskin OL (noviembre de 1986). "Infecciones por el virus del herpes zóster y del herpes simple zosteriforme en adultos inmunocompetentes". Am. J. Med. 81 (5): 775–778. doi :10.1016/0002-9343(86)90343-8. PMID 3022586.
- ^ Chan J, Bergstrom RT, Lanza DC, Oas JG (2004). "Trombosis del seno lateral asociada con herpes zóster". Am. J. Otolaryngol . 25 (5): 357–360. doi :10.1016/j.amjoto.2004.03.007. PMID 15334402.
- ^ Arvin AM (1996). "Virus varicela-zóster" (PDF) . Clin. Microbiol. Rev. 9 (3): 361–381. doi :10.1128/CMR.9.3.361. PMC 172899. PMID 8809466. Archivado (PDF) desde el original el 25 de junio de 2008.
- ^ Beards G, Graham C, Pillay D (1998). "Investigación de erupciones vesiculares para HSV y VZV por PCR". J. Med. Virol. 54 (3): 155–157. doi :10.1002/(SICI)1096-9071(199803)54:3<155::AID-JMV1>3.0.CO;2-4. PMID 9515761. S2CID 24215093.
- ^ De Paschale M, Clerici P (2016). "Laboratorio de microbiología y manejo de la infección por el virus varicela-zóster madre-hijo". World J Virol (Revisión). 5 (3): 97–124. doi : 10.5501/wjv.v5.i3.97 . PMC 4981827 . PMID 27563537.
- ^ Sampathkumar P, Drage LA, Martin DP (2009). "Herpes zóster (culebrilla) y neuralgia posherpética". Mayo Clin Proc (Revisión). 84 (3): 274–280. doi :10.4065/84.3.274. PMC 2664599 . PMID 19252116.
- ^ Weinmann S, Naleway AL, Koppolu P, Baxter R, Belongia EA, Hambidge SJ, et al. (julio de 2019). "Incidencia del herpes zóster entre niños: 2003-2014". Pediatría . 144 (1): e20182917. doi : 10.1542/peds.2018-2917 . PMC 7748320 . PMID 31182552. S2CID 184486904. *Resumen para legos en: "Dos por uno: la vacuna contra la varicela reduce el riesgo de herpes zóster en los niños". Scientific American . 11 de junio de 2019.
- ^ Harpaz R, Ortega-Sanchez IR, Seward JF (6 de junio de 2008). "Prevención del herpes zóster: recomendaciones del Comité Asesor sobre Prácticas de Inmunización (ACIP)". MMWR Recomm. Rep. 57 (RR–5): 1–30, cuestionario CE2–4. PMID 18528318. Archivado desde el original el 17 de noviembre de 2009. Consultado el 4 de enero de 2010 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ ab Cunningham AL, Lal H, Kovac M, Chlibek R, Hwang SJ, Díez-Domingo J, et al. (septiembre de 2016). "Eficacia de la vacuna de subunidades contra el herpes zóster en adultos de 70 años o más". N. Engl. J. Med . 375 (11): 1019–1032. doi : 10.1056/NEJMoa1603800 . hdl : 10536/DRO/DU:30086550 . PMID 27626517.
- ^ abc Shapiro M, Kvern B, Watson P, Guenther L, McElhaney J, McGeer A (octubre de 2011). "Actualización sobre la vacunación contra el herpes zóster: guía para médicos de familia". Can. Fam. Physician . 57 (10): 1127–1131. PMC 3192074 . PMID 21998225.
- ^ "Resumen de la vacuna contra el herpes zóster". NHS (Reino Unido) . 31 de agosto de 2021. Archivado desde el original el 2 de junio de 2014. Consultado el 9 de octubre de 2021 .El resumen se revisará el 31 de agosto de 2024.
- ^ "El programa de inmunización contra el herpes zóster: evaluación del programa e implementación en 2018" (PDF) . Public Health England (PHE). 9 de abril de 2018. Archivado (PDF) del original el 9 de enero de 2020 . Consultado el 9 de enero de 2020 .
- ^ "Programa de inmunización contra el herpes zóster (culebrilla) de 2016 a 2017: informe de evaluación". GOV.UK . 15 de diciembre de 2017. Archivado desde el original el 9 de enero de 2020 . Consultado el 9 de enero de 2020 .
- ^ por Shaun Linter (18 de abril de 2018). "Advertencia del NHS England ante la ampliación del programa de vacunación" . Health Service Journal . Archivado desde el original el 15 de noviembre de 2019. Consultado el 10 de junio de 2018 .
- ^ "Vacunación contra el herpes zóster". Centros para el Control y la Prevención de Enfermedades (CDC). 25 de octubre de 2018. Archivado desde el original el 16 de enero de 2020. Consultado el 18 de enero de 2019 .
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ abc Tyring SK (2007). "Manejo del herpes zóster y la neuralgia posherpética". J. Am. Acad. Dermatol. 57 (6 Suppl): S136–S142. doi :10.1016/j.jaad.2007.09.016. PMID 18021865.
- ^ Helgason S, Petursson G, Gudmundsson S, Sigurdsson JA (2000). "Prevalencia de neuralgia posherpética después de un único episodio de herpes zóster: estudio prospectivo con seguimiento a largo plazo". British Medical Journal . 321 (7264): 794–796. doi :10.1136/bmj.321.7264.794. PMC 27491 . PMID 11009518.
- ^ Baron R (2004). "Estudio de caso de neuralgia posherpética: optimización del control del dolor". Eur. J. Neurol. 11 (Supl. 1): 3–11. doi :10.1111/j.1471-0552.2004.00794.x. PMID 15061819. S2CID 24555396.
- ^ Bader MS (septiembre de 2013). "Herpes zóster: enfoques diagnósticos, terapéuticos y preventivos". Medicina de posgrado . 125 (5): 78–91. doi :10.3810/pgm.2013.09.2703. PMID 24113666. S2CID 5296437.
- ^ Chen N, Li Q, Yang J, Zhou M, Zhou D, He (2014). He L (ed.). "Tratamiento antiviral para prevenir la neuralgia posherpética". Base de datos Cochrane de revisiones sistemáticas . 2014 (2): CD006866. doi :10.1002/14651858.CD006866.pub3. PMC 10583132. PMID 24500927 .
- ^ Uscategui T, Doree C, Chamberlain IJ, Burton MJ (16 de julio de 2008). "Corticosteroides como adyuvante del tratamiento antiviral en el síndrome de Ramsay Hunt (herpes zóster ótico con parálisis facial) en adultos". Base de datos Cochrane de revisiones sistemáticas (3): CD006852. doi :10.1002/14651858.CD006852.pub2. PMID 18646170.
- ^ Colin J, Prisant O, Cochener B, Lescale O, Rolland B, Hoang-Xuan T (2000). "Comparación de la eficacia y seguridad de valaciclovir y aciclovir para el tratamiento del herpes zóster oftálmico". Oftalmología . 107 (8): 1507–1511. doi :10.1016/S0161-6420(00)00222-0. PMID 10919899.
- ^ Paryani SG, Arvin AM (1986). "Infección intrauterina con el virus varicela-zóster después de la varicela materna". The New England Journal of Medicine . 314 (24): 1542–1546. doi :10.1056/NEJM198606123142403. PMID 3012334.
- ^ Enders G, Miller E, Cradock-Watson J, Bolley I, Ridehalgh M (1994). "Consecuencias de la varicela y el herpes zóster en el embarazo: estudio prospectivo de 1739 casos". The Lancet . 343 (8912): 1548–1551. doi :10.1016/S0140-6736(94)92943-2. PMID 7802767. S2CID 476280.
- ^ Sørensen HT, Olsen JH, Jepsen P, Johnsen SP, Schønheyder HC, Mellemkjaer (2004). "El riesgo y pronóstico del cáncer después de la hospitalización por herpes zoster: un estudio de seguimiento poblacional". Hno. J. Cáncer . 91 (7): 1275-1279. doi : 10.1038/sj.bjc.6602120. PMC 2409892 . PMID 15328522.
- ^ Ragozzino MW, Melton LJ, Kurland LT, Chu CP, Perry HO (1982). "Riesgo de cáncer después del herpes zóster: un estudio basado en la población". The New England Journal of Medicine . 307 (7): 393–397. doi :10.1056/NEJM198208123070701. PMID 6979711.
- ^ Ismail A, Rao DG, Sharrack B (2009). "Plexopatía braquial inducida por herpes zóster motor puro". Revista de neurología . 256 (8): 1343–1345. doi :10.1007/s00415-009-5149-8. PMID 19434442. S2CID 26443976.
- ^ Roat MI (septiembre de 2014). «Herpes zóster oftálmico». Manual Merck . Archivado desde el original el 12 de agosto de 2016. Consultado el 14 de agosto de 2016 .
- ^ Apisarnthanarak A, Kitphati R, Tawatsupha P, Thongphubeth K, Apisarnthanarak P, Mundy LM (2007). "Brote de infección por el virus varicela-zóster entre trabajadores sanitarios tailandeses". Infect. Control Hosp. Epidemiol. 28 (4): 430–434. doi :10.1086/512639. PMID 17385149. S2CID 20844136.
- ^ ab Araújo LQ, Macintyre CR, Vujacich C (2007). "Epidemiología y carga del herpes zóster y la neuralgia posherpética en Australia, Asia y Sudamérica" (PDF) . Herpes . 14 (Supl 2): 40A–44A. PMID 17939895. Archivado desde el original (PDF) el 5 de diciembre de 2019 . Consultado el 16 de diciembre de 2007 .
- ^ Brisson M, Edmunds WJ, Law B, Gay NJ, Walld R, Brownell M, et al. (2001). "Epidemiología de la infección por el virus de la varicela zóster en Canadá y el Reino Unido". Epidemiol. Infect. 127 (2): 305–314. doi :10.1017/S0950268801005921. PMC 2869750 . PMID 11693508.
- ^ Insinga RP, Itzler RF, Pellissier JM, Saddier P, Nikas AA (2005). "La incidencia del herpes zóster en una base de datos administrativa de los Estados Unidos". J. Gen. Intern. Med. 20 (8): 748–753. doi :10.1111/j.1525-1497.2005.0150.x. PMC 1490195 . PMID 16050886.
- ^ Yawn BP, Saddier P, Wollan PC, St Sauver JL, Kurland MJ, Sy LS (2007). "Un estudio poblacional de la incidencia y las tasas de complicaciones del herpes zóster antes de la introducción de la vacuna contra el herpes zóster". Mayo Clin. Proc. 82 (11): 1341–1349. doi :10.4065/82.11.1341. PMID 17976353.
- ^ de Melker H, Berbers G, Hahné S, Rümke H, van den Hof S, de Wit A, et al. (2006). "La epidemiología de la varicela y el herpes zóster en los Países Bajos: implicaciones para la vacunación contra el virus de la varicela zóster" (PDF) . Vacuna . 24 (18): 3946–3952. doi :10.1016/j.vaccine.2006.02.017. hdl : 10029/5604 . PMID 16564115. Archivado (PDF) desde el original el 8 de agosto de 2017 . Consultado el 3 de septiembre de 2019 .
- ^ Colebunders R, Mann JM, Francis H, Bila K, Izaley L, Ilwaya M, et al. (1988). "Herpes zóster en pacientes africanos: un predictor clínico de la infección por el virus de la inmunodeficiencia humana". J. Infect. Dis. 157 (2): 314–318. doi :10.1093/infdis/157.2.314. PMID 3335810.
- ^ Buchbinder SP, Katz MH, Hessol NA, Liu JY, O'Malley PM, Underwood R, et al. (1992). "Herpes zóster e infección por el virus de la inmunodeficiencia humana". J. Infect. Dis. 166 (5): 1153–1156. doi :10.1093/infdis/166.5.1153. PMID 1308664.
- ^ Tsai SY, Chen HJ, Lio CF, Ho HP, Kuo CF, Jia X, et al. (22 de agosto de 2017). "Aumento del riesgo de herpes zóster en pacientes con psoriasis: un estudio de cohorte retrospectivo de base poblacional". PLOS ONE . 12 (8): e0179447. Bibcode :2017PLoSO..1279447T. doi : 10.1371/journal.pone.0179447 . ISSN 1932-6203. PMC 5567491 . PMID 28829784.
- ^ Livengood JM (2000). "El papel del estrés en el desarrollo del herpes zóster y la neuralgia posherpética". Curr. Rev. Pain . 4 (1): 7–11. doi :10.1007/s11916-000-0003-9. PMID 10998709. S2CID 37086354.
- ^ abcd Gatti A, Pica F, Boccia MT, De Antoni F, Sabato AF, Volpi A (2010). "No hay evidencia de antecedentes familiares como factor de riesgo para herpes zóster en pacientes con neuralgia posherpética". J. Med. Virol. 82 (6): 1007–1011. doi :10.1002/jmv.21748. hdl : 2108/15842 . PMID 20419815. S2CID 31667542.
- ^ Schmader K, George LK, Burchett BM, Pieper CF (1998). "Factores de riesgo raciales y psicosociales del herpes zóster en ancianos". J. Infect. Dis. 178 (Supl. 1): S67–S70. doi : 10.1086/514254 . PMID 9852978.
- ^ Schmader K, George LK, Burchett BM, Hamilton JD, Pieper CF (1998). "Raza y estrés en la incidencia del herpes zóster en adultos mayores". J. Am. Geriatr. Soc. 46 (8): 973–977. doi :10.1111/j.1532-5415.1998.tb02751.x. PMID 9706885. S2CID 7583608.
- ^ Hicks LD, Cook-Norris RH, Mendoza N, Madkan V, Arora A, Tyring SK (mayo de 2008). "Antecedentes familiares como factor de riesgo de herpes zóster: un estudio de casos y controles". Arch. Dermatol. 144 (5): 603–608. doi : 10.1001/archderm.144.5.603 . PMID 18490586.
- ^ Marin M, Güris D, Chaves SS, Schmid S, Seward JF, et al. (Comité Asesor sobre Prácticas de Inmunización) (22 de junio de 2007). "Prevención de la varicela: recomendaciones del Comité Asesor sobre Prácticas de Inmunización (ACIP)". MMWR Recomm. Rep. 56 (RR–4): 1–40. PMID 17585291. Archivado desde el original el 4 de septiembre de 2011.
 Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público .
Este artículo incorpora texto de esta fuente, que se encuentra en el dominio público . - ^ Jumaan AO, Yu O, Jackson LA, Bohlke K, Galil K, Seward JF (2005). "Incidencia de herpes zóster, antes y después de la vacunación contra la varicela, disminución de la incidencia de varicela, 1992-2002". J. Infect. Dis. 191 (12): 2002-2007. doi : 10.1086/430325 . PMID 15897984.
- ^ Whitley RJ (2005). "Cambios en la dinámica de las infecciones por el virus varicela-zóster en el siglo XXI: el impacto de la vacunación". J. Infect. Dis. 191 (12): 1999–2001. doi : 10.1086/430328 . PMID 15897983.
- ^ Patel MS, Gebremariam A, Davis MM (diciembre de 2008). "Hospitalizaciones y gastos relacionados con el herpes zóster antes y después de la introducción de la vacuna contra la varicela en los Estados Unidos". Infect. Control Hosp. Epidemiol. 29 (12): 1157–1163. doi :10.1086/591975. PMID 18999945. S2CID 21934553.
- ^ Yih WK, Brooks DR, Lett SM, Jumaan AO, Zhang Z, Clements KM, et al. (2005). "La incidencia de varicela y herpes zóster en Massachusetts medida por el Sistema de Vigilancia de Factores de Riesgo Conductuales (BRFSS) durante un período de creciente cobertura de la vacuna contra la varicela, 1998-2003". BMC Public Health . 5 : 68. doi : 10.1186/1471-2458-5-68 . PMC 1177968 . PMID 15960856.
- ^ Yawn BP, Saddier P, Wollan PC, St Sauver JL, Kurland MJ, Sy LS (2007). "Un estudio poblacional de la incidencia y las tasas de complicaciones del herpes zóster antes de la introducción de la vacuna contra el herpes zóster". Mayo Clin. Proc. 82 (11): 1341–1349. doi :10.4065/82.11.1341. PMID 17976353.
- ^ Volpi A (2007). «Complicaciones graves del herpes zóster» (PDF) . Herpes . 14 (Supl. 2): 35A–39A. PMID 17939894. Archivado (PDF) desde el original el 27 de enero de 2019. Consultado el 18 de diciembre de 2007 .
- ^ Coplan P, Black S, Rojas C, Shinefield H, Ray P, Lewis E, et al. (2001). "Tasas de incidencia y hospitalización de varicela y herpes zóster antes de la introducción de la vacuna contra la varicela: una evaluación de referencia de la epidemiología cambiante de la enfermedad de la varicela". Pediatr. Infect. Dis. J. 20 (7): 641–645. doi :10.1097/00006454-200107000-00002. PMID 11465834. S2CID 25626718.
- ^ Weaver BA (1 de marzo de 2007). "La carga del herpes zóster y la neuralgia posherpética en los Estados Unidos". J. Am. Osteopath. Assoc. 107 (3 Suppl): S2–57. PMID 17488884. Archivado desde el original el 13 de enero de 2008.
- ^ Weller TH (2000). "Capítulo 1. Perspectiva histórica". En Arvin AM, Gershon AA (eds.). Virus de la varicela-zóster: virología y tratamiento clínico . Cambridge University Press. ISBN 978-0521660242.
- ^ Oaklander AL (octubre de 1999). "La patología del herpes zóster: monografía de Head y Campbell de 1900". Arch. Neurol. 56 (10): 1292–1294. doi :10.1001/archneur.56.10.1292. PMID 10520948.
- ^ Weller TH (1953). "Propagación serial in vitro de agentes productores de cuerpos de inclusión derivados de varicela y herpes zóster". Proc. Soc. Exp. Biol. Med. 83 (2): 340–346. doi :10.3181/00379727-83-20354. PMID 13064265. S2CID 28771357.
- ^ "Evelyn Nicol 1930 - 2020 - Obituario". legacy.com . Archivado desde el original el 27 de mayo de 2022 . Consultado el 28 de agosto de 2020 .
- ^ Holt LE, McIntosh R (1936). Enfermedades de la infancia y la niñez de Holt. D. Appleton Century Company. págs. 931–933.
- ^ Weller TH (1997). "Virus varicela-herpes zóster" . En Evans AS, Kaslow RA (eds.). Infecciones virales en humanos: epidemiología y control . Plenum Press. págs. 865–892. ISBN 978-0306448553.
- ^ Hope-Simpson RE (1965). "La naturaleza del herpes zóster; un estudio a largo plazo y una nueva hipótesis". Actas de la Royal Society of Medicine . 58 (1): 9–20. doi :10.1177/003591576505800106. PMC 1898279 . PMID 14267505.
- ^ Thomas SL, Wheeler JG, Hall AJ (2002). "Contactos con varicela o con niños y protección contra el herpes zóster en adultos: un estudio de casos y controles". The Lancet . 360 (9334): 678–682. doi :10.1016/S0140-6736(02)09837-9. PMID 12241874. S2CID 28385365.
- ^ Terada K, Hiraga Y, Kawano S, Kataoka N (1995). "Incidencia de herpes zóster en pediatras y antecedentes de reexposición al virus varicela-zóster en pacientes con herpes zóster". Kansenshogaku Zasshi . 69 (8): 908–912. doi : 10.11150/kansenshogakuzasshi1970.69.908 . ISSN 0387-5911. PMID 7594784.
- ^ ἕρπης. Liddell, Henry George ; Scott, Robert ; Un léxico griego-inglés en el Proyecto Perseo .
- ^ ἕρπειν en Liddell y Scott .
- ^ Harper, Douglas. "herpes". Diccionario Etimológico Online .
- ^ "Herpes | Definir herpes en Dictionary.com". Archivado desde el original el 25 de febrero de 2011. Consultado el 14 de marzo de 2011 .
- ^ ζωστήρ en Liddell y Scott .
- ^ Harper, Douglas. "zoster". Diccionario Etimológico Online .
- ^ cingulus, cingulum. Charlton T. Lewis y Charles Short. Un diccionario latino sobre el Proyecto Perseo .
- ^ Harper, Douglas. "culebrilla". Diccionario Etimológico Online .
- ^ Yawn BP, Gilden D (3 de septiembre de 2013). "La epidemiología global del herpes zóster". Neurología . 81 (10): 928–930. doi :10.1212/wnl.0b013e3182a3516e. PMC 3885217 . PMID 23999562.
- ^ abcd Becerra JC, Sieber R, Martinetti G, Costa ST, Meylan P, Bernasconi E (julio de 2013). «Infección del sistema nervioso central causada por reactivación del virus varicela zóster: estudio retrospectivo de series de casos». Revista Internacional de Enfermedades Infecciosas . 17 (7): e529–534. doi : 10.1016/j.ijid.2013.01.031 . PMID 23566589. Archivado desde el original el 17 de diciembre de 2019 . Consultado el 2 de marzo de 2016 .
- ^ Ihekwaba UK, Kudesia G, McKendrick MW (15 de septiembre de 2008). "Características clínicas de la meningitis viral en adultos: diferencias significativas en los hallazgos del líquido cefalorraquídeo entre las infecciones por el virus del herpes simple, el virus de la varicela zóster y los enterovirus". Clinical Infectious Diseases . 47 (6): 783–789. doi : 10.1086/591129 . ISSN 1058-4838. PMID 18680414.
- ^ abc Pollak L, Dovrat S, Book M, Mendelson E, Weinberger M (agosto de 2011). "Varicela zóster frente a meningoencefalitis por herpes simple en la era de la PCR. Un estudio de un solo centro". Revista de las ciencias neurológicas . 314 (1–2): 29–36. doi :10.1016/j.jns.2011.11.004. PMID 22138027. S2CID 3321888.
- ^ Kojima Y, Hashiguchi H, Hashimoto T, Tsuji S, Shoji H, Kazuyama Y (15 de septiembre de 2008). "Meningitis recurrente por virus del herpes simple tipo 2: informe de un caso de meningitis de Mollaret" (PDF) . Revista japonesa de enfermedades infecciosas . 55 (3): 85–88. ISSN 1344-6304. PMID 12195049. Archivado (PDF) desde el original el 22 de enero de 2013.
Lectura adicional
- Saguil A (noviembre de 2017). "Herpes zóster y neuralgia posherpética: prevención y tratamiento". American Family Physician . 96 (10): 656–663. PMID 29431387.[ enlace muerto permanente ]
Enlaces externos
- Página de información sobre herpes zóster del NINDS – Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares


