Tejido adiposo
| Tejido adiposo | |
|---|---|
 Grasa de vientre de cerdo (blanca) | |
 El tejido adiposo es uno de los principales tipos de tejido conectivo . | |
| Pronunciación | / ˈædɪˌpoʊs / |
| Identificadores | |
| Malla | D000273 |
| FMA | 20110 |
| Terminología anatómica [editar en Wikidata] | |
El tejido adiposo (también conocido como grasa corporal o simplemente grasa ) es un tejido conectivo laxo compuesto en su mayoría por adipocitos . [1] [2] También contiene la fracción vascular estromal ( SVF ) de células incluyendo preadipocitos , fibroblastos , células endoteliales vasculares y una variedad de células inmunes como los macrófagos del tejido adiposo . Su principal función es almacenar energía en forma de lípidos , aunque también amortigua y aísla el cuerpo.
Previamente tratado como hormonalmente inerte, en los últimos años el tejido adiposo ha sido reconocido como un órgano endocrino importante, [3] ya que produce hormonas como leptina , estrógeno , resistina y citocinas (especialmente TNFα ). [2] En la obesidad, el tejido adiposo está implicado en la liberación crónica de marcadores proinflamatorios conocidos como adipocinas , que son responsables del desarrollo del síndrome metabólico , una constelación de enfermedades que incluyen diabetes tipo 2 , enfermedad cardiovascular y aterosclerosis . [2] [4]
El tejido adiposo se deriva de los preadipocitos y su formación parece estar controlada en parte por el gen adiposo . Los dos tipos de tejido adiposo son el tejido adiposo blanco (TAB), que almacena energía, y el tejido adiposo marrón (TAM), que genera calor corporal. El tejido adiposo, más específicamente el tejido adiposo marrón, fue identificado por primera vez por el naturalista suizo Conrad Gessner en 1551. [5]
Características anatómicas

En los seres humanos, el tejido adiposo se encuentra: debajo de la piel ( grasa subcutánea ), alrededor de los órganos internos ( grasa visceral ), en la médula ósea ( médula ósea amarilla ), intermuscular ( sistema muscular ) y en la mama ( tejido mamario ). El tejido adiposo se encuentra en lugares específicos, que se denominan depósitos adiposos . Aparte de los adipocitos, que comprenden el mayor porcentaje de células dentro del tejido adiposo, existen otros tipos de células, denominados colectivamente fracción vascular estromal (SVF) de células. La SVF incluye preadipocitos , fibroblastos , macrófagos del tejido adiposo y células endoteliales .
El tejido adiposo contiene muchos vasos sanguíneos pequeños . En el sistema tegumentario , que incluye la piel, se acumula en el nivel más profundo, la capa subcutánea , proporcionando aislamiento del calor y el frío. Alrededor de los órganos, proporciona un acolchado protector. Sin embargo, su función principal es ser una reserva de lípidos, que pueden oxidarse para satisfacer las necesidades energéticas del cuerpo y protegerlo del exceso de glucosa almacenando triglicéridos producidos por el hígado a partir de azúcares, aunque algunas evidencias sugieren que la mayor parte de la síntesis de lípidos a partir de carbohidratos ocurre en el propio tejido adiposo. [6] Los depósitos adiposos en diferentes partes del cuerpo tienen diferentes perfiles bioquímicos. En condiciones normales, proporciona retroalimentación del hambre y la dieta al cerebro.
Ratones

Los ratones tienen ocho depósitos adiposos principales, cuatro de los cuales están dentro de la cavidad abdominal . [1] Los depósitos gonadales pareados están unidos al útero y los ovarios en las hembras y al epidídimo y los testículos en los machos; los depósitos retroperitoneales pareados se encuentran a lo largo de la pared dorsal del abdomen , rodeando el riñón y, cuando son masivos, se extienden hasta la pelvis. El depósito mesentérico forma una red similar a un pegamento que sostiene los intestinos y el depósito omental (que se origina cerca del estómago y el bazo ) y, cuando es masivo, se extiende hasta el abdomen ventral. Tanto el depósito mesentérico como el omental incorporan mucho tejido linfoide como ganglios linfáticos y manchas lechosas , respectivamente.
Los dos depósitos superficiales son los depósitos inguinales pareados, que se encuentran en la parte anterior del segmento superior de las extremidades traseras (debajo de la piel) y los depósitos subescapulares, mezclas mediales pareadas de tejido adiposo marrón adyacentes a regiones de tejido adiposo blanco, que se encuentran debajo de la piel entre las crestas dorsales de las escápulas. La capa de tejido adiposo marrón en este depósito a menudo está cubierta por una "capa" de tejido adiposo blanco; a veces estos dos tipos de grasa (marrón y blanco) son difíciles de distinguir. Los depósitos inguinales encierran el grupo inguinal de ganglios linfáticos. Los depósitos menores incluyen el pericárdico , que rodea el corazón, y los depósitos poplíteos pareados, entre los músculos principales detrás de las rodillas, cada uno de los cuales contiene un ganglio linfático grande . [7] De todos los depósitos del ratón, los depósitos gonadales son los más grandes y los más fáciles de disecar, [8] y comprenden aproximadamente el 30% de la grasa diseccionable. [9]
Obesidad
En una persona obesa , el exceso de tejido adiposo que cuelga hacia abajo desde el abdomen se denomina panículo . Un panículo complica la cirugía del individuo con obesidad mórbida. Puede quedar como un "delantal de piel" literal si una persona con obesidad severa pierde grandes cantidades de grasa (un resultado común de la cirugía de bypass gástrico ). La obesidad se trata con ejercicio, dieta y terapia conductual. La cirugía reconstructiva es un aspecto del tratamiento. [10]
Grasa visceral

La grasa visceral o grasa abdominal [11] (también conocida como grasa orgánica o grasa intraabdominal) se encuentra dentro de la cavidad abdominal , empaquetada entre los órganos (estómago, hígado, intestinos, riñones, etc.). La grasa visceral es diferente de la grasa subcutánea debajo de la piel y la grasa intramuscular intercalada en los músculos esqueléticos . La grasa en la parte inferior del cuerpo, como en los muslos y las nalgas, es subcutánea y no es tejido espaciado de manera uniforme, mientras que la grasa en el abdomen es principalmente visceral y semifluida. [12] La grasa visceral se compone de varios depósitos adiposos, incluidos los depósitos mesentéricos , de tejido adiposo blanco epididimario (EWAT) y perirrenales . La grasa visceral a menudo se expresa en términos de su área en cm2 ( VFA, área de grasa visceral). [13]
Un exceso de grasa visceral se conoce como obesidad abdominal , o "grasa del vientre", en la que el abdomen sobresale excesivamente. Nuevos desarrollos como el Índice de Volumen Corporal (BVI) están diseñados específicamente para medir el volumen abdominal y la grasa abdominal. El exceso de grasa visceral también está relacionado con la diabetes tipo 2 , [14] la resistencia a la insulina , [15] las enfermedades inflamatorias , [16] y otras enfermedades relacionadas con la obesidad. [17] Asimismo, se ha demostrado que la acumulación de grasa en el cuello (o tejido adiposo cervical) está asociada con la mortalidad. [18] Varios estudios han sugerido que la grasa visceral se puede predecir a partir de simples medidas antropométricas, [19] y predice la mortalidad con mayor precisión que el índice de masa corporal o la circunferencia de la cintura. [20]
Los hombres tienen más probabilidades de tener grasa almacenada en el abdomen debido a las diferencias en las hormonas sexuales . El estrógeno (hormona sexual femenina) hace que la grasa se almacene en las nalgas, los muslos y las caderas en las mujeres. [21] [22] Cuando las mujeres llegan a la menopausia y el estrógeno producido por los ovarios disminuye, la grasa migra desde las nalgas, las caderas y los muslos hasta la cintura; [23] más tarde la grasa se almacena en el abdomen. [12]
La grasa visceral puede ser causada por niveles excesivos de cortisol . [24] Al menos 10 MET -horas por semana de ejercicio aeróbico conducen a la reducción de la grasa visceral en aquellos sin trastornos metabólicos. [25] El entrenamiento de resistencia y la restricción calórica también reducen la grasa visceral, aunque su efecto puede no ser acumulativo. [26] Tanto el ejercicio como la dieta hipocalórica causan pérdida de grasa visceral, pero el ejercicio tiene un efecto mayor en la grasa visceral que en la grasa total. [27] El ejercicio de alta intensidad es una forma de reducir eficazmente la grasa abdominal total. [28] [29] Una dieta restringida en energía combinada con ejercicio reducirá la grasa corporal total y la relación entre el tejido adiposo visceral y el tejido adiposo subcutáneo, lo que sugiere una movilización preferencial de la grasa visceral sobre la grasa subcutánea. [30]
Grasa epicárdica
El tejido adiposo epicárdico (EAT) es una forma particular de grasa visceral depositada alrededor del corazón y se ha descubierto que es un órgano metabólicamente activo que genera varias moléculas bioactivas, que podrían afectar significativamente la función cardíaca . [31] [32] [33] Se han observado marcadas diferencias en los componentes al comparar el EAT con la grasa subcutánea , lo que sugiere un impacto específico de la ubicación de los ácidos grasos almacenados en la función y el metabolismo de los adipocitos. [34]
Grasa subcutánea
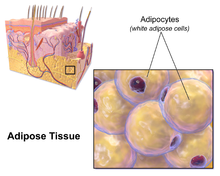
La mayor parte de la grasa no visceral restante se encuentra justo debajo de la piel en una región llamada hipodermis . [35] Esta grasa subcutánea no está relacionada con muchas de las patologías clásicas relacionadas con la obesidad, como las enfermedades cardíacas , el cáncer y los accidentes cerebrovasculares , y algunas evidencias incluso sugieren que podría ser protectora. [36] El patrón típicamente femenino (o ginecoide) de distribución de grasa corporal alrededor de las caderas, los muslos y las nalgas es grasa subcutánea y, por lo tanto, representa un riesgo menor para la salud en comparación con la grasa visceral. [37] [38]
Como todos los demás órganos grasos, la grasa subcutánea es una parte activa del sistema endocrino, que secreta las hormonas leptina y resistina . [35]
La relación entre la capa adiposa subcutánea y la grasa corporal total de una persona suele modelarse mediante ecuaciones de regresión. La más popular de estas ecuaciones fue formulada por Durnin y Wormersley, quienes probaron rigurosamente muchos tipos de pliegues cutáneos y, como resultado, crearon dos fórmulas para calcular la densidad corporal tanto de hombres como de mujeres. Estas ecuaciones presentan una correlación inversa entre los pliegues cutáneos y la densidad corporal: a medida que aumenta la suma de los pliegues cutáneos, disminuye la densidad corporal. [39]
Factores como el sexo, la edad, el tamaño de la población u otras variables pueden hacer que las ecuaciones sean inválidas e inutilizables y, a partir de 2012 [actualizar], las ecuaciones de Durnin y Wormersley siguen siendo solo estimaciones del verdadero nivel de obesidad de una persona. Todavía se están creando nuevas fórmulas. [39]
Grasa de médula
La grasa medular, también conocida como tejido adiposo medular (MAT), es un depósito adiposo poco conocido que reside en el hueso y está intercalado con células hematopoyéticas, así como con elementos óseos. Los adipocitos de este depósito se derivan de células madre mesenquimales (MSC) , que pueden dar lugar a células grasas, células óseas y otros tipos de células. El hecho de que el MAT aumente en el contexto de la restricción calórica/anorexia es una característica que distingue a este depósito de otros depósitos de grasa. [40] [41] [42] El ejercicio regula el MAT, disminuyendo la cantidad de MAT y disminuyendo el tamaño de los adipocitos medulares. [43] [44] [45] La regulación del tejido adiposo medular por el ejercicio sugiere que tiene cierta similitud fisiológica con otros depósitos de grasa blanca. Además, el aumento del MAT en la obesidad sugiere además una similitud con los depósitos de grasa blanca. [43]
Grasa ectópica
La grasa ectópica es el almacenamiento de triglicéridos en tejidos distintos del tejido adiposo, que se supone que contienen solo pequeñas cantidades de grasa, como el hígado , el músculo esquelético , el corazón y el páncreas . [1] Esto puede interferir con las funciones celulares y, por lo tanto, con la función de los órganos y está asociada con la resistencia a la insulina en la diabetes tipo 2. [46] Se almacena en cantidades relativamente altas alrededor de los órganos de la cavidad abdominal , pero no debe confundirse con la grasa visceral.
Se desconoce la causa específica de la acumulación de grasa ectópica. Es probable que la causa sea una combinación de factores genéticos, ambientales y conductuales que intervienen en el exceso de ingesta de energía y la disminución de la actividad física. Una pérdida de peso sustancial puede reducir los depósitos de grasa ectópica en todos los órganos y esto se asocia con una mejora de la función de esos órganos. [46]
En el último caso, las intervenciones no invasivas para perder peso, como la dieta o el ejercicio, pueden disminuir la grasa ectópica (particularmente en el corazón y el hígado) en niños y adultos con sobrepeso u obesidad. [47] [48]
Fisiología
Los ácidos grasos libres (AGL) son liberados de las lipoproteínas por la lipoproteína lipasa (LPL) y entran en el adipocito, donde se reensamblan en triglicéridos al esterificarlos sobre glicerol . [2] El tejido graso humano contiene entre un 61% y un 94% de lípidos , y los individuos obesos y delgados tienden hacia los extremos alto y bajo de este rango, respectivamente. [49]
Existe un flujo constante de ácidos grasos libres que entran y salen del tejido adiposo. [2] La dirección neta de este flujo está controlada por la insulina y la leptina: si la insulina está elevada, entonces hay un flujo neto de entrada de ácidos grasos libres, y solo cuando la insulina está baja los ácidos grasos libres pueden salir del tejido adiposo. La secreción de insulina es estimulada por el alto nivel de azúcar en sangre, que resulta del consumo de carbohidratos. [50]
En los seres humanos, la lipólisis (hidrólisis de triglicéridos en ácidos grasos libres) está controlada a través del control equilibrado de los receptores B-adrenérgicos lipolíticos y la antilipólisis mediada por el receptor a2A-adrenérgico.
Las células grasas tienen un papel fisiológico importante en el mantenimiento de los niveles de triglicéridos y ácidos grasos libres, así como en la determinación de la resistencia a la insulina . [2] La grasa abdominal tiene un perfil metabólico diferente , siendo más propensa a inducir resistencia a la insulina. Esto explica en gran medida por qué la obesidad central es un marcador de tolerancia a la glucosa alterada y es un factor de riesgo independiente para la enfermedad cardiovascular (incluso en ausencia de diabetes mellitus e hipertensión ). [51] Estudios de monos hembras en la Universidad Wake Forest (2009) descubrieron que los individuos con mayor estrés tienen niveles más altos de grasa visceral en sus cuerpos. Esto sugiere un posible vínculo de causa y efecto entre los dos, en el que el estrés promueve la acumulación de grasa visceral, que a su vez causa cambios hormonales y metabólicos que contribuyen a la enfermedad cardíaca y otros problemas de salud. [52]
Los recientes avances en biotecnología han permitido la recolección de células madre adultas del tejido adiposo, lo que permite la estimulación del recrecimiento tisular utilizando las propias células del paciente. Además, se informa que las células madre derivadas de tejido adiposo tanto de humanos como de animales se pueden reprogramar de manera eficiente en células madre pluripotentes inducidas sin la necesidad de células alimentadoras . [53] El uso de las propias células de un paciente reduce la posibilidad de rechazo de tejido y evita problemas éticos asociados con el uso de células madre embrionarias humanas . [54] Un creciente cuerpo de evidencia también sugiere que diferentes depósitos de grasa (es decir, abdominal, omental, pericárdico) producen células madre derivadas de tejido adiposo con diferentes características. [54] [55] Estas características dependientes del depósito incluyen la tasa de proliferación , el inmunofenotipo , el potencial de diferenciación , la expresión génica , así como la sensibilidad a las condiciones de cultivo hipóxico. [56] Los niveles de oxígeno parecen desempeñar un papel importante en el metabolismo y, en general, la función de las células madre derivadas de tejido adiposo. [57]
El tejido adiposo es una fuente periférica importante de aromatasa tanto en hombres como en mujeres y contribuye a la producción de estradiol . [58]
Las hormonas derivadas del tejido adiposo incluyen:
- Adiponectina
- Resistina
- Inhibidor del activador del plasminógeno-1 (PAI-1)
- TNFα
- IL-6
- Leptina
- Estradiol (E2)
Los tejidos adiposos también secretan un tipo de citocinas (proteínas de señalización de célula a célula) llamadas adipocinas (citocinas adiposas), que desempeñan un papel en las complicaciones asociadas a la obesidad. El tejido adiposo perivascular libera adipocinas como la adiponectina que afectan la función contráctil de los vasos que rodean. [1] [59]
Grasa parda

El tejido adiposo pardo ( BAT) es una forma especializada de tejido adiposo importante para la termogénesis adaptativa en humanos y otros mamíferos. El BAT puede generar calor al "desacoplar" la cadena respiratoria de fosforilación oxidativa dentro de las mitocondrias a través de la expresión específica de tejido de la proteína desacopladora 1 (UCP1). [60] El BAT se encuentra principalmente alrededor del cuello y los grandes vasos sanguíneos del tórax , donde puede actuar eficazmente en el intercambio de calor. El BAT se activa de forma robusta tras la exposición al frío mediante la liberación de catecolaminas de los nervios simpáticos que dan lugar a la activación de UCP1. Casi la mitad de los nervios presentes en el tejido adiposo son neuronas sensoriales conectadas a los ganglios de la raíz dorsal . [61]
La activación de BAT también puede ocurrir en respuesta a la sobrealimentación. [62] La actividad de UCP1 es estimulada por ácidos grasos de cadena larga que se producen después de la activación del receptor β-adrenérgico . [60] Se propone que UCP1 funciona como un simportador de protones de ácidos grasos , aunque el mecanismo exacto aún debe dilucidarse. [63] Por el contrario, UCP1 es inhibido por ATP , ADP y GTP . [64]
Los intentos de simular este proceso farmacológicamente no han tenido éxito hasta ahora. Las técnicas para manipular la diferenciación de la "grasa parda" podrían convertirse en un mecanismo para la terapia de pérdida de peso en el futuro, fomentando el crecimiento de tejido con este metabolismo especializado sin inducirlo en otros órganos. Samuelson y Vidal-Puig publicaron en 2020 una revisión sobre la posible focalización terapéutica de la grasa parda para tratar la obesidad humana. [65]
Hasta hace poco, se pensaba que el tejido adiposo pardo en los seres humanos se limitaba principalmente a los bebés, pero nuevas pruebas han desmentido esa creencia. En 2007, se informó por primera vez de tejido metabólicamente activo con respuestas térmicas similares al tejido adiposo pardo en el cuello y el tronco de algunos adultos humanos [66] , y posteriormente se verificó histológicamente la presencia de tejido adiposo pardo en adultos humanos en las mismas regiones anatómicas [67] [68] [69]
Grasa beige y amarronamiento del WAT
El oscurecimiento del tejido adiposo blanco, también denominado "beiging", se produce cuando los adipocitos dentro de los depósitos de tejido adiposo blanco desarrollan características del tejido adiposo marrón. Los adipocitos beige adquieren una apariencia multilocular (contienen varias gotitas de lípidos) y aumentan la expresión de la proteína desacopladora 1 (UCP1). [70] Al hacerlo, estos adipocitos que normalmente almacenan energía se convierten en adipocitos que la liberan.
La capacidad de quema de calorías de la grasa marrón y beige se ha estudiado ampliamente a medida que los esfuerzos de investigación se centran en terapias dirigidas a tratar la obesidad y la diabetes. El fármaco 2,4-dinitrofenol , que también actúa como un desacoplador químico de manera similar a UCP1, se utilizó para bajar de peso en la década de 1930. Sin embargo, se interrumpió rápidamente cuando una dosis excesiva provocó efectos secundarios adversos, incluida la hipertermia y la muerte. [70] Los agonistas β 3 -adrenérgicos , como CL316,243, también se han desarrollado y probado en humanos. Sin embargo, el uso de dichos fármacos ha demostrado ser en gran medida infructuoso debido a varios desafíos, incluida la especificidad variable del receptor de la especie y la mala biodisponibilidad oral . [71]
El frío es un regulador primario de los procesos del tejido adiposo blanco e induce el oscurecimiento del tejido adiposo blanco. El oscurecimiento en respuesta a la exposición crónica al frío ha sido bien documentado y es un proceso reversible. Un estudio en ratones demostró que el oscurecimiento inducido por el frío puede revertirse completamente en 21 días, con disminuciones mensurables en UCP1 observadas en un período de 24 horas. [72] Un estudio de Rosenwald et al. reveló que cuando los animales son reexpuestos a un ambiente frío, los mismos adipocitos adoptarán un fenotipo beige, lo que sugiere que los adipocitos beige se conservan. [73]
Los reguladores transcripcionales, así como un número creciente de otros factores, regulan la inducción de la grasa beige. Cuatro reguladores de la transcripción son fundamentales para el oscurecimiento del tejido adiposo blanco y sirven como objetivos para muchas de las moléculas que se sabe que influyen en este proceso. [74] Estos incluyen el receptor gamma activado por el proliferador de peroxisomas (PPARγ) , PRDM16 , [75] el coactivador 1 alfa del receptor gamma activado por el proliferador de peroxisomas (PGC-1α) y el factor de células B tempranas 2 (EBF2). [76] [77] [78]
La lista de moléculas que influyen en el pardeamiento ha crecido en proporción directa a la popularidad de este tema y está en constante evolución a medida que se adquiere más conocimiento. Entre estas moléculas se encuentran la irisina y el factor de crecimiento de fibroblastos 21 ( FGF21 ), que han sido bien estudiados y se cree que son importantes reguladores del pardeamiento. La irisina se secreta del músculo en respuesta al ejercicio y se ha demostrado que aumenta el pardeamiento al actuar sobre los preadipocitos beige. [79] El FGF21, una hormona secretada principalmente por el hígado, ha generado un gran interés después de ser identificado como un potente estimulador de la captación de glucosa y un regulador del pardeamiento a través de sus efectos sobre PGC-1α. [70] Aumenta en BAT durante la exposición al frío y se cree que ayuda a la resistencia a la obesidad inducida por la dieta. [80] El FGF21 también puede secretarse en respuesta al ejercicio y a una dieta baja en proteínas, aunque esto último no se ha investigado a fondo. [81] [82] Los datos de estos estudios sugieren que los factores ambientales como la dieta y el ejercicio pueden ser mediadores importantes del pardeamiento. En ratones, se encontró que el envejecimiento puede ocurrir a través de la producción de péptidos de metionina-encefalina por células linfoides innatas tipo 2 en respuesta a la interleucina 33. [ 83]
Herramientas genómicas y bioinformáticas para estudiar el browning
Debido a la naturaleza compleja del tejido adiposo y a la creciente lista de moléculas reguladoras del oscurecimiento, existe un gran potencial para el uso de herramientas bioinformáticas para mejorar el estudio en este campo. Los estudios del oscurecimiento del tejido adiposo blanco se han beneficiado enormemente de los avances en estas técnicas, ya que la grasa beige está ganando rápidamente popularidad como objetivo terapéutico para el tratamiento de la obesidad y la diabetes.
El microarray de ADN es una herramienta bioinformática utilizada para cuantificar los niveles de expresión de varios genes simultáneamente, y se ha utilizado ampliamente en el estudio del tejido adiposo. Uno de estos estudios utilizó el análisis de microarray junto con el software Ingenuity IPA para observar los cambios en la expresión de los genes WAT y BAT cuando los ratones fueron expuestos a temperaturas de 28 y 6 °C. [84] Luego se identificaron los genes regulados positiva y negativamente de manera más significativa y se utilizaron para el análisis de las vías expresadas de manera diferencial. Se descubrió que muchas de las vías reguladas positivamente en WAT después de la exposición al frío también se expresan en gran medida en BAT, como la fosforilación oxidativa , el metabolismo de los ácidos grasos y el metabolismo del piruvato. [84] Esto sugiere que algunos de los adipocitos cambiaron a un fenotipo beige a 6 °C. Mössenböck et al. también utilizaron el análisis de microarray para demostrar que la deficiencia de insulina inhibe la diferenciación de los adipocitos beige pero no altera su capacidad de oscurecimiento. [85] Estos dos estudios demuestran el potencial del uso de microarrays en el estudio del pardeamiento del WAT.
La secuenciación de ARN ( RNA-Seq ) es una poderosa herramienta computacional que permite la cuantificación de la expresión de ARN para todos los genes dentro de una muestra. La incorporación de RNA-Seq en estudios de browning es de gran valor, ya que ofrece mejor especificidad, sensibilidad y una visión general más completa de la expresión genética que otros métodos. RNA-Seq se ha utilizado tanto en estudios humanos como en ratones en un intento de caracterizar los adipocitos beige de acuerdo con sus perfiles de expresión genética y para identificar posibles moléculas terapéuticas que puedan inducir el fenotipo beige. Uno de estos estudios utilizó RNA-Seq para comparar los perfiles de expresión genética de WAT de ratones de tipo salvaje (WT) y aquellos que sobreexpresan el factor de células B tempranas-2 (EBF2). El WAT de los animales transgénicos exhibió un programa genético de grasa marrón y tuvo una expresión genética específica de WAT disminuida en comparación con los ratones WT. [86] Por lo tanto, EBF2 se ha identificado como una molécula terapéutica potencial para inducir beiging.
La inmunoprecipitación de cromatina con secuenciación (ChIP-seq) es un método utilizado para identificar los sitios de unión de proteínas en el ADN y evaluar las modificaciones de las histonas . Esta herramienta ha permitido el examen de la regulación epigenética del oscurecimiento y ayuda a dilucidar los mecanismos por los cuales las interacciones proteína-ADN estimulan la diferenciación de los adipocitos beige. Los estudios que observan los paisajes de cromatina de los adipocitos beige han descubierto que la adipogénesis de estas células resulta de la formación de paisajes de cromatina específicos de la célula, que regulan el programa transcripcional y, en última instancia, controlan la diferenciación. Utilizando ChIP-seq junto con otras herramientas, estudios recientes han identificado más de 30 factores transcripcionales y epigenéticos que influyen en el desarrollo de los adipocitos beige. [86]
Genética
La hipótesis del gen ahorrativo (también llamada hipótesis de la hambruna) afirma que en algunas poblaciones el cuerpo sería más eficiente a la hora de retener grasa en épocas de abundancia, lo que le otorgaría una mayor resistencia a la inanición en épocas de escasez de alimentos. Esta hipótesis, planteada originalmente en el contexto del metabolismo de la glucosa y la resistencia a la insulina, ha sido desacreditada por antropólogos físicos, fisiólogos y el propio proponente original de la idea con respecto a ese contexto, aunque según su creador sigue siendo "tan viable como cuando [se] propuso por primera vez" en otros contextos. [87] [88]
En 1995, Jeffrey Friedman , en su residencia en la Universidad Rockefeller , junto con Rudolph Leibel , Douglas Coleman et al. descubrieron la proteína leptina de la que carecía el ratón genéticamente obeso. [89] [90] [91] La leptina se produce en el tejido adiposo blanco y envía señales al hipotálamo . Cuando los niveles de leptina bajan, el cuerpo lo interpreta como una pérdida de energía y aumenta el hambre. Los ratones que carecen de esta proteína comen hasta tener cuatro veces su tamaño normal.
Sin embargo, la leptina desempeña un papel diferente en la obesidad inducida por la dieta en roedores y humanos. Debido a que los adipocitos producen leptina, los niveles de leptina están elevados en los obesos. Sin embargo, el hambre persiste y, cuando los niveles de leptina disminuyen debido a la pérdida de peso, el hambre aumenta. La disminución de la leptina se considera mejor como una señal de inanición que el aumento de la leptina como una señal de saciedad . [92] Sin embargo, la leptina elevada en la obesidad se conoce como resistencia a la leptina . Los cambios que ocurren en el hipotálamo para dar lugar a la resistencia a la leptina en la obesidad son actualmente el foco de la investigación sobre la obesidad. [93]
Los defectos genéticos en el gen de la leptina ( ob ) son raros en la obesidad humana. [94] Hasta julio de 2010 [actualizar], solo se han identificado 14 individuos de cinco familias en todo el mundo que portan un gen ob mutado (uno de los cuales fue la primera causa identificada de obesidad genética en humanos): dos familias de origen pakistaní que viven en el Reino Unido, una familia que vive en Turquía, una en Egipto y una en Austria [95] [96] [97] [98] [99] —y se han encontrado otras dos familias que portan un receptor ob mutado . [100] [101] Se han identificado otros como genéticamente parcialmente deficientes en leptina y, en estos individuos, los niveles de leptina en el extremo inferior del rango normal pueden predecir la obesidad. [102]
También se han identificado varias mutaciones de genes que involucran a las melanocortinas (utilizadas en la señalización cerebral asociada con el apetito) y sus receptores como causantes de obesidad en una porción mayor de la población que las mutaciones de leptina. [103]
Propiedades físicas
El tejido adiposo tiene una densidad de ~0,9 g/ml. [104] Por lo tanto, una persona con más tejido adiposo flotará más fácilmente que una persona del mismo peso con más tejido muscular , ya que el tejido muscular tiene una densidad de 1,06 g/ml. [105]
Medidor de grasa corporal
Un medidor de grasa corporal es una herramienta que se utiliza para medir la proporción de grasa corporal con respecto al peso en el cuerpo humano. Los distintos medidores utilizan distintos métodos para determinar la proporción, pero tienden a subestimar el porcentaje de grasa corporal.
A diferencia de las herramientas clínicas como la DXA y el pesaje bajo el agua , un tipo relativamente económico de medidor de grasa corporal utiliza el principio del análisis de impedancia bioeléctrica (BIA) para determinar el porcentaje de grasa corporal de un individuo. Para lograrlo, el medidor pasa una pequeña corriente eléctrica inofensiva a través del cuerpo y mide la resistencia , luego utiliza información sobre el peso, la altura, la edad y el sexo de la persona para calcular un valor aproximado del porcentaje de grasa corporal de la persona. El cálculo mide el volumen total de agua en el cuerpo (el tejido magro y los músculos contienen un mayor porcentaje de agua que de grasa) y estima el porcentaje de grasa en función de esta información. El resultado puede fluctuar varios puntos porcentuales dependiendo de lo que se haya comido y de cuánta agua se haya bebido antes del análisis. Este método es rápido y de fácil acceso, pero impreciso. Los métodos alternativos son: métodos de pliegues cutáneos con calibradores , pesaje bajo el agua , pletismografía por desplazamiento de aire (ADP) de cuerpo entero y DXA .
Estudios en animales
Dentro del tejido graso (adiposo) de ratones deficientes en CCR2 , hay un mayor número de eosinófilos , mayor activación alternativa de macrófagos y una propensión a la expresión de citocinas tipo 2. Además, este efecto se exageró cuando los ratones se volvieron obesos debido a una dieta alta en grasas. [106]
Galería
- Vista esquemática en sección de la piel (ampliada)
- Tejido adiposo blanco en sección de parafina
- Instrumento electrónico medidor de grasa corporal.
Véase también
- Proteína relacionada con la diferenciación adiposa
- Adipocitos
- Apelin
- Análisis de impedancia bioeléctrica : un método para medir el porcentaje de grasa corporal.
- Grasa : una forma extra gruesa de tejido adiposo que se encuentra en algunos mamíferos marinos.
- Porcentaje de grasa corporal
- Celulitis
- Lipólisis
- Lipodistrofia
- Grasa humana utilizada como fármaco en la medicina tradicional
- Obesidad
- Hambre
- Esteatosis (también llamada cambio graso, degeneración grasa o degeneración adiposa)
- Células madre
- Grasa subcutánea
- Bariatría
- Clasificación de la obesidad
- Clasificación de la obesidad infantil
- Red Internacional EPODE , la red de prevención de la obesidad más grande del mundo
- World Fit Un programa del Comité Olímpico de los Estados Unidos (USOC) y la Asociación de Atletas Olímpicos y Paralímpicos de los Estados Unidos (USOP)
- Obesidad y caminar
- Estigma social de la obesidad
Referencias
- ^ abcd Birbrair A, Zhang T, Wang ZM, Messi ML, Enikolopov GN, Mintz A, Delbono O (agosto de 2013). "El papel de los pericitos en la regeneración del músculo esquelético y la acumulación de grasa". Células madre y desarrollo . 22 (16): 2298–2314. doi :10.1089/scd.2012.0647. PMC 3730538 . PMID 23517218.
- ^ abcdef Ye RZ, Richard G, Gévry N, Tchernof A, Carpentier AC (enero de 2022). "Tamaño de las células grasas: métodos de medición, orígenes fisiopatológicos y relaciones con las desregulaciones metabólicas". Endocrine Reviews . 43 (1): 35–60. doi :10.1210/endrev/bnab018. PMC 8755996 . PMID 34100954.
- ^ Kershaw EE, Flier JS (junio de 2004). "El tejido adiposo como órgano endocrino". Revista de endocrinología clínica y metabolismo . 89 (6): 2548–2556. doi : 10.1210/jc.2004-0395 . PMID 15181022.
- ^ Mancuso P (mayo de 2016). "El papel de las adipocinas en la inflamación crónica". ImmunoTargets and Therapy . 5 (2016): 47–56. doi : 10.2147/ITT.S73223 . PMC 4970637 . PMID 27529061.
- ^ Cannon B, Nedergaard J (agosto de 2008). "Biología del desarrollo: ni grasa ni carne". Nature . 454 (7207): 947–948. Bibcode :2008Natur.454..947C. doi : 10.1038/454947a . PMID 18719573. S2CID 205040511.
- ^ Aarsland A, Chinkes D, Wolfe RR (junio de 1997). "Síntesis de grasa hepática y de todo el cuerpo en humanos durante la sobrealimentación con carbohidratos". The American Journal of Clinical Nutrition . 65 (6): 1774–1782. doi : 10.1093/ajcn/65.6.1774 . PMID 9174472.
- ^ Pond CM (1998). Las grasas de la vida . Cambridge University Press. ISBN 978-0-521-63577-6.
- ^ Cinti S (julio de 2005). "El órgano adiposo". Prostaglandinas, leucotrienos y ácidos grasos esenciales . 73 (1): 9–15. doi :10.1016/j.plefa.2005.04.010. PMID 15936182. S2CID 24434046.
- ^ Bachmanov AA , Reed DR, Tordoff MG, Price RA, Beauchamp GK (marzo de 2001). "Preferencia de nutrientes y adiposidad inducida por la dieta en ratones C57BL/6ByJ y 129P3/J". Fisiología y comportamiento . 72 (4): 603–613. doi :10.1016/S0031-9384(01)00412-7. PMC 3341942. PMID 11282146 .
- ^ Wirth A, Wabitsch M, Hauner H (octubre de 2014). "La prevención y tratamiento de la obesidad". Deutsches Ärzteblatt Internacional . 111 (42): 705–713. doi :10.3238/arztebl.2014.0705. PMC 4233761 . PMID 25385482.
- ^ Gordo por dentro: lucir delgado no es suficiente Archivado el 17 de noviembre de 2016 en Wayback Machine , por Fiona Haynes, About.com
- ^ ab "La grasa abdominal y qué hacer al respecto". Presidente y miembros del Harvard College. Septiembre de 2005.
La grasa visceral es un problema de salud mayor que la grasa subcutánea
- ^ Nagai M, Komiya H, Mori Y, Ohta T, Kasahara Y, Ikeda Y (mayo de 2010). "Estimación del área de grasa visceral mediante impedancia bioeléctrica multifrecuencia". Cuidado de la diabetes . 33 (5): 1077–1079. doi :10.2337/dc09-1099. PMC 2858179 . PMID 20150289.
- ^ Montague CT, O'Rahilly S (junio de 2000). "Los peligros de la corpulencia: causas y consecuencias de la adiposidad visceral". Diabetes . 49 (6): 883–888. doi : 10.2337/diabetes.49.6.883 . PMID 10866038.
- ^ Kern PA, Ranganathan S, Li C, Wood L, Ranganathan G (mayo de 2001). "Factor de necrosis tumoral del tejido adiposo y expresión de interleucina-6 en la obesidad humana y la resistencia a la insulina". Revista estadounidense de fisiología. Endocrinología y metabolismo . 280 (5): E745–E751. doi :10.1152/ajpendo.2001.280.5.e745. PMID 11287357. S2CID 24306481.
- ^ Marette A (diciembre de 2003). "Mecanismos moleculares de la inflamación en la resistencia a la insulina relacionada con la obesidad". Revista internacional de obesidad y trastornos metabólicos relacionados . 27 (Supl. 3): S46–S48. doi :10.1038/sj.ijo.0802500. PMID 14704744. S2CID 30693649.
- ^ Mokdad AH, Ford ES, Bowman BA, Dietz WH, Vinicor F, Bales VS, Marks JS (enero de 2003). "Prevalencia de la obesidad, la diabetes y los factores de riesgo para la salud relacionados con la obesidad, 2001". JAMA . 289 (1): 76–79. doi : 10.1001/jama.289.1.76 . PMID 12503980.
- ^ Maresky HS, Sharfman Z, Ziv-Baran T, Gomori JM, Copel L, Tal S (noviembre de 2015). "Evaluación antropométrica del tejido adiposo del cuello y el volumen de las vías respiratorias mediante tomografía computarizada con detectores múltiples: un enfoque de diagnóstico por imágenes y asociación con la mortalidad general". Medicina . 94 (45): e1991. doi :10.1097/MD.0000000000001991. PMC 4912280 . PMID 26559286.
- ^ Brown JC, Harhay MO, Harhay MN (febrero de 2018). "Tejido adiposo visceral predicho antropométricamente y biomarcadores sanguíneos: un análisis transversal". Revista Europea de Nutrición . 57 (1): 191–198. doi :10.1007/s00394-016-1308-8. PMC 5513780 . PMID 27614626.
- ^ Brown JC, Harhay MO, Harhay MN (enero de 2017). "Tejido adiposo visceral predicho antropométricamente y mortalidad entre hombres y mujeres en la tercera encuesta nacional de salud y nutrición (NHANES III)". American Journal of Human Biology . 29 (1): e22898. doi :10.1002/ajhb.22898. PMC 5241265 . PMID 27427402.
- ^ "Reducir la grasa abdominal". Archivado desde el original el 28 de septiembre de 2011. Consultado el 10 de abril de 2009. El
estrógeno hace que la grasa se almacene alrededor de la región pélvica, las caderas, los glúteos y los muslos (región pélvica)
- ^ "Preocupaciones por la cintura: cómo convertir las manzanas en peras". healthywomen.org . Archivado desde el original el 9 de junio de 2009.
- ^ Los investigadores creen que la falta de estrógeno en la menopausia desempeña un papel en la acumulación de grasa en el cuerpo. Véase: Andrews M (1 de diciembre de 2006). "A Matter of Fat". Yahoo Health . Women's Health. Archivado desde el original el 15 de marzo de 2007.
- ^ Singh AK, Loscalzo J, eds. (2014). The Brigham Intensive Review of Internal Medicine (2.ª ed.). Nueva York, NY: Oxford University Press. pág. 483. ISBN 978-0-19-935827-4. Recuperado el 3 de agosto de 2021 .
- ^ Ohkawara K, Tanaka S, Miyachi M, Ishikawa-Takata K, Tabata I (diciembre de 2007). "Una relación dosis-respuesta entre el ejercicio aeróbico y la reducción de la grasa visceral: revisión sistemática de ensayos clínicos". Revista Internacional de Obesidad . 31 (12): 1786–1797. doi :10.1038/sj.ijo.0803683. PMID 17637702.
- ^ Khalafi M, Malandish A, Rosenkranz SK, Ravasi AA (septiembre de 2021). "Efecto del entrenamiento de resistencia con y sin restricción calórica sobre la grasa visceral: una revisión sistemática y un metanálisis". Obesity Reviews . 22 (9): e13275. doi :10.1111/obr.13275. PMID 33998135. S2CID 234747534.
- ^ Verheggen RJ, Maessen MF, Green DJ, Hermus AR, Hopman MT, Thijssen DH (agosto de 2016). "Una revisión sistemática y un metanálisis sobre los efectos del entrenamiento físico versus una dieta hipocalórica: efectos distintos sobre el peso corporal y el tejido adiposo visceral" (PDF) . Obesity Reviews . 17 (8): 664–690. doi :10.1111/obr.12406. PMID 27213481. S2CID 206228752.
- ^ Irving BA, Davis CK, Brock DW, Weltman JY, Swift D, Barrett EJ, et al. (noviembre de 2008). "Efecto de la intensidad del entrenamiento físico sobre la grasa visceral abdominal y la composición corporal". Medicina y ciencia en deportes y ejercicio . 40 (11): 1863–1872. doi :10.1249/MSS.0b013e3181801d40. PMC 2730190 . PMID 18845966.
- ^ Coker RH, Williams RH, Kortebein PM, Sullivan DH, Evans WJ (agosto de 2009). "Influencia de la intensidad del ejercicio en la grasa abdominal y la adiponectina en adultos mayores". Síndrome metabólico y trastornos relacionados . 7 (4): 363–368. doi :10.1089/met.2008.0060. PMC 3135883. PMID 19196080 .
- ^ Ross R, Rissanen J (noviembre de 1994). "Movilización del tejido adiposo visceral y subcutáneo en respuesta a la restricción energética y al ejercicio". The American Journal of Clinical Nutrition . 60 (5): 695–703. doi : 10.1093/ajcn/60.5.695 . PMID 7942575.
- ^ Mazurek T, Zhang L, Zalewski A, Mannion JD, Diehl JT, Arafat H, et al. (noviembre de 2003). "El tejido adiposo epicárdico humano es una fuente de mediadores inflamatorios". Circulation . 108 (20): 2460–2466. doi : 10.1161/01.CIR.0000099542.57313.C5 . PMID 14581396.
- ^ De Coster T, Claus P, Seemann G, Willems R, Sipido KR, Panfilov AV (octubre de 2018). "La remodelación de los miocitos debida a infiltraciones fibroadiposas influye en la arritmogenicidad". Frontiers in Physiology . 9 : 1381. doi : 10.3389/fphys.2018.01381 . hdl : 1854/LU-8607023 . PMC 6182296 . PMID 30344493.
- ^ De Coster T, Claus P, Kazbanov IV, Haemers P, Willems R, Sipido KR, et al. (febrero de 2018). "Arritmogenicidad de las infiltraciones fibroadiposas". Scientific Reports . 8 (1): 2050. Bibcode :2018NatSR...8.2050D. doi : 10.1038/s41598-018-20450-w . hdl : 1854/LU-8548759 . PMC 5795000 . PMID 29391548.
- ^ Pezeshkian M, Noori M, Najjarpour-Jabbari H, Abolfathi A, Darabi M, Darabi M, et al. (abril de 2009). "Composición de ácidos grasos del tejido adiposo humano epicárdico y subcutáneo". Síndrome metabólico y trastornos relacionados . 7 (2): 125–131. doi :10.1089/met.2008.0056. PMID 19422139.
- ^ ab Hoehn K, Marieb EN (2008). Anatomía y fisiología (3.ª ed.). San Francisco, California: Pearson/Benjamin Cummings. ISBN 978-0-8053-0094-9.
- ^ Porter SA, Massaro JM, Hoffmann U, Vasan RS, O'Donnel CJ, Fox CS (junio de 2009). "Tejido adiposo subcutáneo abdominal: ¿un depósito de grasa protector?". Diabetes Care . 32 (6): 1068–1075. doi :10.2337/dc08-2280. PMC 2681034 . PMID 19244087.
- ^ "Grasa abdominal en mujeres: cómo eliminarla y evitarla". MayoClinic.com. 2013-06-08 . Consultado el 2013-12-02 .
- ^ Manolopoulos KN, Karpe F, Frayn KN (junio de 2010). "Grasa corporal glúteofemoral como determinante de la salud metabólica". Revista Internacional de Obesidad . 34 (6): 949–959. doi :10.1038/ijo.2009.286. PMID 20065965. S2CID 21052919.
- ^ ab Brodie D, Moscrip V, Hutcheon R (marzo de 1998). "Medición de la composición corporal: una revisión de los métodos de hidrodensitometría, antropometría e impedancia". Nutrition . 14 (3): 296–310. doi :10.1016/S0899-9007(97)00474-7. PMID 9583375.
- ^ Devlin MJ, Cloutier AM, Thomas NA, Panus DA, Lotinun S, Pinz I, et al. (septiembre de 2010). "La restricción calórica conduce a una alta adiposidad de la médula ósea y una baja masa ósea en ratones en crecimiento". Journal of Bone and Mineral Research . 25 (9): 2078–2088. doi :10.1002/jbmr.82. PMC 3127399 . PMID 20229598.
- ^ Cawthorn WP, Scheller EL, Parlee SD, Pham HA, Learman BS, Redshaw CM, et al. (febrero de 2016). "La expansión del tejido adiposo de la médula ósea durante la restricción calórica se asocia con un aumento de los glucocorticoides circulantes y no con la hipoleptinemia". Endocrinología . 157 (2): 508–521. doi :10.1210/en.2015-1477. PMC 4733126 . PMID 26696121.
- ^ Bredella MA, Fazeli PK, Miller KK, Misra M, Torriani M, Thomas BJ, et al. (junio de 2009). "Aumento de la grasa en la médula ósea en la anorexia nerviosa". The Journal of Clinical Endocrinology and Metabolism . 94 (6): 2129–2136. doi :10.1210/jc.2008-2532. PMC 2690416 . PMID 19318450.
- ^ ab Styner M, Pagnotti GM, McGrath C, Wu X, Sen B, Uzer G, et al. (agosto de 2017). "El ejercicio disminuye el tejido adiposo de la médula ósea a través de la ß-oxidación en ratones obesos que corren". Journal of Bone and Mineral Research . 32 (8): 1692–1702. doi :10.1002/jbmr.3159. PMC 5550355 . PMID 28436105.
- ^ Styner M, Pagnotti GM, Galior K, Wu X, Thompson WR, Uzer G, et al. (agosto de 2015). "Regulación del ejercicio de la grasa de la médula ósea en el contexto del tratamiento con agonistas de PPARγ en ratones hembra C57BL/6". Endocrinology . 156 (8): 2753–2761. doi :10.1210/en.2015-1213. PMC 4511140 . PMID 26052898.
- ^ Styner M, Thompson WR, Galior K, Uzer G, Wu X, Kadari S, et al. (julio de 2014). "La acumulación de grasa en la médula ósea acelerada por una dieta rica en grasas se suprime con el ejercicio". Bone . 64 : 39–46. doi :10.1016/j.bone.2014.03.044. PMC 4041820 . PMID 24709686.
- ^ ab Snel M, Jonker JT, Schoones J, Lamb H, de Roos A, Pijl H, et al. (2012). "Grasa ectópica y resistencia a la insulina: fisiopatología y efecto de las intervenciones en la dieta y el estilo de vida". Revista Internacional de Endocrinología . 2012 : 983814. doi : 10.1155/2012/983814 . PMC 3366269. PMID 22675355 .
- ^ Hens W, Vissers D, Hansen D, Peeters S, Gielen J, Van Gaal L, Taeymans J (noviembre de 2017). "El efecto de la dieta o el ejercicio sobre la adiposidad ectópica en niños y adolescentes con obesidad: una revisión sistemática y un metanálisis". Obesity Reviews . 18 (11): 1310–1322. doi :10.1111/obr.12577. hdl : 1942/24948 . PMID 28913977. S2CID 10876113.
- ^ Hens W, Taeyman J, Cornelis J, Gielen J, Van Gaal L, Vissers D (junio de 2016). "El efecto de las intervenciones en el estilo de vida sobre el exceso de deposición de grasa ectópica medida mediante técnicas no invasivas en adultos con sobrepeso y obesidad: una revisión sistemática y un metaanálisis". Revista de actividad física y salud . 13 (6): 671–694. doi :10.1123/jpah.2015-0560. hdl : 10067/1321600151162165141 . PMID 26694194.
- ^ Thomas LW (abril de 1962). "La composición química del tejido adiposo del hombre y del ratón". Quarterly Journal of Experimental Physiology and Cognate Medical Sciences . 47 (2): 179–188. doi : 10.1113/expphysiol.1962.sp001589 . PMID 13920823.
- ^ Amitani M, Asakawa A, Amitani H, Inui A (2013). "El papel de la leptina en el control del eje insulina-glucosa". Frontiers in Neuroscience . 7 : 51. doi : 10.3389/fnins.2013.00051 . PMC 3619125 . PMID 23579596.
- ^ Dhaliwal SS, Welborn TA (mayo de 2009). "Obesidad central y riesgo cardiovascular multivariable evaluados mediante las puntuaciones de predicción de Framingham". The American Journal of Cardiology . 103 (10): 1403–1407. doi :10.1016/j.amjcard.2008.12.048. PMID 19427436.
- ^ Park A (8 de agosto de 2009). "Los monos de vientre gordo sugieren por qué el estrés apesta". Time . Archivado desde el original el 20 de diciembre de 2013. Consultado el 19 de diciembre de 2013 .
- ^ Sugii S, Kida Y, Kawamura T, Suzuki J, Vassena R, Yin YQ, et al. (febrero de 2010). "Las células derivadas de tejido adiposo humano y de ratón apoyan la inducción independiente del alimentador de células madre pluripotentes". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 107 (8): 3558–3563. Bibcode :2010PNAS..107.3558S. doi : 10.1073/pnas.0910172106 . PMC 2840462 . PMID 20133714.
- ^ ab Atzmon G, Yang XM, Muzumdar R, Ma XH, Gabriely I, Barzilai N (noviembre de 2002). "Expresión genética diferencial entre depósitos de grasa visceral y subcutánea". Investigación hormonal y metabólica . 34 (11–12): 622–628. doi :10.1055/s-2002-38250. PMID 12660871. S2CID 33960130.
- ^ Baglioni S, Cantini G, Poli G, Francalanci M, Squecco R, Di Franco A, et al. (4 de mayo de 2012). "Las diferencias funcionales en las almohadillas de grasa visceral y subcutánea se originan a partir de diferencias en la célula madre adiposa". PLOS ONE . 7 (5): e36569. Bibcode :2012PLoSO...736569B. doi : 10.1371/journal.pone.0036569 . PMC 3344924 . PMID 22574183.
- ^ Russo V, Yu C, Belliveau P, Hamilton A, Flynn LE (febrero de 2014). "Comparación de células madre derivadas de tejido adiposo humano aisladas de depósitos de tejido adiposo subcutáneo, omental e intratorácico para aplicaciones regenerativas". Medicina Traslacional de Células Madre . 3 (2): 206–217. doi :10.5966/sctm.2013-0125. PMC 3925056 . PMID 24361924.
- ^ Lempesis IG, van Meijel RL, Manolopoulos KN, Goossens GH (enero de 2020). "Oxigenación del tejido adiposo: una perspectiva humana". Acta Physiologica . 228 (1): e13298. doi :10.1111/apha.13298. PMC 6916558 . PMID 31077538.
- ^ Stocco C (enero de 2012). "Fisiología tisular y patología de la aromatasa". Esteroides . 77 (1–2): 27–35. doi :10.1016/j.steroids.2011.10.013. PMC 3286233 . PMID 22108547.
- ^ Löhn M, Dubrovska G, Lauterbach B, Luft FC, Gollasch M, Sharma AM (julio de 2002). "La grasa periadventicia libera un factor de relajación vascular". Revista FASEB . 16 (9): 1057–1063. doi : 10.1096/fj.02-0024com . PMID 12087067. S2CID 902537.
- ^ ab Cannon B, Nedergaard J (enero de 2004). "Tejido adiposo pardo: función y significado fisiológico". Physiological Reviews . 84 (1): 277–359. doi :10.1152/physrev.00015.2003. PMID 14715917. S2CID 14289041.
- ^ "Escuchas clandestinas a la comunicación entre la grasa y el cerebro". 31 de agosto de 2022.
- ^ Busiello RA, Savarese S, Lombardi A (2015). "Proteínas desacopladoras mitocondriales y metabolismo energético". Frontiers in Physiology . 6 (36): 36. doi : 10.3389/fphys.2015.00036 . PMC 4322621 . PMID 25713540.
- ^ Fedorenko A, Lishko PV, Kirichok Y (octubre de 2012). "Mecanismo de desacoplamiento de UCP1 dependiente de ácidos grasos en mitocondrias de grasa parda". Cell . 151 (2): 400–413. doi :10.1016/j.cell.2012.09.010. PMC 3782081 . PMID 23063128.
- ^ Azzu V, Brand MD (mayo de 2010). "Los interruptores de encendido y apagado de las proteínas desacopladoras mitocondriales". Tendencias en ciencias bioquímicas . 35 (5): 298–307. doi :10.1016/j.tibs.2009.11.001. PMC 3640847 . PMID 20006514.
- ^ Samuelson I, Vidal-Puig A (2020). "Estudio del tejido adiposo pardo en un contexto humano in vitro". Frontiers in Endocrinology . 11 : 629. doi : 10.3389/fendo.2020.00629 . PMC 7523498 . PMID 33042008.
- ^ Nedergaard J, Bengtsson T, Cannon B (agosto de 2007). "Evidencia inesperada de tejido adiposo pardo activo en adultos humanos". American Journal of Physiology. Endocrinology and Metabolism . 293 (2): E444–E452. doi :10.1152/ajpendo.00691.2006. PMID 17473055. S2CID 230947.
- ^ Virtanen KA, Lidell ME, Orava J, Heglind M, Westergren R, Niemi T, et al. (abril de 2009). "Tejido adiposo marrón funcional en adultos sanos". The New England Journal of Medicine . 360 (15): 1518–1525. doi : 10.1056/NEJMoa0808949 . PMID 19357407.
- ^ van Marken Lichtenbelt WD, Vanhommerig JW, Smulders NM, Drossaerts JM, Kemerink GJ, Bouvy ND, et al. (abril de 2009). "Tejido adiposo marrón activado por frío en hombres sanos" (PDF) . The New England Journal of Medicine . 360 (15): 1500–1508. doi :10.1056/NEJMoa0808718. PMID 19357405. S2CID 477352.
- ^ Cypess AM, Lehman S, Williams G, Tal I, Rodman D, Goldfine AB, et al. (abril de 2009). "Identificación e importancia del tejido adiposo pardo en adultos humanos". The New England Journal of Medicine . 360 (15): 1509–1517. doi :10.1056/NEJMoa0810780. PMC 2859951 . PMID 19357406.
- ^ abc Harms M, Seale P (octubre de 2013). «Grasa marrón y beige: desarrollo, función y potencial terapéutico». Nature Medicine . 19 (10): 1252–1263. doi : 10.1038/nm.3361 . PMID 24100998.
- ^ Cypess AM, Kahn CR (abril de 2010). "La grasa parda como terapia para la obesidad y la diabetes". Current Opinion in Endocrinology, Diabetes, and Obesity . 17 (2): 143–149. doi :10.1097/MED.0b013e328337a81f. PMC 3593105 . PMID 20160646.
- ^ Gospodarska E, Nowialis P, Kozak LP (marzo de 2015). "Recambio mitocondrial: un fenotipo que distingue a los adipocitos marrones del tejido adiposo marrón interescapular y del tejido adiposo blanco". The Journal of Biological Chemistry . 290 (13): 8243–8255. doi : 10.1074/jbc.M115.637785 . PMC 4375480 . PMID 25645913.
- ^ Rosenwald M, Perdikari A, Rülicke T, Wolfrum C (junio de 2013). "Interconversión bidireccional de adipocitos brillantes y blancos". Nature Cell Biology . 15 (6): 659–667. doi :10.1038/ncb2740. PMID 23624403. S2CID 2842953.
- ^ Lo KA, Sun L (septiembre de 2013). "Convertir el tejido adiposo blanco en tejido adiposo blanco: una revisión de los reguladores que controlan el oscurecimiento de los adipocitos blancos". Bioscience Reports . 33 (5): 711–19. doi :10.1042/BSR20130046. PMC 3764508 . PMID 23895241.
- ^ Harms MJ, Ishibashi J, Wang W, Lim HW, Goyama S, Sato T, et al. (abril de 2014). "Prdm16 es necesaria para el mantenimiento de la identidad y la función de los adipocitos marrones en ratones adultos". Metabolismo celular . 19 (4): 593–604. doi :10.1016/j.cmet.2014.03.007. PMC 4012340 . PMID 24703692.
- ^ Wang W, Kissig M, Rajakumari S, Huang L, Lim HW, Won KJ, Seale P (octubre de 2014). "Ebf2 es un marcador selectivo de células precursoras adipogénicas marrones y beige". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 111 (40): 14466–14471. Bibcode :2014PNAS..11114466W. doi : 10.1073/pnas.1412685111 . PMC 4209986 . PMID 25197048.
- ^ Kissig M, Shapira SN, Seale P (junio de 2016). "Instantánea: termogénesis adiposa marrón y beige". Cell . 166 (1): 258–258.e1. doi :10.1016/j.cell.2016.06.038. PMC 5478388 . PMID 27368105.
- ^ Shapira SN, Lim HW, Rajakumari S, Sakers AP, Ishibashi J, Harms MJ, et al. (abril de 2017). "EBF2 regula transcripcionalmente la adipogénesis marrón a través del lector de histonas DPF3 y el complejo de remodelación de cromatina BAF". Genes & Development . 31 (7): 660–673. doi :10.1101/gad.294405.116. PMC 5411707 . PMID 28428261.
- ^ Boström P, Wu J, Jedrychowski MP, Korde A, Ye L, Lo JC, et al. (enero de 2012). "Una mioquina dependiente de PGC1-α que impulsa el desarrollo de la grasa blanca y la termogénesis, similar al de la grasa parda". Nature . 481 (7382): 463–468. Bibcode :2012Natur.481..463B. doi :10.1038/nature10777. PMC 3522098 . PMID 22237023.
- ^ Ohta H, Itoh N (2014). "Funciones de los FGF como adipocinas en el desarrollo, remodelación y metabolismo del tejido adiposo". Frontiers in Endocrinology . 5 (18): 18. doi : 10.3389/fendo.2014.00018 . PMC 3932445 . PMID 24605108.
- ^ Fenzl A, Kiefer FW (julio de 2014). "Tejido adiposo pardo y termogénesis". Hormone Molecular Biology and Clinical Investigation . 19 (1): 25–37. doi : 10.1515/hmbci-2014-0022 . PMID 25390014. S2CID 35008082.
- ^ Laeger T, Henagan TM, Albarado DC, Redman LM, Bray GA, Noland RC, et al. (septiembre de 2014). "FGF21 es una señal endocrina de restricción proteica". The Journal of Clinical Investigation . 124 (9): 3913–3922. doi :10.1172/JCI74915. PMC 4153701 . PMID 25133427.
- ^ Brestoff JR, Kim BS, Saenz SA, Stine RR, Monticelli LA, Sonnenberg GF, et al. (marzo de 2015). "Las células linfoides innatas del grupo 2 promueven la formación de tejido adiposo blanco y limitan la obesidad". Nature . 519 (7542): 242–246. Bibcode :2015Natur.519..242B. doi :10.1038/nature14115. PMC 4447235 . PMID 25533952.
- ^ ab Rosell M, Kaforou M, Frontini A, Okolo A, Chan YW, Nikolopoulou E, et al. (abril de 2014). "Tejidos adiposos marrón y blanco: diferencias intrínsecas en la expresión génica y la respuesta a la exposición al frío en ratones". Revista estadounidense de fisiología. Endocrinología y metabolismo . 306 (8): E945–E964. doi : 10.1152/ajpendo.00473.2013. PMC 3989735. PMID 24549398.
- ^ Inagaki T, Sakai J, Kajimura S (agosto de 2016). "Control transcripcional y epigenético del destino y la función de las células adiposas marrones y beige". Nature Reviews. Molecular Cell Biology . 17 (8): 480–495. doi :10.1038/nrm.2016.62. PMC 4956538 . PMID 27251423.
- ^ ab Stine RR, Shapira SN, Lim HW, Ishibashi J, Harms M, Won KJ, Seale P (enero de 2016). "EBF2 promueve el reclutamiento de adipocitos beige en tejido adiposo blanco". Metabolismo molecular . 5 (1): 57–65. doi :10.1016/j.molmet.2015.11.001. PMC 4703852 . PMID 26844207.
- ^ Speakerman JR (2007). "Genética de la obesidad: cinco problemas fundamentales con la hipótesis de la hambruna". En Fantuzzi G, Mazzone T (eds.). Tejido adiposo y adipocinas en la salud y la enfermedad . Nutrición y salud. Humana Press. págs. 221–236. doi :10.1007/978-1-59745-370-7_17. ISBN 978-1-58829-721-1.
- ^ Neel JV (1989). "El estudio de la selección natural en poblaciones humanas primitivas y civilizadas". 1958. Human Biology . 61 (5–6): 781–810, discusión 811–23. PMID 2699601.
- ^ Shell E (1 de enero de 2002). "Capítulo 4: A la vanguardia". El gen del hambre: la historia interna de la industria de la obesidad . Atlantic Monthly Press. ISBN 978-1-4223-5243-4.
- ^ Shell E (1 de enero de 2002). "Capítulo 5: Hambre". El gen del hambre: la historia interna de la industria de la obesidad . Atlantic Monthly Press. ISBN 978-1-4223-5243-4.
- ^ Pelleymounter MA, Cullen MJ, Baker MB, Hecht R, Winters D, Boone T, Collins F (julio de 1995). "Efectos del producto del gen obeso en la regulación del peso corporal en ratones ob/ob". Science . 269 (5223): 540–543. Bibcode :1995Sci...269..540P. doi :10.1126/science.7624776. PMID 7624776.
- ^ Ravussin E, Smith SR (2013). "Capítulo 11: Función del adipocito en el metabolismo y la función endocrina". En Weir GC, Jameson JL, De Groot LJ (eds.). Endocrinología para adultos y niños . Vol. Diabetes mellitus y obesidad (6.ª ed.). Elsevier Health Sciences. ISBN 978-0-323-22154-2.[ página necesaria ]
- ^ Morris DL, Rui L (diciembre de 2009). "Avances recientes en la comprensión de la señalización de la leptina y la resistencia a la leptina". American Journal of Physiology. Endocrinology and Metabolism . 297 (6): E1247–E1259. doi :10.1152/ajpendo.00274.2009. PMC 2793049 . PMID 19724019.
- ^ Carlsson B, Lindell K, Gabrielsson B, Karlsson C, Bjarnason R, Westphal O, et al. (enero de 1997). "Los defectos en el gen obeso (ob) son raros en la obesidad humana". Investigación sobre la obesidad . 5 (1): 30–35. doi : 10.1002/j.1550-8528.1997.tb00280.x . PMID 9061713.
- ^ Montague CT, Farooqi IS, Whitehead JP, Soos MA, Rau H, Wareham NJ, et al. (junio de 1997). "La deficiencia congénita de leptina está asociada con una obesidad grave de aparición temprana en humanos". Nature . 387 (6636): 903–908. Bibcode :1997Natur.387..903M. doi : 10.1038/43185 . PMID 9202122. S2CID 205032762.
- ^ Strobel A, Issad T, Camoin L, Ozata M, Strosberg AD (marzo de 1998). "Una mutación sin sentido de la leptina asociada con hipogonadismo y obesidad mórbida". Nature Genetics . 18 (3): 213–215. doi :10.1038/ng0398-213. PMID 9500540. S2CID 36920931.
- ^ Gibson WT, Farooqi IS, Moreau M, DePaoli AM, Lawrence E, O'Rahilly S, Trussell RA (octubre de 2004). "Deficiencia congénita de leptina debido a la homocigosidad para la mutación Delta133G: informe de otro caso y evaluación de la respuesta a cuatro años de terapia con leptina". The Journal of Clinical Endocrinology and Metabolism . 89 (10): 4821–4826. doi : 10.1210/jc.2004-0376 . PMID 15472169.
- ^ Mazen I, El-Gammal M, Abdel-Hamid M, Amr K (agosto de 2009). "Una nueva mutación sin sentido homocigótica del gen de la leptina (N103K) en un paciente egipcio obeso". Genética molecular y metabolismo . 97 (4): 305–308. doi :10.1016/j.ymgme.2009.04.002. PMID 19427251.
- ^ Fischer-Posovszky P, von Schnurbein J, Moepps B, Lahr G, Strauss G, Barth TF, et al. (junio de 2010). "Una nueva mutación sin sentido en el gen de la leptina causa obesidad leve e hipogonadismo sin afectar la capacidad de respuesta de las células T". The Journal of Clinical Endocrinology and Metabolism . 95 (6): 2836–2840. doi : 10.1210/jc.2009-2466 . PMID 20382689.
- ^ Clément K, Vaisse C, Lahlou N, Cabrol S, Pelloux V, Cassuto D, et al. (marzo de 1998). "Una mutación en el gen del receptor de leptina humano causa obesidad y disfunción pituitaria". Nature . 392 (6674): 398–401. Bibcode :1998Natur.392..398C. doi :10.1038/32911. PMID 9537324. S2CID 4400661.
- ^ Pankov YA (junio de 1999). "El tejido adiposo como órgano endocrino que regula el crecimiento, la pubertad y otras funciones fisiológicas". Bioquímica. Biokhimiia . 64 (6): 601–609. PMID 10395972.
- ^ Farooqi IS, Keogh JM, Kamath S, Jones S, Gibson WT, Trussell R, et al. (noviembre de 2001). "Deficiencia parcial de leptina y adiposidad humana". Nature . 414 (6859): 34–35. Bibcode :2001Natur.414...34F. doi :10.1038/35102112. PMID 11689931. S2CID 4344492.
- ^ Farooqi IS, O'Rahilly S (octubre de 2008). "Mutaciones en ligandos y receptores de la vía leptina-melanocortina que conducen a la obesidad". Nature Clinical Practice. Endocrinology & Metabolism . 4 (10): 569–577. doi :10.1038/ncpendmet0966. PMID 18779842. S2CID 13946212.
- ^ Farvid MS, Ng TW, Chan DC, Barrett PH, Watts GF (julio de 2005). "Asociación de la adiponectina y la resistina con los compartimentos del tejido adiposo, la resistencia a la insulina y la dislipidemia". Diabetes, Obesity & Metabolism . 7 (4): 406–413. doi :10.1111/j.1463-1326.2004.00410.x. PMID 15955127. S2CID 46736884.( se requiere registro )
- ^ Urbanchek MG, Picken EB, Kalliainen LK, Kuzon WM (mayo de 2001). "El déficit de fuerza específica en los músculos esqueléticos de ratas viejas se explica parcialmente por la existencia de fibras musculares desnervadas". The Journals of Gerontology. Serie A, Ciencias biológicas y ciencias médicas . 56 (5): B191–B197. doi : 10.1093/gerona/56.5.B191 . PMID 11320099.
- ^ Bolus WR, Gutierrez DA, Kennedy AJ, Anderson-Baucum EK, Hasty AH (octubre de 2015). "La deficiencia de CCR2 conduce a un aumento de eosinófilos, activación alternativa de macrófagos y expresión de citocinas tipo 2 en el tejido adiposo". Journal of Leukocyte Biology . 98 (4): 467–477. doi :10.1189/jlb.3HI0115-018R. PMC 4763864 . PMID 25934927. Archivado desde el original el 2017-05-09 . Consultado el 2016-09-08 .
Lectura adicional
- Stock MJ, Cinti S (2003). "Tejido adiposo / Estructura y función del tejido adiposo pardo". Enciclopedia de Ciencias de la Alimentación y Nutrición . págs. 29–34. doi :10.1016/B0-12-227055-X/00008-0. ISBN 978-0-12-227055-0.
- Vernon RG, Flint DJ (2003). "Tejido adiposo / Estructura y función del tejido adiposo blanco". Enciclopedia de ciencias de la alimentación y nutrición . págs. 23-29. doi :10.1016/B0-12-227055-X/00007-9. ISBN . 978-0-12-227055-0.
Enlaces externos
- Tejido adiposo en los Encabezamientos de materias médicas (MeSH) de la Biblioteca Nacional de Medicina de EE. UU.
- Fotomicrografías de tejido adiposo



