Efectos del tabaco sobre la salud

| Parte de una serie sobre |
| Tabaco |
|---|
 |
Los productos de tabaco , especialmente cuando se fuman o se consumen por vía oral, tienen graves efectos negativos para la salud humana. [1] [2] El tabaquismo y el consumo de tabaco sin humo son las principales causas de muerte evitable en todo el mundo. [3] La mitad de los consumidores de tabaco mueren por complicaciones relacionadas con dicho consumo. [4] [5] Se estima que los fumadores actuales mueren una media de 10 años antes que los no fumadores. [6] La Organización Mundial de la Salud estima que, en total, unos 8 millones de personas mueren por causas relacionadas con el tabaco, incluidos 1,3 millones de no fumadores debido al humo de segunda mano . [7] Además, se estima que ha causado 100 millones de muertes en el siglo XX. [4]
El humo del tabaco contiene más de 70 sustancias químicas , conocidas como carcinógenas , que provocan cáncer. [4] [8] También contiene nicotina , una droga psicoactiva sumamente adictiva . Cuando se fuma tabaco, la nicotina provoca dependencia física y psicológica . Los cigarrillos que se venden en los países menos desarrollados tienen un mayor contenido de alquitrán y es menos probable que estén filtrados, lo que aumenta la vulnerabilidad a las enfermedades relacionadas con el tabaquismo en estas regiones. [9]
El consumo de tabaco suele provocar enfermedades que afectan al corazón , el hígado y los pulmones . Fumar es un factor de riesgo importante para varias enfermedades, a saber , neumonía , ataques cardíacos , accidentes cerebrovasculares , enfermedad pulmonar obstructiva crónica (EPOC), incluidos enfisema y bronquitis crónica , y múltiples cánceres (en particular cáncer de pulmón , cáncer de laringe y boca , cáncer de vejiga y cáncer de páncreas ). También es responsable de la enfermedad arterial periférica y la hipertensión arterial . Los efectos varían según la frecuencia y la duración del tabaquismo. Fumar a una edad más temprana y fumar cigarrillos con un alto contenido de alquitrán aumentan el riesgo de estas enfermedades. Además, el humo de tabaco ambiental, conocido como humo de segunda mano, ha manifestado efectos nocivos para la salud en personas de todas las edades. [10] El consumo de tabaco también es un factor de riesgo significativo en los abortos espontáneos entre las fumadoras embarazadas . Contribuye a una serie de otros problemas de salud para el feto , como el nacimiento prematuro y el bajo peso al nacer , y aumenta la probabilidad de síndrome de muerte súbita del lactante (SMSL) entre 1,4 y 3 veces. [11] La incidencia de disfunción eréctil es aproximadamente un 85 por ciento mayor en fumadores varones en comparación con los no fumadores. [12] [13]
Muchos países han tomado medidas para controlar el consumo de tabaco restringiendo su uso y venta. Han impreso mensajes de advertencia en los paquetes . Además, se han promulgado leyes que prohíben fumar en lugares públicos como lugares de trabajo, teatros, bares y restaurantes para reducir la exposición al humo de tabaco ajeno. [4] También se han impuesto impuestos al tabaco que inflan el precio de los productos de tabaco. [4]
A finales del siglo XVIII y principios del siglo XIX, la comunidad médica aceptó inicialmente la idea de que el consumo de tabaco causaba ciertas enfermedades, incluidos los cánceres de boca. [14] En la década de 1880, la automatización redujo drásticamente el costo de los cigarrillos, las compañías tabacaleras aumentaron enormemente su comercialización y el uso se expandió. [15] [16] A partir de la década de 1890, se informaron regularmente asociaciones del consumo de tabaco con cánceres y enfermedades vasculares . En la década de 1930, varios investigadores concluyeron que el consumo de tabaco causaba cáncer y que los consumidores de tabaco vivían vidas sustancialmente más cortas. [17] [18] Se publicaron más estudios en la Alemania nazi en 1939 y 1943, y uno en los Países Bajos en 1948. Sin embargo, la atención generalizada fue atraída por primera vez en 1950 por investigadores de los Estados Unidos y el Reino Unido, pero su investigación fue ampliamente criticada. Estudios de seguimiento a principios de la década de 1950 encontraron que los fumadores morían más rápido y tenían más probabilidades de morir de cáncer de pulmón y enfermedad cardiovascular. [14] Estos resultados fueron aceptados en la comunidad médica y difundidos entre el público en general a mediados de la década de 1960. [14]
Efectos del tabaquismo sobre la salud
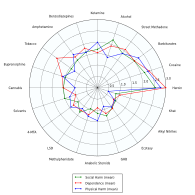
(Ver también: Demencia por infarto múltiple , Enfermedades vasculares )
Fumar suele provocar enfermedades que afectan al corazón y los pulmones , y suele afectar a zonas como las manos o los pies. Los primeros signos de problemas de salud relacionados con el tabaquismo suelen aparecer como entumecimiento en las extremidades, siendo el tabaquismo un factor de riesgo importante para los ataques cardíacos , la enfermedad pulmonar obstructiva crónica (EPOC), el enfisema y el cáncer , en particular el cáncer de pulmón , los cánceres de laringe y boca y el cáncer de páncreas . [20] La esperanza de vida general también se reduce en los fumadores a largo plazo, con estimaciones que van desde 10 [21] a 17,9 [22] años menos que los no fumadores. [23] Aproximadamente la mitad de los fumadores masculinos a largo plazo morirán de enfermedad debido al tabaquismo. [24]
La asociación entre el tabaquismo, el cáncer de pulmón y la EPOC es una de las más fuertes, tanto en la percepción pública como desde el punto de vista etiológico. Entre los fumadores masculinos, el riesgo de desarrollar cáncer de pulmón a lo largo de la vida es del 17,2%; entre las fumadoras, el riesgo es del 11,6%. Este riesgo es significativamente menor en los no fumadores: 1,3% en los hombres y 1,4% en las mujeres. [25] En el caso de la EPOC, la incidencia a los 25 años de EPOC moderada y grave es de al menos el 20,7% en los fumadores habituales y del 3,6% en los no fumadores, sin que se hayan descrito diferencias entre hombres y mujeres. [26]
El riesgo de contraer una enfermedad está relacionado con el tiempo que se fuma y con la cantidad de cigarrillos. Sin embargo, fumar un solo cigarrillo al día aumenta el riesgo de sufrir una enfermedad coronaria en un 50% o más, y el de sufrir un accidente cerebrovascular en un 30%. Fumar 20 cigarrillos al día conlleva un riesgo mayor, pero no proporcionalmente. [27] [28]
Si alguien deja de fumar, estas probabilidades disminuyen gradualmente a medida que se repara el daño en su cuerpo. Un año después de dejar de fumar, el riesgo de contraer una enfermedad cardíaca es la mitad del de un fumador habitual. [29] Los riesgos para la salud que conlleva el tabaquismo no son uniformes para todos los fumadores. Los riesgos varían según la cantidad de tabaco fumado, y quienes fuman más corren un mayor riesgo. Fumar los llamados cigarrillos "light" no reduce el riesgo. [30]
Mortalidad
Fumar es la causa de aproximadamente 5 millones de muertes por año. [31] Esto lo convierte en la causa más común de muerte prematura evitable. [32] Un estudio encontró que los fumadores hombres y mujeres pierden un promedio de 13,2 y 14,5 años de vida, respectivamente. [33] Otro midió una pérdida de vida de 6,8 años. [34] Se estima que cada cigarrillo que se fuma acorta la vida en un promedio de 11 minutos, aunque esto puede variar ligeramente según el contenido y la marca. [35] [36] [37] Al menos la mitad de todos los fumadores de toda la vida mueren temprano como resultado de fumar. [21] Los fumadores tienen tres veces más probabilidades de morir antes de los 60 o 70 años que los no fumadores. [21] [38] [39]
En Estados Unidos, el tabaquismo y la exposición al humo del tabaco son responsables de aproximadamente una de cada cinco [40] , o al menos 443.000 muertes prematuras al año. [41] Para poner esto en contexto, Peter Jennings de la ABC (que más tarde moriría a los 67 años por complicaciones de cáncer de pulmón causadas por fumar toda la vida) informó famosamente que solo en Estados Unidos, fumar tabaco mata el equivalente a tres aviones jumbo llenos de personas que se estrellan todos los días, sin sobrevivientes. [42] A nivel mundial, esto equivale a un solo avión jumbo cada hora. [43]
Un estudio de 2015 concluyó que aproximadamente el 17% de la mortalidad debida al tabaquismo en los Estados Unidos se debe a enfermedades ajenas a las comúnmente asociadas con el tabaquismo, y que por lo tanto las estimaciones oficiales pueden estar subestimando significativamente el número de muertes que actualmente se atribuyen al tabaquismo. [44]
Se estima que se producen entre 1 y 1,4 muertes por cada millón de cigarrillos fumados. De hecho, las fábricas de cigarrillos son las más mortíferas de la historia del mundo. [45] [46] Véase el siguiente gráfico en el que se detallan las fábricas de cigarrillos de mayor producción y las muertes estimadas que se producen anualmente debido a los efectos perjudiciales de los cigarrillos para la salud. [45]
Según la OMS, en Nepal se atribuyen 27.137 muertes anuales al consumo de tabaco . [47]
- Porcentaje de muertes por tabaquismo, 2017 [48]
- Número de muertes atribuidas al tabaquismo por cada 100.000 personas en 2017 [49]
Cáncer

Los principales riesgos del consumo de tabaco incluyen muchas formas de cáncer, en particular cáncer de pulmón , [51] cáncer de riñón , [52] cáncer de laringe [53] y de cabeza y cuello , [54] cáncer de vejiga , [55] cáncer de esófago , [56] cáncer de páncreas , [57] cáncer de estómago , [58] y cáncer de pene . [59] El humo del tabaco puede aumentar el riesgo de cáncer de cuello uterino en las mujeres. [60] Puede haber un pequeño aumento del riesgo de leucemia mieloide , [61] cáncer de células escamosas nasosinusales , cáncer de hígado , cáncer colorrectal , cánceres de vesícula biliar , glándula suprarrenal , intestino delgado y varios cánceres infantiles. [58] La posible conexión entre el cáncer de mama y el tabaco todavía es incierta. [62] [63]
Cáncer de pulmón
El riesgo de cáncer de pulmón está muy influenciado por el tabaquismo, ya que hasta el 90% de los diagnósticos se atribuyen al tabaquismo. [64] El riesgo de desarrollar cáncer de pulmón aumenta con el número de años de tabaquismo y el número de cigarrillos fumados por día. [65] El tabaquismo puede estar relacionado con todos los subtipos de cáncer de pulmón. El carcinoma de células pequeñas (CPCP) es el más estrechamente asociado con casi el 100% de los casos que ocurren en fumadores. [66] Esta forma de cáncer se ha identificado con bucles de crecimiento autocrino, activación de protooncogenes e inhibición de genes supresores de tumores . El CPCP puede originarse a partir de células neuroendocrinas ubicadas en el bronquio llamadas células de Feyrter. [67]
El riesgo de morir de cáncer de pulmón antes de los 85 años es del 22,1% para un hombre fumador y del 11,9% para una mujer fumadora, en ausencia de otras causas de muerte. Las estimaciones correspondientes para los no fumadores de toda la vida son una probabilidad del 1,1% de morir de cáncer de pulmón antes de los 85 años para un hombre de ascendencia europea y una probabilidad del 0,8% para una mujer. [68]
Cáncer de cabeza y cuello
El tabaquismo es uno de los principales factores de riesgo de cáncer de cabeza y cuello. Los fumadores de cigarrillos tienen un riesgo de por vida mayor de cáncer de cabeza y cuello que es de 5 a 25 veces mayor que la población general. [69] El riesgo de un ex fumador de desarrollar cáncer de cabeza y cuello comienza a acercarse al riesgo de la población general 15 años después de dejar de fumar . [70] Además, las personas que fuman tienen un peor pronóstico que las que nunca han fumado. [71] Además, las personas que continúan fumando después del diagnóstico de cáncer de cabeza y cuello tienen la mayor probabilidad de morir en comparación con las que nunca han fumado. [72] [73] Este efecto también se observa en pacientes con cáncer de cabeza y cuello positivo para VPH. [74] [75] [76] El tabaquismo pasivo , tanto en el trabajo como en el hogar, también aumenta el riesgo de cáncer de cabeza y cuello. [77]
El consumo de tabaco junto con alcohol es un factor de riesgo especialmente alto para el cáncer de cabeza y cuello, causando el 72% de todos los casos. [78] Esto aumenta al 89% cuando se analiza específicamente el cáncer de laringe . [79] El tabaco sin humo (incluidos los productos en los que se mastica tabaco ) también es una causa de cáncer oral. [80] [81] [82] Fumar puros y pipa también son factores de riesgo importantes para el cáncer oral. [83] Tienen una relación dependiente de la dosis, ya que un mayor consumo conduce a mayores probabilidades de desarrollar cáncer. [84] El uso de cigarrillos electrónicos también puede conducir al desarrollo de cánceres de cabeza y cuello debido a las sustancias como el propilenglicol , el glicerol , las nitrosaminas y los metales que contienen, que pueden dañar las vías respiratorias. [85] [80]
Pulmonar

En el caso del tabaquismo, se cree que la exposición prolongada a los compuestos que se encuentran en el humo (p. ej., monóxido de carbono y cianuro ) es responsable del daño pulmonar y de la pérdida de elasticidad en los alvéolos , lo que conduce al enfisema y a la enfermedad pulmonar obstructiva crónica (EPOC). [86] La EPOC causada por el tabaquismo es una reducción permanente, incurable (a menudo terminal) de la capacidad pulmonar caracterizada por dificultad para respirar, sibilancia, tos persistente con esputo y daño a los pulmones, incluido el enfisema y la bronquitis crónica . [87] El carcinógeno acroleína y sus derivados también contribuyen a la inflamación crónica presente en la EPOC. [88]
Enfermedad cardiovascular
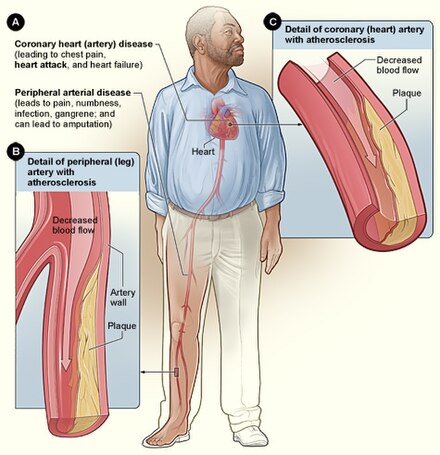
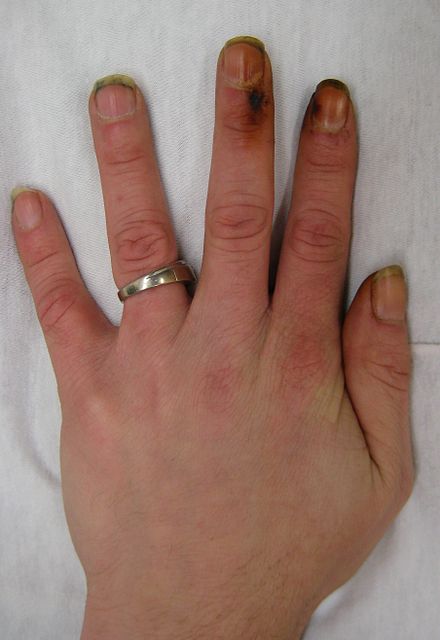
La inhalación del humo del tabaco provoca varias reacciones inmediatas en el corazón y los vasos sanguíneos. En el plazo de un minuto, la frecuencia cardíaca comienza a aumentar, llegando a aumentar hasta un 30 por ciento durante los primeros 10 minutos de fumar. El monóxido de carbono presente en el humo del tabaco ejerce efectos negativos al reducir la capacidad de la sangre para transportar oxígeno. [89]
Fumar también aumenta la probabilidad de sufrir enfermedades cardíacas , accidentes cerebrovasculares , aterosclerosis y enfermedades vasculares periféricas . [90] [91] Varios componentes del tabaco provocan el estrechamiento de los vasos sanguíneos, lo que aumenta la probabilidad de una obstrucción y, por lo tanto, de un ataque cardíaco o un accidente cerebrovascular. Según un estudio realizado por un equipo internacional de investigadores, las personas menores de 40 años tienen cinco veces más probabilidades de sufrir un ataque cardíaco si son fumadoras. [92] [93]
Se sabe que la exposición al humo del tabaco aumenta el estrés oxidativo en el cuerpo por diversos mecanismos, incluido el agotamiento de antioxidantes plasmáticos como la vitamina C. [94]
Las investigaciones realizadas por biólogos estadounidenses han demostrado que el humo del cigarrillo también influye en el proceso de división celular del músculo cardíaco y modifica la forma del corazón. [95]
Fumar tabaco también se ha relacionado con la enfermedad de Buerger ( tromboangeítis obliterante ), la inflamación aguda y trombosis (coagulación) de las arterias y venas de las manos y los pies. [96]
Aunque fumar cigarrillos aumenta más el riesgo de cáncer que fumar puros, los fumadores de puros tienen un mayor riesgo de sufrir muchos problemas de salud, incluido el cáncer, en comparación con los no fumadores. [97] [98] En cuanto al humo de segunda mano, el estudio del NIH señala la gran cantidad de humo generado por un puro, diciendo que "los puros pueden contribuir a cantidades sustanciales de humo de tabaco al ambiente interior; y, cuando un gran número de fumadores de puros se reúnen en un evento de fumar puros, la cantidad de ETS (es decir, humo de segunda mano) producido es suficiente para ser un problema de salud para quienes se requieren regularmente para trabajar en esos entornos". [99]
Fumar también tiende a aumentar los niveles de colesterol en sangre . Además, la proporción de lipoproteína de alta densidad (HDL, también conocida como colesterol "bueno") a lipoproteína de baja densidad (LDL, también conocida como colesterol "malo") tiende a ser menor en los fumadores en comparación con los no fumadores. Fumar también aumenta los niveles de fibrinógeno y aumenta la producción de plaquetas (ambos involucrados en la coagulación de la sangre), lo que hace que la sangre sea más espesa y más propensa a coagularse. El monóxido de carbono se une a la hemoglobina (el componente transportador de oxígeno en los glóbulos rojos), lo que da como resultado un complejo mucho más estable que la hemoglobina unida al oxígeno o al dióxido de carbono; el resultado es la pérdida permanente de la funcionalidad de las células sanguíneas. Las células sanguíneas se reciclan naturalmente después de un cierto período de tiempo, lo que permite la creación de nuevos glóbulos rojos funcionales. Sin embargo, si la exposición al monóxido de carbono llega a un cierto punto antes de que puedan reciclarse, se produce hipoxia (y más tarde la muerte). Todos estos factores hacen que los fumadores tengan más riesgo de desarrollar varias formas de arteriosclerosis (endurecimiento de las arterias). A medida que la arteriosclerosis progresa, la sangre fluye con menos facilidad a través de vasos sanguíneos rígidos y estrechos, lo que aumenta la probabilidad de que se forme una trombosis (coágulo). El bloqueo repentino de un vaso sanguíneo puede provocar un infarto (accidente cerebrovascular o ataque cardíaco). Sin embargo, los efectos del tabaquismo sobre el corazón pueden ser más sutiles. Estas afecciones pueden desarrollarse gradualmente debido al ciclo de curación del tabaquismo (el cuerpo humano se cura a sí mismo entre períodos de tabaquismo), y por lo tanto, un fumador puede desarrollar trastornos menos significativos, como el empeoramiento o el mantenimiento de afecciones dermatológicas desagradables, por ejemplo, eczema, debido a la reducción del suministro de sangre. Fumar también aumenta la presión arterial y debilita los vasos sanguíneos. [100]
Renal
Además de aumentar el riesgo de cáncer de riñón, el tabaquismo también puede contribuir a un mayor daño renal . Los fumadores tienen un riesgo significativamente mayor de enfermedad renal crónica que los no fumadores. [101] Los antecedentes de tabaquismo favorecen la progresión de la nefropatía diabética . [102]
Influenza
Un estudio de un brote de gripe ( H1N1 ) en una unidad militar israelí de 336 hombres jóvenes sanos para determinar la relación entre el tabaquismo y la incidencia de la gripe clínicamente evidente reveló que, de 168 fumadores, el 68,5 por ciento tenía gripe, en comparación con el 47,2 por ciento de los no fumadores. La gripe también fue más grave en los fumadores: el 50,6 por ciento de ellos perdió días de trabajo o necesitó reposo en cama, o ambas cosas, en comparación con el 30,1 por ciento de los no fumadores. [103]
Según un estudio de 1.900 cadetes varones después de la epidemia de gripe A2 de Hong Kong de 1968 en una academia militar de Carolina del Sur, en comparación con los no fumadores, los fumadores empedernidos (más de 20 cigarrillos al día) tenían un 21% más de enfermedades y un 20% más de reposo en cama, los fumadores leves (20 cigarrillos o menos al día) tenían un 10% más de enfermedades y un 7% más de reposo en cama. [104]
Se estudió prospectivamente el efecto del tabaquismo sobre la gripe epidémica en 1.811 estudiantes universitarios varones. La incidencia clínica de gripe entre los que fumaban 21 o más cigarrillos al día era un 21% mayor que entre los no fumadores. La incidencia de gripe entre los fumadores de 1 a 20 cigarrillos al día era intermedia entre los no fumadores y los fumadores empedernidos. [104]
La vigilancia de un brote de gripe de 1979 en una base militar para mujeres en Israel reveló que los síntomas de gripe se desarrollaron en el 60,0% de las fumadoras actuales frente al 41,6% de las no fumadoras. [105]
El tabaquismo parece provocar un riesgo relativo de gripe más alto en las poblaciones de mayor edad que en las más jóvenes. En un estudio prospectivo de personas de 60 a 90 años que vivían en la comunidad, durante 1993, el 23% de las personas no inmunizadas fumaban y el 6% de los no fumadores presentaban gripe clínica. [106]
El tabaquismo puede contribuir sustancialmente al crecimiento de las epidemias de gripe que afectan a toda la población. [103] Sin embargo, todavía no se ha calculado la proporción de casos de gripe en la población general no fumadora atribuibles a los fumadores. [ cita requerida ]
Boca

Tal vez la afección bucal más grave causada por el tabaquismo (incluido el tabaquismo en pipa ) es el cáncer bucal . [99] [107] [108] Sin embargo, fumar también aumenta el riesgo de varias otras enfermedades bucales, algunas casi completamente exclusivas de los usuarios de tabaco. Aproximadamente la mitad de los casos de periodontitis o inflamación alrededor de los dientes se atribuyen al tabaquismo actual o anterior. El tabaco sin humo causa recesión gingival y lesiones blancas en la mucosa . Hasta el 90% de los pacientes con periodontitis que no se ven ayudados por los modos comunes de tratamiento son fumadores. Los fumadores tienen una pérdida significativamente mayor de altura ósea que los no fumadores, y la tendencia puede extenderse a los fumadores de pipa a tener más pérdida ósea que los no fumadores. [109]
Se ha demostrado que fumar es un factor importante en la formación de manchas en los dientes. [110] [111] La halitosis o mal aliento es común entre los fumadores de tabaco. [112] Se ha demostrado que la pérdida de dientes es de 2 [113] a 3 veces [114] mayor en fumadores que en no fumadores. [115] Además, las complicaciones pueden incluir leucoplasia , las placas o parches blancos adherentes en las membranas mucosas de la cavidad oral, incluida la lengua. [116]
Infección
Fumar también está relacionado con la susceptibilidad a enfermedades infecciosas, particularmente en los pulmones ( neumonía ). Fumar más de 20 cigarrillos al día aumenta el riesgo de tuberculosis de dos a cuatro veces, [117] [118] y ser un fumador actual se ha relacionado con un aumento de cuatro veces en el riesgo de enfermedad invasiva causada por la bacteria patógena Streptococcus pneumoniae . [119] Se cree que fumar aumenta el riesgo de estas y otras infecciones pulmonares y del tracto respiratorio tanto a través del daño estructural como a través de efectos sobre el sistema inmunológico. Los efectos sobre el sistema inmunológico incluyen un aumento en la producción de células CD4+ atribuible a la nicotina, que tentativamente se ha relacionado con una mayor susceptibilidad al VIH. [120]
Fumar aumenta el riesgo de sarcoma de Kaposi en personas sin infección por VIH . [121] Un estudio encontró esto solo con la población masculina y no pudo sacar ninguna conclusión para las participantes femeninas en el estudio. [122]
Impotencia
La incidencia de impotencia (dificultad para lograr y mantener la erección del pene) es aproximadamente un 85 por ciento mayor en fumadores masculinos en comparación con los no fumadores. [123] Fumar es una causa clave de disfunción eréctil (DE). [12] [123] Provoca impotencia porque promueve el estrechamiento arterial y daña las células que recubren el interior de las arterias , lo que conduce a una reducción del flujo sanguíneo del pene. [124]
Infertilidad femenina
Fumar es perjudicial para los ovarios , lo que puede provocar infertilidad femenina , y el grado de daño depende de la cantidad y el tiempo que fume una mujer. La nicotina y otras sustancias químicas nocivas de los cigarrillos interfieren en la capacidad del cuerpo para crear estrógeno , una hormona que regula la foliculogénesis y la ovulación . Además, fumar cigarrillos interfiere en la foliculogénesis, el transporte de embriones, la receptividad endometrial , la angiogénesis endometrial , el flujo sanguíneo uterino y el miometrio uterino . [125] Algunos daños son irreversibles, pero dejar de fumar puede prevenir daños mayores. [126] [127] Los fumadores tienen un 60% más de probabilidades de ser infértiles que los no fumadores. [128] Fumar reduce las posibilidades de que la fertilización in vitro (FIV) produzca un nacimiento vivo en un 34% y aumenta el riesgo de aborto espontáneo en un 30%. [128]
Psicológico
Un psicólogo estadounidense afirmó: "Los fumadores a menudo informan que los cigarrillos ayudan a aliviar los sentimientos de estrés. Sin embargo, los niveles de estrés de los fumadores adultos son ligeramente más altos que los de los no fumadores, los fumadores adolescentes informan de niveles crecientes de estrés a medida que desarrollan patrones regulares de tabaquismo, y el abandono del hábito conduce a una reducción del estrés. Lejos de actuar como una ayuda para el control del estado de ánimo, la dependencia de la nicotina parece exacerbar el estrés. Esto se confirma en los patrones de estado de ánimo diarios descritos por los fumadores, con estados de ánimo normales durante el tabaquismo y estados de ánimo que empeoran entre cigarrillos. Por lo tanto, el aparente efecto relajante del tabaquismo solo refleja la inversión de la tensión y la irritabilidad que se desarrollan durante el agotamiento de la nicotina . Los fumadores dependientes necesitan nicotina para seguir sintiéndose normales". [129]
Efectos inmediatos
Los usuarios informan sensaciones de relajación , agudeza, calma y alerta . [130] Aquellos que son nuevos en el hábito de fumar pueden experimentar náuseas , mareos , [131] aumento de la presión arterial, [ cita requerida ] estrechamiento de las arterias, [ cita requerida ] ritmo cardíaco acelerado , [ cita requerida ] tos y un mal sabor de boca. [131] Generalmente, los síntomas desagradables eventualmente desaparecerán con el tiempo, con el uso repetido, a medida que el cuerpo desarrolle una tolerancia a los químicos de los cigarrillos, como la nicotina . [132]
Estrés
Los fumadores manifiestan niveles más elevados de estrés diario. [133] Varios estudios han monitoreado los sentimientos de estrés a lo largo del tiempo y han encontrado una reducción del estrés después de dejar de fumar. [134] [135]
Los efectos nocivos para el estado de ánimo de los síntomas cotidianos de abstinencia de nicotina entre cigarrillos explican por qué las personas que fuman experimentan más estrés diario que los no fumadores y se estresan menos cuando dejan de fumar. La reversión de la privación también explica gran parte de los datos sobre la excitación, ya que los fumadores privados están menos vigilantes y menos alerta que los fumadores no privados o los no fumadores. [133]
Estudios recientes han demostrado una relación positiva entre la angustia psicológica y los niveles de cotinina salival en adultos fumadores y no fumadores, lo que indica que la exposición al humo de primera y segunda mano puede conducir a niveles más altos de estrés mental. [136]
Social y conductual
Los investigadores médicos han descubierto que fumar es un predictor de divorcio. [137] Los fumadores tienen un 53% más de posibilidades de divorcio que los no fumadores. [138]
Función cognitiva, EA y EP
El consumo de tabaco también puede provocar disfunción cognitiva. Parece haber un mayor riesgo de enfermedad de Alzheimer (EA), aunque "los estudios de casos y controles y de cohortes arrojan resultados contradictorios en cuanto a la dirección de la asociación entre el tabaquismo y la EA". [139] Se ha descubierto que el tabaquismo contribuye a la demencia y al deterioro cognitivo, [140] a la reducción de la memoria y de las capacidades cognitivas en los adolescentes, [141] y al encogimiento del cerebro (atrofia cerebral). [142] [143]
En particular, algunos estudios han descubierto que los pacientes con enfermedad de Alzheimer tienen más probabilidades de no haber fumado que la población general, lo que se ha interpretado como una indicación de que fumar ofrece cierta protección contra el Alzheimer. Sin embargo, la investigación en este ámbito es limitada y los resultados son contradictorios; algunos estudios muestran que fumar aumenta el riesgo de padecer la enfermedad de Alzheimer. [144] Una revisión reciente de la literatura científica disponible concluyó que la aparente disminución del riesgo de padecer Alzheimer puede deberse simplemente a que los fumadores tienden a morir antes de llegar a la edad en la que normalmente se presenta la enfermedad. "La mortalidad diferencial es siempre un problema cuando es necesario investigar los efectos del tabaquismo en un trastorno con tasas de incidencia muy bajas antes de los 75 años, que es el caso de la enfermedad de Alzheimer", afirmaba, señalando que los fumadores tienen sólo la mitad de probabilidades que los no fumadores de sobrevivir hasta los 80 años. [139]
Algunos análisis más antiguos han afirmado que los no fumadores tienen hasta el doble de probabilidades que los fumadores de desarrollar la enfermedad de Alzheimer. [145] Sin embargo, un análisis más actual encontró que la mayoría de los estudios, que mostraron un efecto preventivo, tenían una estrecha afiliación con la industria tabacalera. Los investigadores sin influencia del lobby tabacalero han llegado a la conclusión completamente opuesta: los fumadores tienen casi el doble de probabilidades que los no fumadores de desarrollar la enfermedad de Alzheimer. [146]
Los fumadores actuales y antiguos tienen una menor incidencia de enfermedad de Parkinson en comparación con las personas que nunca han fumado, [147] [148] aunque los autores afirmaron que era más probable que los trastornos del movimiento que forman parte de la enfermedad de Parkinson impidieran a las personas poder fumar que el tabaquismo en sí fuera protector. Otro estudio consideró un posible papel de la nicotina en la reducción del riesgo de Parkinson: la nicotina estimula el sistema dopaminérgico del cerebro, que se daña en la enfermedad de Parkinson, mientras que otros compuestos del humo del tabaco inhiben la MAO-B , una enzima que produce radicales oxidativos al descomponer la dopamina . [149]
En muchos aspectos, la nicotina actúa sobre el sistema nervioso de forma similar a la cafeína . Algunos estudios han afirmado que fumar también puede aumentar la concentración mental ; un estudio documenta un rendimiento significativamente mejor en la prueba estandarizada Advanced Raven Progressive Matrices después de fumar. [150]
La mayoría de los fumadores, cuando se les niega el acceso a la nicotina, presentan síntomas de abstinencia como irritabilidad, nerviosismo, sequedad de boca y ritmo cardíaco acelerado. [151] La aparición de estos síntomas es muy rápida, la vida media de la nicotina es de solo dos horas. [152] La dependencia psicológica puede persistir durante meses o incluso muchos años. A diferencia de algunas drogas recreativas , la nicotina no altera de manera mensurable las habilidades motoras , el juicio o las habilidades lingüísticas de un fumador mientras está bajo la influencia de la droga. Se ha demostrado que la abstinencia de nicotina causa malestar clínicamente significativo. [153]
Este artículo o sección parece contradecirse en lo que respecta a la esquizofrenia; el párrafo siguiente contradice la sección sobre el historial de beneficios reclamados . ( octubre de 2022 ) |
Un gran porcentaje de esquizofrénicos fuman tabaco como forma de automedicación. [154] [155] [156] [157] La alta tasa de tabaquismo entre los enfermos mentales es un factor importante en su disminución de la esperanza de vida, que es unos 25 años más corta que la de la población general. [158] Tras la observación de que fumar mejora la condición de las personas con esquizofrenia, en particular el déficit de memoria de trabajo, se han propuesto los parches de nicotina como una forma de tratar la esquizofrenia. [159] Algunos estudios sugieren que existe un vínculo entre el tabaquismo y las enfermedades mentales, citando la alta incidencia del tabaquismo entre las personas con esquizofrenia [160] y la posibilidad de que fumar pueda aliviar algunos de los síntomas de las enfermedades mentales, [161] pero estos no han sido concluyentes. En 2015, un metaanálisis encontró que los fumadores tenían un mayor riesgo de desarrollar enfermedades psicóticas. [162]
Estudios recientes han vinculado el tabaquismo con los trastornos de ansiedad, lo que sugiere que la correlación (y posiblemente el mecanismo) puede estar relacionada con la amplia clase de trastornos de ansiedad, y no limitarse solo a la depresión. La investigación actual y en curso intenta explorar la relación adicción-ansiedad. Los datos de múltiples estudios sugieren que los trastornos de ansiedad y la depresión desempeñan un papel en el tabaquismo. [163] Se observó un historial de tabaquismo regular con mayor frecuencia entre las personas que habían experimentado un trastorno depresivo mayor en algún momento de sus vidas que entre las personas que nunca habían experimentado una depresión mayor o entre las personas sin diagnóstico psiquiátrico. [164] Las personas con depresión mayor también tienen muchas menos probabilidades de dejar de fumar debido al mayor riesgo de experimentar estados de depresión leves a graves, incluido un episodio depresivo mayor. [165] Los fumadores deprimidos parecen experimentar más síntomas de abstinencia al dejar de fumar, tienen menos probabilidades de tener éxito al dejar de fumar y tienen más probabilidades de recaer. [166]
Embarazo
Varios estudios han demostrado que el consumo de tabaco es un factor significativo en los abortos espontáneos entre las fumadoras embarazadas , [167] y que contribuye a una serie de otras amenazas a la salud del feto, como el bajo peso al nacer y el parto prematuro . [168] Aumenta ligeramente el riesgo de defectos del tubo neural . [169]
Se ha demostrado que la exposición al humo de tabaco ambiental y el tabaquismo materno durante el embarazo provocan un menor peso al nacer. [170]
Los estudios han demostrado una asociación entre la exposición prenatal al humo de tabaco ambiental y los trastornos de conducta en los niños. [ cita médica necesaria ] Asimismo, la exposición al humo de tabaco después del nacimiento puede causar problemas de conducta similares en los niños. [ cita médica necesaria ]
Interacciones farmacológicas
Se sabe que fumar aumenta los niveles de enzimas hepáticas que descomponen los fármacos y las toxinas. Esto significa que los fármacos que son eliminados por estas enzimas se eliminan más rápidamente en los fumadores, lo que puede provocar que los fármacos no funcionen. En concreto, se inducen los niveles de CYP1A2 y CYP2A6: [171] [172] Los sustratos de 1A2 incluyen cafeína y antidepresivos tricíclicos como la amitriptilina ; los sustratos de 2A6 incluyen el anticonvulsivo ácido valproico .
Efectos multigeneracionales
Otros daños

Los estudios sugieren que fumar disminuye el apetito, pero no concluyeron que las personas con sobrepeso deberían fumar o que su salud mejoraría al fumar. Esto también es una causa de enfermedades cardíacas. [173] [174] Fumar también disminuye el peso al sobreexpresar el gen AZGP1 , que estimula la lipólisis . [175]
Fumar causa alrededor del 10% de la carga mundial de muertes por incendios, [176] y los fumadores tienen un mayor riesgo de muertes relacionadas con lesiones en general, en parte debido a que también experimentan un mayor riesgo de morir en un accidente automovilístico. [177]
Fumar aumenta el riesgo de síntomas asociados con la enfermedad de Crohn (un efecto dependiente de la dosis con el uso de más de 15 cigarrillos por día). [178] [179] [180] [181] Hay cierta evidencia de menores tasas de endometriosis en mujeres fumadoras infértiles, [182] aunque otros estudios han encontrado que fumar aumenta el riesgo en mujeres infértiles. [183] Hay poca o ninguna evidencia de un efecto protector en mujeres fértiles. Algunos datos preliminares de 1996 sugirieron una incidencia reducida de fibromas uterinos , [184] pero en general la evidencia no es convincente. [185]
Las investigaciones actuales muestran que los fumadores de tabaco que están expuestos al radón residencial tienen el doble de probabilidades de desarrollar cáncer de pulmón que los no fumadores. [186] Además, el riesgo de desarrollar cáncer de pulmón por exposición al asbesto es el doble para los fumadores que para los no fumadores. [187]
Una nueva investigación ha descubierto que las mujeres que fuman tienen un riesgo significativamente mayor de desarrollar un aneurisma aórtico abdominal , una afección en la que un área débil de la aorta abdominal se expande o abulta, y es la forma más común de aneurisma aórtico . [188]
Fumar aumenta el riesgo de sufrir fracturas óseas , especialmente fracturas de cadera . [189] También conduce a una cicatrización más lenta de las heridas después de la cirugía y a una mayor tasa de complicaciones de cicatrización posoperatoria. [190]
Los fumadores de tabaco tienen entre un 30 y un 40 % más de probabilidades de desarrollar diabetes tipo 2 que los no fumadores, y el riesgo aumenta con el número de cigarrillos fumados. Además, los fumadores diabéticos tienen peores resultados que los no fumadores diabéticos. [191] [192]
Beneficios reclamados
En el contexto de los efectos abrumadoramente negativos del tabaquismo sobre la salud, algunos estudios observacionales han sugerido que fumar podría tener efectos beneficiosos específicos, incluso en el campo de las enfermedades cardiovasculares . [193] [194] El interés en este fenómeno epidemiológico también se ha despertado por la COVID-19 . [194] La revisión sistemática de informes que sugerían que los fumadores responden mejor al tratamiento del accidente cerebrovascular isquémico no brindó respaldo a tales afirmaciones. [193]
También se han hecho afirmaciones sobre los sorprendentes beneficios del tabaquismo, basados en datos de observación, para la enfermedad de Parkinson , [194] así como para una variedad de otras afecciones, incluyendo el carcinoma de células basales , [195] el melanoma maligno , [195] el mal agudo de montaña , [196] el pénfigo , [197] la enfermedad celíaca , [198] y la colitis ulcerosa , [199] entre otras. [200]
El humo del tabaco tiene muchas sustancias bioactivas, incluida la nicotina , que son capaces de ejercer una variedad de efectos sistémicos . [194] Las correlaciones sorprendentes también pueden surgir de factores no biológicos como la confusión residual (es decir, las dificultades metodológicas para ajustar completamente cada factor de confusión que puede afectar los resultados en estudios observacionales). [194]
En la enfermedad de Parkinson
En el caso de la enfermedad de Parkinson, una serie de estudios observacionales que sugieren consistentemente una posible reducción sustancial del riesgo entre los fumadores (y otros consumidores de productos de tabaco ) ha generado un interés duradero entre los epidemiólogos. [201] [202] [203] [204] Los factores no biológicos que pueden contribuir a tales observaciones incluyen la causalidad inversa (según la cual los síntomas prodrómicos de la enfermedad de Parkinson pueden llevar a algunos fumadores a dejar de fumar antes del diagnóstico) y consideraciones de personalidad (las personas predispuestas a la enfermedad de Parkinson tienden a ser relativamente reacias al riesgo y pueden ser menos propensas a tener antecedentes de tabaquismo). [201] La posible existencia de un efecto biológico está respaldada por algunos estudios que involucraron niveles bajos de exposición a la nicotina sin ningún tabaquismo activo. [201] Una hipótesis basada en datos de que la administración a largo plazo de dosis muy bajas de nicotina (por ejemplo, en una dieta normal) podría proporcionar un grado de protección neurológica contra la enfermedad de Parkinson permanece abierta como una posible estrategia preventiva . [201] [205] [206] [207]
Historial de beneficios reclamados
En 1888, apareció un artículo en Scientific American que analizaba la posible actividad germicida del humo del tabaco que proporcionaba inmunidad contra la epidemia de fiebre amarilla de Florida, lo que inspiró la investigación en el laboratorio de Vincenzo Tassinari en el Instituto de Higiene de la Universidad de Pisa , quien exploró la actividad antimicrobiana contra patógenos como Bacillus anthracis , el bacilo tuberculoso , Bacillus prodigiosus , Staphylococcus aureus y otros. [208] El monóxido de carbono es un componente bioactivo del humo del tabaco que se ha explorado por sus propiedades antimicrobianas contra muchos de estos patógenos. [209]
En términos epidemiológicos, las correlaciones inesperadas entre el tabaquismo y los resultados favorables surgieron inicialmente en el contexto de la enfermedad cardiovascular, donde se describieron como una paradoja del fumador (o paradoja del tabaquismo ). [194] [193] El término paradoja del fumador se acuñó en 1995 en relación con los informes de que los fumadores parecían tener resultados inesperadamente buenos a corto plazo después del síndrome coronario agudo o el accidente cerebrovascular. [194] Uno de los primeros informes de una aparente paradoja del fumador se publicó en 1968 basado en una observación de una mortalidad relativamente reducida en fumadores un mes después de experimentar un infarto agudo de miocardio . [210] En el mismo año, un estudio de casos y controles sugirió por primera vez un posible papel protector en la enfermedad de Parkinson. [201] [211]
Las afirmaciones históricas de posibles beneficios en la esquizofrenia , según las cuales se creía que fumar mejoraba los síntomas cognitivos , no están respaldadas por la evidencia actual. [212] [213]
Mecanismo
Carcinógenos químicos
El humo, o cualquier materia orgánica parcialmente quemada, contiene carcinógenos (agentes que provocan cáncer). Los posibles efectos del tabaquismo, como el cáncer de pulmón, pueden tardar hasta 20 años en manifestarse. Históricamente, las mujeres empezaron a fumar en masa más tarde que los hombres, por lo que el aumento de la tasa de mortalidad causada por el tabaquismo entre las mujeres no apareció hasta mucho más tarde. La tasa de mortalidad por cáncer de pulmón masculino disminuyó en 1975, aproximadamente 20 años después de la disminución inicial del consumo de cigarrillos en los hombres. En 1975 también comenzó una caída del consumo en las mujeres [215], pero en 1991 no se había manifestado en una disminución de la mortalidad relacionada con el cáncer de pulmón entre las mujeres. [216]
El humo contiene varios productos pirolíticos cancerígenos que se unen al ADN y causan mutaciones genéticas . Los hidrocarburos aromáticos policíclicos (HAP) son carcinógenos particularmente potentes , que se intoxican en epóxidos mutagénicos . El primer HAP que se identificó como carcinógeno en el humo del tabaco fue el benzopireno , que se ha demostrado que se intoxica en un epóxido que se adhiere irreversiblemente al ADN nuclear de una célula, lo que puede matar la célula o causar una mutación genética. Si la mutación inhibe la muerte celular programada , la célula puede sobrevivir y convertirse en una célula cancerosa. De manera similar, la acroleína , que es abundante en el humo del tabaco, también se une irreversiblemente al ADN, causa mutaciones y, por lo tanto, también cáncer. Sin embargo, no necesita activación para volverse cancerígena. [217]
Hay más de 19 carcinógenos conocidos en el humo del cigarrillo. [218] Los siguientes son algunos de los carcinógenos más potentes:
- Los hidrocarburos aromáticos policíclicos son componentes del alquitrán producidos por pirólisis en materia orgánica ardiente y emitidos en el humo. Varios de estos HAP ya son tóxicos en su forma normal, sin embargo, muchos de ellos pueden volverse más tóxicos para el hígado. Debido a la naturaleza hidrofóbica de los HAP, no se disuelven en agua y son difíciles de expulsar del cuerpo. Para hacer que el HAP sea más soluble en agua, el hígado crea una enzima llamada citocromo P450 que agrega un oxígeno adicionalal HAP, convirtiéndolo en un epóxido mutagénico , que es más soluble, pero también más reactivo. [219] El primer HAP que se identificó como carcinógeno en el humo del tabaco fue el benzopireno , que se ha demostrado que se convierte en un epóxido de diol y luego se adhiere permanentemente al ADN nuclear, lo que puede matar la célula o causar una mutación genética . El ADN contiene la información sobre cómo funciona la célula; en la práctica, contiene las recetas para la síntesis de proteínas. Si la mutación inhibe la muerte celular programada , la célula puede sobrevivir y convertirse en un cáncer, una célula que no funciona como una célula normal. La carcinogenicidad es radiomimética, es decir, similar a la producida por la radiación nuclear ionizante. Los fabricantes de tabaco han experimentado con la tecnología de vaporizadores sin combustión para permitir que los cigarrillos se consuman sin la formación de benzopirenos cancerígenos. [220] Aunque estos productos se han vuelto cada vez más populares, todavía representan una fracción muy pequeña del mercado, y no se ha demostrado ninguna evidencia concluyente que demuestre o desmienta las afirmaciones positivas sobre la salud. [ cita requerida ]
- La acroleína es un producto de pirólisis que abunda en el humo del cigarrillo. Le da al humo un olor acre y un efecto irritante que provoca lágrimas y es un importante contribuyente a su carcinogenicidad. Al igual que los metabolitos de los HAP, la acroleína también es un agente alquilante electrofílico y se une permanentemente a la base de ADN guanina , mediante una adición conjugada seguida de ciclización en un hemiaminal . El aducto acroleína-guanina induce mutaciones durante la copia del ADN y, por lo tanto, causa cánceres de una manera similar a los HAP. Sin embargo, la acroleína es 1000 veces más abundante que los HAP en el humo del cigarrillo y puede reaccionar tal cual, sin activación metabólica. Se ha demostrado que la acroleína es un mutágeno y carcinógeno en las células humanas. La carcinogenicidad de la acroleína ha sido difícil de estudiar mediante experimentación con animales , porque tiene tal toxicidad que tiende a matar a los animales antes de que desarrollen cáncer. [217] En general, los compuestos capaces de reaccionar por adición conjugada como electrófilos (los llamados aceptores de Michael por la reacción de Michael ) son tóxicos y cancerígenos, porque pueden alquilar permanentemente el ADN, de manera similar al gas mostaza o la aflatoxina . La acroleína es solo uno de ellos presente en el humo del cigarrillo; por ejemplo,se ha encontrado crotonaldehído en el humo del cigarrillo. [221] Los aceptores de Michael también contribuyen a la inflamación crónica presente en las enfermedades provocadas por el tabaquismo. [88]
- Las nitrosaminas son un grupo de compuestos cancerígenos que se encuentran en el humo del cigarrillo, pero no en las hojas de tabaco sin curar. Las nitrosaminas se forman en las hojas de tabaco curadas al humo durante el proceso de curado a través de una reacción química entre la nicotina y otros compuestos contenidos en la hoja sin curar y varios óxidos de nitrógeno que se encuentran en todos los gases de combustión. Se ha demostrado que cambiar al curado con fuego indirecto reduce los niveles de nitrosamina a menos de 0,1 partes por millón. [222] [223]
El humo de tabaco secundario, o humo exhalado en la corriente principal, es particularmente nocivo. Debido a que el humo exhalado existe a temperaturas más bajas que el humo inhalado, los compuestos químicos sufren cambios que pueden hacerlos más peligrosos. Además, el humo sufre cambios a medida que envejece, lo que provoca la transformación del compuesto NO en el más tóxico NO 2 . Además, la volatilización hace que las partículas de humo se vuelvan más pequeñas y, por lo tanto, se incrusten más fácilmente en las profundidades de los pulmones de cualquier persona que luego respire el aire. [224]
Carcinógenos radiactivos
Además de los carcinógenos químicos no radiactivos, el tabaco de mascar y el humo del tabaco contienen pequeñas cantidades de plomo-210 ( 210 Pb) y polonio-210 ( 210 Po), ambos carcinógenos radiactivos. La presencia de polonio-210 en el humo del cigarrillo convencional se ha medido experimentalmente en niveles de 0,0263–0,036 pCi (0,97–1,33 mBq ), [225] [226] lo que equivale a aproximadamente 0,1 pCi por miligramo de humo (4 mBq/mg); o aproximadamente 0,81 pCi de plomo-210 por gramo de humo condensado seco (30 Bq/kg).
Las investigaciones del radioquímico del NCAR Ed Martell sugirieron que los compuestos radiactivos del humo del cigarrillo se depositan en "puntos calientes" donde se ramifican los bronquios , que el alquitrán del humo del cigarrillo es resistente a la disolución en el líquido pulmonar y que los compuestos radiactivos tienen mucho tiempo para sufrir una desintegración radiactiva antes de ser eliminados por procesos naturales. En espacios cerrados, estos compuestos radiactivos pueden permanecer en el humo de segunda mano, y se produciría una mayor exposición si se inhalan durante la respiración normal, que es más profunda y prolongada que cuando se inhalan cigarrillos. El daño al tejido epitelial protector por fumar solo aumenta la retención prolongada de compuestos insolubles de polonio-210 producidos al quemar tabaco. Martell estimó que una dosis de radiación cancerígena de 80 a 100 rads se administra al tejido pulmonar de la mayoría de los fumadores que mueren de cáncer de pulmón. [227] [228] [229]
Fumar una media de 1,5 paquetes al día da una dosis de radiación de 60-160 mSv /año, [230] [231] en comparación con vivir cerca de una central nuclear (0,0001 mSv/año) [232] [233] o la dosis media de 3,0 mSv/año para los estadounidenses. [233] [234] Parte del mineral apatita de Florida que se utiliza para producir fosfato para los cultivos de tabaco de EE.UU. contiene uranio, radio, plomo-210 y polonio-210 y radón. [235] [236] El humo radiactivo del tabaco fertilizado de esta manera se deposita en los pulmones y libera radiación incluso si el fumador deja el hábito. La combinación de alquitrán cancerígeno y radiación en un órgano tan sensible como los pulmones aumenta el riesgo de cáncer. [ cita requerida ]
Por el contrario, una revisión de 1999 sobre los carcinógenos del humo del tabaco publicada en el Journal of the National Cancer Institute afirma que "no se cree que los niveles de polonio-210 en el humo del tabaco sean lo suficientemente altos como para tener un impacto significativo en el cáncer de pulmón en los fumadores". [219] En 2011, Hecht también afirmó que "los niveles de 210 Po en el humo del cigarrillo son probablemente demasiado bajos para estar involucrados en la inducción del cáncer de pulmón". [237]
Oxidación e inflamación
Los radicales libres y los prooxidantes presentes en los cigarrillos dañan los vasos sanguíneos y oxidan el colesterol LDL . [238] Solo el colesterol LDL oxidado es absorbido por los macrófagos , que se convierten en células espumosas , lo que conduce a las placas ateroscleróticas . [238] El humo del cigarrillo aumenta las citocinas proinflamatorias en el torrente sanguíneo, lo que causa aterosclerosis . [238] El estado prooxidativo también conduce a la disfunción endotelial , [238] que es otra causa importante de aterosclerosis. [239]
Nicotina

La nicotina , que se encuentra en los cigarrillos y otros productos de tabaco fumados, es un estimulante y es uno de los principales factores que llevan a seguir fumando tabaco. La nicotina es una sustancia química psicoactiva altamente adictiva. Cuando se fuma tabaco, la mayor parte de la nicotina se piroliza ; permanece una dosis suficiente para causar una dependencia somática leve y una dependencia psicológica de leve a fuerte. La cantidad de nicotina absorbida por el cuerpo al fumar depende de muchos factores, incluido el tipo de tabaco, si se inhala el humo y si se usa un filtro. También hay una formación de harmano (un inhibidor de la MAO ) a partir del acetaldehído en el humo del cigarrillo, que parece desempeñar un papel importante en la adicción a la nicotina [240] probablemente al facilitar la liberación de dopamina en el núcleo accumbens en respuesta a los estímulos de nicotina. Según los estudios de Henningfield y Benowitz, la nicotina es más adictiva que el cannabis , la cafeína , el alcohol , la cocaína y la heroína cuando se considera tanto la dependencia somática como la psicológica. Sin embargo, debido a los efectos de abstinencia más fuertes del alcohol, la cocaína y la heroína, la nicotina puede tener un potencial menor de dependencia somática que estas sustancias. [241] [242] Aproximadamente la mitad de los canadienses que fuman actualmente han tratado de dejar de fumar. [243] La profesora de salud de la Universidad McGill, Jennifer O'Loughlin, afirmó que la adicción a la nicotina puede ocurrir tan solo cinco meses después de comenzar a fumar. [244]
La ingestión de un compuesto fumándolo es uno de los métodos más rápidos y eficientes de introducirlo en el torrente sanguíneo, después de la inyección, lo que permite una rápida retroalimentación que apoya la capacidad de los fumadores para ajustar su dosis. En promedio, la sustancia tarda unos diez segundos en llegar al cerebro. Como resultado de la eficiencia de este sistema de administración, muchos fumadores sienten que no pueden dejar de fumar. De los que intentan dejar de fumar y duran tres meses sin sucumbir a la nicotina, la mayoría logra permanecer sin fumar por el resto de sus vidas. [245] [ verificación fallida ] Existe la posibilidad de depresión en algunas personas que intentan dejar de fumar, como ocurre con otras sustancias psicoactivas. La depresión también es común en los fumadores adolescentes; los adolescentes que fuman tienen cuatro veces más probabilidades de desarrollar síntomas depresivos que sus compañeros no fumadores. [246]
Aunque la nicotina sí desempeña un papel en los episodios agudos de algunas enfermedades (entre ellas, los accidentes cerebrovasculares , la impotencia y las enfermedades cardíacas ) al estimular la liberación de adrenalina , que aumenta la presión arterial, [100] la frecuencia cardíaca y respiratoria y los ácidos grasos libres , los efectos más graves a largo plazo son más bien el resultado de los productos del proceso de combustión latente. Esto ha llevado al desarrollo de diversos sistemas de administración de nicotina, como el parche de nicotina o el chicle de nicotina , que pueden satisfacer el ansia adictiva al administrar nicotina sin los subproductos nocivos de la combustión. Esto puede ayudar al fumador muy dependiente a dejar de fumar gradualmente y, al mismo tiempo, interrumpir más daños a la salud. [ cita requerida ]
Evidencias recientes han demostrado que fumar tabaco aumenta la liberación de dopamina en el cerebro, específicamente en la vía mesolímbica, el mismo circuito de recompensa neuronal activado por sustancias adictivas como la heroína y la cocaína. Esto sugiere que el uso de nicotina tiene un efecto placentero que desencadena un refuerzo positivo. [247] Un estudio encontró que los fumadores muestran un mejor tiempo de reacción y rendimiento de memoria en comparación con los no fumadores, lo que es consistente con una mayor activación de los receptores de dopamina. [248] Neurológicamente, estudios con roedores han encontrado que la autoadministración de nicotina causa una reducción de los umbrales de recompensa, un hallazgo opuesto al de la mayoría de las otras sustancias adictivas (por ejemplo, cocaína y heroína).
La carcinogenicidad del humo del tabaco no se explica por la nicotina per se, que no es cancerígena ni mutagénica, aunque es un precursor metabólico de varios compuestos que sí lo son. [ cita requerida ] Además, inhibe la apoptosis , acelerando así los cánceres existentes. [249] Además, NNK , un derivado de la nicotina convertido a partir de la nicotina, puede ser cancerígeno.
La nicotina, aunque frecuentemente está implicada en la producción de adicción al tabaco , no es significativamente adictiva cuando se administra sola. [250] [ se necesita una fuente no primaria ] El potencial adictivo se manifiesta después de la coadministración de un IMAO , que causa específicamente una sensibilización de la respuesta locomotora en ratas, una medida del potencial adictivo. [251]
Formas de exposición
Humo de segunda mano

El humo de segunda mano es una mezcla del humo del extremo encendido de un cigarrillo, una pipa o un puro, y el humo exhalado por los pulmones de los fumadores. Se inhala involuntariamente, permanece en el aire horas después de que se han apagado los cigarrillos y puede causar una amplia gama de efectos adversos para la salud, incluidos cáncer , infecciones respiratorias y asma . [252]
Los estudios han demostrado que la exposición al humo de tabaco ajeno provoca efectos nocivos en el sistema cardiovascular y está asociada a la prevalencia de insuficiencia cardíaca entre los no fumadores. [253] Se cree, debido a una amplia variedad de estudios estadísticos, que los no fumadores que están expuestos al humo de tabaco ajeno en el hogar o en el trabajo aumentan su riesgo de sufrir enfermedades cardíacas en un 25-30% y su riesgo de cáncer de pulmón en un 20-30%. Según la Organización Mundial de la Salud, se informa que el humo de tabaco ajeno mata a alrededor de 1 millón de personas por año y causa numerosas enfermedades, entre ellas cáncer y enfermedades cardíacas. [254]
El informe actual del Director General de Servicios de Salud de los Estados Unidos concluye que no existe un nivel establecido de exposición al humo de segunda mano que no presente riesgos . Se cree que las exposiciones breves al humo de segunda mano hacen que las plaquetas sanguíneas se vuelvan más pegajosas, dañan el revestimiento de los vasos sanguíneos , disminuyen las reservas de velocidad del flujo coronario y reducen la variabilidad de la frecuencia cardíaca, lo que potencialmente aumenta la mortalidad por ataques cardíacos . [255] Una nueva investigación indica que una investigación privada realizada por la empresa tabacalera Philip Morris en la década de 1980 mostró que el humo de segunda mano era tóxico, pero la empresa ocultó el hallazgo durante las siguientes dos décadas. [252]
Tabaco de mascar
Se sabe que masticar tabaco causa cáncer, particularmente en la boca y la garganta. [256] Según la Agencia Internacional para la Investigación sobre el Cáncer , "algunos científicos de la salud han sugerido que se debería utilizar tabaco sin humo en programas para dejar de fumar y han hecho afirmaciones implícitas o explícitas de que su uso reduciría en parte la exposición de los fumadores a carcinógenos y el riesgo de cáncer. Sin embargo, estas afirmaciones no están respaldadas por la evidencia disponible". [256] El tabaco oral y el tabaco para escupir aumentan el riesgo de leucoplasia y eritroplasia , precursoras del cáncer oral . [257] [258]
Cigarros
Al igual que otras formas de fumar, fumar puros plantea un riesgo significativo para la salud según la dosis: los riesgos son mayores para quienes inhalan más cuando fuman, fuman más puros o los fuman durante más tiempo. [98] El riesgo de morir por cualquier causa es significativamente mayor para los fumadores de puros, con un riesgo particularmente mayor para los fumadores menores de 65 años, y con un riesgo para los que inhalan moderadamente y profundamente que alcanza niveles similares a los fumadores de cigarrillos. [259] El mayor riesgo para quienes fuman 1 o 2 puros por día es demasiado pequeño para ser estadísticamente significativo, [260] y los riesgos para la salud de los 3/4 de los fumadores de puros que fuman menos de un día no se conocen [261] y son difíciles de medir. Aunque se ha afirmado que las personas que fuman pocos puros no tienen un mayor riesgo, una afirmación más precisa es que sus riesgos son proporcionales a su exposición. [97] Los riesgos para la salud son similares a los del tabaquismo en cuanto a adicción a la nicotina , salud periodontal , pérdida de dientes y muchos tipos de cáncer, incluidos los cánceres de boca , garganta y esófago . [262] [263] [ ¿ fuente médica poco confiable? ] Fumar cigarros también puede causar cánceres de pulmón y laringe , donde el riesgo aumentado es menor que el de los cigarrillos. Muchos de estos cánceres tienen tasas de curación extremadamente bajas. Fumar cigarros también aumenta el riesgo de enfermedades pulmonares y cardíacas como la enfermedad pulmonar obstructiva crónica (EPOC). [98] [264] [265] [ ¿ fuente médica poco confiable? ] [266] [ ¿ fuente médica poco confiable? ]
Cachimbas

Una creencia común entre los usuarios es que el humo de una cachimba (pipa de agua, narguile) es significativamente menos peligroso que el de los cigarrillos. [267] La humedad del agua inducida por la cachimba hace que el humo sea menos irritante y puede dar una falsa sensación de seguridad y reducir las preocupaciones sobre los verdaderos efectos para la salud. [268] Los médicos de instituciones como la Clínica Mayo han declarado que el uso de la cachimba puede ser tan perjudicial para la salud de una persona como fumar cigarrillos, [269] [270] y un estudio de la Organización Mundial de la Salud también confirmó estos hallazgos. [271] Aunque los efectos de fumar son similares a los de los cigarrillos, debido a la forma en que se utiliza una cachimba, fumar cachimba puede absorber potencialmente una mayor cantidad de sustancias tóxicas, en comparación con los fumadores de cigarrillos. [272]
Cada sesión de narguile suele durar más de 40 minutos y consta de 50 a 200 inhalaciones que oscilan entre 0,15 y 0,50 litros de humo. [273] [274] En una sesión de fumar narguile de una hora de duración, los usuarios consumen alrededor de 100 a 200 veces el humo de un solo cigarrillo; [273] [275] Un estudio en el Journal of Periodontology encontró que los fumadores de pipa de agua tenían marginalmente más probabilidades que los fumadores habituales de mostrar signos de enfermedad de las encías, mostrando tasas 5 veces más altas que los no fumadores en lugar del riesgo 3,8 veces mayor que muestran los fumadores habituales. [276] Según USA Today , las personas que fumaban pipas de agua tenían cinco veces más riesgo de cáncer de pulmón que los no fumadores. [277] [ se necesita una mejor fuente ]
En 2008 se publicó un estudio sobre el consumo de narguile y el cáncer en Pakistán. Su objetivo era "encontrar los niveles séricos de CEA en fumadores de narguile alguna vez/exclusivamente, es decir, aquellos que fumaban solo narguile (sin cigarrillos, bidis , etc.), preparados entre 1 y 4 veces al día con una cantidad de hasta 120 g de una mezcla de tabaco y melaza cada uno (es decir, el peso del tabaco equivalente a hasta 60 cigarrillos de 1 g cada uno) y consumidos en 1 a 8 sesiones". El antígeno carcinoembrionario (CEA) es un marcador que se encuentra en varias formas de cáncer. Los niveles en fumadores exclusivos de narguile fueron inferiores en comparación con los fumadores de cigarrillos, aunque la diferencia no fue tan estadísticamente significativa como la que se da entre un fumador de narguile y un no fumador. Además, el estudio concluyó que fumar narguile en exceso (2-4 preparaciones diarias; 3-8 sesiones al día; >2 horas a ≤ 6 horas) aumenta sustancialmente los niveles de CEA. [278] Los fumadores de narguile tenían casi 6 veces más probabilidades de desarrollar cáncer de pulmón que los no fumadores sanos en Cachemira. [279]
Tabaco para mojar
El tabaco para mojar, a menudo denominado dip en los Estados Unidos, se coloca en la boca, entre la mejilla y la encía. [280] No es necesario masticar el tabaco para mojar para que se absorba la nicotina. Quienes consumen estos productos por primera vez suelen sufrir náuseas y mareos. Los efectos a largo plazo incluyen mal aliento, dientes amarillentos y un mayor riesgo de cáncer bucal. [ cita requerida ]
Se cree que los usuarios de tabaco para mojar enfrentan un menor riesgo de algunos tipos de cáncer que los fumadores, pero aún tienen un riesgo mayor que las personas que no usan ningún producto de tabaco. [281] El tabaco sin humo se ha relacionado con el cáncer oral , la hipertensión y las enfermedades cardíacas . [282] También tienen un riesgo igual de otros problemas de salud directamente relacionados con la nicotina, como un mayor índice de aterosclerosis . [ cita requerida ]
Prevención
Se ha demostrado que la educación y el asesoramiento que brindan los médicos a niños y adolescentes son eficaces para reducir el consumo de tabaco. [283] La Organización Mundial de la Salud (OMS) estima que 5.600 millones de personas, o el 71% de la población mundial, están protegidas por al menos una política de prevención del tabaquismo. [284]
- Precio promedio de un paquete de 20 cigarrillos, medido en dólares internacionales en 2014 [285]
- Impuestos como porcentaje del precio de los cigarrillos, 2014 [286]
- Tipos de prohibiciones a la publicidad del tabaco, 2014 [287]
- Apoyo para ayudar a dejar de consumir tabaco, 2014 [288]
Uso
Aunque el tabaco puede consumirse fumándolo o mascándolo de otras formas sin humo, la Organización Mundial de la Salud (OMS) solo recopila datos sobre el tabaco fumado. [1] Por lo tanto, el tabaquismo ha sido estudiado más ampliamente que cualquier otra forma de consumo de tabaco. [2]
En el año 2000, 1.220 millones de personas fumaban y se prevé que esa cifra aumente a 1.450 millones en 2010 y a entre 1.500 y 1.900 millones en 2025. Si la prevalencia hubiera disminuido un 2% al año desde el año 2000, esta cifra habría sido de 1.300 millones en 2010 y 2025. [289] A pesar de haber disminuido un 0,4% entre 2009 y 2010, Estados Unidos todavía registra un consumo medio del 17,9%. [40]
En 2002, aproximadamente el veinte por ciento de los adolescentes (13 a 15 años) fumaba en todo el mundo, y entre 80.000 y 100.000 niños se volvían adictos cada día, aproximadamente la mitad de los cuales viven en Asia. Se estima que la mitad de los que empiezan a fumar en la adolescencia seguirán fumando durante 15 a 20 años. [290]
Los adolescentes tienen más probabilidades de utilizar cigarrillos electrónicos que cigarrillos tradicionales. Alrededor del 31% de los adolescentes que utilizan cigarrillos electrónicos comenzaron a fumar dentro de los seis meses, en comparación con el 8% de los no fumadores. Los fabricantes no tienen la obligación de informar sobre el contenido de los cigarrillos electrónicos, y la mayoría de los adolescentes dicen que los cigarrillos electrónicos solo contienen saborizantes o que no saben qué contienen. [291] [292]
La OMS afirma que "gran parte de la carga de morbilidad y mortalidad prematura atribuible al consumo de tabaco afecta desproporcionadamente a los pobres". De los 1.220 millones de fumadores, 1.000 millones viven en países en desarrollo o en transición. Las tasas de tabaquismo se han estabilizado o han disminuido en el mundo desarrollado . [293] Sin embargo, en el mundo en desarrollo las tasas de tabaquismo estaban aumentando un 3,4% anual en 2002. [290]
En 2004, la OMS proyectó que se producirían 58,8 millones de muertes a nivel mundial, [294] : 8 de las cuales 5,4 millones se atribuyen al tabaquismo, [294] : 23 y 4,9 millones en 2007. [295] En 2002, el 70% de las muertes se produjeron en países en desarrollo. [295]
El cambio en la prevalencia del tabaquismo hacia un grupo demográfico más joven, principalmente en el mundo en desarrollo, puede atribuirse a varios factores. La industria tabacalera gasta hasta 12.500 millones de dólares anuales en publicidad, que está cada vez más orientada a los adolescentes del mundo en desarrollo porque son un público vulnerable a las campañas de marketing. Los adolescentes tienen más dificultades para comprender los riesgos de salud a largo plazo asociados con el tabaquismo y también se ven más fácilmente influenciados por "imágenes de romance, éxito, sofisticación, popularidad y aventura que la publicidad sugiere que podrían lograr mediante el consumo de cigarrillos". Este cambio en la comercialización hacia los adolescentes e incluso los niños en la industria tabacalera debilita los esfuerzos de las organizaciones y los países por mejorar la salud y la mortalidad infantil en el mundo en desarrollo. Revierte o detiene los efectos del trabajo que se ha hecho para mejorar la atención de salud en estos países, y aunque fumar se considera un riesgo "voluntario" para la salud, la comercialización del tabaco dirigida a adolescentes muy influenciables en el mundo en desarrollo hace que sea menos una acción voluntaria y más un cambio inevitable. [9]
En la actualidad, aproximadamente 8 millones de personas sucumben a enfermedades relacionadas con el tabaco cada año, lo que supone una importante carga económica de 1,4 billones de dólares a escala mundial cada año. [296]
En Estados Unidos, el tabaquismo se considera la causa de muerte evitable más frecuente. Tan solo en ese país, mueren anualmente unas 480.000 personas a causa del tabaquismo. [297] En la actualidad, la cantidad de muertes prematuras por año en Estados Unidos debidas al tabaquismo supera en una proporción de 4 a 1 la cantidad de empleados de la industria tabacalera. [298] Se ha estimado que, si se mantienen los patrones actuales de tabaquismo, el tabaquismo matará a unos 1.000 millones de personas en el siglo XXI, la mitad de ellas antes de los 70 años. [299]
China tiene la mayor población fumadora de tabaco, seguida de la India. La India tiene la mayor población de masticadores de tabaco del mundo: 154 personas mueren cada hora en la India por masticar y fumar tabaco. [300] [301]
Se han aprobado muchas normas gubernamentales para proteger a los ciudadanos de los daños causados por el humo de tabaco ambiental. En los Estados Unidos, la "Ley Pro-Niños de 2001" prohíbe fumar en cualquier establecimiento que proporcione atención sanitaria, guardería, servicios de biblioteca o educación primaria y secundaria a los niños. [302] El 23 de mayo de 2011, la ciudad de Nueva York impuso una prohibición de fumar en todos los parques, playas y centros peatonales en un intento de eliminar las amenazas que representa para los civiles el humo de tabaco ambiental. [303]
Historia
Pre-cigarrillo
En los manuscritos de Tombuctú se registraron textos sobre los efectos nocivos del tabaco . [304]
Jaime I escribió un libro que denunciaba el hábito de fumar tabaco como: "...repugnante para la vista, odioso para la nariz, dañino para el cerebro, peligroso para los pulmones..." [305]
Poco a poco, tras los trabajos realizados en el siglo XVIII, se empezó a aceptar que el hábito de fumar en pipa era una causa de cáncer de boca. "Desde finales del siglo XIX hasta principios de la década de 1920 se observó repetidamente una asociación entre una variedad de cánceres y el consumo de tabaco". [306]
Gideon Lincecum , naturalista y médico botánico estadounidense, escribió a principios del siglo XIX sobre el tabaco: "Esta planta venenosa ha sido muy utilizada como medicina por los profesores de la vieja escuela, y miles de personas han muerto por su causa... Es un artículo muy peligroso, y úselo como quiera, siempre disminuye las energías vitales en proporción exacta a la cantidad utilizada; puede ser lentamente, pero es muy seguro". [307]
La invención en la década de 1880 de la maquinaria automatizada para fabricar cigarrillos en el sur de Estados Unidos hizo posible la producción masiva de cigarrillos a bajo costo y el hábito de fumar se volvió común. Esto provocó una reacción y un movimiento de prohibición del tabaco, que desafió el uso del tabaco como dañino y provocó algunas prohibiciones en la venta y el uso de tabaco. [15] En 1912, el Dr. estadounidense Isaac Adler fue el primero en sugerir firmemente que el cáncer de pulmón está relacionado con el tabaquismo. [308] En 1924, el economista Irving Fisher escribió un artículo antitabaco para Reader's Digest que decía "... el tabaco reduce el tono general del cuerpo y disminuye su poder vital y resistencia... el tabaco actúa como un veneno narcótico, como el opio y como el alcohol, aunque generalmente en menor grado". [309] En diciembre de 1952, Reader's Digest reimprimió un artículo titulado Cancer by the Carton que describía los vínculos de investigación entre el tabaquismo y el cáncer de pulmón.
Antes de la Primera Guerra Mundial , el cáncer de pulmón se consideraba una enfermedad rara, que la mayoría de los médicos nunca verían durante su carrera. [310] [311] Sin embargo, con el aumento de la popularidad del tabaquismo después de la guerra, se produjo una epidemia de cáncer de pulmón. [312] [313] Por ejemplo, se estima que "entre el 35 y el 79 por ciento del exceso de muertes de veteranos debido a enfermedades cardíacas y cáncer de pulmón son atribuibles al tabaquismo inducido por los militares" [314]
Estudios observacionales tempranos
A partir de la década de 1890, se informaron regularmente asociaciones del uso de tabaco con cánceres y enfermedades vasculares. [14] En 1930, Fritz Lickint de Dresde , Alemania , publicó [18] [17] un metaanálisis que citaba otros 167 trabajos para vincular el uso de tabaco con el cáncer de pulmón. [17] Lickint demostró que las personas con cáncer de pulmón probablemente fueran fumadores. También argumentó que fumar tabaco era la mejor manera de explicar el hecho de que el cáncer de pulmón afectara a los hombres cuatro o cinco veces más a menudo que a las mujeres (ya que las mujeres fumaban mucho menos), [18] y analizó el efecto causal del tabaquismo en los cánceres de hígado y vejiga. [17]
Se puede sugerir que la razón principal por la que el tema ha recibido tan poca atención de los miembros de la profesión médica es que la mayoría de ellos, al igual que la comunidad en general, practican el tabaquismo de una forma u otra, y no desean investigar demasiado de cerca un hábito en defensa del cual se puede decir tanto desde el punto de vista hedonista pero tan poco desde el higiénico.
Rolleston JD (julio de 1932). "El hábito del cigarrillo". Adicción . 30 (1): 1–27. doi :10.1111/j.1360-0443.1932.tb04849.x. S2CID 72586449.
Durante la década de 1930 se publicaron más pruebas observacionales y, en 1938, Science publicó un artículo que demostraba que los fumadores de tabaco viven vidas sustancialmente más cortas. Se construyó una curva de supervivencia a partir de los registros de antecedentes familiares que se conservaban en la Escuela de Higiene y Salud Pública de Johns Hopkins . Este resultado se ignoró o se justificó incorrectamente. [14]
En 1930 se mencionó por primera vez una asociación entre el tabaquismo y los ataques cardíacos; un gran estudio de casos y controles encontró una asociación significativa en 1940, pero evitó decir nada sobre la causa, con el argumento de que tal conclusión causaría controversia y los médicos aún no estaban preparados para ella. [14]
La hostilidad oficial hacia el consumo de tabaco era generalizada en la Alemania nazi, donde se publicaron estudios de casos y controles en 1939 y 1943. Otro se publicó en los Países Bajos en 1948. Un estudio de casos y controles sobre el cáncer de pulmón y el tabaquismo, realizado en 1939 por Franz Hermann Müller, tenía graves debilidades en su metodología, pero los problemas de diseño del estudio se abordaron mejor en estudios posteriores. [14] La asociación de la investigación contra el tabaquismo y las medidas de salud pública con el liderazgo nazi puede haber contribuido a la falta de atención prestada a estos estudios. [18] También se publicaron en alemán y holandés. Estos estudios fueron ampliamente ignorados. [315] En 1947, el Consejo Médico Británico celebró una conferencia para discutir la razón del aumento de las muertes por cáncer de pulmón; sin saber de los estudios alemanes, planearon e iniciaron los suyos propios. [14]
Cinco estudios de casos y controles publicados en 1950 por investigadores de los EE. UU. y el Reino Unido atrajeron una amplia atención. [316] Los resultados más contundentes se obtuvieron en "Smoking and carcinoma of the lung. Preliminary report", de Richard Doll y Austin Bradford Hill , [317] [14] y en el estudio Wynder y Graham de 1950 , titulado "Tobacco Smoking as a Possible Etiologic Factor in Bronchiogenic Carcinoma: A Study of Six Hundred and Eighty-Four Proved Cases". Estos dos estudios fueron los más grandes y los únicos que excluyeron cuidadosamente a los ex fumadores de su grupo de no fumadores. Los otros tres estudios también informaron que, por citar uno, "el tabaquismo estaba poderosamente implicado en la causa del cáncer de pulmón". [316] El artículo de Doll y Hill informó que "los fumadores empedernidos tenían cincuenta veces más probabilidades que los no fumadores de contraer cáncer de pulmón". [317] [316]
Causalidad
Los primeros estudios de casos y controles mostraron claramente una estrecha asociación entre el tabaquismo y el cáncer de pulmón , pero los médicos y científicos contemporáneos no creían que existiera evidencia de causalidad . [14] Los grandes estudios de cohorte prospectivos de seguimiento a principios de la década de 1950 mostraron claramente que los fumadores morían más rápido y tenían más probabilidades de morir de cáncer de pulmón, enfermedades cardiovasculares y una lista de otras enfermedades que se alargó a medida que continuaban los estudios [14].
El Estudio de Médicos Británicos , un estudio longitudinal de unos 40.000 médicos, comenzó en 1951. [21] Para 1954 tenía evidencia de tres años de muertes de médicos, en base a la cual el gobierno emitió un consejo de que el tabaquismo y las tasas de cáncer de pulmón estaban relacionadas [318] [21] (el Estudio de Médicos Británicos informó por última vez en 2001, [21] momento en el que había aproximadamente 40 enfermedades vinculadas). [14] El Estudio de Médicos Británicos demostró que aproximadamente la mitad de los fumadores persistentes nacidos entre 1900 y 1909 finalmente murieron por su adicción. [319]
Concientización pública
En 1953, los científicos del Instituto Sloan-Kettering de la ciudad de Nueva York demostraron que el alquitrán de cigarrillo aplicado sobre la piel de ratones causaba cánceres letales. [315] Este trabajo atrajo mucha atención de los medios de comunicación; tanto el New York Times como Life se hicieron eco del tema. El Reader's Digest publicó un artículo titulado "El cáncer por caja". [315] : 14
El 11 de enero de 1964 se publicó el Informe sobre el tabaquismo y la salud del Cirujano General de los Estados Unidos , que llevó a millones de fumadores estadounidenses a dejar de fumar, a la prohibición de ciertos tipos de publicidad y a la exigencia de etiquetas de advertencia en los productos de tabaco. [320] [321]
Estos resultados fueron ampliamente aceptados por primera vez en la comunidad médica y difundidos entre el público en general a mediados de la década de 1960. [14] La resistencia de la comunidad médica a la idea de que fumar tabaco causaba enfermedades se ha atribuido al sesgo de los médicos dependientes de la nicotina, la novedad de las adaptaciones necesarias para aplicar técnicas epidemiológicas y heurísticas a enfermedades no infecciosas y la presión de la industria tabacalera. [14]
Los efectos nocivos para la salud del tabaquismo han sido importantes para el desarrollo de la ciencia de la epidemiología . Como el mecanismo de carcinogenicidad es radiomimético o radiológico, los efectos son estocásticos . Solo se pueden hacer afirmaciones definitivas sobre las probabilidades relativas mayores o menores de contraer una enfermedad determinada. Para un individuo en particular, es imposible probar definitivamente un vínculo causal directo entre la exposición a un veneno radiomimético como el humo del tabaco y el cáncer que le sigue; tales afirmaciones solo se pueden hacer a nivel de la población agregada. Las compañías tabacaleras han capitalizado esta objeción filosófica y han explotado las dudas de los médicos, que solo consideran casos individuales, sobre el vínculo causal en la expresión estocástica de la toxicidad como enfermedad real. [322]
Se han presentado múltiples casos judiciales contra las compañías tabacaleras por haber investigado los efectos del tabaquismo sobre la salud y luego haber suprimido los resultados o haberlos formateado para implicar un riesgo menor o nulo. [322]
Después de que en marzo de 2006 se introdujera en Escocia la prohibición de fumar en todos los lugares públicos cerrados, hubo una reducción del 17 por ciento [ ¿cuándo? ] en las admisiones hospitalarias por síndrome coronario agudo. El 67 por ciento de esta disminución se produjo en los no fumadores. [323]
Véase también
- E. Cuyler Hammond
- Lista de carcinógenos del humo del cigarrillo
- Efectos de los cigarrillos electrónicos sobre la salud
- Efectos del snus sobre la salud
Referencias
- ^ ab "Prevalencia del consumo actual de tabaco entre adultos de 15 años o más (porcentaje)". Organización Mundial de la Salud. Archivado desde el original el 2008-12-11 . Consultado el 2009-01-02 .
- ^ ab "Informe de Mayo sobre cómo abordar la epidemia mundial de tabaquismo mediante un tratamiento eficaz y basado en la evidencia". Organización Mundial de la Salud. pág. 2. Archivado desde el original el 12 de mayo de 2004. Consultado el 2 de enero de 2009 .
- ^ ab Informe de la OMS sobre la epidemia mundial de tabaquismo 2008: el paquete MPOWER (PDF) . Organización Mundial de la Salud . 2008. págs. 6, 8, 20. ISBN 9789240683112. OCLC 476167599. Archivado desde el original (PDF) el 21 de enero de 2022 . Consultado el 6 de octubre de 2022 .
- ^ abcde «Hoja informativa sobre el tabaco N°339». Mayo de 2014. Consultado el 13 de mayo de 2015 .
- ^ Doll, Richard; Peto, Richard; Boreham, Jillian; Sutherland, Isabelle (24 de junio de 2004). "Mortalidad en relación con el tabaquismo: 50 años de observaciones sobre médicos británicos varones". BMJ . 328 (7455): 1519. doi :10.1136/bmj.38142.554479.AE. ISSN 0959-8138. PMC 437139 . PMID 15213107.
- ^ Banks, Emily; Joshy, Grace; Weber, Marianne F; Liu, Bette; Grenfell, Robert; Egger, Sam; Paige, Ellie; Lopez, Alan D; Sitas, Freddy; Beral, Valerie (24 de febrero de 2015). "Fumar tabaco y mortalidad por todas las causas en un gran estudio de cohorte australiano: hallazgos de una epidemia madura con una baja prevalencia actual de tabaquismo". BMC Medicine . 13 (1). doi : 10.1186/s12916-015-0281-z . ISSN 1741-7015. PMID 25857449.
- ^ "Tabaco". www.who.int . 2024-07-31 . Consultado el 2024-10-04 .
- ^ "Sustancias químicas nocivas en los productos de tabaco". www.cancer.org . Consultado el 23 de febrero de 2024 .
- ^ ab Nichter M, Cartwright E (1991). "Salvando a los niños de la industria tabacalera". Medical Anthropology Quarterly . 5 (3): 236–56. doi :10.1525/maq.1991.5.3.02a00040. JSTOR 648675.
- ^ Vainio H (junio de 1987). "¿El tabaquismo pasivo aumenta el riesgo de cáncer?". Scandinavian Journal of Work, Environment & Health . 13 (3): 193–6. doi : 10.5271/sjweh.2066 . PMID 3303311.
- ^ "Las consecuencias para la salud de la exposición involuntaria al humo del tabaco: un informe del Cirujano General" (PDF) . Atlanta, EE. UU.: Departamento de Salud y Servicios Humanos de EE. UU., Centros para el Control y la Prevención de Enfermedades, Centro Nacional para la Prevención de Enfermedades Crónicas y Promoción de la Salud, Oficina de Tabaquismo y Salud. 2006. p. 93. Consultado el 15 de febrero de 2009 .
- ^ ab Peate I (2005). "Los efectos del tabaquismo en la salud reproductiva de los hombres". British Journal of Nursing . 14 (7): 362–6. doi :10.12968/bjon.2005.14.7.17939. PMID 15924009.
- ^ Korenman SG (2004). "Epidemiología de la disfunción eréctil". Endocrine . 23 (2–3): 87–91. doi :10.1385/ENDO:23:2-3:087. PMID 15146084. S2CID 29133230.
- ^ abcdefghijklmn Doll R (junio de 1998). "Descubriendo los efectos del tabaquismo: perspectiva histórica" (PDF) . Métodos estadísticos en investigación médica . 7 (2): 87–117. doi :10.1177/096228029800700202. PMID 9654637. S2CID 154707. Archivado desde el original (PDF) el 2018-10-01 . Consultado el 2018-09-30 .
- ^ ab Alston LJ, Dupré R, Nonnenmacher T (2002). "Reformadores sociales y regulación: la prohibición de los cigarrillos en los Estados Unidos y Canadá". Explorations in Economic History . 39 (4): 425–445. doi :10.1016/S0014-4983(02)00005-0.
- ^ James R (15 de junio de 2009). "Una breve historia de la publicidad de cigarrillos". TIME . Archivado desde el original el 21 de septiembre de 2011. Consultado el 25 de marzo de 2012 .
- ^ abcd Haustein KO (2004). "Fritz Lickint (1898-1960) - Ein Leben als Aufklärer über die Gefahren des Tabaks". Suchtmed (en alemán). 6 (3): 249–255. Archivado desde el original el 5 de noviembre de 2014.
- ^ abcd Proctor RN (febrero de 2001). "Comentario: la olvidada epidemiología del tabaco de Schairer y Schöniger y la búsqueda nazi de la pureza racial". Revista Internacional de Epidemiología . 30 (1): 31–4. doi : 10.1093/ije/30.1.31 . PMID 11171846.
- ^ Nutt D, King LA, Saulsbury W, Blakemore C (marzo de 2007). "Desarrollo de una escala racional para evaluar el daño de las drogas de posible uso indebido". Lancet . 369 (9566): 1047–53. doi :10.1016/s0140-6736(07)60464-4. PMID 17382831. S2CID 5903121.
- ^ ASPA. «Efectos del tabaco sobre la salud». Archivado desde el original el 20 de septiembre de 2014. Consultado el 8 de septiembre de 2014 .
- ^ abcdef Doll R, Peto R, Boreham J, Sutherland I (junio de 2004). "Mortalidad en relación con el tabaquismo: 50 años de observaciones sobre médicos británicos varones". BMJ . 328 (7455): 1519. doi :10.1136/bmj.38142.554479.AE. PMC 437139 . PMID 15213107.
- ^ "Esperanza de vida a los 30 años: hombres no fumadores frente a fumadores". Tobacco Documents Online. Archivado desde el original el 19 de abril de 2012. Consultado el 6 de mayo de 2012 .
- ^ Ferrucci L, Izmirlian G, Leveille S, Phillips CL, Corti MC, Brock DB, Guralnik JM (abril de 1999). "Tabaquismo, actividad física y esperanza de vida activa". American Journal of Epidemiology . 149 (7): 645–53. doi : 10.1093/oxfordjournals.aje.a009865 . PMID 10192312.
- ^ Doll R, Peto R, Wheatley K, Gray R, Sutherland I (octubre de 1994). "Mortalidad en relación con el tabaquismo: 40 años de observaciones sobre médicos británicos varones". BMJ . 309 (6959): 901–11. doi :10.1136/bmj.309.6959.901. PMC 2541142 . PMID 7755693.
- ^ Villeneuve PJ, Mao Y (1994). "Probabilidad de desarrollar cáncer de pulmón a lo largo de la vida, según el estado de tabaquismo, Canadá". Revista Canadiense de Salud Pública . 85 (6): 385–8. PMID 7895211.
- ^ Løkke A, Lange P, Scharling H, Fabricius P, Vestbo J (noviembre de 2006). "Desarrollo de EPOC: un estudio de seguimiento de 25 años en la población general". Thorax . 61 (11): 935–9. doi :10.1136/thx.2006.062802. PMC 2121175 . PMID 17071833.
- ^ Johnson K (24 de enero de 2018). "Un solo cigarrillo al día eleva gravemente el riesgo cardiovascular". British Medical Journal . 360 : k167. doi :10.1136/bmj.k167. PMID 29367307. S2CID 46825572.
- ^ "Un solo cigarrillo al día puede causar graves problemas cardíacos". New Scientist . 3 de febrero de 2020.
- ^ "Beneficios de dejar de fumar – Asociación Estadounidense del Pulmón". Deje de fumar . Asociación Estadounidense del Pulmón . Consultado el 6 de mayo de 2012 .
- ^ "Cigarrillos Light y riesgo de cáncer". Instituto Nacional del Cáncer . 2005-08-18 . Consultado el 8 de septiembre de 2014 .
- ^ Rizzuto D, Fratiglioni L (2014). "Factores del estilo de vida relacionados con la mortalidad y la supervivencia: una mini-revisión". Gerontología . 60 (4): 327–35. doi : 10.1159/000356771 . PMID 24557026.
- ^ Samet JM (mayo de 2013). "Tabaquismo: la principal causa de enfermedad prevenible en todo el mundo". Clínicas de Cirugía Torácica . 23 (2): 103–12. doi :10.1016/j.thorsurg.2013.01.009. PMID 23566962.
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (abril de 2002). "Mortalidad anual atribuible al tabaquismo, años de vida potencial perdidos y costos económicos: Estados Unidos, 1995-1999". MMWR. Informe semanal de morbilidad y mortalidad . 51 (14): 300–3. PMID 12002168.
- ^ Streppel MT, Boshuizen HC, Ocké MC, Kok FJ, Kromhout D (abril de 2007). "Mortalidad y esperanza de vida en relación con el consumo a largo plazo de cigarrillos, puros y pipas: el estudio Zutphen". Control del tabaco . 16 (2): 107–13. doi :10.1136/tc.2006.017715. PMC 2598467 . PMID 17400948.
- ^ "Tratamiento de la adicción a la nicotina" (PDF) . Departamento de Salud e Higiene Mental de la Ciudad de Nueva York . Archivado desde el original (PDF) el 29 de diciembre de 2009 . Consultado el 13 de noviembre de 2009 .
- ^ "SALUD | Los cigarrillos 'reducen la vida en 11 minutos'". BBC News . 1999-12-31 . Consultado el 2012-03-25 .
- ^ Shaw M (2000). "¿Es hora de fumar? Un cigarrillo reduce tu vida en 11 minutos". BMJ . 320 (7226): 53. doi :10.1136/bmj.320.7226.53. PMC 1117323 . PMID 10617536.
- ^ Mamun AA, Peeters A, Barendregt J, Willekens F, Nusselder W, Bonneux L (marzo de 2004). "Fumar disminuye la duración de la vida con y sin enfermedad cardiovascular: un análisis del curso de vida del Framingham Heart Study". Revista Europea del Corazón . 25 (5): 409–15. doi : 10.1016/j.ehj.2003.12.015 . hdl : 10536/DRO/DU:30081703 . PMID 15033253.
- ^ Thun MJ, Day-Lally CA, Calle EE, Flanders WD, Heath CW (septiembre de 1995). "Exceso de mortalidad entre fumadores de cigarrillos: cambios en un intervalo de 20 años". American Journal of Public Health . 85 (9): 1223–30. doi :10.2105/AJPH.85.9.1223. PMC 1615570 . PMID 7661229.
- ^ ab "Ranking de salud de Estados Unidos – 2011" (PDF) . United Health Foundation. Diciembre de 2011. p. 12. Archivado desde el original (PDF) el 2012-04-18 . Consultado el 2012-05-06 .
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (noviembre de 2008). "Mortalidad atribuible al tabaquismo, años de vida potencial perdidos y pérdidas de productividad: Estados Unidos, 2000-2004". MMWR. Informe semanal de morbilidad y mortalidad . 57 (45): 1226–8. PMID 19008791.
- ^ Nunca digas morir, un especial de ABC News por Peter Jennings 27/6/1996
- ^ "El siglo XXI podría ver mil millones de víctimas del tabaco" (PDF) . Tobacco News Flash . 3 (12): 1. 2007. Archivado desde el original (PDF) el 2012-04-26 . Consultado el 2012-05-06 .
- ^ Carter BD, Abnet CC, Feskanich D, Freedman ND, Hartge P, Lewis CE, Ockene JK, Prentice RL , Speizer FE, Thun MJ, Jacobs EJ (febrero de 2015). "Tabaquismo y mortalidad: más allá de las causas establecidas". The New England Journal of Medicine . 372 (7): 631–40. doi : 10.1056/NEJMsa1407211 . PMID 25671255. S2CID 34821377.
- ^ ab Proctor RN (16 de febrero de 2012). "La historia del descubrimiento del vínculo entre el cigarrillo y el cáncer de pulmón: tradiciones probatorias, negación corporativa, costo global: Tabla 1". Control del tabaco . 21 (2): 87–91. doi : 10.1136/tobaccocontrol-2011-050338 . ISSN 0964-4563. PMID 22345227.
- ^ Cohen BL (septiembre de 1991). "Catálogo de riesgos ampliado y actualizado". Health Physics . 61 (3): 317–335. doi :10.1097/00004032-199109000-00002. ISSN 0017-9078. PMID 1880022.
- ^ "The Kathmandu Post | Lea en línea las últimas noticias y artículos de Nepal". kathmandupost.com . Consultado el 24 de febrero de 2024 .
- ^ "Porcentaje de muertes por tabaquismo". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ "Tasa de mortalidad por tabaquismo". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ "Porcentaje de muertes por cáncer atribuidas al tabaco". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ "El cáncer de pulmón y el tabaquismo" (PDF) . Hoja informativa . www.LegacyForHealth.org. 23 de noviembre de 2010. Archivado desde el original (PDF) el 15 de marzo de 2013. Consultado el 6 de mayo de 2012 .
- ^ Lipworth L, Tarone RE, McLaughlin JK (diciembre de 2006). "La epidemiología del carcinoma de células renales". The Journal of Urology . 176 (6 Pt 1): 2353–8. doi :10.1016/j.juro.2006.07.130. PMID 17085101.
- ^ "Riesgos y causas del cáncer de laringe". Cancer Research UK . Archivado desde el original el 7 de octubre de 2014. Consultado el 21 de junio de 2015 .
- ^ "Cáncer de cabeza y cuello: factores de riesgo y prevención". ASCO. 2012-06-26 . Consultado el 21 de junio de 2015 .
- ^ Boffetta P (septiembre de 2008). "Fumar tabaco y riesgo de cáncer de vejiga". Revista escandinava de urología y nefrología. Suplemento . 42 (218): 45–54. doi :10.1080/03008880802283664. PMID 18815916. S2CID 39577281.
- ^ "Cáncer de esófago". Sociedad Estadounidense del Cáncer. 11 de agosto de 2011. Archivado desde el original el 25 de julio de 2010. Consultado el 6 de mayo de 2012 .
- ^ Iodice S, Gandini S, Maisonneuve P, Lowenfels AB (julio de 2008). "Tabaco y riesgo de cáncer de páncreas: una revisión y un metanálisis". Archivos de cirugía de Langenbeck . 393 (4): 535–45. doi :10.1007/s00423-007-0266-2. PMID 18193270. S2CID 23516238.
- ^ ab Kuper H, Boffetta P, Adami HO (septiembre de 2002). "Uso de tabaco y causa de cáncer: asociación por tipo de tumor". Journal of Internal Medicine . 252 (3): 206–24. doi : 10.1046/j.1365-2796.2002.01022.x . PMID 12270001. S2CID 6132726.
- ^ Pow-Sang M, Ferreira U, Pow-Sang K, Nardi A, Destefano V (agosto de 2010). "Epidemiología e historia natural del cáncer de pene". Urología . 76 (2): S2–S6. doi :10.1016/j.urology.2010.03.003. PMID 20691882.
- ^ Nagelhout, Gera; Ebisch, Renée Mf; Van Der Hel, Olga; Meerkerk, Gert-Jan; Magnee, Tessa; De Bruijn, Thomas; Van Straaten, Bárbara (3 de julio de 2021). "¿Fumar es un factor de riesgo independiente para desarrollar neoplasia intraepitelial de cuello uterino y cáncer de cuello uterino? Una revisión sistemática y un metanálisis". Revisión de expertos sobre la terapia contra el cáncer . 21 (7): 781–794. doi : 10.1080/14737140.2021.1888719 . ISSN 1473-7140. PMID 33663309.
- ^ Sasco AJ, Secretan MB, Straif K (agosto de 2004). "Tabaquismo y cáncer: una breve revisión de la evidencia epidemiológica reciente". Cáncer de pulmón . 45 (Supl. 2): S3–9. doi :10.1016/j.lungcan.2004.07.998. PMID 15552776.
- ^ "¿Cuáles son los factores de riesgo del cáncer de mama?". Sociedad Estadounidense del Cáncer . Archivado desde el original el 20 de diciembre de 2012. Consultado el 31 de mayo de 2015 .
- ^ Rohan, Thomas E.; Terry, Paul D. (2002). "Fumar cigarrillos y el riesgo de cáncer de mama en mujeres". Epidemiología del cáncer, biomarcadores y prevención . 11 (10): 953–971 . Consultado el 24 de abril de 2023 .
- ^ Pesch, B., Kendzia, B., Gustavsson, P., Jöckel, K.-H., Johnen, G., Pohlabeln, H., … Brüning, T. (2012). Tabaquismo y cáncer de pulmón: estimaciones del riesgo relativo para los principales tipos histológicos a partir de un análisis agrupado de estudios de casos y controles. Revista Internacional del Cáncer. Journal International Du Cancer, 131(5), 1210–1219.
- ^ "Reducción de las consecuencias del tabaquismo para la salud: 25 años de progreso. Informe del Director General de Sanidad". Departamento de Salud y Servicios Humanos de los Estados Unidos . Consultado el 1 de noviembre de 2012 .
- ^ Kalemkerian GP, Akerley W, Rogner P, Borghaei H, Chow L, Downey RJ, et al. (octubre de 2011). "Pautas de práctica clínica en oncología para el cáncer de pulmón de células pequeñas". Revista de la Red Nacional Integral del Cáncer . 9 (10): 1086–113. doi : 10.6004/jnccn.2011.0092 . PMID 21975911.
- ^ Champaneria MC, Modlin IM, Kidd M, Eick GN (2006). "Friedrich Feyrter: un intelecto preciso en un sistema difuso". Neuroendocrinología . 83 (5–6): 394–404. doi :10.1159/000096050. PMID 17028417. S2CID 25627846.
- ^ Thun MJ, Hannan LM, Adams-Campbell LL, Boffetta P, Buring JE, Feskanich D, Flanders WD, Jee SH, Katanoda K, Kolonel LN, Lee IM, Marugame T, Palmer JR, Riboli E, Sobue T, Avila-Tang E, Wilkens LR, Samet JM (septiembre de 2008). "Aparición de cáncer de pulmón en personas que nunca han fumado: un análisis de 13 cohortes y 22 estudios de registro de cáncer". PLOS Medicine . 5 (9): e185. doi : 10.1371/journal.pmed.0050185 . PMC 2531137 . PMID 18788891.
- ^ Andre K, Schraub S, Mercier M, Bontemps P (septiembre de 1995). "El papel del alcohol y el tabaco en la etiología del cáncer de cabeza y cuello: un estudio de casos y controles en la región francesa de Doubs". Revista Europea del Cáncer, Parte B. 31B ( 5): 301–309. doi :10.1016/0964-1955(95)00041-0. PMID 8704646.
- ^ La Vecchia C, Franceschi S, Bosetti C, Levi F, Talamini R, Negri E (abril de 1999). "Tiempo transcurrido desde que se dejó de fumar y riesgo de cánceres orales y faríngeos". Revista del Instituto Nacional del Cáncer . 91 (8): 726–728. doi :10.1093/jnci/91.8.726a. hdl : 2434/520105 . PMID 10218516.
- ^ Fortin, André; Wang, Chang Shu; Vigneault, Éric (25 de noviembre de 2008). "Influencia de los hábitos de tabaquismo y consumo de alcohol en los resultados del tratamiento de pacientes con carcinomas de células escamosas de cabeza y cuello". Revista internacional de oncología radioterápica, biología y física . 74 (4): 1062–1069. doi :10.1016/j.ijrobp.2008.09.021. PMID 19036528.
- ^ Merlano, Marco Carlo; Denaro, Nerina; Galizia, Danilo; Abbona, Andrea; Paccagnella, Matteo; Minei, Silvia; Garrone, Ornella; Bossi, Paolo (20 de abril de 2023). "Por qué los oncólogos deberían sentirse directamente involucrados en persuadir a los pacientes con cáncer de cabeza y cuello para que dejen de fumar". Oncología . 101 (4): 252–256. doi :10.1159/000528345. ISSN 0030-2414. PMID 36538910.
- ^ von Kroge, Patricia R.; Bokemeyer, Frederike; Ghandili, Susanne; Bokemeyer, Carsten; Seidel, Christoph (18 de septiembre de 2020). "El impacto de dejar de fumar y continuar fumando en la recurrencia y la supervivencia en pacientes con cáncer de cabeza y cuello: una revisión sistemática de la literatura". Investigación y tratamiento oncológico . 43 (10): 549–558. doi :10.1159/000509427. ISSN 2296-5270. PMID 32950990.
- ^ Descamps, Géraldine; Karaca, Yasemin; Lechien, Jérôme R; Kindt, Nadège; Decaestecker, Christine; Remmelink, Myriam; Larsimont, Denis; Andry, Guy; Hassid, Samantha; Rodriguez, Alexandra; Khalife, Mohammad; Journe, Fabrice; Saussez, Sven (1 de julio de 2016). "Los factores de riesgo clásicos, pero no el estado del VPH, predicen la supervivencia después de la quimiorradioterapia en pacientes con cáncer avanzado de cabeza y cuello". Revista de investigación del cáncer y oncología clínica . 142 (10): 2185–2196. doi :10.1007/s00432-016-2203-7. ISSN 0171-5216. PMC 5018052 . PMID 27370781.
- ^ Desrichard, Alexis; Kuo, Fengshen; Chowell, Diego; Lee, Ken-Wing; Riaz, Nadeem; Wong, Richard J; Chan, Timothy A; Morris, Luc GT (1 de diciembre de 2018). "Alteraciones asociadas al tabaquismo en el microambiente inmunitario de los carcinomas de células escamosas". JNCI: Revista del Instituto Nacional del Cáncer . 110 (12): 1386–1392. doi :10.1093/jnci/djy060. ISSN 0027-8874. PMC 6292793 . PMID 29659925.
- ^ Ang, K. Kian; Harris, Jonathan; Wheeler, Richard; Weber, Randal; Rosenthal, David I.; Nguyen-Tân, Phuc Felix; Westra, William H.; Chung, Christine H.; Jordan, Richard C.; Lu, Charles; Kim, Harold; Axelrod, Rita; Silverman, C. Craig; Redmond, Kevin P.; Gillison, Maura L. (7 de junio de 2010). "Virus del papiloma humano y supervivencia de pacientes con cáncer orofaríngeo". New England Journal of Medicine . 363 (1): 24–35. doi :10.1056/NEJMoa0912217. ISSN 0028-4793. PMC 2943767 . PMID 20530316.
- ^ Gormley, Mark; Creaney, Grant; Schache, Andrew; Ingarfield, Kate; Conway, David I. (11 de noviembre de 2022). "Revisión de la epidemiología del cáncer de cabeza y cuello: definiciones, tendencias y factores de riesgo". British Dental Journal . 233 (9): 780–786. doi :10.1038/s41415-022-5166-x. ISSN 0007-0610. PMC 9652141 . PMID 36369568.
- ^ Gormley, Mark; Creaney, Grant; Schache, Andrew; Ingarfield, Kate; Conway, David I. (11 de noviembre de 2022). "Revisión de la epidemiología del cáncer de cabeza y cuello: definiciones, tendencias y factores de riesgo". British Dental Journal . 233 (9): 780–786. doi :10.1038/s41415-022-5166-x. ISSN 0007-0610. PMC 9652141 . PMID 36369568.
- ^ Hashibe, Mia; Brennan, Paul; Chuang, Shu-chun; Boccia, Stefania; Castellsague, Xavier; Chen, Chu; Curado, Maria Paula; Dal Maso, Luigino; Daudt, Alexander W.; Fabianova, Eleonora; Fernandez, Leticia; Wünsch-Filho, Victor; Franceschi, Silvia; Hayes, Richard B.; Herrero, Rolando (2009-02-01). "Interacción entre el consumo de tabaco y alcohol y el riesgo de cáncer de cabeza y cuello: análisis agrupado en el Consorcio Internacional de Epidemiología del Cáncer de Cabeza y Cuello". Epidemiología del cáncer, biomarcadores y prevención . 18 (2): 541–550. doi :10.1158/1055-9965.EPI-08-0347. ISSN 1055-9965. PMC 3051410 . Número de modelo: PMID19190158.
- ^ ab Aupérin A (mayo de 2020). "Epidemiología de los cánceres de cabeza y cuello: una actualización". Current Opinion in Oncology . 32 (3): 178–186. doi :10.1097/CCO.0000000000000629. PMID 32209823. S2CID 214644380.
- ^ Wyss AB, Hashibe M, Lee YA, Chuang SC, Muscat J, Chen C, et al. (noviembre de 2016). "Uso de tabaco sin humo y riesgo de cáncer de cabeza y cuello: análisis agrupado de estudios estadounidenses en el consorcio INHANCE". Revista estadounidense de epidemiología . 184 (10): 703–716. doi :10.1093/aje/kww075. PMC 5141945 . PMID 27744388.
- ^ Hecht, Stephen S.; Hatsukami, Dorothy K. (3 de enero de 2022). "Tabaco sin humo y tabaquismo: mecanismos químicos y prevención del cáncer". Nature Reviews Cancer . 22 (3): 143–155. doi :10.1038/s41568-021-00423-4. ISSN 1474-175X. PMC 9308447 . PMID 34980891.
- ^ Wyss, Anna; Hashibe, Mía; Chuang, Shu-Chun; Lee, Yuan-Chin Amy; Zhang, Zuo-Feng; Yu, Guo-Pei; Winn, Deborah M.; Wei, Qingyi; Talamini, Renato; Szeszenia-Dabrowska, Neonila; Sturgis, Erich M.; Smith, Elaine; Shangina, Oxana; Schwartz, Stephen M.; Schantz, Stimson (1 de septiembre de 2013). "Fumar cigarrillos, puros y pipa y el riesgo de cánceres de cabeza y cuello: análisis agrupado en el Consorcio internacional de epidemiología del cáncer de cabeza y cuello". Revista Estadounidense de Epidemiología . 178 (5): 679–690. doi :10.1093/aje/kwt029. ISSN 1476-6256. PMC 3755640 . Número de modelo: PMID23817919.
- ^ Gormley, Mark; Creaney, Grant; Schache, Andrew; Ingarfield, Kate; Conway, David I. (11 de noviembre de 2022). "Revisión de la epidemiología del cáncer de cabeza y cuello: definiciones, tendencias y factores de riesgo". British Dental Journal . 233 (9): 780–786. doi :10.1038/s41415-022-5166-x. ISSN 0007-0610. PMC 9652141 . PMID 36369568.
- ^ Ralho A, Coelho A, Ribeiro M, Paula A, Amaro I, Sousa J, et al. (diciembre de 2019). "Efectos de los cigarrillos electrónicos en la cavidad oral: una revisión sistemática". Revista de práctica dental basada en evidencia . 19 (4): 101318. doi :10.1016/j.jebdp.2019.04.002. PMID 31843181. S2CID 145920823.
- ^ Laniado-Laborín R (enero de 2009). "Tabaquismo y enfermedad pulmonar obstructiva crónica (EPOC). Epidemias paralelas del siglo XXI". Revista Internacional de Investigación Ambiental y Salud Pública . 6 (1: Tabaquismo y control del tabaco ). MDPI : 209–224. doi : 10.3390/ijerph6010209 . ISSN 1660-4601. PMC 2672326 . PMID 19440278. S2CID 19615031.
- ^ Devereux G (mayo de 2006). "ABC de la enfermedad pulmonar obstructiva crónica. Definición, epidemiología y factores de riesgo". BMJ . 332 (7550): 1142–4. doi :10.1136/bmj.332.7550.1142. PMC 1459603 . PMID 16690673.
- ^ ab Facchinetti F, Amadei F, Geppetti P, Tarantini F, Di Serio C, Dragotto A, Gigli PM, Catinella S, Civelli M, Patacchini R (noviembre de 2007). "Los aldehídos alfa,beta-insaturados en el humo del cigarrillo liberan mediadores inflamatorios de los macrófagos humanos". Revista Estadounidense de Biología Molecular y Celular Respiratoria . 37 (5): 617–23. doi :10.1165/rcmb.2007-0130OC. PMID 17600310.
- ^ Glantz SA, Parmley WW (abril de 1995). "Fumador pasivo y enfermedad cardíaca. Mecanismos y riesgo". JAMA . 273 (13): 1047–53. CiteSeerX 10.1.1.598.9772 . doi :10.1001/jama.1995.03520370089043. PMID 7897790.
- ^ Shah RS, Cole JW (julio de 2010). "Fumar y accidente cerebrovascular: cuanto más fumas, más accidentes cerebrovasculares sufres". Expert Review of Cardiovascular Therapy . 8 (7): 917–32. doi :10.1586/erc.10.56. PMC 2928253 . PMID 20602553.
- ^ "¿Cómo afecta el tabaquismo al corazón y los vasos sanguíneos?". NHLBI . Consultado el 9 de septiembre de 2015 .
- ^ "Salud: riesgo de ataque cardíaco en fumadores jóvenes". BBC. 24 de agosto de 2004. Consultado el 18 de diciembre de 2005 .
- ^ Mähönen MS, McElduff P, Dobson AJ, Kuulasmaa KA, Evans AE (2004). "Fumador actual y riesgo de infarto de miocardio no mortal en las poblaciones del Proyecto MONICA de la OMS". Control del tabaco . 13 (3): 244–250. doi :10.1136/tc.2003.003269. PMC 1747894 . PMID 15333879.
- ^ Saha SP, Bhalla DK, Whayne TF, Gairola C (otoño de 2007). "El humo del cigarrillo y los efectos adversos para la salud: una descripción general de las tendencias de investigación y las necesidades futuras". The International Journal of Angiology . 16 (3): 77–83. doi :10.1055/s-0031-1278254. PMC 2733016 . PMID 22477297.
- ^ "El humo del cigarrillo cambia la forma del corazón". InfoNIAC.com. Archivado desde el original el 13 de febrero de 2009. Consultado el 10 de enero de 2009 .
- ^ Joyce JW (mayo de 1990). "Enfermedad de Buerger (tromboangeítis obliterante)". Clínicas de enfermedades reumáticas de Norteamérica . 16 (2): 463–70. doi :10.1016/S0889-857X(21)01071-1. PMID 2189162.
- ^ ab Burns DM (1998). "Fumar puros: panorama y estado actual de la ciencia" (PDF) . En Shopland DR, Burns DM, Hoffmann D, Cummings KM, Amacher RH (eds.). Cigarros: efectos y tendencias en la salud . Monografía sobre el control del tabaquismo y el tabaco n.º 9. Instituto Nacional del Cáncer. págs. 1–20.
- ^ abc Symm B, Morgan MV, Blackshear Y, Tinsley S (julio de 2005). "Fumar puros: una amenaza ignorada para la salud pública". Secundaria. The Journal of Primary Prevention . 26 (4): 363–75. doi :10.1007/s10935-005-5389-z. PMID 15995804. S2CID 23999589.
- ^ ab Institutos Nacionales de Salud (1998-04-10). "Antecedentes de la monografía sobre los cigarros: Cigarros: efectos sobre la salud y tendencias". Archivado desde el original el 2008-05-13 . Consultado el 2008-01-04 .
- ^ ab Narkiewicz K, Kjeldsen SE, Hedner T (2005). "¿Fumar es un factor causal de la hipertensión?". Presión arterial . 14 (2): 69–71. doi :10.1080/08037050510034202. PMID 16036482. S2CID 40476025.
- ^ Yacoub R, Habib H, Lahdo A, Al Ali R, Varjabedian L, Atalla G, Kassis Akl N, Aldakheel S, Alahdab S, Albitar S (noviembre de 2010). "Asociación entre el tabaquismo y la enfermedad renal crónica: un estudio de casos y controles". BMC Public Health . 10 : 731. doi : 10.1186/1471-2458-10-731 . PMC 3004836 . PMID 21108832.
- ^ Sawicki PT, Didjurgeit U, Mühlhauser I, Bender R, Heinemann L , Berger M (febrero de 1994). "El tabaquismo se asocia con la progresión de la nefropatía diabética". Diabetes Care . 17 (2): 126–31. doi :10.2337/diacare.17.2.126. PMID 8137682. S2CID 22581830.
- ^ ab Kark JD, Lebiush M, Rannon L (octubre de 1982). "Fumar cigarrillos como factor de riesgo de influenza a(h1n1) epidémica en hombres jóvenes". The New England Journal of Medicine . 307 (17): 1042–6. doi :10.1056/NEJM198210213071702. PMID 7121513.
- ^ ab Finklea JF, Sandifer SH, Smith DD (noviembre de 1969). "Fumar cigarrillos y epidemia de gripe". American Journal of Epidemiology . 90 (5): 390–9. doi :10.1093/oxfordjournals.aje.a121084. PMID 5356947.
- ^ Kark JD, Lebiush M (mayo de 1981). "Fumar y enfermedad similar a la gripe epidémica en reclutas militares femeninas: una breve encuesta". Revista estadounidense de salud pública . 71 (5): 530–2. doi :10.2105/AJPH.71.5.530. PMC 1619723 . PMID 7212144.
- ^ Nicholson KG, Kent J, Hammersley V (agosto de 1999). "Influenza A entre ancianos que viven en la comunidad en Leicestershire durante el invierno de 1993-4; el tabaquismo como factor de riesgo y la eficacia de la vacunación contra la gripe". Epidemiología e infección . 123 (1): 103–8. doi :10.1017/S095026889900271X. PMC 2810733 . PMID 10487646.
- ^ Sociedad Estadounidense del Cáncer (2004). "Preguntas sobre el tabaquismo, el tabaco y la salud". Revista del Instituto Nacional del Cáncer . 96 (11): 853–861. doi : 10.1093/jnci/djh144 . PMID 15173269.
- ^ Henley SJ, Thun MJ, Chao A, Calle EE (junio de 2004). "Asociación entre el tabaquismo exclusivo en pipa y la mortalidad por cáncer y otras enfermedades". Journal of the National Cancer Institute . 96 (11): 853–61. doi : 10.1093/jnci/djh144 . PMID 15173269.
- ^ Johnson GK, Slach NA (abril de 2001). "Impacto del consumo de tabaco en el estado periodontal". Revista de educación dental . 65 (4): 313–21. doi :10.1002/j.0022-0337.2001.65.4.tb03401.x. PMID 11336116.
- ^ Reibel J (2003). "Tabaco y enfermedades bucales. Actualización de la evidencia, con recomendaciones". Principios y práctica médica . 12 (Supl 1): 22–32. doi : 10.1159/000069845 . PMID 12707498.
- ^ Ness L, Rosekrans D, Welford JF (enero de 1977). "Un estudio epidemiológico de los factores que afectan la tinción extrínseca de los dientes en una población inglesa". Odontología comunitaria y epidemiología oral . 5 (1): 55–60. doi :10.1111/j.1600-0528.1977.tb01617.x. PMID 264419.
- ^ "¡Te ayudamos a dejar de fumar!". Archivado desde el original el 28 de agosto de 2008. Consultado el 4 de enero de 2008 .
- ^ Züllich G, Damm KH, Braun W, Lisboa BP (mayo de 1975). «Estudios sobre metabolitos de [G-3H]digitoxina excretados biliarmente en ratas». Archives Internationales de Pharmacodynamie et de Therapie . 215 (1): 160–7. PMID 1156044.
- ^ Dietrich T, Maserejian NN, Joshipura KJ, Krall EA, Garcia RI (abril de 2007). "Consumo de tabaco e incidencia de pérdida de dientes entre profesionales de la salud masculinos de EE. UU." Journal of Dental Research . 86 (4): 373–7. doi :10.1177/154405910708600414. PMC 2582143 . PMID 17384035.
- ^ Al-Bayaty FH, Wahid NA, Bulgiba AM (febrero de 2008). "Mortalidad dental en fumadores y no fumadores en una población seleccionada de Saná, Yemen". Revista de investigación periodontal . 43 (1): 9–13. doi :10.1111/j.1600-0765.2007.00988.x. PMID 18230101.
- ^ "Causas de la leucoplasia". Clínica Mayo . Consultado el 31 de mayo de 2015 .
- ^ Davies PD, Yew WW, Ganguly D, Davidow AL, Reichman LB, Dheda K, Rook GA (abril de 2006). "Tabaquismo y tuberculosis: asociación epidemiológica e inmunopatogénesis". Transactions of the Royal Society of Tropical Medicine and Hygiene . 100 (4): 291–8. doi :10.1016/j.trstmh.2005.06.034. PMID 16325875.
- ^ Jha P, Jacob B, Gajalakshmi V, Gupta PC, Dhingra N, Kumar R, Sinha DN, Dikshit RP, Parida DK, Kamadod R, Boreham J, Peto R (marzo de 2008). "Un estudio de casos y controles representativo a nivel nacional sobre el tabaquismo y la muerte en la India". La Revista de Medicina de Nueva Inglaterra . 358 (11): 1137–47. doi : 10.1056/NEJMsa0707719 . PMID 18272886. S2CID 92980.
- ^ Nuorti JP, Butler JC, Farley MM, Harrison LH, McGeer A, Kolczak MS, Breiman RF (marzo de 2000). "Fumar cigarrillos y enfermedad neumocócica invasiva. Equipo de vigilancia activa de bacterias". The New England Journal of Medicine . 342 (10): 681–9. doi : 10.1056/NEJM200003093421002 . PMID 10706897.
- ^ Arcavi L, Benowitz NL (noviembre de 2004). "Fumar cigarrillos e infecciones". Archivos de Medicina Interna . 164 (20): 2206–16. doi : 10.1001/archinte.164.20.2206 . PMID 15534156.
- ^ Goedert JJ, Vitale F, Lauria C, Serraino D, Tamburini M, Montella M, Messina A, Brown EE, Rezza G, Gafà L, Romano N (noviembre de 2002). "Factores de riesgo del sarcoma de Kaposi clásico". Revista del Instituto Nacional del Cáncer . 94 (22): 1712–8. doi : 10.1093/jnci/94.22.1712 . PMID 12441327.
- ^ "MEDLINEplus: Fumar reduce el riesgo de cáncer poco común". Archivado desde el original el 20 de julio de 2008. Consultado el 8 de septiembre de 2014 .
- ^ ab "Guía de referencia sobre el tabaco". Archivado desde el original el 15 de julio de 2006. Consultado el 15 de julio de 2006 .
- ^ Kendirci M, Nowfar S, Hellstrom WJ (enero de 2005). "El impacto de los factores de riesgo vascular en la función eréctil". Drugs of Today . 41 (1): 65–74. doi :10.1358/dot.2005.41.1.875779. PMID 15753970.
- ^ Dechanet C, Anahory T, Mathieu Daude JC, Quantin X, Reyftmann L, Hamamah S, Hedon B, Dechaud H (2011). "Efectos del tabaquismo en la reproducción". Human Reproduction Update . 17 (1): 76–95. doi : 10.1093/humupd/dmq033 . PMID 20685716.
- ^ HECHO SOBRE LA FERTILIDAD > Riesgos para las mujeres Archivado el 22 de septiembre de 2007 en Wayback Machine Por la Sociedad Estadounidense de Medicina Reproductiva (ASRM). Recuperado el 4 de enero de 2009
- ^ "protectyourfertility.com" (PDF) . Archivado desde el original (PDF) el 24 de septiembre de 2015 . Consultado el 8 de septiembre de 2014 .
- ^ Servicios de fertilidad: una ayuda para la contratación – junio de 2009, del Departamento de Salud del Reino Unido
- ^ Parrott AC (octubre de 1999). "¿Fumar cigarrillos causa estrés?". The American Psychologist . 54 (10): 817–20. doi :10.1037/0003-066X.54.10.817. PMID 10540594.
- ^ Lagrue G, Lebargy F, Cormier A (2001). "Des récepteurs nicotiniques à la dépendance tabagique : outlooks thérapeutiques" [De los receptores nicotínicos a la dependencia del tabaquismo: perspectivas terapéuticas]. Alcoologie et Addicologie (en francés). 23 (2 suplementarios): 39S–42S. Archivado desde el original el 5 de octubre de 2013 . Consultado el 5 de mayo de 2012 .
- ^ ab Elifson, Kirk W.; Klein, Hugh; Sterk, Claire E. (2013). "Experiencias iniciales de tabaquismo y comportamiento y percepciones actuales de tabaquismo entre fumadores actuales". Journal of Addiction Medicine . 2013 : 491797. doi : 10.1155/2013/491797 . PMC 4008393. PMID 24826361 .
- ^ Christensen, D. 6.11 Tolerancia, dependencia y abstinencia. En Scollo, MM y Winstanley, MH [editores]. Tabaco en Australia: hechos y problemas. Melbourne: Cancer Council Victoria; 2018. Disponible en [1]
- ^ ab Parrott AC (enero de 1998). "¿Se ha resuelto la paradoja de Nesbitt? Modulación del estrés y la excitación durante el tabaquismo". Adicción . 93 (1): 27–39. CiteSeerX 10.1.1.465.2496 . doi :10.1046/j.1360-0443.1998.931274.x. PMID 9624709.
- ^ Hughes JR (octubre de 1992). "Abstinencia del tabaco en personas que abandonan el hábito por sí mismas". Revista de consultoría y psicología clínica . 60 (5): 689–97. doi :10.1037/0022-006X.60.5.689. PMID 1401384.
- ^ Cohen S, Lichtenstein E (1990). "Estrés percibido, abandono del hábito de fumar y recaída en el tabaquismo". Psicología de la salud . 9 (4): 466–78. doi :10.1037/0278-6133.9.4.466. PMID 2373070.
- ^ Hamer M, Stamatakis E, Batty GD (agosto de 2010). "Exposición al humo de segunda mano y salud mental en adultos evaluadas objetivamente: evidencia transversal y prospectiva de la Encuesta de Salud Escocesa". Archivos de Psiquiatría General . 67 (8): 850–5. doi : 10.1001/archgenpsychiatry.2010.76 . PMID 20529994.
- ^ Bachman JG, Wadsworth KN, O'Malley PM, Johnston LD, Schulenberg JE (1997). Fumar, beber y consumir drogas en la adultez joven: los impactos de las nuevas libertades y las nuevas responsabilidades. Hillsdale, NJ: L. Erlbaum Associates. p. 70. ISBN 978-0-8058-2547-3.
- ^ Doherty EW, Doherty WJ (1998). "El humo entra en los ojos: tabaquismo y divorcio en una muestra nacional de adultos estadounidenses". Familias, sistemas y salud . 16 (4): 393–400. doi :10.1037/h0089864.
- ^ ab Almeida OP, Hulse GK, Lawrence D, Flicker L (enero de 2002). "Fumar como factor de riesgo de la enfermedad de Alzheimer: evidencia contrastante de una revisión sistemática de estudios de casos y controles y de cohortes". Adicción . 97 (1): 15–28. doi : 10.1046/j.1360-0443.2002.00016.x . PMID 11895267. S2CID 22936675.
- ^ Anstey KJ, von Sanden C, Salim A, O'Kearney R (agosto de 2007). "Fumar como factor de riesgo de demencia y deterioro cognitivo: un metaanálisis de estudios prospectivos". American Journal of Epidemiology . 166 (4): 367–78. doi : 10.1093/aje/kwm116 . PMID 17573335.
- ^ Jacobsen LK, Krystal JH, Mencl WE, Westerveld M, Frost SJ, Pugh KR (enero de 2005). "Efectos del tabaquismo y la abstinencia del tabaquismo en la cognición en fumadores adolescentes de tabaco". Psiquiatría biológica . 57 (1): 56–66. doi :10.1016/j.biopsych.2004.10.022. PMID 15607301. S2CID 10146493.
- ^ Brody AL, Mandelkern MA, Jarvik ME, Lee GS, Smith EC, Huang JC, Bota RG, Bartzokis G, London ED (enero de 2004). "Diferencias entre fumadores y no fumadores en los volúmenes y densidades regionales de materia gris". Biological Psychiatry . 55 (1): 77–84. doi :10.1016/S0006-3223(03)00610-3. PMID 14706428. S2CID 25442824.
- ^ Akiyama H, Meyer JS, Mortel KF, Terayama Y, Thornby JI, Konno S (noviembre de 1997). "Envejecimiento humano normal: factores que contribuyen a la atrofia cerebral". Revista de ciencias neurológicas . 152 (1): 39–49. doi :10.1016/S0022-510X(97)00141-X. PMID 9395125. S2CID 24676760.
- ^ Cataldo JK, Prochaska JJ, Glantz SA (2010). "Fumar cigarrillos es un factor de riesgo para la enfermedad de Alzheimer: un análisis que controla la afiliación a la industria tabacalera". Journal of Alzheimer's Disease . 19 (2): 465–80. doi :10.3233/JAD-2010-1240. PMC 2906761 . PMID 20110594.
- ^ Fratiglioni L, Wang HX (agosto de 2000). "Fumar y la enfermedad de Parkinson y Alzheimer: revisión de los estudios epidemiológicos". Behavioural Brain Research . 113 (1–2): 117–20. doi :10.1016/S0166-4328(00)00206-0. PMID 10942038. S2CID 4045868.
- ^ Cataldo JK, Prochaska JJ, Glantz SA (julio de 2010). "Fumar cigarrillos es un factor de riesgo para la enfermedad de Alzheimer: un análisis que controla la afiliación a la industria tabacalera". Journal of Alzheimer's Disease . 19 (2): 465–80. doi :10.3233/JAD-2010-1240. PMC 2906761 . PMID 20110594.
- ^ Allam MF, Campbell MJ, Hofman A, Del Castillo AS, Fernández-Crehuet Navajas R (junio de 2004). "Tabaquismo y enfermedad de Parkinson: revisión sistemática de estudios prospectivos". Trastornos del movimiento . 19 (6): 614–21. doi :10.1002/mds.20029. PMID 15197698. S2CID 36001133.
- ^ Allam MF, Campbell MJ, Del Castillo AS, Fernández-Crehuet Navajas R (2004). "¿La enfermedad de Parkinson protege frente al tabaquismo?". Neurología del comportamiento . 15 (3–4): 65–71. doi : 10.1155/2004/516302 . PMC 5488608. PMID 15706049 .
- ^ Quik M (septiembre de 2004). "Fumar, nicotina y enfermedad de Parkinson". Tendencias en neurociencias . 27 (9): 561–8. doi :10.1016/j.tins.2004.06.008. PMID 15331239. S2CID 42385863.
- ^ Stough C, Mangan G, Bates T, Pellett O (noviembre de 1994). "Fumar y el coeficiente intelectual de Raven". Psicofarmacología . 116 (3): 382–4. doi :10.1007/BF02245346. PMID 7892431. S2CID 19155259.
- ^ Jarvis MJ (enero de 2004). "Por qué fuma la gente". BMJ . 328 (7434): 277–9. doi :10.1136/bmj.328.7434.277. PMC 324461 . PMID 14751901.
- ^ "NICOU - Clinical: Nicotine and Metabolites, Urine" (Nicolas y metabolitos en orina). www.mayomedicallaboratories.com . Consultado el 3 de enero de 2018 .
- ^ Hughes JR (abril de 2006). "Importancia clínica de la abstinencia del tabaco". Nicotine & Tobacco Research . 8 (2): 153–6. doi :10.1080/14622200500494856. PMID 16766409.
- ^ McNeill A (diciembre de 2001). Tabaquismo y salud mental: una revisión de la literatura (informe). Programa SmokeFree London. CiteSeerX 10.1.1.622.6748 . Archivado desde el original el 7 de marzo de 2022. Consultado el 5 de octubre de 2008 .
- ^ Meltzer H, Gill B, Petticrew M, Hinds K (1995). Informe 3 de las encuestas de morbilidad psiquiátrica de la OPCS: Actividad económica y funcionamiento social de adultos con trastornos psiquiátricos . Londres, Her Majesty's Stationery Office.[ página necesaria ]
- ^ Kelly C, McCreadie RG (noviembre de 1999). "Hábitos de fumar, síntomas actuales y características premórbidas de pacientes esquizofrénicos en Nithsdale, Escocia". The American Journal of Psychiatry . 156 (11): 1751–7. doi :10.1176/ajp.156.11.1751. PMID 10553739. S2CID 23987972.
- ^ Hughes JR, Hatsukami DK, Mitchell JE, Dahlgren LA (agosto de 1986). "Prevalencia del tabaquismo entre pacientes ambulatorios psiquiátricos". The American Journal of Psychiatry . 143 (8): 993–7. CiteSeerX 10.1.1.470.8010 . doi :10.1176/ajp.143.8.993. PMID 3487983.
- ^ Schroeder SA (septiembre de 2007). "Conferencia Shattuck. Podemos hacerlo mejor: mejorar la salud del pueblo estadounidense". The New England Journal of Medicine . 357 (12): 1221–8. doi : 10.1056/NEJMsa073350 . PMID 17881753. S2CID 12299551.
- ^ George T (22 de julio de 2002). "Esquizofrenia y tabaquismo". Health Report . ABC Radio National (Australian Broadcasting Corporation) . Consultado el 6 de mayo de 2012 .
- ^ Sacco KA, Bannon KL, George TP (diciembre de 2004). "Mecanismos de los receptores nicotínicos y cognición en estados normales y trastornos neuropsiquiátricos". Journal of Psychopharmacology . 18 (4): 457–74. doi :10.1177/0269881104047273. PMC 1201375 . PMID 15582913.
- ^ Kumari V, Postma P (2005). "Uso de nicotina en la esquizofrenia: hipótesis de la automedicación". Neuroscience and Biobehavioral Reviews . 29 (6): 1021–34. doi :10.1016/j.neubiorev.2005.02.006. PMID 15964073. S2CID 15581894.
- ^ Gurillo P, Jauhar S, Murray RM, MacCabe JH (agosto de 2015). "¿El consumo de tabaco causa psicosis? Revisión sistemática y metanálisis". The Lancet. Psiquiatría . 2 (8): 718–725. doi :10.1016/S2215-0366(15)00152-2. PMC 4698800. PMID 26249303 .
- ^ Anda RF, Williamson DF, Escobedo LG, Mast EE, Giovino GA, Remington PL (septiembre de 1990). "Depresión y dinámica del tabaquismo. Una perspectiva nacional". JAMA . 264 (12): 1541–5. doi :10.1001/jama.1990.03450120053028. PMID 2395193.
- ^ Glassman AH, Helzer JE, Covey LS, Cottler LB, Stetner F, Tipp JE, Johnson J (septiembre de 1990). "Fumar, dejar de fumar y depresión mayor". JAMA . 264 (12): 1546–9. doi :10.1001/jama.1990.03450120058029. PMID 2395194.
- ^ Covey LS, Glassman AH, Stetner F (1998). "Fumar cigarrillos y depresión mayor". Revista de enfermedades adictivas . 17 (1): 35–46. doi :10.1300/J069v17n01_04. PMID 9549601.
- ^ Hall SM, Muñoz RF, Reus VI, Sees KL (octubre de 1993). "Nicotina, afecto negativo y depresión". Revista de Psicología Clínica y Consultoría . 61 (5): 761–7. doi :10.1037/0022-006X.61.5.761. PMID 7902368.
- ^ Park, Edward; Pineles, Beth L.; Samet, Jonathan M. (2014). "Revisión sistemática y metaanálisis del aborto espontáneo y la exposición materna al humo de tabaco durante el embarazo". Revista estadounidense de epidemiología . 179 (7): 807–823. doi :10.1093/aje/kwt334. PMC 3969532 . PMID 24518810.
- ^ Cnattingius, Sven (2004). "La epidemiología del tabaquismo durante el embarazo: prevalencia del tabaquismo, características maternas y resultados del embarazo". Nicotine & Tobacco Research . 6 (2): 125–140. doi : 10.1080/14622200410001669187 . PMID 15203816.
- ^ Wang M, Wang ZP, Gong R, Zhao ZT (enero de 2014). "Fumador materno durante el embarazo y defectos del tubo neural en la descendencia: un metaanálisis". Sistema nervioso del niño . 30 (1): 83–9. doi :10.1007/s00381-013-2194-5. PMID 23760473. S2CID 40996359.
- ^ Ward C, Lewis S, Coleman T (mayo de 2007). "Prevalencia del tabaquismo materno y la exposición al humo de tabaco ambiental durante el embarazo e impacto en el peso al nacer: estudio retrospectivo utilizando la cohorte Millennium". BMC Public Health . 7 : 81. doi : 10.1186/1471-2458-7-81 . PMC 1884144 . PMID 17506887.
- ^ Kroon LA (septiembre de 2007). "Interacciones farmacológicas con el tabaquismo". American Journal of Health-System Pharmacy . 64 (18): 1917–21. doi :10.2146/ajhp060414. PMID 17823102. S2CID 5397510.
- ^ Ande A, McArthur C, Ayuk L, Awasom C, Achu PN, Njinda A, Sinha N, Rao PS, Agudelo M, Nookala AR, Simon S, Kumar A, Kumar S (2015). "Efecto del tabaquismo leve a moderado en la carga viral, las citocinas, el estrés oxidativo y las enzimas del citocromo P450 en individuos infectados por el VIH". PLOS ONE . 10 (4): e0122402. Bibcode :2015PLoSO..1022402A. doi : 10.1371/journal.pone.0122402 . PMC 4399877 . PMID 25879453.
- ^ Chen H, Vlahos R, Bozinovski S, Jones J, Anderson GP, Morris MJ (abril de 2005). "Efecto de la exposición al humo de cigarrillo a corto plazo sobre el peso corporal, el apetito y el neuropéptido Y cerebral en ratones". Neuropsicofarmacología . 30 (4): 713–9. doi : 10.1038/sj.npp.1300597 . hdl : 10453/17016 . PMID 15508020.
- ^ "Fumar cigarrillos puede afectar drásticamente el apetito y el control del peso". News-Medical . 1 de noviembre de 2004. Archivado desde el original el 4 de junio de 2022 . Consultado el 6 de octubre de 2022 .
- ^ Vanni H, Kazeros A, Wang R, Harvey BG, Ferris B, De BP, Carolan BJ, Hübner RH, O'Connor TP, Crystal RG (mayo de 2009). "Fumar cigarrillos induce la sobreexpresión de un gen que reduce la grasa, AZGP1, en humanos". Chest . 135 (5): 1197–1208. doi :10.1378/chest.08-1024. PMC 2679098 . PMID 19188554.
- ^ Leistikow BN, Martin DC, Milano CE (agosto de 2000). "Lesiones por incendios, desastres y costos de los cigarrillos y las luces de cigarrillos: una visión global". Medicina preventiva . 31 (2 Pt 1): 91–9. doi :10.1006/pmed.2000.0680. PMID 10938207. S2CID 11722177.
- ^ Leistikow BN, Martin DC, Samuels SJ (diciembre de 2000). "Excesos de muertes por lesiones en fumadores: un estudio de cohorte nacional de los Estados Unidos de 1990-95". Prevención de lesiones . 6 (4): 277–80. doi :10.1136/ip.6.4.277. PMC 1730660 . PMID 11144627.
- ^ Cosnes J, Carbonnel F, Carrat F, Beaugerie L, Cattan S, Gendre J (noviembre de 1999). "Efectos del tabaquismo actual y anterior en el curso clínico de la enfermedad de Crohn". Farmacología y terapéutica alimentaria . 13 (11): 1403–11. doi :10.1046/j.1365-2036.1999.00630.x. PMID 10571595. S2CID 6620451.
- ^ Calkins BM (diciembre de 1989). "Un metaanálisis del papel del tabaquismo en la enfermedad inflamatoria intestinal". Enfermedades digestivas y ciencias . 34 (12): 1841–54. doi :10.1007/BF01536701. PMID 2598752. S2CID 5775169.
- ^ Lakatos PL, Szamosi T, Lakatos L (diciembre de 2007). "Fumar en enfermedades inflamatorias del intestino: ¿bueno, malo o feo?". Revista Mundial de Gastroenterología . 13 (46): 6134–9. doi : 10.3748/wjg.13.6134 . PMC 4171221 . PMID 18069751.
- ^ Mahid SS, Minor KS, Soto RE, Hornung CA, Galandiuk S (noviembre de 2006). "Tabaquismo y enfermedad inflamatoria intestinal: un metaanálisis". Mayo Clinic Proceedings . 81 (11): 1462–71. doi :10.4065/81.11.1462. PMID 17120402.
- ^ Missmer SA, Hankinson SE, Spiegelman D, Barbieri RL, Marshall LM, Hunter DJ (octubre de 2004). "Incidencia de endometriosis confirmada por laparoscopia según factores demográficos, antropométricos y de estilo de vida". American Journal of Epidemiology . 160 (8): 784–96. doi : 10.1093/aje/kwh275 . PMID 15466501.
- ^ Calhaz-Jorge C, Mol BW, Nunes J, Costa AP (septiembre de 2004). "Factores clínicos predictivos de endometriosis en una población infértil portuguesa". Human Reproduction . 19 (9): 2126–31. doi : 10.1093/humrep/deh374 . PMID 15229202.
- ^ Baron JA (enero de 1996). "Efectos beneficiosos de la nicotina y el tabaquismo: lo real, lo posible y lo espurio". British Medical Bulletin . 52 (1): 58–73. doi : 10.1093/oxfordjournals.bmb.a011533 . PMID 8746297.
- ^ Schwartz SM, Marshall LM, Baird DD (octubre de 2000). "Contribuciones epidemiológicas para comprender la etiología de los leiomiomas uterinos". Environmental Health Perspectives . 108 (Supl 5): 821–7. doi : 10.1289/ehp.00108s5821 . JSTOR 3454313. PMID 11035989.
- ^ Lubin JH, Steindorf K (enero de 1995). "Uso de cigarrillos y estimación del cáncer de pulmón atribuible al radón en los Estados Unidos". Radiation Research . 141 (1): 79–85. Bibcode :1995RadR..141...79L. doi :10.2307/3579093. JSTOR 3579093. PMID 7997518.
- ^ Reid A, de Klerk NH, Ambrosini GL, Berry G, Musk AW (agosto de 2006). "El riesgo de cáncer de pulmón con el aumento del tiempo transcurrido desde que se dejó de exponerse al amianto y se dejó de fumar". Medicina ocupacional y ambiental . 63 (8): 509–12. doi :10.1136/oem.2005.025379. PMC 2078130 . PMID 16849527.
- ^ Lederle FA, Larson JC, Margolis KL, Allison MA, Freiberg MS, Cochrane BB, Graettinger WF, Curb JD (octubre de 2008). "Eventos de aneurisma aórtico abdominal en la iniciativa de salud de la mujer: estudio de cohorte". BMJ . 337 : a1724. doi :10.1136/bmj.a1724. PMC 2658825 . PMID 18854591.
- ^ Kanis JA, Johnell O, Oden A, Johansson H, De Laet C, Eisman JA, Fujiwara S, Kroger H, McCloskey EV, Mellstrom D, Melton LJ, Pols H, Reeve J, Silman A, Tenenhouse A (febrero de 2005). "Fumar y riesgo de fractura: un metaanálisis". Osteoporosis International . 16 (2): 155–62. doi :10.1007/s00198-004-1640-3. PMID 15175845. S2CID 19890259.
- ^ Sørensen LT (abril de 2012). "Cicatrización de heridas e infección en cirugía. El impacto clínico del tabaquismo y el abandono del hábito: una revisión sistemática y un metanálisis". Archivos de Cirugía . 147 (4): 373–83. doi : 10.1001/archsurg.2012.5 . PMID 22508785.
- ^ "Fumar y diabetes". Centros para el Control y la Prevención de Enfermedades . 23 de abril de 2018.
- ^ "Informe del Director General de Servicios de Salud de 2014: Las consecuencias del tabaquismo para la salud: 50 años de progreso". Centros para el Control y la Prevención de Enfermedades . 5 de marzo de 2018.
- ^ abc Li B, Li D, Liu JF, Wang L, Li BZ, Yan XJ, et al. (junio de 2021). "La "paradoja del tabaquismo" no es cierta en pacientes con accidente cerebrovascular isquémico: una revisión sistemática y un metanálisis". Revista de neurología . 268 (6): 2042–2054. doi : 10.1007/s00415-019-09596-3 . PMC 8179908 . PMID 31664548.
- ^ abcdefg Usman MS, Siddiqi TJ, Khan MS, Patel UK, Shahid I, Ahmed J, et al. (agosto de 2020). "¿Existe una paradoja del fumador en la COVID-19?". BMJ Evidence-Based Medicine . 26 (6): bmjebm–2020–111492. doi : 10.1136/bmjebm-2020-111492 . PMID 32788164.
- ^ ab Arafa A, Mostafa A, Navarini AA, Dong JY (agosto de 2020). "La asociación entre el tabaquismo y el riesgo de cáncer de piel: un metanálisis de estudios de cohorte". Cancer Causes & Control . 31 (8): 787–794. doi :10.1007/s10552-020-01319-8. PMID 32458137. S2CID 218898153.
- ^ Xu C, Lu HX, Wang YX, Chen Y, Yang SH, Luo YJ (2016). "Asociación entre el tabaquismo y el riesgo de mal agudo de montaña: un metaanálisis de estudios observacionales". Investigación médica militar . 3 : 37. doi : 10.1186/s40779-016-0108-z . PMC 5146861 . PMID 27980800.
- ^ Lai O, Recke A, Zillikens D, Kasperkiewicz M (agosto de 2018). "Influencia del tabaquismo en el pénfigo: una revisión sistemática y un análisis agrupado de la literatura". Revista de la Academia Europea de Dermatología y Venereología . 32 (8): 1256–1262. doi :10.1111/jdv.14886. PMID 29478302. S2CID 3830347.
- ^ Wijarnpreecha K, Lou S, Panjawatanan P, Cheungpasitporn W, Pungpapong S, Lukens FJ, Ungprasert P (noviembre de 2018). "Fumar cigarrillos y riesgo de enfermedad celíaca: una revisión sistemática y un metanálisis". United European Gastroenterology Journal . 6 (9): 1285–1293. doi :10.1177/2050640618786790. PMC 6206527 . PMID 30386601.
- ^ To N, Ford AC, Gracie DJ (julio de 2016). "Revisión sistemática con metanálisis: el efecto del tabaquismo en la historia natural de la colitis ulcerosa". Farmacología y terapéutica alimentaria . 44 (2): 117–26. doi : 10.1111/apt.13663 . PMID 27193202.
- ^ Hopper CP, Zambrana PN, Goebel U, Wollborn J (junio de 2021). "Una breve historia del monóxido de carbono y sus orígenes terapéuticos". Óxido nítrico . 111–112: 45–63. doi :10.1016/j.niox.2021.04.001. ISSN 1089-8603. PMID 33838343. S2CID 233205099.
- ^ abcde Chen H (2018). "El panorama cambiante de la investigación epidemiológica del Parkinson". Journal of Parkinson's Disease . 8 (1): 1–12. doi : 10.3233/JPD-171238 . PMC 5836408 . PMID 29154293.
- ^ Kouli A, Torsney KM, Kuan WL (2018). "Enfermedad de Parkinson: etiología, neuropatología y patogénesis". En Stoker TB, Greenland JC (eds.). Enfermedad de Parkinson: patogénesis y aspectos clínicos [Internet] . Brisbane: Codon publications. doi : 10.15586/codonpublications.parkinsonsdisease.2018 . ISBN 9780994438164. Número PMID 30702842.
- ^ Martino R, Candundo H, Lieshout PV, Shin S, Crispo JA, Barakat-Haddad C (2017). "Factores de inicio y progresión en la enfermedad de Parkinson: una revisión sistemática". Neurotoxicología . 61 : 132–141. Bibcode :2017NeuTx..61..132M. doi :10.1016/j.neuro.2016.04.003. PMID 27058967. S2CID 31774312.
- ^ Breckenridge CB, Berry C, Chang ET, Sielken RL, Mandel JS (2016). "Asociación entre la enfermedad de Parkinson y el tabaquismo, la vida rural, el consumo de agua de pozo, la agricultura y el uso de pesticidas: revisión sistemática y metanálisis". PLOS ONE . 11 (4): e0151841. Bibcode :2016PLoSO..1151841B. doi : 10.1371/journal.pone.0151841 . PMC 4824443 . PMID 27055126.
- ^ Ascherio A, Schwarzschild MA (2016). "La epidemiología de la enfermedad de Parkinson: factores de riesgo y prevención". The Lancet. Neurología . 15 (12): 1257–1272. doi :10.1016/S1474-4422(16)30230-7. PMID 27751556. S2CID 19994300.
- ^ Oertel W, Schulz JB (octubre de 2016). "Tratamientos actuales y experimentales de la enfermedad de Parkinson: una guía para neurocientíficos". Journal of Neurochemistry . 139 (Supl 1): 325–337. doi : 10.1111/jnc.13750 . PMID 27577098. S2CID 30497369.
- ^ Ma C, Liu Y, Neumann S, Gao X (2017). "Nicotina del tabaquismo y la dieta y la enfermedad de Parkinson: una revisión". Neurodegeneración Traslacional . 6 : 18. doi : 10.1186/s40035-017-0090-8 . PMC 5494127 . PMID 28680589.
- ^ Scientific American. Munn & Company. 10 de noviembre de 1888. pág. 296.
- ^ Hopper CP, De La Cruz LK, Lyles KV, Wareham LK, Gilbert JA, Eichenbaum Z, et al. (diciembre de 2020). "El papel del monóxido de carbono en la comunicación entre el microbioma intestinal y el huésped". Chemical Reviews . 120 (24): 13273–13311. doi :10.1021/acs.chemrev.0c00586. PMID 33089988. S2CID 224824871.
- ^ Weinblatt E, Shapiro S, Frank CW, Sager RV (agosto de 1968). "Pronóstico de los hombres después del primer infarto de miocardio: mortalidad y primera recurrencia en relación con parámetros seleccionados". Revista estadounidense de salud pública y salud de la nación . 58 (8): 1329–47. doi :10.2105/AJPH.58.8.1329. PMC 1228764 . PMID 5691369.
- ^ Nefzger MD, Quadfasel FA, Karl VC (septiembre de 1968). "Un estudio retrospectivo del tabaquismo en la enfermedad de Parkinson". American Journal of Epidemiology . 88 (2): 149–58. doi :10.1093/oxfordjournals.aje.a120874. PMID 5673487.
- ^ Sagud M, Mihaljevic Peles A, Pivac N (septiembre de 2019). "Fumar en la esquizofrenia: hallazgos recientes sobre un viejo problema". Current Opinion in Psychiatry . 32 (5): 402–408. doi :10.1097/YCO.0000000000000529. PMID 31135490. S2CID 167219141.
- ^ Coustals N, Martelli C, Brunet-Lecomte M, Petillion A, Romeo B, Benyamina A (agosto de 2020). "Tabaquismo crónico y cognición en pacientes con esquizofrenia: un metaanálisis" (PDF) . Schizophrenia Research . 222 : 113–121. doi :10.1016/j.schres.2020.03.071. PMID 32507373. S2CID 219300105.
- ^ Pradhan P, Tirumala S, Liu X, Sayer JM, Jerina DM, Yeh HJ (mayo de 2001). "Estructura de la solución de un aducto transabierto (10S)-dA de (+)-(7S,8R,9S,10R)-7,8-dihidroxi-9,10-epoxi-7,8,9,10-tetrahidrobenzo[a]pireno en un dúplex de ADN totalmente complementario: evidencia de una conformación syn mayor". Bioquímica . 40 (20): 5870–81. doi :10.1021/bi002896q. PMID 11352722.
- ^ Bray F, Tyczynski JE, Parkin DM (enero de 2004). "¿Aumento o descenso? Las fases cambiantes de la epidemia de cáncer de pulmón de 1967 a 1999 en los 15 países de la Unión Europea". Revista Europea del Cáncer . 40 (1): 96–125. doi :10.1016/j.ejca.2003.08.005. PMID 14687795.
- ^ Jones M, Fosbery R, Taylor D (2000). "Respuestas a las preguntas de autoevaluación". Biología 1. Cambridge Advanced Sciences. pág. 250. ISBN 978-0-521-78719-2.
- ^ ab Feng Z, Hu W, Hu Y, Tang MS (octubre de 2006). "La acroleína es un importante agente de cáncer de pulmón relacionado con el tabaco: unión preferencial en puntos críticos mutacionales de p53 e inhibición de la reparación del ADN". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 103 (42): 15404–9. Bibcode :2006PNAS..10315404F. doi : 10.1073/pnas.0607031103 . PMC 1592536 . PMID 17030796.
- ^ Koop CE . «Tabaco para fumar y tabaco sin humo». Archivado desde el original el 23 de julio de 2006 . Consultado el 15 de julio de 2006 .
- ^ ab Hecht SS (julio de 1999). "Carcinógenos del humo del tabaco y cáncer de pulmón". Revista del Instituto Nacional del Cáncer . 91 (14): 1194–210. doi : 10.1093/jnci/91.14.1194 . PMID 10413421.
- ^ "Interacción del ADN con el benzopireno". ADN . Archivado desde el original el 23 de diciembre de 2004 . Consultado el 5 de marzo de 2005 .
- ^ Kataoka H, Sumida A, Makita M (1997). "Determinación de aldehídos alifáticos y aromáticos en el humo del cigarrillo mediante cromatografía de gases con detección fotométrica de llama". Chromatographia . 44 (9–10): 491–6. doi :10.1007/BF02466742. S2CID 97329744.
- ^ Sumner PE, Moore JM, Boyette MD. "Renovación de graneros para el curado de tabaco" (PDF) . Publicaciones de ingeniería de extensión . Facultad de Ciencias Agrícolas y Ambientales de la Universidad de Georgia. Archivado desde el original (PDF) el 24 de mayo de 2013 . Consultado el 6 de mayo de 2012 .
- ^ NOVA . "En busca de un cigarrillo más seguro". PBS .
- ^ Godish T (2001). Calidad ambiental en interiores. Chelsea, Michigan: Lewis Publishers. págs. 77–9. ISBN 978-1-56670-402-1.
- ^ "Fumar, salud y personalidad". REBEK. 13 de mayo de 2015. Archivado desde el original el 18 de mayo de 2015. Consultado el 13 de mayo de 2015 .
- ^ Centro de Promoción de la Salud y Medicina Preventiva del Ejército de los Estados Unidos . "Fuentes radiológicas de posible exposición y/o contaminación" (PDF) . Archivado desde el original (PDF) el 12 de diciembre de 2006.
- ^ Martell EA (marzo de 1983). "Dosis de radiación alfa en las bifurcaciones bronquiales de fumadores por exposición en interiores a la progenie del radón". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 80 (5): 1285–9. Bibcode :1983PNAS...80.1285M. doi : 10.1073/pnas.80.5.1285 . PMC 393580 . PMID 6572389.
- ^ Muggli ME, Ebbert JO, Robertson C, Hurt RD (septiembre de 2008). "Despertando a un gigante dormido: la respuesta de la industria tabacalera al problema del polonio-210". American Journal of Public Health . 98 (9): 1643–50. doi :10.2105/AJPH.2007.130963. PMC 2509609 . PMID 18633078.
- ^ Rego B (septiembre de 2009). "El caso Polonium: una historia oculta del cáncer, la radiación y la industria del tabaco" (PDF) . Isis; una revista internacional dedicada a la historia de la ciencia y sus influencias culturales . 100 (3): 453–84. doi :10.1086/644613. PMID 19960838. S2CID 26001557. Archivado desde el original (PDF) el 2016-03-04 . Consultado el 20 de julio de 2014 .
- ^ Oficina de Servicios de Investigación, División de Seguridad Radiológica. "F. Fuentes típicas de exposición a la radiación". Institutos Nacionales de Salud de Estados Unidos. Archivado desde el original el 13 de junio de 2013. Consultado el 6 de mayo de 2012 .
- ^ "Riesgo de radiación en los exámenes de rayos X y TC –". Tabla de dosis . Associated Radiologists. Archivado desde el original el 26 de abril de 2012 . Consultado el 6 de mayo de 2012 .
- ^ "Riesgos y realidades de la radiación" (PDF) . Agencia de Protección Ambiental de los Estados Unidos. 16 de julio de 2014.
- ^ ab "Exposición cotidiana a la radiación". Front Line . Public Broadcasting System.
- ^ "Temores por radiación tras explosión en Japón". BBC . 2011-07-21.
- ^ Proctor RN (1 de diciembre de 2006). "Fumando polonio". The New York Times .
- ^ "Humo de tabaco | Protección contra la radiación". Agencia de Protección Ambiental de los Estados Unidos . Consultado el 6 de mayo de 2012 .
- ^ Hecht SS (2011). "Carcinógenos del humo del tabaco y cáncer de pulmón". En Penning TM (ed.). Carcinogénesis química . Totowa, NJ: Springer. p. 67. ISBN 9781617379949.
- ^ abcd Messner B, Bernhard D (2014). "Tabaquismo y enfermedad cardiovascular: mecanismos de disfunción endotelial y aterogénesis temprana". Arteriosclerosis, trombosis y biología vascular . 34 (3): 509–515. doi : 10.1161/ATVBAHA.113.300156 . PMID 24554606.
- ^ Bonetti PO, Lerman LO, Lerman A (2003). "Disfunción endotelial: un marcador de riesgo aterosclerótico". Arteriosclerosis, trombosis y biología vascular . 23 (2): 168–175. doi : 10.1161/01.ATV.0000051384.43104.FC . PMID: 12588755. S2CID : 34213675.
- ^ Talhout R, Opperhuizen A, van Amsterdam JG (octubre de 2007). "El papel del acetaldehído en la adicción al humo del tabaco". Neuropsicofarmacología europea . 17 (10): 627–36. doi :10.1016/j.euroneuro.2007.02.013. PMID 17382522. S2CID 25866206.
- ^ Hilts PJ (2 de agosto de 1994). "Adicción relativa a las drogas". The New York Times . Consultado el 6 de mayo de 2012 .
- ^ "Cuadros de comparación de sustancias de Henningfield-Benowitz". Archivado desde el original el 19 de junio de 2012. Consultado el 6 de mayo de 2012 .
- ^ "AADAC|La verdad sobre el tabaco: la adicción". Servicios de salud de Alberta. Archivado desde el original el 25 de febrero de 2014.
- ^ Gervais A, O'Loughlin J, Meshefedjian G, Bancej C, Tremblay M (agosto de 2006). "Hitos en el curso natural del inicio del consumo de cigarrillos entre los adolescentes". CMAJ . 175 (3): 255–61. doi :10.1503/cmaj.051235. PMC 1513423 . PMID 16880445.
- ^ Instituto Nacional del Cáncer. "Los daños del tabaquismo y los beneficios para la salud de dejar de fumar". Hoja informativa . Institutos Nacionales de Salud de los Estados Unidos . Consultado el 6 de mayo de 2012 .
- ^ Smith D (2000). "Fumar aumenta la depresión en adolescentes". Monitor on Psychology . Asociación Estadounidense de Psicología . Consultado el 6 de mayo de 2012 .
- ^ Instituto Nacional sobre el Abuso de Drogas. "La mente sobre la materia: la adicción al tabaco". Institutos Nacionales de Salud de Estados Unidos. Archivado desde el original el 5 de mayo de 2012. Consultado el 6 de mayo de 2012 .
- ^ Parkin C, Fairweather DB, Shamsi Z, Stanley N, Hindmarch I (marzo de 1998). "Los efectos del tabaquismo en el rendimiento durante la noche". Psicofarmacología . 136 (2): 172–8. doi :10.1007/s002130050553. PMID 9551774. S2CID 22962937.
- ^ Maneckjee R, Minna JD (octubre de 1994). "Los opioides inducen mientras que la nicotina suprime la apoptosis en células de cáncer de pulmón humano". Crecimiento celular y diferenciación . 5 (10): 1033–40. PMID 7848904.
- ^ Guillem K, Vouillac C, Azar MR, Parsons LH, Koob GF, Cador M, Stinus L (septiembre de 2005). "La inhibición de la monoaminooxidasa aumenta drásticamente la motivación para autoadministrarse nicotina en ratas". The Journal of Neuroscience . 25 (38): 8593–600. doi :10.1523/JNEUROSCI.2139-05.2005. PMC 6725504 . PMID 16177026.
- ^ Villégier AS, Blanc G, Glowinski J, Tassin JP (septiembre de 2003). "La sensibilización conductual transitoria a la nicotina se vuelve duradera con inhibidores de la monoaminooxidasa". Farmacología, bioquímica y comportamiento . 76 (2): 267–74. doi :10.1016/S0091-3057(03)00223-5. PMID 14592678. S2CID 30370768.
- ^ ab "Fumador pasivo". Asociación Estadounidense del Pulmón. Junio de 2007. Consultado el 6 de mayo de 2012 .
- ^ Skipina TM, Upadhya B, Soliman EZ (julio de 2021). Munafò M (ed.). "La exposición al humo de segunda mano se asocia con la prevalencia de insuficiencia cardíaca: examen longitudinal de la Encuesta Nacional de Examen de Salud y Nutrición". Nicotine & Tobacco Research . 23 (9). Oxford University Press en nombre de la Society for Research on Nicotine and Tobacco : 1512–1517. doi :10.1093/ntr/ntab047. eISSN 1469-994X. LCCN 00244999. PMID 34213549. S2CID 235707832.
- ^ "Protección de las personas frente al humo del tabaco". www.who.int . Consultado el 27 de diciembre de 2023 .
- ^ Woo, Mary A.; Stevenson, William G.; Moser, Debra K.; Trelease, Robert B.; Harper, Ronald M. (1 de marzo de 1992). "Patrones de variabilidad de la frecuencia cardíaca latido a latido en la insuficiencia cardíaca avanzada". American Heart Journal . 123 (3): 704–710. doi :10.1016/0002-8703(92)90510-3. ISSN 0002-8703. PMID 1539521.
- ^ ab Grupo de trabajo del IARC sobre la evaluación de los riesgos carcinógenos para los seres humanos (2007). "Tabaco sin humo y algunas N-nitrosaminas específicas del tabaco" (PDF) . Monografías del IARC sobre la evaluación de los riesgos carcinógenos para los seres humanos . 89 : 1–592. PMC 4781254. PMID 18335640 .
- ^ "¿Qué es el cáncer?". Guía detallada . Sociedad Estadounidense del Cáncer. 2011-04-11. Archivado desde el original el 2010-07-07 . Consultado el 2012-05-05 .
- ^ Hashibe, M.; Mathew, B.; Kuruvilla, B.; Thomas, G.; Sankaranarayanan, R.; Parkin, DM; Zhang, ZF (2000). "Tabaco de mascar, alcohol y riesgo de eritroplasia". Epidemiología del cáncer, biomarcadores y prevención . 9 (7): 639–645. ISSN 1055-9965. PMID 10919731.
- ^ Dollar KM, Mix JM, Kozlowski LT (mayo de 2008). "Cigarros pequeños, cigarros grandes: omisiones y comisiones de información sobre daños y reducción de daños en Internet". Nicotine & Tobacco Research . 10 (5): 819–26. CiteSeerX 10.1.1.1009.3126 . doi :10.1080/14622200802027214. PMID 18569755.
- ^ Shanks TG, Burns DM (febrero de 1988). "Disease Consequences of Cigar Smoking" (PDF) . En Shopland DR, Burns DM, Hoffmann D, Cummings KM, Amacher RH (eds.). Cigars: Health Effects and Trends (Cigarros: efectos y tendencias en la salud) . Smoking and Tobacco Control Monograph No. 9 (Monografía sobre el control del tabaquismo y el tabaco n.º 9). Instituto Nacional del Cáncer. págs. 105–60. Archivado desde el original (PDF) el 7 de febrero de 2017. Consultado el 5 de mayo de 2012 .
- ^ "Preguntas y respuestas sobre el hábito de fumar puros y el cáncer". Instituto Nacional del Cáncer. 2000-03-07 . Consultado el 2008-10-21 .
- ^ Chang CM, Corey CG, Rostron BL, Apelberg BJ (abril de 2015). "Revisión sistemática del tabaquismo y la mortalidad por todas las causas y relacionada con el tabaquismo". BMC Public Health . 15 : 390. doi : 10.1186/s12889-015-1617-5 . PMC 4408600 . PMID 25907101.
- ^ Shapiro JA, Jacobs EJ, Thun MJ (febrero de 2000). Ganz PA (ed.). "Fumar puros en hombres y riesgo de muerte por cánceres relacionados con el tabaco". Primaria. Revista del Instituto Nacional del Cáncer . 92 (4). Oxford University Press : 333–7. doi : 10.1093/jnci/92.4.333 . eISSN: 1460-2105. PMID: 10675383. S2CID : 7772405.
- ^ Rodu B, Plurphanswat N (enero de 2021). "Mortalidad entre fumadores masculinos de cigarros y cigarrillos en los EE. UU." (PDF) . Primaria. Harm Reduction Journal . 18 (1). BioMed Central : 7. doi : 10.1186/s12954-020-00446-4 . LCCN 2004243422. PMC 7789747 . PMID 33413424. S2CID 230800394.
- ^ CDCTobaccoFree (2 de noviembre de 2023). "Cigarros puros". Centros para el Control y la Prevención de Enfermedades . Consultado el 23 de febrero de 2024 .
- ^ Nonnemaker J, Rostron B, Hall P, MacMonegle A, Apelberg B (septiembre de 2014). Morabia A (ed.). "Mortalidad y costos económicos del uso regular de puros en los Estados Unidos, 2010". Primaria. Revista Estadounidense de Salud Pública . 104 (9). Asociación Estadounidense de Salud Pública : e86-91. doi :10.2105/AJPH.2014.301991. eISSN 1541-0048. PMC 4151956 . PMID 25033140. S2CID 207276270.
- ^ Misner J (18 de noviembre de 2009). "Estudio de la UF descubre que más adolescentes fuman narguile". The Independent Florida Alligator .
- ^ Knishkowy B, Amitai Y (julio de 2005). "Fumar en pipa de agua (narguile): una conducta de riesgo para la salud emergente". Pediatría . 116 (1): e113–9. doi : 10.1542/peds.2004-2173 . PMID 15995011.
- ^ Hurt RD (20 de febrero de 2010). "Fumar en narguile: ¿es más seguro que fumar cigarrillos?". Clínica Mayo.
- ^ "EGIPTO: Fumar pipa de agua supone un riesgo significativo de tuberculosis". IRIN . 24 de marzo de 2008.
- ^ "Advierten a los egipcios sobre el consumo de pipa". The Australian . Reuters. 17 de marzo de 2007.
- ^ CDCTobaccoFree (20 de octubre de 2023). "Hookahs". Centros para el Control y la Prevención de Enfermedades . Consultado el 4 de enero de 2024 .
- ^ ab Shihadeh A, Azar S, Antonios C, Haddad A (septiembre de 2004). "Hacia un modelo topográfico del consumo de narguile en cafés con pipa de agua: un estudio piloto en un barrio de alto nivel socioeconómico de Beirut, Líbano". Farmacología, bioquímica y comportamiento . 79 (1): 75–82. doi :10.1016/j.pbb.2004.06.005. PMID 15388286. S2CID 29182130.
- ^ Djordjevic MV, Stellman SD, Zang E (enero de 2000). "Dosis de nicotina y carcinógenos pulmonares administrados a fumadores de cigarrillos". Journal of the National Cancer Institute . 92 (2): 106–11. doi :10.1093/jnci/92.2.106. PMID 10639511.
- ^ "La OMS advierte que la cachimba puede suponer el mismo riesgo que los cigarrillos". USA Today . Associated Press. 29 de mayo de 2007.
- ^ Natto SB (2005). "Tabaquismo y salud periodontal en una población de Arabia Saudita". Revista Dental Sueca. Suplemento (176): 8–52, índice. PMID 16223098.
- ^ Koch W (28 de diciembre de 2005). "La tendencia de la cachimba sigue en aumento". USA Today . Consultado el 4 de mayo de 2010 .
- ^ Sajid KM, Chaouachi K, Mahmood R (mayo de 2008). "Fumar en narguile y cáncer: niveles de antígeno carcinoembrionario (CEA) en fumadores exclusivos o que alguna vez han fumado narguile". Harm Reduction Journal . 5 : 19. doi : 10.1186/1477-7517-5-19 . PMC 2438352 . PMID 18501010.
- ^ Koul PA, Hajni MR, Sheikh MA, Khan UH, Shah A, Khan Y, Ahangar AG, Tasleem RA (2011). "Fumar narguile y cáncer de pulmón en el valle de Cachemira del subcontinente indio". Revista asiática del Pacífico para la prevención del cáncer . 12 (2): 519–24. PMID 21545223.
- ^ Bano, Samina; Sajid, Faiza (2015). "Efectos del consumo de tabaco para mojar sin humo (Naswar) sobre las enzimas antioxidantes y el perfil lipídico de sus usuarios". Pakistan Journal of Pharmaceutical Sciences . 28 (5): 1829–1833. PMID 26525023 . Consultado el 22 de marzo de 2023 .
- ^ Boffetta P, Hecht S, Gray N, Gupta P, Straif K (julio de 2008). "Tabaco sin humo y cáncer". The Lancet. Oncología . 9 (7): 667–75. doi :10.1016/S1470-2045(08)70173-6. PMID 18598931.
- ^ Glad Mohesh, MI; Ratchagan, K.; Sundaramurthy, A. (2014). "Un estudio de la variabilidad de la frecuencia cardíaca a corto plazo en usuarios de tabaco para fumar". Revista asiática de ciencias médicas . 5 (3): 91–94. doi : 10.3126/ajms.v5i3.9588 .
- ^ "Resúmenes para pacientes. Intervenciones de atención primaria para prevenir el consumo de tabaco en niños y adolescentes: declaración de recomendaciones del Grupo de Trabajo de Servicios Preventivos de EE. UU." Anales de Medicina Interna . 159 (8): I–36. Octubre de 2013. doi : 10.7326/0003-4819-159-8-201310150-00699 . PMID 23974179. S2CID 28035258.
- ^ "Siete de cada diez personas están protegidas por al menos una medida de control del tabaco". Organización Mundial de la Salud . Consultado el 15 de agosto de 2023 .
- ^ "Precio medio de un paquete de cigarrillos". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ "Impuestos como porcentaje del precio de los cigarrillos". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ "Aplicación de las prohibiciones a la publicidad del tabaco". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ "Apoyo para ayudar a dejar de consumir tabaco". Our World in Data . Consultado el 5 de marzo de 2020 .
- ^ Guindon GE, Boisclair D (2003). Tendencias pasadas, actuales y futuras del consumo de tabaco (PDF) . Washington DC: Banco Internacional de Reconstrucción y Fomento / Banco Mundial. Págs. 13-16. ISBN 978-1-932126-66-2. Consultado el 22 de marzo de 2009 .
- ^ ab "WHO/WPRO-Smoking Statistics". Oficina Regional de la Organización Mundial de la Salud para el Pacífico Occidental. 28 de mayo de 2002. Archivado desde el original el 8 de noviembre de 2009. Consultado el 1 de enero de 2009 .
- ^ "Adolescentes y cigarrillos electrónicos". Instituto Nacional sobre el Abuso de Drogas. 2016-02-01 . Consultado el 2018-12-23 .
- ^ "Datos breves sobre los riesgos de los cigarrillos electrónicos para niños, adolescentes y adultos jóvenes". CDC. 2018-12-03 . Consultado el 2018-12-23 .
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (noviembre de 2007). "Fumador de cigarrillos entre adultos: Estados Unidos, 2006". MMWR. Informe semanal de morbilidad y mortalidad . 56 (44): 1157–61. PMID 17989644.
- ^ ab Mathers, Colin ; Boerma, Ties; Fat, Doris Ma (2008). La carga mundial de morbilidad: actualización de 2004 (PDF) . Organización Mundial de la Salud . hdl :10665/43942. ISBN 9789241563710. OCLC 264018380. Archivado desde el original el 7 de febrero de 2022 . Consultado el 6 de octubre de 2022 .
- ^ ab "Hoja informativa sobre el tabaco de la OMS/WPRO". Oficina Regional de la Organización Mundial de la Salud para el Pacífico Occidental. 2007-05-29. Archivado desde el original el 2009-02-07 . Consultado el 2009-01-01 .
- ^ CDCTobaccoFree (16 de agosto de 2021). «Control mundial del tabaco». Centros para el Control y la Prevención de Enfermedades . Consultado el 24 de febrero de 2024 .
- ^ Asociación Estadounidense del Pulmón. "Datos sobre el tabaco | Estado del control del tabaco". www.lung.org . Consultado el 24 de febrero de 2024 .
- ^ "Estas dos industrias matan a más personas de las que emplean". IFLScience . 21 de febrero de 2019 . Consultado el 9 de marzo de 2019 .
- ^ Jha P, Peto R (enero de 2014). "Efectos globales del tabaquismo, del abandono del hábito y de los impuestos al tabaco". The New England Journal of Medicine . 370 (1): 60–8. doi : 10.1056/nejmra1308383 . PMID 24382066. S2CID 4299113.
- ^ Dubey, Divyani (1 de junio de 2022). "Análisis de datos: el tabaco mata a 3.700 personas cada día y causa el 27 % de los casos de cáncer". Factchecker.in . Consultado el 4 de septiembre de 2022 .
- ^ "El tabaco en China". Organización Mundial de la Salud . Archivado desde el original el 2022-08-03 . Consultado el 2022-09-04 .
- ^ Educación primaria y secundaria | Humo de tabaco ambiental | Ley de protección de los niños de 2001 | Política de no fumar en los servicios para niños | Sección 4303
- ^ Colgrove J, Bayer R, Bachynski KE (junio de 2011). "¿No queda ningún lugar donde esconderse? La prohibición de fumar en los espacios públicos". The New England Journal of Medicine . 364 (25): 2375–7. doi : 10.1056/NEJMp1104637 . PMID 21612464. S2CID 205107540.
- ^ Djian, Jean-Michel (24 de mayo de 2007). Los manuscritos de Tombuctú: la historia escrita de África al descubierto Archivado el 11 de noviembre de 2009 en Wayback Machine . Unesco, ID 37896.
- ^ De Klerk, Nicolás Hubert; Almizcle, Arthur William (2003). "Historia del tabaco y la salud". Respirología . 8 (3): 286–290. doi : 10.1046/j.1440-1843.2003.00483.x . PMID 14528877. S2CID 9689926.
- ^ Brandt, Allan M. (enero de 2012). "Inventar conflictos de intereses: una historia de las tácticas de la industria tabacalera". American Journal of Public Health . 102 (1): 63–71. doi :10.2105/AJPH.2011.300292. ISSN 0090-0036. PMC 3490543 . PMID 22095331.
- ^ Lincecum G. "Nicotiana tabacum". Herbario Giden Lincecum . Universidad de Texas . Consultado el 9 de diciembre de 2012 .
- ^ Adler IA (1980). "Clásicos en oncología. Crecimientos malignos primarios del pulmón. Isaac A. Adler, AM, MD". CA: A Cancer Journal for Clinicians . 30 (5): 295–301. doi : 10.3322/canjclin.30.5.295 . PMID 6773624. S2CID 6967224.
- ^ Fisher I (1924). "¿El tabaco daña el cuerpo humano?". Reader's Digest . Archivado desde el original el 18 de abril de 2014.
- ^ Witschi H (noviembre de 2001). "Una breve historia del cáncer de pulmón". Toxicological Sciences . 64 (1): 4–6. doi : 10.1093/toxsci/64.1.4 . PMID 11606795.
- ^ Adler I (1912). Crecimientos malignos primarios de los pulmones y los bronquios: un estudio patológico y clínico. Nueva York: Longmans, Green. OCLC 14783544.[ página necesaria ] , citado en Spiro SG, Silvestri GA (septiembre de 2005). "Cien años de cáncer de pulmón". American Journal of Respiratory and Critical Care Medicine . 172 (5): 523–9. doi :10.1164/rccm.200504-531OE. PMID 15961694. S2CID 21653414.
- ^ Instituto Nacional del Cáncer. «20 años de retraso entre el tabaquismo y el cáncer de pulmón». Archivado desde el original el 17 de febrero de 2003.
- ^ Proctor, Robert N. (mayo de 2004). "La epidemia mundial de tabaquismo: historia y estado de situación". Clinical Lung Cancer . 5 (6): 371–376. doi :10.3816/CLC.2004.n.016. PMID 15217537.
- ^ Bedard, Kelly; Deschênes, Olivier (1 de febrero de 2006). "El impacto a largo plazo del servicio militar en la salud: evidencia de los veteranos de la Segunda Guerra Mundial y de la Guerra de Corea". American Economic Review . 96 (1): 176–194. doi :10.1257/000282806776157731. ISSN 0002-8282. PMID 29125728.
- ^ abc Oreskes N , Conway EM (2010). Mercaderes de la duda: cómo un puñado de científicos oscureció la verdad sobre cuestiones que van desde el humo del tabaco hasta el calentamiento global . San Francisco, CA: Bloomsbury Press. p. 15. ISBN 978-1-59691-610-4.
- ^ abc Michaels D (2008). La duda es su producto: cómo el ataque de la industria a la ciencia amenaza su salud. Oxford [Oxfordshire]: Oxford University Press. pp. 4–5. ISBN 978-0-19-530067-3.
- ^ ab Doll R, Hill AB (septiembre de 1950). "Tabaquismo y carcinoma de pulmón; informe preliminar". British Medical Journal . 2 (4682): 739–48. doi :10.1136/bmj.2.4682.739. PMC 2038856 . PMID 14772469.
- ^ Doll R, Hill AB (junio de 2004). "La mortalidad de los médicos en relación con sus hábitos de fumar: un informe preliminar. 1954". BMJ . 328 (7455): 1529–33, discusión 1533. doi :10.1136/bmj.328.7455.1529. PMC 437141 . PMID 15217868.
- ^ Di Cicco, Maria Elisa; Ragazzo, Vincenzo; Jacinto, Tiago (septiembre de 2016). "Mortalidad en relación con el tabaquismo: el estudio de médicos británicos". Breathe . 12 (3): 275–276. doi :10.1183/20734735.013416. ISSN 1810-6838. PMC 5298160 . PMID 28210302.
- ^ Cirujano General de los Estados Unidos (1964). Tabaquismo y salud: Informe del Comité Asesor del Cirujano General del Servicio de Salud Pública (PDF) (Informe). Departamento de Salud, Educación y Bienestar . Publicación del Servicio de Salud Pública n.º 1103. Archivado desde el original el 28 de julio de 2022.
- ^ Chapman, Simon; MacKenzie, Ross (9 de febrero de 2010). "La desatención de la investigación mundial a la cesación del tabaquismo sin ayuda: causas y consecuencias". PLOS Medicine . 7 (2): e1000216. doi : 10.1371/journal.pmed.1000216 . PMC 2817714 . PMID 20161722.
- ^ ab Brandt AM (2007). El siglo del cigarrillo: el ascenso, la caída y la persistencia letal del producto que definió a Estados Unidos. Nueva York: Basic Books, miembro del Perseus Books Group. ISBN 978-0-465-07047-3.
- ^ Pell JP, Haw S, Cobbe S, Newby DE, Pell AC, Fischbacher C, McConnachie A, Pringle S, Murdoch D, Dunn F, Oldroyd K, Macintyre P, O'Rourke B, Borland W (julio de 2008). "Legislación libre de humo y hospitalizaciones por síndrome coronario agudo" (PDF) . The New England Journal of Medicine . 359 (5): 482–91. doi :10.1056/NEJMsa0706740. hdl :1893/16659. PMID: 18669427.
Bibliografía
- Frieden, Thomas R. et al. Las consecuencias del tabaquismo para la salud: 50 años de progreso: un informe del Cirujano General (2014) en línea
- Oreskes, Naomi y Erik M. Conway. Mercaderes de la duda: cómo un puñado de científicos ocultaron la verdad sobre cuestiones que van desde el humo del tabaco hasta el calentamiento global (Bloomsbury Publishing USA, 2011).
- Informe de la OMS sobre la epidemia mundial de tabaquismo 2008: el paquete MPOWER (PDF) . Organización Mundial de la Salud . 2008. págs. 6, 8, 20. ISBN 9789240683112. OCLC 476167599. Archivado desde el original (PDF) el 21 de enero de 2022 . Consultado el 6 de octubre de 2022 .
- Mathers, Colin ; Boerma, Ties; Fat, Doris Ma (2008). La carga mundial de morbilidad: actualización de 2004 (PDF) . Organización Mundial de la Salud . hdl :10665/43942. ISBN 9789241563710. OCLC 264018380. Archivado desde el original el 7 de febrero de 2022 . Consultado el 6 de octubre de 2022 .
- "Capítulo 1: Introducción y enfoque de la inferencia causal" (PDF) . Informe del Director General de Servicios de Salud de 2004: Las consecuencias del tabaquismo para la salud (PDF) . Washington DC: Departamento de Salud y Servicios Humanos, Centros para el Control y la Prevención de Enfermedades, Centro Nacional para la Prevención de Enfermedades Crónicas y Promoción de la Salud, Oficina sobre Tabaquismo y Salud. 2004 . Consultado el 24 de mayo de 2009 .
- Cirujano General de los Estados Unidos (1964). Tabaquismo y salud: Informe del Comité Asesor del Cirujano General del Servicio de Salud Pública (PDF) (Informe). Departamento de Salud, Educación y Bienestar . Publicación del Servicio de Salud Pública N.º 1103. Archivado desde el original el 28 de julio de 2022.
- "Las consecuencias para la salud de la exposición involuntaria al humo del tabaco: un informe del Director General de Sanidad". Atlanta, EE. UU.: Departamento de Salud y Servicios Humanos de EE. UU., Centros para el Control y la Prevención de Enfermedades, Centro Nacional para la Prevención de Enfermedades Crónicas y Promoción de la Salud, Oficina de Tabaquismo y Salud. 2006. Consultado el 15 de febrero de 2009 .
- "Datos y cifras sobre el cáncer 2004: datos básicos sobre el cáncer". Sociedad Estadounidense del Cáncer. Archivado desde el original el 12 de febrero de 2009. Consultado el 21 de enero de 2009 .
- Lichtenstein P, Holm NV, Verkasalo PK, Iliadou A, Kaprio J, Koskenvuo M, Pukkala E, Skytthe A, Hemminki K (julio de 2000). "Factores ambientales y hereditarios en la causa del cáncer: análisis de cohortes de gemelos de Suecia, Dinamarca y Finlandia". The New England Journal of Medicine . 343 (2): 78–85. doi : 10.1056/NEJM200007133430201 . PMID 10891514.
- Montesano R, Hall J (octubre de 2001). "Causas ambientales de cánceres humanos". European Journal of Cancer . 37 (Supl. 8): S67–87. doi :10.1016/S0959-8049(01)00266-0. PMID 11602374.
Enlaces externos
- Acción de concienciación para dejar de fumar: ¿cuánta gente fuma en los coches?
![Porcentaje de muertes por tabaquismo, 2017[48]](http://upload.wikimedia.org/wikipedia/commons/thumb/d/dd/Share-deaths-smoking.png/360px-Share-deaths-smoking.png)
![Número de muertes atribuidas al tabaquismo por cada 100.000 personas en 2017[49]](http://upload.wikimedia.org/wikipedia/commons/thumb/4/41/Death-rate-smoking.png/360px-Death-rate-smoking.png)


![Impuestos como porcentaje del precio de los cigarrillos, 2014[286]](http://upload.wikimedia.org/wikipedia/commons/thumb/d/d4/Taxes-as-share-of-cigarette-price.png/300px-Taxes-as-share-of-cigarette-price.png)
![Tipos de prohibiciones a la publicidad del tabaco, 2014[287]](http://upload.wikimedia.org/wikipedia/commons/thumb/d/d9/Enforcement-of-bans-on-tobacco-advertising.png/300px-Enforcement-of-bans-on-tobacco-advertising.png)
![Apoyo para ayudar a dejar de consumir tabaco, 2014[288]](http://upload.wikimedia.org/wikipedia/commons/thumb/1/10/Support-to-help-to-quit-tobacco-use.png/300px-Support-to-help-to-quit-tobacco-use.png)






