Dejar de fumar

| Parte de una serie sobre |
| De fumar |
|---|
Dejar de fumar , generalmente llamado dejar de fumar o dejar de fumar , es el proceso de dejar de fumar tabaco . [1] El humo del tabaco contiene nicotina , que es adictiva y puede causar dependencia . [2] [3] Como resultado, la abstinencia de nicotina a menudo dificulta el proceso de dejar de fumar.
Fumar es la principal causa de muerte evitable y un problema de salud pública mundial. [4] El consumo de tabaco conduce con mayor frecuencia a enfermedades que afectan al corazón y los pulmones, siendo el tabaquismo un factor de riesgo importante para los ataques cardíacos , [5] [6] accidentes cerebrovasculares , [7] enfermedad pulmonar obstructiva crónica (EPOC), [8] fibrosis pulmonar idiopática (FPI), [9] enfisema , [8] y varios tipos y subtipos de cánceres [10] (en particular cáncer de pulmón , cánceres de orofaringe , [11] laringe , [11] y boca , [11] cáncer de esófago y páncreas ). [12] Dejar de fumar reduce significativamente el riesgo de morir por enfermedades relacionadas con el tabaquismo. [13] [14] El riesgo de ataque cardíaco en un fumador disminuye en un 50% después de un año de dejar de fumar. De manera similar, el riesgo de cáncer de pulmón disminuye en un 50% en 10 años de dejar de fumar [15]
Entre 2001 y 2010, aproximadamente el 70% de los fumadores en los Estados Unidos expresaron su deseo de dejar de fumar, y el 50% informó haber intentado hacerlo durante el año anterior. [16] Se pueden utilizar muchas estrategias para dejar de fumar, entre ellas dejar de fumar de golpe sin ayuda (" de golpe "), reducir el consumo y luego dejar de fumar, asesoramiento conductual y medicamentos como bupropión , citisina , terapia de reemplazo de nicotina o vareniclina . En los últimos años, especialmente en Canadá y el Reino Unido , muchos fumadores han pasado a utilizar cigarrillos electrónicos para dejar de fumar tabaco. [16] [17] [18] Sin embargo, un estudio de 2022 encontró que el 20% de los fumadores que intentaron usar cigarrillos electrónicos para dejar de fumar lo lograron, pero el 66% de ellos terminaron como usuarios duales de cigarrillos y productos de vapeo un año después. [19]
La mayoría de los fumadores que intentan dejar de fumar lo hacen sin ayuda. Sin embargo, solo entre el 3 y el 6 % de los intentos de dejar de fumar sin ayuda tienen éxito a largo plazo. [20] Tanto el asesoramiento conductual como los medicamentos aumentan la tasa de éxito en dejar de fumar, y una combinación de asesoramiento conductual con un medicamento como el bupropión es más eficaz que cualquiera de las intervenciones por separado. [21] Un metaanálisis de 2018, realizado sobre 61 ensayos controlados aleatorizados , mostró que entre las personas que dejaron de fumar con un medicamento para dejar de fumar (y algo de ayuda conductual), aproximadamente el 20 % seguían siendo no fumadores un año después, en comparación con el 12 % que no tomaron medicamentos. [22]
En los fumadores dependientes de la nicotina, dejar de fumar puede provocar síntomas de abstinencia de nicotina, como antojos de nicotina, ansiedad , irritabilidad, depresión y aumento de peso. [23] : 2298 Los métodos profesionales de apoyo para dejar de fumar generalmente intentan abordar los síntomas de abstinencia de nicotina para ayudar a la persona a liberarse de la adicción a la nicotina.
Métodos para dejar de fumar
Sin ayuda
A menudo, se necesitan varios intentos y, potencialmente, utilizar diferentes enfoques cada vez, antes de lograr la abstinencia a largo plazo. Más del 74,7% de los fumadores intentan dejar de fumar sin ninguna ayuda, [24] también conocido como " de golpe ", o con remedios caseros. Se estima que los ex fumadores hacen entre 6 y 30 intentos antes de dejar de fumar con éxito. [25] Identificar qué enfoque o técnica es finalmente más exitoso es difícil. Se ha estimado, por ejemplo, que solo entre el 4% y el 7% de las personas son capaces de dejar de fumar en cualquier intento dado sin medicamentos u otra ayuda. [2] [26] La mayoría de los intentos de dejar de fumar todavía se realizan sin ayuda, aunque la tendencia parece estar cambiando. [27] En los EE. UU., por ejemplo, la tasa de abandono sin ayuda cayó del 91,8% en 1986 al 52,1% entre 2006 y 2009. [27] Los métodos sin ayuda más frecuentes fueron el "dejar de fumar de golpe", [27] un término que se ha utilizado para referirse tanto al abandono sin ayuda como al abandono abrupto y la "disminución gradual del número" de cigarrillos, o la "reducción del número de cigarrillos". [3]
De golpe y porrazo
" De golpe " es un término coloquial que indica la retirada abrupta de una droga adictiva. En este contexto, indica el cese repentino y completo del consumo de nicotina. En tres estudios, fue el método para dejar de fumar citado por el 76% [28] , el 85% [29] o el 88% [30] de los que habían dejado de fumar con éxito a largo plazo. En un amplio estudio británico sobre ex fumadores en la década de 1980, antes de la llegada de la farmacoterapia, el 53% de los ex fumadores dijo que "no era nada difícil" dejar de fumar, el 27% dijo que era "bastante difícil" y el 20% restante lo encontró muy difícil. [31] Los estudios han demostrado que dos tercios de los que habían dejado de fumar recientemente informaron haber utilizado el método de golpe y lo encontraron útil. [32]
Reducir para dejar de fumar
La reducción gradual implica reducir lentamente la ingesta diaria de nicotina. Este método se puede lograr teóricamente mediante cambios repetidos a cigarrillos con niveles más bajos de nicotina, reduciendo gradualmente la cantidad de cigarrillos fumados diariamente o fumando solo una fracción de un cigarrillo en cada ocasión. Una revisión sistemática de 2009 realizada por investigadores de la Universidad de Birmingham encontró que la terapia de reemplazo gradual de nicotina podría ser eficaz para dejar de fumar. [33] [34] No hay una diferencia significativa en las tasas de abandono entre los fumadores que dejan de fumar mediante una reducción gradual o un cese abrupto, medido por la abstinencia de fumar de al menos seis meses desde el día en que dejaron de fumar. La misma revisión también analizó cinco ayudas farmacológicas para la reducción. Al reducir la cantidad de cigarrillos fumados, encontró alguna evidencia de que la vareniclina adicional o la terapia de reemplazo de nicotina de acción rápida pueden afectar positivamente el abandono durante seis meses o más. [33]
Medicamentos
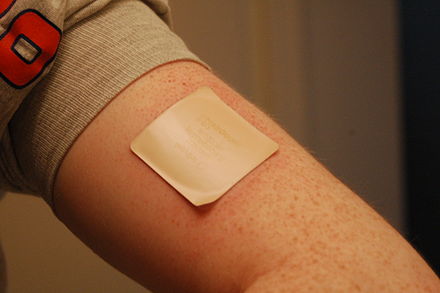
La Sociedad Estadounidense del Cáncer señala que "los estudios publicados en revistas médicas han informado que aproximadamente el 25% de los fumadores que usan medicamentos pueden permanecer sin fumar durante más de 6 meses". [34] Los medicamentos individuales incluyen:
- Terapia de reemplazo de nicotina (TRN): la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) ha aprobado cinco medicamentos para administrar nicotina en una forma que no implica los riesgos de fumar: parches transdérmicos de nicotina , chicles de nicotina , pastillas de nicotina , inhaladores de nicotina , aerosoles orales de nicotina y aerosoles nasales de nicotina. [35] La evidencia de alta calidad indica que estas formas de TRN mejoran la tasa de éxito de las personas que intentan dejar de fumar. [36] Las TRN están destinadas a usarse durante un período corto de tiempo y deben reducirse gradualmente a una dosis baja antes de dejar de fumar. Las TRN aumentan la probabilidad de dejar de fumar entre un 50 y un 60 % en comparación con placebo o ningún tratamiento. [35] Algunos efectos secundarios informados son irritación local leve (inhaladores y aerosoles) y dolor torácico no isquémico (poco frecuente). [35] [37] Otros incluyen dolor de boca y dispepsia (chicle), náuseas o acidez de estómago (pastillas), así como trastornos del sueño, insomnio y una reacción cutánea local (parches). [37] [38] Un estudio encontró que el 93% de los usuarios de TRN de venta libre recaen y vuelven a fumar en un plazo de seis meses. [39] Hay evidencia débil de que agregar mecamilamina a la nicotina sea más efectivo que la nicotina sola. [40]
- Antidepresivos : El antidepresivo bupropión se considera un medicamento de primera línea para dejar de fumar y se ha demostrado en muchos estudios que aumenta las tasas de éxito a largo plazo. Aunque el bupropión aumenta el riesgo de sufrir efectos adversos, no hay evidencia clara de que el fármaco tenga más o menos efectos adversos en comparación con un placebo. La nortriptilina produce tasas significativas de abstinencia en comparación con el placebo. [41] Otros antidepresivos, como los inhibidores selectivos de la recaptación de serotonina (ISRS) y la hierba de San Juan, no han demostrado de manera consistente ser eficaces para dejar de fumar. [41]
- La vareniclina disminuye la necesidad de fumar y reduce los síntomas de abstinencia, por lo que se considera un medicamento de primera línea para dejar de fumar. [42] El número de personas que dejan de fumar con vareniclina es mayor que con bupropión o TRN. [43] La vareniclina duplicó con creces las posibilidades de dejar de fumar en comparación con el placebo, y también fue tan eficaz como la combinación de dos tipos de TRN. Se ha descubierto que 2 mg/día de vareniclina conducen a la tasa de abstinencia más alta (33,2 %) de cualquier terapia individual, mientras que 1 mg/día conduce a una tasa de abstinencia del 25,4 %. Una revisión sistemática y un metanálisis de ensayos controlados aleatorios de 2016 concluyeron que no hay evidencia que respalde una conexión entre la vareniclina y el aumento de eventos cardiovasculares. [44] Surgieron preocupaciones de que la vareniclina puede causar efectos secundarios neuropsiquiátricos, incluidos pensamientos y comportamientos suicidas. [43] Sin embargo, estudios más recientes indican efectos secundarios neuropsiquiátricos menos graves. Por ejemplo, un estudio de 2016 en el que participaron 8.144 pacientes tratados en 140 centros de 16 países "no mostró un aumento significativo de los eventos adversos neuropsiquiátricos atribuibles a la vareniclina o al bupropión en comparación con el parche de nicotina o el placebo". [45] No se ha identificado ningún vínculo entre estados depresivos, agitación o pensamientos suicidas en fumadores que toman vareniclina para disminuir la necesidad de fumar. [43] En el caso de las personas que tienen problemas de salud mental preexistentes, la vareniclina puede aumentar ligeramente el riesgo de experimentar estos eventos adversos neuropsiquiátricos. [43]
- La clonidina puede reducir los síntomas de abstinencia y "aproximadamente duplica las tasas de abstinencia en comparación con un placebo", pero sus efectos secundarios incluyen sequedad de boca y sedación, y dejar de tomar el medicamento abruptamente puede causar presión arterial alta y otros efectos secundarios. [46] [47]
- No hay evidencia sólida de que los ansiolíticos sean útiles. [48]
- Anteriormente, se utilizaba rimonabant , que es un antagonista del receptor cannabinoide tipo 1 , para ayudar a dejar de fumar y moderar el aumento de peso esperado. [49] Pero es importante saber que los fabricantes de rimonabant y taranabant interrumpieron la producción en 2008 debido a graves efectos secundarios sobre el sistema nervioso central. [49]
La Guía estadounidense de 2008 especifica que son eficaces tres combinaciones de medicamentos: [46] : 118–120
- Parche de nicotina de larga duración y chicle o aerosol NRT ad libitum
- Parche de nicotina e inhalador de nicotina
- Parche de nicotina y bupropión (la única combinación que la FDA de EE. UU. ha aprobado para dejar de fumar)
Un metaanálisis de 2018, realizado sobre 61 ECA , mostró que durante su primer año de intentar dejar de fumar, aproximadamente el 80% de los participantes en los estudios que recibieron asistencia farmacológica (bupropión, TRN o vareniclina) volvieron a fumar, mientras que el 20% continuó sin fumar durante todo el año (es decir: se mantuvo abstinente). [22] En comparación, el 12% de las personas que recibieron placebo dejaron de fumar durante (al menos) un año entero. [22] Esto hace que el beneficio neto del tratamiento farmacológico sea del 8% después de los primeros 12 meses. [22] En otras palabras, de 100 personas que tomarán medicación, aproximadamente 8 de ellas permanecerían sin fumar después de un año gracias al tratamiento. [22] Durante un año, el beneficio del uso de medicamentos para dejar de fumar (bupropión, TRN o vareniclina) disminuye del 17% en 3 meses, al 12% en 6 meses y al 8% en 12 meses. [22]
Intervenciones comunitarias
Las intervenciones comunitarias que utilizan "múltiples canales para brindar refuerzo, apoyo y normas para no fumar" pueden tener un efecto en los resultados de abandono del hábito de fumar entre los adultos. [50] Los métodos específicos utilizados en la comunidad para alentar el abandono del hábito de fumar entre los adultos incluyen:
- Políticas que hagan que los lugares de trabajo [28] y los espacios públicos sean lugares libres de humo. Se estima que las "leyes integrales de limpieza en espacios interiores" pueden aumentar las tasas de abandono del hábito de fumar entre un 12% y un 38%. [51] En 2008, los Servicios contra el Alcoholismo y el Abuso de Sustancias del Estado de Nueva York prohibieron que los pacientes, el personal y los voluntarios fumaran en 1.300 centros de tratamiento de adicciones. [52]
- Normas voluntarias que hacen que los hogares sean lugares libres de humo, lo que se cree que promueve el abandono del hábito de fumar. [28] [53]
- Iniciativas para educar al público sobre los efectos del humo de segunda mano en la salud , [54] incluidos los peligros significativos de la infiltración de humo de segunda mano para los residentes de viviendas multifamiliares. [55]
- Aumentar el precio de los productos de tabaco, por ejemplo mediante impuestos . El Grupo de Trabajo sobre Servicios Preventivos Comunitarios de los Estados Unidos encontró "evidencia científica sólida" de que esto es eficaz para aumentar el abandono del consumo de tabaco [56] : 28–30 Se estima que un aumento del precio del 10% aumentará las tasas de abandono del hábito de fumar entre un 3 y un 5%. [51]
- Campañas en los medios de comunicación . Hay evidencia que sugiere que, cuando se combinan con otros tipos de intervenciones, las campañas en los medios de comunicación pueden ser beneficiosas. [56] : 30–32 [57]
- Hay evidencia débil que sugiere que imponer prohibiciones de fumar a nivel institucional en hospitales y prisiones puede reducir las tasas de tabaquismo y la exposición al humo de segunda mano. [58]
Intervenciones del farmacéutico
Las intervenciones dirigidas por farmacéuticos han demostrado ser eficaces para ayudar a los intentos de dejar de fumar. Muchas revisiones sistemáticas han analizado la importancia de la participación de los farmacéuticos. En Malasia , su estudio analizó cómo la intervención de los farmacéuticos en la atención médica general de los pacientes mostró mejoras en la detección de las primeras etapas de la enfermedad. [59] Esto permitió comenzar el tratamiento más temprano en la EPOC causada por el tabaquismo . Además, los farmacéuticos en Malasia podían recetar productos de TRN , y cuando dirigían un servicio para dejar de fumar, era más exitoso que otros ensayos para dejar de fumar en Malasia. [59] También se demostró que el asesoramiento de los farmacéuticos y los productos de TRN eran más eficaces para dejar de fumar que el uso de TRN solo.
En los servicios para dejar de fumar dirigidos por farmacéuticos en Etiopía , el estudio encontró beneficios estadística y clínicamente significativos a favor de la intervención del farmacéutico. [60] Encontraron que la atención estructurada, las visitas regulares y la fácil accesibilidad a los farmacéuticos ayudaron a más personas que intentaban dejar de fumar que sin ellos. Sin embargo, el estudio concluyó que se deben realizar más investigaciones en el área, ya que encontraron un riesgo desconocido de sesgo en los estudios incluidos [60]
Otra revisión sistemática analizó la intervención de los farmacéuticos en el abandono del hábito de fumar y en las intervenciones relacionadas con el consumo de alcohol y el peso. [61] Encontraron que la evidencia sugiere que cuanto más prolongada es la intervención dirigida por el farmacéutico, más influyente es el intento de dejar de fumar. [61] Además, encontraron que los farmacéuticos comunitarios eran beneficiosos en la difusión de información de salud pública. Los farmacéuticos tienen un gran alcance en la comunidad para ayudar a dejar de fumar y han demostrado que ayudan con las modificaciones del estilo de vida y el uso adecuado de la terapia de reemplazo de nicotina. [61]
Intervenciones digitales
- Los programas informáticos interactivos basados en la web y autónomos y las comunidades en línea ayudan a los participantes a dejar de fumar. Por ejemplo, los "medidores de abandono" registran estadísticas como el tiempo que una persona ha permanecido abstinente. [62] Las intervenciones personalizadas, interactivas y computarizadas pueden ser prometedoras, [46] : 93–94 sin embargo, la base de evidencia para tales intervenciones es débil. [63] [64] [65]
- Una intervención basada en el teléfono móvil en la que se envían mensajes de texto automatizados de apoyo junto con otras formas de apoyo ayuda a más personas a dejar de fumar: "La evidencia actual respalda un impacto beneficioso de las intervenciones para dejar de fumar basadas en el teléfono móvil en los resultados de la cesación a los seis meses". [66] [67] [68] Un ensayo aleatorio de 2011 de apoyo para dejar de fumar basado en el teléfono móvil en el Reino Unido encontró que un programa de cesación Txt2Stop mejoró significativamente las tasas de cesación a los seis meses. [69] Un metaanálisis de 2013 también señaló "beneficios modestos" de las intervenciones de salud móviles. [70]
- Programas interactivos basados en la web combinados con un teléfono móvil: dos ECA documentaron los efectos del tratamiento a largo plazo (tasa de abstinencia: 20-22%) de dichas intervenciones. [71] [72]
Enfoques psicosociales
- El Great American Smokeout es un evento anual que invita a los fumadores a dejar de fumar por un día, con la esperanza de poder extender este período para siempre.
- El Día Mundial Sin Tabaco de la Organización Mundial de la Salud se celebra cada año el 31 de mayo.
- El apoyo para dejar de fumar se ofrece a menudo a través de las líneas telefónicas para dejar de fumar [73] [74] (por ejemplo, el número gratuito de EE. UU. 1-800-QUIT-NOW) o en persona. Tres metanálisis han llegado a la conclusión de que el apoyo telefónico para dejar de fumar es eficaz en comparación con un asesoramiento mínimo o nulo o la autoayuda y que el apoyo telefónico para dejar de fumar con medicación es más eficaz que la medicación sola, [46] : 91–92 [56] : 40–42 y que el asesoramiento individual intensivo es más eficaz que la intervención breve de asesoramiento personal. [75] También se observó una ligera tendencia hacia mejores resultados para el asesoramiento más intensivo en otro metanálisis. Este análisis distinguió entre intervenciones reactivas (fumadores que llaman a las líneas para dejar de fumar) y proactivas (fumadores que reciben llamadas). Para las personas que llamaron a la línea para dejar de fumar ellos mismos, las llamadas adicionales ayudaron a dejar de fumar durante seis meses o más. Al iniciar de manera proactiva el contacto con un fumador, el asesoramiento telefónico aumentó las probabilidades de dejar de fumar en un 2-4% en comparación con las personas que no recibieron llamadas. [76] Hay un aumento de aproximadamente el 10% al 25% en la probabilidad de éxito al dejar de fumar con más apoyo conductual proporcionado en persona o por teléfono cuando se utiliza como complemento a la farmacoterapia. [77]
- Las redes sociales de cesación en línea intentan emular los modelos de cesación grupal fuera de línea mediante aplicaciones web diseñadas específicamente para ello. Están diseñadas para promover el apoyo social en línea y el estímulo para los fumadores cuando se alcanzan hitos (generalmente calculados automáticamente). Los primeros estudios han demostrado que la cesación social es especialmente eficaz con fumadores de entre 19 y 29 años. [78]
- El apoyo psicológico grupal o individual puede ayudar a las personas que desean dejar de fumar. Recientemente, la terapia grupal ha sido más útil que la autoayuda y alguna otra intervención individual. [79] La forma de asesoramiento de apoyo psicológico puede ser efectiva sola; combinarla con medicación es más eficaz, y el número de sesiones de apoyo con medicación se correlaciona con la efectividad. [46] : 89–90, 101–103 [79] [75] Los estilos de asesoramiento que han sido efectivos en las actividades para dejar de fumar incluyen la entrevista motivacional , [80] [81] [82] la terapia cognitivo conductual [83] y la terapia de aceptación y compromiso , [84] métodos basados en la terapia cognitivo conductual.
- La clínica grupal Freedom From Smoking incluye ocho sesiones y presenta un plan paso a paso para dejar de fumar. Cada sesión está diseñada para ayudar a los fumadores a controlar su comportamiento. El formato de la clínica alienta a los participantes a trabajar en el proceso y los problemas de dejar de fumar tanto de forma individual como en grupo. [85]
- Múltiples formatos de intervenciones psicosociales aumentan las tasas de abandono: 10,8% sin intervención, 15,1% con un formato, 18,5% con dos formatos y 23,2% con tres o cuatro formatos. [46] : 91
- El modelo transteórico , que incluye "etapas de cambio", se ha utilizado para adaptar los métodos de abandono del hábito de fumar a las personas, [86] [87] [88] [89] sin embargo, hay cierta evidencia que sugiere que "las intervenciones de autoayuda basadas en etapas (sistemas expertos y/o materiales personalizados) y el asesoramiento individual no son ni más ni menos efectivos que sus equivalentes no basados en etapas". [90]
Cómo fijar una fecha para dejar de fumar
La mayoría de los recursos para dejar de fumar, como los Centros para el Control y la Prevención de Enfermedades (CDC) [91] y la Clínica Mayo [92], alientan a los fumadores a crear un plan para dejar de fumar, que incluya fijar una fecha para dejar de fumar, lo que les ayuda a anticipar y planificar los desafíos que implica el hábito de fumar. Un plan para dejar de fumar puede mejorar las posibilidades de que un fumador deje de fumar con éxito [93] [94] [95] , al igual que fijar el lunes como fecha para dejar de fumar, dado que las investigaciones han demostrado que los lunes, más que cualquier otro día, es cuando los fumadores buscan información en línea para dejar de fumar [96] y llaman a las líneas telefónicas estatales para dejar de fumar. [97] En Nepal, los fumadores no son egoístas; se inicia una campaña de salud de dos semanas con motivo del día de San Valentín y el Vasant panchami para motivar a las personas a dejar de fumar como un sacrificio por sus seres queridos y convertirlo en una decisión significativa de la vida. Esta campaña está atrayendo la atención del público. [98]
Autoayuda

Los materiales de autoayuda pueden producir un pequeño aumento en las tasas de abandono, especialmente cuando no hay otra forma de intervención de apoyo. [99] "El efecto de la autoayuda fue débil", y el número de tipos de autoayuda no produjo tasas de abstinencia más altas. [46] : 89–91 Sin embargo, las modalidades de autoayuda para dejar de fumar incluyen:
- Grupos de autoayuda en persona, como Nicotina Anónimos , [100] [101] o recursos para dejar de fumar basados en la web, como Smokefree.gov, que ofrece varios tipos de asistencia, incluidos materiales de autoayuda. [102]
- WebMD: un recurso que ofrece información de salud, herramientas para gestionar la salud y apoyo. [103]
- Libros de autoayuda como La manera fácil de dejar de fumar de Allen Carr . [104]
- Espiritualidad : En una encuesta realizada a fumadores adultos, el 88% informó tener antecedentes de práctica o creencia espiritual, y de ellos, más de tres cuartas partes opinaban que el uso de recursos espirituales puede ayudarlos a dejar de fumar. [105]
- Una revisión del entrenamiento de atención plena como tratamiento para la adicción mostró una reducción en el deseo y el tabaquismo después del entrenamiento. [106]
- Las actividades físicas ayudan a mantener el abandono del hábito de fumar incluso si no hay evidencia concluyente sobre la intensidad de ejercicio más apropiada. [107]
Retroalimentación bioquímica
Existen varios métodos que permiten que un fumador vea el impacto de su consumo de tabaco y los efectos inmediatos de dejar de fumar. El uso de métodos de retroalimentación bioquímica puede permitir identificar y evaluar a los consumidores de tabaco, y el seguimiento durante el esfuerzo por dejar de fumar puede aumentar la motivación para dejar de fumar. [108] [109] En cuanto a la evidencia, se sabe poco sobre los efectos del uso de pruebas biomecánicas para determinar el riesgo de una persona relacionado con el abandono del hábito de fumar. [110]
- Monitoreo de monóxido de carbono (CO) en el aliento: el monóxido de carbono es un componente significativo del humo del cigarrillo, y un monitor de monóxido de carbono en el aliento puede usarse para detectar el uso actual de cigarrillos. La concentración de monóxido de carbono en el aliento está directamente relacionada con la concentración de CO en la sangre, conocida como porcentaje de carboxihemoglobina . El valor de demostrar la concentración de CO en la sangre a un fumador a través de una muestra de aliento no invasiva es que vincula el hábito de fumar con el daño fisiológico asociado con el tabaquismo. [111] Las concentraciones de CO muestran una disminución notable en cuestión de horas después de dejar de fumar, lo que puede alentar a alguien a trabajar para dejar de fumar. El monitoreo de CO en el aliento se ha utilizado para dejar de fumar como una herramienta para proporcionar a los pacientes retroalimentación de biomarcadores, de manera similar a cómo los profesionales del tratamiento en medicina han utilizado otras herramientas de diagnóstico como el estetoscopio, el manguito de presión arterial y la prueba de colesterol. [108]
- Cotinina: La cotinina , un metabolito de la nicotina, está presente en los fumadores. Al igual que el monóxido de carbono, una prueba de cotinina puede ser un biomarcador confiable para determinar el estado de tabaquismo. [112] Los niveles de cotinina se pueden analizar a través de muestras de orina, saliva, sangre o cabello. Una de las principales preocupaciones de las pruebas de cotinina es la invasividad de los métodos de muestreo típicos.
Si bien ambas medidas ofrecen una alta sensibilidad y especificidad, difieren en el método de uso y el costo. Por ejemplo, el monitoreo del CO en el aliento no es invasivo, mientras que la prueba de cotinina se basa en el fluido corporal. Por ejemplo, estos dos métodos se pueden utilizar solos o juntos cuando la verificación de la abstinencia necesita confirmación adicional. [113]
Concursos e incentivos
Los incentivos financieros o materiales para incitar a las personas a dejar de fumar mejoran el abandono del hábito mientras la motivación esté presente. [114] Las competiciones que requieren que los participantes depositen su propio dinero, "apostando" a que tendrán éxito en dejar de fumar, parecen ser un incentivo eficaz. [114] Sin embargo, es más difícil reclutar participantes para este tipo de concurso en comparaciones directas con otros modelos de incentivos, como dar a los participantes terapia de reemplazo de nicotina o colocarlos en un programa de recompensas más típico. [115] La evidencia muestra que los programas de incentivos pueden ser efectivos para las madres embarazadas que fuman. [114] A partir de 2019, hay un número insuficiente de estudios sobre "dejar de fumar y ganar", y otras intervenciones basadas en la competencia y los resultados de los estudios existentes no fueron concluyentes. [116]
Incentivos en el lugar de trabajo
Una revisión Cochrane de 2008 sobre las actividades para dejar de fumar en los lugares de trabajo concluyó que "las intervenciones dirigidas a fumadores individuales aumentan la probabilidad de dejar de fumar". [117] Una revisión sistemática de 2010 determinó que los incentivos y concursos en el lugar de trabajo debían combinarse con intervenciones adicionales para producir aumentos significativos en las tasas de abandono del hábito de fumar. [118]
Sistemas de salud
Se ha demostrado que las intervenciones realizadas a través de proveedores y sistemas de atención sanitaria mejoran el abandono del hábito de fumar entre las personas que visitan esos servicios.
- Un sistema de detección clínica (por ejemplo, avisos informáticos) para identificar si una persona fuma o no duplicó las tasas de abstinencia, del 3,1% al 6,4%. [46] : 78–79 De manera similar, el Grupo de trabajo sobre servicios preventivos comunitarios determinó que los recordatorios a los proveedores, solos o junto con la educación de los proveedores, promueven eficazmente el abandono del hábito de fumar. [56] : 33–38
- Un metaanálisis de la Guía de 2008 estimó que el consejo del médico para dejar de fumar condujo a una tasa de abandono del 10,2%, en comparación con una tasa de abandono del 7,9% entre los pacientes que no recibieron consejo médico para dejar de fumar. [46] : 82–83 Incluso un breve consejo de los médicos puede tener "un pequeño efecto en las tasas de abandono", [119] y hay evidencia de que la probabilidad de los médicos de dar consejos para dejar de fumar disminuye con la edad de la persona que fuma. [120] Hay evidencia de que solo el 81% de los fumadores de 50 años o más recibieron consejos sobre dejar de fumar de sus médicos en el año anterior. [121]
- En el caso de las sesiones de asesoramiento individual o de persona a persona, la duración de cada sesión, el tiempo total de contacto y el número de sesiones se correlacionaron con la eficacia de la cesación tabáquica. Por ejemplo, las intervenciones de "mayor intensidad" (>10 minutos) produjeron una tasa de abandono del 22,1% en comparación con el 10,9% de las "sin contacto"; más de 300 minutos de tiempo de contacto produjeron una tasa de abandono del 25,5% en comparación con el 11,0% de las "sin minutos" y más de 8 sesiones produjeron una tasa de abandono del 24,7% en comparación con el 12,4% de las 0-1 sesiones. [46] : 83–86
- Tanto los médicos como los no médicos aumentaron las tasas de abstinencia en comparación con los médicos de autoayuda o sin médicos. [46] : 87–88 Por ejemplo, una revisión Cochrane de 58 estudios encontró que las intervenciones de enfermería aumentaron la probabilidad de dejar de fumar. [122] Otra revisión encontró algunos efectos positivos cuando los farmacéuticos comunitarios capacitados apoyan a los pacientes en sus ensayos para dejar de fumar. [123]
- Los profesionales dentales también desempeñan un papel clave en el aumento de las tasas de abstinencia del tabaco en la comunidad al asesorar a los pacientes sobre los efectos del tabaco en la salud bucal junto con un examen bucal. [124]
- Según las Directrices de 2008, basadas en dos estudios, la capacitación de los médicos en métodos para dejar de fumar puede aumentar las tasas de abstinencia; [46] : 130 sin embargo, una revisión Cochrane encontró y midió que dicha capacitación disminuyó el tabaquismo en los pacientes. [125]
- La reducción o eliminación de los costos de las terapias para dejar de fumar para los fumadores aumentó las tasas de abandono en tres metanálisis. [46] : 139–140 [56] : 38–40 [126]
- En una revisión sistemática y un metanálisis, las intervenciones multicomponentes aumentaron las tasas de abandono del hábito en los entornos de atención primaria . [127] Las intervenciones "multicomponentes" se definieron como aquellas que combinaban dos o más de las siguientes estrategias conocidas como las "5 A": [46] : 38–43
- Preguntar: Identificar sistemáticamente a todos los consumidores de tabaco en cada visita
- Recomendar: Instar encarecidamente a todos los consumidores de tabaco a que dejen de fumar.

Monitor de CO en el aliento que muestra la concentración de monóxido de carbono de una muestra de aliento exhalado (en ppm) con su correspondiente concentración porcentual de carboxihemoglobina - Evaluar: determinar la voluntad de intentar dejar de fumar
- Ayudar: ayudar al paciente a dejar de fumar (proporcionar apoyo tipo asesoramiento y medicación)
- Organizar — Asegurar el contacto de seguimiento
Sustitutos de los cigarrillos
- La terapia de reemplazo de nicotina (TRN) es el término general que se utiliza para referirse al uso de productos que contienen nicotina pero no tabaco para ayudar a dejar de fumar. Entre ellos se encuentran las pastillas de nicotina, los chicles y los inhaladores de nicotina, los parches de nicotina y los cigarrillos electrónicos. En una revisión de 136 estudios del Grupo Cochrane de Adicción al Tabaco relacionados con la TRN, se encontró evidencia sustancial que respaldaba el uso de la TRN para aumentar las probabilidades de dejar de fumar con éxito en un 50 a 60 % en comparación con un placebo o un grupo de control sin TRN. [128]
- Cigarrillos electrónicos (CE) : existe evidencia de alta certeza de que los CE con nicotina aumentan las tasas de abandono en comparación con la TRN y evidencia de certeza moderada de que aumentan las tasas de abandono en comparación con los CE sin nicotina. [129] [ necesita actualización ] Se sabe poco sobre los daños a largo plazo relacionados con el vapeo. [130] Un informe del Royal College of Physicians del Reino Unido de 2016 apoya el uso de cigarrillos electrónicos como una herramienta para dejar de fumar. [131] Un informe de Public Health England de 2015 afirmó que "se podría alentar a los fumadores que han probado otros métodos para dejar de fumar sin éxito a que prueben los cigarrillos electrónicos (CE) para dejar de fumar y los servicios para dejar de fumar deberían apoyar a los fumadores que usan CE para dejar de fumar ofreciéndoles apoyo conductual". [132] Sin embargo, dado que se sabe poco sobre los efectos a largo plazo, se deben discutir principalmente otras opciones reguladas como la terapia de reemplazo de nicotina, la vareniclina o el bupropión.
Enfoques alternativos

Es importante tener en cuenta que la mayoría de los enfoques alternativos a continuación tienen evidencia mínima para respaldar su uso, y su eficacia y seguridad deben discutirse con un profesional de la salud antes de comenzar.
- Acupuntura : La acupuntura se ha explorado como un método de tratamiento complementario para dejar de fumar. [134] Una revisión Cochrane de 2014 no pudo sacar conclusiones con respecto a la acupuntura debido a que la evidencia es deficiente. [135] Una guía de 2008 no encontró diferencias entre la acupuntura y el placebo, y no encontró estudios científicos que respaldaran la terapia láser basada en los principios de la acupuntura pero sin las agujas. [46] : 99
- Hipnosis : La hipnosis a menudo implica que el hipnoterapeuta sugiera al paciente los resultados desagradables de fumar. [136] Los ensayos clínicos que estudian la hipnosis y la hipnoterapia como método para dejar de fumar no han sido concluyentes. [46] : 100 [137] [138] [139] Una revisión Cochrane no pudo encontrar evidencia del beneficio de la hipnosis para dejar de fumar, y sugirió que si hay un efecto beneficioso, es pequeño en el mejor de los casos. [137] Sin embargo, un ensayo aleatorizado publicado en 2008 encontró que la hipnosis y los parches de nicotina "se comparan favorablemente" con el asesoramiento conductual estándar y los parches de nicotina en las tasas de abandono de 12 meses. [140]
- Medicina herbaria : Se han estudiado muchas hierbas como método para dejar de fumar, incluyendo la lobelia y la hierba de San Juan . [141] [142] Los resultados no son concluyentes, pero la hierba de San Juan muestra pocos efectos adversos, pero es una contraindicación para muchos medicamentos. La lobelia se ha utilizado para tratar enfermedades respiratorias como el asma y la bronquitis, y se ha utilizado para dejar de fumar debido a las similitudes químicas con el tabaco; la lobelia ahora está incluida en la base de datos de plantas venenosas de la FDA . [143] La lobelia todavía se puede encontrar en muchos productos que se venden para dejar de fumar y debe usarse con precaución. Los productos herbales deben discutirse con profesionales de la salud antes de su uso para confirmar la seguridad con otros medicamentos.
- Tabaco sin humo : en Suecia se fuma poco, lo que se refleja en las muy bajas tasas de cáncer entre los hombres suecos. El uso de snus (una forma de tabaco sin humo curado al aire y pasteurizado al vapor, en lugar de pasteurizado al calor) es un método de abandono observado entre los hombres suecos e incluso recomendado por algunos médicos suecos. [144] Sin embargo, el informe del Comité Científico de Riesgos Sanitarios Emergentes y Recientemente Identificados (SCENIHR) concluye que "los productos de tabaco sin humo (STP) son adictivos y su uso es peligroso para la salud. La evidencia sobre la eficacia de los STP como ayuda para dejar de fumar es insuficiente". [145] Un estudio nacional reciente sobre el uso de productos de tabaco alternativos, incluido el snus, no mostró que estos productos promuevan el abandono del hábito. [146]
- Terapia de aversión : es un método de tratamiento que funciona combinando el estímulo placentero de fumar con otros estímulos desagradables. Una revisión Cochrane informó que no hay evidencia suficiente de su eficacia. [147]
- Vacunas de nicotina : Las vacunas de nicotina (por ejemplo, NicVAX y TA-NIC ) funcionan reduciendo la cantidad de nicotina que llega al cerebro; sin embargo, este método de terapia necesita más investigaciones para establecer su función y determinar sus efectos secundarios. [148]
- Tecnología y aprendizaje automático: los estudios de investigación que utilizan herramientas de aprendizaje automático o inteligencia artificial para proporcionar retroalimentación y comunicación a quienes intentan dejar de fumar están aumentando, pero los resultados hasta ahora no son concluyentes. [149] [150] [151]
- La psilocibina se ha estado investigando como posible ayuda para dejar de fumar durante varios años. En 2021, Johns Hopkins Medicine recibió una subvención de los Institutos Nacionales de Salud para explorar los posibles efectos de la psilocibina y la terapia de conversación en la adicción al tabaco. [152]
Poblaciones especiales
Niños y adolescentes
Los métodos utilizados con niños y adolescentes incluyen:
- Mejora de la motivación [153]
- Apoyo psicológico [153]
- Actividades antitabaco para jóvenes, incluida la participación en deportes
- Los programas de estudio basados en la escuela, como la capacitación en habilidades para la vida
- Sesiones de asesoramiento de enfermería en las escuelas [154]
- Reducción del acceso al tabaco
- Medios antitabaco [155] [156]
- Comunicación familiar
Las revisiones Cochrane, principalmente de estudios que combinan la mejora motivacional y el apoyo psicológico, concluyeron que los "enfoques complejos" para dejar de fumar entre los jóvenes son prometedores. [153] [157] La Guía de los EE. UU. de 2008 recomienda un apoyo de estilo asesoramiento para los fumadores adolescentes sobre la base de un metanálisis de siete estudios. [46] : 159–161 Ni la revisión Cochrane ni la Guía de 2008 recomiendan medicamentos para los adolescentes que fuman.
Mujeres embarazadas
Fumar durante el embarazo puede causar efectos adversos para la salud tanto de la mujer como del feto. La Guía de los EE. UU. de 2008 determinó que las "intervenciones psicosociales de persona a persona" (que generalmente incluyen "asesoramiento intensivo") aumentaron las tasas de abstinencia en mujeres embarazadas que fuman al 13,3%, en comparación con el 7,6% en la atención habitual. [46] : 165–167 Las madres que fuman durante el embarazo tienen una mayor tendencia a los partos prematuros . Sus bebés a menudo están subdesarrollados, tienen órganos más pequeños y pesan mucho menos que el peso promedio del bebé. Además, estos bebés tienen sistemas inmunológicos más débiles, lo que los hace más susceptibles a muchas enfermedades, como inflamaciones del oído medio y bronquitis asmática, así como afecciones metabólicas como diabetes e hipertensión, todas las cuales pueden traer morbilidad significativa. [158] Además, un estudio publicado por la Academia Estadounidense de Pediatría muestra que fumar durante el embarazo aumenta la probabilidad de muerte súbita inesperada del lactante ((SUID) o (SIDS)). [159] También existe una mayor probabilidad de que el niño sea fumador en la edad adulta. Una revisión sistemática mostró que las intervenciones psicosociales ayudan a las mujeres a dejar de fumar en las últimas etapas del embarazo y pueden reducir la incidencia de bebés con bajo peso al nacer. [160]
Es un mito que una fumadora pueda causar daño al feto si deja de fumar inmediatamente después de descubrir que está embarazada. Esta idea no se basa en ningún estudio médico ni en ningún hecho. [161]
En un estudio realizado en el Reino Unido con 1140 mujeres embarazadas, se descubrió que los cigarrillos electrónicos eran tan eficaces como los parches de nicotina para ayudar a las mujeres embarazadas a dejar de fumar. La seguridad de los dos productos también fue similar. [162] [163] Sin embargo, la modificación del estilo de vida es el método preferido por las mujeres embarazadas, y deben hablar sobre las técnicas para dejar de fumar con un profesional de la salud.
Esquizofrenia
Estudios realizados en 20 países muestran una fuerte asociación entre los pacientes con esquizofrenia y el tabaquismo. Las personas con esquizofrenia tienen muchas más probabilidades de fumar que aquellas que no padecen la enfermedad. [164] Por ejemplo, en los Estados Unidos, el 80% o más de las personas con esquizofrenia fuman, en comparación con el 20% de la población general en 2006. [165]
Fumadores hospitalizados
Los fumadores que están hospitalizados pueden estar particularmente motivados a dejar de fumar. [46] : 149–150 Una revisión Cochrane de 2012 encontró que las intervenciones que comenzaban durante una estadía en el hospital y continuaban durante un mes o más después del alta eran efectivas para producir abstinencia. [167]
Los pacientes que se someten a una cirugía electiva pueden obtener beneficios de las intervenciones preoperatorias para dejar de fumar, cuando comienzan 4 a 8 semanas antes de la cirugía con asesoramiento semanal para apoyo conductual y uso de terapia de reemplazo de nicotina . [168] Se ha descubierto que reduce las complicaciones y la cantidad de morbilidad posoperatoria. [168]
Trastornos del estado de ánimo
Las personas con trastornos del estado de ánimo o trastornos de déficit de atención e hiperactividad tienen una mayor probabilidad de comenzar a fumar y una menor probabilidad de dejar de fumar. [169] También se ha observado una mayor correlación con el tabaquismo en personas diagnosticadas con trastorno depresivo mayor en cualquier momento de su vida en comparación con aquellas que no lo tenían. Las tasas de éxito en dejar de fumar fueron menores para aquellas personas con un diagnóstico de trastorno depresivo mayor en comparación con las personas sin el diagnóstico. [170] La exposición al humo del cigarrillo en las primeras etapas de la vida, durante el embarazo, la infancia o la adolescencia, puede afectar negativamente el desarrollo neurológico de un niño y aumentar el riesgo de desarrollar trastornos de ansiedad en el futuro. [169]
Sin hogar y pobreza
La falta de vivienda duplica la probabilidad de que una persona sea fumadora en la actualidad. La falta de vivienda es independiente de otros factores socioeconómicos y de las condiciones de salud conductual. Las personas sin hogar tienen las mismas tasas de deseo de dejar de fumar. Aun así, es menos probable que intenten dejar de fumar con éxito que la población general. [170] [171]
En los Estados Unidos, entre el 60 y el 80% de los adultos sin hogar son fumadores. Se trata de una tasa considerablemente superior a la de la población adulta general, que es del 19%. [170] Muchos fumadores actuales que no tienen hogar afirman que fumar es una forma de hacer frente a "toda la presión de no tener hogar". [170] La percepción de que fumar entre las personas sin hogar es "socialmente aceptable" puede reforzar estas tendencias. [170]
Los estadounidenses que viven por debajo de la línea de pobreza tienen tasas más altas de tabaquismo y tasas más bajas de abandono del hábito que aquellos que están por encima de la línea de pobreza. [171] [172] [173] Si bien la población sin hogar está preocupada por los efectos a corto plazo del tabaquismo, como la falta de aliento o la bronquitis recurrente, no están tan preocupados por las consecuencias a largo plazo. [172] La población sin hogar tiene barreras únicas para dejar de fumar, como días desestructurados, el estrés de encontrar un trabajo y necesidades de supervivencia inmediatas que reemplazan el deseo de dejar de fumar. [172]
Estas barreras únicas pueden combatirse mediante farmacoterapia y asesoramiento conductual para los altos niveles de dependencia de la nicotina. El énfasis en los beneficios financieros inmediatos para quienes se preocupan por el corto plazo en lugar del largo plazo, la asociación con refugios para reducir la aceptabilidad social del tabaquismo en esta población y el aumento de los impuestos sobre los cigarrillos y los productos de tabaco alternativos para hacer que la adicción sea aún más difícil de financiar. [174]
Trastornos por consumo concurrente de sustancias
Más de las tres cuartas partes de las personas en tratamiento o en recuperación por problemas de abuso de sustancias son fumadores actuales. [175] [176] Proporcionar intervenciones conductuales (como asesoramiento y consejo) y farmacoterapia, incluida la terapia de reemplazo de nicotina (como el uso de parches o chicles, vareniclina y/o bupropión) aumenta la abstinencia del tabaco que es sostenible y también reduce el riesgo de volver a consumir otras sustancias. [175] [177] [178] [179]
Comparación de tasas de éxito
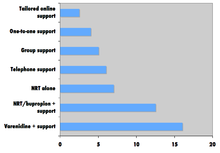
La comparación de las tasas de éxito entre intervenciones puede ser difícil debido a las diferentes definiciones de "éxito" en los estudios. [180] Robert West y Saul Shiffman, autoridades en este campo reconocidas por los departamentos de salud gubernamentales en varios países, [166] : 73, 76, 80 han concluido que, utilizados en conjunto, el "apoyo conductual" y la "medicación" pueden cuadriplicar las probabilidades de que un intento de dejar de fumar tenga éxito.
Una revisión sistemática de 2008 en el European Journal of Cancer Prevention encontró que la terapia conductual grupal era la estrategia de intervención más eficaz para dejar de fumar, seguida del bupropión , el asesoramiento médico intensivo, la terapia de reemplazo de nicotina, el asesoramiento individual, el asesoramiento telefónico, las intervenciones de enfermería y las intervenciones de autoayuda personalizadas; el estudio no analizó la vareniclina . [181]
Factores que afectan el éxito

Dejar de fumar puede ser más difícil para las personas con piel oscura que para las personas con piel clara, ya que la nicotina tiene afinidad por los tejidos que contienen melanina . Los estudios sugieren que esto puede causar el fenómeno de una mayor dependencia de la nicotina y una menor tasa de abandono del hábito de fumar en las personas con piel más oscura. [183]
El tabaquismo tiene un componente social importante. La difusión del abandono del hábito de fumar de persona a persona contribuye a la disminución del hábito de fumar entre diferentes poblaciones o grupos. [184] Un estudio de 2008 de una red densamente interconectada de más de 12.000 personas descubrió que el abandono del hábito de fumar por parte de un individuo determinado reducía las probabilidades de que otras personas a su alrededor encendieran un cigarrillo en las siguientes proporciones: un cónyuge en un 67%, un hermano en un 25%, un amigo en un 36% y un compañero de trabajo en un 34%. [184] Sin embargo, una revisión Cochrane determinó que las intervenciones para aumentar el apoyo social al intento de dejar de fumar de un fumador no mejoraban las tasas de abandono a largo plazo. [185]
Los fumadores que intentan dejar de fumar se enfrentan a influencias sociales que pueden persuadirlos a conformarse y continuar fumando. Los antojos son más fáciles de contener cuando el entorno de uno no provoca el hábito. Supongamos que una persona que dejó de fumar tiene relaciones cercanas con fumadores activos. En ese caso, a menudo se les coloca en situaciones que hacen que el impulso de conformarse sea más tentador. Sin embargo, en un grupo pequeño con al menos otra persona que no fuma, la probabilidad de conformidad disminuye. Se ha demostrado que la influencia social de fumar cigarrillos depende de variables simples. Una variable investigada depende de si hay influencia de un amigo o no amigo. [186] La investigación muestra que las personas tienen un 77% más de probabilidades de conformarse con los no amigos, mientras que las amistades cercanas disminuyen la conformidad. Por lo tanto, si un conocido ofrece un cigarrillo como un gesto de cortesía, la persona que ha dejado de fumar tendrá más probabilidades de romper su compromiso que si se lo hubiera sugerido un amigo. Una investigación reciente de la Encuesta de cuatro países de la Organización Internacional para el Control del Tabaco (ITC) sobre más de 6.000 fumadores encontró que los fumadores con menos amigos fumadores tenían más probabilidades de tener la intención de dejar de fumar y de tener éxito en su intento. [186]
Las expectativas y la actitud son factores importantes. Se produce un ciclo que se perpetúa cuando una persona se siente mal por fumar pero fuma para aliviar ese malestar. Romper ese ciclo puede ser la clave para cambiar la actitud saboteadora. [187]
Los fumadores con trastorno depresivo mayor pueden tener menos éxito en dejar de fumar que los fumadores no deprimidos. [46] : 81 [188]
La recaída (volver a fumar después de dejar de fumar) se ha relacionado con problemas psicológicos como baja autoeficacia , [189] [190] o respuestas de afrontamiento no óptimas; [191] sin embargo, no se ha demostrado que los enfoques psicológicos para prevenir la recaída sean exitosos. [192] Por el contrario, se sugiere que la vareniclina tiene algunos efectos y la terapia de reemplazo de nicotina puede ayudar a los abstemios sin ayuda. [192] [193]
Efectos secundarios
| Deseo de tabaco | De 3 a 8 semanas [194] |
| Mareo | Pocos días [194] |
| Insomnio | 1 a 2 semanas [194] |
| Dolores de cabeza | 1 a 2 semanas [194] |
| Molestia en el pecho | 1 a 2 semanas [194] |
| Constipación | 1 a 2 semanas [194] |
| Irritabilidad | 2 a 4 semanas [194] |
| Fatiga | 2 a 4 semanas [194] |
| Tos o goteo nasal | Pocas semanas [194] |
| Falta de concentración | Pocas semanas [194] |
| Hambre | Hasta varias semanas [194] |
Síntomas de abstinencia
Los CDC reconocen siete síntomas comunes de abstinencia de nicotina que las personas a menudo enfrentan cuando dejan de fumar: "antojos de fumar, sentirse irritado, malhumorado o molesto, sentirse nervioso e inquieto, tener dificultad para concentrarse, tener problemas para dormir, sentir hambre o aumentar de peso, o sentirse ansioso, triste o deprimido". [195] Los estudios han demostrado que el uso de farmacoterapias, como la vareniclina [196] [197] puede ser útil para reducir los síntomas de abstinencia durante el proceso de dejar de fumar.
Aumento de peso
Dejar de fumar se asocia con un aumento de peso promedio de 4 a 5 kilogramos (8,8 a 11,0 libras) después de 12 meses, la mayor parte del cual ocurre dentro de los primeros tres meses de dejar de fumar. [198]
Las posibles causas del aumento de peso incluyen:
- Fumar sobreexpresa el gen AZGP1 que estimula la lipólisis , por lo que dejar de fumar puede disminuir la lipólisis. [199]
- Fumar suprime el apetito, lo que puede ser causado por el efecto de la nicotina en las neuronas autónomas centrales (por ejemplo, a través de la regulación de las neuronas de la hormona concentradora de melanina en el hipotálamo ). [200] Dejar de fumar aumentará el apetito de la persona una vez más, especialmente porque las papilas gustativas pueden volver a su función normal.
- Se informa que los fumadores empedernidos queman 200 calorías más por día que los no fumadores que consumen la misma dieta. [201] Las posibles razones de este fenómeno incluyen la capacidad de la nicotina para aumentar el metabolismo energético o el efecto de la nicotina sobre las neuronas periféricas . [200]
Las directrices del Departamento de Salud y Servicios Humanos de los Estados Unidos sugieren que el bupropión de liberación sostenida, la goma de mascar de nicotina y las pastillas de nicotina se utilicen "para retrasar el aumento de peso después de dejar de fumar". [202] Actualmente, no hay suficiente evidencia para sugerir que un método de pérdida de peso funciona mejor que otros para prevenir el aumento de peso durante el proceso de dejar de fumar. [203] [204] Es útil recurrir a bocadillos saludables, como apio y zanahorias, para ayudar a aumentar el apetito y, al mismo tiempo, ayudar a limitar el aumento de peso. Independientemente del aumento de peso posterior al abandono del hábito, existe una disminución significativa del riesgo de enfermedad cardiovascular en quienes han dejado de fumar. [205] Los riesgos de aumento de peso de rebote son significativamente menores que los riesgos de seguir fumando.
Salud mental
Al igual que otras drogas físicamente adictivas, la adicción a la nicotina provoca una regulación a la baja de la producción de dopamina y otros neurotransmisores estimulantes a medida que el cerebro intenta compensar la estimulación artificial causada por el tabaquismo. Algunos estudios de la década de 1990 descubrieron que cuando las personas dejan de fumar, pueden aparecer síntomas depresivos como tendencias suicidas o depresión real, [188] [206] aunque un estudio internacional reciente que comparó a fumadores que habían dejado de fumar durante 3 meses con fumadores habituales descubrió que dejar de fumar no parecía aumentar la ansiedad o la depresión. [207] Una revisión de 2021 descubrió que dejar de fumar reduce la ansiedad y la depresión. [208]
Un estudio de 2013 realizado por The British Journal of Psychiatry descubrió que los fumadores que dejan de fumar con éxito se sienten menos ansiosos después, y el efecto es mayor entre los que tienen trastornos del estado de ánimo y de ansiedad que entre los que fuman por placer. [209]
Beneficios para la salud

Muchos de los efectos nocivos del tabaco para la salud pueden reducirse o eliminarse en gran medida si se deja de fumar. Los beneficios para la salud que se obtienen con el tiempo al dejar de fumar incluyen: [211]
- Dentro de los 20 minutos siguientes a dejar de fumar, la presión arterial y la frecuencia cardíaca disminuyen.
- En pocos días, los niveles de monóxido de carbono en la sangre disminuyen a la normalidad.
- En 48 horas, las terminaciones nerviosas y el sentido del olfato y del gusto comienzan a recuperarse.
- En 3 meses, la circulación y la función pulmonar mejoran.
- En el plazo de un año, se observan disminuciones en la tos y la dificultad para respirar.
- En 1 a 2 años, el riesgo de enfermedad cardíaca coronaria se reduce a la mitad
- En un plazo de 5 a 10 años, el riesgo de sufrir un accidente cerebrovascular se reduce al mismo nivel que el de un no fumador, y los riesgos de muchos tipos de cáncer (boca, garganta, esófago, vejiga, cuello uterino) disminuyen significativamente.
- En 10 años, el riesgo de morir de cáncer de pulmón se reduce a la mitad y los riesgos de cáncer de laringe y páncreas disminuyen.
- En 15 años, el riesgo de enfermedad coronaria disminuye al nivel de un no fumador; menor riesgo de desarrollar EPOC (enfermedad pulmonar obstructiva crónica) [211]
El estudio de médicos británicos demostró que quienes dejaron de fumar antes de cumplir los 30 años vivieron casi tanto como quienes nunca fumaron. [210] Dejar de fumar a los sesenta años puede añadir tres años de vida saludable. [210] Ensayos aleatorios en Estados Unidos y Canadá demostraron que un programa de abandono del hábito de fumar de diez semanas redujo la mortalidad por todas las causas más de 14 años después. [212] Un artículo reciente sobre la mortalidad en una cohorte de 8.645 fumadores a los que se hizo un seguimiento después de 43 años determinó que "el tabaquismo actual y el tabaquismo persistente durante toda la vida se asociaron con un mayor riesgo de mortalidad por todas las causas, ECV [enfermedad cardiovascular], EPOC [enfermedad pulmonar obstructiva crónica] y cualquier cáncer, y cáncer de pulmón". [213]
El aumento significativo del riesgo de mortalidad por todas las causas que está presente en las personas que fuman se reduce con el abandono del hábito de fumar a largo plazo. [214] Dejar de fumar puede mejorar el estado de salud y la calidad de vida a cualquier edad. [215] La evidencia muestra que dejar de fumar reduce el riesgo de cáncer de pulmón , laringe , cavidad oral y faringe , esófago , páncreas , vejiga , estómago , colorrectal , cuello uterino y riñón , además de reducir el riesgo de leucemia mieloide aguda . [215]
Otro estudio publicado, "Dejar de fumar reduce las complicaciones posoperatorias: una revisión sistemática y un metaanálisis", examinó seis ensayos aleatorios y 15 estudios observacionales para examinar los efectos del abandono del hábito de fumar preoperatorio sobre las complicaciones posoperatorias. Los hallazgos fueron: 1) tomados en conjunto, los estudios demostraron una menor probabilidad de complicaciones posoperatorias en pacientes que dejaron de fumar antes de la cirugía; 2) en general, cada semana de abandono del hábito antes de la cirugía aumentó la magnitud del efecto en un 19%. Se observó un efecto positivo significativo en los ensayos en los que el abandono del hábito de fumar se produjo al menos cuatro semanas antes de la cirugía; 3) para los seis ensayos aleatorios, demostraron, en promedio, una reducción del riesgo relativo del 41% para las complicaciones posoperatorias. [216]
Rentabilidad

Los análisis de costo-efectividad de las actividades para dejar de fumar han demostrado que aumentan los años de vida ajustados por calidad (AVAC) a costos comparables con otros tipos de intervenciones para tratar y prevenir enfermedades. [46] : 134–137 Los estudios de costo-efectividad de dejar de fumar incluyen:
- En un análisis realizado en Estados Unidos en 1997, el costo estimado por AVAC varió según el tipo de enfoque para dejar de fumar, desde asesoramiento intensivo grupal sin reemplazo de nicotina a $1108 por AVAC hasta asesoramiento mínimo con chicle de nicotina a $4542 por AVAC. [217]
- Un estudio de la Universidad Erasmus de Rotterdam limitado a personas con enfermedad pulmonar obstructiva crónica encontró que la relación coste-efectividad del asesoramiento mínimo, el asesoramiento intensivo y la terapia farmacológica eran de 16.900 €, 8.200 € y 2.400 € por AVAC ganado respectivamente. [218]
- Entre los clientes que quieren dejar de fumar en el Servicio Nacional de Salud de Glasgow , el asesoramiento personalizado en farmacia cuesta £2.600 por AVAC ganado y el apoyo grupal cuesta £4.800 por AVAC ganado. [219]
Tendencias estadísticas
La frecuencia con la que los fumadores dejan de fumar varía de un país a otro. En España, el abandono del hábito aumentó entre 1965 y 2000 [220] , en Escocia entre 1998 y 2007 [221] y en Italia después de 2000 [222]. En cambio, en los Estados Unidos la tasa de abandono fue "estable (o varió poco)" entre 1998 y 2008 [223] , y en China las tasas de abandono del hábito disminuyeron entre 1998 y 2003 [224].
Sin embargo, en un número cada vez mayor de países hay ahora más ex fumadores que fumadores. [31] En los Estados Unidos, el 61,7% de los fumadores adultos (55,0 millones de adultos) que habían fumado alguna vez habían dejado de fumar en 2018, un aumento respecto del 51,7% en 2009. [225] A partir de 2020, los CDC informan que el número de adultos que fuman en los EE. UU. ha disminuido a 30,8 millones. [226]
Véase también
- Monitor de monóxido de carbono en el aliento
- Bupropión
- Abstinencia forzada
- Efectos del tabaco sobre la salud
- Promoción de la salud
- Programa de prevención y abandono del tabaco de Massachusetts
- Nicotina Anónimos
- Terapia de reemplazo de nicotina
- Programas para dejar de fumar en Canadá
- Clínicas para dejar de fumar en la India
- Control del tabaco
- Control del tabaco (revista)
- Truth Initiative (anteriormente American Legacy Foundation)
- El gobierno de Estados Unidos y el abandono del hábito de fumar
- Dejar de vapear
- Vareniclina
- Colaboración para dejar de fumar entre los jóvenes
- Día Mundial Sin Tabaco
Bibliografía
- ^ "Tome medidas AHORA para dejar de fumar". www.nhs.uk . Londres : Servicio Nacional de Salud . 2022. Archivado desde el original el 29 de mayo de 2022 . Consultado el 31 de mayo de 2022 .
- ^ ab "Cómo dejar de fumar o de consumir tabaco sin humo". www.cancer.org . Atlanta, Georgia : Sociedad Estadounidense del Cáncer . 2022. Archivado desde el original el 25 de mayo de 2022 . Consultado el 31 de mayo de 2022 .
- ^ ab Mooney ME, Johnson EO, Breslau N, Bierut LJ, Hatsukami DK (junio de 2011). Munafò M (ed.). "Reducción del tabaquismo y cambios en la dependencia de la nicotina". Nicotine & Tobacco Research . 13 (6). Oxford University Press en nombre de la Society for Research on Nicotine and Tobacco : 426–430. doi :10.1093/ntr/ntr019. LCCN 00244999. PMC 3103717 . PMID 21367813. S2CID 29891495.
- ^ Kalkhoran S, Benowitz NL, Rigotti NA (agosto de 2018). "Prevención y tratamiento del consumo de tabaco: Serie de promoción de la salud del JACC". Revista del Colegio Americano de Cardiología . 72 (9). Elsevier para el Colegio Americano de Cardiología : 1030-1045. doi : 10.1016/j.jacc.2018.06.036 . PMC 6261256 . PMID 30139432. S2CID 52077567.
- ^ Rodu B, Plurphanswat N (enero de 2021). "Mortalidad entre fumadores masculinos de cigarros y cigarrillos en los EE. UU." (PDF) . Harm Reduction Journal . 18 (1). BioMed Central : 7. doi : 10.1186/s12954-020-00446-4 . LCCN 2004243422. PMC 7789747 . PMID 33413424. S2CID 230800394. Archivado (PDF) del original el 26 de agosto de 2021 . Consultado el 28 de agosto de 2021 .
- ^ Nonnemaker J, Rostron B, Hall P, MacMonegle A, Apelberg B (septiembre de 2014). Morabia A (ed.). "Mortalidad y costos económicos del uso regular de puros en los Estados Unidos, 2010". Revista Estadounidense de Salud Pública . 104 (9). Asociación Estadounidense de Salud Pública : e86–e91. doi :10.2105/AJPH.2014.301991. eISSN 1541-0048. PMC 4151956 . PMID 25033140. S2CID 207276270.
- ^ Shah RS, Cole JW (julio de 2010). "Fumar y accidente cerebrovascular: cuanto más fumas, más accidentes cerebrovasculares tienes". Expert Review of Cardiovascular Therapy . 8 (7). Informa : 917–932. doi :10.1586/erc.10.56. PMC 2928253 . PMID 20602553. S2CID 207215548.
- ^ ab Laniado-Laborín R (enero de 2009). "Tabaquismo y enfermedad pulmonar obstructiva crónica (EPOC). Epidemias paralelas del siglo XXI". Revista Internacional de Investigación Ambiental y Salud Pública . 6 (1). MDPI : 209–224. doi : 10.3390/ijerph6010209 . PMC 2672326 . PMID 19440278. S2CID 19615031.
- ^ Oh CK, Murray LA, Molfino NA (febrero de 2012). " Tabaquismo y fibrosis pulmonar idiopática". Medicina pulmonar . 2012. Hindawi Publishing Corporation : 808260. doi : 10.1155/2012/808260 . PMC 3289849. PMID 22448328. S2CID 14090263.
- ^ Shapiro JA, Jacobs EJ, Thun MJ (febrero de 2000). Ganz PA N (ed.). "Fumar puros en hombres y riesgo de muerte por cánceres relacionados con el tabaco". Revista del Instituto Nacional del Cáncer . 92 (4). Oxford University Press : 333–337. doi : 10.1093/jnci/92.4.333 . eISSN: 1460-2105. PMID: 10675383. S2CID : 7772405. Archivado desde el original el 21 de abril de 2021. Consultado el 28 de agosto de 2021 .
- ^ abc Anjum F, Zohaib J (4 de diciembre de 2020). "Carcinoma de células escamosas orofaríngeo". Definiciones (edición actualizada). Treasure Island (FL): StatPearls Publishing. doi :10.32388/G6TG1L. PMID 33085415. S2CID 229252540. Bookshelf ID: NBK563268 . Consultado el 7 de febrero de 2021 a través de NCBI .
{{cite book}}:|work=ignorado ( ayuda ) [ aclaración necesaria ] - ^ Chandrupatla SG, Tavares M, Natto ZS (julio de 2017). "Consumo de tabaco y efectos del asesoramiento profesional sobre el abandono del hábito de fumar entre los jóvenes de la India". Revista asiática del Pacífico para la prevención del cáncer . 18 (7): 1861–1867. doi :10.22034/APJCP.2017.18.7.1861. PMC 5648391 . PMID 28749122.
- ^ Temitayo Orisasami I, Ojo O (julio de 2016). "Evaluación de la efectividad de dejar de fumar en el tratamiento de la EPOC". British Journal of Nursing . 25 (14): 786–791. doi :10.12968/bjon.2016.25.14.786. PMID 27467642.
- ^ "Informe de la OMS sobre la epidemia mundial de tabaquismo". Organización Mundial de la Salud. 2015. Archivado desde el original el 8 de julio de 2015.
- ^ "Tabaco". www.who.int . Consultado el 24 de febrero de 2024 .
- ^ ab "Vapear y dejar de fumar". www.canada.ca . Ottawa : Gobierno de Canadá . 31 de marzo de 2022. Archivado desde el original el 8 de mayo de 2022 . Consultado el 31 de mayo de 2022 .
- ^ "Usar cigarrillos electrónicos para dejar de fumar". www.nhs.uk . Londres : Servicio Nacional de Salud . 29 de marzo de 2022. Archivado desde el original el 11 de mayo de 2022 . Consultado el 31 de mayo de 2022 .
- ^ Wilson E , ed. (15 de noviembre de 2019). «Los fumadores crónicos que comienzan a vapear ven beneficios para la salud en un mes». New Scientist . Londres . ISSN 0262-4079. Archivado desde el original el 5 de marzo de 2022 . Consultado el 31 de mayo de 2022 .
- ^ Heiden BT, Baker TB, Smock N, Pham G, Chen J, Bierut LJ, et al. (2022). "Evaluación del tratamiento formal del tabaco y del abandono del hábito de fumar en usuarios duales de cigarrillos y cigarrillos electrónicos". Thorax . 78 (3): 267–273. doi :10.1136/thorax-2022-218680. PMC 9852353 . PMID 35863765.
- ^ Rigotti NA (octubre de 2012). "Estrategias para ayudar a un fumador que tiene dificultades para dejar de fumar". JAMA . 308 (15): 1573–1580. doi :10.1001/jama.2012.13043. PMC 4562427 . PMID 23073954.
- ^ Stead LF, Koilpillai P, Fanshawe TR, Lancaster T (marzo de 2016). "Farmacoterapia combinada e intervenciones conductuales para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2016 ( 3): CD008286. doi :10.1002/14651858.CD008286.pub3. PMC 10042551. PMID 27009521. S2CID 29033457.
- ^ abcdef Rosen LJ, Galili T, Kott J, Goodman M, Freedman LS (mayo de 2018). "Disminución del beneficio de los medicamentos para dejar de fumar durante el primer año: un metaanálisis de ensayos controlados aleatorios". Adicción . 113 (5). Wiley-Blackwell en nombre de la Sociedad para el Estudio de la Adicción : 805–816. doi :10.1111/add.14134. PMC 5947828 . PMID 29377409. S2CID 4764039.
- ^ Benowitz NL (junio de 2010). "Adicción a la nicotina". The New England Journal of Medicine . 362 (24): 2295–2303. doi :10.1056/NEJMra0809890. PMC 2928221 . PMID 20554984.
- ^ Caraballo RS, Shafer PR, Patel D, Davis KC, McAfee TA (abril de 2017). "Métodos para dejar de fumar utilizados por fumadores adultos de cigarrillos en EE. UU., 2014-2016". Prevención de enfermedades crónicas . 14 : E32. doi :10.5888/pcd14.160600. PMC 5392446. PMID 28409740 .
- ^ Chaiton M, Diemert L, Cohen JE, Bondy SJ, Selby P, Philipneri A, et al. (junio de 2016). "Estimación del número de intentos de abandono necesarios para dejar de fumar con éxito en una cohorte longitudinal de fumadores". BMJ Open . 6 (6): e011045. doi :10.1136/bmjopen-2016-011045. PMC 4908897 . PMID 27288378.
- ^ Hughes JR, Keely J, Naud S (enero de 2004). "Forma de la curva de recaída y abstinencia a largo plazo entre fumadores no tratados". Adicción . 99 (1): 29–38. doi :10.1111/j.1360-0443.2004.00540.x. PMID 14678060.
- ^ abc Edwards SA, Bondy SJ, Callaghan RC, Mann RE (marzo de 2014). "Prevalencia de intentos de dejar de fumar sin ayuda en estudios poblacionales: una revisión sistemática de la literatura". Conductas adictivas . 39 (3): 512–519. doi :10.1016/j.addbeh.2013.10.036. PMID 24333037.
- ^ abc Lee CW, Kahende J (agosto de 2007). "Factores asociados con el abandono exitoso del hábito de fumar en los Estados Unidos, 2000". American Journal of Public Health . 97 (8): 1503–1509. doi :10.2105/AJPH.2005.083527. PMC 1931453 . PMID 17600268.
- ^ Fiore MC, Novotny TE, Pierce JP, Giovino GA, Hatziandreu EJ, Newcomb PA, et al. (1990). "Métodos utilizados para dejar de fumar en los Estados Unidos. ¿Ayudan los programas para dejar de fumar?". JAMA . 263 (20): 2760–2765. doi :10.1001/jama.1990.03440200064024. PMID 2271019.
- ^ Doran CM, Valenti L, Robinson M, Britt H, Mattick RP (mayo de 2006). "Situación de tabaquismo de pacientes de medicina general australianos y sus intentos de dejar de fumar". Conductas adictivas . 31 (5): 758–766. doi :10.1016/j.addbeh.2005.05.054. PMID 16137834.
- ^ ab Chapman S, MacKenzie R (febrero de 2010). "La desatención de la investigación global a la cesación del tabaquismo sin ayuda: causas y consecuencias". PLOS Medicine . 7 (2): e1000216. doi : 10.1371/journal.pmed.1000216 . PMC 2817714 . PMID 20161722.
- ^ Hung WT, Dunlop SM, Perez D, Cotter T (julio de 2011). "Uso y percepción de utilidad de los métodos para dejar de fumar: resultados de una encuesta de población de personas que dejaron de fumar recientemente". BMC Public Health . 11 : 592. doi : 10.1186/1471-2458-11-592 . PMC 3160379 . PMID 21791111.
- ^ ab Lindson N, Klemperer E, Hong B, Ordóñez-Mena JM, Aveyard P (septiembre de 2019). "Intervenciones para la reducción del tabaquismo y el abandono del hábito". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 (9): CD013183. doi :10.1002/14651858.CD013183.pub2. PMC 6953262 . PMID 31565800.
- ^ ab "Guía para dejar de fumar. Qué necesito saber sobre cómo dejar de fumar" (PDF) . Sociedad Estadounidense del Cáncer. 2014. Archivado desde el original (PDF) el 2016-06-09 . Consultado el 2017-01-08 .
- ^ abc Hartmann-Boyce J, Chepkin SC, Ye W, Bullen C, Lancaster T (mayo de 2018). "Terapia de reemplazo de nicotina versus control para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 5 (5): CD000146. doi :10.1002/14651858.CD000146.pub5. PMC 6353172. PMID 29852054 .
- ^ Hartmann-Boyce J, Chepkin SC, Ye W, Bullen C, Lancaster T (mayo de 2018). "Terapia de reemplazo de nicotina versus control para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 5 (5): CD000146. doi :10.1002/14651858.CD000146.pub5. PMC 6353172. PMID 29852054 .
- ^ ab Zhou HX (noviembre de 2008). "El debut de PMC Biophysics". PMC Biophysics . 1 (1): 1. doi : 10.1186/1757-5036-1-1 . PMC 2605105 . PMID 19351423.
- ^ Henningfield JE, Fant RV, Buchhalter AR, Stitzer ML (2005). "Farmacoterapia para la dependencia de la nicotina". California . 55 (5): 281–99, prueba 322–3, 325. doi : 10.3322/canjclin.55.5.281 . PMID 16166074. S2CID 25668093.
- ^ Millstone K (13 de febrero de 2007). "Eliminación del parche: los fumadores dejaron de fumar de golpe". Servicio de noticias Columbia.edu. Archivado desde el original el 25 de diciembre de 2018. Consultado el 21 de febrero de 2011 .
- ^ Lancaster T, Stead LF (2000). "Mecamilamina (un antagonista de la nicotina) para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 1998 (2): CD001009. doi :10.1002/14651858.CD001009. PMC 7271835. PMID 10796584 .
- ^ ab Hajizadeh A, Howes S, Theodoulou A, Klemperer E, Hartmann-Boyce J, Livingstone-Banks J, et al. (24 de mayo de 2023). "Antidepresivos para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (5): CD000031. doi :10.1002/14651858.CD000031.pub6. ISSN 1469-493X. PMC 10207863. PMID 37230961 .
- ^ "Monografía del producto Champix" (PDF) . Pfizer Canadá. 17 de abril de 2015. Archivado desde el original (PDF) el 16 de noviembre de 2015.
- ^ abcd Livingstone-Banks J, Fanshawe TR, Thomas KH, Theodoulou A, Hajizadeh A, Hartman L, et al. (5 de mayo de 2023). "Agonistas parciales del receptor de nicotina para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2023 (5): CD006103. doi :10.1002/14651858.CD006103.pub8. ISSN 1469-493X. PMC 10169257. PMID 37142273 .
- ^ Sterling LH, Windle SB, Filion KB, Touma L, Eisenberg MJ (febrero de 2016). "Vareniclina y eventos cardiovasculares adversos: una revisión sistemática y un metaanálisis de ensayos controlados aleatorizados". Revista de la Asociación Estadounidense del Corazón . 5 (2): e002849. doi :10.1161/JAHA.115.002849. PMC 4802486. PMID 26903004 .
- ^ Anthenelli RM, Benowitz NL, West R, St Aubin L, McRae T, Lawrence D, et al. (junio de 2016). "Seguridad y eficacia neuropsiquiátrica de vareniclina, bupropión y parches de nicotina en fumadores con y sin trastornos psiquiátricos (EAGLES): un ensayo clínico doble ciego, aleatorizado y controlado con placebo". Lancet . 387 (10037): 2507–2520. doi :10.1016/s0140-6736(16)30272-0. PMID 27116918. S2CID 1611308.
- ^ abcdefghijklmnopqrstu Fiore MC, Jaén CR, Baker TB (2008). Guía de práctica clínica: tratamiento del consumo y dependencia del tabaco: actualización de 2008 (PDF) . Rockville, MD: Departamento de Salud y Servicios Humanos de los EE. UU., Servicio de Salud Pública. Archivado desde el original el 27 de marzo de 2016 . Consultado el 6 de julio de 2016 .
{{cite book}}: CS1 maint: URL no apta ( enlace ) - ^ Gourlay SG, Stead LF, Benowitz NL (2004). "Clonidina para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2008 (3): CD000058. doi :10.1002/14651858.CD000058.pub2. PMC 7038651. PMID 15266422 .
- ^ Hughes JR, Stead LF, Lancaster T (2000). "Ansiolíticos para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2011 (4): CD002849. doi :10.1002/14651858.CD002849. PMC 8407461. PMID 11034774 .
- ^ ab Cahill K, Ussher MH (marzo de 2011). "Antagonistas del receptor de cannabinoides tipo 1 para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2011 (3): CD005353. doi :10.1002/14651858.CD005353.pub4. PMC 6486173. PMID 21412887 .
- ^ Secker-Walker RH, Gnich W, Platt S, Lancaster T (2002). "Intervenciones comunitarias para reducir el tabaquismo entre los adultos". Base de datos Cochrane de revisiones sistemáticas . 2002 (3): CD001745. doi :10.1002/14651858.CD001745. PMC 6464950. PMID 12137631 .
- ^ ab Lemmens V, Oenema A, Knut IK, Brug J (noviembre de 2008). "Efectividad de las intervenciones para dejar de fumar en adultos: una revisión sistemática de revisiones" (PDF) . Revista Europea de Prevención del Cáncer . 17 (6): 535–544. doi :10.1097/CEJ.0b013e3282f75e48. PMID 18941375. S2CID 46131720. Archivado desde el original (PDF) el 2011-07-06.
- ^ "La prohibición del tabaco impuesta por el estado, la integración de los servicios para dejar de fumar y otras políticas reducen el tabaquismo entre los pacientes y el personal de los centros de tratamiento del abuso de sustancias". Agencia para la Investigación y la Calidad de la Atención Sanitaria. 27 de febrero de 2013. Consultado el 13 de mayo de 2013 .
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (mayo de 2007). "Prevalencia de normas de no fumar en hogares específicos de cada estado: Estados Unidos, 1992-2003". MMWR. Informe semanal de morbilidad y mortalidad . 56 (20): 501–504. PMID 17522588.
- ^ King BA, Dube SR, Homa DM (mayo de 2013). "Reglas para espacios libres de humo y exposición al humo de segunda mano en hogares y vehículos entre adultos estadounidenses, 2009-2010". Prevención de enfermedades crónicas . 10 : E79. doi :10.5888/pcd10.120218. PMC 3666976 . PMID 23680508.
- ^ King BA, Babb SD, Tynan MA, Gerzoff RB (julio de 2013). "Estimaciones nacionales y estatales de la infiltración de humo de segunda mano entre los residentes de viviendas multifamiliares de Estados Unidos". Nicotine & Tobacco Research . 15 (7): 1316–1321. doi :10.1093/ntr/nts254. PMC 4571449 . PMID 23248030.
- ^ abcde Hopkins DP, Briss PA, Ricard CJ, Husten CG, Carande-Kulis VG, Fielding JE, et al. (febrero de 2001). "Revisiones de evidencias sobre intervenciones para reducir el consumo de tabaco y la exposición al humo de tabaco ambiental". American Journal of Preventive Medicine . 20 (2 Suppl): 16–66. doi :10.1016/S0749-3797(00)00297-X. PMID 11173215.
- ^ Bala MM, Strzeszynski L, Topor-Madry R (noviembre de 2017). "Intervenciones de los medios de comunicación para el abandono del hábito de fumar en adultos". Base de Datos Cochrane de Revisiones Sistemáticas . 2017 (11): CD004704. doi :10.1002/14651858.CD004704.pub4. PMC 6486126. PMID 29159862 .
- ^ Frazer K, McHugh J, Callinan JE, Kelleher C (mayo de 2016). "Impacto de las prohibiciones institucionales de fumar en la reducción de los daños y la exposición al humo de segunda mano". Base de datos Cochrane de revisiones sistemáticas . 2016 (5): CD011856. doi :10.1002/14651858.CD011856.pub2. PMC 10164285. PMID 27230795 .
- ^ ab Fai SC, Yen GK, Malik N (2016). "Tasas de abandono del hábito a los 6 meses en un servicio para dejar de fumar dirigido por farmacéuticos en Malasia". Revista de Farmacéuticos Canadienses / Revue des Pharmaciens du Canada . 149 (5): 303–312. doi :10.1177/1715163516662894. ISSN 1715-1635. PMC 5032936 . PMID 27708676.
- ^ ab Erku D, Hailemeskel B, Netere A, Belachew S (9 de enero de 2019). "Servicios para dejar de fumar dirigidos por farmacéuticos en Etiopía: análisis de la brecha de conocimientos y habilidades". Enfermedades inducidas por el tabaco . 17 (enero): 01. doi :10.18332/tid/99573. ISSN 1617-9625. PMC 6751994. PMID 31582913 .
- ^ abc Brown TJ, Todd A, O'Malley C, Moore HJ, Husband AK, Bambra C, et al. (2016). "Intervenciones a cargo de farmacias comunitarias para prioridades de salud pública: una revisión sistemática de intervenciones para la reducción del consumo de alcohol, el abandono del hábito de fumar y el control del peso, incluido un metanálisis para el abandono del hábito de fumar" (PDF) . BMJ Open . 6 (2): e009828. doi : 10.1136/bmjopen-2015-009828 . ISSN 2044-6055. PMC 4780058 . PMID 26928025.
- ^ Hendrick B. "La computadora es un aliado en la lucha para dejar de fumar". WebMD .
- ^ Myung SK, McDonnell DD, Kazinets G, Seo HG, Moskowitz JM (mayo de 2009). "Efectos de los programas para dejar de fumar basados en la Web y en computadoras: metaanálisis de ensayos controlados aleatorizados". Archivos de Medicina Interna . 169 (10): 929–937. doi : 10.1001/archinternmed.2009.109 . PMID 19468084.
- ^ Taylor GM, Dalili MN, Semwal M, Civljak M, Sheikh A, Car J (septiembre de 2017). "Intervenciones basadas en Internet para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2017 (9): CD007078. doi :10.1002/14651858.CD007078.pub5. PMC 6703145. PMID 28869775 .
- ^ Hutton HE, Wilson LM, Apelberg BJ, Tang EA, Odelola O, Bass EB, et al. (abril de 2011). "Una revisión sistemática de ensayos controlados aleatorizados: intervenciones basadas en la web para dejar de fumar entre adolescentes, estudiantes universitarios y adultos". Nicotine & Tobacco Research . 13 (4): 227–238. doi : 10.1093/ntr/ntq252 . PMID 21350042.
- ^ Whittaker R, McRobbie H, Bullen C, Rodgers A, Gu Y (abril de 2016). "Intervenciones basadas en teléfonos móviles para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 4 (4): CD006611. doi : 10.1002 /14651858.CD006611.pub4. PMC 6485940. PMID 27060875.
- ^ "El apoyo mediante mensajes de texto ayuda a los fumadores a dejar de fumar, pero las aplicaciones aún no han demostrado que funcionen". NIHR Evidence (Resumen en inglés sencillo). Instituto Nacional de Investigación en Salud y Atención. 2020-02-12. doi :10.3310/signal-000876. S2CID 241974258.
- ^ "¿Qué es la tecnología de salud digital y qué puede hacer por mí?". NIHR Evidence . 2022. doi :10.3310/nihrevidence_53447. S2CID 252584020.
- ^ Free C, Knight R, Robertson S, Whittaker R, Edwards P, Zhou W, et al. (julio de 2011). "Apoyo para dejar de fumar a través de mensajes de texto de teléfonos móviles (txt2stop): un ensayo aleatorio de ciego simple". Lancet . 378 (9785): 49–55. doi :10.1016/s0140-6736(11)60701-0. PMC 3143315 . PMID 21722952.
- ^ Free C, Phillips G, Watson L, Galli L, Felix L, Edwards P, et al. (2013). "La eficacia de las tecnologías de salud móvil para mejorar los procesos de prestación de servicios de atención médica: una revisión sistemática y un metanálisis". PLOS Medicine . 10 (1): e1001363. doi : 10.1371/journal.pmed.1001363 . PMC 3566926 . PMID 23458994.
- ^ Brendryen H, Kraft P (marzo de 2008). "Final feliz: un ensayo controlado aleatorio de una intervención multimedia digital para dejar de fumar". Adicción . 103 (3): 478–484, discusión 485–486. doi :10.1111/j.1360-0443.2007.02119.x. PMID 18269367. S2CID 4638860.
- ^ Brendryen H, Drozd F, Kraft P (noviembre de 2008). "Un programa digital para dejar de fumar a través de Internet y el teléfono móvil sin reemplazo de nicotina (final feliz): ensayo controlado aleatorio". Journal of Medical Internet Research . 10 (5): e51. doi : 10.2196/jmir.1005 . PMC 2630841 . PMID 19087949.
- ^ Zhu SH, Anderson CM, Tedeschi GJ, Rosbrook B, Johnson CE, Byrd M, et al. (octubre de 2002). "Evidencia de la efectividad en el mundo real de una línea telefónica para dejar de fumar para fumadores". The New England Journal of Medicine . 347 (14): 1087–1093. doi : 10.1056/NEJMsa020660 . PMID 12362011.
- ^ Helgason AR, Tomson T, Lund KE, Galanti R, Ahnve S, Gilljam H (septiembre de 2004). "Factores relacionados con la abstinencia en una línea telefónica de ayuda para dejar de fumar". Revista Europea de Salud Pública . 14 (3): 306–310. doi : 10.1093/eurpub/14.3.306 . PMID 15369039.
- ^ ab Lancaster T, Stead LF (marzo de 2017). "Asesoramiento conductual individual para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2018 (3): CD001292. doi :10.1002/14651858.CD001292.pub3. PMC 6464359. PMID 28361496 .
- ^ Matkin W, Ordóñez-Mena JM, Hartmann-Boyce J, et al. (Grupo Cochrane de Adicción al Tabaco) (mayo de 2019). "Asesoramiento telefónico para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 (5): CD002850. doi :10.1002/14651858.CD002850.pub4. PMC 6496404 . PMID 31045250.
- ^ Hartmann-Boyce J, Hong B, Livingstone-Banks J, Wheat H, Fanshawe TR (junio de 2019). "Apoyo conductual adicional como complemento a la farmacoterapia para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2019 (6): CD009670. doi :10.1002/14651858.CD009670.pub4. PMC 6549450. PMID 31166007 .
- ^ Baskerville NB, Azagba S, Norman C, McKeown K, Brown KS (marzo de 2016). "Efecto de una campaña en redes sociales digitales en el abandono del hábito de fumar en adultos jóvenes". Nicotine & Tobacco Research . 18 (3): 351–360. doi :10.1093/ntr/ntv119. PMID 26045252.
- ^ ab Stead LF, Carroll AJ, Lancaster T (marzo de 2017). "Programas de terapia conductual grupal para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2017 (3): CD001007. doi :10.1002/14651858.CD001007.pub3. PMC 6464070. PMID 28361497 .
- ^ Lindson-Hawley N, Thompson TP, Begh R (marzo de 2015). "Entrevista motivacional para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas (3): CD006936. doi :10.1002/14651858.CD006936.pub3. PMID 25726920.
- ^ Hettema JE, Hendricks PS (diciembre de 2010). "Entrevista motivacional para dejar de fumar: una revisión metaanalítica". Revista de consultoría y psicología clínica . 78 (6): 868–884. doi :10.1037/a0021498. PMID 21114344.
- ^ Heckman CJ, Egleston BL, Hofmann MT (octubre de 2010). "Eficacia de la entrevista motivacional para dejar de fumar: una revisión sistemática y un metanálisis". Tobacco Control . 19 (5): 410–416. doi :10.1136/tc.2009.033175. PMC 2947553 . PMID 20675688.
- ^ Perkins KA, Conklin CA, Levine MD (2008). Terapia cognitivo-conductual para dejar de fumar: una guía práctica para el tratamiento más eficaz . Nueva York: Routledge. ISBN 978-0-415-95463-1.
- ^ Ruiz FJ (2010). "Una revisión de la evidencia empírica de la Terapia de Aceptación y Compromiso (ACT): estudios correlacionales, de psicopatología experimental, de componentes y de resultados". Revista Internacional de Psicología y Terapia Psicológica . 10 (1): 125–162.
- ^ "Acerca de dejar de fumar". Asociación Estadounidense del Pulmón .
- ^ Prochaska JO, Velicer WF, DiClemente CC, Fava J (agosto de 1988). "Medición de los procesos de cambio: aplicaciones para dejar de fumar". Revista de consultoría y psicología clínica . 56 (4): 520–528. doi :10.1037/0022-006X.56.4.520. PMID 3198809.
- ^ DiClemente CC, Prochaska JO, Fairhurst SK, Velicer WF, Velasquez MM, Rossi JS (abril de 1991). "El proceso de dejar de fumar: un análisis de las etapas de precontemplación, contemplación y preparación para el cambio" (PDF) . Revista de consultoría y psicología clínica . 59 (2): 295–304. doi :10.1037/0022-006X.59.2.295. PMID 2030191. Archivado desde el original el 6 de junio de 2011.
{{cite journal}}: CS1 maint: URL no apta ( enlace ) - ^ Velicer WF, Prochaska JO, Rossi JS, Snow MG (enero de 1992). "Evaluación de los resultados en los estudios sobre el abandono del hábito de fumar". Psychological Bulletin . 111 (1): 23–41. doi :10.1037/0033-2909.111.1.23. PMID 1539088.
- ^ Prochaska JO, DiClemente CC, Velicer WF, Rossi JS (septiembre de 1993). "Programas de autoayuda estandarizados, individualizados, interactivos y personalizados para dejar de fumar" (PDF) . Psicología de la salud . 12 (5): 399–405. doi :10.1037/0278-6133.12.5.399. PMID 8223364. Archivado desde el original el 6 de junio de 2011.
{{cite journal}}: CS1 maint: URL no apta ( enlace ) - ^ Cahill K, Lancaster T, Green N (noviembre de 2010). Cahill K (ed.). "Intervenciones basadas en etapas para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas (11): CD004492. doi :10.1002/14651858.CD004492.pub4. PMID 21069681.
- ^ "Elaboración de un plan para dejar de fumar". Centros para el Control y la Prevención de Enfermedades . Consultado el 19 de octubre de 2015 .
- ^ "Preparación para el día de dejar de fumar". Mayo Clinic . Consultado el 19 de octubre de 2015 .
- ^ Smit ES, Hoving C, Schelleman-Offermans K, West R, de Vries H (septiembre de 2014). "Predictores de intentos de dejar de fumar exitosos y fallidos entre fumadores motivados a dejar de fumar". Conductas adictivas . 39 (9): 1318–1324. doi :10.1016/j.addbeh.2014.04.017. PMID 24837754.
- ^ de Vries H, Eggers SM, Bolman C (abril de 2013). "El papel de la planificación de acciones y la implementación de planes para dejar de fumar". BMC Public Health . 13 : 393. doi : 10.1186/1471-2458-13-393 . PMC 3644281 . PMID 23622256.
- ^ Bolman C, Eggers SM, van Osch L, Te Poel F, Candel M, de Vries H (octubre de 2015). "¿Es útil la planificación de acciones para dejar de fumar? Evaluación de los efectos de la planificación de acciones en una intervención basada en la web y adaptada a la computadora". Uso y abuso de sustancias . 50 (10): 1249–1260. doi :10.3109/10826084.2014.977397. PMID 26440754. S2CID 20337590.
- ^ Ayers JW, Althouse BM, Johnson M, Cohen JE (enero de 2014). "Ritmos de circaseptan (semanales) en las consideraciones para dejar de fumar". JAMA Internal Medicine . 174 (1): 146–148. doi :10.1001/jamainternmed.2013.11933. PMC 4670616 . PMID 24166181.
- ^ Erbas B, Bui Q, Huggins R, Harper T, White V (febrero de 2006). "Investigación de la relación entre la colocación de anuncios antitabaco Quit y el número de llamadas telefónicas a Quitline: un enfoque de modelado semiparamétrico". Journal of Epidemiology and Community Health . 60 (2): 180–182. doi :10.1136/jech.2005.038109. PMC 2566152 . PMID 16415271.
- ^ "Archivos del Dr. Anil Om Murthi". Enewspolar . Consultado el 5 de febrero de 2024 .
- ^ Livingstone-Banks J, Ordóñez-Mena JM, Hartmann-Boyce J (enero de 2019). "Intervenciones de autoayuda basadas en material impreso para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 1 (1): CD001118. doi :10.1002/14651858.CD001118.pub4. PMC 7112723 . PMID 30623970.
- ^ "Nicotina Anónimos ofrece ayuda para aquellos que desean vivir libres de nicotina". nicotine-anonymous.org .
- ^ Glasser I (febrero de 2010). "La nicotina anónima puede beneficiar a las personas dependientes de la nicotina". American Journal of Public Health . 100 (2): 196, respuesta del autor 196-196, respuesta del autor 197. doi :10.2105/ajph.2009.181545. PMC 2804638 . PMID 20019295.
- ^ Departamento de Salud y Servicios Humanos de EE. UU. "MySmokeFree: su experiencia personalizada para dejar de fumar". Smokefree.gov .
- ^ "Presentación de diapositivas: Los 13 mejores consejos para dejar de fumar". WebMD .
- ^ Carr A (2004). La manera fácil de dejar de fumar . Nueva York: Sterling. ISBN 978-1-4027-7163-7.
- ^ Gonzales D, Redtomahawk D, Pizacani B, Bjornson WG, Spradley J, Allen E, et al. (febrero de 2007). "Apoyo a la espiritualidad para dejar de fumar: resultados de una encuesta piloto". Nicotine & Tobacco Research . 9 (2): 299–303. doi :10.1080/14622200601078582. PMID 17365761.
- ^ Tang YY, Tang R, Posner MI (junio de 2016). "La meditación consciente mejora la regulación emocional y reduce el abuso de drogas". Dependencia de drogas y alcohol . 163 (Supl. 1): S13–S18. doi : 10.1016/j.drugalcdep.2015.11.041 . PMID 27306725.
- ^ Ussher MH, Faulkner GE, Angus K, Hartmann-Boyce J, Taylor AH (octubre de 2019). "Intervenciones con ejercicios para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2019 (10). doi :10.1002/14651858.CD002295.pub6. PMC 6819982. PMID 31684691 .
- ^ ab Bittoun R (2008). "Medidor de monóxido de carbono: la herramienta clínica esencial -el "estetoscopio"- para dejar de fumar". Journal of Smoking Cessation . 3 (2): 69–70. doi : 10.1375/jsc.3.2.69 .
- ^ Jamrozik K, Vessey M, Fowler G, Wald N, Parker G, Van Vunakis H (mayo de 1984). "Ensayo controlado de tres intervenciones antitabaco diferentes en la práctica general". British Medical Journal . 288 (6429): 1499–1503. doi :10.1136/bmj.288.6429.1499. PMC 1441184 . PMID 6426618.
- ^ Clair C, Mueller Y, Livingstone-Banks J, Burnand B, Camain JY, Cornuz J, et al. (marzo de 2019). "Evaluación de riesgos biomédicos como ayuda para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2019 (3): CD004705. doi : 10.1002 /14651858.CD004705.pub5. PMC 6434771. PMID 30912847.
- ^ Irving JM, Clark EC, Crombie IK, Smith WC (enero de 1988). "Evaluación de una medida portátil de monóxido de carbono en aire espirado". Medicina preventiva . 17 (1): 109–115. doi :10.1016/0091-7435(88)90076-x. PMID 3362796.
- ^ Florescu A, Ferrence R, Einarson T, Selby P, Soldin O, Koren G (febrero de 2009). "Métodos para la cuantificación de la exposición al tabaquismo y al humo de tabaco ambiental: enfoque en la toxicología del desarrollo". Monitoreo terapéutico de fármacos . 31 (1): 14–30. doi :10.1097/FTD.0b013e3181957a3b. PMC 3644554 . PMID 19125149.
- ^ McClure JB (2001). "¿Son los biomarcadores una ayuda útil para dejar de fumar? Una revisión y análisis de la literatura". Medicina del comportamiento . 27 (1): 37–47. doi :10.1080/08964280109595770. PMID 11575171. S2CID 25616883.
- ^ abc Notley C, Gentry S, Livingstone-Banks J, Bauld L, Perera R, Hartmann-Boyce J (julio de 2019). "Incentivos para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 ( 7): CD004307. doi :10.1002/14651858.CD004307.pub6. PMC 6635501. PMID 31313293.
- ^ Halpern SD, French B, Small DS , Saulsgiver K, Harhay MO, Audrain-McGovern J, et al. (mayo de 2015). "Ensayo aleatorizado de cuatro programas de incentivos financieros para dejar de fumar". The New England Journal of Medicine . 372 (22): 2108–2117. doi :10.1056/NEJMoa1414293. PMC 4471993. PMID 25970009 .
- ^ Fanshawe TR, Hartmann-Boyce J, Perera R, Lindson N (febrero de 2019). "Competiciones para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 (2): CD013272. doi :10.1002/14651858.CD013272. PMC 6953205. PMID 30784046 .
- ^ Cahill K, Lancaster T (febrero de 2014). "Intervenciones en el lugar de trabajo para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas ( 2): CD003440. doi :10.1002/14651858.CD003440.pub4. PMC 11285308. PMID 24570145.
- ^ Leeks KD, Hopkins DP, Soler RE, Aten A, Chattopadhyay SK (febrero de 2010). "Incentivos y competencias en el lugar de trabajo para reducir el consumo de tabaco. Una revisión sistemática". American Journal of Preventive Medicine . 38 (Supl 2): S263–S274. doi :10.1016/j.amepre.2009.10.034. PMID 20117611.
- ^ Stead LF, Buitrago D, Preciado N, Sanchez G, Hartmann-Boyce J, Lancaster T (mayo de 2013). "Consejos médicos para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2013 (5): CD000165. doi :10.1002/14651858.CD000165.pub4. PMC 7064045. PMID 23728631 .
- ^ Maguire CP, Ryan J, Kelly A, O'Neill D, Coakley D, Walsh JB (mayo de 2000). "¿La edad y la condición médica del paciente influyen en el consejo médico para dejar de fumar?". Age and Ageing . 29 (3): 264–266. doi : 10.1093/ageing/29.3.264 . PMID 10855911.
- ^ Ossip-Klein DJ, McIntosh S, Utman C, Burton K, Spada J, Guido J (octubre de 2000). "Fumadores mayores de 50 años: ¿quién recibe asesoramiento médico para dejar de fumar?". Medicina preventiva . 31 (4): 364–369. doi :10.1006/pmed.2000.0721. PMID 11006061.
- ^ Rice VH, Heath L, Livingstone-Banks J, Hartmann-Boyce J (diciembre de 2017). "Intervenciones de enfermería para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2017 (12): CD001188. doi : 10.1002 /14651858.CD001188.pub5. PMC 6486227. PMID 29243221.
- ^ Carson-Chahhoud KV, Livingstone-Banks J, Sharrad KJ, Kopsaftis Z, Brinn MP, To-A-Nan R, et al. (octubre de 2019). "Intervenciones del personal de farmacia comunitaria para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2019 (10). doi :10.1002/14651858.CD003698.pub3. PMC 6822095. PMID 31684695 .
- ^ Holliday R, Hong B, McColl E, Livingstone-Banks J, Preshaw PM (19 de febrero de 2021). "Intervenciones para dejar de fumar realizadas por profesionales de la odontología". Base de datos Cochrane de revisiones sistemáticas . 2021 (2): CD005084. doi :10.1002/14651858.CD005084.pub4. ISSN 1469-493X. PMC 8095016. PMID 33605440 .
- ^ Carson KV, Verbiest ME, Crone MR, Brinn MP, Esterman AJ, Assendelft WJ, et al. (mayo de 2012). Carson KV (ed.). "Capacitación de profesionales de la salud para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 5 (5): CD000214. doi :10.1002/14651858.CD000214.pub2. hdl : 2066/110023 . PMC 10088066. PMID 22592671 .
- ^ van den Brand FA, Nagelhout GE, Reda AA, Winkens B, Evers SM, Kotz D, et al. (septiembre de 2017). "Sistemas de financiación de la atención sanitaria para aumentar el uso del tratamiento de la dependencia del tabaco". Base de datos Cochrane de revisiones sistemáticas . 2017 (9): CD004305. doi :10.1002/14651858.CD004305.pub5. PMC 6483741. PMID 28898403 .
- ^ Papadakis S, McDonald P, Mullen KA, Reid R, Skulsky K, Pipe A (2010). "Estrategias para aumentar la prestación de tratamientos para dejar de fumar en entornos de atención primaria: una revisión sistemática y un metanálisis". Medicina preventiva . 51 (3–4): 199–213. doi :10.1016/j.ypmed.2010.06.007. PMID 20600264.
- ^ Hartmann-Boyce J, Chepkin SC, Ye W, Bullen C, Lancaster T, et al. (Grupo Cochrane de Adicción al Tabaco) (mayo de 2018). "Terapia de reemplazo de nicotina versus control para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 5 (5): CD000146. doi :10.1002/14651858.CD000146.pub5. PMC 6353172 . PMID 29852054.
- ^ Hartmann-Boyce J, Lindson N, Butler AR, McRobbie H, Bullen C, Begh R, et al. (17 de noviembre de 2022). "Cigarrillos electrónicos para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2022 (11): CD010216. doi :10.1002/14651858.CD010216.pub7. PMC 9668543. PMID 36384212 .
- ^ Formanek P, Salisbury-Afshar E, Afshar M (agosto de 2018). "Cómo ayudar a los pacientes con enfermedad renal en etapa terminal y en etapas tempranas de enfermedad renal crónica a dejar de fumar". American Journal of Kidney Diseases . 72 (2): 255–266. doi :10.1053/j.ajkd.2018.01.057. PMC 6057817 . PMID 29661542.
- ^ Royal College of Physicians (25 de junio de 2014). «Declaración del RCP sobre los cigarrillos electrónicos». RCP Londres .
- ^ McNeill A, Brose LS, Calder R, Hitchman SC, Hajek P, McRobbie H (agosto de 2015). "Cigarrillos electrónicos: actualización de la evidencia" (PDF) . Reino Unido: Public Health England. pág. 6.
- ^ "La historia de PEZ - Acerca de nosotros". Caramelos PEZ . Consultado el 1 de junio de 2024 .
- ^ He D, Berg JE, Høstmark AT (marzo de 1997). "Efectos de la acupuntura en el abandono o reducción del hábito de fumar en fumadores motivados". Medicina preventiva . 26 (2): 208–214. doi :10.1006/pmed.1996.0125. PMID 9085389.
- ^ White AR, Rampes H, Liu JP, Stead LF, Campbell J (enero de 2014). "Acupuntura e intervenciones relacionadas para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 1 (1): CD000009. doi :10.1002/14651858.CD000009.pub4. PMC 7263424 . PMID 24459016.
- ^ "Hipnosis para dejar de fumar". WebMD . Consultado el 19 de mayo de 2012 .
- ^ ab Barnes J, McRobbie H, Dong CY, Walker N, Hartmann-Boyce J (junio de 2019). "Hipnoterapia para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 ( 6): CD001008. doi :10.1002/14651858.CD001008.pub3. PMC 6568235. PMID 31198991.
- ^ Johnson DL, Karkut RT (octubre de 1994). "Rendimiento por género en un programa para dejar de fumar que combina hipnosis y aversión". Psychological Reports . 75 (2): 851–857. doi :10.2466/pr0.1994.75.2.851. PMID 7862796. S2CID 39850409.
- ^ Law M, Tang JL (octubre de 1995). "Análisis de la eficacia de las intervenciones destinadas a ayudar a las personas a dejar de fumar". Archivos de Medicina Interna . 155 (18): 1933–1941. doi :10.1001/archinte.1995.00430180025004. PMID 7575046.
- ^ Carmody TP, Duncan C, Simon JA, Solkowitz S, Huggins J, Lee S, et al. (mayo de 2008). "Hipnosis para dejar de fumar: un ensayo aleatorizado". Nicotine & Tobacco Research . 10 (5): 811–818. doi :10.1080/14622200802023833. PMID 18569754. S2CID 36395279.
- ^ Mayo Clinic. "Hierba de San Juan (Hypericum perforatum) Evidencia". Mayo Clinic .
- ^ Sood A, Ebbert JO, Prasad K, Croghan IT, Bauer B, Schroeder DR (julio de 2010). "Un ensayo clínico aleatorizado de la hierba de San Juan para dejar de fumar". Revista de medicina alternativa y complementaria . 16 (7): 761–767. doi :10.1089/acm.2009.0445. PMC 3110810 . PMID 20590478.
- ^ Administración de Alimentos y Medicamentos de Estados Unidos. «Base de datos de plantas venenosas de la FDA». www.accessdata.fda.gov . Archivado desde el original el 21 de enero de 2022. Consultado el 11 de noviembre de 2019 .
- ^ Comité Científico sobre Riesgos Sanitarios Emergentes y Recientemente Identificados (CCRSERI). Efectos sobre la salud de los productos de tabaco sin humo (PDF) (Informe). pág. 103.
- ^ Comité Científico sobre Riesgos Sanitarios Emergentes y Recientemente Identificados (CCRSERI). "Efectos de los productos de tabaco sin humo sobre la salud" (PDF) .
- ^ Popova L, Ling PM (mayo de 2013). "Uso de productos de tabaco alternativos y abandono del hábito de fumar: un estudio nacional". Revista estadounidense de salud pública . 103 (5): 923–930. doi :10.2105/ajph.2012.301070. PMC 3661190 . PMID 23488521.
- ^ Hajek P, Stead LF (2004). "Fumar de forma aversiva para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2001 (3): CD000546. doi :10.1002/14651858.CD000546.pub2. PMC 7045729. PMID 15266433 .
- ^ Hartmann-Boyce J, Cahill K, Hatsukami D, Cornuz J (agosto de 2012). "Vacunas de nicotina para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2012 (8): CD007072. doi :10.1002/14651858.CD007072.pub2. PMC 6486305. PMID 22895958 .
- ^ Coughlin LN, Tegge AN, Sheffer CE, Bickel WK (marzo de 2020). "Un enfoque de aprendizaje automático para predecir los resultados del tratamiento para dejar de fumar". Nicotine & Tobacco Research . 22 (3): 415–422. doi :10.1093/ntr/nty259. PMC 7297111 . PMID 30508122.
- ^ Sadasivam RS, Borglund EM, Adams R, Marlin BM, Houston TK (noviembre de 2016). "Impacto de un sistema de mensajería adaptado a la inteligencia colectiva en el abandono del hábito de fumar: el experimento aleatorio Perspect". Journal of Medical Internet Research . 18 (11): e285. doi : 10.2196/jmir.6465 . PMC 5120237 . PMID 27826134.
- ^ Patrick H, Fujii CA, Glaser DB, Utley DS, Marler JD (diciembre de 2018). "Un programa digital integral para dejar de fumar: evaluación de la viabilidad en un estudio de cohorte de un solo grupo". JMIR mHealth y uHealth . 6 (12): e11708. doi : 10.2196/11708 . PMC 6315234 . PMID 30563807.
- ^ Marisol M (20 de octubre de 2021). "Johns Hopkins recibe la primera subvención federal para la investigación de tratamientos psicodélicos en 50 años". The Hub . Consultado el 29 de enero de 2022 .
- ^ abc Fanshawe TR, Halliwell W, Lindson N, Aveyard P, Livingstone-Banks J, Hartmann-Boyce J (noviembre de 2017). "Intervenciones para dejar de fumar en jóvenes". Base de Datos Cochrane de Revisiones Sistemáticas . 2017 ( 11): CD003289. doi :10.1002/14651858.CD003289.pub6. PMC 6486118. PMID 29148565.
- ^ Phert L. "El asesoramiento intensivo de los estudiantes por parte de enfermeras escolares no tiene un mayor impacto en las tasas de tabaquismo a largo plazo que las sesiones más breves | AHRQ Health Care Innovations Exchange". innovations.ahrq.gov . Consultado el 19 de julio de 2016 .
- ^ Davis KC, Farrelly MC, Messeri P, Duke J (febrero de 2009). "El impacto de las campañas nacionales de prevención del tabaquismo en las creencias relacionadas con el tabaco, las intenciones de fumar y la iniciación en el tabaquismo: resultados de una encuesta longitudinal de jóvenes en los Estados Unidos". Revista internacional de investigación medioambiental y salud pública . 6 (2): 722–740. doi : 10.3390/ijerph6020722 . PMC 2672353 . PMID 19440412.
- ^ Allen JA, Duke JC, Davis KC, Kim AE, Nonnemaker JM, Farrelly MC (noviembre-diciembre de 2015). "Uso de campañas en los medios de comunicación para reducir el consumo de tabaco entre los jóvenes: una revisión". American Journal of Health Promotion . 30 (2): e71–e82. doi :10.4278/ajhp.130510-lit-237. PMID 25372236. S2CID 9297116.
- ^ Carson KV, Brinn MP, Labiszewski NA, Esterman AJ, Chang AB, Smith BJ (julio de 2011). "Intervenciones comunitarias para la prevención del tabaquismo en jóvenes". Base de datos Cochrane de revisiones sistemáticas . 2013 (7): CD001291. doi :10.1002/14651858.CD001291.pub2. PMC 11384554. PMID 21735383 .
- ^ Mund M, Louwen F, Klingelhoefer D, Gerber A (noviembre de 2013). "Fumar y embarazo: una revisión sobre el primer factor de riesgo ambiental importante del feto". Revista internacional de investigación ambiental y salud pública . 10 (12): 6485–6499. doi : 10.3390/ijerph10126485 . PMC 3881126 . PMID 24351784.
- ^ Anderson TM, Lavista Ferres JM, Ren SY, Moon RY, Goldstein RD, Ramirez JM, et al. (abril de 2019). "Fumador materno antes y durante el embarazo y el riesgo de muerte súbita inesperada del lactante". Pediatría . 143 (4): e20183325. doi :10.1542/peds.2018-3325. PMC 6564075 . PMID 30858347.
- ^ Chamberlain C, O'Mara-Eves A, Porter J, Coleman T, Perlen SM, Thomas J, et al. (febrero de 2017). "Intervenciones psicosociales para ayudar a las mujeres a dejar de fumar durante el embarazo". Base de datos Cochrane de revisiones sistemáticas . 2 (3): CD001055. doi :10.1002/14651858.CD001055.pub5. PMC 4022453. PMID 28196405 .
- ^ Bowen M (25 de febrero de 2013). «Embarazo y tabaquismo». Netdoctor . Consultado el 19 de julio de 2016 .
- ^ "Los cigarrillos electrónicos pueden ser mejores que los parches de nicotina para ayudar a las mujeres embarazadas a dejar de fumar". NIHR Evidence . 2022-11-04. doi :10.3310/nihrevidence_54425. S2CID 253360129.
- ^ Hajek P, Przulj D, Pesola F, Griffiths C, Walton R, McRobbie H, et al. (mayo de 2022). "Cigarrillos electrónicos versus parches de nicotina para dejar de fumar durante el embarazo: un ensayo controlado aleatorizado". Nature Medicine . 28 (5): 958–964. doi :10.1038/s41591-022-01808-0. PMC 9117131 . PMID 35577966.
- ^ de Leon J, Diaz FJ (julio de 2005). "Un metaanálisis de estudios realizados en todo el mundo demuestra una asociación entre la esquizofrenia y el hábito de fumar tabaco". Schizophrenia Research . 76 (2–3): 135–157. doi :10.1016/j.schres.2005.02.010. PMID 15949648. S2CID 32975940.
- ^ Keltner NL, Grant JS (noviembre de 2006). "Fumar, fumar, fumar ese cigarrillo". Perspectivas en atención psiquiátrica . 42 (4): 256–261. doi :10.1111/j.1744-6163.2006.00085.x. PMID 17107571.
- ^ ab West R, Shiffman S (2007). Datos básicos: dejar de fumar (2.ª ed.). Abingdon, Inglaterra: Health Press Ltd. ISBN 978-1-903734-98-8.
- ^ Streck JM, Rigotti NA, Livingstone-Banks J, Tindle HA, Clair C, Munafò MR, et al. (21 de mayo de 2024). "Intervenciones para dejar de fumar en pacientes hospitalizados". Base de Datos Cochrane de Revisiones Sistemáticas . 2024 (5): CD001837. doi :10.1002/14651858.CD001837.pub4. ISSN 1469-493X. PMC 11106804. PMID 38770804.
- ^ ab Thomsen T, Villebro N, Møller AM (marzo de 2014). "Intervenciones para dejar de fumar antes de la operación". Base de Datos Cochrane de Revisiones Sistemáticas . 2014 (3): CD002294. doi :10.1002/14651858.CD002294.pub4. PMC 7138216. PMID 24671929 .
- ^ ab Moylan S, Jacka FN, Pasco JA, Berk M (mayo de 2013). "Cómo el tabaquismo puede aumentar el riesgo de síntomas de ansiedad y trastornos de ansiedad: una revisión crítica de las vías biológicas". Cerebro y comportamiento . 3 (3): 302–326. doi :10.1002/brb3.137. PMC 3683289 . PMID 23785661.
- ^ abcde Baggett TP, Lebrun-Harris LA, Rigotti NA (noviembre de 2013). "Sin hogar, tabaquismo y deseo de dejar de fumar: resultados de un estudio nacional en EE. UU." Adicción . 108 (11): 2009–2018. doi :10.1111/add.12292. PMC 3797258 . PMID 23834157.
- ^ ab "Otras poblaciones vulnerables". Centro de liderazgo para dejar de fumar . 8 de septiembre de 2015. Consultado el 29 de junio de 2017 .
- ^ abc "Coalición Nacional para las Personas sin Hogar". www.nationalhomeless.org . Consultado el 29 de junio de 2017 .
- ^ Oficina de los CDC sobre Tabaquismo y Salud. "CDC – Hoja informativa – Consumo de cigarrillos entre adultos en los Estados Unidos – Tabaquismo y uso de tabaco". Tabaquismo y uso de tabaco . Consultado el 29 de junio de 2017 .
- ^ Baggett TP, Tobey ML, Rigotti NA (julio de 2013). "Consumo de tabaco entre personas sin hogar: cómo abordar la adicción desatendida". The New England Journal of Medicine . 369 (3): 201–204. doi : 10.1056/NEJMp1301935 . PMID 23863048.
- ^ ab Iyahen EO, Omoruyi OO, Rowa-Dewar N, Dobbie F (13 de julio de 2023). "Exploración de las barreras y los facilitadores de la aceptación de los servicios para dejar de fumar para personas en tratamiento o en recuperación del consumo problemático de drogas o alcohol: una revisión sistemática cualitativa". PLOS ONE . 18 (7): e0288409. Bibcode :2023PLoSO..1888409I. doi : 10.1371/journal.pone.0288409 . ISSN 1932-6203. PMC 10343091 . PMID 37440505.
- ^ Campbell BK, Le T, Andrews KB, Pramod S, Guydish J (noviembre de 2016). "Fumar entre pacientes en tratamiento por trastornos por consumo de sustancias: asociaciones con la publicidad del tabaco, mensajes antitabaco y riesgos percibidos para la salud". The American Journal of Drug and Alcohol Abuse . 42 (6): 649–656. doi :10.1080/00952990.2016.1183021. PMC 5093078 . PMID 27314450.
- ^ Hartmann-Boyce J (4 de enero de 2021). "Intervenciones conductuales para dejar de fumar: una descripción general y un metanálisis en red". Base de datos Cochrane de revisiones sistemáticas . 1 (1. Art. No.: CD013229): CD013229. doi :10.1002 / 14651858.CD013229.pub2. PMC 11354481. PMID 33411338. S2CID 230814023.
- ^ Apollonio D, Philipps R, Bero L (noviembre de 2016). "Intervenciones para el abandono del consumo de tabaco en personas en tratamiento o en recuperación de trastornos por consumo de sustancias". Base de Datos Cochrane de Revisiones Sistemáticas . 11 (11): CD010274. doi :10.1002/14651858.CD010274.pub2. PMC 6464324 . PMID 27878808.
- ^ Prochaska JJ, Delucchi K, Hall SM (diciembre de 2004). "Un metaanálisis de intervenciones para dejar de fumar con personas en tratamiento o recuperación por abuso de sustancias". Revista de consultoría y psicología clínica . 72 (6): 1144–1156. doi :10.1037/0022-006X.72.6.1144. ISSN 1939-2117. PMID 15612860.
- ^ Rigotti NA, Clair C, Munafò MR, Stead LF (mayo de 2012). "Intervenciones para dejar de fumar en pacientes hospitalizados". Base de Datos Cochrane de Revisiones Sistemáticas . 5 (5): CD001837. doi :10.1002/14651858.CD001837.pub3. PMC 4498489 . PMID 22592676.
- ^ Lemmens V, Oenema A, Knut IK, Brug J (noviembre de 2008). "Efectividad de las intervenciones para dejar de fumar en adultos: una revisión sistemática de revisiones". Revista Europea de Prevención del Cáncer . 17 (6): 535–544. doi :10.1097/cej.0b013e3282f75e48. PMID 18941375. S2CID 46131720.
- ^ Naqvi NH, Rudrauf D, Damasio H, Bechara A (enero de 2007). "El daño a la ínsula altera la adicción al tabaquismo". Science . 315 (5811): 531–534. Bibcode :2007Sci...315..531N. doi :10.1126/science.1135926. PMC 3698854 . PMID 17255515.
- ^ King G, Yerger VB, Whembolua GL, Bendel RB, Kittles R, Moolchan ET (junio de 2009). "Link between facultative melanin and tobacco use among African Americans" (PDF) . Farmacología, bioquímica y comportamiento . 92 (4): 589–596. doi :10.1016/j.pbb.2009.02.011. PMID 19268687. S2CID 3070838. Archivado desde el original el 2016-03-04 . Consultado el 2012-09-12 .
{{cite journal}}: CS1 maint: URL no apta ( enlace ) - ^ ab Christakis NA, Fowler JH (mayo de 2008). "La dinámica colectiva del tabaquismo en una gran red social". The New England Journal of Medicine . 358 (21): 2249–2258. doi :10.1056/NEJMsa0706154. PMC 2822344 . PMID 18499567.
- ^ Faseru B, Richter KP, Scheuermann TS, Park EW (agosto de 2018). "Mejorar el apoyo de la pareja para mejorar el abandono del hábito de fumar". Base de datos Cochrane de revisiones sistemáticas . 8 (9): CD002928. doi :10.1002/14651858.CD002928.pub4. PMC 6326744. PMID 30101972 .
- ^ ab Hitchman SC, Fong GT, Zanna MP, Thrasher JF, Laux FL (diciembre de 2014). "La relación entre el número de amigos fumadores y las intenciones, intentos y éxitos de dejar de fumar: hallazgos de la Encuesta de cuatro países de International Tobacco Control (ITC)". Psicología de las conductas adictivas . 28 (4): 1144–1152. doi :10.1037/a0036483. PMC 4266625 . PMID 24841185.
- ^ Sociedad Estadounidense del Cáncer. "Guía para dejar de fumar". www.cancer.org . Archivado desde el original el 8 de agosto de 2016. Consultado el 6 de julio de 2016 .
- ^ ab Glassman AH, Helzer JE, Covey LS, Cottler LB, Stetner F, Tipp JE, et al. (septiembre de 1990). "Fumar, dejar de fumar y depresión mayor". JAMA . 264 (12): 1546–1549. doi :10.1001/jama.1990.03450120058029. PMID 2395194.
- ^ Condiotte MM, Lichtenstein E (octubre de 1981). "Autoeficacia y recaída en programas para dejar de fumar". Revista de consultoría y psicología clínica . 49 (5): 648–658. doi :10.1037/0022-006X.49.5.648. PMID 7287974.
- ^ Elfeddali I, Bolman C, Candel MJ, Wiers RW, De Vries H (febrero de 2012). "El papel de la autoeficacia, la autoeficacia de recuperación y la planificación preparatoria en la predicción de la recaída del tabaquismo a corto plazo" (PDF) . British Journal of Health Psychology . 17 (1): 185–201. doi :10.1111/j.2044-8287.2011.02032.x. PMID 22107073. S2CID 32854923.
- ^ Shiffman S (febrero de 1982). "Recaída tras dejar de fumar: un análisis situacional". Revista de consultoría y psicología clínica . 50 (1): 71–86. doi :10.1037/0022-006X.50.1.71. PMID 7056922.
- ^ ab Livingstone-Banks J, Norris E, Hartmann-Boyce J, West R, Jarvis M, Chubb E, et al. (octubre de 2019). "Intervenciones de prevención de recaídas para dejar de fumar". Base de datos Cochrane de revisiones sistemáticas . 2019 (10). doi :10.1002/14651858.CD003999.pub6. PMC 6816175. PMID 31684681 .
- ^ Agboola SA, Coleman T, McNeill A, Leonardi-Bee J (julio de 2015). "Abstinencia y recaída entre fumadores que usan vareniclina en un intento de dejar de fumar: un análisis agrupado de ensayos controlados aleatorizados". Adicción . 110 (7): 1182–1193. doi :10.1111/add.12941. PMID 25846123.
- ^ abcdefghijk Plan de salud de la Fundación Kaiser del Noroeste (2008). Cultivando la salud: kit para liberarse del tabaco . Kaiser Permanente. ISBN 978-0-9744864-8-2.[ página necesaria ]
- ^ "7 síntomas comunes de abstinencia | Deje de fumar | Consejos de ex fumadores | CDC". www.cdc.gov . 2022-09-12 . Consultado el 2022-12-06 .
- ^ Lopes LC, Zhang Y, Ross S, Fulone I, Zhu M, O'Brien KK, et al. (diciembre de 2022). "Vareniclina para adultos dependientes del tabaco que no están listos para interrumpir su uso: una revisión sistemática y un metanálisis". Anales de la Sociedad Torácica Estadounidense . 19 (12): 2077–2086. doi :10.1513/AnnalsATS.202110-1122OC. ISSN 2325-6621. PMID 36129426. S2CID 252406073.
- ^ Zaso MJ, Hendershot CS (septiembre de 2022). "Efectos de la vareniclina y el bupropión en los resultados del tabaquismo en el laboratorio: metaanálisis de estudios de laboratorio humanos aleatorizados y controlados con placebo". Addiction Biology . 27 (5): e13218. doi :10.1111/adb.13218. ISSN 1369-1600. PMC 9413474 . PMID 36001439.
- ^ Aubin HJ, Farley A, Lycett D, Lahmek P, Aveyard P (julio de 2012). "Aumento de peso en fumadores después de dejar de fumar: metaanálisis". BMJ . 345 (345): e4439. doi :10.1136/bmj.e4439. PMC 3393785 . PMID 22782848.
- ^ Vanni H, Kazeros A, Wang R, Harvey BG, Ferris B, De BP, et al. (mayo de 2009). "Fumar cigarrillos induce la sobreexpresión de un gen que reduce la grasa, AZGP1, en humanos". Chest . 135 (5): 1197–1208. doi :10.1378/chest.08-1024. PMC 2679098 . PMID 19188554.
- ^ ab Jo YH, Talmage DA, Role LW (diciembre de 2002). "Efectos mediados por el receptor nicotínico en el apetito y la ingesta de alimentos". Journal of Neurobiology . 53 (4): 618–632. doi :10.1002/neu.10147. PMC 2367209 . PMID 12436425.
- ^ Klag MJ (1999). Libro de salud familiar de Johns Hopkins . Nueva York: HarperCollins. pág. 86. ISBN 978-0-06-270149-7.
- ^ Fiore MC, Jaén CR, Baker TB, et al. Tratamiento del consumo y la dependencia del tabaco: actualización de 2008. Guía de práctica clínica. Rockville, MD: Departamento de Salud y Servicios Humanos de los Estados Unidos. Servicio de Salud Pública. Mayo de 2008.
- ^ Hartmann-Boyce J, Theodoulou A, Farley A, Hajek P, Lycett D, Jones LL, et al. (6 de octubre de 2021). "Intervenciones para prevenir el aumento de peso después de dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (10): CD006219. doi :10.1002/14651858.CD006219.pub4. ISSN 1469-493X. PMC 8493442. PMID 34611902 .
- ^ Ussher MH, Faulkner GE, Angus K, Hartmann-Boyce J, Taylor AH (30 de octubre de 2019). "Intervenciones con ejercicios para dejar de fumar". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 (10): CD002295. doi :10.1002/14651858.CD002295.pub6. ISSN 1469-493X. PMC 6819982. PMID 31684691 .
- ^ Wang X, Qin LQ, Arafa A, Eshak ES, Hu Y, Dong JY (5 de noviembre de 2021). "Dejar de fumar, aumento de peso, riesgo cardiovascular y mortalidad por todas las causas: un metanálisis". Nicotine & Tobacco Research . 23 (12): 1987–1994. doi : 10.1093/ntr/ntab076 . ISSN 1469-994X. PMID 33876246.
- ^ Covey LS, Glassman AH, Stetner F (febrero de 1997). "Depresión mayor después de dejar de fumar". The American Journal of Psychiatry . 154 (2): 263–265. doi :10.1176/ajp.154.2.263. PMID 9016279.
- ^ Shahab L, Andrew S, West R (enero de 2014). "Cambios en la prevalencia de depresión y ansiedad después de dejar de fumar: resultados de un estudio de cohorte internacional (ATTEMPT)" (PDF) . Psychological Medicine . 44 (1): 127–141. doi :10.1017/s0033291713000391. PMID 23507203. S2CID 36478156.
- ^ Taylor GM, Lindson N, Farley A, Leinberger-Jabari A, Sawyer K, Te Water Naudé R, et al. (9 de marzo de 2021). "Dejar de fumar para mejorar la salud mental". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (3): CD013522. doi :10.1002/14651858.CD013522.pub2. ISSN 1469-493X. PMC 8121093. PMID 33687070 .
- ^ McDermott MS, Marteau TM, Hollands GJ, Hankins M, Aveyard P (enero de 2013). "Cambio en la ansiedad después de intentos exitosos y fallidos de dejar de fumar: estudio de cohorte". The British Journal of Psychiatry . 202 (1): 62–67. doi : 10.1192/bjp.bp.112.114389 . PMID 23284151.
- ^ abc Doll R, Peto R, Boreham J, Sutherland I (junio de 2004). "Mortalidad en relación con el tabaquismo: 50 años de observaciones sobre médicos británicos varones". BMJ . 328 (7455): 1519. doi :10.1136/bmj.38142.554479.AE. PMC 437139 . PMID 15213107.
- ^ ab "Beneficios para la salud de dejar de fumar con el tiempo". www.cancer.org . Consultado el 6 de diciembre de 2022 .
- ^ Anthonisen NR, Skeans MA, Wise RA, Manfreda J, Kanner RE, Connett JE (febrero de 2005). "Los efectos de una intervención para dejar de fumar en la mortalidad a los 14,5 años: un ensayo clínico aleatorizado". Anales de Medicina Interna . 142 (4): 233–239. doi :10.7326/0003-4819-142-4-200502150-00005. PMID 15710956. S2CID 20252771.
- ^ Taghizadeh N, Vonk JM, Boezen HM (7 de abril de 2016). "Historia de tabaquismo a lo largo de la vida y mortalidad por causa específica en un estudio de cohorte con 43 años de seguimiento". PLOS ONE . 11 (4): e0153310. Bibcode :2016PLoSO..1153310T. doi : 10.1371/journal.pone.0153310 . PMC 4824471 . PMID 27055053.
- ^ Zhu D, Zhao G, Wang X (abril de 2021). "Asociación del tabaquismo y el abandono del hábito de fumar con la mortalidad general y por causa específica". Revista estadounidense de medicina preventiva . 60 (4): 504–512. doi : 10.1016/j.amepre.2020.11.003 . ISSN 1873-2607. PMID 33745522. S2CID 232311701.
- ^ ab Dejar de fumar: Informe del director general de sanidad: resumen ejecutivo. Servicio de Salud Pública de EE. UU.; Departamento de Salud y Servicios Humanos de EE. UU., Rockville, MD 2020.
- ^ Mills E, Eyawo O, Lockhart I, Kelly S, Wu P, Ebbert JO (febrero de 2011). "Dejar de fumar reduce las complicaciones posoperatorias: una revisión sistemática y un metanálisis". The American Journal of Medicine . 124 (2): 144–154.e8. doi :10.1016/j.amjmed.2010.09.013. PMID 21295194.
- ^ Cromwell J, Bartosch WJ, Fiore MC, Hasselblad V, Baker T (diciembre de 1997). "Relación coste-eficacia de las recomendaciones de práctica clínica en la guía de la AHCPR para dejar de fumar. Agencia para la Política y la Investigación de la Atención Sanitaria". JAMA . 278 (21): 1759–1766. doi :10.1001/jama.278.21.1759. PMID 9388153.
- ^ Hoogendoorn M, Feenstra TL, Hoogenveen RT, Rutten-van Mölken MP (agosto de 2010). "Efectividad a largo plazo y relación coste-efectividad de las intervenciones para dejar de fumar en pacientes con EPOC". Thorax . 65 (8): 711–718. doi : 10.1136/thx.2009.131631 . PMID 20685746.
- ^ Bauld L, Boyd KA, Briggs AH, Chesterman J, Ferguson J, Judge K, et al. (febrero de 2011). "Resultados a un año y un análisis de costo-efectividad para fumadores que acceden a servicios para dejar de fumar grupales y dirigidos por farmacias". Nicotine & Tobacco Research . 13 (2): 135–145. doi :10.1093/ntr/ntq222. PMID 21196451.
- ^ Schiaffino A, Fernández E, Kunst A, Borrell C, García M, Borràs JM, et al. (2007). "Tendencias temporales y diferencias educativas en la incidencia del abandono del hábito tabáquico en España (1965-2000)". Medicina Preventiva . 45 (2–3): 226–232. doi :10.1016/j.ypmed.2007.05.009. PMID 17604832.
- ^ Fowkes FJ, Stewart MC, Fowkes FG, Amos A, Price JF (noviembre de 2008). "Legislación libre de humo en Escocia y tendencias en el abandono del hábito de fumar". Adicción . 103 (11): 1888–1895. doi :10.1111/j.1360-0443.2008.02350.x. PMID 19032538.
- ^ Federico B, Costa G, Ricciardi W, Kunst AE (octubre de 2009). "Desigualdades educativas en las tendencias de abandono del hábito de fumar en Italia, 1982-2002". Control del tabaco . 18 (5): 393–398. doi :10.1136/tc.2008.029280. PMID 19617220. S2CID 9911187.
- ^ Centros para el Control y la Prevención de Enfermedades (CDC) (noviembre de 2009). "Fumador de cigarrillos entre adultos y tendencias en el abandono del hábito de fumar - Estados Unidos, 2008". MMWR. Informe semanal de morbilidad y mortalidad . 58 (44): 1227–1232. PMID 19910909.
- ^ Qian J, Cai M, Gao J, Tang S, Xu L, Critchley JA (octubre de 2010). "Tendencias en el tabaquismo y el abandono del hábito en China de 1993 a 2003: datos de la Encuesta del Servicio Nacional de Salud". Boletín de la Organización Mundial de la Salud . 88 (10): 769–776. doi :10.2471/BLT.09.064709. PMC 2947036 . PMID 20931062.
- ^ Creamer MR (2019). "Indicadores de consumo y abandono del tabaco entre adultos — Estados Unidos, 2018". MMWR. Informe semanal de morbilidad y mortalidad . 68 (45): 1013–1019. doi :10.15585/mmwr.mm6845a2. ISSN 0149-2195. PMC 6855510 . PMID 31725711.
- ^ CDCTobaccoFree (8 de agosto de 2022). "La carga del consumo de tabaco en los EE. UU." Centros para el Control y la Prevención de Enfermedades . Consultado el 6 de diciembre de 2022 .
Lectura adicional
- Henningfield JE, Fant RV, Buchhalter AR, Stitzer ML (2005). "Farmacoterapia para la dependencia de la nicotina". California . 55 (5): 281–99, prueba 322–3, 325. doi : 10.3322/canjclin.55.5.281 . PMID 16166074. S2CID 25668093.
- Hughes JR, Keely J, Naud S (enero de 2004). "Forma de la curva de recaída y abstinencia a largo plazo entre fumadores no tratados". Addiction . 99 (1): 29–38. doi :10.1111/j.1360-0443.2004.00540.x. PMID 14678060.
- Hutter H, Moshammer H, Neuberger M (enero de 2006). "Dejar de fumar en el lugar de trabajo: éxito de un año de seminarios cortos". Archivos internacionales de salud ocupacional y ambiental . 79 (1): 42–48. Bibcode :2006IAOEH..79...42H. doi :10.1007/s00420-005-0034-y. PMID 16133522. S2CID 44288956.
- Marks DF (2005). Cómo superar el hábito de fumar: una guía de autoayuda que utiliza técnicas cognitivo-conductuales . Londres: Robinson. ISBN 978-1-84529-067-2.
- Peters MJ, Morgan LC (mayo de 2002). "La farmacoterapia para dejar de fumar". The Medical Journal of Australia . 176 (10): 486–490. doi :10.5694/j.1326-5377.2002.tb04521.x. PMID 12065013. S2CID 98235.
- West R (2006). "Control del tabaco: presente y futuro". British Medical Bulletin . 77–78 (1): 123–136. doi : 10.1093/bmb/ldl012 . PMID 17106058.
- McFarland JW, Folkenberg EJ (1964). Cómo dejar de fumar en cinco días (PDF) . Englewood Cliffs, NJ: Prentice-Hall. Archivado desde el original el 13 de febrero de 2015.
{{cite book}}: CS1 maint: URL no apta ( enlace )

