Hormona esteroide
| Hormona esteroide | |
|---|---|
| Clase de droga | |
 | |
| Identificadores de clase | |
| Sinónimos | Esteroide suprarrenal; Esteroide gonadal |
| Usar | Varios |
| Objetivo biológico | Receptores de hormonas esteroides |
| Clase química | Esteroides ; No esteroides |
| Estatus legal | |
| En Wikidata | |
Una hormona esteroide es un esteroide que actúa como una hormona . Las hormonas esteroides se pueden agrupar en dos clases: corticosteroides (normalmente producidos en la corteza suprarrenal , de ahí cortico- ) y esteroides sexuales (normalmente producidos en las gónadas o la placenta ). Dentro de esas dos clases hay cinco tipos según los receptores a los que se unen: glucocorticoides y mineralocorticoides (ambos corticosteroides) y andrógenos , estrógenos y progestágenos (esteroides sexuales). [1] [2] Los derivados de la vitamina D son un sexto sistema hormonal estrechamente relacionado con receptores homólogos. Tienen algunas de las características de los esteroides verdaderos como ligandos de receptores .
Las hormonas esteroides ayudan a controlar el metabolismo , la inflamación , las funciones inmunológicas , el equilibrio de sal y agua , el desarrollo de las características sexuales y la capacidad de soportar lesiones y enfermedades. El término esteroide describe tanto las hormonas producidas por el cuerpo como los medicamentos producidos artificialmente que duplican la acción de los esteroides naturales. [3] [4] [5]
Síntesis
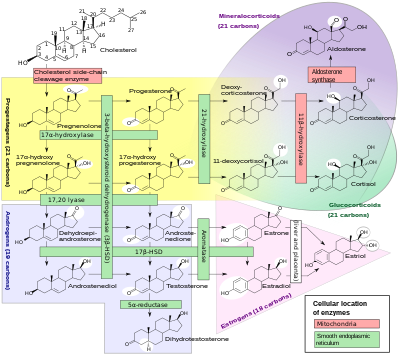
Las hormonas esteroides naturales se sintetizan generalmente a partir del colesterol en las gónadas y las glándulas suprarrenales . Estas formas de hormonas son lípidos . Pueden atravesar la membrana celular, ya que son liposolubles [7] , y luego se unen a los receptores de hormonas esteroides (que pueden ser nucleares o citosólicos según la hormona esteroide) para provocar cambios dentro de la célula. Las hormonas esteroides generalmente se transportan en la sangre, unidas a proteínas transportadoras específicas, como la globulina transportadora de hormonas sexuales o la globulina transportadora de corticosteroides . Otras conversiones y catabolismo ocurren en el hígado, en otros tejidos "periféricos" y en los tejidos diana.
| Sexo | Hormona sexual | Fase reproductiva | Tasa de producción de sangre | Tasa de secreción gonadal | Tasa de depuración metabólica | Rango de referencia (niveles séricos) | |
|---|---|---|---|---|---|---|---|
| Unidades del SI | Unidades no pertenecientes al SI | ||||||
| Hombres | Androstenediona | – | 2,8 mg/día | 1,6 mg/día | 2200 L/día | 2,8–7,3 nmol/L | 80–210 ng/dl |
| Testosterona | – | 6,5 mg/día | 6,2 mg/día | 950 L/día | 6,9–34,7 nmol/L | 200–1000 ng/dl | |
| Estrona | – | 150 μg/día | 110 μg/día | 2050 L/día | 37–250 pmol/L | 10–70 pg/ml | |
| Estradiol | – | 60 μg/día | 50 μg/día | 1600 L/día | <37–210 pmol/L | 10–57 pg/ml | |
| Sulfato de estrona | – | 80 μg/día | Insignificante | 167 L/día | 600–2500 pmol/L | 200–900 pg/ml | |
| Mujer | Androstenediona | – | 3,2 mg/día | 2,8 mg/día | 2000 L/día | 3,1–12,2 nmol/L | 89–350 ng/dl |
| Testosterona | – | 190 μg/día | 60 μg/día | 500 L/día | 0,7–2,8 nmol/L | 20–81 ng/dl | |
| Estrona | Fase folicular | 110 μg/día | 80 μg/día | 2200 L/día | 110–400 pmol/L | 30–110 pg/ml | |
| Fase lútea | 260 μg/día | 150 μg/día | 2200 L/día | 310–660 pmol/L | 80–180 pg/ml | ||
| Posmenopausia | 40 μg/día | Insignificante | 1610 L/día | 22–230 pmol/L | 6–60 pg/ml | ||
| Estradiol | Fase folicular | 90 μg/día | 80 μg/día | 1200 L/día | <37–360 pmol/L | 10–98 pg/ml | |
| Fase lútea | 250 μg/día | 240 μg/día | 1200 L/día | 699–1250 pmol/L | 190–341 pg/ml | ||
| Posmenopausia | 6 μg/día | Insignificante | 910 L/día | <37–140 pmol/L | 10–38 pg/ml | ||
| Sulfato de estrona | Fase folicular | 100 μg/día | Insignificante | 146 L/día | 700–3600 pmol/L | 250–1300 pg/ml | |
| Fase lútea | 180 μg/día | Insignificante | 146 L/día | 1100–7300 pmol/L | 400–2600 pg/ml | ||
| Progesterona | Fase folicular | 2 mg/día | 1,7 mg/día | 2100 L/día | 0,3–3 nmol/L | 0,1–0,9 ng/ml | |
| Fase lútea | 25 mg/día | 24 mg/día | 2100 L/día | 19–45 nmol/L | 6–14 ng/ml | ||
Notas y fuentes Notas: "La concentración de un esteroide en la circulación está determinada por la velocidad a la que se secreta de las glándulas, la velocidad del metabolismo del precursor o las prehormonas en el esteroide y la velocidad a la que es extraído por los tejidos y metabolizado. La tasa de secreción de un esteroide se refiere a la secreción total del compuesto de una glándula por unidad de tiempo. Las tasas de secreción se han evaluado tomando muestras del efluente venoso de una glándula a lo largo del tiempo y restando la concentración de hormona arterial y venosa periférica. La tasa de depuración metabólica de un esteroide se define como el volumen de sangre que se ha depurado completamente de la hormona por unidad de tiempo. La tasa de producción de una hormona esteroide se refiere a la entrada en la sangre del compuesto de todas las fuentes posibles, incluida la secreción de las glándulas y la conversión de prohormonas en el esteroide de interés. En estado estacionario, la cantidad de hormona que entra en la sangre de todas las fuentes será igual a la velocidad a la que se está depurando (tasa de depuración metabólica) multiplicada por la concentración en sangre (tasa de producción = tasa de depuración metabólica × concentración). Si hay poca contribución del metabolismo de las prohormonas al conjunto circulante de esteroides, entonces la tasa de producción se aproximará a la tasa de secreción". Fuentes: Ver plantilla. | |||||||
Esteroles y esteroides sintéticos
También se han inventado diversos esteroides y esteroles sintéticos. La mayoría son esteroides, pero algunas moléculas no esteroides pueden interactuar con los receptores de esteroides debido a una similitud de forma. Algunos esteroides sintéticos son más débiles o más fuertes que los esteroides naturales cuyos receptores activan. [8]
Algunos ejemplos de hormonas esteroides sintéticas:
- Glucocorticoides : alclometasona , prednisona , dexametasona , triamcinolona , cortisona
- Mineralocorticoide : fludrocortisona
- Vitamina D: dihidrotaquisterol
- Andrógenos: oxandrolona , oxabolona , nandrolona (también conocidos como esteroides anabólicos-androgénicos o simplemente esteroides anabólicos )
- Estrógenos: dietilestilbestrol (DES) y etinilestradiol (EE)
- Progestinas: noretisterona , acetato de medroxiprogesterona , caproato de hidroxiprogesterona .
Algunos antagonistas de esteroides:
- Andrógeno: acetato de ciproterona
- Progestinas: mifepristona , gestrinona
Transporte

Las hormonas esteroides se transportan a través de la sangre al estar unidas a proteínas transportadoras, proteínas séricas que las unen y aumentan la solubilidad de las hormonas en agua. Algunos ejemplos son la globulina transportadora de hormonas sexuales (SHBG), la globulina transportadora de corticosteroides y la albúmina . [9] La mayoría de los estudios dicen que las hormonas solo pueden afectar a las células cuando no están unidas a las proteínas séricas. Para ser activas, las hormonas esteroides deben liberarse de sus proteínas solubilizadoras de la sangre y unirse a receptores extracelulares o cruzar pasivamente la membrana celular y unirse a receptores nucleares . Esta idea se conoce como la hipótesis de la hormona libre. Esta idea se muestra en la Figura 1 a la derecha.

Un estudio ha descubierto que estos complejos esteroide-transportador están unidos por la megalina , un receptor de membrana, y luego son llevados a las células mediante endocitosis . Una vía posible es que una vez dentro de la célula, estos complejos sean llevados al lisosoma, donde la proteína transportadora se degrada y la hormona esteroide se libera en el citoplasma de la célula diana. La hormona luego sigue una vía de acción genómica. Este proceso se muestra en la Figura 2 a la derecha. [10] El papel de la endocitosis en el transporte de hormonas esteroides no se entiende bien y se está investigando más.
Para que las hormonas esteroides atraviesen la bicapa lipídica de las células, deben superar barreras energéticas que les impedirían entrar o salir de la membrana. La energía libre de Gibbs es un concepto importante en este caso. Estas hormonas, que se derivan del colesterol, tienen grupos funcionales hidrófilos en cada extremo y cadenas principales de carbono hidrófobas. Cuando las hormonas esteroides entran en las membranas, existen barreras de energía libre cuando los grupos funcionales entran en el interior hidrófobo de la membrana, pero es energéticamente favorable que el núcleo hidrófobo de estas hormonas entre en las bicapas lipídicas. Estas barreras y pozos de energía se invierten para las hormonas que salen de las membranas. Las hormonas esteroides entran y salen fácilmente de la membrana en condiciones fisiológicas. Se ha demostrado experimentalmente que cruzan las membranas a una velocidad cercana a los 20 μm/s, dependiendo de la hormona. [11]
Aunque es energéticamente más favorable que las hormonas se encuentren en la membrana que en el LEC o el LIC, de hecho abandonan la membrana una vez que han entrado en ella. Esta es una consideración importante porque el colesterol (el precursor de todas las hormonas esteroides) no abandona la membrana una vez que se ha incrustado en ella. La diferencia entre el colesterol y estas hormonas es que el colesterol se encuentra en un pozo de energía libre de Gibbs negativo mucho más grande una vez dentro de la membrana, en comparación con estas hormonas. Esto se debe a que la cola alifática del colesterol tiene una interacción muy favorable con el interior de las bicapas lipídicas. [11]
Mecanismos de acción y efectos
Existen muchos mecanismos diferentes a través de los cuales las hormonas esteroides afectan a sus células diana. Todas estas vías diferentes pueden clasificarse como de efecto genómico o de efecto no genómico. Las vías genómicas son lentas y alteran los niveles de transcripción de ciertas proteínas en la célula; las vías no genómicas son mucho más rápidas.

Vías genómicas
Los primeros mecanismos identificados de acción de las hormonas esteroides fueron los efectos genómicos. [12] En esta vía, las hormonas libres pasan primero a través de la membrana celular porque son solubles en grasa. [7] En el citoplasma, el esteroide puede o no sufrir una alteración mediada por enzimas como la reducción, la hidroxilación o la aromatización. Luego, el esteroide se une a un receptor de hormonas esteroides específico , también conocido como receptor nuclear , que es una metaloproteína grande. Tras la unión de los esteroides, muchos tipos de receptores de esteroides se dimerizan : dos subunidades del receptor se unen para formar una unidad de unión al ADN funcional que puede entrar en el núcleo celular. Una vez en el núcleo, el complejo ligando esteroide-receptor se une a secuencias de ADN específicas e induce la transcripción de sus genes diana . [4] [13] [14] [12]
Vías no genómicas
Dado que las vías no genómicas incluyen cualquier mecanismo que no sea un efecto genómico, existen varias vías no genómicas. Sin embargo, todas estas vías están mediadas por algún tipo de receptor de hormonas esteroides que se encuentra en la membrana plasmática. [15] Se ha demostrado que los canales iónicos, los transportadores, los receptores acoplados a proteína G (GPCR) y la fluidez de la membrana se ven afectados por las hormonas esteroides. [11] De estos, las proteínas unidas a GPCR son las más comunes. Para obtener más información sobre estas proteínas y vías, visite la página del receptor de hormonas esteroides .
Véase también
Referencias
- ^ "Hormonas esteroides - Últimas investigaciones y noticias | Nature". www.nature.com . Consultado el 6 de diciembre de 2021 .
- ^ "hormona esteroide | Definición, clasificación y función | Britannica". www.britannica.com . Consultado el 6 de diciembre de 2021 .
- ^ Financiador JW, Krozowski Z, Myles K, Sato A, Sheppard KE, Young M (1997). "Receptores de mineralocorticoides, sal e hipertensión". Recent Prog Horm Res . 52 : 247–260. PMID 9238855.
- ^ ab Gupta BBP, Lalchhandama K (2002). "Mecanismos moleculares de la acción de los glucocorticoides" (PDF) . Current Science . 83 (9): 1103–1111.
- ^ Frye CA (2009). "Esteroides, función endocrina reproductiva y afecto. Una revisión". Minerva Ginecol . 61 (6): 541–562. PMID 19942840.
- ^ Häggström, Mikael; Richfield, David (2014). "Diagrama de las vías de la esteroidogénesis humana". WikiJournal of Medicine . 1 (1). doi : 10.15347/wjm/2014.005 . ISSN 2002-4436.
- ^ de Linda J. Heffner; Danny J. Schust (2010). El sistema reproductivo de un vistazo . John Wiley and Sons. pp. 16–. ISBN 978-1-4051-9452-5. Consultado el 28 de noviembre de 2010 .
- ^ Nahar L, Sarker SD, Turner AB (2007). "Una revisión sobre dímeros de esteroides sintéticos y naturales: 1997-2006". Curr Med Chem . 14 (12): 1349–1370. doi :10.2174/092986707780597880. PMID 17504217.
- ^ Adams JS (2005). ""Llevado" a funcionar: la hipótesis de la hormona libre revisada". Cell . 122 (5): 647–9. doi : 10.1016/j.cell.2005.08.024 . PMID 16143095.
- ^ Hammes A (2005). "El papel de la endocitosis en la captación celular de esteroides sexuales". Cell . 122 (5): 751–62. doi : 10.1016/j.cell.2005.06.032 . PMID 16143106.
- ^ abc Oren I (2004). "Difusión libre de hormonas esteroides a través de biomembranas: una búsqueda simple con cálculos de modelos de solventes implícitos". Revista biofísica . 87 (2): 768–79. Bibcode :2004BpJ....87..768O. doi :10.1529/biophysj.103.035527. PMC 1304487 . PMID 15298886.
- ^ ab Rousseau G (2013). "Hace cincuenta años: La búsqueda de receptores de hormonas esteroides". Endocrinología molecular y celular . 375 (1–2): 10–3. doi :10.1016/j.mce.2013.05.005. PMID 23684885. S2CID 24346074.
- ^ Moore FL, Evans SJ (1995). "Las hormonas esteroides utilizan mecanismos no genómicos para controlar las funciones y conductas cerebrales: una revisión de la evidencia". Brain Behav Evol . 54 (4): 41–50. doi :10.1159/000006610. PMID 10516403. S2CID 1998076.
- ^ Marcinkowska E, Wiedłocha A (2002). "Transducción de señales de esteroides activada en la membrana celular: de plantas a animales". Acta Biochim Pol . 49 (9): 735–745. doi : 10.18388/abp.2002_3782 . PMID 12422243.
- ^ Wang C, Liu Y, Cao JM (2014). "Receptores acoplados a proteína G: mediadores extranucleares para las acciones no genómicas de los esteroides". Revista Internacional de Ciencias Moleculares . 15 (9): 15412–25. doi : 10.3390/ijms150915412 . PMC 4200746 . PMID 25257522.
Lectura adicional
- Brook CG (1999). "Mecanismo de la pubertad". Horm. Res . 51 Suppl 3 (3): 52–4. doi :10.1159/000053162. PMID 10592444. S2CID 33671883.
- Holmes SJ, Shalet SM (1996). "El papel de la hormona del crecimiento y los esteroides sexuales en la consecución y el mantenimiento de una masa ósea normal". Horm. Res . 45 (1–2): 86–93. doi :10.1159/000184765. PMID 8742125.
- Ottolenghi C, Uda M, Crisponi L, Omari S, Cao A, Forabosco A, Schlessinger D (enero de 2007). "Determinación y estabilidad del sexo". Bioensayos . 29 (1): 15-25. doi :10.1002/bies.20515. PMID 17187356. S2CID 23824870.
- Couse JF, Korach KS (junio de 1998). "Explorando el papel de los esteroides sexuales a través de estudios de ratones deficientes en receptores". J. Mol. Med . 76 (7): 497–511. doi :10.1007/s001090050244. PMID 9660168. S2CID 6470903.
- McEwen BS (1992). "Hormonas esteroides: efecto sobre el desarrollo y la función cerebral". Horm. Res . 37 Suppl 3 (3): 1–10. doi :10.1159/000182393. PMID 1330863.
- Simons (agosto de 2008). "Acciones fisiológicas versus farmacológicas de las hormonas esteroides". BioEssays . 30 (8): 744–56. doi :10.1002/bies.20792. PMC 2742386 . PMID 18623071.
- Han, Thang S.; Walker, Brian R.; Arlt, Wiebke; Ross, Richard J. (17 de diciembre de 2013). "Tratamiento y resultados de salud en adultos con hiperplasia suprarrenal congénita". Nature Reviews Endocrinology . 10 (2): 115–124. doi :10.1038/nrendo.2013.239. PMID 24342885. S2CID 6090764Figura 2: La vía de esteroidogénesis suprarrenal.
{{cite journal}}: Mantenimiento de CS1: postscript ( enlace )
Enlaces externos
- Un tutorial animado y narrado sobre la señalización del receptor nuclear.
- Libro virtual de química
- stedwards.edu
- Cómo funcionan las hormonas esteroides