Cirugía de Mohs
| Cirugía de Mohs | |
|---|---|
 La oreja de un hombre de 63 años, fotografiada dieciséis días después de la cirugía de Mohs para extirpar un carcinoma de células escamosas en el borde superior izquierdo de la oreja, y tres días después de la extracción de las suturas. | |
| Malla | D015580 |
La cirugía de Mohs , desarrollada en 1938 por el cirujano general Frederic E. Mohs , es una cirugía controlada microscópicamente que se utiliza para tratar los tipos comunes y raros de cáncer de piel . Durante la cirugía, después de cada extracción de tejido y mientras el paciente espera, se examina el tejido en busca de células cancerosas. Ese examen dicta la decisión de extraer más tejido. La cirugía de Mohs es el método estándar de oro para obtener un control completo de los márgenes durante la extirpación de un cáncer de piel (evaluación completa de los márgenes periféricos y profundos circunferenciales - CCPDMA ) utilizando histología de secciones congeladas . [1] La CCPDMA o cirugía de Mohs permite la extirpación de un cáncer de piel con un margen quirúrgico muy estrecho y una alta tasa de curación.
La tasa de curación con cirugía de Mohs citada por la mayoría de los estudios es de entre el 97% y el 99,8% para el carcinoma basocelular primario , el tipo más común de cáncer de piel. [2] : 13 El procedimiento de Mohs también se utiliza para el carcinoma de células escamosas , pero con una tasa de curación menor. El cáncer de células basales recurrente tiene una tasa de curación menor con la cirugía de Mohs, más en el rango del 94%. [2] : 7 Se ha utilizado en la eliminación del melanoma in situ (tasa de curación del 77% al 98% según el cirujano) y ciertos tipos de melanoma (tasa de curación del 52%). [2] : 4 [3] : 211–20
Otras indicaciones para la cirugía de Mohs incluyen dermatofibrosarcoma protuberans , queratoacantoma , tumores de células fusiformes, carcinomas sebáceos , carcinoma anexial microquístico , carcinoma de células de Merkel , enfermedad de Paget de la mama , fibroxantoma atípico y leiomiosarcoma . [3] : 193–203 [4] Debido a que el procedimiento de Mohs se controla micrográficamente, proporciona una eliminación precisa del tejido canceroso, mientras que se preserva el tejido sano. La cirugía de Mohs también puede ser más rentable que otros métodos quirúrgicos, al considerar el costo de la extirpación quirúrgica y el análisis histopatológico por separado. Sin embargo, la cirugía de Mohs debe reservarse para el tratamiento de cánceres de piel en áreas anatómicas donde la preservación del tejido es de suma importancia (cara, cuello, manos, pantorrillas, pies, genitales). [4]
Usos
La cirugía de Mohs se utiliza con mayor frecuencia en la cabeza y el cuello, donde su uso conserva el tejido normal y disminuye el riesgo de recurrencia. Por estas razones, también se considera para cánceres de piel en manos, pies, tobillos, espinillas, pezones o genitales. [4] [5] La cirugía de Mohs no debe utilizarse en el tronco o las extremidades para el cáncer de piel no melanoma sin complicaciones de menos de un centímetro de tamaño. [4] [5] En estas partes del cuerpo, los riesgos superan los beneficios del procedimiento. [4] [5]
Técnica

En 2012, la Academia Estadounidense de Dermatología publicó los criterios de uso apropiado (AUC) de la cirugía micrográfica de Mohs en colaboración con las siguientes organizaciones: Colegio Estadounidense de Cirugía de Mohs; Sociedad Estadounidense de Cirugía de Mohs; y la Asociación de la Sociedad Estadounidense de Cirugía Dermatológica. Más de 75 médicos contribuyeron al desarrollo de los criterios de uso apropiado de la cirugía de Mohs, que se publicaron en el Journal of the American Academy of Dermatology and Dermatologic Surgery. [4]
El Colegio Australasiano de Dermatólogos, en colaboración con el Comité Australiano de Cirugía de Mohs, también ha desarrollado directrices basadas en evidencia para la cirugía de Mohs. [ cita requerida ]
El procedimiento de Mohs es un método de corte patológico que permite el examen completo del margen quirúrgico. Es diferente de la técnica estándar de corte en pan , en la que se examinan muestras aleatorias del margen quirúrgico. [6] : 112–3 [2] : 3–4 [7]
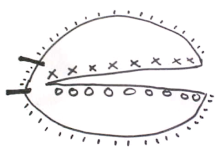
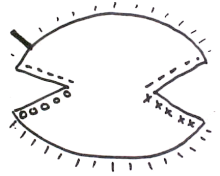
La cirugía de Mohs se realiza en cuatro pasos:
- Extirpación quirúrgica de tejido (Oncología quirúrgica)
- Mapeo del trozo de tejido, congelación y corte del tejido entre 5 y 10 micrómetros utilizando un criostato y tinción con hematoxilina y eosina (H&E) u otras tinciones (incluido el azul de toluidina )
- Interpretación de preparaciones microscópicas (Patología)
- Posible reconstrucción del defecto quirúrgico (Cirugía Reconstructiva)
El procedimiento se realiza generalmente en el consultorio de un médico bajo anestesia local. Se utiliza un pequeño bisturí para cortar alrededor del tumor visible. A diferencia de una escisión quirúrgica normal, un corte de cirugía de Mohs se realiza en un bisel de entre 10 y 45 grados para permitir la visibilidad de todas las capas de la piel durante el diagnóstico patológico. [8] Se utiliza un margen quirúrgico muy pequeño, generalmente con 1 a 1,5 mm de "margen libre" o piel no afectada. La cantidad de margen libre eliminado es mucho menor que los 4 a 6 mm habituales necesarios para la escisión estándar de cánceres de piel . [9] Después de cada extirpación quirúrgica de tejido, la muestra se procesa, se corta en el criostato y se coloca en portaobjetos, se tiñe con H&E y luego el cirujano/patólogo de Mohs lee las secciones para detectar células cancerosas. Si se encuentra cáncer, su ubicación se marca en el mapa (dibujo del tejido) y el cirujano elimina el tejido canceroso indicado del paciente. Este procedimiento se repite hasta que no se encuentra más cáncer. [10] La gran mayoría de los casos son reconstruidos por el cirujano de Mohs. Algunos cirujanos utilizan 100 micrómetros entre cada sección, y otros utilizan 200 micrómetros entre las dos primeras secciones, y 100 micrómetros entre las secciones subsiguientes (10 micrómetros de tejido ajustados a 6 a 10 micrómetros equivalen aproximadamente a 100 micrómetros si se tiene en cuenta la compresión física debida a la cuchilla).
Anticoagulantes
La tendencia en cirugía de piel durante los últimos 10 años ha sido continuar con los anticoagulantes mientras se realiza la cirugía de piel. La mayoría de las hemorragias cutáneas se pueden controlar con electrocauterio , especialmente con fórceps bipolares. El beneficio obtenido por la facilidad de hemostasia se sopesa frente al riesgo de suspender los anticoagulantes; y generalmente se prefiere continuar con los anticoagulantes. [11]
Tasa de curación
Pocos especialistas discuten la tasa de curación de la enfermedad de Mohs, especialmente los patólogos familiarizados con el procedimiento. [6] : 116 En la literatura se han publicado estudios extensos realizados con la enfermedad de Mohs en miles de pacientes con casos de tejido fijo y tejido fresco. [12] Otros cirujanos repitieron los estudios también con miles de casos, con casi los mismos resultados. [2] [ página necesaria ]
Tasas de curación clínica a 5 años con cirugía de Mohs:
- 4085 casos de cáncer primario y recurrente de cara, cuero cabelludo y cuello. Tasa de curación del 96,6 %. [12] : 55
- 1065 casos de carcinoma de células escamosas de cara, cuero cabelludo y cuello – tasa de curación 94,8% [12] : 57
- 2075 casos de cáncer de células basales de la nariz, tanto primario como recurrente, tasa de curación del 99,1 %. [12] : 79
- Tasa de curación del cáncer de células basales del oído, menor de 1 cm, 124 casos, tasa de curación del 100%. [12] : 101
- Tasa de curación del cáncer de células basales de la oreja, 1 a 2 cm, 170 casos, 100%. [ cita requerida ] Hay que tener en cuenta que los casos realizados por Mohs eran de tumores grandes y extensos, a menudo tratados numerosas veces antes por otros cirujanos. Independientemente de ello, su tasa de curación para tumores primarios pequeños fue del 100% o cercana al 100% cuando se los separaba de los tumores más grandes o recurrentes.
Estos son sólo un pequeño número de casos informados mediante la técnica de Mohs, y numerosos otros artículos de otros autores han demostrado tasas de curación extraordinarias para el carcinoma basocelular primario. Los estudios de Smeet, et al. muestran una tasa de curación de Mohs de alrededor del 95%, y otro estudio en Suecia muestra una tasa de curación de Mohs de alrededor del 94%. [13]
Variación de la tasa de curación
Algunos de los datos de Mohs revelaron una tasa de curación tan baja como el 96%, pero estos eran a menudo tumores muy grandes, tratados previamente con otras modalidades. Algunos autores afirman que su tasa de curación a 5 años para el cáncer de células basales primario superó el 99%, mientras que otros observaron una tasa de curación más conservadora del 97%. La tasa de curación citada para la cirugía de Mohs en el cáncer de células basales tratado previamente es de aproximadamente el 94%. [2] : 6–7 Las razones de las variaciones en la tasa de curación incluyen las siguientes.
- Método moderno de corte congelado. La histología de corte congelado no ofrece el margen de seguridad adicional que ofrece la pasta de Mohs citotóxica [14] utilizada originalmente por Mohs. Esta pasta podría haber destruido cualquier célula cancerosa residual no detectada por el patólogo.
- Márgenes epidérmicos faltantes. Lo ideal es que la sección de Mohs incluya el 100 % del margen epidérmico, pero a menudo se acepta más del 95 %. [3] : 62 El frotado vigoroso, el legrado inicial mal controlado, la mala salud del tejido, el error del técnico y el error del cirujano pueden generar áreas sin margen epitelial. Algunos cirujanos consideran aceptable un margen epitelial del 70 %, mientras que otros sugieren un margen del 100 %. En la situación ideal, el 100 % del margen epitelial debería estar disponible para ser revisado en secciones seriadas de la muestra de Mohs.
- Lectura errónea de la diapositiva patológica. Es difícil diferenciar entre una pequeña isla de carcinoma de células basales y una estructura de folículo piloso. Muchos cirujanos de Mohs limitan su procesamiento de tejido para incluir solo 2 secciones de tejido. [2] : 307 Esto dificulta gravemente su capacidad para determinar si una estructura es un folículo piloso o un carcinoma. Dos secciones histológicas no pueden distinguir completamente estas dos estructuras casi idénticas, y pueden conducir a errores de "falso negativo" o "falso positivo" ya sea llamando a una sección libre de tumor, o llamando a una sección positiva para tumor, respectivamente. [6] : 134, 453 La sección seriada del tumor es preferida por otros cirujanos. [3] : 62, 272 Los cirujanos que realizan secciones seriadas a través del bloque de tejido (generalmente a 100 micrómetros de distancia) están seguros de la naturaleza contigua de su tumor y la distancia del tumor desde el margen quirúrgico, y están familiarizados con la naturaleza del tumor. El corte seriado también facilita el trabajo con tumores tridimensionales con márgenes difíciles de comprimir.
- Artefacto de compresión, artefacto de congelación, artefacto de cauterización, pliegues de tejido, artefacto de aplastamiento de fórceps, artefacto de incisión relajante, caída de cartílago, compresión de grasa, tinción deficiente, caída del tumor, etc. [6] : 149–62 Estos pueden introducirse a medida que se "aplana" el tumor. La tinción puede correr desde el borde quirúrgico y teñir el margen quirúrgico, dando una falsa impresión de que todo el margen quirúrgico está limpio, cuando no lo está. Si bien algunos cirujanos no familiarizados con los métodos de procesamiento de "pieza completa" o " PacMan " [3] : 86–9 podrían sugerir que la sección de múltiples piezas es mejor que una, de hecho, cuantas más secciones de tejido se corten, más artefactos en la tinción y malformación del tejido se introducirán. Es imperativo que el cirujano esté completamente familiarizado con el manejo y procesamiento de tejidos; y no simplemente confíe en un tecnólogo capacitado para realizar su sección.
- Tumor difícil de ver en un infiltrado inflamatorio denso. [6] : 446 Esto puede ocurrir con el carcinoma de células escamosas, especialmente cuando se complica con una infección local o trastornos linfoproliferativos intrínsecos (leucemia linfocítica crónica). Debido al perfil sanguíneo periférico anormal, la respuesta a las afecciones inflamatorias de la piel en pacientes con leucemia mielomonocítica puede tener la apariencia de células atípicas en los sitios de inflamación, lo que confunde al cirujano de Mohs. [6] : 446
- Diseminación perineural y cambios benignos que simulan la diseminación perineural. La diseminación del tumor a lo largo de un nervio puede ser difícil de visualizar y, en ocasiones, las células plasmáticas benignas pueden rodear el nervio, simulando un cáncer. [6] : 446–7
- Área anatómica que es difícil de cortar y procesar. [15] : 16 Algunos ejemplos serían la oreja y otras estructuras tridimensionales como los párpados. La capacidad de realizar una incisión en forma de festón es cada vez más difícil cuando la superficie quirúrgica ya no es un plano plano, sino una estructura rígida tridimensional.
- Cáncer de piel recurrente con múltiples islotes de recurrencia. Esto puede ocurrir con una escisión previa o después de una electrodesecación y un curetaje. Como estos restos de cáncer de piel a menudo están ligados al tejido cicatricial y se presentan en múltiples ubicaciones en la cicatriz del defecto quirúrgico anterior, ya no son contiguos por naturaleza. Algunos cirujanos abogan por la eliminación de la cicatriz completa en el tratamiento de los cánceres de piel "recurrentes". Otros abogan por eliminar solo el islote de recurrencia local y dejar atrás la cicatriz quirúrgica anterior. La decisión a menudo se toma según la ubicación del tumor y el objetivo del paciente y el médico.
- Recurrencia no informada o no informada en su totalidad. Muchos pacientes no vuelven al cirujano original para informar una recurrencia. El cirujano consultante en la segunda cirugía puede no informar al primer cirujano sobre la recurrencia. El tiempo que tarda un tumor recurrente en ser visible para el paciente puede ser de 5 años o más. Las tasas de "curación" citadas deben considerarse teniendo en cuenta que una tasa de curación a 5 años puede no ser necesariamente correcta. Como el carcinoma de células basales es un tumor que progresa muy lentamente, una tasa de no recurrencia a 5 años puede no ser adecuada. Puede ser necesario un seguimiento más prolongado para detectar un tumor de crecimiento lento que quede en la cicatriz quirúrgica.
- Mala formación del cirujano/patólogo/histotecnólogo. Aunque la cirugía de Mohs es esencialmente un método técnico de manipulación y procesamiento de tejidos, la habilidad y la formación del cirujano pueden afectar en gran medida el resultado. El éxito requiere una base de buena manipulación de tejidos y una buena habilidad quirúrgica y hemostasia, basada en la técnica de procesamiento y tinción de tejidos. Un cirujano sin un buen histotecnólogo no tiene acceso a información de suficiente calidad sobre el cáncer, y un histotecnólogo sin un buen cirujano no puede producir portaobjetos de calidad. Originalmente, los cirujanos aprendían el procedimiento pasando unas horas o varios meses con Mohs o durante sus residencias. [3] : 4 Hoy en día, muchos cirujanos de Mohs completan una beca después de su residencia en dermatología, pasando cientos de horas observando y realizando cirugías de Mohs bajo la atenta supervisión de cirujanos de Mohs altamente experimentados. Este es el método más completo y exhaustivo de aprender la cirugía de Mohs. Otros aprenden la técnica en sus residencias de dermatología y a través de cursos y preceptorías. Se recomienda encarecidamente que un médico interesado en aprender la cirugía de Mohs dedique un tiempo prolongado a observar, cortar, procesar y teñir muestras de Mohs. Es fundamental que el histotecnólogo prepare portaobjetos de alta calidad. El bloque histológico debe montarse, cortarse y teñirse correctamente la primera vez, ya que no hay una segunda oportunidad en la histología de Mohs. No es un procedimiento que se pueda dominar adecuadamente en un corto período de tiempo.
Comparación con otras modalidades de tratamiento




La cirugía de Mohs no es adecuada para todos los cánceres de piel . [4]
La cirugía micrográfica de Mohs es la forma más confiable de control de márgenes; utiliza una técnica única de procesamiento histológico de cortes congelados, que permite el examen completo del 100 % del margen quirúrgico. El método es único porque es una forma sencilla de manipular tejido blando y difícil de cortar. Es superior a la recolección seriada de panes a intervalos de 0,1 mm para una tasa de error de falsos negativos mejorada, lo que requiere menos tiempo, manipulación de tejido y menos portaobjetos de vidrio montados.
Las estimaciones clínicas de la tasa de curación de la cirugía de Mohs van del 97 % al 99,8 % después de 5 años para el cáncer de células basales (CCB) recién diagnosticado, y disminuyen al 94 % o menos para el cáncer de células basales recurrente. Los oncólogos radioterapeutas estiman tasas de curación del 90 al 95 % para los CCB de menos de 1 o 2 cm, y del 85 al 90 % para los CCB de más de 1 o 2 cm. La tasa de curación de la escisión quirúrgica varía del 90 al 95 % para márgenes amplios (4 a 6 mm) y tumores pequeños, hasta un 70 % para márgenes estrechos y tumores grandes.
Sociedad y cultura
Algunos comentaristas sostienen que la cirugía del cáncer de piel, incluida la cirugía de Mohs, se utiliza en exceso, ya que las tasas de cirugía de cáncer de piel están aumentando en todo el mundo. No está claro si esto se relaciona con tasas más altas de cáncer de piel, una mayor vigilancia en el diagnóstico y una mayor disponibilidad del procedimiento, o con las preferencias de los pacientes y los médicos. La incidencia de la cirugía de Mohs aumentó significativamente durante la década entre 2004 y 2014. En una muestra de 100 cirugías de Mohs, el costo total osciló entre 474 y 7.594 dólares estadounidenses, siendo los costos más altos para los procedimientos complejos en el hospital. En Australia, el costo directo de bolsillo para los pacientes puede variar de 0 a 4.000 dólares. Cuando la cirugía que no es de Mohs es realizada por varios médicos, incluidos los patólogos, los costos pueden aumentar aún más. Esto es especialmente cierto cuando el cáncer no se extirpa por completo y requiere una nueva cirugía.
Historia
Originalmente, Mohs utilizó una pasta química (un agente escarótico ) para cauterizar y matar el tejido. Estaba hecha de cloruro de zinc y sanguinaria (la raíz de la planta Sanguinaria canadensis , que contiene el alcaloide sanguinarina ). Los ingredientes originales eran 40,0 g de estibina , 10,0 g de Sanguinaria canadensis y 34,5 ml de solución saturada de cloruro de zinc. [12] : 3–6
Esta pasta es similar a la pomada negra o "pasta de Hoxsey" (ver Terapia Hoxsey ), un medicamento patentado fraudulento , pero su uso es diferente. Hoxsey usó la pasta durante largos períodos, una práctica dañina que fue rápidamente desacreditada. [16] Mohs dejó la pasta sobre la herida solo durante la noche, y al día siguiente, el cáncer y la piel circundante serían anestesiados y el cáncer eliminado. Luego se extirpó la muestra y el tejido se examinó bajo el microscopio. Si el cáncer permanecía, se aplicó más pasta y el paciente regresó al día siguiente. Más tarde, la anestesia local y la histopatología de secciones congeladas aplicadas a tejido fresco permitieron que el procedimiento se realizara el mismo día, con menos destrucción de tejido y una tasa de curación similar. [2] : 3–4
Véase también
Referencias
- ^ Minton TJ (agosto de 2008). "Aplicaciones contemporáneas de la cirugía de Mohs". Current Opinion in Otolaryngology & Head and Neck Surgery . 16 (4): 376–80. doi :10.1097/MOO.0b013e3283079cac. PMID 18626258. S2CID 10668953.
- ^ abcdefgh Mikhail, George R.; Mohs, Frederic Edward (1991). Cirugía micrográfica de Mohs . Filadelfia: WB Saunders. pág. 13. ISBN 978-0-7216-3415-9.
- ^ abcdef Gross, Kenneth Gary; Steinman, Howard K.; Rapini, Ronald P. (1999). Cirugía de Mohs: fundamentos y técnicas . Saint Louis: Mosby. ISBN 978-0-323-00012-3.
- ^ abcdefg Grupo de trabajo ad hoc.; et al. (octubre de 2012). "Criterios de uso apropiado de la AAD/ACMS/ASDSA/ASMS 2012 para la cirugía micrográfica de Mohs: un informe de la Academia Estadounidense de Dermatología, el Colegio Estadounidense de Cirugía de Mohs, la Asociación de la Sociedad Estadounidense de Cirugía Dermatológica y la Sociedad Estadounidense de Cirugía de Mohs". Revista de la Academia Estadounidense de Dermatología . 67 (4): 531–50. doi :10.1016/j.jaad.2012.06.009. PMID 22959232.
- ^ abc American Academy of Dermatology (febrero de 2013), "Cinco cosas que los médicos y los pacientes deberían cuestionar", Choosing Wisely : an initiative of the ABIM Foundation , American Academy of Dermatology , consultado el 5 de diciembre de 2013
- ^ abcdefg Maloney, Mary E. (1999). Dermatopatología quirúrgica . Malden, Mass.: Blackwell Science. ISBN 978-0-86542-299-5.
- ^ Bowen GM, White GL, Gerwels JW (septiembre de 2005). "Cirugía micrográfica de Mohs". American Family Physician . 72 (5): 845–8. PMID 16156344.
- ^ Tilleman, TR; Tilleman, MM; Neumann, MHA (1 de mayo de 2005). "Ángulo de biselado mínimo en el corte de cirugía micrográfica de Mohs: un ángulo de 10 grados es suficiente". British Journal of Dermatology . 152 (5): 1081–1083 – vía National Library of Medicine.
- ^ O'Reilly, Susan E.; Knowling, Meg (4 de marzo de 2005). "Carcinoma de células basales". Pautas para el tratamiento del cáncer . Agencia del Cáncer de Columbia Británica . Archivado desde el original el 2 de febrero de 2009.
- ^ "Cirugía de Mohs". Mayo Clinic . Consultado el 12 de mayo de 2020 .
- ^ Alcalay J (agosto de 2001). "Cirugía cutánea en pacientes que reciben tratamiento con warfarina". Dermatologic Surgery . 27 (8): 756–8. doi :10.1046/j.1524-4725.2001.01056.x. PMID 11493301. S2CID 43738930.
- ^ abcdef Mohs, Frederic Edward (1978). Quimiocirugía: cirugía controlada microscópicamente para el cáncer de piel . Springfield, Ill: Thomas. ISBN 978-0-398-03725-3.[ página necesaria ]
- ^ Wennberg AM, Larkö O, Stenquist B (septiembre de 1999). "Resultados a cinco años de la cirugía micrográfica de Mohs para el carcinoma basocelular facial agresivo en Suecia". Acta Dermato-Venereologica . 79 (5): 370–2. doi : 10.1080/000155599750010292 . PMID 10494714.
- ^ McDaniel S, Goldman GD (diciembre de 2002). "Consecuencias del uso de agentes escaróticos como tratamiento primario para el cáncer de piel no melanoma". Archivos de Dermatología . 138 (12): 1593–6. doi : 10.1001/archderm.138.12.1593 . PMID 12472348.
- ^ Mohs, Frederic Edward (1956). Quimiocirugía en cáncer, gangrena e infecciones: presentando un nuevo método para la escisión controlada microscópicamente del cáncer. Springfield, Ill: Thomas. OCLC 488726321.
- ^ "Esta semana en la historia de la FDA". Administración de Alimentos y Medicamentos de Estados Unidos . Archivado desde el original el 8 de noviembre de 2006. Consultado el 27 de agosto de 2008 .
Enlaces externos
- Declaración de la Sociedad Estadounidense del Cáncer sobre el tratamiento del carcinoma de células basales, incluida la cirugía de Mohs
- Colegio Americano de Cirugía de Mohs
