Distrés psicosocial
El distrés psicosocial se refiere a las emociones desagradables o los síntomas psicológicos que tiene una persona cuando se siente abrumada, lo que afecta negativamente su calidad de vida . El distrés psicosocial se utiliza con mayor frecuencia en la atención médica para referirse al distrés emocional que experimentan las poblaciones de pacientes y cuidadores de pacientes con enfermedades crónicas complejas como el cáncer , [1] la diabetes , [2] y las enfermedades cardiovasculares , [3] que confieren cargas de síntomas pesados que a menudo son abrumadores, debido a la asociación de la enfermedad con la muerte . [4] Debido a la historia significativa de distrés psicosocial en el tratamiento del cáncer y la falta de recursos secundarios confiables que documenten el distrés en otros contextos, el distrés psicosocial se discutirá principalmente en el contexto de la oncología .

Aunque los términos " psicológico " y " psicosocial " se utilizan con frecuencia indistintamente, sus definiciones son diferentes. Mientras que "psicológico" se refiere al estado mental y emocional de un individuo, "psicosocial" se refiere a cómo las ideas , sentimientos y comportamientos de una persona influyen y son influenciados por las circunstancias sociales . [5] Mientras que el malestar psicológico se refiere a la influencia de los procesos internos en el bienestar psicológico , los factores psicosociales también incluyen influencias externas, sociales e interpersonales . [5]
El distrés psicosocial es causado comúnmente por traumas relacionados clínicamente , cambios en la vida personal y factores estresantes externos , que influyen negativamente en el estado de ánimo , la cognición y la actividad interpersonal del paciente, erosionando el bienestar y la calidad de vida del paciente . [6] Los síntomas se manifiestan como trastornos psicológicos , disminución de la capacidad para trabajar y comunicarse, y una variedad de problemas de salud relacionados con el estrés y el metabolismo . El manejo del distrés tiene como objetivo mejorar los síntomas de la enfermedad y el bienestar de los pacientes, implica la detección y el triaje de los pacientes para tratamientos óptimos y un seguimiento cuidadoso de los resultados.
Sin embargo, la estigmatización del distrés psicosocial está presente en diversos sectores de la sociedad y culturas, lo que hace que muchos pacientes eviten el diagnóstico y el tratamiento, en los que se requieren más acciones para garantizar su seguridad. Como campo cada vez más relevante en la atención médica, se requiere más investigación para el desarrollo de mejores tratamientos para el distrés psicosocial, en relación con la diversidad demográfica y los avances en las plataformas digitales .
Causas y síntomas
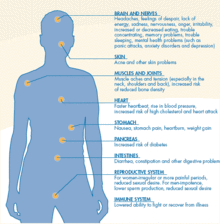
Las causas comunes de angustia psicosocial incluyen traumas relacionados clínicamente , cambios en la vida personal y factores estresantes externos . Las sensaciones inquietantes experimentadas pueden hacer que las personas respondan al estrés de diferentes maneras, presentando síntomas psicológicos (p. ej., agotamiento excesivo, infelicidad, evitación , pavor y preocupación ) que impactan negativamente el bienestar y la calidad de vida de una persona. [6] Cuando se encuentra en angustia psicosocial , una persona puede parecer distante y evitar la comunicación interpersonal . Además, la capacidad para desempeñarse a la altura de las circunstancias en el lugar de trabajo puede verse afectada debido al malestar psicosocial . Por ejemplo, al paciente le puede resultar difícil mantenerse concentrado o gestionar las responsabilidades de manera sostenible. [6]
Se pueden observar manifestaciones clínicas de problemas de salud, en particular en relación con la función cardíaca. Como resultado de la mayor liberación de hormonas del estrés (p. ej., cortisol ) por parte del cuerpo debido al estrés prolongado, la presión arterial y la frecuencia cardíaca aumentan significativamente. [7] Estas respuestas histológicas están relacionadas con un aumento de:
- Inflamación corporal
- riesgo de accidente cerebrovascular
- progresión del cáncer
- enfermedad cardiovascular
- insomnio
- Lesiones y tendencias suicidas
Estos problemas clínicos de salud a menudo exacerban aún más los síntomas psicológicos originales. Además, la digestión , el metabolismo y otras funciones corporales cruciales pueden verse ralentizadas. [8] [9]
Detección/Diagnóstico
Antes de 2014, la implementación de pruebas basadas en evidencia para la detección del malestar en el ámbito de la atención médica era escasa. En 2014, para aumentar la objetividad en la detección del malestar basada en datos cualitativos , la Sociedad Estadounidense de Oncología Psicosocial (APOS) y la Escuela de Enfermería de Yale (YSN) colaboraron para publicar el programa Screening for Psychosocial Distress, que describe los cinco pasos (detección, evaluación , derivación , seguimiento y documentación/mejora de la calidad) que se deben llevar a cabo en la detección del malestar psicosocial. [10]

1. Proyección
El termómetro de angustia (TD) es una herramienta de autoevaluación establecida que invita a los pacientes a puntuar su nivel percibido de angustia durante la semana anterior en una escala de 0 (ninguna angustia) a 10 (angustia severa, intolerable). [11] Se utilizan 39 indicaciones diferentes clasificadas en categorías " prácticas ", " familiares ", " emocionales ", " espirituales " y " físicas " para evaluar el bienestar de los pacientes que experimentan angustia psicosocial. Una calificación promedio de >=4 puntos se considera significativa, lo que requiere una evaluación médica adicional para determinar el mejor curso de atención médica .
2. Evaluación
La práctica recomendada es evaluar periódicamente a los pacientes con cáncer en curso y recuperados para detectar síntomas de ansiedad y depresión durante el curso de su atención, de acuerdo con la guía Pan-Canadian Screening, Assessment and Care patrocinada por la American Society of Clinical Oncology (ASCO) . [12] [13] La Escala de Trastorno de Ansiedad Generalizada se puede utilizar para evaluar los síntomas de ansiedad: una puntuación de 0 a 4 implica que no hay síntomas, 5 a 9 implica síntomas leves, 10 a 13 implica síntomas moderados y 15 a 21 implica síntomas graves. [14]
3. Referencia
Con referencia a los pacientes con cáncer en particular, en el caso de que el manejo y el tratamiento típicos no mejoren los resultados de angustia psicosocial, los profesionales de la atención médica deben proporcionar a los pacientes derivaciones específicas a instituciones de salud mental y trabajo social . [15]
4. Seguimiento
Proporcionar a los pacientes información de seguimiento, conversaciones y comunicación con sus proveedores de atención médica permite una reevaluación adicional del curso de manejo o tratamiento que se seguirá. Dicha comunicación también permite brindar atención detallada específica para el paciente. [16]
5. Documentación/Mejora de la calidad
Toda la información del paciente relacionada con la angustia debe registrarse en detalle para evaluar de manera confiable el curso de la acción posterior, de acuerdo con las Pautas APOS. [9]
Manejo de la angustia (DM)
La gestión del estrés psicosocial (DM) es obligatoria en la atención oncológica para cada fase del tratamiento de la enfermedad e implica detección , evaluación , triaje , intervención y seguimiento de los resultados . [17] [18] Cada etapa se personaliza en función de factores individuales de edad, raza/ etnia , sexo, LGBTQ +, estado socioeconómico , limitaciones físicas / cognitivas , alfabetización , historial de salud mental / abuso de sustancias , según lo recomendado por el panel de consenso de 2021 de la APOS y la Asociación de Trabajo Social Oncológico (AOSW). [17]

Los pacientes y sus cuidadores son examinados de manera proactiva para detectar la angustia a intervalos regulares y (óptimamente) en cada visita médica, ya que la detección temprana es esencial para evitar síntomas de angustia graves. [18] La frecuencia de la detección aumenta con la etapa de la enfermedad, ya que el riesgo de angustia aumenta con la gravedad de los síntomas de la enfermedad. [17] Los pacientes evaluados positivamente son clasificados para intervenciones óptimas, mientras que sus contactos clínicos y derivaciones son rastreados por la institución de salud para garantizar que reciban el tratamiento. [19] Estas derivaciones específicas se realizan hacia tratamientos óptimos basados en evidencia basados en los síntomas psicosociales específicos del paciente y los factores individuales, con adherencia a las pautas de 2020 de la NCCN . [20] [18]
Tratamiento/Intervención
El objetivo de la DM es aliviar la angustia mental, aumentar el bienestar de los pacientes y mejorar los resultados del tratamiento del cáncer. [21] Las intervenciones basadas en evidencia se clasifican en intervenciones de primera línea e intervenciones de segunda línea, cuya efectividad varía según las características y los síntomas individuales del paciente. [17]


| Tipo de intervención | Intervenciones/Tratamientos | Ejemplos |
|---|---|---|
| Intervenciones de primera línea (Para angustia moderada a severa) | Intervenciones psicosociales (basadas en las emociones y el conocimiento) [22] [23] | Terapia cognitivo conductual (TCC) |
| Terapia de aceptación y compromiso (ACT) | ||
| Reducción del estrés basada en la atención plena (MBSR) | ||
| Medicamento | Antidepresivos , analgésicos opioides | |
| AINE | ||
| Psicoeducación [24] | Entrenamiento sobre estrés y autogestión | |
| Rehabilitación | Fisioterapia | |
| Terapia del habla | ||
| Terapia ocupacional | ||
| Intervenciones con ejercicios | Yoga | |
| Ejercicio aeróbico | ||
| Tai Chi | ||
| Intervenciones de 2da línea (Para el sufrimiento crónico en la enfermedad avanzada) | Terapia de grupo | Psicoterapia de grupo centrada en el significado |
| Intervenciones de salud digital | Programas de autogestión de eSalud [25] | |
| Aplicaciones móviles | ||
| Intervenciones para la vuelta al trabajo | / | |
| Otras intervenciones | Intervención musical | |
| Terapia de luz sistemática [26] | ||
| Terapia de masaje |
Estas intervenciones a menudo se administran en combinación, en las que se recomiendan intervenciones psicosociales no farmacológicas en lugar de medicamentos antidepresivos debido a su mayor relación riesgo-beneficio . [27] [17] El desarrollo para el uso de plataformas digitales (como aplicaciones móviles , basadas en Internet , realidad virtual ) en DM aún está en sus primeras etapas. [28] [29] [30] Se debe realizar un seguimiento de los resultados para garantizar el éxito del tratamiento.
Sociedad y cultura
El estigma de la angustia
La estigmatización de la angustia y las enfermedades mentales es frecuente en muchos sectores de la sociedad . [31] Este estigma está impulsado por presunciones de que el paciente que sufre es el culpable de su trastorno mental, las desventajas socioeconómicas que conlleva la enfermedad mental (por ejemplo, seguros , discriminación en la contratación [32] ) y por profesionales de la salud reacios a diagnosticar trastornos mentales debido a dicha estigmatización, lo que lleva a un bajo nivel de desarrollo en la investigación psiquiátrica y un bajo nivel de confianza en la efectividad del tratamiento profesional. [33]
Algunas culturas (por ejemplo, las rurales ) promueven la independencia y la autoafirmación que disuaden a los pacientes de informar los síntomas y recibir tratamiento. [34] En cambio, alternativas como la religión y el replanteamiento cognitivo (utilizando oraciones y la construcción narrativa para alentar la autoaceptación ) son mecanismos comunes de afrontamiento contra la angustia. [32] Por lo tanto, en los casos en que los pacientes rechazan el apoyo psicosocial, se deben proporcionar materiales educativos, mejorar la accesibilidad a través de la publicidad y brindar atención integral integrada en el tratamiento normal de la enfermedad. [17]
Historia del distrés psicosocial en oncología
En la década de 1990, bajo el reconocimiento, la cobertura médica y el tratamiento de los síntomas psicosociales se derivaron de la fuerte estigmatización del término "distrés psicológico". [35] Como resultado, el término "distrés psicosocial" fue acuñado en 1999 por la National Comprehensive Cancer Network (NCCN), como un medio para diferenciar entre los dos y desestigmatizar dicha discusión entre proveedores de atención médica y pacientes. [36] Al mismo tiempo, publicaron las primeras pautas de distrés psicosocial, donde se establecieron los primeros estándares para el manejo del distrés. [37] Sin embargo, la adhesión a estas pautas fue deficiente hasta que en 2015, el "apoyo psicosocial" se oficializó como un criterio en la acreditación de la Comisión sobre el Cáncer (CoC) por el Colegio Americano de Cirujanos (ACS) , lo que aumentó el reconocimiento universal del distrés. [38]
Direcciones de investigación
Se necesitan investigaciones sobre modelos de atención psicosocial, disparidades en la atención (para poblaciones vulnerables), salud mental, emocional y relacional, salud poblacional (con diversidad demográfica) e intervenciones de salud digital, según la Hoja de Ruta de APOS. [39] Además, es necesario realizar más investigaciones sobre cómo la enfermedad metastásica/avanzada y las características demográficas (por ejemplo, la influencia del género [40] ) pueden afectar la efectividad del tratamiento. [17] Después de la epidemia de COVID-19 (2019-2023), es esencial un mayor desarrollo de modelos de prevención e intervención de crisis psicosociales en un escenario epidémico . [41]
Referencias
- ^ Mehnert, Anja; Koch, Uwe; Schulz, Holger; Wegscheider, Karl; Weis, Joaquín; Faller, Hermann; Keller, Mónica; Brähler, Elmar; Härter, Martin (diciembre de 2012). "Prevalencia de trastornos mentales, malestar psicosocial y necesidad de apoyo psicosocial en pacientes con cáncer - protocolo de estudio de un estudio epidemiológico multicéntrico". Psiquiatría BMC . 12 (1): 70. doi : 10.1186/1471-244X-12-70 . ISSN 1471-244X. PMC 3434016 . PMID 22747671.
- ^ Shapiro, Michael S. (junio de 2022). "Cuestiones psicosociales especiales en el tratamiento de la diabetes: angustia por diabetes, trastornos alimentarios y depresión". Atención primaria: clínicas en la práctica clínica . 49 (2): 363–374. doi :10.1016/j.pop.2021.11.007. PMID 35595489. S2CID 248160375.
- ^ Osborne, Michael T.; Shin, Lisa M.; Mehta, Nehal N.; Pitman, Roger K.; Fayad, Zahi A.; Tawakol, Ahmed (agosto de 2020). "Desenredando los vínculos entre el estrés psicosocial y la enfermedad cardiovascular". Circulation: Cardiovascular Imaging . 13 (8): e010931. doi :10.1161/CIRCIMAGING.120.010931. ISSN 1941-9651. PMC 7430065 . PMID 32791843.
- ^ Nedjat-Haiem, Frances R.; Cadet, Tamara J.; Ferral, Alonzo J.; Ko, Eun Jeong; Thompson, Beti; Mishra, Shiraz I. (diciembre de 2020). "Acercándose a la muerte: comprensión de la angustia psicosocial entre los veteranos mayores con cánceres avanzados". Atención de apoyo en el cáncer . 28 (12): 5919–5931. doi :10.1007/s00520-020-05452-7. ISSN 0941-4355. PMID 32281033. S2CID 215731807.
- ^ ab Hasa (8 de enero de 2023). "¿Cuál es la diferencia entre psicosocial y psicológico?". Pediaa.Com . Consultado el 13 de abril de 2023 .
- ^ abc Strada, E. Alessandra (septiembre de 2019). "Cuestiones psicosociales y duelo". Atención primaria . 46 (3): 373–386. doi :10.1016/j.pop.2019.05.004. ISSN 1558-299X. PMID 31375187. S2CID 196522572.
- ^ "Manejo del estrés. Conceptos básicos del estrés". Mayo Clinic . Consultado el 13 de abril de 2023 .
- ^ Serafini, Gianluca; Pompili, Maurizio; Innamorati, Marco; Iacorossi, Giulia; Cuomo, Ilaria; Della Vista, Mariarosaria; Lester, David; De Biase, Luciano; Girardi, Paolo; Tatarelli, Roberto (25 de noviembre de 2010). "El impacto de la ansiedad, la depresión y la tendencia suicida en la calidad de vida y el estado funcional de los pacientes con insuficiencia cardíaca congestiva e hipertensión: un estudio observacional transversal". The Primary Care Companion to the Journal of Clinical Psychiatry . 12 (6). doi :10.4088/PCC.09m00916gry. ISSN 1555-211X. PMC 3067981 . PMID 21494352.
- ^ ab Pirl, William F.; Fann, Jesse R.; Greer, Joseph A.; Braun, Ilana; Deshields, Teresa; Fulcher, Caryl; Harvey, Elizabeth; Holland, Jimmie; Kennedy, Vicki; Lazenby, Mark; Wagner, Lynne; Underhill, Meghan; Walker, Deborah K.; Zabora, James; Zebrack, Bradley (1 de octubre de 2014). "Recomendaciones para la implementación de programas de detección de la angustia en centros oncológicos: Informe del grupo de trabajo conjunto de la Sociedad Estadounidense de Oncología Psicosocial (APOS), la Asociación de Trabajo Social Oncológico (AOSW) y la Sociedad de Enfermería Oncológica (ONS): Recomendaciones de detección de la angustia". Cáncer . 120 (19): 2946–2954. doi :10.1002/cncr.28750. hdl : 2027.42/108593 . Número de modelo: PMID24798107 . Número de modelo: S2CID21614718 .
- ^ Lazenby, Mark; Tan, Hui; Pasacreta, Nick; Ercolano, Elizabeth; McCorkle, Ruth (2015). "Los cinco pasos de la detección integral del malestar psicosocial". Current Oncology Reports . 17 (5): 447. doi :10.1007/s11912-015-0447-z. ISSN 1534-6269. PMC 4918509 . PMID 25824699.
- ^ Holland, Jimmie C.; Gooen-Piels, Jane (2003). "Directrices para el reconocimiento del malestar psicosocial". Medicina del cáncer de Holland-Frei. Sexta edición .
- ^ Howell, Doris; Oliver, Thomas K.; Keller-Olaman, Sue; Davidson, Judith; Garland, Sheila; Samuels, Charles; Savard, Josée; Harris, Cheryl; Aubin, Michèle; Olson, Karin; Sussman, Jonathan; MacFarlane, James; Taylor, Claudette (25 de mayo de 2013). "Una guía de práctica pancanadiense: prevención, detección, evaluación y tratamiento de los trastornos del sueño en adultos con cáncer". Atención de apoyo en el cáncer . 21 (10): 2695–2706. doi :10.1007/s00520-013-1823-6. ISSN 0941-4355. PMID 23708820. S2CID 5641578.
- ^ Andersen, Barbara L.; DeRubeis, Robert J.; Berman, Barry S.; Gruman, Jessie; Champion, Victoria L.; Massie, Mary Jane; Holland, Jimmie C.; Partridge, Ann H.; Bak, Kate; Somerfield, Mark R.; Rowland, Julia H. (20 de mayo de 2014). "Detección, evaluación y atención de los síntomas de ansiedad y depresión en adultos con cáncer: adaptación de las directrices de la Sociedad Estadounidense de Oncología Clínica". Revista de Oncología Clínica . 32 (15): 1605–1619. doi :10.1200/JCO.2013.52.4611. ISSN 0732-183X. PMC 4090422 . PMID 24733793.
- ^ Kroenke, Kurt; Spitzer, Robert L.; Williams, Janet BW (septiembre de 2001). "El PHQ-9: validez de una breve medida de la gravedad de la depresión". Revista de Medicina Interna General . 16 (9): 606–613. doi :10.1046/j.1525-1497.2001.016009606.x. ISSN 0884-8734. PMC 1495268 . PMID 11556941.
- ^ Estes, Judith M.; Karten, Clare (1 de octubre de 2014). "Experiencia de enfermería y evaluación del malestar psicosocial en pacientes con cáncer y sobrevivientes". Revista clínica de enfermería oncológica . 18 (5): 598–600. doi :10.1188/14.CJON.598-600. ISSN 1092-1095. PMID 25253116.
- ^ Red Nacional Integral del Cáncer (2008). "Directrices de práctica clínica en oncología de la NCCN". www.nccn.org .PDF
- ^ abcdefgh Deshields, Teresa L.; Wells‐Di Gregorio, Sharla; Flowers, Stacy R.; Irwin, Kelly E.; Nipp, Ryan; Padgett, Lynne; Zebrack, Brad (7 de septiembre de 2021). "Abordar los desafíos de la gestión de la angustia: recomendaciones del panel de consenso de la Sociedad Estadounidense de Oncología Psicosocial y la Asociación de Trabajo Social Oncológico". CA: A Cancer Journal for Clinicians . 71 (5): 407–436. doi :10.3322/caac.21672. hdl : 2027.42/170202 . ISSN 0007-9235. PMID 34028809. S2CID 235169993 – vía ACS Journals, Wiley Online Library.
- ^ abc Holland, Jimmie C.; Andersen, Barbara; Breitbart, William S.; Buchmann, Luke O.; Compas, Bruce; Deshields, Teresa L.; Dudley, Moreen M.; Fleishman, Stewart; Fulcher, Caryl D.; Greenberg, Donna B.; Greiner, Carl B.; Handzo, George F.; Hoofring, Laura; Hoover, Charles; Jacobsen, Paul B. (febrero de 2013). "Gestión de la angustia". Revista de la Red Nacional Integral del Cáncer . 11 (2): 190–209. doi : 10.6004/jnccn.2013.0027 . ISSN 1540-1405. PMID 23411386.
- ^ Donovan, Kristine A.; Deshields, Teresa L.; Corbett, Cheyenne; Riba, Michelle B. (1 de octubre de 2019). "Actualización sobre la implementación de las pautas de la NCCN para el manejo de la angustia por parte de las instituciones miembros de la NCCN". Revista de la Red Nacional Integral del Cáncer . 17 (10): 1251–1256. doi : 10.6004/jnccn.2019.7358 . ISSN 1540-1405. PMID 31590156. S2CID 203926709.
- ^ Levy, Michael H.; Back, Anthony; Benedetti, Costantino; Billings, J. Andrew; Block, Susan; Boston, Barry; Bruera, Eduardo; Dy, Sydney; Eberle, Catherine; Foley, Kathleen M.; Karver, Sloan Beth; Knight, Sara J.; Misra, Sumathi; Ritchie, Christine S.; Spiegel, David (abril de 2009). "Cuidados paliativos". Revista de la Red Nacional Integral del Cáncer . 7 (4): 436–473. doi : 10.6004/jnccn.2009.0031 . ISSN 1540-1405. PMID 19406043. S2CID 32007449.
- ^ Jacobsen, PB; Jim, HS (19 de marzo de 2008). "Intervenciones psicosociales para la ansiedad y la depresión en pacientes adultos con cáncer: logros y desafíos". CA: A Cancer Journal for Clinicians . 58 (4): 214–230. doi :10.3322/CA.2008.0003. ISSN 0007-9235. PMID 18558664. S2CID 10795764.
- ^ Warth, Marco; Zöller, Joshua; Köhler, Friederike; Aguilar-Raab, Corina; Kessler, Jens; Ditzen, Beate (21 de enero de 2020). "Intervenciones psicosociales para el manejo del dolor en pacientes con cáncer avanzado: una revisión sistemática y un metanálisis". Current Oncology Reports . 22 (1): 3. doi :10.1007/s11912-020-0870-7. ISSN 1534-6269. PMC 8035102 . PMID 31965361.
- ^ Sheinfeld Gorin, Sherri; Krebs, Paul; Badr, Hoda; Janke, Elizabeth Amy; Jim, Heather SL; Spring, Bonnie; Mohr, David C.; Berendsen, Mark A.; Jacobsen, Paul B. (10 de febrero de 2012). "Metaanálisis de intervenciones psicosociales para reducir el dolor en pacientes con cáncer". Revista de Oncología Clínica . 30 (5): 539–547. doi :10.1200/JCO.2011.37.0437. ISSN 1527-7755. PMC 6815997 . PMID 22253460.
- ^ DEVINE, ELIZABETH C.; REIFSCHNEIDER, ELLEN (julio de 1995). "Un metaanálisis de los efectos de la atención psicoeducativa en adultos con hipertensión". Investigación en enfermería . 44 (4): 237–245. doi :10.1097/00006199-199507000-00009. ISSN 0029-6562. PMID 7624235. S2CID 42370459.
- ^ Xu, Anqi; Wang, Yinping; Wu, Xue (diciembre de 2019). "Efectividad de la autogestión basada en la salud electrónica para mejorar la fatiga relacionada con el cáncer, la autoeficacia y la calidad de vida en pacientes con cáncer: revisión sistemática y metanálisis". Revista de enfermería avanzada . 75 (12): 3434–3447. doi :10.1111/jan.14197. ISSN 0309-2402. PMID 31566769. S2CID 203609246.
- ^ Wu, Lisa M.; Amidi, Ali; Valdimarsdottir, Heiddis; Ancoli-Israel, Sonia; Liu, Lianqi; Winkel, Gary; Byrne, Emily E.; Sefair, Ana Vallejo; Vega, Alejandro; Bovbjerg, Katrin; Redd, William H. (15 de enero de 2018). "El efecto de la exposición sistemática a la luz en el sueño en un grupo mixto de supervivientes de cáncer fatigados". Revista de medicina clínica del sueño . 14 (1): 31–39. doi :10.5664/jcsm.6874. ISSN 1550-9389. PMC 5734890 . PMID 29198295.
- ^ DeRubeis, Robert J.; Hollon, Steven D.; Amsterdam, Jay D.; Shelton, Richard C.; Young, Paula R.; Salomon, Ronald M.; O'Reardon, John P.; Lovett, Margaret L.; Gladis, Madeline M.; Brown, Laurel L.; Gallop, Robert (1 de abril de 2005). "Terapia cognitiva frente a medicación en el tratamiento de la depresión moderada a grave". Archivos de psiquiatría general . 62 (4): 409–416. doi :10.1001/archpsyc.62.4.409. ISSN 0003-990X. PMID 15809408.
- ^ Breitbart, William; Butow, Phyllis ; Jacobsen, Paul; Lam, Wendy; Lazenby, Mark; Loscalzo, Matthew, eds. (febrero de 2021). Psicooncología (4.ª ed.). Oxford University Press. doi :10.1093/med/9780190097653.001.0001. ISBN 978-0-19-009765-3.
- ^ Beatty, Lisa; Dhillon, Haryana (febrero de 2021), Breitbart, William S.; Butow, Phyllis N.; Jacobsen, Paul B.; Lam, Wendy WT (eds.), "Intervenciones de salud digital para la angustia psicosocial (ansiedad y depresión) en el cáncer", Psycho-Oncology , Oxford University Press, págs. 543–549, doi :10.1093/med/9780190097653.003.0069, ISBN 978-0-19-009765-3, consultado el 12 de marzo de 2023
- ^ Yap, Jia Min; Tantono, Natalia; Wu, Vivien Xi; Klainin-Yobas, Piyanee (26 de noviembre de 2021). "Efectividad de las intervenciones psicosociales basadas en tecnología sobre la angustia por diabetes y los resultados relevantes para la salud entre los pacientes con diabetes mellitus tipo 2: una revisión sistemática y un metanálisis". Revista de telemedicina y teleasistencia : 1357633X2110583. doi :10.1177/1357633X211058329. ISSN 1357-633X. PMID 34825839. S2CID 244660089.
- ^ Zissi, Anastasia (2021). "Estigma social en las enfermedades mentales: una revisión de conceptos, métodos y evidencia empírica". Psychiatriki . 33 (2): 149–156. doi : 10.22365/jpsych.2021.039 . PMID 34390566. S2CID 237054480.
- ^ ab Akin-Odanye, Elizabeth O.; Husman, Anisah J. (2021). "Impacto del estigma y las intervenciones centradas en el estigma en los resultados de detección y tratamiento en pacientes con cáncer". ecancermedicalscience . 15 : 1308. doi :10.3332/ecancer.2021.1308. ISSN 1754-6605. PMC 8580722 . PMID 34824631.
- ^ Holland, Jimmie C.; Kelly, Brian J.; Weinberger, Mark I. (1 de abril de 2010). "Por qué la atención psicosocial es difícil de integrar en la atención oncológica de rutina: el estigma es el elefante en la habitación". Revista de la Red Nacional Integral del Cáncer . 8 (4): 362–366. doi : 10.6004/jnccn.2010.0028 . ISSN 1540-1405. PMID 20410331.
- ^ DeGuzman, Pamela Baker; Vogel, David L.; Bernacchi, Verónica; Scudder, Margaret A.; Jameson, Mark J. (19 de mayo de 2022). "Autosuficiencia, normas sociales y autoestigma como barreras para la búsqueda de ayuda psicosocial entre sobrevivientes de cáncer rurales con angustia relacionada con el cáncer: estudio de entrevistas cualitativas". JMIR Formative Research . 6 (5): e33262. doi : 10.2196/33262 . ISSN 2561-326X. PMC 9164097 . PMID 35588367.
- ^ Hewitt, Maria; Herdman, Roger; Holland, Jimmie (2004). Barreras para el uso adecuado de los servicios psicosociales. National Academies Press (EE. UU.).
- ^ "Directrices de práctica de la NCCN para el manejo del distrés psicosocial. Red Nacional Integral del Cáncer". Oncología (Williston Park, NY) . 13 (5A): 113–147. Mayo de 1999. ISSN 0890-9091. PMID 10370925.
- ^ Lowery, Amy E.; Holland, Jimmie C. (noviembre de 2011). "Examen de detección de la angustia en pacientes con cáncer: directrices para su aplicación sistemática". Oncología comunitaria . 8 (11): 502–505. doi :10.1016/s1548-5315(12)70100-6. ISSN 1548-5315.
- ^ Comisión sobre el Cáncer. "Recursos óptimos para la atención del cáncer". Estándares del programa de cáncer 2015: garantizar una atención centrada en el paciente. – a través del Colegio Estadounidense de Cirujanos.
- ^ Sociedad Estadounidense de Oncología Psicosocial (2021). "Imperativos de investigación, práctica y políticas para la atención psicosocial: una hoja de ruta en una nueva era de atención oncológica basada en el valor" (PDF) . Sociedad Estadounidense de Oncología Psicosocial .
- ^ Linden, Wolfgang; Vodermaier, Andrea; MacKenzie, Regina; Greig, Duncan (diciembre de 2012). "Ansiedad y depresión después del diagnóstico de cáncer: tasas de prevalencia por tipo de cáncer, género y edad". Journal of Affective Disorders . 141 (2–3): 343–351. doi :10.1016/j.jad.2012.03.025. PMID 22727334.
- ^ Dubey, Souvik; Biswas, Payel; Ghosh, Ritwik; Chatterjee, Subhankar; Dubey, Mahua Jana; Chatterjee, Subham; Lahiri, Durjoy; Lavie, Carl J. (septiembre de 2020). "Impacto psicosocial de la COVID-19". Diabetes y síndrome metabólico: investigación clínica y revisiones . 14 (5): 779–788. doi :10.1016/j.dsx.2020.05.035. PMC 7255207 . PMID 32526627.