Rabia
| Rabia | |
|---|---|
 | |
| Un hombre con rabia, 1958 | |
| Especialidad | Enfermedad infecciosa |
| Síntomas | Fiebre , aversión extrema al agua, confusión , secreción salival excesiva , alucinaciones , alteración del sueño , parálisis , coma , [1] [2] hiperactividad, dolor de cabeza , náuseas , vómitos , ansiedad [3] |
| Causas | Virus de la rabia , lyssavirus del murciélago australiano [4] |
| Prevención | Vacuna antirrábica , control animal, inmunoglobulina antirrábica [1] |
| Tratamiento | Cuidados de apoyo |
| Medicamento | Incurable [5] |
| Pronóstico | ~100% fatal después de la aparición de los síntomas [1] |
| Fallecidos | 59.000 al año en todo el mundo [6] |
La rabia es una enfermedad viral que causa encefalitis en humanos y otros mamíferos . [1] Históricamente se la conocía como hidrofobia ("miedo al agua") porque sus víctimas entraban en pánico cuando se les ofrecía líquidos para beber. Los primeros síntomas pueden incluir fiebre y sensaciones anormales en el lugar de la exposición. [1] Estos síntomas son seguidos por uno o más de los siguientes síntomas: náuseas, vómitos, movimientos violentos, excitación incontrolada, miedo al agua, incapacidad para mover partes del cuerpo, confusión y pérdida de conciencia . [1] [7] [8] [9] Una vez que aparecen los síntomas, el resultado es prácticamente siempre la muerte. [1] El período de tiempo entre contraer la enfermedad y el inicio de los síntomas suele ser de uno a tres meses, pero puede variar desde menos de una semana hasta más de un año. [1] El tiempo depende de la distancia que el virus debe recorrer a lo largo de los nervios periféricos para llegar al sistema nervioso central . [10]
La rabia es causada por lyssavirus , incluido el virus de la rabia y el lyssavirus del murciélago australiano . [4] Se transmite cuando un animal infectado muerde o rasguña a un humano u otros animales. [1] La saliva de un animal infectado también puede transmitir la rabia si la saliva entra en contacto con los ojos, la boca o la nariz. [1] A nivel mundial, los perros son el animal más común involucrado. [1] En los países donde los perros comúnmente tienen la enfermedad, más del 99% de los casos de rabia en humanos son el resultado directo de mordeduras de perro . [11] En las Américas , las mordeduras de murciélago son la fuente más común de infecciones de rabia en humanos, y menos del 5% de los casos son de perros. [1] [11] Los roedores rara vez se infectan con rabia. [11] La enfermedad puede diagnosticarse solo después del inicio de los síntomas. [1]
Los programas de control y vacunación de animales han disminuido el riesgo de rabia de los perros en varias regiones del mundo. [1] Se recomienda inmunizar a las personas antes de que estén expuestas a la enfermedad en aquellas que corren un alto riesgo, incluidas aquellas que trabajan con murciélagos o que pasan períodos prolongados en áreas del mundo donde la rabia es común. [1] En las personas que han estado expuestas a la rabia, la vacuna antirrábica y, a veces, la inmunoglobulina antirrábica son eficaces para prevenir la enfermedad si la persona recibe el tratamiento antes del inicio de los síntomas de la rabia. [1] Lavar las mordeduras y los arañazos durante 15 minutos con agua y jabón, povidona yodada o detergente puede reducir la cantidad de partículas virales y puede ser algo eficaz para prevenir la transmisión. [1] [12] En 2016 [actualizar], solo se documentó que catorce personas sobrevivieron a una infección de rabia después de mostrar síntomas. [13] [14] Sin embargo, una investigación realizada en 2010 entre una población de personas en Perú con antecedentes autoinformados de una o más mordeduras de murciélagos vampiros (comúnmente infectados con rabia), encontró que de 73 personas que informaron mordeduras de murciélagos anteriores, siete personas tenían anticuerpos neutralizantes del virus de la rabia (rVNA). [15] Dado que solo un miembro de este grupo informó haber sido vacunado previamente contra la rabia, los hallazgos de la investigación sugieren casos previamente no documentados de infección y replicación viral seguidos de una infección abortiva. Esto podría indicar que las personas pueden haber estado expuestas al virus sin tratamiento y desarrollar anticuerpos naturales como resultado.
La rabia causa alrededor de 59.000 muertes en todo el mundo por año, [6] de las cuales aproximadamente el 40% son en niños menores de 15 años . [16] Más del 95% de las muertes humanas por rabia ocurren en África y Asia. [1] La rabia está presente en más de 150 países y en todos los continentes excepto la Antártida. [1] Más de 3 mil millones de personas viven en regiones del mundo donde se presenta la rabia. [1] Varios países, incluidos Australia y Japón, así como gran parte de Europa occidental, no tienen rabia entre los perros. [17] [18] Muchas islas del Pacífico no tienen rabia en absoluto. [18] Está clasificada como una enfermedad tropical desatendida . [19]
Se estima que el costo global de la rabia es de alrededor de 8.600 millones de dólares estadounidenses por año, incluidas las vidas y los medios de subsistencia perdidos, la atención médica y los costos asociados, así como el trauma psicológico no calculado . [20]
Etimología
El nombre rabia se deriva del latín rabies , que significa "locura". [21] Los griegos derivaron la palabra lyssa , de lud o "violento"; esta raíz se utiliza en el nombre del género del virus de la rabia, Lyssavirus . [22]
Signos y síntomas

El período entre la infección y los primeros síntomas (período de incubación) suele ser de uno a tres meses en los seres humanos. [23] Este período puede ser tan corto como cuatro días o más largo que seis años, dependiendo de la ubicación y gravedad de la herida y la cantidad de virus introducido. [23] Los síntomas iniciales de la rabia a menudo son inespecíficos, como fiebre y dolor de cabeza. [23] A medida que la rabia progresa y causa inflamación del cerebro y las meninges , los síntomas pueden incluir parálisis leve o parcial , ansiedad , insomnio , confusión , agitación , comportamiento anormal, paranoia , terror y alucinaciones . [10] [23] La persona también puede tener miedo al agua. [1]
Los síntomas finalmente progresan al delirio y al coma . [10] [23] La muerte suele ocurrir entre dos y diez días después de los primeros síntomas. La supervivencia es casi desconocida una vez que se han presentado los síntomas, incluso con cuidados intensivos. [23] [24]
A lo largo de su historia, la rabia también ha sido denominada ocasionalmente hidrofobia ("miedo al agua"). [25] Se refiere a un conjunto de síntomas en las últimas etapas de una infección en la que la persona tiene dificultad para tragar, muestra pánico cuando se le presentan líquidos para beber y no puede saciar su sed. La producción de saliva aumenta considerablemente y los intentos de beber, o incluso la intención o sugerencia de beber, pueden causar espasmos extremadamente dolorosos de los músculos de la garganta y la laringe . Dado que el individuo infectado no puede tragar saliva ni agua, el virus tiene una probabilidad mucho mayor de transmitirse, porque se multiplica y se acumula en las glándulas salivales y se transmite a través de la mordedura. [26]
La hidrofobia se asocia comúnmente con la rabia furiosa, que afecta al 80% de las personas infectadas con rabia. Esta forma de rabia provoca una agresión irracional en el huésped, lo que ayuda a la propagación del virus a través de mordeduras de animales; [27] [28] un efecto de "espuma en la boca", causado por la acumulación de saliva, también se asocia comúnmente con la rabia en la percepción pública y en la cultura popular. [29] [30] [31] El 20% restante puede experimentar una forma paralítica de rabia que se caracteriza por debilidad muscular , pérdida de sensibilidad y parálisis ; esta forma de rabia no suele causar miedo al agua. [32]
Causa
- Representación del virus de la rabia
- Una imagen del virus de la rabia obtenida mediante microscopio electrónico.
- Micrografía TEM con numerosos viriones de rabia (partículas pequeñas, de color gris oscuro, con forma de varilla) y cuerpos de Negri (las inclusiones celulares patognomónicas más grandes de la infección por rabia)
La rabia es causada por varios lyssavirus, incluido el virus de la rabia y el lyssavirus del murciélago australiano . [4] El lyssavirus de Duvenhage puede causar una infección similar a la rabia. [33]
El virus de la rabia es la especie tipo del género Lyssavirus , de la familia Rhabdoviridae , orden Mononegavirales . Los lisaviriones tienen simetría helicoidal, con una longitud de unos 180 nm y una sección transversal de unos 75 nm. [34] Estos viriones están envueltos y tienen un genoma de ARN monocatenario con sentido negativo . La información genética está empaquetada como un complejo de ribonucleoproteína en el que el ARN está fuertemente unido por la nucleoproteína viral. El genoma de ARN del virus codifica cinco genes cuyo orden está altamente conservado: nucleoproteína (N), fosfoproteína (P), proteína de matriz (M), glicoproteína (G) y la ARN polimerasa viral (L). [35]
Para entrar en las células, las espigas triméricas en el exterior de la membrana del virus interactúan con un receptor celular específico, el más probable de los cuales es el receptor de acetilcolina . La membrana celular se comprime en una procesión conocida como pinocitosis y permite la entrada del virus en la célula a través de un endosoma . El virus luego utiliza el entorno ácido, que es necesario, de ese endosoma y se une a su membrana simultáneamente, liberando sus cinco proteínas y ARN monocatenario en el citoplasma. [36]
Una vez dentro de una célula muscular o nerviosa, el virus experimenta una replicación. La proteína L luego transcribe cinco cadenas de ARNm y una cadena positiva de ARN, todas a partir de la cadena negativa original de ARN, utilizando nucleótidos libres en el citoplasma. Estas cinco cadenas de ARNm luego se traducen en sus proteínas correspondientes (proteínas P, L, N, G y M) en ribosomas libres en el citoplasma. Algunas proteínas requieren modificaciones postraduccionales. Por ejemplo, la proteína G viaja a través del retículo endoplasmático rugoso , donde sufre un plegamiento adicional, y luego es transportada al aparato de Golgi , donde se le agrega un grupo de azúcar ( glicosilación ). [36]
Cuando hay suficientes proteínas virales, la polimerasa viral comenzará a sintetizar nuevas cadenas negativas de ARN a partir de la plantilla de ARN de cadena positiva. Estas cadenas negativas formarán complejos con las proteínas N, P, L y M y luego viajarán a la membrana interna de la célula, donde una proteína G se ha incrustado en la membrana. La proteína G luego se enrolla alrededor del complejo de proteínas NPLM llevándose consigo parte de la membrana de la célula huésped, que formará la nueva envoltura externa de la partícula viral. El virus luego brota de la célula. [36]
Desde el punto de entrada, el virus es neurotrópico y viaja a lo largo de las vías neuronales hasta el sistema nervioso central . El virus generalmente infecta primero las células musculares cercanas al sitio de la infección, donde pueden replicarse sin ser "percibidas" por el sistema inmunológico del huésped. Una vez que se ha replicado suficiente virus, comienzan a unirse a los receptores de acetilcolina en la unión neuromuscular. [37] Luego, el virus viaja a través del axón de la célula nerviosa mediante transporte retrógrado , ya que su proteína P interactúa con la dineína , una proteína presente en el citoplasma de las células nerviosas. Una vez que el virus llega al cuerpo celular, viaja rápidamente al sistema nervioso central (SNC), replicándose en las neuronas motoras y finalmente llegando al cerebro. [10] Después de que el cerebro está infectado, el virus viaja de manera centrífuga a los sistemas nerviosos periférico y autónomo, y finalmente migra a las glándulas salivales, donde está listo para ser transmitido al siguiente huésped. [38] : 317
Transmisión
Todas las especies de sangre caliente , incluidos los humanos, pueden infectarse con el virus de la rabia y desarrollar síntomas. Las aves fueron infectadas artificialmente por primera vez en 1884; sin embargo, las aves infectadas son en gran parte, si no totalmente, asintomáticas y se recuperan. [39] Se sabe que otras especies de aves desarrollan anticuerpos contra la rabia , un signo de infección, después de alimentarse de mamíferos infectados con rabia. [40] [41]
El virus también se ha adaptado para crecer en células de vertebrados de sangre fría . [42] [43] La mayoría de los animales pueden ser infectados por el virus y pueden transmitir la enfermedad a los humanos. En todo el mundo, alrededor del 99% de los casos de rabia humana provienen de perros domésticos. [44] Otras fuentes de rabia en humanos incluyen murciélagos , [45] [46] monos , mapaches , zorros , zorrillos , ganado , lobos , coyotes , gatos y mangostas (normalmente la mangosta asiática pequeña o la mangosta amarilla). [47]
La rabia también puede propagarse a través de la exposición a osos infectados , animales domésticos de granja , marmotas , comadrejas y otros carnívoros salvajes . Sin embargo, los lagomorfos , como las liebres y los conejos , y los pequeños roedores , como las ardillas listadas , los jerbos , los conejillos de indias , los hámsteres , los ratones , las ratas y las ardillas , casi nunca están infectados con rabia y no se sabe que transmitan la rabia a los humanos. [48] Las mordeduras de ratones, ratas o ardillas rara vez requieren prevención de la rabia porque estos roedores generalmente mueren en cualquier encuentro con un animal rabioso más grande y, por lo tanto, no serían portadores. [49] La zarigüeya de Virginia (un marsupial, a diferencia de los otros mamíferos nombrados en este párrafo, que son todos euterios / placentarios ), tiene una temperatura corporal interna más baja que la que prefiere el virus de la rabia y, por lo tanto, es resistente pero no inmune a la rabia. [50] Los marsupiales , junto con los monotremas ( ornitorrincos y equidnas ), suelen tener temperaturas corporales más bajas que los euterios de tamaño similar . [51] En 2024, surgieron informes de que la rabia se está propagando en las focas sudafricanas, lo que posiblemente lo convierta en el primer brote documentado en mamíferos marinos . [52] [53]
El virus suele estar presente en los nervios y la saliva de un animal rabioso sintomático. [54] [55] La vía de infección suele ser, pero no siempre, una mordedura. En muchos casos, el animal infectado es excepcionalmente agresivo, puede atacar sin provocación y exhibe un comportamiento poco característico. [56] Este es un ejemplo de un patógeno viral que modifica el comportamiento de su huésped para facilitar su transmisión a otros huéspedes. Después de una infección humana típica por mordedura, el virus ingresa al sistema nervioso periférico . Luego viaja retrógrado a lo largo de los nervios eferentes hacia el sistema nervioso central . [57] Durante esta fase, el virus no se puede detectar fácilmente dentro del huésped, y la vacunación aún puede conferir inmunidad mediada por células para prevenir la rabia sintomática. Cuando el virus llega al cerebro , causa rápidamente encefalitis , la fase prodrómica, que es el comienzo de los síntomas. Una vez que el paciente se vuelve sintomático, el tratamiento casi nunca es efectivo y la mortalidad es superior al 99%. La rabia también puede inflamar la médula espinal , produciendo mielitis transversa . [58] [59]
Aunque teóricamente es posible que los humanos infectados con rabia la transmitan a otros por mordedura o de otra manera, nunca se han documentado casos de este tipo, porque los humanos infectados suelen ser hospitalizados y se toman las precauciones necesarias. El contacto casual, como tocar a una persona con rabia o el contacto con fluidos o tejidos no infecciosos (orina, sangre, heces), no constituye una exposición y no requiere profilaxis posterior a la exposición. Pero como el virus está presente en el esperma y las secreciones vaginales, podría ser posible que la rabia se propague a través del sexo. [60] Solo hay un pequeño número de casos registrados de transmisión de la rabia de persona a persona, y todos ocurrieron a través de trasplantes de órganos , más frecuentemente con trasplante de córnea , de donantes infectados. [61] [62]
Diagnóstico
La rabia puede ser difícil de diagnosticar porque, en sus primeras etapas, se confunde fácilmente con otras enfermedades o incluso con un simple temperamento agresivo. [63] El método de referencia para diagnosticar la rabia es la prueba de anticuerpos fluorescentes (FAT), un procedimiento de inmunohistoquímica recomendado por la Organización Mundial de la Salud (OMS). [64] La FAT se basa en la capacidad de una molécula detectora (generalmente isotiocianato de fluoresceína) acoplada a un anticuerpo específico de la rabia, formando un conjugado, para unirse y permitir la visualización del antígeno de la rabia mediante técnicas de microscopía fluorescente. El análisis microscópico de muestras es el único método directo que permite la identificación del antígeno específico del virus de la rabia en poco tiempo y a un costo reducido, independientemente del origen geográfico y el estado del huésped. Debe considerarse como el primer paso en los procedimientos de diagnóstico para todos los laboratorios. Sin embargo, las muestras autolisadas pueden reducir la sensibilidad y especificidad de la FAT. [65] Los ensayos de RT PCR demostraron ser una herramienta sensible y específica para fines de diagnóstico de rutina, [66] particularmente en muestras descompuestas [67] o especímenes de archivo. [68] El diagnóstico se puede hacer de manera confiable a partir de muestras de cerebro tomadas después de la muerte. El diagnóstico también se puede hacer a partir de muestras de saliva, orina y líquido cefalorraquídeo, pero esto no es tan sensible o confiable como las muestras de cerebro. [65] Los cuerpos de inclusión cerebrales llamados cuerpos de Negri son 100% diagnósticos para la infección de rabia, pero se encuentran solo en aproximadamente el 80% de los casos. [34] Si es posible, el animal del cual se recibió la mordedura también debe ser examinado para detectar la rabia. [69]
Algunas técnicas de microscopía óptica también pueden utilizarse para diagnosticar la rabia a una décima parte del costo de las técnicas tradicionales de microscopía de fluorescencia, lo que permite la identificación de la enfermedad en países menos desarrollados. [70] Una prueba para la rabia, conocida como LN34, es más fácil de realizar en el cerebro de un animal muerto y podría ayudar a determinar quién necesita y quién no prevención posterior a la exposición. [71] La prueba fue desarrollada por los Centros para el Control y la Prevención de Enfermedades (CDC) en 2018. [71]
El diagnóstico diferencial en un caso de sospecha de rabia humana puede incluir inicialmente cualquier causa de encefalitis , en particular infección por virus como herpesvirus , enterovirus y arbovirus como el virus del Nilo Occidental . Los virus más importantes a descartar son el virus del herpes simple tipo uno, el virus de la varicela zóster y (con menor frecuencia) enterovirus, incluidos coxsackievirus , echovirus , poliovirus y enterovirus humanos 68 a 71. [72]
También son posibles nuevas causas de encefalitis viral, como lo demostró el brote de 1999 en Malasia de 300 casos de encefalitis con una tasa de mortalidad del 40% causados por el virus Nipah , un paramixovirus recientemente reconocido . [73] Asimismo, virus bien conocidos pueden introducirse en nuevos lugares, como lo ilustra el brote de encefalitis debido al virus del Nilo Occidental en el este de los Estados Unidos. [74]
Prevención
Casi toda la exposición humana a la rabia era mortal hasta que en 1885 Louis Pasteur y Émile Roux desarrollaron una vacuna . Su vacuna original se obtenía de conejos infectados, de los cuales se debilitó el virus en el tejido nervioso dejándolo secar durante cinco a diez días. [75] En algunos países todavía se utilizan vacunas similares derivadas del tejido nervioso, ya que son mucho más baratas que las modernas vacunas de cultivo celular. [76]
La vacuna antirrábica de células diploides humanas se inició en 1967. Actualmente se encuentran disponibles vacunas antirrábicas purificadas de células embrionarias de pollo y de células vero purificadas, que son menos costosas. [69] Una vacuna recombinante llamada V-RG se ha utilizado en Bélgica, Francia, Alemania y los Estados Unidos para prevenir brotes de rabia en animales no domesticados. [77] La inmunización antes de la exposición se ha utilizado tanto en poblaciones humanas como no humanas, donde, como en muchas jurisdicciones, se exige que los animales domésticos sean vacunados. [78]

El Informe Anual de Vigilancia de Enfermedades Transmisibles de 2007 del Departamento de Salud y Servicios para Personas Mayores de Missouri afirma que lo siguiente puede ayudar a reducir el riesgo de contraer rabia: [79]
- Vacunación de perros, gatos y hurones contra la rabia
- Mantener a las mascotas bajo supervisión
- No manipular animales salvajes o callejeros.
- Comunicarse con un oficial de control de animales al observar un animal salvaje o callejero, especialmente si el animal actúa de manera extraña.
- Si es mordido por un animal, lave la herida con agua y jabón durante 10 a 15 minutos y comuníquese con un proveedor de atención médica para determinar si es necesaria profilaxis posterior a la exposición.
El 28 de septiembre es el Día Mundial contra la Rabia , que promueve la información, la prevención y la eliminación de la enfermedad. [80]
En Asia y en partes de América y África, los perros siguen siendo el principal huésped. La vacunación obligatoria de los animales es menos eficaz en las zonas rurales. Especialmente en los países en desarrollo, las mascotas pueden no ser mantenidas en forma privada y su destrucción puede ser inaceptable. Las vacunas orales pueden distribuirse de manera segura en cebos, una práctica que ha reducido con éxito la rabia en las zonas rurales de Canadá , Francia y los Estados Unidos . En Montreal , Quebec, Canadá, los cebos se utilizan con éxito en mapaches en el área del Parque Mount-Royal. Las campañas de vacunación pueden ser costosas, pero el análisis de costo-beneficio sugiere que los cebos pueden ser un método de control rentable. [81] En Ontario , se registró una caída dramática en la rabia cuando se lanzó una campaña de vacunación aérea con cebo. [82]
El número de muertes humanas registradas por rabia en los Estados Unidos ha disminuido de 100 o más al año a principios del siglo XX a una o dos al año debido a la vacunación generalizada de perros y gatos domésticos y al desarrollo de vacunas humanas y tratamientos con inmunoglobulina. La mayoría de las muertes en la actualidad son consecuencia de mordeduras de murciélagos, que pueden pasar desapercibidas para la víctima y, por lo tanto, no recibir tratamiento. [83]
Tratamiento
Después de la exposición
El tratamiento después de la exposición puede prevenir la enfermedad si se administra dentro de los 10 días. La vacuna contra la rabia es 100% efectiva si se administra antes de que aparezcan los síntomas de la rabia. [34] [36] [84] Cada año, más de 15 millones de personas se vacunan después de una posible exposición. Si bien esto funciona bien, el costo es significativo. [85] En los EE. UU. se recomienda que las personas reciban una dosis de inmunoglobulina antirrábica humana (HRIG) y cuatro dosis de vacuna antirrábica durante un período de 14 días. [86] La HRIG es cara y representa la mayor parte del costo del tratamiento posterior a la exposición, que varía hasta varios miles de dólares. [87] En el Reino Unido, una dosis de HRIG le cuesta al Servicio Nacional de Salud £ 1,000, [88] aunque no se la considera un "medicamento de alto costo". [89] Un ciclo completo de vacuna cuesta £ 120-180. [90] Se debe inyectar la mayor cantidad posible de HRIG alrededor de las picaduras, y el resto se debe administrar mediante inyección intramuscular profunda en un sitio alejado del sitio de vacunación. [36]
Las personas que han sido vacunadas previamente contra la rabia no necesitan recibir la inmunoglobulina, sólo las vacunas posteriores a la exposición en los días 0 y 3. [91] Los efectos secundarios de las vacunas modernas basadas en células son similares a los efectos secundarios de las vacunas contra la gripe. La antigua vacunación basada en el tejido nervioso requería múltiples inyecciones en el abdomen con una aguja grande, pero es barata. [92] Se está eliminando gradualmente y reemplazando por regímenes de vacunación intradérmica asequibles de la Organización Mundial de la Salud. [69] En niños menores de un año, se recomienda la vacunación en la parte lateral del muslo. [93]
Lavar bien la herida lo antes posible con agua y jabón durante unos cinco minutos es eficaz para reducir la cantidad de partículas virales. [94] Luego se recomienda povidona yodada o alcohol para reducir aún más el virus. [95]
Despertarse y encontrar un murciélago en la habitación, o encontrar un murciélago en la habitación de un niño que no había estado bajo la supervisión de un médico o de una persona con discapacidad mental o intoxicada, es una indicación para la profilaxis posterior a la exposición (PEP). La recomendación del uso preventivo de la PEP en encuentros con murciélagos en los que no se reconoce ningún contacto ha sido cuestionada en la literatura médica, con base en un análisis de costo-beneficio . [96] Sin embargo, un estudio de 2002 ha respaldado el protocolo de administración preventiva de la PEP cuando un niño o una persona con problemas mentales ha estado solo con un murciélago, especialmente en áreas de descanso, donde puede ocurrir una mordedura o exposición sin que la víctima se dé cuenta. [97]
Después del inicio
Una vez que se desarrolla la rabia, es casi seguro que se produzca la muerte. Se recomiendan cuidados paliativos en un entorno hospitalario con la administración de grandes dosis de analgésicos y sedantes en lugar de la inmovilización física. Se pueden administrar fragmentos de hielo por vía oral para aliviar la sed, pero no hay pruebas fehacientes de que la hidratación intravenosa sea beneficiosa. [98]
En ocasiones se ha utilizado un tratamiento conocido como protocolo de Milwaukee, que consiste en poner a las personas con síntomas de rabia en un coma inducido químicamente y usar medicamentos antivirales en un intento de proteger su cerebro hasta que su cuerpo haya tenido tiempo de producir anticuerpos contra la rabia. [99] Se intentó inicialmente en 2004 en Jeanna Giese, una adolescente de Wisconsin , que posteriormente se convirtió en la primera persona conocida que sobrevivió a la rabia sin recibir profilaxis posterior a la exposición antes de la aparición de los síntomas. [100] [101] Giese necesitó una rehabilitación extensa después, y su equilibrio y función neuronal permanecieron deteriorados. [102] El protocolo se ha promulgado en muchas víctimas de rabia desde entonces, pero se ha juzgado un fracaso; algunos sobrevivientes de la fase inicial aguda murieron más tarde de rabia. También se han planteado preocupaciones sobre sus costos monetarios y su ética. [99] [103]
Pronóstico
La vacunación después de la exposición (PEP) es muy eficaz para prevenir la rabia. [84] En los seres humanos no vacunados, la rabia es casi con certeza mortal después de que se hayan desarrollado los síntomas neurológicos . [104]
Epidemiología
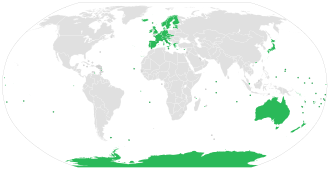
En 2010, se estima que 26.000 personas murieron a causa de la rabia, frente a las 54.000 de 1990. [105] La mayoría de las muertes se produjeron en Asia y África. [104] En 2015 [actualizar], la India (aproximadamente 20.847), seguida de China (aproximadamente 6.000) y la República Democrática del Congo (5.600), tenían la mayor cantidad de casos. [106] Una colaboración de 2015 entre la Organización Mundial de la Salud, la Organización Mundial de Sanidad Animal (OIE), la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO) y la Alianza Mundial para el Control de la Rabia tiene como objetivo eliminar las muertes por rabia para 2030. [107]
India
La India tiene la tasa más alta de rabia humana del mundo, principalmente debido a los perros callejeros, [108] cuyo número ha aumentado considerablemente desde que una ley de 2001 prohibió la matanza de perros. [109] El control y el tratamiento efectivos de la rabia en la India se ven obstaculizados por una forma de histeria colectiva conocida como síndrome del embarazo del cachorro (SBP). Las víctimas de mordeduras de perro con SBP, tanto machos como hembras, se convencen de que los cachorros están creciendo dentro de ellas y a menudo buscan ayuda de curanderos en lugar de servicios médicos. [110] Se estima que 20.000 personas mueren cada año de rabia en la India, más de un tercio del total mundial. [109]
Australia
Australia tiene un estatus oficial libre de rabia, [111] aunque el lisavirus del murciélago australiano (ABLV), descubierto en 1996, es un virus causante de rabia relacionado con el virus de la rabia prevalente en las poblaciones de murciélagos nativos australianos.
Estados Unidos

La rabia canina específica ha sido erradicada en los Estados Unidos, pero la rabia es común entre los animales salvajes y un promedio de 100 perros se infectan de otros animales salvajes cada año. [112] [113]
La alta conciencia pública sobre el virus, los esfuerzos por vacunar a los animales domésticos y reducir las poblaciones salvajes, y la disponibilidad de profilaxis posterior a la exposición han hecho que la rabia sea muy rara en humanos en los Estados Unidos. De 1960 a 2018, se notificaron un total de 125 casos de este tipo en los Estados Unidos; de ellos, 36 (28%) se atribuyeron a mordeduras de perros sufridas durante viajes internacionales. [114] Entre las 89 infecciones adquiridas en los Estados Unidos, 62 (70%) se atribuyeron a murciélagos. [114] La muerte por rabia más reciente en los Estados Unidos fue en noviembre de 2021, cuando un niño de Texas fue mordido por un murciélago a fines de agosto de 2021, pero sus padres no pudieron conseguirle tratamiento. Murió menos de tres meses después. [115]
Europa
En Europa no se registran casos de rabia cada año o se registran muy pocos; los casos se contraen tanto durante viajes como en Europa. [116]
En Suiza, la enfermedad fue prácticamente eliminada después de que los científicos colocaron cabezas de pollo mezcladas con la vacuna viva atenuada en los Alpes suizos . [82] Los zorros, que se ha demostrado que son la principal fuente de rabia en el país, comieron las cabezas de pollo y quedaron inmunizados. [82] [117]
Italia, después de haber sido declarada libre de rabia entre 1997 y 2008, ha sido testigo de un resurgimiento de la enfermedad en animales salvajes en las regiones de Triveneto ( Trentino-Alto Adigio/Südtirol , Véneto y Friuli-Venecia Julia ) debido a la propagación de una epidemia en los Balcanes que también afectó a Austria. Una amplia campaña de vacunación de animales salvajes eliminó el virus de Italia nuevamente, y el país recuperó el estatus de país libre de rabia en 2013; el último caso de rabia notificado se registró en un zorro rojo a principios de 2011. [118] [119]
El Reino Unido ha estado libre de rabia desde principios del siglo XX, con la excepción de un virus similar a la rabia (EBLV-2) en algunos murciélagos de Daubenton . Ha habido un caso fatal de transmisión de EBLV-2 a un humano. [120] Ha habido cuatro muertes por rabia, transmitida al extranjero por mordeduras de perro, desde el año 2000. La última infección en el Reino Unido ocurrió en 1922, y la última muerte por rabia autóctona fue en 1902. [121] [122]
Suecia y Noruega continental están libres de rabia desde 1886. [123] Se han encontrado anticuerpos de la rabia en murciélagos (pero no el virus). [124] En Svalbard, los animales pueden cruzar el hielo ártico desde Groenlandia o Rusia.
México
La Organización Mundial de la Salud certificó a México como libre de rabia transmitida por perros en 2019 porque no se había registrado ningún caso de transmisión de perro a humano en dos años. [125]
Países asiáticos
A pesar de que la rabia se puede prevenir y de los muchos éxitos de los últimos años en países como América del Norte, Corea del Sur y Europa Occidental, la rabia sigue siendo endémica en muchos países del sudeste asiático, entre ellos Camboya , Bangladesh , Bután , Corea del Norte , India , Indonesia , Myanmar , Nepal , Sri Lanka y Tailandia . [126] La mitad de las muertes mundiales por rabia se producen en el sudeste asiático: aproximadamente 26.000 al año. [127]
Gran parte de lo que impide que Asia implemente las mismas medidas que otros países es el costo . [128] El tratamiento de los caninos salvajes es el principal medio de prevención de la rabia, sin embargo cuesta diez veces más que tratar a los individuos cuando llegan con mordeduras, y la investigación también aumenta el costo. Como resultado, India y otros países vecinos no pueden aplicar muchas medidas preventivas debido a restricciones financieras. [129]
Tailandia
En 2013, la rabia humana fue casi erradicada en el estado de Tailandia después de que se pusieran en marcha nuevas medidas que exigían la vacunación de todos los perros domésticos, así como programas que buscaban vacunar a los perros salvajes y a los animales grandes. [130] Sin embargo, los países vecinos que no podían permitirse medidas de control de la rabia (Camboya, Laos y Myanmar ) permitieron que los animales infectados siguieran cruzando la frontera e infectando a la población tailandesa, lo que provocó unos 100 casos al año. [131] Estas áreas alrededor de la frontera se denominan áreas rojas de la rabia y son donde Tailandia lucha continuamente por erradicar el virus y lo hará hasta que los países circundantes eliminen el virus. [130]
Tailandia cuenta con los recursos y los medicamentos necesarios para combatir la rabia, como la aplicación de normas que exigen que todos los niños reciban una vacuna antirrábica antes de asistir a la escuela y la disponibilidad de clínicas para quienes hayan sido mordidos o arañados por un posible animal rabioso. Sin embargo, la elección individual sigue siendo un factor, y 10 personas mueren cada año por negarse a buscar tratamiento. [132]
Camboya
Camboya tiene aproximadamente 800 casos de rabia humana por año, lo que la convierte en uno de los países con mayor incidencia de rabia humana. [133] Gran parte de esto se debe a la falta de cuidado de los animales; Camboya tiene cientos de miles de animales infectados con rabia, otro récord mundial, pero poca vigilancia de dichos animales y pocas leyes que exijan que las mascotas y otros animales domésticos sean vacunados. [133] Esto es a pesar del patrimonio neto nacional de Camboya y de ser considerada una nación rica con los fondos capaces de combatir la rabia y vacunar a todos los ciudadanos que consientan. En los últimos años, Camboya ha mejorado significativamente en sus prácticas médicas contra la rabia humana, con clínicas en todo el país que se están creando con tratamientos y vacunas a mano, así como educación relacionada con la rabia en las clases escolares. [134] Sin embargo, todavía hay deficiencias en términos de vigilancia y tratamiento de los animales, lo que conduce a una hemorragia en los países vecinos. [127]
Historia
La rabia se conoce desde alrededor del año 2000 a. C. [135] El primer registro escrito de la rabia se encuentra en el Códice mesopotámico de Eshnunna ( c. 1930 a. C. ), que dicta que el dueño de un perro que muestre síntomas de rabia debe tomar medidas preventivas contra las mordeduras. Si otra persona era mordida por un perro rabioso y luego moría, el dueño era multado con una fuerte multa. [136]
En la antigua Grecia, se suponía que la rabia era causada por Lyssa , el espíritu de la ira loca. [137]
En la literatura médica del mundo antiguo abundaban los remedios populares ineficaces. El médico Escribonio Largo prescribía una cataplasma de tela y piel de hiena; Anteo recomendaba una preparación hecha con el cráneo de un ahorcado. [138]
La rabia parece haberse originado en el Viejo Mundo; la primera epizootia en el Nuevo Mundo ocurrió en Boston en 1768. [139]
La rabia se consideraba una plaga por su prevalencia en el siglo XIX. En Francia y Bélgica, donde se veneraba a San Huberto , se calentaba la " Llave de San Huberto " y se aplicaba para cauterizar la herida. Mediante una aplicación del pensamiento mágico , se marcaba a los perros con la llave con la esperanza de protegerlos de la rabia.
No era raro que una persona mordida por un perro del que se sospechaba que tenía rabia se suicidara o fuera asesinada por otros. [22]
En la antigüedad, se cortaba y se quitaba la parte que unía la lengua (el frenillo lingual , una membrana mucosa), ya que se creía que allí se originaba la rabia. Esta práctica cesó con el descubrimiento de la causa real de la rabia. [38] La vacuna de tejido nervioso de Louis Pasteur de 1885 tuvo éxito y se mejoró progresivamente para reducir los efectos secundarios, a menudo graves. [23]
En los tiempos modernos, el miedo a la rabia no ha disminuido, y la enfermedad y sus síntomas, particularmente la agitación, han servido de inspiración para varias obras de ficción sobre zombis o temas similares, que a menudo retratan la rabia como si hubiera mutado en un virus más fuerte que llena a los humanos de furia asesina o enfermedad incurable, provocando una pandemia devastadora y generalizada. [140]
- Miniatura de la Cantiga nº 275 que representa a dos monjes hospitalarios con rabia siendo llevados ante Santa María de Terena. [141]
- Un grabado en madera de la Edad Media que muestra un perro rabioso.
- François Boissier de Sauvages de Lacroix , Della natura e causa della rabbia ( Disertación sobre la naturaleza y la causa de la Rage ), 1777
- Un folio árabe de la época medieval que representa a un perro rabioso mordiendo a un hombre, alrededor de 1224
Otros animales

La rabia es infecciosa para los mamíferos ; se reconocen tres etapas de infección del sistema nervioso central. El curso clínico suele ser más corto en los animales que en los humanos, pero da como resultado síntomas similares y casi siempre la muerte. La primera etapa es un período de uno a tres días caracterizado por cambios de comportamiento y se conoce como etapa prodrómica . La segunda es la etapa excitativa, que dura de tres a cuatro días. Esta etapa a menudo se conoce como "rabia furiosa" por la tendencia del animal afectado a ser hiperreactivo a los estímulos externos y morder o atacar cualquier cosa cercana. En algunos casos, los animales se saltan la etapa excitativa y desarrollan parálisis, como en la tercera fase; la fase paralítica. Esta etapa se desarrolla por daño a las neuronas motoras . Se observa incoordinación, debido a la parálisis de las extremidades traseras , y babeo y dificultad para tragar son causados por la parálisis de los músculos faciales y de la garganta. La muerte generalmente es causada por paro respiratorio . [142]
Véase también
Referencias
- ^ abcdefghijklmnopqrstu «Hoja informativa sobre la rabia N° 99». Organización Mundial de la Salud . Julio de 2013. Archivado desde el original el 1 de abril de 2014. Consultado el 28 de febrero de 2014 .
- ^ "Rabia: síntomas y causas". Mayo Clinic . Consultado el 9 de abril de 2018 .
- ^ "Rabia". Mayo Clinic . Consultado el 5 de octubre de 2023 .
- ^ abc «Rabia, lyssavirus de murciélago australiano y otros lyssavirus». Departamento de Salud . Diciembre de 2013. Archivado desde el original el 4 de marzo de 2014. Consultado el 1 de marzo de 2014 .
- ^ "Diagnóstico y tratamiento de la rabia = 27 de junio de 2023". Clínica Mayo .
- ^ ab "Rabia". CDC . 29 de julio de 2020 . Consultado el 31 de enero de 2021 .
- ^ "Rabia, síntomas, causas, tratamiento". Medical News Today . 15 de noviembre de 2017.
- ^ "Rabia, síntomas y causas". Clínica Mayo .
- ^ "Mordeduras de animales y rabia". Johns Hopkins Medicine . 27 de febrero de 2020.
- ^ abcd Cotran RS, Kumar V, Fausto N (2005). Robbins y Cotran Pathologic Basis of Disease (7.ª ed.). Elsevier/Saunders. pág. 1375. ISBN 978-0-7216-0187-8.
- ^ abc Tintinalli JE (2010). Medicina de urgencias: una guía de estudio completa (Medicina de urgencias (Tintinalli)) . McGraw-Hill. pp. Capítulo 152. ISBN 978-0-07-148480-0.
- ^ Wunner WH (2010). Rabia: base científica de la enfermedad y su tratamiento. Academic Press. pág. 556. ISBN 978-0-08-055009-1.
- ^ Manoj S, Mukherjee A, Johri S, Kumar KV (2016). "Recuperación de la rabia, una enfermedad universalmente mortal". Investigación médica militar . 3 (1): 21. doi : 10.1186/s40779-016-0089-y . ISSN: 2054-9369. PMC : 4947331. PMID: 27429788.
- ^ Weyer J, Msimang-Dermaux V, Paweska JT, Blumberg LH, Le Roux K, Govender P, et al. (9 de junio de 2016). "Un caso de supervivencia humana de la rabia, Sudáfrica". Revista Sudafricana de Enfermedades Infecciosas . 31 (2): 66–68. doi : 10.1080/23120053.2016.1128151 . hdl : 2263/59121 . ISSN 2312-0053.
- ^ Gilbert AT, Petersen BW, Recuenco S, Niezgoda M, Gómez J, Laguna-Torres VA, Rupprecht C (agosto de 2012). "Evidencia de exposición al virus de la rabia entre humanos en la Amazonía peruana". The American Journal of Tropical Medicine and Hygiene . 87 (2): 206–215. doi :10.4269/ajtmh.2012.11-0689. PMC 3414554 . PMID 22855749.
- ^ "Rabia: los hechos" (PDF) . Organización Mundial de la Salud . Archivado (PDF) del original el 24 de febrero de 2017 . Consultado el 24 de febrero de 2017 .
- ^ Consulta de expertos de la OMS sobre la rabia: segundo informe (PDF) (2.ª ed.). Ginebra: OMS. 2013. pág. 3. ISBN 978-92-4-120982-3. Archivado (PDF) del original el 20 de octubre de 2014.
- ^ ab "Países y unidades políticas libres de rabia". CDC . Archivado desde el original el 5 de marzo de 2014 . Consultado el 8 de mayo de 2019 .
- ^ "Enfermedades tropicales desatendidas". cdc.gov . 6 de junio de 2011. Archivado desde el original el 4 de diciembre de 2014 . Consultado el 28 de noviembre de 2014 .
- ^ "Rabia". www.who.int . Consultado el 13 de agosto de 2024 .
- ^ Simpson DP (1979). Cassell's Latin Dictionary (5.ª ed.). Londres: Cassell. pág. 883. ISBN 978-0-304-52257-6.
- ^ ab Rotivel Y (1995). Rupprecht CE, Smith JS, Fekadu M, Childs JE (eds.). "Introducción: El ascenso de la rabia en la fauna silvestre: ¿causa de preocupación o intervención en materia de salud pública?". Emerging Infectious Diseases . 1 (4): 107–114. doi :10.3201/eid0104.950401 (inactivo el 27 de agosto de 2024). PMC 2626887 . PMID 8903179. Archivado desde el original el 26 de abril de 2009.
{{cite journal}}: CS1 maint: DOI inactivo a partir de agosto de 2024 ( enlace ) - ^ abcdefg Giesen A, Gniel D, Malerczyk C (marzo de 2015). "30 años de vacunación antirrábica con Rabipur: un resumen de los datos clínicos y la experiencia mundial". Revisión de vacunas por expertos (revisión). 14 (3): 351–367. doi : 10.1586/14760584.2015.1011134 . PMID 25683583.
- ^ Rupprecht CE, Willoughby R, Slate D (diciembre de 2006). "Tendencias actuales y futuras en la prevención, el tratamiento y el control de la rabia". Revisión experta de la terapia antiinfecciosa . 4 (6): 1021–38. doi :10.1586/14787210.4.6.1021. PMID 17181418. S2CID 36979186.
- ^ Cliff AD, Haggett P, Smallman-Raynor M (2004). Atlas mundial de enfermedades epidémicas. Londres: Arnold. pág. 51. ISBN 978-0-340-76171-7.
- ^ "Rabia". AnimalsWeCare.com . Archivado desde el original el 3 de septiembre de 2014.
- ^ "¿Cómo causa la rabia agresividad?". medicalnewstoday.com . Medical News Today. 14 de octubre de 2017 . Consultado el 19 de enero de 2023 .
- ^ Tian Z, Chen Y, Yan W (diciembre de 2019). "Características clínicas de pacientes con rabia con conductas sexuales anormales como manifestaciones de presentación: informe de un caso y revisión de la literatura". BMC Infectious Diseases . 19 (1): 679. doi : 10.1186/s12879-019-4252-4 . ISSN 1471-2334. PMC 6670183 . PMID 31370800.
- ^ Wilson PJ, Rohde RE, Oertli EH, Willoughby Jr RE (2019). Rabia: consideraciones clínicas y evaluaciones de exposición. Elsevier . p. 28. ISBN 978-0-323-63979-8. Recuperado el 10 de mayo de 2023 .
- ^ CDC. "¿Cómo saber si un animal tiene rabia?". CDC Rabia y niños . Centros para el Control y la Prevención de Enfermedades . Consultado el 10 de mayo de 2023 .
- ^ "Rabia (para padres)". KidsHealth.org . Nemours KidsHealth . Consultado el 10 de mayo de 2023 .
- ^ "Síntomas de la rabia". NHS.uk . 12 de junio de 2012. Archivado desde el original el 14 de septiembre de 2014 . Consultado el 3 de septiembre de 2014 .
- ^ van Thiel PP, de Bie RM, Eftimov F, Tepaske R, Zaaijer HL, van Doornum GJ, et al. (julio de 2009). "Rabia humana mortal debida al virus Duvenhage de un murciélago en Kenia: fracaso del tratamiento con inducción del coma, ketamina y fármacos antivirales". PLOS Neglected Tropical Diseases . 3 (7): e428. doi : 10.1371/journal.pntd.0000428 . PMC 2710506 . PMID 19636367.
- ^ abc Drew WL (2004). "Capítulo 41: Rabia". En Ryan KJ, Ray CG (eds.). Sherris Medical Microbiology (4.ª ed.). McGraw Hill. págs. 597–600. ISBN 978-0-8385-8529-0.
- ^ Finke S, Conzelmann KK (agosto de 2005). "Estrategias de replicación del virus de la rabia". Virus Research . 111 (2): 120–131. doi :10.1016/j.virusres.2005.04.004. PMID 15885837.
- ^ abcde "Rabies Post-Exposure Prophylaxis". Centros para el Control y la Prevención de Enfermedades (CDC). 23 de diciembre de 2009. Archivado desde el original el 1 de febrero de 2010. Consultado el 30 de enero de 2010 .
- ^ Gluska S, Zahavi EE, Chein M, Gradus T, Bauer A, Finke S, Perlson E (agosto de 2014). "El virus de la rabia secuestra y acelera la maquinaria de transporte axonal retrógrado p75NTR". PLOS Pathogens . 10 (8): e1004348. doi : 10.1371/journal.ppat.1004348 . PMC 4148448 . PMID 25165859.
- ^ ab Baer G (1991). La historia natural de la rabia. CRC Press. ISBN 978-0-8493-6760-1. Recuperado el 31 de octubre de 2011 .
- ^ Shannon LM, Poulton JL, Emmons RW, Woodie JD, Fowler ME (abril de 1988). "Estudio serológico de anticuerpos antirrábicos en aves rapaces de California". Journal of Wildlife Diseases . 24 (2): 264–7. doi : 10.7589/0090-3558-24.2.264 . PMID 3286906.
- ^ Gough PM, Jorgenson RD (julio de 1976). "Anticuerpos antirrábicos en sueros de aves silvestres". Journal of Wildlife Diseases . 12 (3): 392–5. doi : 10.7589/0090-3558-12.3.392 . PMID 16498885.
- ^ Jorgenson RD, Gough PM, Graham DL (julio de 1976). "Rabia experimental en un búho cornudo". Journal of Wildlife Diseases . 12 (3): 444–7. doi :10.7589/0090-3558-12.3.444. PMID 16498892. S2CID 11374356.
- ^ Wong D. "Rabia". Wong's Virology. Archivado desde el original el 3 de diciembre de 2008. Consultado el 19 de marzo de 2009 .
- ^ Campbell JB, Charlton K (1988). Avances en virología veterinaria: rabia . Springer. pág. 48. ISBN. 978-0-89838-390-4.
- ^ "Rabia". Organización Mundial de la Salud . 21 de abril de 2020 . Consultado el 3 de mayo de 2021 .
- ^ Pawan JL (1959). "La transmisión de la rabia paralítica en Trinidad por el murciélago vampiro ( Desmodus rotundus murinus ) Wagner". Revista Médica del Caribe . 21 : 110-136. PMID 13858519.
- ^ Pawan JL (1959). "Rabia en el murciélago vampiro de Trinidad, con especial referencia al curso clínico y la latencia de la infección". Revista Médica del Caribe . 21 : 137–156. PMID 14431118.
- ^ Taylor PJ (diciembre de 1993). "Un enfoque sistemático y genético de poblaciones para el problema de la rabia en la mangosta amarilla ( Cynictis penicillata )". The Onderstepoort Journal of Veterinary Research . 60 (4): 379–387. PMID 7777324.
- ^ "Rabia. Otros animales salvajes: carnívoros terrestres: mapaches, zorrillos y zorros". Centros para el Control y la Prevención de Enfermedades . Archivado desde el original el 20 de diciembre de 2010. Consultado el 23 de diciembre de 2010 .
- ^ Anderson J, Frey R (2006). "Rabia". En Fundukian LJ (ed.). Gale Encyclopedia of Medicine (3.ª ed.).
- ^ McRuer DL, Jones KD (mayo de 2009). "Aspectos nutricionales y de comportamiento de la zarigüeya de Virginia (Didelphis virginiana)". Clínicas veterinarias de Norteamérica. Práctica con animales exóticos . 12 (2): 217–236, viii. doi :10.1016/j.cvex.2009.01.007. PMID 19341950.
- ^ Gaughan JB, Hogan LA, Wallage A (2015). Resumen: Termorregulación en marsupiales y monotremas, capítulo de Marsupiales y monotremas: los enigmáticos mamíferos de la naturaleza. Nova Science Publishers, Incorporated. ISBN 978-1-63483-487-2. Recuperado el 20 de abril de 2022 .
- ^ Anthes E (25 de julio de 2024). «La rabia se está extendiendo entre las focas sudafricanas, dicen los científicos». The New York Times -US . ISSN 0362-4331 . Consultado el 4 de agosto de 2024 .
- ^ "Alerta sobre riesgo de rabia en la costa del Cabo Occidental: tenga cuidado". Gobierno del Cabo Occidental . Consultado el 4 de agosto de 2024 .
- ^ El Manual Merck (11.ª ed.). 1983. pág. 183.
- ^ Manual Merck de Información Médica (Segunda edición). 2003. pág. 484.
- ^ Turton J (2000). "Rabia: una enfermedad mortal". Departamento Nacional de Agricultura. Archivado desde el original el 23 de septiembre de 2006.
- ^ Jackson AC, Wunner WH (2002). Rabia. Academic Press. pág. 290. ISBN 978-0-12-379077-4Archivado desde el original el 8 de enero de 2014.
- ^ Lynn DJ, Newton HB, Rae-Grant AD (2012). Consulta neurológica de cinco minutos. Lippincott Williams & Wilkins. pp. 414–. ISBN 978-1-4511-0012-9.
- ^ Davis LE, King MK, Schultz JL (2005). Fundamentos de las enfermedades neurológicas. Demos Medical Publishing. pág. 73. ISBN 978-1-888799-84-2Archivado desde el original el 8 de enero de 2014.
- ^ "Preguntas frecuentes sobre la rabia: exposición, prevención y tratamiento". RabiesAlliance.org . Archivado desde el original el 24 de septiembre de 2016.
- ^ Srinivasan A, Burton EC, Kuehnert MJ, Rupprecht C, Sutker WL, Ksiazek TG, et al. (marzo de 2005). "Transmisión del virus de la rabia de un donante de órganos a cuatro receptores de trasplantes". The New England Journal of Medicine . 352 (11): 1103–11. doi : 10.1056/NEJMoa043018 . PMID 15784663.
- ^ "Prevención de la rabia humana: Estados Unidos, 2008 Recomendaciones del Comité Asesor sobre Prácticas de Inmunización". Centros para el Control y la Prevención de Enfermedades . 23 de mayo de 2008 . Consultado el 11 de febrero de 2020 .
- ^ Kahn CM, Line S, eds. (2010). Manual veterinario de Merck (10.ª ed.). Kendallville, Indiana: Courier Kendallville, Inc., pág. 1193. ISBN 978-0-911910-93-3.
- ^ Dean DJ, Abelseth MK (1973). "Cap. 6: La prueba de anticuerpos fluorescentes". En Kaplan MM, Koprowski H (eds.). Técnicas de laboratorio en la rabia . Serie de monografías. Vol. 23 (3.ª ed.). Organización Mundial de la Salud. pág. 73. ISBN 978-92-4-140023-7.
- ^ ab Fooks AR, Johnson N, Freuling CM, Wakeley PR, Banyard AC, McElhinney LM, et al. (septiembre de 2009). "Tecnologías emergentes para la detección del virus de la rabia: desafíos y esperanzas en el siglo XXI". PLOS Neglected Tropical Diseases . 3 (9): e530. doi : 10.1371/journal.pntd.0000530 . PMC 2745658 . PMID 19787037.
- ^ Tordo N, Bourhy H, Sacramento D (1994). "Cap. 10: Tecnología de PCR para el diagnóstico de lyssavirus". En Clewley JP (ed.). La reacción en cadena de la polimerasa (PCR) para el diagnóstico viral humano . CRC Press. págs. 125–145. ISBN 978-0-8493-4833-4.
- ^ David D, Yakobson B, Rotenberg D, Dveres N, Davidson I, Stram Y (junio de 2002). "Detección del virus de la rabia mediante RT-PCR en cerebros descompuestos infectados naturalmente". Microbiología veterinaria . 87 (2): 111–8. doi :10.1016/s0378-1135(02)00041-x. PMID 12034539.
- ^ Biswal M, Ratho R, Mishra B (septiembre de 2007). "Utilidad de la reacción en cadena de la polimerasa con transcriptasa inversa para la detección de ARN de la rabia en muestras de archivo". Revista japonesa de enfermedades infecciosas . 60 (5): 298–9. doi :10.7883/yoken.JJID.2007.298. PMID 17881871.
- ^ abc Ly S, Buchy P, Heng NY, Ong S, Chhor N, Bourhy H, Vong S (septiembre de 2009). Carabin H (ed.). "Situación de la rabia en Camboya". PLOS Neglected Tropical Diseases . 3 (9): e511. doi : 10.1371/journal.pntd.0000511 . PMC 2731168 . PMID 19907631. e511.
- ^ Dürr S, Naïssengar S, Mindekem R, Diguimbye C, Niezgoda M, Kuzmin I, et al. (marzo de 2008). Cleaveland S (ed.). "Diagnóstico de la rabia en países en desarrollo". PLOS Neglected Tropical Diseases . 2 (3): e206. doi : 10.1371/journal.pntd.0000206 . PMC 2268742 . PMID 18365035. e206.
- ^ ab "Una nueva prueba rápida de detección de la rabia podría revolucionar las pruebas y el tratamiento". Sala de prensa en línea de los CDC . Centros para el Control y la Prevención de Enfermedades. 16 de mayo de 2018. Consultado el 23 de mayo de 2018 .
- ^ "Rabia: diagnóstico diferencial y evaluación". eMedicine Infectious Diseases . 3 de octubre de 2008. Archivado desde el original el 28 de noviembre de 2010 . Consultado el 30 de enero de 2010 .
- ^ Taylor DH, Straw BE, Zimmerman JL, D'Allaire S (2006). Enfermedades de los cerdos. Oxford: Blackwell. pp. 463-5. ISBN 978-0-8138-1703-3. Recuperado el 30 de enero de 2010 .
- ^ Minagar A, Alexander JS (2005). Trastornos inflamatorios del sistema nervioso: patogenia, inmunología y tratamiento clínico . Humana Press. ISBN 978-1-58829-424-1.[ página necesaria ]
- ^ Geison GL (abril de 1978). "El trabajo de Pasteur sobre la rabia: reexaminando las cuestiones éticas". The Hastings Center Report . 8 (2): 26–33. doi :10.2307/3560403. JSTOR 3560403. PMID 348641.
- ^ Srivastava AK, Sardana V, Prasad K, Behari M (marzo de 2004). "Diagnóstico dilema en parálisis flácida después de la vacuna antirrábica". Neurology India . 52 (1): 132–3. PMID 15069272. Archivado desde el original el 2 de agosto de 2009.
- ^ Reece JF, Chawla SK (septiembre de 2006). "Control de la rabia en Jaipur, India, mediante la esterilización y vacunación de los perros del vecindario". The Veterinary Record . 159 (12): 379–383. doi :10.1136/vr.159.12.379. PMID 16980523. S2CID 5959305.
- ^ "Compendio de prevención y control de la rabia animal" (PDF) . Asociación Nacional de Veterinarios de Salud Pública Estatal. 31 de diciembre de 2007. Archivado desde el original (PDF) el 12 de julio de 2010 . Consultado el 3 de enero de 2010 .
- ^ Informe anual de 2007 (PDF) (Informe). Oficina de Control y Prevención de Enfermedades Transmisibles. 2007. Archivado desde el original (PDF) el 11 de mayo de 2020. Consultado el 8 de marzo de 2011 .
- ^ "Día Mundial contra la Rabia". Organización Mundial de la Salud (OMS). Archivado desde el original el 31 de diciembre de 2011.
- ^ Meltzer MI (octubre-diciembre de 1996). "Evaluación de los costos y beneficios de una vacuna oral contra la rabia del mapache: un posible modelo". Enfermedades infecciosas emergentes . 2 (4): 343–9. doi :10.3201/eid0204.960411. PMC 2639934 . PMID 8969251.
- ^ abc Grambo RL (1995). El mundo del zorro . Vancouver: Greystone Books. págs. 94-95. ISBN 978-0-87156-377-4.
- ^ "Rabia en Estados Unidos" Centros para el Control y la Prevención de Enfermedades (CDC). 22 de abril de 2011. Archivado desde el original el 31 de diciembre de 2011 . Consultado el 31 de diciembre de 2011 .
- ^ ab Lite J (8 de octubre de 2008). «Misterio médico: solo una persona ha sobrevivido a la rabia sin vacunarse, pero ¿cómo?». Scientific American . Archivado desde el original el 5 de noviembre de 2009. Consultado el 30 de enero de 2010 .
- ^ "Rabia humana: mejor coordinación y tecnología emergente para mejorar el acceso a las vacunas". Organización Mundial de la Salud - GB. Archivado desde el original el 24 de febrero de 2017. Consultado el 23 de febrero de 2017 .
- ^ "Uso de un esquema de vacunación reducido (4 dosis) para la profilaxis posterior a la exposición para prevenir la rabia humana" (PDF) . Centros para el Control y la Prevención de Enfermedades (CDC) . Archivado desde el original (PDF) el 25 de julio de 2011.
- ^ "Costo de la prevención de la rabia". Centros para el Control y la Prevención de Enfermedades de Estados Unidos . 11 de junio de 2019. Archivado desde el original el 29 de marzo de 2016.
- ^ "La BNF a través de NICE solo está disponible en el Reino Unido". Instituto Nacional para la Excelencia en la Salud y la Atención . Reino Unido.
- ^ "Inmunoglobulina antirrábica". Formulario de Milton Keynes Formulario .
- ^ "Rabia: vacunación". Servicio Nacional de Salud (NHS) . Reino Unido. 23 de octubre de 2017.
- ^ Park K (2013). Manual de medicina preventiva y social de Park (22.ª edición). Banarsidas Bhanot, Jabalpur. pág. 254. ISBN 978-93-82219-02-6.
- ^ Hicks DJ, Fooks AR, Johnson N (septiembre de 2012). "Desarrollos en vacunas antirrábicas". Inmunología clínica y experimental . 169 (3): 199–204. doi :10.1093/clinids/13.4.644. PMC 3444995 . PMID 22861358.
- ^ "Rabia". Organización Mundial de la Salud . Archivado desde el original el 15 de febrero de 2015. Consultado el 1 de febrero de 2015 .
- ^ "Hoja informativa sobre la rabia y el lyssavirus de los murciélagos australianos". Health.vic.gov.au. Archivado desde el original el 18 de agosto de 2011. Consultado el 30 de enero de 2012 .
- ^ Centro Nacional para el Control de Enfermedades (2014). "Directrices nacionales sobre profilaxis de la rabia" (PDF) . Archivado desde el original (PDF) el 5 de septiembre de 2014. Consultado el 5 de septiembre de 2014 .
- ^ De Serres G, Skowronski DM, Mimault P, Ouakki M, Maranda-Aubut R, Duval B (junio de 2009). "Murciélagos en el dormitorio, murciélagos en el campanario: reanálisis de la justificación de la profilaxis posterior a la exposición a la rabia". Clinical Infectious Diseases . 48 (11): 1493–9. doi : 10.1086/598998 . PMID 19400689.
- ^ Despond O, Tucci M, Decaluwe H, Grégoire MC, S Teitelbaum J, Turgeon N (marzo de 2002). "Rabia en un niño de nueve años: el mito de la mordedura". Revista canadiense de enfermedades infecciosas . 13 (2): 121–5. doi : 10.1155/2002/475909 . PMC 2094861 . PMID 18159381.
- ^ Jackson AC (2020). "Capítulo 17: Terapia de la rabia humana". En Jackson AC, Fooks AR (eds.). Rabia: base científica de la enfermedad y su manejo (4.ª ed.). Elsevier Science. pág. 561. doi :10.1016/B978-0-12-818705-0.00017-0. ISBN 978-0-12-818705-0.S2CID240895449 .
- ^ ab Jackson AC (2016). "Rabia humana: una actualización de 2016". Curr Infect Dis Rep (Revisión). 18 (11): 38. doi :10.1007/s11908-016-0540-y. PMID 27730539. S2CID 25702043.
- ^ Jordan Lite (8 de octubre de 2008). «Misterio médico: sólo una persona ha sobrevivido a la rabia sin vacunarse, pero ¿cómo?». Scientific American . Consultado el 16 de octubre de 2008 .
- ^ Willoughby RE (abril de 2007). "¿Una cura para la rabia?". Sci Am . 296 (4): 88–95. Bibcode :2007SciAm.296d..88W. doi :10.1038/scientificamerican0407-88. PMID 17479635.
- ^ Razner S (16 de septiembre de 2019). «15 años después de haber sobrevivido a la rabia, Jeanna Giese busca salvar a otros de ella». FDL Reporter . Consultado el 29 de septiembre de 2024 .
- ^ Zeiler FA, Jackson AC (2016). "Evaluación crítica del Protocolo de Milwaukee para la rabia: este enfoque fallido debería abandonarse". Can J Neurol Sci (Revisión). 43 (1): 44–51. doi : 10.1017/cjn.2015.331 . PMID 26639059.
- ^ ab «Rabia». Organización Mundial de la Salud (OMS). Septiembre de 2011. Archivado desde el original el 31 de diciembre de 2011 . Consultado el 31 de diciembre de 2011 .
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (diciembre de 2012). "Mortalidad global y regional por 235 causas de muerte para 20 grupos de edad en 1990 y 2010: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2010". Lancet . 380 (9859): 2095–2128. doi :10.1016/S0140-6736(12)61728-0. hdl : 10536/DRO/DU:30050819 . PMC 10790329 . PMID 23245604. S2CID 1541253.
- ^ Hampson K, Coudeville L, Lembo T, Sambo M, Kieffer A, Attlan M, et al. (abril de 2015). "Estimación de la carga mundial de rabia canina endémica". PLOS Neglected Tropical Diseases . 9 (4): e0003709. doi : 10.1371/journal.pntd.0003709 . PMC 4400070 . PMID 25881058.
- ^ "Rabia". Organización Mundial de la Salud - GB . Archivado desde el original el 15 de febrero de 2017. Consultado el 23 de febrero de 2017 .
- ^ Dugan E (30 de abril de 2008). "Dead as a dodo? Why scientists fear for the future of the Asian vulture" (¿Muerto como un dodo? ¿Por qué los científicos temen por el futuro del buitre asiático?). The Independent . Londres. Archivado desde el original el 17 de mayo de 2008. Consultado el 11 de octubre de 2008.
La India tiene actualmente la tasa más alta de rabia humana del mundo
. - ^ ab Harris G (6 de agosto de 2012). "Donde las calles están repletas de perros callejeros mostrando los colmillos". New York Times . Archivado desde el original el 8 de agosto de 2012. Consultado el 6 de agosto de 2012 .
- ^ "La medicina desafía la superstición india". DW.DE . 31 de diciembre de 2012. Archivado desde el original el 31 de enero de 2013.
- ^ "Mapas esenciales sobre la rabia". Organización Mundial de la Salud (OMS) . Archivado desde el original el 17 de febrero de 2010.
- ^ "CDC – Vigilancia de la rabia en los EE. UU.: Rabia humana – Rabia". www.cdc.gov . Archivado desde el original el 18 de enero de 2017 . Consultado el 10 de abril de 2017 .
- ^ Fox M (7 de septiembre de 2007). «Estados Unidos libre del virus de la rabia canina». Reuters . Archivado desde el original el 17 de mayo de 2017. Consultado el 11 de abril de 2017 .
"No queremos malinterpretar que la rabia ha sido eliminada; el virus de la rabia canina ha sido eliminado", dijo a Reuters el Dr. Charles Rupprecht, experto en rabia del CDC, en una entrevista telefónica.
- ^ ab Pieracci EG, Pearson CM, Wallace RM, Blanton JD, Whitehouse ER, Ma X, et al. (junio de 2019). "Signos vitales: tendencias en muertes y exposiciones a la rabia humana – Estados Unidos, 1938-2018". MMWR. Informe semanal de morbilidad y mortalidad . 68 (23): 524–8. doi :10.15585/mmwr.mm6823e1. PMC 6613553. PMID 31194721 .
- ^ Blackburn D (2022). "Rabia humana: Texas, 2021". MMWR. Informe semanal de morbilidad y mortalidad . 71 (49): 1547–9. doi : 10.15585/mmwr.mm7149a2 . PMC 9762899. PMID 36480462 .
- ^ "Informe de vigilancia - Informe epidemiológico anual de 2015 - Rabia" (PDF) . Centro Europeo para la Prevención y el Control de Enfermedades (ECDC) . Consultado el 30 de agosto de 2018 .
- ^ "Suiza puso fin a la epidemia de rabia lanzando cabezas de pollo vacunadas desde helicópteros". thefactsource.com . 20 de noviembre de 2019 . Consultado el 10 de diciembre de 2019 .
- ^ "Rabia en África: la red RESOLAB". 29 de junio de 2015. Archivado desde el original el 3 de agosto de 2016. Consultado el 18 de abril de 2016 .
- ^ "Ministero della Salute:" Italia è indenne dalla rabbia ". l'Ultimo caso nel 2011 - Quotidiano Sanità". Archivado desde el original el 3 de junio de 2016 . Consultado el 18 de abril de 2016 .
- ^ "Un hombre muere de rabia tras ser mordido por un murciélago". BBC News . 24 de noviembre de 2002.
- ^ "Rabia". NHS . 23 de febrero de 2017 . Consultado el 30 de agosto de 2018 .
- ^ "Preguntas y respuestas: Rabia". BBC News . 17 de abril de 2015 . Consultado el 30 de agosto de 2018 .
- ^ Mehnert E. (1988). "Rabias och bekämpningsåtgärder i 1800-talets Sverige" [Rabia y remedios en la Suecia del siglo XIX]. Svensk veterinärtidning [ revista veterinaria sueca ] (en sueco). 1988 (40). Sveriges veterinärförbund: 277–288. OCLC 939018709.
- ^ "Fladdermusrabies" [Rabia de murciélagos]. Statens Veterinärmedicinska Anstalt [ Institución médica veterinaria estatal ] (en sueco) . Consultado el 28 de octubre de 2022 .
- ^ "Cómo México se convirtió en el primer país del mundo libre de rabia transmitida por perros" [Cómo México se convirtió en el primer país del mundo libre de rabia transmitida por perros]. noticias de la BBC (en español). 12 de noviembre de 2019 . Consultado el 12 de noviembre de 2019 .
- ^ "Rabia en la región del Sudeste Asiático". Organización Mundial de la Salud. 2024.
En la región del Sudeste Asiático, la rabia es endémica en Nepal, Sri Lanka y Tailandia.
- ^ ab Hicks R (3 de noviembre de 2023). "La rabia se está propagando en el sur de Asia impulsada por la desigualdad y el abandono". Eco-Business.
- ^ Abbas SS, Kakkar M (febrero de 2015). "Control de la rabia en la India: la necesidad de cerrar la brecha entre la investigación y la política". Bull World Health Organ . 93 (2): 131–2. doi :10.2471/BLT.14.140723. PMC 4339964 . PMID 25883407.
- ^ Chowdhury FR, Basher A, Amin MR, Hassan N, Patwary MI (2015). "Rabia en el sur de Asia: lucha por su eliminación". Pat reciente. Descubrimiento de fármacos antiinfecciosos . 10 (1): 30–4. doi :10.2174/1574891x10666150410130024. PMID 25858305.
- ^ ab Thanapongtharm W, Suwanpakdee S, Chumkaeo A, Gilbert M, Wiratsudakul A (diciembre de 2021). "Características actuales de los casos de rabia animal en Tailandia y factores de riesgo relevantes identificados mediante un enfoque de modelado espacial". PLOS Negl Trop Dis . 15 (12): e0009980. doi : 10.1371/journal.pntd.0009980 . PMC 8668119 . PMID 34851953.
- ^ CDC (2024). "Tailandia". Salud de los viajeros . Centro para el Control y la Prevención de Enfermedades.
Es común encontrar perros rabiosos y suele haber tratamiento contra la rabia disponible.&text=Dado que los niños son más propensos a viajar a Tailandia, los niños que viajan a Tailandia
- ^ CDC (2024). "Tailandia". Salud de los viajeros . Centro para el Control y la Prevención de Enfermedades.
En Tailandia, a veces se encuentran perros infectados con rabia. Si se produce exposición a la rabia durante la estancia en Tailandia, las vacunas antirrábicas suelen estar disponibles en la mayor parte del país.
- ^ ab Baron JN, Chevalier V, Ly S, Duong V, Dussart P, Fontenille D, Peng YS, Martínez-López B (junio de 2022). "Accesibilidad a los centros antirrábicos y tasas de profilaxis posexposición a la rabia humana en Camboya: un análisis espacio-temporal bayesiano para identificar ubicaciones óptimas para futuros centros". PLOS Negl Trop Dis . 16 (6): e0010494. doi : 10.1371/journal.pntd.0010494 . PMC 9491732 . PMID 35771752.
- ^ CDC (2024). "Camboya". Salud del viajero . Centro para el Control de Enfermedades.
Es común encontrar perros infectados con rabia en Camboya. Si se produce exposición a la rabia durante la estancia en Camboya, las vacunas antirrábicas suelen estar disponibles en la mayor parte del país.
- ^ Adamson PB (1977). "La propagación de la rabia en Europa y el origen probable de esta enfermedad en la antigüedad". Revista de la Royal Asiatic Society de Gran Bretaña e Irlanda. Royal Asiatic Society de Gran Bretaña e Irlanda . 109 (2): 140–4. doi :10.1017/S0035869X00133829. JSTOR 25210880. PMID 11632333. S2CID 27354751.
- ^ Dunlop RH, Williams DJ (1996). Medicina veterinaria: una historia ilustrada . Mosby. ISBN 978-0-8016-3209-9.
- ^ "Rabia: una enfermedad antigua". Gobierno de México .
- ^ Barrett AD, Stanberry LR (2009). Vacunas para la biodefensa y enfermedades emergentes y desatendidas. Academic Press . p. 612. ISBN 978-0-08-091902-7Archivado desde el original el 28 de abril de 2016 . Consultado el 8 de enero de 2016 .
- ^ Baer GM (1991). La historia natural de la rabia (2.ª ed.). CRC Press. ISBN 978-0-8493-6760-1La primera gran epizootia en América del Norte se registró en 1768 y se prolongó hasta 1771, cuando los zorros y los perros transmitieron
la enfermedad a los cerdos y a los animales domésticos. La enfermedad era tan inusual que se la informó como una nueva enfermedad.
- ^ Than K (27 de octubre de 2010). «¿Un “virus zombi” podría ser un híbrido entre la rabia y la gripe?». National Geographic . Archivado desde el original el 13 de septiembre de 2015. Consultado el 13 de septiembre de 2015 .
- ↑ Santo Tomás Pérez M (2002). La asistencia a los enfermos en Castilla en la Baja Edad Media. Universidad de Valladolid . págs. 172-3. ISBN 84-688-3906-X– vía Biblioteca Virtual Miguel de Cervantes .
- ^ Ettinger SJ, Feldman EC (1995). Libro de texto de medicina interna veterinaria (4.ª ed.). WB Saunders Company. ISBN 978-0-7216-6795-9.
Lectura adicional
- Pankhurst, Richard. “La historia y el tratamiento tradicional de la rabia en Etiopía”. Medical History 14, no. 4 (1970): 378–389.
Enlaces externos
- "Rabia". Centros para el Control y la Prevención de Enfermedades . Consultado el 12 de agosto de 2012 .
- "Rhabdoviridae". Base de datos y análisis de virus patógenos (ViPR) .
- «Portal de la OIE sobre la rabia». Archivado desde el original el 13 de agosto de 2020.
- Karuturi S (20 de junio de 2009). "Vídeos de aerofobia e hidrofobia en un caso sospechoso de rabia". Doctors Hangout . Archivado desde el original el 2 de abril de 2016.
- "Virus de la rabia". Navegador de taxonomía del NCBI . 11292.



![Miniatura de la Cantiga #275 que representa a dos monjes hospitalarios con rabia siendo llevados ante Santa María de Terena.[141]](http://upload.wikimedia.org/wikipedia/commons/thumb/d/d2/Cantigas_de_Santa_Maria-275-5.jpg/440px-Cantigas_de_Santa_Maria-275-5.jpg)






