Fosfoglucomutasa
| Fosfoglucomutasa | |||||||||
|---|---|---|---|---|---|---|---|---|---|
 Fosfoglucomutasa de músculo de conejo, extraída del PDB : 1JDY | |||||||||
| Identificadores | |||||||||
| N.º CE | 5.4.2.2 | ||||||||
| N.º CAS | 9001-81-4 | ||||||||
| Bases de datos | |||||||||
| IntEnz | Vista de IntEnz | ||||||||
| BRENDA | Entrada de BRENDA | ||||||||
| Expasí | Vista de NiceZyme | ||||||||
| BARRIL | Entrada de KEGG | ||||||||
| MetaCiclo | vía metabólica | ||||||||
| PRIAMO | perfil | ||||||||
| Estructuras del PDB | RCSB AP APBE APSUMA | ||||||||
| |||||||||
La fosfoglucomutasa ( EC 5.4.2.2) es una enzima que transfiere un grupo fosfato en un monómero de α-D- glucosa de la posición 1 a la 6 en la dirección directa o de la posición 6 a la 1 en la dirección inversa.
Más precisamente, facilita la interconversión de glucosa 1-fosfato y glucosa 6-fosfato .
Función
Papel en la glucogenólisis
Después de que la glucógeno fosforilasa cataliza la escisión fosforolítica de un residuo de glucosilo del polímero de glucógeno , la glucosa liberada tiene un grupo fosfato en su carbono 1. Esta molécula de glucosa 1-fosfato no es en sí misma un intermediario metabólico útil, pero la fosfoglucomutasa cataliza la conversión de esta glucosa 1-fosfato en glucosa 6-fosfato (consulte a continuación el mecanismo de esta reacción).
El destino metabólico de la glucosa 6-fosfato depende de las necesidades de la célula en el momento en que se genera. Si la célula tiene poca energía, la glucosa 6-fosfato viajará por la vía glucolítica , produciendo finalmente dos moléculas de trifosfato de adenosina . Si la célula necesita intermediarios biosintéticos, la glucosa 6-fosfato entrará en la vía de las pentosas fosfato , donde experimentará una serie de reacciones para producir ribosas y/o NADPH , dependiendo de las condiciones celulares.
Si la glucogenólisis se produce en el hígado, la glucosa 6-fosfato puede convertirse en glucosa mediante la enzima glucosa 6-fosfatasa ; la glucosa producida en el hígado se libera luego al torrente sanguíneo para su uso en otros órganos. Las células musculares, en cambio, no tienen la enzima glucosa 6-fosfatasa, por lo que no pueden compartir sus reservas de glucógeno con el resto del cuerpo.
Papel en la glucogenogénesis
La fosfoglucomutasa también actúa de manera opuesta cuando los niveles de glucosa en sangre son elevados. En este caso, la fosfoglucomutasa cataliza la conversión de glucosa 6-fosfato (que se genera fácilmente a partir de la glucosa por la acción de la hexoquinasa ) en glucosa 1-fosfato.
Esta glucosa-1-fosfato puede reaccionar con UTP para producir UDP-glucosa en una reacción catalizada por la UDP-glucosa-pirofosforilasa . Si se activa con insulina , la glucógeno sintasa procederá a separar la glucosa del complejo UDP-glucosa en un polímero de glucógeno.
Mecanismo de reacción
La fosfoglucomutasa efectúa un cambio de grupo fosforilo intercambiando un grupo fosforilo con el sustrato . [1] Los experimentos de etiquetado isotópico han confirmado que esta reacción se produce a través de un intermediario de glucosa 1,6-bisfosfato . [2]
El primer paso en la reacción directa es la transferencia de un grupo fosforilo de la enzima a la glucosa 1-fosfato, formando glucosa 1,6-bisfosfato y dejando una forma desfosforilada de la enzima. [2] La enzima luego experimenta una rápida reorientación difusional para posicionar el 1-fosfato del intermediario bisfosfato apropiadamente en relación con la enzima desfosforilada. [3] Las relaciones sustrato-velocidad y las pruebas de transporte inducido han revelado que la enzima desfosforilada luego facilita la transferencia de un grupo fosforilo del intermediario glucosa-1,6-bisfosfato a la enzima, regenerando la fosfoglucomutasa fosforilada y produciendo glucosa 6-fosfato (en la dirección directa). [4] [5] Estudios estructurales posteriores confirmaron que el único sitio en la enzima que se fosforila y desfosforila es el oxígeno del residuo de serina del sitio activo (ver diagrama a continuación). [6] [7] Se requiere un ion metálico bivalente , generalmente magnesio o cadmio , para la actividad enzimática y se ha demostrado que forma un complejo directamente con el grupo fosforilo esterificado a la serina del sitio activo. [8]
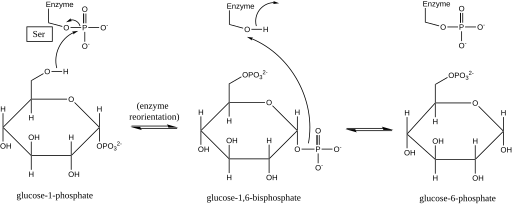
Esta formación de un intermediario de glucosa 1,6-bisfosfato es análoga a la interconversión de 2-fosfoglicerato y 3-fosfoglicerato catalizada por la fosfoglicerato mutasa , en la que se genera 2,3-bisfosfoglicerato como intermediario. [9]
Estructura

Si bien la fosfoglucomutasa de músculo de conejo ha servido como prototipo para gran parte de la elucidación de la estructura de esta enzima, las estructuras cristalinas derivadas de bacterias más nuevas exhiben muchas de las mismas características definitorias. [10] Cada monómero de fosfoglucomutasa se puede dividir en cuatro dominios de secuencia, I-IV, según la configuración espacial predeterminada de la enzima (ver imagen a la derecha). [11]
Cada monómero comprende cuatro unidades estructurales α/β distintas, cada una de las cuales contiene una de las cuatro cadenas de la lámina β de cada monómero y está formada únicamente por los residuos de un dominio de secuencia determinado (véase la imagen de la derecha). [11] El enterramiento del sitio activo (incluido Ser-116, el residuo crítico de la enzima que está fosforilado y desfosforilado) en el interior hidrofóbico de la enzima sirve para excluir al agua de la hidrolización contraproducente de los enlaces fosfoéster críticos, al tiempo que permite que el sustrato acceda al sitio activo. [12]
Relevancia de la enfermedad
El músculo humano contiene dos isoenzimas de la fosfoglucomutasa con propiedades catalíticas casi idénticas, PGM I y PGM II. [13] Una u otra de estas formas falta en algunos humanos de forma congénita. [14] La deficiencia de PGM1 se conoce como PGM1-CDG o síndrome CDG tipo 1t (CDG1T), anteriormente conocida como enfermedad de almacenamiento de glucógeno tipo 14 (GSD XIV). [15] [16] La enfermedad es tanto una glucogenosis como un trastorno congénito de la glucosilación. [17] [18] También es una miopatía metabólica y un error innato del metabolismo de los carbohidratos . [19]
La deficiencia de PGM es una enfermedad extremadamente rara que no presenta un conjunto de síntomas fisiológicos bien caracterizados. Esta enfermedad puede detectarse mediante un estudio in vitro de la glucólisis anaeróbica que revela un bloqueo en la vía hacia la producción de ácido láctico después de la glucosa 1-fosfato pero antes de la glucosa 6-fosfato. [20] Existen dos formas de PGM1-CDG: 1.) exclusivamente miogénica, y 2.) multisistémica (incluidos los músculos). [16]
La vía habitual de formación de glucógeno a partir de la glucosa en sangre está bloqueada, ya que sin la fosfoglucomutasa, la glucosa-6-fosfato no puede convertirse en glucosa-1-fosfato. Sin embargo, una vía alternativa a partir de la galactosa puede formar glucógeno mediante la conversión de galactosa → galactosa-1-fosfato → glucosa-1-fosfato. Esto permite la formación de glucógeno, pero sin la fosfoglucomutasa, la glucosa-1-fosfato no puede convertirse en glucosa-6-fosfato para la glucólisis. Esto provoca una acumulación anormal de glucógeno en las células musculares, observable en la biopsia muscular. [16] [21]
Aunque el fenotipo y la gravedad de la enfermedad son muy variables, los síntomas comunes incluyen: intolerancia al ejercicio , hiperamonemia inducida por el ejercicio , acumulación anormal de glucógeno en la biopsia muscular, CK sérica elevada, transferrina sérica anormal (pérdida de N-glicanos completos), baja estatura, paladar hendido, úvula bífida y hepatopatía. [16] [21]
En algunas personas, pero no en todas, se puede observar un fenómeno de " segundo aire " midiendo la frecuencia cardíaca mientras se está en una cinta de correr. [16] [22] En reposo, las células musculares dependen de la glucosa en sangre y de los ácidos grasos libres; tras el esfuerzo, se necesita glucógeno muscular junto con la glucosa en sangre y los ácidos grasos libres. [23] [24] La dependencia del glucógeno muscular aumenta con el ejercicio aeróbico de mayor intensidad y con todo ejercicio anaeróbico. [23] [24]
Al no poder crear ATP a partir del glucógeno muscular almacenado, durante el ejercicio hay un depósito bajo de ATP (ADP>ATP). En tales circunstancias, la frecuencia cardíaca y la respiración aumentan de manera inapropiada dada la intensidad del ejercicio, en un intento de maximizar el suministro de oxígeno y combustibles transportados por la sangre a la célula muscular. Los ácidos grasos libres son el sistema bioenergético del cuerpo más lento en producir ATP por fosforilación oxidativa , aproximadamente a los 10 minutos. [23] El alivio de los síntomas de intolerancia al ejercicio, incluida una caída de la frecuencia cardíaca de al menos 10 LPM mientras se va a la misma velocidad en la cinta, después de aproximadamente 10 minutos de ejercicio aeróbico, se llama " segundo aire ", donde se produce un aumento de ATP a partir de ácidos grasos libres.
Otra consecuencia de un bajo reservorio de ATP (ADP>ATP) durante el ejercicio, debido a la incapacidad de producir ATP a partir del glucógeno muscular, es el aumento del uso de la reacción de la mioquinasa (adenilato quinasa) y del ciclo de nucleótidos de purina . La reacción de la mioquinasa produce AMP (2 ADP → ATP + AMP), y luego el ciclo de nucleótidos de purina utiliza AMP y produce más AMP junto con fumarato (el fumarato luego se convierte y produce ATP a través de la fosforilación oxidativa). El amoníaco (NH3 ) es un subproducto en el ciclo de nucleótidos de purina cuando el AMP se convierte en IMP. Durante una prueba de antebrazo no isquémica, los individuos PGM1-CDG muestran un amoníaco sérico elevado inducido por el ejercicio (hiperamonemia) y un aumento normal del lactato sérico. [16] [18] [19]
Estudios en otras enfermedades que tienen un bloqueo glucolítico han demostrado durante pruebas de ejercicio isquémicas y no isquémicas del antebrazo, que no solo aumenta el amoníaco, sino que después del ejercicio, también aumenta la inosina sérica, la hipoxantina y el ácido úrico. [25] [26] Estos estudios respaldaron que cuando se detiene el ejercicio o se produce suficiente ATP a partir de otros combustibles (como los ácidos grasos libres), entonces el reservorio de ATP se normaliza y la acumulación de AMP y otros nucleótidos se convierte en nucleósidos y abandona la célula muscular para convertirse en ácido úrico , conocido como hiperuricemia miogénica. AMP → IMP → Inosina → Hipoxantina → Xantina → Ácido úrico. Desafortunadamente, los estudios sobre PGM1-CDG solo analizaron el amoníaco y el lactato séricos, por lo que actualmente se desconoce definitivamente si los individuos PGM1-CDG también experimentan hiperuricemia miogénica. [16] [18] [19]
Genes
Véase también
- Beta-fosfoglucomutasa
- Trastorno congénito de la glicosilación
- Intolerancia al ejercicio § Bajo depósito de ATP en los músculos
- Enfermedad por almacenamiento de glucógeno
- Errores innatos del metabolismo de los carbohidratos
- Miopatías metabólicas
- mutasa
- Ciclo de nucleótidos de purina (ADP>ATP, AMP↑)
- Segundo aire (fenómeno del ejercicio)
Referencias
- ^ Jagannathan V, Luck JM (junio de 1949). "Fosfoglucomutasa; mecanismo de acción". The Journal of Biological Chemistry . 179 (2): 569–575. doi : 10.1016/S0021-9258(19)51252-2 . PMID 18149991.
- ^ ab Najjar VA, Pullman ME (mayo de 1954). "La ocurrencia de una transferencia de grupo que involucra enzima (fosfoglucomutasa) y sustrato". Science . 119 (3097): 631–634. Bibcode :1954Sci...119..631N. doi :10.1126/science.119.3097.631. PMID 13156640.
- ^ Ray Jr WJ, Peck EJ (1972). "Fosfomutasas". En Boyer PD (ed.). The Enzymes . Vol. 6 (3.ª ed.). Nueva York: Academic Press. págs. 407–477. doi :10.1016/S1874-6047(08)60047-5. ISBN 978-0-12-122706-7.
- ^ Ray WJ, Roscelli GA (abril de 1964). "Un estudio cinético de la vía de la fosfoglucomutasa". The Journal of Biological Chemistry . 239 (4): 1228–1236. doi : 10.1016/S0021-9258(18)91416-X . PMID 14165931.
- ^ Britton HG, Clarke JB (noviembre de 1968). "El mecanismo de la reacción de la fosfoglucomutasa. Estudios sobre la fosfoglucomutasa muscular de conejo con técnicas de flujo". The Biochemical Journal . 110 (2): 161–180. doi :10.1042/bj1100161. PMC 1187194 . PMID 5726186.
- ^ Ray WJ, Mildvan AS, Grutzner JB (diciembre de 1977). "Estudios de resonancia magnética nuclear de fósforo de la fosfoglucomutasa y sus complejos de iones metálicos". Archivos de bioquímica y biofísica . 184 (2): 453–463. doi :10.1016/0003-9861(77)90455-6. PMID 23074.
- ^ Ray WJ, Hermodson MA, Puvathingal JM, Mahoney WC (agosto de 1983). "La secuencia completa de aminoácidos de la fosfoglucomutasa muscular de conejo". The Journal of Biological Chemistry . 258 (15): 9166–9174. doi : 10.1016/S0021-9258(17)44646-1 . PMID 6223925.
- ^ Rhyu GI, Ray WJ, Markley JL (enero de 1984). "Intermediarios ligados a enzimas en la conversión de glucosa 1-fosfato a glucosa 6-fosfato por fosfoglucomutasa. Estudios de RMN de fósforo". Bioquímica . 23 (2): 252–260. doi :10.1021/bi00297a013. PMID 6230103.
- ^ Sutherland EW, Cohn M (octubre de 1949). "El mecanismo de la reacción de la fosfoglucomutasa". The Journal of Biological Chemistry . 180 (3): 1285–1295. doi : 10.1016/S0021-9258(19)51242-X . PMID 18148026.
- ^ Mehra-Chaudhary R, Mick J, Tanner JJ, Henzl MT, Beamer LJ (abril de 2011). "Estructura cristalina de una fosfoglucomutasa bacteriana, una enzima implicada en la virulencia de múltiples patógenos humanos". Proteins . 79 (4): 1215–1229. doi :10.1002/prot.22957. PMC 3066478 . PMID 21246636.
- ^ ab Dai JB, Liu Y, Ray WJ, Konno M (marzo de 1992). "La estructura cristalina de la fosfoglucomutasa muscular refinada a una resolución de 2,7 angstroms". The Journal of Biological Chemistry . 267 (9): 6322–6337. doi : 10.1016/S0021-9258(18)42699-3 . PMID 1532581.
- ^ Ray WJ, Puvathingal JM, Liu YW (julio de 1991). "Formación de complejos de sustrato y análogos de estado de transición en cristales de fosfoglucomutasa después de eliminar la sal de cristalización". Biochemistry . 30 (28): 6875–6885. doi :10.1021/bi00242a011. PMID 1829964.
- ^ Joshi JG, Handler P (junio de 1969). "Fosfoglucomutasa. VI. Purificación y propiedades de las fosfoglucomutasas del músculo humano". The Journal of Biological Chemistry . 244 (12): 3343–3351. doi : 10.1016/S0021-9258(18)93132-7 . PMID 4978319.
- ^ Brown DH (1986). "Metabolismo del glucógeno y glucólisis en el músculo". Miología: básica y clínica . Nueva York: McGraw-Hill. págs. 673–95. ISBN 978-0-07-079570-9.
- ^ "Orphanet: Enfermedad de almacenamiento de glucógeno debida a deficiencia de fosfoglucomutasa". www.orpha.net . Consultado el 13 de mayo de 2021 .
- ^ abcdefg Altassan R, Radenkovic S, Edmondson AC, Barone R, Brasil S, Cechova A, et al. (enero de 2021). "Directrices de consenso internacional para la deficiencia de fosfoglucomutasa 1 (PGM1-CDG): diagnóstico, seguimiento y tratamiento". Journal of Inherited Metabolic Disease . 44 (1): 148–163. doi :10.1002/jimd.12286. PMC 7855268 . PMID 32681750.
- ^ Tegtmeyer LC, Rust S, van Scherpenzeel M, Ng BG, Losfeld ME, Timal S, et al. (febrero de 2014). "Múltiples fenotipos en la deficiencia de fosfoglucomutasa 1". The New England Journal of Medicine . 370 (6): 533–542. doi :10.1056/NEJMoa1206605. PMC 4373661 . PMID 24499211.
- ^ abc Stojkovic T, Vissing J, Petit F, Piraud M, Orngreen MC, Andersen G, et al. (julio de 2009). "Glucogenosis muscular debida a deficiencia de fosfoglucomutasa 1". The New England Journal of Medicine . 361 (4): 425–427. doi : 10.1056/NEJMc0901158 . PMID 19625727.
- ^ abc Hogrel JY, Janssen JB, Ledoux I, Ollivier G, Béhin A, Stojkovic T, et al. (octubre de 2017). "El valor diagnóstico de la hiperamonemia inducida por la prueba de ejercicio del antebrazo no isquémico" (PDF) . Revista de patología clínica . 70 (10): 896–898. doi :10.1136/jclinpath-2017-204324. PMID 28400468. S2CID 36935686.
- ^ Sugie H, Kobayashi J, Sugie Y, Ichimura M, Miyamoto R, Ito T, et al. (abril de 1988). "Enfermedad de almacenamiento de glucógeno muscular infantil: deficiencia de fosfoglucomutasa con disminución de los niveles de carnitina muscular y sérica". Neurología . 38 (4): 602–605. doi :10.1212/WNL.38.4.602. PMID 2965317. S2CID 11491932.
- ^ ab "Trastorno congénito de la glucosilación, tipo It; CDG1T". Herencia mendeliana en línea en el hombre . 2012-07-11.
- ^ Preisler N, Cohen J, Vissing CR, Madsen KL, Heinicke K, Sharp LJ, et al. (noviembre de 2017). "Degradación y síntesis de glucógeno deterioradas en la deficiencia de fosfoglucomutasa 1". Genética molecular y metabolismo . 122 (3): 117–121. doi :10.1016/j.ymgme.2017.08.007. PMID 28882528.
- ^ abc "Fisiología de Berne y Levy, 6.ª ed. 38. Regulación hormonal del metabolismo energético".
- ^ ab van Loon LJ, Greenhaff PL, Constantin-Teodosiu D, Saris WH, Wagenmakers AJ (octubre de 2001). "Los efectos del aumento de la intensidad del ejercicio en la utilización de combustible muscular en humanos". The Journal of Physiology . 536 (Pt 1): 295–304. doi :10.1111/j.1469-7793.2001.00295.x. PMC 2278845 . PMID 11579177.
- ^ Mineo I, Kono N, Hara N, Shimizu T, Yamada Y, Kawachi M, et al. (Julio de 1987). "Hiperuricemia miógena. Una característica fisiopatológica común de la glucogenosis tipos III, V y VII". La Revista de Medicina de Nueva Inglaterra . 317 (2): 75–80. doi :10.1056/NEJM198707093170203. PMID 3473284.
- ^ Mineo I, Tarui S (1995). "Hiperuricemia miogénica: ¿qué podemos aprender de las miopatías metabólicas?". Muscle & Nerve. Suplemento . 3 : S75–S81. doi :10.1002/mus.880181416. PMID 7603532. S2CID 41588282.
Enlaces externos
- Fosfoglucomutasa en los encabezados de materias médicas (MeSH) de la Biblioteca Nacional de Medicina de EE. UU.
