Aneurisma aórtico abdominal
| Aneurisma aórtico abdominal | |
|---|---|
 | |
| Imagen de reconstrucción por TC de un aneurisma aórtico abdominal (flechas blancas) | |
| Especialidad | Cirugía vascular |
| Síntomas | Ninguno, dolor abdominal, de espalda o de piernas [1] [2] |
| Inicio habitual | Hombres mayores de 50 años [1] |
| Factores de riesgo | Tabaquismo , hipertensión , otras enfermedades cardiovasculares , antecedentes familiares , síndrome de Marfan [1] [3] [4] |
| Método de diagnóstico | Imágenes médicas ( diámetro de la aorta abdominal > 3 cm) [1] |
| Prevención | No fumar, tratar los factores de riesgo [1] |
| Tratamiento | Cirugía ( cirugía abierta o reparación endovascular de aneurisma ) [1] |
| Frecuencia | ~5% (hombres mayores de 65 años) [1] |
| Fallecidos | 168.200 aneurismas aórticos (2015) [5] |
El aneurisma aórtico abdominal ( AAA ) es un agrandamiento localizado de la aorta abdominal de tal manera que el diámetro es mayor a 3 cm o más del 50% más grande de lo normal. [1] Un AAA generalmente no causa síntomas, excepto durante la ruptura. [1] Ocasionalmente, puede ocurrir dolor abdominal, de espalda o de piernas. [2] Los aneurismas grandes a veces se pueden sentir al presionar el abdomen. [2] La ruptura puede resultar en dolor en el abdomen o la espalda, presión arterial baja o pérdida del conocimiento , y a menudo resulta en la muerte. [1] [6]
Los AAA se presentan con mayor frecuencia en hombres, mayores de 50 años y aquellos con antecedentes familiares de la enfermedad. [1] Otros factores de riesgo incluyen el tabaquismo , la hipertensión arterial y otras enfermedades del corazón o de los vasos sanguíneos . [3] Las afecciones genéticas con un mayor riesgo incluyen el síndrome de Marfan y el síndrome de Ehlers-Danlos . [4] Los AAA son la forma más común de aneurisma aórtico . [4] Alrededor del 85% se presentan debajo de los riñones , y el resto a nivel o por encima de los riñones. [1] En los Estados Unidos , se recomienda la detección con ecografía abdominal para hombres entre 65 y 75 años con antecedentes de tabaquismo. [7] En el Reino Unido y Suecia , se recomienda la detección de todos los hombres mayores de 65 años. [1] [8] Una vez que se encuentra un aneurisma, normalmente se realizan ecografías adicionales de forma regular. [2]
La abstinencia de fumar cigarrillos es la mejor manera de prevenir la enfermedad. [1] Otros métodos de prevención incluyen el tratamiento de la presión arterial alta, el tratamiento del colesterol alto en sangre y evitar el sobrepeso . [1] La cirugía generalmente se recomienda cuando el diámetro de un AAA crece a >5,5 cm en hombres y >5,0 cm en mujeres. [1] Otras razones para la reparación incluyen la presencia de síntomas y un aumento rápido de tamaño, definido como más de un centímetro por año. [2] La reparación puede ser mediante cirugía abierta o reparación endovascular del aneurisma (EVAR). [1] En comparación con la cirugía abierta, la EVAR tiene un menor riesgo de muerte a corto plazo y una estadía hospitalaria más corta, pero puede que no siempre sea una opción. [1] [9] [10] No parece haber una diferencia en los resultados a largo plazo entre los dos. [11] Los procedimientos repetidos son más comunes con EVAR. [12]
Los AAA afectan entre el 2 y el 8 % de los hombres mayores de 65 años. [1] Son cinco veces más comunes en los hombres. [13] En aquellos con un aneurisma de menos de 5,5 cm, el riesgo de ruptura en el próximo año es inferior al 1 %. [1] Entre aquellos con un aneurisma de entre 5,5 y 7 cm, el riesgo es de alrededor del 10 %, mientras que para aquellos con un aneurisma de más de 7 cm, el riesgo es de alrededor del 33 %. [1] La mortalidad en caso de ruptura es del 85 % al 90 %. [1] Durante 2013, los aneurismas aórticos provocaron 168 200 muertes, frente a las 100 000 de 1990. [5] [14] En los Estados Unidos, los AAA provocaron entre 10 000 y 18 000 muertes en 2009. [4]
Signos y síntomas

La gran mayoría de los aneurismas son asintomáticos. Sin embargo, a medida que la aorta abdominal se expande y/o se rompe, el aneurisma puede volverse doloroso y provocar sensaciones pulsátiles en el abdomen o dolor en el pecho, la espalda baja, las piernas o el escroto. [15]
Complicaciones
Las complicaciones incluyen ruptura, embolización periférica , oclusión aórtica aguda y fístulas aortocava (entre la aorta y la vena cava inferior ) o aortoduodenal (entre la aorta y el duodeno ) . En el examen físico, se puede notar una masa abdominal palpable y pulsátil. Pueden estar presentes soplos en caso de estenosis arterial renal o visceral . [16]
Los signos y síntomas de una rotura de AAA pueden incluir dolor intenso en la espalda baja, el flanco, el abdomen o la ingle. También se puede sentir una masa que pulsa con el latido del corazón. [6] El sangrado puede provocar un shock hipovolémico con presión arterial baja y frecuencia cardíaca rápida , lo que puede causar desmayos . [6] La mortalidad por rotura de AAA es tan alta como el 90 por ciento. Entre el 65 y el 75 por ciento de los pacientes mueren antes de llegar al hospital y hasta el 90 por ciento muere antes de llegar al quirófano. [17] El sangrado puede ser retroperitoneal o en la cavidad abdominal . La rotura también puede crear una conexión entre la aorta y el intestino o la vena cava inferior . [18] La equimosis del flanco (aparición de un hematoma) es un signo de sangrado retroperitoneal y también se denomina signo de Grey Turner . [16] [19]
Causas
Las causas exactas del proceso degenerativo siguen sin estar claras, pero existen algunas hipótesis y factores de riesgo bien definidos . [20]
- Tabaquismo: Más del 90% de las personas que desarrollan un AAA han fumado en algún momento de sus vidas. [21]
- Alcohol e hipertensión: La inflamación causada por el consumo prolongado de alcohol y los efectos hipertensivos del edema abdominal que conduce a hemorroides , várices esofágicas y otras afecciones, también se consideran una causa a largo plazo de AAA. [ cita requerida ]
- Influencias genéticas: La influencia de los factores genéticos es alta. El AAA es cuatro a seis veces más común en hermanos varones de pacientes conocidos, con un riesgo del 20-30%. [22] La alta tasa de prevalencia familiar es más notable en individuos varones. [23] Hay muchas hipótesis sobre el trastorno genético exacto que podría causar una mayor incidencia de AAA entre los miembros varones de las familias afectadas. Algunos han presumido que la influencia de la deficiencia de alfa 1-antitripsina podría ser crucial, mientras que otros trabajos experimentales favorecen la hipótesis de la mutación ligada al cromosoma X , lo que explicaría la menor incidencia en mujeres heterocigotas . También se han formulado otras hipótesis de causas genéticas. [16] Los trastornos del tejido conectivo , como el síndrome de Marfan y el síndrome de Ehlers-Danlos, también se han asociado fuertemente con el AAA. [18] Tanto la policondritis recidivante como el pseudoxantoma elástico pueden causar aneurisma aórtico abdominal. [24]
- Aterosclerosis: Durante mucho tiempo se consideró que la causa del AAA era la aterosclerosis , ya que las paredes del AAA suelen llevar una carga aterosclerótica. Sin embargo, esta hipótesis no puede explicar el defecto inicial y el desarrollo de la oclusión , que se observa en el proceso. [16] Otra hipótesis es que la acumulación de placa puede causar una disfunción de retroalimentación en la señalización entre las neuronas que regulan la presión en la aorta. Este proceso de retroalimentación conduce a una condición de sobrepresión que provoca la ruptura de la aorta. [25]
- Otras causas del desarrollo de AAA incluyen: infección , trauma , arteritis y necrosis medial quística . [18]
Fisiopatología


Los cambios histopatológicos más llamativos de la aorta aneurismática se observan en las capas de la túnica media e íntima . Estos cambios incluyen la acumulación de lípidos en células espumosas , cristales de colesterol libre extracelular, calcificaciones , trombosis y ulceraciones y rupturas de las capas. Hay infiltrado inflamatorio adventicio . [18] Sin embargo, la degradación de la túnica media por medio de un proceso proteolítico parece ser el mecanismo fisiopatológico básico del desarrollo de AAA. Algunos investigadores informan de un aumento de la expresión y actividad de las metaloproteinasas de la matriz en individuos con AAA. Esto conduce a la eliminación de la elastina de la media, lo que hace que la pared aórtica sea más susceptible a la influencia de la presión arterial . [16] Otros informes han sugerido que la serina proteasa granzima B puede contribuir a la ruptura del aneurisma aórtico a través de la escisión de la decorina , lo que conduce a la alteración de la organización del colágeno y a una reducción de la resistencia a la tracción de la adventicia. [26] [27] También hay una cantidad reducida de vasa vasorum en la aorta abdominal (en comparación con la aorta torácica); en consecuencia, la túnica media debe depender principalmente de la difusión para su nutrición, lo que la hace más susceptible a sufrir daños. [28]
La hemodinámica afecta el desarrollo del AAA, que tiene predilección por la aorta infrarrenal. La estructura histológica y las características mecánicas de la aorta infrarrenal difieren de las de la aorta torácica . El diámetro disminuye desde la raíz hasta la bifurcación aórtica , y la pared de la aorta infrarrenal también contiene una menor proporción de elastina . Por lo tanto, la tensión mecánica en la pared aórtica abdominal es mayor que en la pared aórtica torácica. La elasticidad y la distensibilidad también disminuyen con la edad, lo que puede resultar en una dilatación gradual del segmento. La presión intraluminal más alta en pacientes con hipertensión arterial contribuye notablemente a la progresión del proceso patológico. [18] Las condiciones hemodinámicas adecuadas pueden estar vinculadas a patrones específicos de trombo intraluminal (ILT) a lo largo del lumen aórtico, que a su vez pueden afectar el desarrollo del AAA. [29]
Diagnóstico
Un aneurisma aórtico abdominal generalmente se diagnostica mediante un examen físico , una ecografía abdominal o una tomografía computarizada . Las radiografías abdominales simples pueden mostrar el contorno de un aneurisma cuando sus paredes están calcificadas. Sin embargo, el contorno será visible con rayos X en menos de la mitad de todos los aneurismas. La ecografía se utiliza para detectar aneurismas y determinar su tamaño si están presentes. Además, se puede detectar líquido peritoneal libre. Es no invasiva y sensible, pero la presencia de gas intestinal u obesidad puede limitar su utilidad. [30] La tomografía computarizada tiene una sensibilidad de casi el 100% para un aneurisma y también es útil en la planificación preoperatoria, detallando la anatomía y la posibilidad de reparación endovascular. En el caso de sospecha de rotura, también puede detectar de manera confiable el líquido retroperitoneal. Los métodos alternativos menos utilizados para la visualización de un aneurisma incluyen la resonancia magnética y la angiografía . [31]
Un aneurisma se rompe si la tensión mecánica (tensión por área) excede la resistencia local de la pared; en consecuencia, se ha descubierto que la tensión máxima de la pared (PWS), [32] la tensión media de la pared (MWS), [33] y el riesgo máximo de ruptura de la pared (PWRR) [34] son parámetros más fiables que el diámetro para evaluar el riesgo de ruptura del AAA. El software médico permite calcular estos índices de riesgo de ruptura a partir de datos de TC clínicos estándar y proporciona un diagnóstico de riesgo de ruptura del AAA específico del paciente. [35] [36] [37] Se ha demostrado que este tipo de enfoque biomecánico predice con precisión la ubicación de la ruptura del AAA. [36] [37] [38]
- Medición aórtica en ecografía abdominal en el plano axial entre los márgenes externos de la pared aórtica [39]
- Ecografía en el plano sagital , que muestra la medida del plano axial (línea roja discontinua), así como el diámetro máximo (línea amarilla punteada), que es el preferido.
- Un AAA roto con una flecha abierta que marca el aneurisma y la flecha cerrada que marca la sangre libre en el abdomen.
- Imagen sagital de TC de un AAA
- Predicción biomecánica del riesgo de rotura de AAA
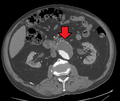
- Tomografía computarizada axial con contraste que muestra un aneurisma aórtico abdominal de 4,8 por 3,8 cm.
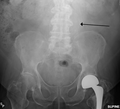
- El contorno tenue de la pared calcificada de un AAA como se ve en una radiografía simple
- Aneurismas aórticos abdominales (3,4 cm)
- Un aneurisma aórtico visto en una TC con una pequeña zona de flujo sanguíneo restante
- Ecografía que muestra un AAA previamente reparado que presenta fugas con flujo alrededor del injerto [40]
- Ecografía de un aneurisma con trombo mural
Clasificación
| Dilatación ectásica o leve | >2,0 cm y <3,0 cm [41] |
| Moderado | 3,0 - 5,0 cm [41] |
| Grande o severo | >5,0 [41] o 5,5 [42] cm |
Los aneurismas aórticos abdominales se dividen comúnmente según su tamaño y sintomatología. Un aneurisma generalmente se define como un diámetro aórtico externo de más de 3 cm (el diámetro normal de la aorta es de alrededor de 2 cm), [43] o más del 50% del diámetro normal. [44] Si el diámetro externo supera los 5,5 cm, se considera que el aneurisma es grande. [42] Se debe sospechar una rotura de AAA en cualquier persona mayor de 60 años que experimente colapso, presión arterial baja inexplicable o dolor abdominal o de espalda de aparición repentina. El dolor abdominal, el shock y una masa pulsátil solo están presentes en una minoría de los casos. [ cita requerida ] Aunque una persona inestable con un aneurisma conocido puede someterse a una cirugía sin más imágenes, el diagnóstico generalmente se confirmará mediante una tomografía computarizada o una ecografía. [ cita requerida ]
La aorta suprarrenal normalmente mide aproximadamente 0,5 cm más que la aorta infrarrenal. [45]
Diagnóstico diferencial
La ruptura de un aneurisma aórtico puede confundirse con el dolor de cálculos renales o con un dolor de espalda relacionado con los músculos . [6]
Prevención
En términos de prevención encontramos lo siguiente: [ cita requerida ]
- Dejar de fumar
- Tratamiento de la hipertensión
Cribado
El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos (USPSTF) recomienda una ecografía abdominal única para detectar aneurisma aórtico abdominal en hombres de 65 a 75 años que tengan antecedentes de tabaquismo. [46] Entre este grupo de personas que no fuman, la detección puede ser selectiva. [46] No está claro si la detección es útil en mujeres que han fumado y el USPSTF recomienda no realizarla en mujeres que nunca han fumado. [7] [47]
En el Reino Unido, el Programa de Detección de AAA del NHS invita a los hombres en Inglaterra a realizarse la prueba durante el año en que cumplen 65 años. Los hombres mayores de 65 años pueden ponerse en contacto con el programa para concertar una cita. [48]
En Suecia, se recomienda una prueba de detección única para todos los varones mayores de 65 años. [1] [8] Se ha descubierto que esto reduce el riesgo de muerte por AAA en un 42 %, y el número necesario de pruebas de detección es de poco más de 200. [47] En aquellos con un familiar cercano diagnosticado con un aneurisma aórtico, las pautas suecas recomiendan una ecografía alrededor de los 60 años de edad. [49]
Australia no tiene directrices sobre detección. [50]
Se deben realizar ecografías de repetición en aquellos que tienen un tamaño aórtico mayor a 3,0 cm. [51] En aquellos cuya aorta está entre 3,0 y 3,9 cm esto debe ser cada tres años, si está entre 4,0 y 4,4 cm cada dos años, y si está entre 4,5 y 5,4 cm cada año. [51]
Gestión
Las opciones de tratamiento para el AAA asintomático son el tratamiento conservador, la vigilancia con vistas a una reparación eventual y la reparación inmediata. Hay dos modos de reparación disponibles para un AAA: reparación abierta del aneurisma y reparación endovascular del aneurisma ( EVAR ). A menudo se recomienda una intervención si el aneurisma crece más de 1 cm por año o es más grande que 5,5 cm. [52] La reparación también está indicada para aneurismas sintomáticos. Diez años después de la reparación abierta del AAA, la tasa de supervivencia general fue del 59%. [53] El aneurisma de aorta abdominal micótico (AMAA) es una afección rara y potencialmente mortal. Debido a su rareza, faltan estudios con la potencia adecuada y consenso sobre su tratamiento y seguimiento. Premnath et al. publicaron recientemente un protocolo de manejo sobre el manejo del aneurisma de aorta abdominal micótico en Annals of Vascular Surgery. [54]
Conservador
El tratamiento conservador está indicado en pacientes en los que la reparación conlleva un alto riesgo de mortalidad y en aquellos en los que es poco probable que la reparación mejore la expectativa de vida. El pilar del tratamiento conservador es dejar de fumar . [ cita requerida ]
La vigilancia está indicada en aneurismas asintomáticos pequeños (menos de 5,5 cm) en los que el riesgo de reparación supera el riesgo de rotura. [52] A medida que el AAA aumenta de diámetro, aumenta el riesgo de rotura. No se ha demostrado que la vigilancia hasta que un aneurisma alcance un diámetro de 5,5 cm tenga un riesgo mayor en comparación con la intervención temprana. [55] [56]
Medicamento
No se ha demostrado que ningún tratamiento médico sea eficaz para disminuir la tasa de crecimiento o la tasa de ruptura de los AAA asintomáticos. [1] Sin embargo, la presión arterial y los lípidos deben tratarse de la manera habitual. [43]
Cirugía
El umbral para la reparación varía levemente de un individuo a otro, dependiendo del balance de riesgos y beneficios al considerar la reparación frente a la vigilancia continua. El tamaño de la aorta nativa de un individuo puede influir en esto, junto con la presencia de comorbilidades que aumentan el riesgo operatorio o reducen la expectativa de vida. Sin embargo, la evidencia no suele respaldar la reparación si el tamaño es menor de 5,5 cm. [52]
Reparación abierta
La reparación abierta está indicada en pacientes jóvenes como procedimiento electivo, o en aneurismas en crecimiento o grandes, sintomáticos o rotos. La aorta debe estar sujeta durante la reparación, lo que impide el paso de sangre a los órganos abdominales y a secciones de la médula espinal ; esto puede causar una serie de complicaciones. Como es esencial realizar la parte crítica de la operación rápidamente, la incisión suele ser lo suficientemente grande como para facilitar la reparación más rápida. La recuperación después de la cirugía abierta de AAA lleva un tiempo significativo. Los mínimos son unos pocos días en cuidados intensivos, una semana en total en el hospital y unos pocos meses antes de la recuperación completa. [ cita requerida ]
Reparación endovascular

La reparación endovascular se volvió práctica por primera vez en la década de 1990 y, aunque ahora es una alternativa establecida a la reparación abierta, su papel aún no se ha definido claramente. Generalmente está indicada en pacientes mayores, de alto riesgo o pacientes no aptos para la reparación abierta. Sin embargo, la reparación endovascular es factible solo para una parte de los AAA, dependiendo de la morfología del aneurisma. Las principales ventajas sobre la reparación abierta son que hay menos mortalidad perioperatoria, menos tiempo en cuidados intensivos , menos tiempo en el hospital en general y un retorno más temprano a la actividad normal. Las desventajas de la reparación endovascular incluyen la necesidad de revisiones hospitalarias continuas más frecuentes y una mayor probabilidad de que se requieran procedimientos adicionales. Según los últimos estudios, el procedimiento EVAR no ofrece ningún beneficio para la supervivencia general o la calidad de vida relacionada con la salud en comparación con la cirugía abierta, aunque la mortalidad relacionada con el aneurisma es menor. [57] [58] [59] [60] En pacientes no aptos para la reparación abierta, EVAR más tratamiento conservador se asoció con ningún beneficio, más complicaciones, procedimientos posteriores y costos más altos en comparación con el tratamiento conservador solo. [61] El tratamiento endovascular para aneurismas paraanastomóticos después de la reconstrucción aortobiilíaca también es una posibilidad. [62] Una revisión Cochrane de 2017 encontró evidencia tentativa de que no había diferencias en los resultados entre la reparación endovascular y abierta de AAA roto en el primer mes. [63]
Ruptura
En los pacientes con rotura aórtica del AAA, el tratamiento es la reparación quirúrgica inmediata. Parece haber beneficios al permitir la hipotensión permisiva y limitar el uso de líquidos intravenosos durante el traslado al quirófano. [64]
Pronóstico
| Tamaño AAA (cm) | Tasa de crecimiento (cm/año) [65] | Riesgo de rotura anual (%) [66] |
|---|---|---|
| 3,0–3,9 | 0,39 | 0 |
| 4.0–4.9 | 0,36 | 0,5–5 |
| 5,0–5,9 | 0,43 | 3–15 |
| 6.0–6.9 | 0,64 | 10–20 |
| >=7.0 | - | 20–50 |
Aunque el estándar actual para determinar el riesgo de ruptura se basa en el diámetro máximo, se sabe que los AAA más pequeños que caen por debajo de este umbral (diámetro <5,5 cm) también pueden romperse, y los AAA más grandes (diámetro >5,5 cm) pueden permanecer estables. [67] [68] En un informe, se demostró que entre el 10 y el 24 % de los AAA rotos tenían menos de 5 cm de diámetro. [68] También se ha informado que de 473 AAA no reparados examinados a partir de informes de autopsia, hubo 118 casos de ruptura, el 13 % de los cuales tenían menos de 5 cm de diámetro. Este estudio también mostró que el 60 % de los AAA mayores de 5 cm (incluido el 54 % de los AAA entre 7,1 y 10 cm) nunca experimentaron ruptura. [69] Vorp et al. dedujeron posteriormente de los hallazgos de Darling et al. que si se hubiera seguido el criterio del diámetro máximo para los 473 sujetos, sólo el 7% (34/473) de los casos habrían muerto por rotura antes de la intervención quirúrgica ya que el diámetro era inferior a 5 cm, y el 25% (116/473) de los casos posiblemente se habrían sometido a una cirugía innecesaria ya que estos AAA podrían no haberse roto nunca. [69]
Recientemente se han informado métodos alternativos de evaluación de ruptura. La mayoría de estos enfoques implican el análisis numérico de AAA utilizando la técnica de ingeniería común del método de elementos finitos (FEM) para determinar las distribuciones de tensión de la pared. Informes recientes han demostrado que estas distribuciones de tensión se han correlacionado con la geometría general del AAA en lugar de únicamente con el diámetro máximo. [70] [71] [72] También se sabe que la tensión de la pared por sí sola no gobierna completamente la falla ya que un AAA generalmente se romperá cuando la tensión de la pared excede la resistencia de la pared. A la luz de esto, la evaluación de la ruptura puede ser más precisa si tanto la tensión de la pared específica del paciente se acopla junto con la resistencia de la pared específica del paciente. Recientemente se informó un método no invasivo para determinar la resistencia de la pared dependiente del paciente, [73] con enfoques más tradicionales para la determinación de la resistencia a través de pruebas de tracción realizadas por otros investigadores en el campo. [74] [75] [76] Algunos de los métodos de evaluación del riesgo de ruptura de AAA propuestos más recientemente incluyen: tensión de la pared del AAA; [32] [77] [78] tasa de expansión del AAA; [79] grado de asimetría; [72] presencia de trombo intraluminal (ILT); [80] un índice de potencial de ruptura (RPI); [81] [82] un índice de ruptura de análisis de elementos finitos (FEARI); [83] factores biomecánicos acoplados con análisis computacional; [84] crecimiento de ILT; [85] parámetros geométricos del AAA; [86] y también un método para determinar el crecimiento y la ruptura del AAA basado en modelos matemáticos. [87] [88]
La mortalidad posoperatoria de un AAA ya roto ha disminuido lentamente a lo largo de varias décadas, pero sigue siendo superior al 40 %. [89] Sin embargo, si el AAA se repara quirúrgicamente antes de la rotura, la tasa de mortalidad posoperatoria es sustancialmente menor, aproximadamente entre el 1 y el 6 %. [90]
Epidemiología
La incidencia de AAA varía según la etnia. En el Reino Unido, la tasa de AAA en hombres caucásicos mayores de 65 años es de alrededor del 4,7%, mientras que en hombres asiáticos es del 0,45%. [91] También es menos común en individuos de ascendencia africana e hispana. [1] Se presenta cuatro veces más a menudo en hombres que en mujeres. [1]
En los EE. UU., se producen al menos 13 000 muertes al año secundarias a la rotura de un AAA. [1] El número máximo de casos nuevos por año entre los hombres se produce alrededor de los 70 años de edad, y el porcentaje de hombres afectados mayores de 60 años es del 2 al 6 %. La frecuencia es mucho mayor en fumadores que en no fumadores (8:1) y el riesgo disminuye lentamente después de dejar de fumar . [92] En los EE. UU., la incidencia de AAA es del 2 al 4 % en la población adulta. [16]
La rotura del AAA ocurre en el 1-3% de los hombres de 65 años o más, para quienes la tasa de mortalidad es del 70-95%. [42]
Historia
Los primeros registros históricos sobre el AAA son de la Antigua Roma en el siglo II d.C., cuando el cirujano griego Antillo intentó tratar el AAA con ligadura proximal y distal , incisión central y extracción de material trombótico del aneurisma . Sin embargo, los intentos de tratar el AAA quirúrgicamente no tuvieron éxito hasta 1923. En ese año, Rudolph Matas (quien también propuso el concepto de endoaneurismorrafia), realizó la primera ligadura aórtica exitosa en un humano. [93] Otros métodos que tuvieron éxito en el tratamiento del AAA incluyeron envolver la aorta con celofán de polietileno , que indujo fibrosis y restringió el crecimiento del aneurisma. La reparación endovascular del aneurisma se realizó por primera vez a fines de la década de 1980 y ha sido ampliamente adoptada en las décadas posteriores. La reparación endovascular se utilizó por primera vez para tratar un aneurisma roto en Nottingham en 1994. [94]
Sociedad y cultura
El físico teórico Albert Einstein se sometió a una operación de aneurisma aórtico abdominal en 1949, realizada por Rudolph Nissen , quien envolvió la aorta con celofán de polietileno . El aneurisma de Einstein se rompió el 13 de abril de 1955. Rechazó la cirugía, diciendo: "Quiero irme cuando quiera. Es de mal gusto prolongar la vida artificialmente. He hecho mi parte, es hora de irme. Lo haré con elegancia". Murió cinco días después a los 76 años. [95]
La actriz Lucille Ball murió el 26 de abril de 1989 a causa de un aneurisma aórtico abdominal. En el momento de su muerte, se encontraba en el Centro Médico Cedars-Sinai recuperándose de una cirugía de emergencia realizada apenas seis días antes debido a un aneurisma aórtico disecante cerca de su corazón. Ball corría un mayor riesgo porque había sido una fumadora empedernida durante décadas. [96]
El músico Conway Twitty murió en junio de 1993 a causa de un aneurisma aórtico abdominal a la edad de 59 años, dos meses antes del lanzamiento de lo que sería su último álbum de estudio, Final Touches . [ cita requerida ]
El actor George C. Scott murió en 1999, a los 71 años, a causa de una rotura de aneurisma aórtico abdominal. [ cita requerida ]
En 2001, el ex candidato presidencial Bob Dole se sometió a una cirugía por un aneurisma aórtico abdominal en la que un equipo dirigido por el cirujano vascular Kenneth Ouriel insertó un stent injertado: [97]
Ouriel dijo que el equipo insertó un tubo en forma de Y a través de una incisión en la pierna de Dole y lo colocó dentro de la porción debilitada de la aorta. El aneurisma eventualmente se contraerá alrededor del stent, que permanecerá en su lugar por el resto de la vida de Dole. [97]
El actor Robert Jacks , que interpretó a Leatherface en La matanza de Texas: la nueva generación , murió de un aneurisma abdominal el 8 de agosto de 2001, un día antes de cumplir 42 años. Cuando Jacks era un niño, su padre murió por la misma causa.
El actor Tommy Ford murió de un aneurisma abdominal en octubre de 2016 a los 52 años. [98]
Gary Gygax , cocreador de Dungeons & Dragons , murió de un aneurisma aórtico abdominal en 2008, a la edad de 69 años.
Harvey Korman murió el 29 de mayo de 2008, a los 81 años, en el Centro Médico de la UCLA como resultado de complicaciones derivadas de la rotura de un aneurisma aórtico abdominal que había sufrido cuatro meses antes. Está enterrado en el cementerio Woodlawn de Santa Mónica.
John Ritter murió de una aorta aórtica el 11 de septiembre de 2003. En un principio, los médicos de urgencias lo atendieron por un ataque cardíaco; sin embargo, su estado empeoró rápidamente. Luego le diagnosticaron una disección aórtica y lo llevaron a cirugía, pero lo declararon muerto a las 22:48, a la edad de 54 años.
Investigación
Evaluación de riesgos
En los últimos años, se han hecho muchas peticiones de métodos alternativos para evaluar el riesgo de rotura, y muchos creen que un método basado en la biomecánica puede ser más adecuado que el método actual basado en el diámetro. El modelado numérico es una herramienta valiosa para los investigadores, ya que permite calcular las tensiones aproximadas de la pared, revelando así el potencial de rotura de un aneurisma en particular. Se requieren modelos experimentales para validar estos resultados numéricos y proporcionar una mayor comprensión del comportamiento biomecánico del AAA. In vivo , los AAA muestran una gama variable de resistencias materiales [99], desde regiones hipóxicas débiles localizadas [100] hasta regiones y áreas de calcificaciones mucho más fuertes. [101]
Encontrar formas de predecir el crecimiento futuro de AAA se considera una prioridad de investigación. [102]
Otra línea de investigación relacionada es la utilización de modelos matemáticos de decisión (por ejemplo, procesos de decisión de Markov ) para determinar políticas de tratamiento mejoradas. Los resultados iniciales sugieren que una política más dinámica podría brindar beneficios, aunque tales afirmaciones no se han verificado clínicamente. [103] [104] Un estudio reciente mostró que los aneurismas se pueden predecir con precisión en cuanto a si son estables (sin reparación o intervención), requieren reparación o corren riesgo de ruptura a partir de exploraciones realizadas años antes de cualquier evento según una herramienta de clasificación basada en aprendizaje automático. [105]
Modelos experimentales
Ahora se pueden fabricar modelos experimentales utilizando una técnica novedosa que implica el proceso de fabricación de cera perdida por moldeo por inyección para crear réplicas de AAA anatómicamente correctas y específicas para el paciente. [106] El trabajo también se ha centrado en el desarrollo de análogos de materiales más realistas a los in vivo , y recientemente se creó una nueva gama de cauchos de silicona que permiten representar con mayor precisión las diversas propiedades de los materiales del AAA. [107] Estos modelos de caucho también se pueden utilizar en una variedad de situaciones experimentales, desde el análisis de estrés utilizando el método fotoelástico [108] Se están desarrollando nuevos dispositivos endovasculares que pueden tratar anatomías más complejas y tortuosas. [109]
Prevención y tratamiento
Un estudio realizado en animales demostró que la eliminación de una sola proteína evita que los daños tempranos en los vasos sanguíneos desencadenen complicaciones posteriores. Al eliminar el gen de una proteína de señalización llamada ciclofilina A (CypA) de una cepa de ratones, los investigadores pudieron proporcionar protección completa contra el aneurisma aórtico abdominal. [110]
Otra investigación reciente identificó a la granzima B ( GZMB ) (una enzima que degrada proteínas) como un objetivo potencial en el tratamiento de los aneurismas aórticos abdominales. La eliminación de esta enzima en modelos de ratones desaceleró la progresión de los aneurismas y mejoró la supervivencia. [111] [112]
Investigación preclínica
Los mecanismos que conducen al desarrollo de AAA aún no se comprenden completamente a nivel celular y molecular. Para comprender mejor la fisiopatología de AAA, a menudo es necesario utilizar modelos animales experimentales. A menudo se cuestiona qué tan bien se traducen estos modelos a la enfermedad humana. Si bien no existe un modelo animal que represente exactamente la condición humana, todos los existentes se centran en un aspecto fisiopatológico diferente de la enfermedad. La combinación de los resultados de diferentes modelos animales con la investigación clínica puede proporcionar una mejor visión general de la fisiopatología de AAA. Los modelos animales más comunes son roedores (ratones y ratas), aunque para ciertos estudios, como pruebas de dispositivos preclínicos o procedimientos quirúrgicos, se utilizan con mayor frecuencia modelos animales grandes (cerdos, ovejas). Los modelos de roedores de AAA se pueden clasificar según diferentes aspectos. Existen modelos de disección frente a modelos sin disección y modelos determinados genéticamente frente a modelos inducidos químicamente. Los modelos más utilizados son la infusión de angiotensina II en ratones knock out de ApoE (modelo de disección, inducido químicamente), el modelo de cloruro de calcio (modelo sin disección, inducido químicamente) y el modelo de elastasa (modelo sin disección, inducido químicamente). [113] [114] Un estudio reciente ha demostrado que la aplicación de β-aminopropionitrilo más elastasa a la aorta abdominal causa un aneurisma más grave en ratones en comparación con la elastasa sola. [115]
Referencias
- ^ abcdefghijklmnopqrstu vwxyz aa Kent KC (27 de noviembre de 2014). "Práctica clínica. Aneurismas aórticos abdominales". The New England Journal of Medicine . 371 (22): 2101–2108. doi :10.1056/NEJMcp1401430. PMID 25427112.
- ^ abcde Upchurch GR, Schaub TA (2006). "Aneurisma aórtico abdominal". Médico de familia estadounidense . 73 (7): 1198–1204. PMID 16623206.
- ^ ab Wittels K (noviembre de 2011). "Emergencias aórticas". Emergency Medicine Clinics of North America . 29 (4): 789–800, vii. doi :10.1016/j.emc.2011.09.015. PMID 22040707.
- ^ abcd "Hoja informativa sobre aneurisma aórtico". cdc.gov . 22 de julio de 2014. Archivado desde el original el 3 de febrero de 2015 . Consultado el 3 de febrero de 2015 .
- ^ ab GBD 2015 Mortality and Causes of Death Collaborators (8 de octubre de 2016). "Esperanza de vida global, regional y nacional, mortalidad por todas las causas y mortalidad por causas específicas para 249 causas de muerte, 1980-2015: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2015". Lancet . 388 (10053): 1459–1544. doi :10.1016/s0140-6736(16)31012-1. PMC 5388903 . PMID 27733281.
- ^ abcd Spangler R, Van Pham T, Khoujah D, Martinez JP (2014). "Emergencias abdominales en el paciente geriátrico". Revista Internacional de Medicina de Emergencia . 7 (1): 43. doi : 10.1186/s12245-014-0043-2 . PMC 4306086 . PMID 25635203.
- ^ ab LeFevre ML (19 de agosto de 2014). "Detección del aneurisma aórtico abdominal: declaración de recomendación del Grupo de trabajo de servicios preventivos de EE. UU." Anales de medicina interna . 161 (4): 281–290. doi :10.7326/m14-1204. PMID 24957320. S2CID 265875637.
- ^ ab Svensjö S, Björck M, Wanhainen A (diciembre de 2014). "Actualización sobre la detección del aneurisma aórtico abdominal: una revisión tópica". Revista Europea de Cirugía Vascular y Endovascular . 48 (6): 659–667. doi : 10.1016/j.ejvs.2014.08.029 . PMID 25443524.
- ^ Thomas DM, Hulten EA, Ellis ST, Anderson DM, Anderson N, McRae F, Malik JA, Villines TC, Slim AM (2014). "Reparación abierta versus endovascular del aneurisma aórtico abdominal en el contexto electivo y de emergencia en una población agrupada de 37.781 pacientes: una revisión sistemática y un metanálisis". ISRN Cardiology . 2014 : 149243. doi : 10.1155/2014/149243 . PMC 4004021 . PMID 25006502.
- ^ Biancari F, Catania A, D'Andrea V (noviembre de 2011). "Reparación endovascular electiva vs. abierta para aneurisma aórtico abdominal en pacientes de 80 años y mayores: revisión sistemática y metanálisis". Revista Europea de Cirugía Vascular y Endovascular . 42 (5): 571–6. doi : 10.1016/j.ejvs.2011.07.011 . PMID 21820922.
- ^ Paravastu SC, Jayarajasingam R, Cottam R, Palfreyman SJ, Michaels JA, Thomas SM (23 de enero de 2014). "Reparación endovascular del aneurisma aórtico abdominal". Base de Datos Cochrane de Revisiones Sistemáticas . 1 (1): CD004178. doi :10.1002/14651858.CD004178.pub2. PMC 10749584 . PMID 24453068.
- ^ Ilyas S, Shaida N, Thakor AS, Winterbottom A, Cousins C (febrero de 2015). "Imágenes de seguimiento de la reparación endovascular del aneurisma (EVAR): evaluación y tratamiento de complicaciones posoperatorias comunes". Radiología clínica . 70 (2): 183–196. doi :10.1016/j.crad.2014.09.010. PMID 25443774.
- ^ Bunce NH, Ray R, Patel H (2020). "30. Cardiología". En Feather A, Randall D, Waterhouse M (eds.). Medicina clínica de Kumar y Clark (10.ª ed.). Elsevier. págs. 1129–1130. ISBN 978-0-7020-7870-5.
- ^ GBD 2013 Mortality Causes of Death Collaborators (17 de diciembre de 2014). "Mortalidad global, regional y nacional por todas las causas y por causas específicas según edad y sexo para 240 causas de muerte, 1990-2013: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2013". Lancet . 385 (9963): 117–71. doi :10.1016/S0140-6736(14)61682-2. PMC 4340604 . PMID 25530442.
- ^ Fauci A (6 de marzo de 2008). "242". Principios de medicina interna de Harrison (17.ª ed.). McGraw-Hill Professional. ISBN 978-0-07-146633-2.
- ^ abcdef Aneurisma aórtico abdominal en eMedicine
- ^ Brown LC, Powell JT (septiembre de 1999). "Factores de riesgo de rotura de aneurisma en pacientes sometidos a vigilancia ecográfica". Anales de cirugía . 230 (3): 289–96, discusión 296–7. doi :10.1097/00000658-199909000-00002. PMC 1420874 . PMID 10493476.
- ^ abcde Treska V. et al.:Aneuryzma břišní aorty, Praga, 1999, ISBN 80-7169-724-9
- ^ Goldman L (25 de julio de 2011). Goldman's Cecil Medicine (24.ª edición). Filadelfia, Pensilvania: Elsevier Saunders. pág. 837. ISBN 978-1-4377-2788-3.
- ^ Keisler B, Carter C (abril de 2015). "Aneurisma aórtico abdominal". Am Fam Physician . 91 (8): 538–543. PMID 25884861.
- ^ Greenhalgh RM, Powell JT (enero de 2008). "Reparación endovascular del aneurisma aórtico abdominal". N. Engl. J. Med . 358 (5): 494–501. doi :10.1056/NEJMct0707524. PMID 18234753.
- ^ Baird PA, Sadovnick AD, Yee IM, Cole CW, Cole L (septiembre de 1995). "Riesgos de aneurisma aórtico abdominal entre hermanos". Lancet . 346 (8975): 601–604. doi :10.1016/S0140-6736(95)91436-6. PMID 7651004. S2CID 27523622.
- ^ Clifton MA (noviembre de 1977). "Aneurismas aórticos abdominales familiares". Br J Surg . 64 (11): 765–766. doi :10.1002/bjs.1800641102. PMID 588966. S2CID 40560333.
- ^ Rapini RP, Bolonia JL, Jorizzo JL (2007). Dermatología: Set de 2 volúmenes . San Luis, MO: Mosby. ISBN 978-1-4160-2999-1.
- ^ Conley BR, Doux JD, Lee PY, Bazar KA, Daniel SM, Yun AJ (1 de enero de 2005). "Integración de las teorías de Darwin y Bernoulli: la disfunción de la red de barorreceptores maladaptativa puede explicar la patogénesis de los aneurismas aórticos". Hipótesis médicas . 65 (2): 266–272. doi :10.1016/j.mehy.2005.03.006. ISSN 0306-9877. PMID 15922098.
- ^ Chamberlain CM, Ang LS, Boivin WA, Cooper DM, Williams SJ, Zhao H, Hendel A, Folkesson M, Swedenborg J, Allard MF, McManus BM, Granville DJ (2010). "La actividad de la granzima B extracelular independiente de la perforina contribuye al aneurisma aórtico abdominal". Am. J. Pathol . 176 (2): 1038–49. doi : 10.2353/ajpath.2010.090700. PMC 2808106. PMID 20035050.
- ^ Ang LS, Boivin WA, Williams SJ, Zhao H, Abraham T, Carmine-Simmen K, McManus BM, Bleackley RC, Granville DJ (2011). "Serpina3n atenúa la escisión y ruptura de decorina mediada por granzima B en un modelo murino de aneurisma aórtico". Cell Death Dis . 2 (9): e209. doi :10.1038/cddis.2011.88. PMC 3186906 . PMID 21900960.
- ^ MacSweeney ST, Powell JT, Greenhalgh RM (1994). "Patogénesis del aneurisma aórtico abdominal". Br J Surg . 81 (7): 935–41. doi :10.1002/bjs.1800810704. PMID 7922083. S2CID 21272785.
- ^ Biasetti J, Hussain F, Gasser TC (2011). "Flujo sanguíneo y vórtices coherentes en las aortas normales y aneurismáticas: un enfoque fluidodinámico para la formación de trombos intraluminales". JR Soc Interface . 8 (63): 1449–61. doi :10.1098/rsif.2011.0041. PMC 3163425 . PMID 21471188.
- ^ Lu F, Lin Y, Zhou J, Chen Z, Liu Y, Zhong M, Wang L (2024). "Obesidad y la paradoja de la obesidad en el aneurisma aórtico abdominal". Front Endocrinol (Lausana) . 15 : 1410369. doi : 10.3389/fendo.2024.1410369 . PMC 11269098. PMID 39055063 .
- ^ Green DB, Palumbo MC, Lau C (noviembre de 2018). "Imágenes de aneurismas aórticos toracoabdominales". J Thorac Imaging . 33 (6): 358–365. doi :10.1097/RTI.0000000000000341. PMID 29979239.
- ^ ab Fillinger MF, Marra SP, Raghavan ML, Kennedy FE (abril de 2003). "Predicción del riesgo de ruptura en el aneurisma aórtico abdominal durante la observación: estrés de la pared versus diámetro". Journal of Vascular Surgery . 37 (4): 724–732. doi : 10.1067/mva.2003.213 . PMID 12663969.
- ^ Chung TK, Gueldner PH, Kickliter TM, Liang NL, Vorp DA (noviembre de 2022). "Una técnica de aislamiento de saco objetiva y repetible para comparar métricas biomecánicas en aneurismas aórticos abdominales". Bioingeniería . 9 (11): 601. doi : 10.3390/bioengineering9110601 . ISSN 2306-5354. PMC 9687639 . PMID 36354512.
- ^ Gasser TC, Auer M, Labruto F, Swedenborg J, Roy J (2010). "Evaluación del riesgo de ruptura biomecánica de aneurismas aórticos abdominales: complejidad del modelo versus predictibilidad de simulaciones de elementos finitos". Eur J Vasc Endovasc Surg . 40 (2): 176–185. doi : 10.1016/j.ejvs.2010.04.003 . PMID 20447844.
- ^ "VASCOPS". Archivado desde el original el 17 de julio de 2011. Consultado el 15 de enero de 2011 .
- ^ ab Canchi T, Patnaik SS, Nguyen HN, Ng E, Narayanan S, Muluk SC, De Oliveira V, Finol EA (1 de junio de 2020). "Un estudio comparativo de los atributos biomecánicos y geométricos de los aneurismas aórticos abdominales en las poblaciones asiática y caucásica". Revista de ingeniería biomecánica . 142 (6). doi :10.1115/1.4045268. ISSN 1528-8951. PMC 10782868 . PMID 31633169. S2CID 204813645.
- ^ ab Rengarajan B, Patnaik SS, Finol EA (1 de diciembre de 2021). "Un análisis predictivo de la tensión de la pared en aneurismas aórticos abdominales utilizando un modelo de red neuronal". Revista de ingeniería biomecánica . 143 (12). doi :10.1115/1.4051905. ISSN 1528-8951. PMC 8420793 . PMID 34318314.
- ^ Doyle BJ, McGloughlin TM, Miller K, Powell JT, Norman PE (2014). "Las regiones de alto estrés de la pared pueden predecir la futura ubicación de la ruptura en el aneurisma aórtico abdominal". Cardiovasc Intervent Radiol . 37 (3): 815–818. doi :10.1007/s00270-014-0864-7. PMID 24554200. S2CID 35797072.
- ^ Timothy Jang (28 de agosto de 2017). "Evaluación del aneurisma aórtico abdominal mediante ecografía en la cama del paciente: técnica". Medscape . Archivado desde el original el 25 de enero de 2018.
- ^ "UOTW #35 - Ultrasonido de la semana". Ultrasonido de la semana . 27 de enero de 2015. Archivado desde el original el 9 de mayo de 2017 . Consultado el 27 de mayo de 2017 .
- ^ abc Lumb P (16 de enero de 2014). Descripción general del sistema arterial. Elsevier Health Sciences. ISBN 978-0-323-27817-1Archivado desde el original el 8 de septiembre de 2017. Consultado el 23 de agosto de 2017 .Página 56 en: Philip Lumb (2014). Ultrasonografía en cuidados intensivos. Libro electrónico . Elsevier Health Sciences. ISBN 978-0-323-27817-1.
- ^ abc Lindholt JS, Juul S, Fasting H, Henneberg EW (abril de 2005). "Detección de aneurismas aórticos abdominales: ensayo controlado aleatorizado en un solo centro". BMJ . 330 (7494): 750. doi :10.1136/bmj.38369.620162.82. PMC 555873 . PMID 15757960.
- ^ ab Hirsch AT, Haskal ZJ, Hertzer NR, Bakal CW, Creager MA, Halperin JL, Hiratzka LF, Murphy WR, Olin JW, Puschett JB, Rosenfield KA, Sacks D, Stanley JC, Taylor LM, White CJ, White J, White RA, Antman EM, Smith SC, Adams CD, Anderson JL, Faxon DP, Fuster V, Gibbons RJ, Halperin JL, Hiratzka LF, Hunt SA, Jacobs AK, Nishimura R, Ornato JP, Page RL, Riegel B (septiembre de 2006). "Directrices de la ACC/AHA para el tratamiento de pacientes con enfermedad arterial periférica (extremidad inferior, renal, mesentérica y aórtica abdominal)". Revista de radiología vascular e intervencionista . 17 (9): 1383–1398. doi : 10.1097/01.RVI.0000240426.53079.46 . PMID 16990459.
- ^ Kent KC (27 de noviembre de 2014). "Aneurismas aórticos abdominales". The New England Journal of Medicine . 371 (22): 2101–2108. doi :10.1056/NEJMcp1401430. PMID 25427112.
- ^ Jeffrey Jim, Robert W Thompson (5 de marzo de 2018). "Características clínicas y diagnóstico del aneurisma aórtico abdominal". UpToDate . Archivado desde el original el 30 de marzo de 2018.
- ^ ab US Preventive Services Task Force F, Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, Caughey AB, Doubeni CA, Epling JW J, Kubik M, Landefeld CS, Mangione CM, Pbert L, Silverstein M, Simon MA, Tseng CW, Wong JB (10 de diciembre de 2019). "Detección del aneurisma aórtico abdominal: declaración de recomendación del grupo de trabajo de servicios preventivos de EE. UU." JAMA . 322 (22): 2211–2218. doi : 10.1001/jama.2019.18928 . PMID 31821437.
- ^ ab Ali MU, Fitzpatrick-Lewis D, Miller J, Warren R, Kenny M, Sherifali D, Raina P (diciembre de 2016). "Detección de aneurisma aórtico abdominal en adultos asintomáticos". Journal of Vascular Surgery . 64 (6): 1855–1868. doi : 10.1016/j.jvs.2016.05.101 . PMID 27871502.
- ^ "Programa de detección de aneurisma aórtico abdominal del NHS" (PDF) .
- ^ "Aortascreening av nära släkting (cribado aórtico de un familiar cercano)" (PDF) . Consejo Regional de Västra Götaland . Archivado desde el original (PDF) el 4 de enero de 2019 . Consultado el 3 de enero de 2019 .
- ^ Robinson D, Mees B, Verhagen H, Chuen J (junio de 2013). "Aneurismas aórticos: detección, vigilancia y derivación". Australian Family Physician . 42 (6): 364–9. PMID 23781541.
- ^ ab Bown MJ, Sweeting MJ, Brown LC, Powell JT, Thompson SG (febrero de 2013). "Intervalos de vigilancia para aneurismas aórticos abdominales pequeños: un metaanálisis" (PDF) . JAMA . 309 (8): 806–13. doi :10.1001/jama.2013.950. PMID 23443444.
- ^ abc Ulug P, Powell JT, Martinez MA, Ballard DJ, Filardo G (1 de julio de 2020). "Cirugía para aneurismas aórticos abdominales pequeños asintomáticos". Base de Datos Cochrane de Revisiones Sistemáticas . 2020 (7): CD001835. doi :10.1002/14651858.CD001835.pub5. PMC 7389114. PMID 32609382 .
- ^ Timmers TK, van Herwaarden JA, de Borst GJ, Moll FL, Leenen LP (diciembre de 2013). "Supervivencia a largo plazo y calidad de vida después de la reparación abierta de un aneurisma aórtico abdominal". Revista Mundial de Cirugía . 37 (12): 2957–2964. doi :10.1007/s00268-013-2206-3. PMID 24132818. S2CID 9019195.
- ^ Premnath S, Zaver V, Hostalery A, Rowlands T, Quarmby J, Singh S (1 de julio de 2021). "Aneurismas aórticos abdominales micóticos: experiencia en un centro terciario y formulación de un protocolo de tratamiento". Anales de cirugía vascular . 74 : 246–257. doi :10.1016/j.avsg.2020.12.025. ISSN 0890-5096. PMID 33508457. S2CID 231760989.
- ^ Powell JT, Brown LC, Forbes JF, Fowkes FG, Greenhalgh RM, Ruckley CV, Thompson SG (junio de 2007). "Seguimiento final de 12 años de cirugía frente a vigilancia en el ensayo de aneurisma pequeño del Reino Unido". Br J Surg . 94 (6): 702–8. doi : 10.1002/bjs.5778 . PMID 17514693. S2CID 25392801.
- ^ Lederle FA, Wilson SE, Johnson GR, Reinke DB, Littooy FN, Acher CW, Ballard DJ, Messina LM, Gordon IL, Chute EP, Krupski WC, Busuttil SJ, Barone GW, Sparks S, Graham LM, Rapp JH, Makaroun MS, Moneta GL, Cambria RA, Makhoul RG, Eton D, Ansel HJ, Freischlag JA, Bandyk D (mayo de 2002). "Reparación inmediata comparada con vigilancia de aneurismas aórticos abdominales pequeños". N Engl J Med . 346 (19): 1437–44. doi : 10.1056/NEJMoa012573 . PMID 12000813.
- ^ Rutherford RB (junio de 2006). "Ensayos aleatorios de EVAR y aparición de evidencia de nivel i: ¿un cambio de paradigma en el tratamiento de aneurismas aórticos abdominales de gran tamaño?". Semin Vasc Surg . 19 (2): 69–74. doi :10.1053/j.semvascsurg.2006.03.001. PMID 16782510.
- ^ Lederle FA, Kane RL, MacDonald R, Wilt TJ (2007). "Revisión sistemática: reparación de aneurisma aórtico abdominal no roto". Anales de Medicina Interna . 146 (10): 735–41. doi :10.7326/0003-4819-146-10-200705150-00007. PMID 17502634. S2CID 20273503.
- ^ Participantes del ensayo EVAR (2005). "Reparación endovascular de aneurisma versus reparación abierta en pacientes con aneurisma aórtico abdominal (ensayo EVAR 1): ensayo controlado aleatorizado". Lancet . 365 (9478): 2179–86. doi :10.1016/S0140-6736(05)66627-5. PMID 15978925. S2CID 54288202.
- ^ Blankensteijn JD, de Jong SE, Prinssen M, van der Ham AC, Buth J, van Sterkenburg SM, Verhagen HJ, Buskens E, Grobbee DE (junio de 2005). "Resultados a dos años después de la reparación convencional o endovascular de aneurismas aórticos abdominales". N Inglés J Med . 352 (23): 2398–405. doi :10.1056/NEJMoa051255. hdl : 1874/14151 . PMID 15944424.
- ^ Participantes del ensayo EVAR (2005). "Reparación endovascular de aneurisma y resultados en pacientes no aptos para la reparación abierta de aneurisma aórtico abdominal (ensayo EVAR 2): ensayo controlado aleatorizado". Lancet . 365 (9478): 2187–92. doi :10.1016/S0140-6736(05)66628-7. PMID 15978926. S2CID 26174408.
- ^ Amato AC, Kahlberg AK, Bertoglio LB, Melissano GM, Chiesa RC (2008). "Tratamiento endovascular de un triple aneurisma paraanastomótico tras reconstrucción aortobiilíaca". Diario Vascular Brasileiro . 7 (3): 1–3. doi : 10.1590/S1677-54492008000300016 .
- ^ Badger S, Forster R, Blair PH, Ellis P, Kee F, Harkin DW (26 de mayo de 2017). "Tratamiento endovascular para el aneurisma aórtico abdominal roto". Base de Datos Cochrane de Revisiones Sistemáticas . 2017 (6): CD005261. doi :10.1002/14651858.CD005261.pub4. PMC 6481849. PMID 28548204 .
- ^ Hamilton H, Constantinou J, Ivancev K (abril de 2014). "El papel de la hipotensión permisiva en el tratamiento de los aneurismas aórticos abdominales rotos". The Journal of Cardiovascular Surgery . 55 (2): 151–159. PMID 24670823.
- ^ Bernstein EF, Chan EL (septiembre de 1984). "Aneurisma aórtico abdominal en pacientes de alto riesgo. Resultado del tratamiento selectivo basado en el tamaño y la tasa de expansión". Ann. Surg . 200 (3): 255–63. doi :10.1097/00000658-198409000-00003. PMC 1250467. PMID 6465980 .
- ^ Brewster DC, Cronenwett JL, Hallett JW, Johnston KW, Krupski WC, Matsumura JS (mayo de 2003). "Directrices para el tratamiento de los aneurismas aórticos abdominales. Informe de un subcomité del Consejo conjunto de la Asociación Estadounidense de Cirugía Vascular y la Sociedad de Cirugía Vascular". J. Vasc. Surg . 37 (5): 1106–17. doi : 10.1067/mva.2003.363 . PMID: 12756363.
- ^ Darling RC, Messina CR, Brewster DC, Ottinger LW (septiembre de 1977). "Estudio de autopsia de aneurismas aórticos abdominales no operados. El caso de la resección temprana". Circulation . 56 (3 Suppl): II161–4. PMID 884821.
- ^ ab Nicholls SC, Gardner JB, Meissner MH, Johansen HK (noviembre de 1998). "Rotura en aneurismas aórticos abdominales pequeños". Journal of Vascular Surgery . 28 (5): 884–8. doi : 10.1016/S0741-5214(98)70065-5 . PMID 9808857.
- ^ ab Vorp DA (2007). "Biomecánica del aneurisma aórtico abdominal". Revista de biomecánica . 40 (9): 1887–902. doi :10.1016/j.jbiomech.2006.09.003. PMC 2692528 . PMID 17254589.
- ^ Vorp DA, Raghavan ML, Webster MW (abril de 1998). "Estrés mecánico de la pared en el aneurisma aórtico abdominal: influencia del diámetro y la asimetría". Journal of Vascular Surgery . 27 (4): 632–9. doi : 10.1016/S0741-5214(98)70227-7 . PMID 9576075.
- ^ Sacks MS, Vorp DA, Raghavan ML, Federle MP, Webster MW (1999). "Geometría de superficie tridimensional in vivo de aneurismas aórticos abdominales". Anales de ingeniería biomédica . 27 (4): 469–79. doi :10.1114/1.202. PMID 10468231. S2CID 21394944.
- ^ ab Doyle BJ, Callanan A, Burke PE, Grace PA, Walsh MT, Vorp DA, McGloughlin TM (febrero de 2009). "Asimetría vascular como herramienta diagnóstica adicional en la evaluación de aneurismas aórticos abdominales". Revista de cirugía vascular . 49 (2): 443–54. doi :10.1016/j.jvs.2008.08.064. PMC 2666821 . PMID 19028061.
- ^ Vande Geest JP, Wang DH, Wisniewski SR, Makaroun MS, Vorp DA (2006). "Hacia un método no invasivo para la determinación de la distribución de la fuerza de la pared específica del paciente en aneurismas aórticos abdominales". Anales de ingeniería biomédica . 34 (7): 1098–1106. doi :10.1007/s10439-006-9132-6. PMID 16786395. S2CID 25411800.
- ^ Raghavan ML, Kratzberg J, Castro de Tolosa EM, Hanaoka MM, Walker P, da Silva ES (2006). "Distribución regional del espesor de la pared y propiedades de falla del aneurisma aórtico abdominal humano". Journal of Biomechanics . 39 (16): 3010–6. doi :10.1016/j.jbiomech.2005.10.021. PMID 16337949.
- ^ Raghavan ML, Webster MW, Vorp DA (1996). "Comportamiento biomecánico ex vivo del aneurisma aórtico abdominal: evaluación utilizando un nuevo modelo matemático". Anales de ingeniería biomédica . 24 (5): 573–82. doi :10.1007/BF02684226. PMID 8886238. S2CID 21970395.
- ^ Thubrikar MJ, Labrosse M, Robicsek F, Al-Soudi J, Fowler B (2001). "Propiedades mecánicas de la pared del aneurisma aórtico abdominal". Revista de ingeniería médica y tecnología . 25 (4): 133–42. doi :10.1080/03091900110057806. PMID 11601439. S2CID 218868284.
- ^ Fillinger MF, Raghavan ML, Marra SP, Cronenwett JL, Kennedy FE (septiembre de 2002). "Análisis in vivo del estrés mecánico de la pared y el riesgo de ruptura del aneurisma aórtico abdominal". Journal of Vascular Surgery . 36 (3): 589–97. doi : 10.1067/mva.2002.125478 . PMID 12218986.
- ^ Venkatasubramaniam AK, Fagan MJ, Mehta T, Mylankal KJ, Ray B, Kuhan G, Chetter IC, McCollum PT (agosto de 2004). "Un estudio comparativo de la tensión de la pared aórtica mediante análisis de elementos finitos para aneurismas aórticos abdominales rotos y no rotos". Revista Europea de Cirugía Vascular y Endovascular . 28 (2): 168–76. doi : 10.1016/j.ejvs.2004.03.029 . PMID 15234698.
- ^ Hirose Y, Takamiya M (febrero de 1998). "Curva de crecimiento del aneurisma aórtico roto". The Journal of Cardiovascular Surgery . 39 (1): 9–13. PMID 9537528.
- ^ Wang DH, Makaroun MS, Webster MW, Vorp DA (septiembre de 2002). "Efecto del trombo intraluminal en la tensión de la pared en modelos específicos de pacientes con aneurisma aórtico abdominal". Journal of Vascular Surgery . 36 (3): 598–604. doi : 10.1067/mva.2002.126087 . PMID 12218961.
- ^ Vorp DA, Vande Geest JP (agosto de 2005). "Determinantes biomecánicos de la ruptura del aneurisma aórtico abdominal". Arteriosclerosis, trombosis y biología vascular . 25 (8): 1558–66. doi :10.1161/01.ATV.0000174129.77391.55. PMID 16055757. S2CID 23649698.
- ^ Vande Geest JP, Di Martino ES, Bohra A, Makaroun MS, Vorp DA (2006). "Un índice de potencial de ruptura basado en la biomecánica para la evaluación del riesgo de aneurisma aórtico abdominal". Anales de la Academia de Ciencias de Nueva York . 1085 (1): 11–21. Bibcode :2006NYASA1085...11V. doi :10.1196/annals.1383.046. PMID 17182918. S2CID 40000934.
- ^ Doyle BJ, Callanan A, Walsh MT, Grace PA, McGloughlin TM (11 de julio de 2009). "Un índice de ruptura de análisis de elementos finitos (FEARI) como una herramienta adicional para la predicción de la ruptura del aneurisma aórtico abdominal". Prevención de enfermedades vasculares . 6 (1): 114–121. doi : 10.2174/1567270001006010114 . hdl : 10344/184 .
- ^ Kleinstreuer C, Li Z (2006). "Análisis y programa informático para la predicción del riesgo de ruptura de aneurismas aórticos abdominales". Ingeniería Biomédica en Línea . 5 (1): 19. doi : 10.1186/1475-925X-5-19 . PMC 1421417 . PMID 16529648.
- ^ Stenbaek J, Kalin B, Swedenborg J (noviembre de 2000). "El crecimiento del trombo puede ser un mejor predictor de ruptura que el diámetro en pacientes con aneurismas aórticos abdominales". Revista Europea de Cirugía Vascular y Endovascular . 20 (5): 466–9. doi : 10.1053/ejvs.2000.1217 . PMID 11112467.
- ^ Giannoglou G, Giannakoulas G, Soulis J, Chatzizisis Y, Perdikides T, Melas N, Parcharidis G, Louridas G (2006). "Predicción del riesgo de ruptura de aneurismas aórticos abdominales mediante el uso de varios parámetros geométricos: revisión del criterio del diámetro". Angiología . 57 (4): 487–94. doi :10.1177/0003319706290741. PMID 17022385. S2CID 22127197.
- ^ Watton PN, Hill NA, Heil M (noviembre de 2004). "Un modelo matemático para el crecimiento del aneurisma aórtico abdominal". Biomecánica y modelado en mecanobiología . 3 (2): 98–113. doi :10.1007/s10237-004-0052-9. PMID 15452732. S2CID 10539114.
- ^ Volokh KY, Vorp DA (2008). "Un modelo de crecimiento y ruptura del aneurisma aórtico abdominal". Revista de biomecánica . 41 (5): 1015–21. doi :10.1016/j.jbiomech.2007.12.014. PMID 18255074.
- ^ Bown MJ, Sutton AJ, Bell PR, Sayers RD (junio de 2002). "Un metaanálisis de 50 años de reparación de aneurisma aórtico abdominal roto". The British Journal of Surgery . 89 (6): 714–30. doi : 10.1046/j.1365-2168.2002.02122.x . PMID 12027981. S2CID 30298923.
- ^ Greenhalgh RM, Brown LC, Kwong GP, Powell JT, Thompson SG (2004). "Comparación de la reparación endovascular del aneurisma con la reparación abierta en pacientes con aneurisma aórtico abdominal (ensayo EVAR 1), resultados de mortalidad operatoria a los 30 días: ensayo controlado aleatorizado". Lancet . 364 (9437): 843–8. doi :10.1016/S0140-6736(04)16979-1. PMID 15351191. S2CID 26394236.
- ^ Salem MK, Rayt HS, Hussey G, Rafelt S, Nelson CP, Sayers RD, Naylor AR, Nasim A (diciembre de 2009). "¿Deberían incluirse los hombres asiáticos en los programas de detección del aneurisma aórtico abdominal?". Eur J Vasc Endovasc Surg . 38 (6): 748–9. doi : 10.1016/j.ejvs.2009.07.012 . hdl : 2381/7912 . PMID 19666232.
- ^ Wilmink TB, Quick CR, Day NE (diciembre de 1999). "La asociación entre el tabaquismo y los aneurismas aórticos abdominales". J Vasc Surg . 30 (6): 1099–105. doi : 10.1016/S0741-5214(99)70049-2 . PMID 10587395.
- ^ Livesay JJ, Messner GN, Vaughn WK (2005). "Hitos en el tratamiento del aneurisma aórtico: Denton A. Cooley, MD, y el Texas Heart Institute". Tex Heart Inst J. 32 ( 2): 130–4. PMC 1163455. PMID 16107099 .
- ^ Yusuf SW, Whitaker SC, Chuter TA, Wenham PW, Hopkinson BR (diciembre de 1994). "Reparación endovascular de emergencia de aneurisma aórtico con fugas". Lancet . 344 (8937): 1645. doi :10.1016/S0140-6736(94)90443-X. PMID 7984027. S2CID 45648419.
- ^ Lowenfels AB (14 de junio de 2002). «Pacientes famosos, operaciones famosas, parte 3». Medscape .
- ^ Ball L (27 de abril de 1989). «Ball muere por rotura de aorta». Los Angeles Times . Consultado el 12 de mayo de 2013 .
- ^ ab "Bob Dole se somete a una cirugía para tratar un aneurisma". USA Today vía Associated Press. 2001-06-27. Archivado desde el original el 2009-05-07 . Consultado el 2009-09-22 .
- ^ Mele C (12 de octubre de 2016). «Thomas Mikal Ford, conocido por su papel en la comedia de los 90 'Martin', muere a los 52 años». The New York Times . Consultado el 8 de marzo de 2019 .
- ^ Raghavan ML, Kratzberg J, Castro de Tolosa EM, Hanaoka MM, Walker P, da Silva ES (2006). "Distribución regional del espesor de la pared y propiedades de falla del aneurisma aórtico abdominal humano". J. Biomech . 39 (16): 3010–3016. doi :10.1016/j.jbiomech.2005.10.021. PMID 16337949.
- ^ Vorp DA, Lee PC, Wang DH, Makaroun MS, Nemoto EM, Ogawa S, Webster MW (2001). "Asociación de trombo intraluminal en aneurisma aórtico abdominal con hipoxia local y debilitamiento de la pared". Revista de Cirugía Vascular . 34 (2): 291–299. doi : 10.1067/mva.2001.114813 . PMID 11496282.
- ^ Speelman L, Bohra A, Bosboom EM, Schurink GW, van de Vosse FN, Makaorun MS, Vorp DA (2007). "Efectos de las calcificaciones de la pared en los análisis de estrés de pared específicos del paciente de aneurismas aórticos abdominales". Journal of Biomechanical Engineering . 129 (1): 105–109. doi :10.1115/1.2401189. PMID 17227104.
- ^ Lee R, Jones A, Cassimjee I, Handa A, Oxford Abdominal Aortic Aneurysm S (octubre de 2017). "Opinión internacional sobre las prioridades en la investigación de aneurismas aórticos abdominales pequeños y el camino potencial para que la investigación impacte en el manejo clínico". Revista Internacional de Cardiología . 245 : 253–255. doi :10.1016/j.ijcard.2017.06.058. PMID 28874296.
- ^ Mattila R, Siika A, Roy J, Wahlberg B (2016). "Un modelo de proceso de decisión de Markov para guiar el tratamiento de aneurismas aórticos abdominales". Conferencia IEEE sobre aplicaciones de control (CCA) de 2016. págs. 436–441. arXiv : 1611.02177 . doi :10.1109/CCA.2016.7587869. ISBN . 978-1-5090-0755-4.S2CID 5632830 .
- ^ Grant S, Sperrin M, Carlson E, Chinai N, Ntais D, Hamilton M, Dunn G, Bunchan I, Davies L, McCollum C (2015). "Cálculo de cuándo la reparación electiva del aneurisma aórtico abdominal mejora la supervivencia de pacientes individuales: desarrollo de la ayuda para la toma de decisiones sobre la reparación del aneurisma y evaluación económica". Evaluación de tecnologías sanitarias . 19 (32): 1–154. doi :10.3310/hta19320. PMC 4781543 . PMID 25924187.
- ^ Chung TK, Gueldner PH, Aloziem OU, Liang NL, Vorp DA (9 de febrero de 2024). "Un clasificador de pronóstico de aneurisma aórtico abdominal basado en inteligencia artificial para predecir los resultados del paciente". Scientific Reports . 14 (1): 3390. Bibcode :2024NatSR..14.3390C. doi :10.1038/s41598-024-53459-5. ISSN 2045-2322. PMC 10858046 . PMID 38336915.
- ^ Doyle BJ, Morris LG, Callanan A, Kelly P, Vorp DA, McGloughlin TM (1 de junio de 2008). "Reconstrucción 3D y fabricación de aneurismas aórticos abdominales reales: de la tomografía computarizada al modelo de silicona". Journal of Biomechanical Engineering . 130 (3): 034501. doi :10.1115/1.2907765. PMID 18532870.
- ^ Doyle BJ, Corbett TJ, Cloonan AJ, O'Donnell MR, Walsh MT, Vorp DA, McGloughlin TM (octubre de 2009). "Modelado experimental de aneurismas aórticos: nuevas aplicaciones de cauchos de silicona". Ingeniería médica y física . 31 (8): 1002–1012. doi :10.1016/j.medengphy.2009.06.002. PMC 2757445 . PMID 19595622.
- ^ Doyle BJ, Corbett TJ, Callanan A, Walsh MT, Vorp DA, McGloughlin TM (junio de 2009). "Una comparación experimental y numérica de las ubicaciones de ruptura de un aneurisma aórtico abdominal". Revista de terapia endovascular . 16 (3): 322–335. doi :10.1583/09-2697.1. PMC 2795364 . PMID 19642790.
- ^ Albertini JN, Perdikides T, Soong CV, Hinchliffe RJ, Trojanowska M, Yusuf SW (junio de 2006). "Reparación endovascular de aneurismas aórticos abdominales en pacientes con angulación grave del cuello proximal mediante un stent-graft flexible: experiencia multicéntrica europea". The Journal of Cardiovascular Surgery . 47 (3): 245–250. PMID 16760860. ProQuest 224419745.
- ^ "Estudio establece nuevo objetivo de tratamiento importante en arterias enfermas". US News & World Report . 10 de mayo de 2009. Archivado desde el original el 6 de junio de 2011.
- ^ Chamberlain CM, Ang LS, Boivin WA, Cooper DM, Williams SJ, Zhao H, Hendel A, Folkesson M, Swedenborg J, Allard MF, McManus BM, Granville DJ (2010). "La actividad de la granzima B extracelular independiente de la perforina contribuye al aneurisma aórtico abdominal". The American Journal of Pathology . 176 (2): 1038–1049. doi :10.2353/ajpath.2010.090700. PMC 2808106 . PMID 20035050.
- ^ "Un descubrimiento señala el camino hacia un nuevo tratamiento para los aneurismas". Universidad de Columbia Británica. 27 de enero de 2010. Archivado desde el original el 19 de febrero de 2010.
- ^ Sénémaud J, Caligiuri G, Etienne H, Delbosc S, Michel JB, Coscas R (marzo de 2017). "Relevancia traslacional y avances recientes de los modelos animales de aneurisma aórtico abdominal". Arteriosclerosis, trombosis y biología vascular . 37 (3): 401–410. doi : 10.1161/ATVBAHA.116.308534 . ISSN 1079-5642. PMID 28062500.
- ^ Daugherty A, Cassis LA (1 de marzo de 2004). "Modelos de ratón de aneurismas aórticos abdominales". Arteriosclerosis, trombosis y biología vascular . 24 (3): 429–434. doi :10.1161/01.ATV.0000118013.72016.ea. PMID 14739119. S2CID 28971998.
- ^ Berman AG, Romary DJ, Kerr KE, Gorazd NE, Wigand MM, Patnaik SS, Finol EA, Cox AD, Goergen CJ (7 de enero de 2022). "La gravedad y el crecimiento experimentales del aneurisma aórtico dependen de la concentración tópica de elastasa y de la inhibición de la lisiloxidasa". Scientific Reports . 12 (1): 99. Bibcode :2022NatSR..12...99B. doi :10.1038/s41598-021-04089-8. ISSN 2045-2322. PMC 8742076 . PMID 34997075.
Enlaces externos
- Grupo de Revisión Cochrane de Enfermedades Vasculares Periféricas
![Medición aórtica en ecografía abdominal en el plano axial entre los márgenes externos de la pared aórtica[39]](http://upload.wikimedia.org/wikipedia/commons/thumb/7/7b/Ultrasonographic_measurement_of_aortic_diameter_at_the_navel.svg/120px-Ultrasonographic_measurement_of_aortic_diameter_at_the_navel.svg.png)