Cáncer oral
| Cáncer oral | |
|---|---|
| Otros nombres | Cáncer de labio, cavidad oral y faringe, cáncer de boca, cáncer de lengua, cáncer de labios, cavidad oral y faringe [1] |
 | |
| Cáncer oral en el costado de la lengua, un sitio común junto con el piso de la boca. | |
| Especialidad | Oncología , cirugía oral y maxilofacial , cirugía ORL |
| Síntomas | Mancha blanca o roja áspera y persistente en la boca que dura más de 2 semanas, ulceración, bultos o protuberancias en el cuello, dolor, dientes flojos, dificultad para tragar |
| Factores de riesgo | Fumar, beber alcohol, infección por VPH, exposición al sol, masticar tabaco |
| Método de diagnóstico | Biopsia de tejido |
| Diagnóstico diferencial | Cáncer oral, carcinoma de células no escamosas , tumores de las glándulas salivales, enfermedad benigna de las mucosas |
| Prevención | Evitar factores de riesgo, [2] Vacunación contra el VPH [3] |
| Tratamiento | Cirugía, radiación, quimioterapia. |
| Pronóstico | Supervivencia a cinco años ~ 65% (EE. UU. 2015) [4] |
| Frecuencia | 355.000 casos nuevos (2018) [5] |
| Fallecidos | 177.000 (2018) [5] |
El cáncer oral , también conocido como cáncer de cavidad oral , cáncer de lengua o cáncer de boca , es un cáncer del revestimiento de los labios, la boca o la parte superior de la garganta. [6] En la boca, comienza más comúnmente como una mancha roja o blanca indolora , que se engrosa, se ulcera y continúa creciendo. Cuando está en los labios, comúnmente parece una úlcera costrosa persistente que no sana y crece lentamente. [7] Otros síntomas pueden incluir dificultad o dolor al tragar, nuevos bultos o protuberancias en el cuello, hinchazón en la boca o una sensación de entumecimiento en la boca o los labios. [8]
Los factores de riesgo incluyen el consumo de tabaco y alcohol . [9] [10] Aquellos que consumen alcohol y tabaco tienen un riesgo 15 veces mayor de cáncer oral que aquellos que no consumen ninguno. [11] Otros factores de riesgo incluyen masticar nuez de betel [12] y la exposición al sol en el labio. [13] La infección por VPH puede desempeñar un papel limitado en algunos cánceres de cavidad oral. [14] El cáncer oral es un subgrupo de cánceres de cabeza y cuello . [6] El diagnóstico se realiza mediante una muestra ( biopsia ) de la lesión, seguida de un estudio de imágenes (llamado estadificación) que puede incluir tomografía computarizada , resonancia magnética , tomografía por emisión de positrones para determinar la extensión local del tumor y si la enfermedad se ha propagado a partes distantes del cuerpo.
El cáncer bucal se puede prevenir evitando los productos de tabaco, limitando el consumo de alcohol, protegiéndose los labios del sol, vacunándose contra el VPH y evitando masticar nueces de betel . Los tratamientos utilizados para el cáncer bucal pueden incluir una combinación de cirugía (para extirpar el tumor y los ganglios linfáticos regionales ), radioterapia , quimioterapia o terapia dirigida . Los tipos de tratamientos dependerán del tamaño, la ubicación y la propagación del cáncer, teniendo en cuenta la salud general de la persona. [7]
En 2018, el cáncer oral se produjo en todo el mundo en aproximadamente 355.000 personas y resultó en 177.000 muertes. [5] Entre 1999 y 2015 en los Estados Unidos, la tasa de cáncer oral aumentó un 6% (de 10,9 a 11,6 por 100.000). Las muertes por cáncer oral durante este tiempo disminuyeron un 7% (de 2,7 a 2,5 por 100.000). [15] El cáncer oral tiene una tasa de supervivencia general a 5 años del 65% en los Estados Unidos a partir de 2015. [4] Esto varía del 84% si se diagnostica cuando está localizado, en comparación con el 66% si se ha propagado a los ganglios linfáticos del cuello, y el 39% si se ha propagado a partes distantes del cuerpo. [4] Las tasas de supervivencia también dependen de la ubicación de la enfermedad en la boca. [16]
Signos y síntomas
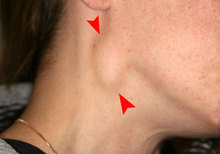

Los signos y síntomas del cáncer oral dependen de la ubicación del tumor , pero generalmente son manchas delgadas, irregulares, rojas y/o blancas en la boca. El signo de advertencia clásico es una mancha áspera persistente con ulceración y un borde elevado que es mínimamente doloroso. En el labio, la úlcera es más comúnmente costrosa y seca, y en la faringe es más comúnmente una masa. También puede estar asociado con dientes flojos, sangrado de encías, dolor de oído persistente , una sensación de entumecimiento en el labio y el mentón, o hinchazón. [17] Cuando el cáncer se extiende a la orofaringe (parte posterior de la garganta), también puede haber dificultad para tragar .
Por lo general, las lesiones causan muy poco dolor hasta que se hacen más grandes y luego se asocian con un dolor local, sensación de ardor o dolor de oído (otalgia referida). [18] A medida que la lesión se propaga a los ganglios linfáticos del cuello, se desarrollará una masa dura e indolora. Si se propaga a otras partes del cuerpo, pueden desarrollarse dolores generales, con mayor frecuencia debido a metástasis ósea . [18]
Causas
Las principales causas del cáncer oral son el alcohol y el tabaco (fumado o masticado ). El riesgo es especialmente alto cuando una persona usa ambos regularmente. Cuanto más se consume de cualquiera de ellos, mayor es el riesgo de desarrollar cáncer oral. Como todos los factores ambientales, la velocidad a la que se desarrollará el cáncer depende de la dosis, la frecuencia y el método de aplicación del carcinógeno (la sustancia que está causando el cáncer). [19] [20] Además del tabaco y el alcohol, otros carcinógenos para el cáncer oral incluyen virus (en particular, VPH 16 y 18), radiación y luz ultravioleta . [7]
Tabaco
El tabaco es la principal causa de cáncer oral y faríngeo. El consumo de tabaco aumenta el riesgo de cáncer oral entre 3 y 6 veces [20] [9] y es responsable de alrededor del 40% de todos los cánceres orales. [21] El tabaco sin humo (incluido el tabaco de mascar , el rapé y el snus ) también causa cáncer oral. [22] [23] [24] Fumar puros y pipa también son factores de riesgo importantes. [25]
El uso de cigarrillos electrónicos también puede conducir al desarrollo de cánceres de cabeza y cuello debido a las sustancias como propilenglicol , glicerol , nitrosaminas y metales contenidos en ellos, que pueden causar daños a las vías respiratorias. [26]
Hasta el momento no se ha demostrado que el consumo de marihuana esté asociado con el riesgo de cáncer de cabeza y cuello. [27]
Alcohol
El consumo de alcohol es una de las principales causas del cáncer bucal. [28] [29] Fue responsable del 20 % de los casos de cáncer bucal a nivel mundial en 2020. [30] Cuanto más alcohol se consume con regularidad, mayor es el riesgo, pero el consumo leve o moderado de alcohol aún aumenta un poco las probabilidades de contraer cáncer bucal. [31] El riesgo es especialmente alto cuando se consume tanto alcohol como tabaco. [32]
Ha sido controvertido si el uso de enjuagues bucales a base de alcohol aumenta el riesgo de cáncer oral. [33] A partir de 2024, hay alguna evidencia limitada que respalda que el uso de enjuagues bucales que contienen alcohol puede aumentar la aparición de cáncer oral en algunos casos. [34] Existen interacciones complejas entre el contenido de alcohol, los patrones de uso, la reducción de patógenos orales, la mala higiene bucal, el tabaquismo y el consumo de alcohol que hacen que cualquier conclusión general sea muy tenue en ausencia de estudios rigurosamente controlados. [35] [34] En los análisis de subgrupos, varias combinaciones de tabaquismo, consumo de alcohol, mala higiene bucal y uso de enjuague bucal varias veces al día durante 35 años o más aumentaron significativamente el riesgo. [36] Aunque el alcohol es necesario para disolver algunos agentes antimicrobianos activos, Rao et al. recomiendan reducir el contenido de alcohol de los enjuagues bucales si es posible. [34]
Virus del papiloma humano
La infección por el virus del papiloma humano (VPH), en particular el tipo 16, es una causa de cáncer orofaríngeo (amígdalas, base de la lengua). [37] Sin embargo, su papel en la génesis de los cánceres de la cavidad oral es un tema de debate. [14] Un metaanálisis de 2023 observó que el VPH estaba presente en el 6% de todos los casos de cáncer de la cavidad oral, sin embargo, sin establecer un papel de este virus en la oncogénesis de estos tumores. Los autores incluso informaron que algunos tumores de la base de la lengua pueden haber sido clasificados erróneamente como tumores de la cavidad oral, aumentando así erróneamente la tasa de cánceres de la cavidad oral con VPH positivo. [38]
Nuez de betel

Se sabe que masticar nueces de betel (paan) y productos a base de nueces de areca es un factor de riesgo importante para desarrollar cáncer bucal incluso en ausencia de tabaco. Duplica el riesgo de cáncer bucal 2,1 veces [20] y cuando se mastica con tabaco adicional en su preparación (como en gutka ), el riesgo es aún mayor. [39]
En la India, donde estas prácticas son comunes, el cáncer bucal representa hasta el 40% de todos los cánceres, en comparación con apenas el 4% en el Reino Unido .
Trasplante de células madre
Las personas que se han sometido a un trasplante de células madre hematopoyéticas (TCMH) tienen un mayor riesgo de padecer cáncer oral. El cáncer oral posterior al TPH puede tener un comportamiento más agresivo y un peor pronóstico, en comparación con el cáncer oral en personas que no han recibido tratamiento con TPH. [40] Se supone que este efecto se debe a la supresión inmunitaria continua durante toda la vida y a la enfermedad crónica de injerto contra huésped oral . [40]
Este virus HPV16 (junto con el HPV18) es el mismo virus responsable de la gran mayoría de los cánceres de cuello uterino y es la infección de transmisión sexual más común. Los factores de riesgo para desarrollar cáncer orofaríngeo HPV-positivo incluyen tener múltiples parejas sexuales, tener sexo anal y oral y un sistema inmunológico débil. [41]
Lesiones premalignas

Una lesión premaligna (o precancerosa) se define como "un tejido benigno, morfológicamente alterado que tiene un riesgo mayor de lo normal de transformación maligna". Hay varios tipos diferentes de lesiones premalignas que ocurren en la boca. Algunos cánceres orales comienzan como manchas blancas ( leucoplasia ), manchas rojas ( eritroplasia ) o manchas rojas y blancas mixtas (eritroleucoplasia o "leucoplasia moteada"). Otras lesiones premalignas comunes incluyen fibrosis submucosa oral y queilitis actínica . [42] En el subcontinente indio, la fibrosis submucosa oral es muy común debido a la masticación de nueces de betel . Esta afección se caracteriza por una apertura limitada de la boca y una sensación de ardor al comer alimentos picantes. Esta es una lesión progresiva en la que la apertura de la boca se limita progresivamente y, más tarde, incluso la alimentación normal se vuelve difícil.
Fisiopatología
El carcinoma escamocelular oral es el producto final de una proliferación descontrolada de células basales mucosas. Una única célula precursora se transforma en un clon formado por muchas células hijas con una acumulación de genes alterados llamados oncogenes . Lo que caracteriza a un tumor maligno sobre uno benigno es su capacidad de hacer metástasis. Esta capacidad es independiente del tamaño o grado del tumor (a menudo, los cánceres de crecimiento aparentemente lento como el carcinoma adenoide quístico pueden hacer metástasis ampliamente). No es solo el crecimiento rápido lo que caracteriza a un cáncer , sino su capacidad para secretar enzimas, factores angiogénicos, factores de invasión, factores de crecimiento y muchos otros factores que le permiten propagarse. [7]
La relación causal completa entre el consumo de alcohol y el riesgo elevado de cáncer sigue sin estar clara, pero el acetaldehído desempeña un papel importante. [43] Inmediatamente después del consumo de alcohol, hay niveles elevados de acetaldehído en la saliva, que alcanzan su punto máximo después de unos 2 minutos. El acetaldehído es producido por el microbioma oral y también por enzimas en la mucosa oral, las glándulas salivales y el hígado. También está presente de forma natural en las bebidas alcohólicas. De estos, el microbioma es el principal contribuyente, representando al menos la mitad del acetaldehído presente. La mala higiene bucal, el tabaquismo y el consumo excesivo de alcohol inducen un aumento de las bacterias productoras de acetaldehído en la boca. Muchas especies de bacterias contribuyen a la producción de acetaldehído y se desconoce su importancia epidemiológica. El acetaldehído reacciona con las células epiteliales orales, induciendo modificaciones del ADN, que pueden provocar mutaciones y el desarrollo de cáncer. La capacidad de metabolizar el acetaldehído en la boca es limitada, por lo que puede permanecer en la saliva durante horas. Se pueden utilizar comprimidos de L-cisteína para disminuir la exposición al acetaldehído en la cavidad oral. [44]
Diagnóstico
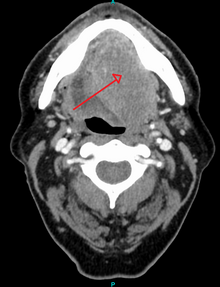

El diagnóstico de cáncer oral se completa para (1) diagnóstico inicial, (2) estadificación y (3) planificación del tratamiento. Primero se completa una historia clínica completa y un examen clínico, luego se corta una cuña de tejido de la lesión sospechosa para el diagnóstico de tejido . Esto se puede hacer con biopsia de bisturí, biopsia por punción , biopsia con aguja fina o con aguja gruesa . En este procedimiento, el cirujano corta todo el tejido, o una parte del mismo, para que un patólogo lo examine bajo un microscopio . [45] Las biopsias con cepillo no se consideran precisas para el diagnóstico de cáncer oral. [46] Los biomarcadores salivales también están bajo investigación con resultados emergentes y podrían usarse potencialmente como una herramienta de diagnóstico no invasiva en el futuro. [47]
Con la primera biopsia, el patólogo proporcionará un diagnóstico de tejido (por ejemplo, carcinoma de células escamosas ) y clasificará la estructura celular. Puede agregar información adicional que se puede utilizar en la estadificación y la planificación del tratamiento, como la tasa mitótica , la profundidad de la invasión y el estado del VPH del tejido.
Una vez que se confirma que el tejido es canceroso, se realizarán otras pruebas para:
- evaluar mejor el tamaño de la lesión ( tomografía computarizada , resonancia magnética o tomografía por emisión de positrones con 18F-fluorodesoxiglucosa (FDG)), [45] : 143
- buscar otros tipos de cáncer en el tracto aerodigestivo superior (que puede incluir una endoscopia de la cavidad nasal / faringe , laringe , bronquios y esófago llamada panendoscopia o cuadradocopia),
- propagación a los ganglios linfáticos ( tomografía computarizada ) o
- propagación a otras partes del cuerpo ( radiografía de tórax , medicina nuclear ).
También se pueden realizar otras pruebas más invasivas, como la aspiración con aguja fina , la biopsia de los ganglios linfáticos y la biopsia del ganglio centinela . Cuando el cáncer se ha propagado a los ganglios linfáticos, es necesario determinar su ubicación exacta, su tamaño y su propagación más allá de la cápsula (de los ganglios linfáticos), ya que cada uno de ellos puede tener un impacto significativo en el tratamiento y el pronóstico. Pequeñas diferencias en el patrón de propagación de los ganglios linfáticos pueden tener un impacto significativo en el tratamiento y el pronóstico. Se puede recomendar la panendoscopia, porque los tejidos de todo el tracto aerodigestivo superior generalmente se ven afectados por los mismos carcinógenos , por lo que otros cánceres primarios son una ocurrencia común. [48] [49]
A partir de estos hallazgos colectivos, teniendo en cuenta la salud y los deseos de la persona, el equipo oncológico desarrolla un plan de tratamiento. Dado que la mayoría de los cánceres bucales requieren extirpación quirúrgica, se realizará una segunda serie de pruebas histopatológicas en cualquier tumor extirpado para determinar el pronóstico y la necesidad de cirugía adicional, quimioterapia, radiación, inmunoterapia u otras intervenciones.
Clasificación
El cáncer oral es un subgrupo de cánceres de cabeza y cuello que incluye los de orofaringe , laringe , cavidad nasal y senos paranasales , glándulas salivales y glándula tiroides . El melanoma oral , si bien forma parte de los cánceres de cabeza y cuello, se considera por separado. [6] Otros cánceres pueden ocurrir en la boca (como cáncer de huesos , linfoma o cánceres metastásicos de sitios distantes), pero también se consideran por separado de los cánceres orales. [6]
Puesta en escena
La estadificación del cáncer oral es una evaluación del grado de propagación del cáncer desde su fuente original. [50] Es uno de los factores que afectan tanto el pronóstico como el posible tratamiento del cáncer oral. [50]
La evaluación del carcinoma de células escamosas de la boca y la faringe se realiza mediante la clasificación TNM (tumor, ganglio linfático, metástasis). Esta se basa en el tamaño del tumor primario, la afectación de los ganglios linfáticos y la metástasis a distancia. [51]
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

La evaluación de TMN permite clasificar a la persona en un grupo de estadificación pronóstica; [51]
| Cuando T es... | Y N es... | Y M es... | Luego el grupo de escenario es... |
|---|---|---|---|
| Este | N0 | M0 | 0 |
| T1 | N0 | M0 | I |
| T2 | N0 | M0 | II |
| T3 | N0 | M0 | III |
| T1, T2, T3 | N1 | M0 | III |
| T4a | N0,N1 | M0 | IVA |
| T1, T2, T3, T4a | N2 | M0 | IVA |
| Cualquier T | N3 | M0 | IVB |
| T4b | Cualquier N | M0 | IVB |
| Cualquier T | Cualquier N | M1 | VCI |
Cribado
En 2013, el Grupo de Trabajo de Servicios Preventivos de Estados Unidos (USPSTF) declaró que la evidencia era insuficiente para determinar el equilibrio entre los beneficios y los daños de la detección del cáncer oral en adultos sin síntomas por parte de los proveedores de atención primaria. [52] La Academia Estadounidense de Médicos de Familia llega a conclusiones similares, mientras que la Sociedad Estadounidense del Cáncer recomienda que los adultos mayores de 20 años que se realizan exámenes de salud periódicos se hagan examinar la cavidad oral para detectar el cáncer. [52] La Asociación Dental Estadounidense recomienda que los proveedores permanezcan alertas a los signos de cáncer durante los exámenes de rutina. [52]
Existen diversos dispositivos de detección, como el azul de toluidina , la biopsia por cepillado o la obtención de imágenes por fluorescencia ; sin embargo, no hay evidencia de que el uso rutinario de estos dispositivos en la práctica odontológica general sea útil. [53] Los riesgos potenciales del uso de dispositivos de detección incluyen falsos positivos, biopsias quirúrgicas innecesarias y una carga financiera. [53] Los ensayos de micronúcleos pueden ayudar en la detección temprana de lesiones premalignas y malignas, mejorando así la supervivencia y reduciendo la morbilidad asociada con el tratamiento. [ cita médica necesaria ]
También se han realizado investigaciones que demuestran el potencial de utilizar la citología oral como prueba diagnóstica para el cáncer oral en lugar de las técnicas de biopsia tradicionales. En la citología oral, se utiliza un cepillo para tomar algunas células de la lesión o zona sospechosa y estas se envían a un laboratorio para su análisis. [54] Esto puede ser mucho menos invasivo y doloroso que una biopsia con bisturí para el paciente; sin embargo, es necesario realizar más investigaciones antes de que la citología oral pueda considerarse una herramienta de detección sistemática eficaz en comparación con las biopsias. [54]
Gestión
El cáncer oral (carcinoma de células escamosas) generalmente se trata con cirugía sola o en combinación con terapia complementaria, incluida la radiación, con o sin quimioterapia. [45] : 602 Con lesiones pequeñas (T1), la cirugía o la radiación tienen tasas de control similares, por lo que la decisión sobre cuál usar se basa en el resultado funcional y las tasas de complicaciones. [45]
Cirugía
En la mayoría de los centros, la extirpación del carcinoma de células escamosas de la cavidad oral y el cuello se logra principalmente mediante cirugía. Esto también permite un examen detallado del tejido para las características histopatológicas , como la profundidad y la propagación a los ganglios linfáticos que podrían requerir radiación o quimioterapia. Para lesiones pequeñas (T1-2), el acceso a la cavidad oral es a través de la boca. Cuando la lesión es más grande, afecta el hueso del maxilar o la mandíbula , o el acceso es limitado debido a la apertura de la boca, se divide el labio superior o inferior y se tira de la mejilla hacia atrás para dar un mayor acceso a la boca. [45] Cuando el tumor afecta el hueso de la mandíbula, o cuando la cirugía o la radiación causarán una apertura bucal limitada grave, también se extirpa parte del hueso con el tumor.
Manejo del cuello

La propagación del cáncer desde la cavidad oral hasta los ganglios linfáticos del cuello tiene un efecto significativo en la supervivencia . Entre el 60 y el 70 % de las personas con cáncer oral en etapa temprana no tendrán afectación de los ganglios linfáticos del cuello clínicamente , pero entre el 20 y el 30 % de esas personas (o hasta el 20 % de todos los afectados) tendrán una propagación clínicamente indetectable del cáncer a los ganglios linfáticos del cuello (llamada enfermedad oculta).
El manejo del cuello es crucial, ya que la propagación a este reduce la probabilidad de supervivencia en un 50%. [55] Si hay evidencia de afectación de los ganglios linfáticos del cuello, durante la fase de diagnóstico, generalmente se realiza una disección radical modificada del cuello . Cuando los ganglios linfáticos del cuello no tienen evidencia clínica de afectación, pero la lesión de la cavidad oral tiene un alto riesgo de propagación (por ejemplo, lesiones T2 o superiores), se puede realizar una disección del cuello de los ganglios linfáticos por encima del nivel del músculo omohioideo . Las lesiones T1 que tienen un grosor de 4 mm o más tienen un riesgo significativo de propagación a los ganglios del cuello. Cuando se encuentra enfermedad en los ganglios después de la extirpación (pero no se ve clínicamente), las tasas de recurrencia son del 10 al 24%. Si se agrega radiación posoperatoria, la tasa de fracaso es del 0 al 15%. Cuando se encuentran ganglios linfáticos clínicamente durante la fase de diagnóstico y se agrega radiación posoperatoria, el control de la enfermedad es >80%. [56]
Radioterapia y quimioterapia
.jpg/440px-Radiation_(10613606134).jpg)
La quimioterapia y la radioterapia se utilizan con mayor frecuencia, como complemento a la cirugía, para controlar el cáncer oral que es mayor que la etapa 1, o se ha propagado a los ganglios linfáticos regionales u otras partes del cuerpo. [45] La radioterapia sola se puede utilizar en lugar de la cirugía, para lesiones muy pequeñas, pero generalmente se utiliza como complemento cuando las lesiones son grandes, no se pueden extirpar por completo o se han propagado a los ganglios linfáticos del cuello. La quimioterapia es útil en los cánceres orales cuando se utiliza en combinación con otras modalidades de tratamiento como la radioterapia, pero no se utiliza sola como monoterapia. Cuando la cura es poco probable, también se puede utilizar para prolongar la vida y se puede considerar un cuidado paliativo pero no curativo . [57]
Se ha demostrado que la terapia con anticuerpos monoclonales (con agentes como cetuximab ) es eficaz en el tratamiento de cánceres de cabeza y cuello de células escamosas, y es probable que tenga un papel cada vez mayor en el manejo futuro de esta afección cuando se usa junto con otras modalidades de tratamiento establecidas, aunque no es un reemplazo para la quimioterapia en cánceres de cabeza y cuello. [58] [57] Asimismo, las terapias dirigidas molecularmente y las inmunoterapias pueden ser efectivas para el tratamiento de cánceres orales y orofaríngeos. Agregar anticuerpo monoclonal del receptor del factor de crecimiento epidérmico (mAb EGFR) al tratamiento estándar puede aumentar la supervivencia, manteniendo el cáncer limitado a esa área del cuerpo y puede disminuir la reaparición del cáncer. [58]
Rehabilitación
Después del tratamiento, puede ser necesaria una rehabilitación para mejorar el movimiento, la masticación, la deglución y el habla. En esta etapa pueden participar los logopedas . El tratamiento del cáncer oral suele estar a cargo de un equipo multidisciplinario, con profesionales del campo de la radioterapia, la cirugía, la quimioterapia, la nutrición, la odontología e incluso la psicología, todos ellos posiblemente involucrados en el diagnóstico, el tratamiento, la rehabilitación y la atención. Debido a la ubicación del cáncer oral, puede haber un período en el que la persona requiera una traqueotomía y una sonda de alimentación .
Pronóstico
Las tasas de supervivencia del cáncer oral dependen del sitio preciso y del estadio del cáncer en el momento del diagnóstico. En general, los datos de 2011 de la base de datos SEER muestran que la supervivencia es de alrededor del 57% a los cinco años cuando se consideran todos los estadios del diagnóstico inicial, todos los géneros, todas las etnias, todos los grupos de edad y todas las modalidades de tratamiento. Las tasas de supervivencia para los cánceres en estadio 1 son de aproximadamente el 90%, de ahí el énfasis en la detección temprana para aumentar los resultados de supervivencia de las personas. Se informan tasas de supervivencia similares de otros países, como Alemania. [59]
Epidemiología
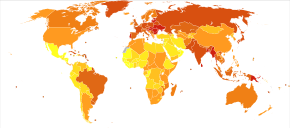
A nivel mundial, se presentó en aproximadamente 355.000 personas y resultó en 177.000 muertes en 2018. [5] De estas 355.000, aproximadamente 246.000 son hombres y 108.000 son mujeres. [5]
En 2013, el cáncer bucal causó 135.000 muertes, frente a las 84.000 muertes de 1990. [60] El cáncer bucal se presenta con mayor frecuencia en personas de países de ingresos bajos y medios. [61]
Europa
Europa ocupa el segundo lugar entre todos los continentes, después del sudeste asiático, en cuanto a la tasa estandarizada por edad (ASR) específica para el cáncer oral y orofaríngeo. Se estima que en 2012 hubo 61.400 casos de cáncer oral y de labios en Europa. Hungría registró el mayor número de mortalidad y morbilidad por cáncer oral y faríngeo entre todos los países europeos, mientras que Chipre registró las cifras más bajas [62].
Reino Unido
British Cancer Research encontró 2.386 muertes por cáncer oral en 2014; mientras que la mayoría de los casos de cáncer oral se diagnostican en adultos mayores entre 50 y 74 años, esta condición también puede afectar a los jóvenes; [63] El 6% de las personas afectadas por cáncer oral tienen menos de 45 años de edad. [64] El Reino Unido es el 16.º más bajo para los hombres y el 11.º más alto para las mujeres en cuanto a incidencia de cáncer oral entre Europa. Además, existe una variabilidad regional dentro del Reino Unido, con Escocia y el norte de Inglaterra con tasas más altas que el sur de Inglaterra. El mismo análisis se aplica al riesgo de por vida de desarrollar cáncer oral, ya que en Escocia es del 1,84% en hombres y del 0,74% en mujeres, más alto que el resto del Reino Unido, siendo del 1,06% y el 0,48%, respectivamente.
El cáncer oral es el decimosexto cáncer más común en el Reino Unido (alrededor de 6.800 personas fueron diagnosticadas con cáncer oral en el Reino Unido en 2011), y es la decimonovena causa más común de muerte por cáncer (alrededor de 2.100 personas murieron por la enfermedad en 2012). [64]
Europa del Norte
La mayor incidencia de cáncer oral y faríngeo se registró en Dinamarca, con tasas estandarizadas por edad por 100.000 de 13,0, seguida de Lituania (9,9) y el Reino Unido (9,8). [62] Lituania informó la mayor incidencia en hombres, mientras que Dinamarca informó la más alta en mujeres. Las tasas más altas de mortalidad en 2012 se informaron en Lituania (7,5), Estonia (6,0) y Letonia (5,4). [62] Se informa que la incidencia de cáncer oral en adultos jóvenes (de 20 a 39 años) en Escandinavia ha aumentado aproximadamente seis veces entre 1960 y 1994 [65] La alta tasa de incidencia de cáncer oral y faríngeo en Dinamarca podría atribuirse a su mayor consumo de alcohol que los ciudadanos de otros países escandinavos y al bajo consumo de frutas y verduras en general.
Europa Oriental
Hungría (23,3), Eslovaquia (16,4) y Rumania (15,5) registraron las mayores incidencias de cáncer oral y faríngeo. [62] Hungría también registró la mayor incidencia en ambos sexos, así como las mayores tasas de mortalidad en Europa. [62] Ocupa el tercer lugar a nivel mundial en cuanto a tasas de mortalidad por cáncer. [66] El tabaquismo, el consumo excesivo de alcohol, las desigualdades en la atención que reciben las personas con cáncer y los factores de riesgo sistémicos específicos de género se han determinado como las principales causas de las altas tasas de morbilidad y mortalidad en Hungría. [67] [68] [69] [70]
Europa occidental
En Europa occidental, las tasas de incidencia de cáncer bucal se encuentran en Francia, Alemania y Bélgica, con tasas de incidencia anual (por 100 000 habitantes) de 15,0, 14,6 y 14,1, respectivamente. Cuando se filtra por categoría de género, los mismos países ocupan los 3 primeros puestos en cuanto a hombres, aunque en un orden diferente: Bélgica (21,9), Alemania (23,1) y Francia (23,1). Francia, Bélgica y los Países Bajos ocupan los primeros puestos en cuanto a mujeres, con tasas de incidencia anual de 7,6, 7,0 y 7,0, respectivamente. [62]
Europa del sur
Se registró la incidencia de cánceres bucales y orofaríngeos, y se encontró que Portugal, Croacia y Serbia tenían las tasas más altas (ASR por 100.000). Estos valores son 15,4, 12 y 11,7, respectivamente.
América del norte
Es el undécimo cáncer más común en los Estados Unidos entre los hombres, mientras que en Canadá y México es el duodécimo y decimotercero cáncer más común, respectivamente. La ASIR para el cáncer de labio y de cavidad oral entre los hombres en Canadá y México es de 4,2 y 3,1, respectivamente. [71]
De todos los cánceres, el cáncer oral afecta al 3% en los hombres, frente al 2% en las mujeres. En 2013, los nuevos casos de cáncer oral en los EE. UU. ascendieron a casi 66 000, de los cuales casi 14 000 se atribuyeron al cáncer de lengua, casi 12 000 a la boca y el resto a la cavidad oral y la faringe. El año anterior, se diagnosticaron el 1,6% de los cánceres de labio y cavidad oral, donde la tasa de incidencia estandarizada por edad (ASIR) en todas las regiones geográficas de los Estados Unidos de América se estima en 5,2 por 100 000 habitantes. [71]
Se estima que en 2022 se diagnosticará cáncer oral u orofaríngeo a cerca de 54.000 estadounidenses. El 66 % de las veces, se tratará de una enfermedad en estadios avanzados tres y cuatro. Provocará más de 8.000 muertes. De los recién diagnosticados, solo un poco más de la mitad seguirán vivos en cinco años. Se han publicado estimaciones de supervivencia similares en otros países. Por ejemplo, la supervivencia relativa a cinco años del cáncer de cavidad oral en Alemania es de alrededor del 55 %. [59] En los EE. UU., el cáncer oral representa alrededor del 8 % de todos los tumores malignos.
En general, el riesgo de cáncer bucal es mayor en los hombres de raza negra que en los de raza blanca, pero ciertos tipos de cáncer bucal, como el de labio, tienen un mayor riesgo en los hombres de raza blanca que en los de raza negra. En general, las tasas de cáncer bucal entre los grupos de género (hombres y mujeres) parecen estar disminuyendo, según los datos de tres estudios. [72]
Sudamerica
La tasa de mortalidad por cáncer de labio y cavidad oral en todas las regiones geográficas de América del Sur en 2012 se sitúa en 3,8 por 100.000 habitantes, donde se han producido aproximadamente 6.046 muertes por cáncer de labio y cavidad oral, mientras que la tasa de mortalidad estandarizada por edad se mantiene en 1,4. [73]
En Brasil, sin embargo, el cáncer de labio y cavidad oral es el séptimo cáncer más común, con un estimado de 6.930 nuevos casos diagnosticados en el año 2012. Este número está aumentando y tiene una ASIR general más alta, de 7,2 por 100.000 habitantes, por lo que se han producido aproximadamente 3000 muertes [73].
Las tasas están aumentando tanto en hombres como en mujeres. A partir de 2017, se diagnosticarán casi 50.000 nuevos casos de cáncer orofaríngeo, con tasas de incidencia más del doble en hombres que en mujeres. [73]
Asia
El cáncer oral es uno de los tipos de cáncer más comunes en Asia debido a su asociación con el tabaquismo (tabaco, bidi), betel quid y consumo de alcohol. La incidencia varía regionalmente, con las tasas más altas en el sur de Asia, particularmente en India, Bangladesh, Sri Lanka, Pakistán y Afganistán. [74] En el sudeste asiático y los países árabes, aunque la prevalencia no es tan alta, las incidencias estimadas de cáncer oral oscilaron entre 1,6 y 8,6/100 000 y entre 1,8 y 2,13/100 000 respectivamente. [75] [76] Según GLOBOCAN 2012, las tasas estimadas estandarizadas por edad de incidencia y mortalidad por cáncer fueron más altas en hombres que en mujeres. Sin embargo, en algunas áreas, específicamente en el sudeste asiático, se registraron tasas similares para ambos sexos. [75] La edad promedio de las personas diagnosticadas con carcinoma de células escamosas oral es de aproximadamente 51 a 55 años. [74] En 2012 se registraron 97.400 muertes por cáncer bucal. [77]
India
El cáncer oral es la tercera forma más común de cáncer en la India, con más de 77 000 nuevos casos diagnosticados en 2012 (ratio de 2,3:1 entre hombres y mujeres). [78] Los estudios estiman que hay más de cinco muertes por hora. [79] Una de las razones detrás de una incidencia tan alta podría ser la popularidad de las nueces de betel y areca, que se consideran factores de riesgo para el desarrollo de cánceres de la cavidad oral. [80]
África
Existen datos limitados sobre la prevalencia del cáncer bucal en África. Las siguientes tasas describen el número de casos nuevos (tasas de incidencia) o muertes (tasas de mortalidad) por cada 100 000 personas por año. [77]
La tasa de incidencia del cáncer bucal es de 2,6 para ambos sexos. La tasa es más alta en los hombres (3,3) y más baja en las mujeres (2,0). [77]
La tasa de mortalidad es inferior a la de incidencia (1,6 para ambos sexos), y es superior para los hombres (2,1) y menor para las mujeres (1,3). [77]
Australia
Las siguientes tasas describen el número de casos nuevos o muertes por cada 100 000 personas por año. La tasa de incidencia del cáncer oral es de 6,3 para ambos sexos; es más alta en los hombres con 6,8-8,8 y más baja en las mujeres con 3,7-3,9. [81] La tasa de mortalidad es significativamente más baja que la tasa de incidencia en 1,0 para ambos sexos. La tasa es más alta en los hombres con 1,4 y más baja en las mujeres con 0,6. [82] La Tabla 1 proporciona tasas de incidencia y mortalidad estandarizadas por edad para el cáncer oral según la ubicación en la boca. La ubicación "otra boca" se refiere a la mucosa bucal, el vestíbulo y otras partes no especificadas de la boca. Los datos sugieren que el cáncer de labio tiene la tasa de incidencia más alta, mientras que el cáncer gingival tiene la tasa más baja en general. En términos de tasas de mortalidad, el cáncer orofaríngeo tiene la tasa más alta en los hombres y el cáncer de lengua tiene la tasa más alta en las mujeres. El cáncer de labio, palatino y gingival tienen las tasas de mortalidad más bajas en general. [82]
| Ubicación | Incidencia por cada 100 000 personas por año | Mortalidad por cada 100 000 personas por año | ||||
|---|---|---|---|---|---|---|
| Ambos sexos | Hombres | Hembras | Ambos sexos | Hombres | Hembras | |
| Labio | 5.3 | 8.4 | 2.4 | 0,1 | 0,1 | 0.0 |
| Lengua | 2.4 | 3.3 | 1.4 | 0,7 | 1.1 | 0,4 |
| Encías | 0.3 | 0,4 | 0.3 | 0,1 | 0,1 | 0.0 |
| Suelo de la boca | 0.9 | 1.4 | 0,5 | 0,2 | 0.3 | 0,1 |
| Paladar | 0.6 | 0,7 | 0,4 | 0,1 | 0,2 | 0,1 |
| Otra boca | 0,7 | 0,8 | 0.6 | 0,2 | 0,2 | 0,1 |
| Glándulas salivales mayores | 1.2 | 1.6 | 0.9 | 0.3 | 0,4 | 0,2 |
| Orofaringe | 1.9 | 3.0 | 0,8 | 0,7 | 1.2 | 0.3 |
Otros animales

Los cánceres bucales son el cuarto tipo más común observado en otros animales en medicina veterinaria, y los animales más viejos tienen mayores probabilidades de desarrollarlo. [83]
Los perros que pertenecen a una raza con mayor riesgo de desarrollar cáncer oral son más susceptibles. Los tumores que se detectan en las primeras etapas del desarrollo se pueden extirpar mediante cirugía, aunque en algunos casos es necesario extirpar una parte de la mandíbula. La quimioterapia se utiliza después de las cirugías o para extirpar un tumor al que no se puede acceder. Los tumores que se detectan cuando el cáncer ya se ha propagado a otras partes del cuerpo harán que el perro viva solo entre 6 y 12 meses más. [84]
El tipo más común de cáncer oral que se observa en los gatos es el carcinoma de células escamosas. Debido a que los tumores se desarrollan en lugares ocultos, como debajo de la lengua, cuando se detectan en la boca de los gatos, a menudo no se pueden tratar. [85] Los factores de riesgo incluyen el tabaquismo pasivo, ya que el humo se deposita en el pelaje que se ingiere cuando los gatos se acicalan, y potencialmente el consumo excesivo de comida enlatada y el uso de collares antipulgas. [86]
Referencias
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (diciembre de 2012). "Mortalidad global y regional por 235 causas de muerte para 20 grupos de edad en 1990 y 2010: un análisis sistemático para el Estudio de la Carga Global de Enfermedades 2010". Lancet . 380 (9859): 2095–128. doi :10.1016/S0140-6736(12)61728-0. hdl : 10536/DRO/DU:30050819 . PMC 10790329 . PMID 23245604. S2CID 1541253.
- ^ "Prevención del cáncer de cavidad oral, faringe y laringe". Instituto Nacional del Cáncer . 1 de enero de 1980 . Consultado el 5 de junio de 2019 .
- ^ "La vacuna contra el VPH puede prevenir la infección oral por VPH". Instituto Nacional del Cáncer . 5 de junio de 2017 . Consultado el 5 de junio de 2019 .
- ^ abc "Datos estadísticos sobre el cáncer: cáncer de cavidad oral y faringe". NCI . Consultado el 27 de junio de 2019 .
- ^ abcde "El cáncer hoy". gco.iarc.fr . Consultado el 9 de junio de 2019 .
- ^ abcd Edge SB, et al. (Comité Conjunto Estadounidense sobre Cáncer) (2010). Manual de estadificación del cáncer del AJCC (7.ª ed.). Nueva York: Springer. ISBN 9780387884400.OCLC 316431417 .
- ^ abcd Marx RE, Stern D (2003). Patología oral y maxilofacial: fundamentos para el diagnóstico y el tratamiento . Stern, Diane. Chicago: Quintessence Pub. Co. ISBN 978-0867153903.OCLC 49566229 .
- ^ "Cánceres de cabeza y cuello". CDC . 17 de enero de 2019 . Consultado el 10 de marzo de 2019 .
- ^ ab Gandini S, Botteri E, Iodice S, Boniol M, Lowenfels AB, Maisonneuve P, et al. (enero de 2008). "Tabaquismo y cáncer: un metaanálisis". Revista internacional del cáncer . 122 (1): 155–64. doi : 10.1002/ijc.23033 . PMID 17893872. S2CID 27018547.
- ^ Goldstein BY, Chang SC, Hashibe M, La Vecchia C, Zhang ZF (noviembre de 2010). "Consumo de alcohol y cánceres de la cavidad oral y faringe de 1988 a 2009: una actualización". Revista Europea de Prevención del Cáncer . 19 (6): 431–65. doi :10.1097/CEJ.0b013e32833d936d. PMC 2954597 . PMID 20679896.
- ^ "La conexión con el tabaco". The Oral Cancer Foundation . 9 de marzo de 2016. Consultado el 10 de marzo de 2019 .
- ^ Goldenberg D, Lee J, Koch WM, Kim MM, Trink B, Sidransky D, et al. (diciembre de 2004). "Factores de riesgo habituales para el cáncer de cabeza y cuello". Otorrinolaringología–Cirugía de cabeza y cuello . 131 (6): 986–93. doi :10.1016/j.otohns.2004.02.035. PMID 15577802. S2CID 34356067.
- ^ Kerawala C, Roques T, Jeannon JP, Bisase B (mayo de 2016). "Cáncer de labio y cavidad oral: directrices multidisciplinarias nacionales del Reino Unido". Revista de laringología y otología . 130 (S2): S83–S89. doi :10.1017/S0022215116000499. PMC 4873943 . PMID 27841120.
- ^ ab Katirachi SK, Grønlund MP, Jakobsen KK, Grønhøj C, von Buchwald C (febrero de 2023). "La prevalencia del VPH en el carcinoma de células escamosas de la cavidad oral". Virus . 15 (2): 451. doi : 10.3390/v15020451 . PMC 9964223 . PMID 36851665.
- ^ "Visualizaciones de datos del USCS". gis.cdc.gov . Archivado desde el original el 25 de enero de 2019 . Consultado el 10 de marzo de 2019 .
- ^ "Tasas de supervivencia para el cáncer de cavidad oral y orofaríngeo". www.cancer.org . Consultado el 10 de marzo de 2019 .
- ^ Ravikiran Ongole, Praveen BN, ed. (2014). Libro de texto de Medicina Bucal, Diagnóstico Bucal y Radiología Bucal. Elsevier India. pag. 387.ISBN 978-8131230916.
- ^ ab Markopoulos AK (10 de agosto de 2012). "Aspectos actuales sobre el carcinoma de células escamosas oral". The Open Dentistry Journal . 6 (1): 126–30. doi : 10.2174/1874210601206010126 . PMC 3428647 . PMID 22930665.
- ^ Mello FW, Melo G, Pasetto JJ, Silva CA, Warnakulasuriya S, Rivero ER (julio de 2019). "El efecto sinérgico del consumo de tabaco y alcohol en el carcinoma oral de células escamosas: una revisión sistemática y un metanálisis". Clinical Oral Investigations . 23 (7): 2849–2859. doi :10.1007/s00784-019-02958-1. PMID 31111280.
- ^ abc Grupo de trabajo del IARC sobre la evaluación de los riesgos carcinógenos para los seres humanos (2012). "Hábitos personales y combustión en interiores". Monografías del IARC sobre la evaluación de los riesgos carcinógenos para los seres humanos . 100 (Pt E): 1–538. PMC 4781577 . PMID 23193840.
- ^ Cancer Care Ontario (2014). "Factores de riesgo de cáncer en Ontario: tabaco" (PDF) . www.cancercare.on.ca .
- ^ Aupérin A (mayo de 2020). "Epidemiología de los cánceres de cabeza y cuello: una actualización". Current Opinion in Oncology . 32 (3): 178–186. doi :10.1097/CCO.0000000000000629. PMID 32209823. S2CID 214644380.
- ^ Wyss AB, Hashibe M, Lee YA, Chuang SC, Muscat J, Chen C, et al. (noviembre de 2016). "Uso de tabaco sin humo y riesgo de cáncer de cabeza y cuello: análisis agrupado de estudios estadounidenses en el consorcio INHANCE". Revista estadounidense de epidemiología . 184 (10): 703–716. doi :10.1093/aje/kww075. PMC 5141945 . PMID 27744388.
- ^ Hecht SS, Hatsukami DK (marzo de 2022). "Tabaco sin humo y tabaquismo: mecanismos químicos y prevención del cáncer". Nature Reviews. Cáncer . 22 (3): 143–155. doi :10.1038/s41568-021-00423-4. PMC 9308447. PMID 34980891 .
- ^ Wyss A, Hashibe M, Chuang SC, Lee YC, Zhang ZF, Yu GP, et al. (septiembre de 2013). "Fumar cigarrillos, puros y pipa y el riesgo de cánceres de cabeza y cuello: análisis agrupado en el Consorcio Internacional de Epidemiología del Cáncer de Cabeza y Cuello". American Journal of Epidemiology . 178 (5): 679–690. doi :10.1093/aje/kwt029. PMC 3755640 . PMID 23817919.
- ^ Ralho A, Coelho A, Ribeiro M, Paula A, Amaro I, Sousa J, et al. (diciembre de 2019). "Efectos de los cigarrillos electrónicos en la cavidad oral: una revisión sistemática". Revista de práctica dental basada en evidencia . 19 (4): 101318. doi :10.1016/j.jebdp.2019.04.002. PMID 31843181. S2CID 145920823.
- ^ Ghasemiesfe M, Barrow B, Leonard S, Keyhani S, Korenstein D (noviembre de 2019). "Asociación entre el consumo de marihuana y el riesgo de cáncer: una revisión sistemática y un metanálisis". JAMA Network Open . 2 (11): e1916318. doi :10.1001/jamanetworkopen.2019.16318. PMC 6902836 . PMID 31774524.
- ^ Gormley M, Creaney G, Schache A, Ingarfield K, Conway DI (noviembre de 2022). "Revisión de la epidemiología del cáncer de cabeza y cuello: definiciones, tendencias y factores de riesgo". British Dental Journal . 233 (9): 780–786. doi :10.1038/s41415-022-5166-x. PMC 9652141 . PMID 36369568.
- ^ Tramacere I, Negri E, Bagnardi V, Garavello W, Rota M, Scotti L, et al. (julio de 2010). "Un metaanálisis del consumo de alcohol y los cánceres bucales y faríngeos. Parte 1: resultados generales y relación dosis-riesgo". Oral Oncology . 46 (7): 497–503. doi :10.1016/j.oraloncology.2010.03.024. PMID 20444641.
- ^ Rumgay H, Shield K, Charvat H, Ferrari P, Sornpaisarn B, Obot I, et al. (agosto de 2021). "Carga mundial de cáncer en 2020 atribuible al consumo de alcohol: un estudio poblacional". The Lancet. Oncología . 22 (8): 1071–1080. doi :10.1016/S1470-2045(21)00279-5. PMC 8324483 . PMID 34270924.
- ^ Bagnardi V, Rota M, Botteri E, Tramacere I, Islami F, Fedirko V, et al. (febrero de 2015). "Consumo de alcohol y riesgo de cáncer en sitios específicos: un metanálisis completo de dosis-respuesta". British Journal of Cancer . 112 (3): 580–593. doi :10.1038/bjc.2014.579. PMC 4453639 . PMID 25422909.
- ^ Hashibe M, Brennan P, Chuang SC, Boccia S, Castellsague X, Chen C, et al. (febrero de 2009). "Interacción entre el consumo de tabaco y alcohol y el riesgo de cáncer de cabeza y cuello: análisis agrupado en el Consorcio Internacional de Epidemiología del Cáncer de Cabeza y Cuello". Epidemiología del cáncer, biomarcadores y prevención . 18 (2): 541–550. doi :10.1158/1055-9965.EPI-08-0347. PMC 3051410 . PMID 19190158.
- ^ Ustrell-Borràs M, Traboulsi-Garet B, Gay-Escoda C (enero de 2020). "Enjuague bucal a base de alcohol como factor de riesgo de cáncer bucal: una revisión sistemática". Medicina Oral, Patología Oral y Cirugía Bucal . 25 (1): e1–e12. doi :10.4317/medoral.23085. PMC 6982979 . PMID 31655832.
- ^ abc Rao KN, Mehta R, Dange P, Nagarkar NM (8 de mayo de 2024). "Enjuague bucal con alcohol y riesgo de cáncer bucal: análisis de la asociación". Indian Journal of Surgical Oncology . doi :10.1007/s13193-024-01948-4. ISSN 0975-7651.
- ^ Currie S, Farah CS (10 de febrero de 2014). "Enjuague bucal con alcohol y riesgo de cáncer oral: una revisión de la evidencia actual". OA Alcohol . 2 (1). Open Access Publishing London: 4.1–4.9. ISSN 2053-0285.
- ^ Carr E, Aslam-Pervez B (marzo de 2022). "¿El uso de enjuague bucal con alcohol aumenta el riesgo de desarrollar cáncer bucal?". Odontología basada en evidencia . 23 (1): 28–29. doi :10.1038/s41432-022-0236-0. PMID 35338325.
- ^ Gillison ML, Chaturvedi AK, Anderson WF, Fakhry C (octubre de 2015). "Epidemiología del carcinoma de células escamosas de cabeza y cuello con virus del papiloma humano positivo". Journal of Clinical Oncology . 33 (29): 3235–42. doi :10.1200/JCO.2015.61.6995. PMC 4979086 . PMID 26351338.
- ^ Katirachi SK, Grønlund MP, Jakobsen KK, Grønhøj C, von Buchwald C (febrero de 2023). "La prevalencia del VPH en el carcinoma de células escamosas de la cavidad oral". Virus . 15 (2): 451. doi : 10.3390/v15020451 . PMC 9964223 . PMID 36851665.
- ^ Gormley M, Creaney G, Schache A, Ingarfield K, Conway DI (noviembre de 2022). "Revisión de la epidemiología del cáncer de cabeza y cuello: definiciones, tendencias y factores de riesgo". British Dental Journal . 233 (9): 780–786. doi :10.1038/s41415-022-5166-x. PMC 9652141 . PMID 36369568.
- ^ ab Elad S, Zadik Y, Zeevi I, Miyazaki A, de Figueiredo MA, Or R (diciembre de 2010). "Cáncer oral en pacientes tras un trasplante de células madre hematopoyéticas: el seguimiento a largo plazo sugiere un mayor riesgo de recurrencia". Trasplante . 90 (11): 1243–4. doi : 10.1097/TP.0b013e3181f9caaa . PMID 21119507.
- ^ Barsouk A, Aluru JS, Rawla P, Saginala K, Barsouk A (junio de 2023). "Epidemiología, factores de riesgo y prevención del carcinoma de células escamosas de cabeza y cuello". Ciencias Médicas . 11 (2): 42. doi : 10.3390/medsci11020042 . PMC 10304137 . PMID 37367741.
- ^ Neville BW, Damm DD, Allen CM, Bouquot JE (2002). Patología oral y maxilofacial (2.ª ed.). Filadelfia: WB Saunders. págs. 337, 345, 349, 353. ISBN 978-0721690032.
- ^ Marziliano A, Teckie S, Diefenbach MA (abril de 2020). "Cáncer de cabeza y cuello relacionado con el alcohol: resumen de la literatura". Cabeza y cuello . 42 (4): 732–738. doi :10.1002/hed.26023. PMID 31777131.
- ^ Stornetta A, Guidolin V, Balbo S (enero de 2018). "Exposición al acetaldehído derivado del alcohol en la cavidad oral". Cánceres . 10 (1): 20. doi : 10.3390/cancers10010020 . PMC 5789370 . PMID 29342885.
- ^ abcdef Gullane P (2016). Sataloff's Comprehensive Textbook of Otolaryngology: Head and Neck Surgery: Cirugía de cabeza y cuello . Vol. 5. Nueva Delhi, India: The Health Sciences Publisher. pág. 600. ISBN 978-93-5152-458-8.
- ^ H Alsarraf A, Kujan O, Farah CS (febrero de 2018). "La utilidad de la citología oral por cepillado en la detección temprana del cáncer oral y trastornos orales potencialmente malignos: una revisión sistemática". Revista de patología oral y medicina . 47 (2): 104–116. doi :10.1111/jop.12660. PMID 29130527. S2CID 46832488.
- ^ AlAli AM, Walsh T, Maranzano M (agosto de 2020). "CYFRA 21-1 y MMP-9 como biomarcadores salivales para la detección del carcinoma de células escamosas oral: una revisión sistemática de la precisión de las pruebas diagnósticas" (PDF) . Revista internacional de cirugía oral y maxilofacial . 49 (8): 973–983. doi :10.1016/j.ijom.2020.01.020. PMID 32035907. S2CID 211070749.
- ^ Levine B, Nielsen EW (agosto de 1992). "Las justificaciones y controversias de la panendoscopia: una revisión". Ear, Nose, & Throat Journal . 71 (8): 335–40, 343. doi :10.1177/014556139207100802. PMID 1396181. S2CID 25921527.
- ^ Clayburgh DR, Brickman D (enero de 2017). "¿Es necesaria la esofagoscopia durante la panendoscopia?". The Laryngoscope . 127 (1): 2–3. doi : 10.1002/lary.25532 . PMID 27774605. S2CID 19124543.
- ^ ab Connolly JL, Goldsmith JD, Wang HH, et al. (2010). "37: Principios de patología del cáncer". Medicina del cáncer de Holland-Frei (8.ª ed.). Editorial People's Medical. ISBN 978-1-60795-014-1.
- ^ abcd "Suplemento del formulario de estadificación del cáncer del AJCC. Manual de estadificación del cáncer del AJCC, octava edición, actualización del 5 de junio de 2018" (PDF) . www.cancerstaging.org . 5 de junio de 2018 . Consultado el 7 de abril de 2019 .
- ^ abc "Declaración de recomendación final: Cáncer bucal: detección—Grupo de trabajo de servicios preventivos de EE. UU." www.uspreventiveservicestaskforce.org . Noviembre de 2013 . Consultado el 23 de noviembre de 2017 .
- ^ ab Brocklehurst P, Kujan O, O'Malley LA, Ogden G, Shepherd S, Glenny AM (noviembre de 2013). "Programas de cribado para la detección temprana y la prevención del cáncer bucal". Base de Datos Cochrane de Revisiones Sistemáticas . 2021 (11): CD004150. doi : 10.1002/14651858.CD004150.pub4 . PMC 8078625 . PMID 24254989.
- ^ ab Walsh T, Macey R, Kerr AR, Lingen MW, Ogden GR, Warnakulasuriya S (julio de 2021). "Pruebas diagnósticas para el cáncer oral y trastornos potencialmente malignos en pacientes que presentan lesiones clínicamente evidentes". Base de datos Cochrane de revisiones sistemáticas . 7 (7): CD010276. doi :10.1002/14651858.CD010276.pub3. PMC 8407012. PMID 34282854.
- ^ Robbins KT, Ferlito A, Shah JP, Hamoir M, Takes RP, Strojan P, et al. (marzo de 2013). "El papel evolutivo de la disección selectiva del cuello para el carcinoma de células escamosas de cabeza y cuello". Archivos europeos de otorrinolaringología . 270 (4): 1195–202. doi :10.1007/s00405-012-2153-x. PMID 22903756. S2CID 22423135.
- ^ Zelefsky MJ, Harrison LB, Fass DE, Armstrong JG, Shah JP, Strong EW (enero de 1993). "Radioterapia posoperatoria para carcinomas de células escamosas de la cavidad oral y la orofaringe: impacto de la terapia en pacientes con márgenes quirúrgicos positivos". Revista internacional de oncología radioterápica, biología y física . 25 (1): 17–21. doi :10.1016/0360-3016(93)90139-m. PMID 8416876.
- ^ ab Petrelli F, Coinu A, Riboldi V, Borgonovo K, Ghilardi M, Cabiddu M, et al. (noviembre de 2014). "Quimioterapia concomitante basada en platino o cetuximab con radioterapia para el cáncer de cabeza y cuello localmente avanzado: una revisión sistemática y metanálisis de estudios publicados". Oral Oncology . 50 (11): 1041–8. doi :10.1016/j.oraloncology.2014.08.005. PMID 25176576.
- ^ ab Chan KK, Glenny AM, Weldon JC, Furness S, Worthington HV, Wakeford H (diciembre de 2015). "Intervenciones para el tratamiento de cánceres orales y orofaríngeos: terapia dirigida e inmunoterapia". Base de Datos Cochrane de Revisiones Sistemáticas . 2015 (12): CD010341. doi :10.1002/14651858.CD010341.pub2. PMC 9465394. PMID 26625332.
- ^ ab Listl S, Jansen L, Stenzinger A, Freier K, Emrich K, Holleczek B, et al. (Grupo de trabajo de supervivencia del cáncer GEKID) (2013). Scheurer M (ed.). "Supervivencia de pacientes con cáncer de cavidad oral en Alemania". PLOS ONE . 8 (1): e53415. Bibcode :2013PLoSO...853415L. doi : 10.1371/journal.pone.0053415 . PMC 3548847 . PMID 23349710.
- ^ Naghavi M, Wang H, Lozano R, Davis A, Liang X, Zhou M, et al. (Colaboradores de causas de muerte del GBD 2013) (enero de 2015). "Mortalidad global, regional y nacional por todas las causas y por causas específicas según la edad y el sexo para 240 causas de muerte, 1990-2013: un análisis sistemático para el Estudio de la carga mundial de morbilidad de 2013". Lancet . 385 (9963): 117–71. doi :10.1016/S0140-6736(14)61682-2. PMC 4340604 . PMID 25530442.
- ^ Sacker A, Bartley M (2015). Desigualdades sociales en salud bucal: de la evidencia a la acción (PDF) . Departamento de Investigación de Epidemiología y Salud Pública de la UCL. p. 9. ISBN 9780952737766.
- ^ abcdef «Cáncer de labio, cavidad oral y faringe. [en línea]». EUCAN . Archivado desde el original el 23 de diciembre de 2017. Consultado el 14 de noviembre de 2017 .
- ^ "Cáncer de boca". www.nhsinform.scot . Consultado el 23 de abril de 2021 .
- ^ ab "estadísticas sobre el cáncer oral". CancerresearchUK . Consultado el 28 de octubre de 2014 .
- ^ Annertz K, Anderson H, Biörklund A, Möller T, Kantola S, Mork J, et al. (septiembre de 2002). "Incidencia y supervivencia del carcinoma de células escamosas de la lengua en Escandinavia, con especial referencia a los adultos jóvenes". Revista internacional del cáncer . 101 (1): 95–99. doi :10.1002/ijc.10577. PMID 12209594. S2CID 23069745.
- ^ "Esperanza de vida mundial". 2014.
- ^ Diz P, Meleti M, Diniz-Freitas M, Vescovi P, Warnakulasuriya S, Johnson N, et al. (2017). "Cáncer oral y faríngeo en Europa". Investigación traslacional en oncología oral . 2 : 2057178X1770151. doi : 10.1177/2057178X17701517 . hdl : 10072/347247 .
- ^ Nemes JA, Redl P, Boda R, Kiss C, Márton IJ (marzo de 2008). "Informe sobre cáncer oral en el noreste de Hungría". Pathology & Oncology Research . 14 (1): 85–92. doi :10.1007/s12253-008-9021-4. PMID 18351444. S2CID 1187249.
- ^ Suba Z, Mihályi S, Takács D, Gyulai-Gaál S (2009). "Cáncer oral: Morbus hungaricus en el siglo XXI". Fogorv talla . 102 (2): 63–68. PMID 19514245.
- ^ Endre A (febrero de 2006). "Programa nacional húngaro de control del cáncer" (PDF) .
- ^ ab Gupta N, Gupta R, Acharya AK, Patthi B, Goud V, Reddy S, et al. (diciembre de 2016). "Tendencias cambiantes en el cáncer oral: un escenario global". Nepal Journal of Epidemiology . 6 (4): 613–619. doi :10.3126/nje.v6i4.17255. PMC 5506386 . PMID 28804673.
- ^ Moore SR, Johnson NW, Pierce AM, Wilson DF (marzo de 2000). "La epidemiología del cáncer de boca: una revisión de la incidencia global". Enfermedades bucales . 6 (2): 65–74. doi :10.1111/j.1601-0825.2000.tb00104.x. PMID 10702782.
- ^ abc "Datos y cifras sobre el cáncer 2017". Sociedad Estadounidense del Cáncer.
- ^ ab Krishna Rao SV, Mejia G, Roberts-Thomson K, Logan R (30 de octubre de 2013). "Epidemiología del cáncer oral en Asia en la última década: una actualización (2000-2012)". Revista asiática del Pacífico para la prevención del cáncer . 14 (10). Organización asiática del Pacífico para la prevención del cáncer: 5567–5577. doi : 10.7314/apjcp.2013.14.10.5567 . PMID 24289546.
- ^ ab Cheong SC, Vatanasapt P, Yi-Hsin Y, Zain RB, Kerr AR, Johnson NW (2017). "Cáncer oral en el sudeste asiático". Investigación traslacional en oncología oral . 2 : 2057178X1770292. doi : 10.1177/2057178X17702921 . hdl : 10072/389476 . ISSN 2057-178X.
- ^ Al-Jaber A, Al-Nasser L, El-Metwally A (marzo de 2016). "Epidemiología del cáncer oral en los países árabes". Revista Médica Saudita . 37 (3): 249–255. doi :10.15537/smj.2016.3.11388. PMC 4800887 . PMID 26905345.
- ^ abcd "Incidencia, mortalidad y prevalencia estimadas de todos los tipos de cáncer (excluido el cáncer de piel no melanoma) en todo el mundo en 2012". Agencia Internacional para la Investigación sobre el Cáncer . 2012.
- ^ Mallath MK, Taylor DG, Badwe RA, Rath GK, Shanta V, Pramesh CS, et al. (mayo de 2014). "La creciente carga del cáncer en la India: epidemiología y contexto social". The Lancet. Oncología . 15 (6): e205-12. doi :10.1016/s1470-2045(14)70115-9. PMID 24731885.
- ^ Varshitha A (2015). "Prevalencia del cáncer bucal en la India". Revista de Ciencias Farmacéuticas e Investigación . 7 (10): e845-48.
- ^ Chapman DH, Garsa A (2018). "Cáncer de labio y cavidad oral". En Hansen E, Roach III M (eds.). Manual de oncología radioterapéutica basada en evidencia . Springer International Publishing. págs. 193–207. doi :10.1007/978-3-319-62642-0_8. ISBN . 9783319626413.
- ^ Chaturvedi AK, Anderson WF, Lortet-Tieulent J, Curado MP, Ferlay J, Franceschi S, et al. (diciembre de 2013). "Tendencias mundiales en las tasas de incidencia de cánceres de cavidad oral y orofaríngeos". Journal of Clinical Oncology . 31 (36): 4550–9. doi :10.1200/jco.2013.50.3870. PMC 3865341 . PMID 24248688.
- ^ abc Farah CS, Simanovic B, Dost F (septiembre de 2014). "Cáncer oral en Australia 1982-2008: una creciente necesidad de detección y prevención oportunistas". Revista Dental Australiana . 59 (3): 349–59. doi : 10.1111/adj.12198 . PMID 24889757.
- ^ Foale RD, Demetriou J (2010). Soluciones Saunders en la práctica veterinaria: Oncología en animales pequeños. Libro electrónico. Elsevier Health Sciences. pág. 49. ISBN 978-0-7020-4989-7.
- ^ "Cáncer de boca (cáncer oral) en perros | Oakland Vets". Clínica veterinaria East Bay . Consultado el 21 de julio de 2023 .
- ^ Balas M, Colleran E (17 de junio de 2015). "Pet Talk: el cáncer bucal felino, una enfermedad silenciosa pero mortal en los gatos". oregonlive . Archivado desde el original el 21 de julio de 2023 . Consultado el 21 de julio de 2023 .
- ^ Bertone ER, Snyder LA, Moore AS (2003). "Factores de riesgo ambientales y de estilo de vida para el carcinoma de células escamosas oral en gatos domésticos". Journal of Veterinary Internal Medicine . 17 (4): 557–562. doi : 10.1111/j.1939-1676.2003.tb02478.x . PMID 12892308.
Enlaces externos
- Manual digital para el diagnóstico precoz de la neoplasia oral (IARC Screening Group)
