Coagulación
| Coagulación | |
|---|---|
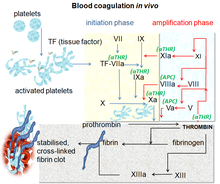 Vías de coagulación sanguínea in vivo que muestran el papel central que desempeña la trombina | |
| Salud | Beneficioso |
La coagulación , también conocida como formación de coágulos , es el proceso por el cual la sangre pasa de un estado líquido a un estado gelificado , formando un coágulo sanguíneo . Produce hemostasia , el cese de la pérdida de sangre de un vaso dañado, seguida de su reparación. El proceso de coagulación implica la activación , adhesión y agregación de plaquetas , así como el depósito y maduración de fibrina .
La coagulación comienza casi instantáneamente después de una lesión en el endotelio que recubre un vaso sanguíneo . La exposición de la sangre al espacio subendotelial inicia dos procesos: cambios en las plaquetas y la exposición del factor tisular plaquetario subendotelial al factor de coagulación VII , que finalmente conduce a la formación de fibrina reticulada . Las plaquetas forman inmediatamente un tapón en el sitio de la lesión; esto se llama hemostasia primaria. La hemostasia secundaria ocurre simultáneamente: factores de coagulación adicionales además del factor VII (enumerados a continuación) responden en cascada para formar hebras de fibrina, que fortalecen el tapón plaquetario . [1]
La coagulación está muy conservada en toda la biología. En todos los mamíferos , la coagulación involucra tanto componentes celulares (plaquetas) como componentes proteínicos (factores de coagulación). [2] [3] La vía en humanos ha sido la más investigada y la mejor comprendida. [4] Los trastornos de la coagulación pueden provocar problemas de hemorragia , hematomas o trombosis . [5]
Lista de factores de coagulación
Existen 13 factores de coagulación tradicionales, que se nombran a continuación [6], y otras sustancias necesarias para la coagulación:
| Número/Nombre | Sinónimo(s) | Función | Trastornos genéticos asociados | Tipo de molécula | Fuente | Camino(s) |
|---|---|---|---|---|---|---|
| Factor I | Fibrinógeno | Forma hilos de fibrina en los coágulos sanguíneos. | Proteína plasmática | Hígado | Vía común; convertida en fibrina | |
| Factor II* | Protrombina | Su forma activa (IIa) activa plaquetas , factores I, V, VII, VIII, XI, XIII, proteína C |
| Proteína plasmática | Hígado | Vía común; convertida en trombina |
| Factor III |
| Cofactor del factor VIIa, que anteriormente se conocía como factor III | Mezcla de lipoproteínas | Células y plaquetas dañadas | Extrínseco | |
| Factor IV |
| Necesario para que los factores de coagulación se unan a los fosfolípidos, que anteriormente se conocían como factor IV. | Iones inorgánicos en plasma | Dieta, plaquetas, matriz ósea | Todo el proceso de coagulación | |
| Factor V |
| Cofactor del factor X con el que forma el complejo de protrombinasa | Resistencia a la proteína C activada | Proteína plasmática | Hígado, plaquetas | Extrínseco e intrínseco |
| Factor VI |
| N / A | N / A | N / A | ||
| Factor VII * |
| Activa los factores IX, X; aumenta la tasa de conversión catalítica de protrombina en trombina. | Deficiencia congénita del factor VII | Proteína plasmática | Hígado | Extrínseco |
| Factor VIII |
| Cofactor del factor IX con el que forma el complejo tenasa | Hemofilia A | Factor proteico plasmático | Plaquetas y células endoteliales | Intrínseco |
| Factor IX * |
| Activa el factor X, forma un complejo tenasa con el factor VIII | Hemofilia B | Proteína plasmática | Hígado | Intrínseco |
| Factor X * |
| Activa el factor II, forma un complejo de protrombinasa con el factor V | Deficiencia congénita del factor X | Proteína | Hígado | Extrínseco e intrínseco |
| Factor XI |
| Activa el factor IX | Hemofilia C | Proteína plasmática | Hígado | Intrínseco |
| Factor XII | Factor de Hageman | Activa XI, VII, precalicreína y plasminógeno. | Angioedema hereditario tipo III | Proteína plasmática | Hígado | Intrínseco; inicia la coagulación in vitro; también activa la plasmina |
| Factor XIII | Factor estabilizador de fibrina | Entrecruza los hilos de fibrina | Deficiencia congénita del factor XIIIa/b | Proteína plasmática | Hígado, plaquetas | Vía común; estabiliza la fibrina; ralentiza la fibrinólisis |
| Vitamina K | Vitamina de la coagulación | Factor esencial de la gamma-glutamil carboxilasa hepática que añade un grupo carboxilo a los residuos de ácido glutámico de los factores II, VII, IX y X, así como de la proteína S , la proteína C y la proteína Z [8] | Deficiencia de vitamina K | Derivado de naftoquinona sustituido con fitilo | Microbiota intestinal (por ejemplo, E. coli [9] ), fuentes dietéticas | Extrínseco [10] |
| Factor de von Willebrand | Se une al VIII, media la adhesión plaquetaria. | Enfermedad de von Willebrand | Glicoproteína sanguínea | Endotelios de los vasos sanguíneos , médula ósea [11] | ||
| Precalicreína | Factor Fletcher | Activa XII y precalicreína; escinde HMWK | Deficiencia de precalicreína/factor Fletcher | |||
| Calicreína | Activa el plasminógeno | |||||
| Cininógeno de alto peso molecular |
| Favorece la activación recíproca de los factores XII, XI y precalicreína. | Deficiencia de quininógeno | |||
| Fibronectina | Media la adhesión celular. | Glomerulopatía con depósitos de fibronectina | ||||
| Antitrombina III | Inhibe los factores IIa, Xa, IXa, XIa y XIIa | Deficiencia de antitrombina III | ||||
| Cofactor II de la heparina | Inhibe el factor IIa, cofactor de la heparina y del sulfato de dermatán ("antitrombina menor") | Deficiencia del cofactor II de heparina | ||||
| Proteína C | Inactiva los factores Va y VIIIa. | Deficiencia de proteína C | ||||
| Proteína S | Cofactor de la proteína C activada (APC, inactiva cuando se une a la proteína de unión a C4b) | Deficiencia de proteína S | ||||
| Proteína Z | Media la adhesión de la trombina a los fosfolípidos y estimula la degradación del factor X por ZPI. | Deficiencia de proteína Z | ||||
| Inhibidor de la proteasa relacionada con la proteína Z | ZPI | Degrada los factores X (en presencia de proteína Z) y XI (independientemente | ||||
| Plasminógeno | Se convierte en plasmina, lisa la fibrina y otras proteínas. | Deficiencia de plasminógeno tipo I (conjuntivitis leñosa) | ||||
| α 2 -Antiplasmina | Inhibe la plasmina | Deficiencia de antiplasmina | ||||
| α2 - Macroglobulina | Inhibe la plasmina, la calicreína y la trombina. | |||||
| Activador tisular del plasminógeno | t-PA o TPA | Activa el plasminógeno |
| |||
| Uroquinasa | Activa el plasminógeno | Trastorno plaquetario de Quebec | ||||
| Inhibidor del activador del plasminógeno-1 | PAI-1 | Inactiva el tPA y la uroquinasa (PAI endotelial). | Deficiencia del inhibidor del activador del plasminógeno-1 | |||
| Inhibidor del activador del plasminógeno-2 | PAI-2 | Inactiva el tPA y la uroquinasa | Deficiencia del inhibidor del activador del plasminógeno-1 | |||
| Procoagulante del cáncer | Activador patológico del factor X ; vinculado a la trombosis en diversos tipos de cáncer [12] | |||||
| * La vitamina K es necesaria para la biosíntesis de estos factores de coagulación [8] | ||||||
Fisiología

La fisiología de la coagulación sanguínea se basa en la hemostasia , el proceso corporal normal que detiene el sangrado. La coagulación es parte de una serie integrada de reacciones hemostáticas, que involucran componentes plasmáticos, plaquetarios y vasculares. [13]
La hemostasia consta de cuatro etapas principales:
- Vasoconstricción (vasoespasmo o espasmo vascular): aquí se refiere a la contracción de los músculos lisos de la capa media del endotelio (pared de los vasos sanguíneos).
- Activación de plaquetas y formación del tapón plaquetario :
- Activación plaquetaria: Los activadores plaquetarios, como el factor activador plaquetario y el tromboxano A2 , [14] activan las plaquetas en el torrente sanguíneo, lo que lleva a la unión de los receptores de membrana de las plaquetas (por ejemplo, la glucoproteína IIb/IIIa [15] ) a las proteínas de la matriz extracelular [16] (por ejemplo, el factor de von Willebrand [17] ) en las membranas celulares de las células endoteliales dañadas y al colágeno expuesto en el sitio de la lesión. [18]
- Formación de un tapón plaquetario: las plaquetas adheridas se agregan y forman un tapón temporal para detener el sangrado. Este proceso se denomina a menudo "hemostasia primaria". [19]
- Cascada de coagulación : es una serie de reacciones enzimáticas que conducen a la formación de un coágulo sanguíneo estable. Las células endoteliales liberan sustancias como el factor tisular, que desencadena la vía extrínseca de la cascada de coagulación. Esto se denomina "hemostasia secundaria". [20]
- Formación del coágulo de fibrina: Cerca del final de la vía extrínseca, después de que la trombina completa la conversión de fibrinógeno en fibrina, [21] el factor XIIIa (transglutaminasa plasmática; [21] forma activada del factor estabilizador de fibrina) promueve la reticulación de la fibrina y la posterior estabilización de la fibrina, lo que lleva a la formación de un coágulo de fibrina (coágulo sanguíneo final), que sella temporalmente la herida para permitir la cicatrización de la herida hasta que su parte interna se disuelve por las enzimas fibrinolíticas, mientras que la parte externa del coágulo se desprende.
Una vez formado el coágulo de fibrina, se produce la retracción del coágulo y luego comienza la resolución del mismo; estos dos procesos juntos se denominan "hemostasia terciaria". Las plaquetas activadas contraen sus fibrillas internas de actina y miosina en su citoesqueleto, lo que conduce a la contracción del volumen del coágulo. Los activadores del plasminógeno , como el activador tisular del plasminógeno (t-PA), activan el plasminógeno en plasmina, que promueve la lisis del coágulo de fibrina; esto restablece el flujo de sangre en los vasos sanguíneos dañados u obstruidos. [22]
Vasoconstricción
Cuando se produce una lesión en un vaso sanguíneo, las células endoteliales pueden liberar diversas sustancias vasoconstrictoras, como la endotelina [23] y el tromboxano [24] , para inducir la constricción de los músculos lisos de la pared del vaso. Esto ayuda a reducir el flujo sanguíneo al lugar de la lesión y limita el sangrado.
Activación plaquetaria y formación del tapón plaquetario
Cuando el endotelio se daña, el colágeno subyacente normalmente aislado queda expuesto a las plaquetas circulantes, que se unen directamente al colágeno con receptores de superficie de glucoproteína Ia/IIa específicos del colágeno . Esta adhesión se fortalece aún más por el factor von Willebrand (vWF), que se libera desde el endotelio y desde las plaquetas; el vWF forma enlaces adicionales entre la glucoproteína Ib/IX/V y el dominio A1 de las plaquetas. Esta localización de las plaquetas en la matriz extracelular promueve la interacción del colágeno con la glucoproteína VI plaquetaria . La unión del colágeno a la glucoproteína VI desencadena una cascada de señalización que da como resultado la activación de las integrinas plaquetarias. Las integrinas activadas median la unión estrecha de las plaquetas a la matriz extracelular. Este proceso adhiere las plaquetas al sitio de la lesión. [25]
Las plaquetas activadas liberan el contenido de los gránulos almacenados en el plasma sanguíneo. Los gránulos incluyen ADP , serotonina , factor activador de plaquetas (PAF), vWF , factor plaquetario 4 y tromboxano A2 ( TXA2 ) , que, a su vez, activan plaquetas adicionales. El contenido de los gránulos activa una cascada de receptores proteicos ligados a Gq , lo que da como resultado un aumento de la concentración de calcio en el citosol de las plaquetas. El calcio activa la proteína quinasa C , que, a su vez, activa la fosfolipasa A2 ( PLA2 ) . Luego, la PLA2 modifica la glicoproteína de membrana de integrina IIb/IIIa , lo que aumenta su afinidad para unirse al fibrinógeno . Las plaquetas activadas cambian de forma de esférica a estrellada, y el fibrinógeno se enlaza con la glicoproteína IIb/IIIa ( lo que ayuda a la agregación de plaquetas adyacentes, formando un tapón plaquetario y completando así la hemostasia primaria). [26]
Cascada de coagulación


La cascada de coagulación de la hemostasia secundaria tiene dos vías iniciales que conducen a la formación de fibrina . Estas son la vía de activación por contacto (también conocida como vía intrínseca) y la vía del factor tisular (también conocida como vía extrínseca), que conducen a las mismas reacciones fundamentales que producen fibrina. Anteriormente se pensaba que las dos vías de la cascada de coagulación tenían la misma importancia, pero ahora se sabe que la vía principal para el inicio de la coagulación sanguínea es la vía del factor tisular (extrínseca). Las vías son una serie de reacciones, en las que un zimógeno (precursor enzimático inactivo) de una serina proteasa y su cofactor glicoproteico se activan para convertirse en componentes activos que luego catalizan la siguiente reacción en la cascada, lo que finalmente da como resultado la fibrina reticulada. Los factores de coagulación generalmente se indican con números romanos , con una a minúscula añadida para indicar una forma activa. [27]
Los factores de coagulación son generalmente enzimas llamadas serina proteasas , que actúan escindiendo proteínas dependientes de la enzima. Las excepciones son el factor tisular, FV, FVIII, FXIII. [28] El factor tisular, FV y FVIII son glicoproteínas, y el factor XIII es una transglutaminasa . [27] Los factores de coagulación circulan como zimógenos inactivos . Por lo tanto, la cascada de coagulación se divide clásicamente en tres vías. Las vías del factor tisular y de activación por contacto activan la "vía común final" del factor X, la trombina y la fibrina. [29]
Vía del factor tisular (extrínseco)
La principal función de la vía del factor tisular (TF) es generar una "explosión de trombina", un proceso por el cual la trombina , el componente más importante de la cascada de coagulación en términos de sus funciones de activación por retroalimentación, se libera muy rápidamente. El FVIIa circula en una cantidad mayor que cualquier otro factor de coagulación activado. El proceso incluye los siguientes pasos: [27]
- Tras un daño en el vaso sanguíneo, el FVII sale de la circulación y entra en contacto con el factor tisular expresado en las células portadoras del factor tisular ( fibroblastos y leucocitos del estroma ), formando un complejo activado (TF-FVIIa).
- TF-FVIIa activa FIX y FX.
- El FVII es activado por la trombina, FXIa, FXII y FXa.
- La activación de FX (para formar FXa) por TF-FVIIa es inhibida casi inmediatamente por el inhibidor de la vía del factor tisular (TFPI).
- FXa y su cofactor FVa forman el complejo protrombinasa , que activa la protrombina a trombina.
- La trombina luego activa otros componentes de la cascada de coagulación, incluidos el FV y el FVIII (que forma un complejo con FIX), y activa y libera el FVIII de su unión al vWF.
- El FVIIIa es el cofactor de FIXa y juntos forman el complejo " tenasa ", que activa el FX; y así continúa el ciclo. ("Tenasa" es una contracción de "ten" y el sufijo "-asa" utilizado para las enzimas).
Vía de activación de contacto (intrínseca)
La vía de activación por contacto comienza con la formación del complejo primario en el colágeno por el quininógeno de alto peso molecular (HMWK), la precalicreína y el factor Hageman (FXII) . La precalicreína se convierte en calicreína y el FXII se convierte en FXIIa. El FXIIa convierte el FXI en FXIa. El factor XIa activa el FIX, que con su cofactor FVIIIa forma el complejo tenasa , que activa el FX en FXa. El papel menor que tiene la vía de activación por contacto en el inicio de la formación de coágulos sanguíneos se puede ilustrar por el hecho de que las personas con deficiencias graves de FXII, HMWK y precalicreína no tienen un trastorno hemorrágico. En cambio, el sistema de activación por contacto parece estar más involucrado en la inflamación [27] y la inmunidad innata [30] . A pesar de esto, la interferencia con la vía puede conferir protección contra la trombosis sin un riesgo significativo de sangrado [30] .
Vía común final
La división de la coagulación en dos vías es arbitraria y tiene su origen en pruebas de laboratorio en las que se midieron los tiempos de coagulación después de que la coagulación fuera iniciada por el vidrio, la vía intrínseca; o la coagulación fuera iniciada por la tromboplastina (una mezcla de factor tisular y fosfolípidos), la vía extrínseca. [31]
Además, el esquema de la vía común final implica que la protrombina se convierte en trombina solo cuando actúa sobre ella la vía intrínseca o extrínseca, lo que es una simplificación excesiva. De hecho, la trombina es generada por plaquetas activadas al inicio del tapón plaquetario, lo que a su vez promueve una mayor activación plaquetaria. [32]
La trombina no sólo funciona para convertir el fibrinógeno en fibrina, sino que también activa los factores VIII y V y su proteína inhibidora C (en presencia de trombomodulina ). Al activar el factor XIII, se forman enlaces covalentes que reticulan los polímeros de fibrina que se forman a partir de los monómeros activados. [27] Esto estabiliza la red de fibrina. [33]
La cascada de coagulación se mantiene en un estado protrombótico mediante la activación continua de FVIII y FIX para formar el complejo tenasa hasta que es regulado negativamente por las vías anticoagulantes. [27]
Esquema de coagulación basado en células
Un modelo más nuevo del mecanismo de coagulación explica la intrincada combinación de eventos celulares y bioquímicos que ocurren durante el proceso de coagulación in vivo . Junto con las proteínas plasmáticas procoagulantes y anticoagulantes, la coagulación fisiológica normal requiere la presencia de dos tipos de células para la formación de complejos de coagulación: células que expresan factor tisular (generalmente extravascular) y plaquetas. [34]
El proceso de coagulación ocurre en dos fases. Primero está la fase de iniciación, que ocurre en las células que expresan el factor tisular. A esto le sigue la fase de propagación, que ocurre en las plaquetas activadas . La fase de iniciación, mediada por la exposición al factor tisular, procede a través de la vía extrínseca clásica y contribuye a aproximadamente el 5% de la producción de trombina. La producción amplificada de trombina ocurre a través de la vía intrínseca clásica en la fase de propagación; aproximadamente el 95% de la trombina generada será durante esta segunda fase. [35]
Fibrinólisis
Finalmente, los coágulos sanguíneos se reorganizan y reabsorben mediante un proceso denominado fibrinólisis . La principal enzima responsable de este proceso es la plasmina , que está regulada por activadores e inhibidores de la plasmina . [36]
Papel en el sistema inmunológico
El sistema de coagulación se superpone con el sistema inmunológico . La coagulación puede atrapar físicamente a los microbios invasores en los coágulos sanguíneos. Además, algunos productos del sistema de coagulación pueden contribuir al sistema inmunológico innato por su capacidad para aumentar la permeabilidad vascular y actuar como agentes quimiotácticos para las células fagocíticas . Además, algunos de los productos del sistema de coagulación son directamente antimicrobianos . Por ejemplo, la beta-lisina , un aminoácido producido por las plaquetas durante la coagulación, puede causar la lisis de muchas bacterias Gram-positivas al actuar como un detergente catiónico. [37] Muchas proteínas de fase aguda de la inflamación están involucradas en el sistema de coagulación. Además, las bacterias patógenas pueden secretar agentes que alteran el sistema de coagulación, por ejemplo, la coagulasa y la estreptoquinasa . [38]
La inmunohemostasia es la integración de la activación inmunitaria en la formación adaptativa de coágulos. La inmunotrombosis es el resultado patológico de la interacción entre inmunidad, inflamación y coagulación. Los mediadores de este proceso incluyen patrones moleculares asociados a daños y patrones moleculares asociados a patógenos , que son reconocidos por receptores tipo Toll , lo que desencadena respuestas procoagulantes y proinflamatorias como la formación de trampas extracelulares de neutrófilos . [39]
Cofactores
Para el correcto funcionamiento de la cascada de coagulación se requieren diversas sustancias:
Calcio y fosfolípidos
El calcio y los fosfolípidos (componentes de la membrana plaquetaria ) son necesarios para que los complejos de tenasa y protrombinasa funcionen. [40] El calcio media la unión de los complejos a través de los residuos gamma-carboxílicos terminales en el factor Xa y el factor IXa a las superficies de los fosfolípidos expresados por las plaquetas, así como a las micropartículas procoagulantes o microvesículas que se desprenden de ellas. [41] El calcio también es necesario en otros puntos de la cascada de coagulación. Los iones de calcio desempeñan un papel importante en la regulación de la cascada de coagulación, que es fundamental para el mantenimiento de la hemostasia. Además de la activación plaquetaria, los iones de calcio son responsables de la activación completa de varios factores de coagulación, incluido el factor de coagulación XIII. [42]
Vitamina K
La vitamina K es un factor esencial para la gamma-glutamil carboxilasa hepática que añade un grupo carboxilo a los residuos de ácido glutámico en los factores II, VII, IX y X, así como a la proteína S , la proteína C y la proteína Z. Al añadir el grupo gamma-carboxilo a los residuos de glutamato en los factores de coagulación inmaduros, la vitamina K se oxida a sí misma. Otra enzima, la vitamina K epóxido reductasa (VKORC), reduce la vitamina K a su forma activa. La vitamina K epóxido reductasa es farmacológicamente importante como objetivo de los fármacos anticoagulantes warfarina y cumarinas relacionadas , como acenocumarol , fenprocumón y dicumarol . Estos fármacos crean una deficiencia de vitamina K reducida al bloquear la VKORC, inhibiendo así la maduración de los factores de coagulación. La deficiencia de vitamina K por otras causas (p. ej., malabsorción ) o un metabolismo deficiente de la vitamina K en una enfermedad (p. ej., insuficiencia hepática ) conducen a la formación de PIVKA (proteínas formadas en ausencia de vitamina K), que son carboxiladas parcial o totalmente no gamma, lo que afecta la capacidad de los factores de coagulación para unirse a los fosfolípidos. [43]
Reguladores

Varios mecanismos mantienen bajo control la activación plaquetaria y la cascada de coagulación. [44] Las anomalías pueden provocar una mayor tendencia a la trombosis:
Proteína C y proteína S
La proteína C es un importante anticoagulante fisiológico. Es una enzima serina proteasa dependiente de la vitamina K que se activa por la trombina para formar la proteína C activada (APC). La proteína C se activa en una secuencia que comienza con la unión de la proteína C y la trombina a una proteína de la superficie celular, la trombomodulina . La trombomodulina se une a estas proteínas de tal manera que activa la proteína C. La forma activada, junto con la proteína S y un fosfolípido como cofactores, degrada el FVa y el FVIIIa. La deficiencia cuantitativa o cualitativa de cualquiera de ellos (proteína C o proteína S) puede provocar trombofilia (tendencia a desarrollar trombosis). La acción alterada de la proteína C (resistencia a la proteína C activada), por ejemplo, por tener la variante "Leiden" del factor V o niveles altos de FVIII, también puede provocar una tendencia trombótica. [44]
Antitrombina
La antitrombina es un inhibidor de la serina proteasa ( serpina ) que degrada las serina proteasas: trombina, FIXa, FXa, FXIa y FXIIa. Está constantemente activa, pero su adhesión a estos factores aumenta con la presencia de heparán sulfato (un glicosaminoglicano ) o la administración de heparinas (diferentes heparinoides aumentan la afinidad por el FXa, la trombina o ambos). La deficiencia cuantitativa o cualitativa de antitrombina (congénita o adquirida, p. ej., en la proteinuria ) conduce a trombofilia. [44]
Inhibidor de la vía del factor tisular (TFPI)
El inhibidor de la vía del factor tisular (TFPI) limita la acción del factor tisular (TF). También inhibe la activación excesiva mediada por TF de FVII y FX. [45]
Plasmina
La plasmina se genera por escisión proteolítica del plasminógeno, una proteína plasmática sintetizada en el hígado. Esta escisión es catalizada por el activador tisular del plasminógeno (t-PA), que es sintetizado y secretado por el endotelio. La plasmina escinde proteolíticamente la fibrina en productos de degradación de la fibrina que inhiben la formación excesiva de fibrina. [ cita requerida ]
Prostaciclina
La prostaciclina (PGI 2 ) es liberada por el endotelio y activa los receptores plaquetarios ligados a la proteína G s . Esto, a su vez, activa la adenilil ciclasa , que sintetiza AMPc. El AMPc inhibe la activación plaquetaria al disminuir los niveles citosólicos de calcio y, al hacerlo, inhibe la liberación de gránulos que conducirían a la activación de plaquetas adicionales y la cascada de coagulación. [36]
Evaluación médica
Se utilizan numerosas pruebas médicas para evaluar la función del sistema de coagulación: [3] [46]
- Común: aPTT , PT (también utilizado para determinar INR ), prueba de fibrinógeno (a menudo mediante el ensayo de fibrinógeno de Clauss ), [47] recuento de plaquetas , prueba de función plaquetaria (a menudo mediante PFA-100 ), prueba de trombodinámica .
- Otros: TCT , tiempo de sangrado , prueba de mezcla (si una anomalía se corrige si el plasma del paciente se mezcla con plasma normal), ensayos de factores de coagulación, anticuerpos antifosfolípidos , dímero D , pruebas genéticas (por ejemplo, factor V Leiden , mutación de protrombina G20210A), tiempo de veneno de víbora de Russell diluido (dRVVT), pruebas de función plaquetaria diversas, tromboelastografía (TEG o Sonoclot), tiempo de lisis de euglobulina (ELT).
La vía de activación por contacto (intrínseca) se inicia mediante la activación del sistema de activación por contacto y se puede medir mediante la prueba del tiempo de tromboplastina parcial activada (aPTT). [48]
La vía del factor tisular (extrínseca) se inicia con la liberación del factor tisular (una lipoproteína celular específica) y se puede medir mediante la prueba del tiempo de protrombina (TP). [49] Los resultados del TP a menudo se informan como una relación ( valor de INR ) para controlar la dosificación de anticoagulantes orales como la warfarina . [50]
El cribado cuantitativo y cualitativo del fibrinógeno se mide mediante el tiempo de coagulación de la trombina (TCT). La medición de la cantidad exacta de fibrinógeno presente en la sangre se realiza generalmente mediante el ensayo de fibrinógeno de Clauss . [47] Muchos analizadores son capaces de medir un nivel de "fibrinógeno derivado" a partir del gráfico del tiempo de coagulación de protrombina.
Si un factor de coagulación forma parte de la vía de activación por contacto o del factor tisular, una deficiencia de ese factor afectará solo a una de las pruebas: por lo tanto, la hemofilia A , una deficiencia del factor VIII, que forma parte de la vía de activación por contacto, da como resultado una prueba de TTPa anormalmente prolongada pero una prueba de TP normal. Las deficiencias de los factores de la vía común protrombina, fibrinógeno, FX y FV prolongarán tanto el TTPa como el TP. Si hay un TP o un TTPa anormal, se realizarán pruebas adicionales para determinar qué factor (si lo hay) está presente en concentraciones aberrantes.
Las deficiencias de fibrinógeno (cuantitativa o cualitativa) prolongarán el TP, el TTPa, el tiempo de trombina y el tiempo de reptilasa .
Papel en la enfermedad
Los defectos de coagulación pueden causar hemorragia o trombosis, y ocasionalmente ambas, dependiendo de la naturaleza del defecto. [51]

Trastornos plaquetarios
Los trastornos plaquetarios pueden ser congénitos o adquiridos. Algunos ejemplos de trastornos plaquetarios congénitos son la trombastenia de Glanzmann , el síndrome de Bernard-Soulier ( complejo de glucoproteína Ib-IX-V anormal ), el síndrome de plaquetas grises (deficiencia de gránulos alfa ) y la deficiencia de la reserva de almacenamiento delta (deficiencia de gránulos densos ). La mayoría son poco frecuentes y predisponen a la hemorragia. La enfermedad de von Willebrand se debe a la deficiencia o al funcionamiento anormal del factor de von Willebrand y conduce a un patrón de sangrado similar; sus formas más leves son relativamente comunes. [ cita requerida ]
La disminución del número de plaquetas (trombocitopenia) se debe a una producción insuficiente (p. ej., síndrome mielodisplásico u otros trastornos de la médula ósea), destrucción por el sistema inmunológico ( púrpura trombocitopénica inmunitaria ) o consumo (p. ej., púrpura trombocitopénica trombótica , síndrome hemolítico-urémico , hemoglobinuria paroxística nocturna , coagulación intravascular diseminada , trombocitopenia inducida por heparina ). [52] Un aumento en el recuento de plaquetas se denomina trombocitosis , que puede conducir a la formación de tromboembolias ; sin embargo, la trombocitosis puede estar asociada con un mayor riesgo de trombosis o hemorragia en pacientes con neoplasia mieloproliferativa . [53]
Trastornos del factor de coagulación
Los trastornos de los factores de coagulación más conocidos son las hemofilias . Las tres formas principales son la hemofilia A (deficiencia del factor VIII), la hemofilia B (deficiencia del factor IX o "enfermedad de Christmas") y la hemofilia C (deficiencia del factor XI, leve tendencia al sangrado). [54]
La enfermedad de von Willebrand (que se comporta más como un trastorno plaquetario excepto en casos graves) es el trastorno hemorrágico hereditario más común y se caracteriza por ser autosómica recesiva o dominante. En esta enfermedad, existe un defecto en el factor de von Willebrand (vWF), que media la unión de la glucoproteína Ib (GPIb) al colágeno. Esta unión ayuda a mediar la activación de las plaquetas y la formación de la hemostasia primaria. [ cita médica necesaria ]
En la insuficiencia hepática aguda o crónica , hay una producción insuficiente de factores de coagulación, lo que posiblemente aumenta el riesgo de sangrado durante la cirugía. [55]
La trombosis es el desarrollo patológico de coágulos sanguíneos. Estos coágulos pueden desprenderse y volverse móviles, formando un émbolo o crecer hasta un tamaño tal que ocluye el vaso en el que se desarrolló. Se dice que ocurre una embolia cuando el trombo (coágulo sanguíneo) se convierte en un émbolo móvil y migra a otra parte del cuerpo, interfiriendo con la circulación sanguínea y, por lo tanto, perjudicando la función del órgano aguas abajo de la oclusión. Esto causa isquemia y, a menudo, conduce a la necrosis isquémica del tejido. La mayoría de los casos de trombosis venosa se deben a estados adquiridos (edad avanzada, cirugía, cáncer, inmovilidad). La trombosis venosa no provocada puede estar relacionada con trombofilias hereditarias (p. ej., factor V Leiden , deficiencia de antitrombina y varias otras deficiencias o variantes genéticas), particularmente en pacientes más jóvenes con antecedentes familiares de trombosis; sin embargo, los eventos trombóticos son más probables cuando los factores de riesgo adquiridos se superponen al estado heredado. [56]
Farmacología
Procoagulantes
El uso de productos químicos adsorbentes , como las zeolitas , y otros agentes hemostáticos también se utilizan para sellar rápidamente heridas graves (como en el caso de hemorragias traumáticas secundarias a heridas de bala). La trombina y el pegamento de fibrina se utilizan quirúrgicamente para tratar hemorragias y trombosar aneurismas. El aerosol hemostático en polvo TC-325 se utiliza para tratar hemorragias gastrointestinales. [ cita requerida ]
La desmopresina se utiliza para mejorar la función plaquetaria activando el receptor de vasopresina arginina 1A . [57]
Los concentrados de factores de coagulación se utilizan para tratar la hemofilia , revertir los efectos de los anticoagulantes y tratar las hemorragias en personas con una síntesis deficiente de factores de coagulación o un consumo elevado. El concentrado de complejo de protrombina , el crioprecipitado y el plasma fresco congelado son productos de factores de coagulación de uso común. El factor VII humano activado recombinante se utiliza a veces en el tratamiento de hemorragias importantes.
El ácido tranexámico y el ácido aminocaproico inhiben la fibrinólisis y reducen de facto la tasa de hemorragia. Antes de su retirada, la aprotinina se utilizaba en algunas formas de cirugía mayor para reducir el riesgo de hemorragia y la necesidad de productos sanguíneos.

Anticoagulantes
Los anticoagulantes y los agentes antiplaquetarios (en conjunto, "antitrombóticos") se encuentran entre los medicamentos más utilizados. Los agentes antiplaquetarios incluyen aspirina , dipiridamol , ticlopidina , clopidogrel , ticagrelor y prasugrel ; los inhibidores parenterales de la glucoproteína IIb/IIIa se utilizan durante la angioplastia . De los anticoagulantes, la warfarina (y las cumarinas relacionadas ) y la heparina son los más utilizados. La warfarina afecta a los factores de coagulación dependientes de la vitamina K (II, VII, IX, X) y a la proteína C y la proteína S, mientras que la heparina y los compuestos relacionados aumentan la acción de la antitrombina sobre la trombina y el factor Xa. Se está desarrollando una clase más nueva de medicamentos, los inhibidores directos de la trombina ; algunos de ellos ya se encuentran en uso clínico (como lepirudina , argatrobán , bivalirudina y dabigatrán ). También se utilizan clínicamente otros compuestos de pequeño tamaño molecular que interfieren directamente con la acción enzimática de determinados factores de coagulación (los anticoagulantes orales de acción directa : dabigatrán , rivaroxabán , apixabán y edoxabán ). [58]
Historia
Descubrimientos iniciales
Las teorías sobre la coagulación de la sangre han existido desde la antigüedad. El fisiólogo Johannes Müller (1801-1858) describió la fibrina, la sustancia de un trombo . Su precursor soluble, el fibrinógeno , fue nombrado así por Rudolf Virchow (1821-1902), y aislado químicamente por Prosper Sylvain Denis (1799-1863). Alexander Schmidt sugirió que la conversión de fibrinógeno a fibrina es el resultado de un proceso enzimático , y denominó a la enzima hipotética " trombina " y a su precursor " protrombina ". [59] [60] Arthus descubrió en 1890 que el calcio era esencial en la coagulación. [61] [62] Las plaquetas fueron identificadas en 1865, y su función fue dilucidada por Giulio Bizzozero en 1882. [63]
La teoría de que la trombina se genera por la presencia de factor tisular fue consolidada por Paul Morawitz en 1905. [64] En esta etapa, se sabía que la tromboquinasa/tromboplastina (factor III) es liberada por los tejidos dañados, reaccionando con la protrombina (II), que, junto con el calcio (IV), forma la trombina , que convierte el fibrinógeno en fibrina (I). [65]
Factores de coagulación
El resto de los factores bioquímicos que intervienen en el proceso de coagulación se descubrieron en gran parte en el siglo XX. [ cita requerida ]
Una primera pista sobre la complejidad real del sistema de coagulación fue el descubrimiento de la proacelerina (inicialmente y luego llamada Factor V) por Paul Owren (1905-1990) en 1947. También postuló que su función era la generación de acelerina (Factor VI), que más tarde resultó ser la forma activa de V (o Va); por lo tanto, VI no se utiliza actualmente. [65]
El factor VII (también conocido como acelerador de conversión de protrombina sérica o proconvertina , precipitado por sulfato de bario) fue descubierto en una paciente joven en 1949 y 1951 por diferentes grupos.
El factor VIII resultó ser deficiente en la hemofilia A, clínicamente reconocida pero etiológicamente esquiva ; fue identificado en la década de 1950 y se denomina alternativamente globulina antihemofílica debido a su capacidad para corregir la hemofilia A. [65]
El factor IX fue descubierto en 1952 en un paciente joven con hemofilia B llamado Stephen Christmas (1947-1993). Su deficiencia fue descrita por la Dra. Rosemary Biggs y el Profesor RG MacFarlane en Oxford, Reino Unido. Por eso, el factor se llama Factor Christmas. Christmas vivió en Canadá y luchó por la seguridad de las transfusiones de sangre hasta que sucumbió al SIDA relacionado con las transfusiones a los 46 años. Un nombre alternativo para el factor es componente de tromboplastina plasmática , dado por un grupo independiente en California. [65]
El factor Hageman, ahora conocido como factor XII, fue identificado en 1955 en un paciente asintomático con un tiempo de sangrado prolongado llamado John Hageman. El factor X, o factor Stuart-Prower, siguió en 1956. Esta proteína fue identificada en una señora Audrey Prower de Londres, que había tenido una tendencia a sangrar durante toda su vida. En 1957, un grupo estadounidense identificó el mismo factor en un señor Rufus Stuart. Los factores XI y XIII fueron identificados en 1953 y 1961, respectivamente. [65]
La visión de que el proceso de coagulación es una "cascada" fue enunciada casi simultáneamente por MacFarlane [66] en el Reino Unido y por Davie y Ratnoff [67] en los EE. UU., respectivamente.
Nomenclatura
El uso de números romanos en lugar de epónimos o nombres sistemáticos se acordó durante las conferencias anuales (que comenzaron en 1955) de expertos en hemostasia. En 1962, se alcanzó un consenso sobre la numeración de los factores I a XII. [68] Este comité evolucionó hasta convertirse en el actual Comité Internacional de Trombosis y Hemostasia (ICTH). La asignación de números cesó en 1963 después de la denominación del Factor XIII. Los nombres de Factor Fletcher y Factor Fitzgerald se dieron a otras proteínas relacionadas con la coagulación, a saber, precalicreína y quininógeno de alto peso molecular , respectivamente. [65]
El factor VI [ cita requerida ] no está asignado, ya que se encontró que la acelerina es el factor V activado.
Otras especies
Todos los mamíferos tienen un proceso de coagulación sanguínea muy relacionado, que utiliza un proceso combinado de serina proteasas y células. [ cita requerida ] Es posible que cualquier factor de coagulación de mamíferos "escinda" su objetivo equivalente en cualquier otro mamífero. [ cita requerida ] El único animal no mamífero conocido que utiliza serina proteasas para la coagulación sanguínea es el cangrejo herradura . [ 69 ] Como ejemplo de los estrechos vínculos entre la coagulación y la inflamación, el cangrejo herradura tiene una respuesta primitiva a las lesiones, llevada a cabo por células conocidas como amebocitos (o hemocitos ) que cumplen funciones tanto hemostáticas como inmunitarias. [ 39 ] [ 70 ]
Véase también
Referencias
- ^ Furie, Barbara C.; Furie, Bruce (diciembre de 2005). "Formación de trombos in vivo". The Journal of Clinical Investigation . 115 (12): 3355–62. doi :10.1172/JCI26987. PMC 1297262 . PMID 16322780.
- ^ Plaquetas . 2007. doi :10.1016/B978-0-12-369367-9.X5760-7. ISBN 978-0-12-369367-9.[ página necesaria ]
- ^ ab "Pruebas de factores de coagulación". Prueba médica de MedlinePlus . Consultado el 27 de abril de 2024 .
- ^ Schmaier, Alvin H.; Lazarus, Hillard M. (2011). Guía concisa de hematología . Chichester, West Sussex, Reino Unido: Wiley-Blackwell. pág. 91. ISBN 978-1-4051-9666-6.OCLC 779160978 .
- ^ Lillicrap, D.; Key, Nigel; Makris, Michael; Denise, O'Shaughnessy (2009). Hemostasia práctica y trombosis . Wiley-Blackwell. págs. 1–5. ISBN 978-1-4051-8460-1.
- ^ Este artículo incorpora texto disponible bajo la licencia CC BY 4.0. Betts, J Gordon; Desaix, Peter; Johnson, Eddie; Johnson, Jody E; Korol, Oksana; Kruse, Dean; Poe, Brandon; Wise, James; Womble, Mark D; Young, Kelly A (28 de julio de 2023). "§18.5 Homeostasis". Anatomía y fisiología . Houston: OpenStax CNX. ISBN 978-1-947172-04-3.
- ^ "Trombofilia por protrombina". MedlinePlus . Archivado desde el original el 12 de septiembre de 2023 . Consultado el 11 de septiembre de 2023 .
- ^ ab Waller, Derek G.; Sampson, Anthony P. (2018). "Hemostasis". Farmacología médica y terapéutica . págs. 175–190. doi :10.1016/B978-0-7020-7167-6.00011-7. ISBN 978-0-7020-7167-6.
- ^ Blount, Zachary D. (25 de marzo de 2015). "El potencial inagotable de E. coli". eLife . 4 : e05826. doi : 10.7554/eLife.05826 . PMC 4373459 . PMID 25807083.
- ^ "Cascada de coagulación: qué es, pasos y más | Osmosis". www.osmosis.org . Archivado desde el original el 8 de septiembre de 2023 . Consultado el 8 de septiembre de 2023 .
- ^ "Gen VWF: MedlinePlus Genetics". medlineplus.gov . Archivado desde el original el 11 de mayo de 2023 . Consultado el 8 de septiembre de 2023 .
- ^ Gordon, SG; Mielicki, WP (marzo de 1997). "Procoagulante del cáncer: un activador del factor X, marcador tumoral y factor de crecimiento del tejido maligno". Coagulación sanguínea y fibrinólisis . 8 (2): 73–86. doi :10.1097/00001721-199703000-00001. ISSN 0957-5235. PMID 9518049.
- ^ Bloom, AL (1990). "Fisiología de la coagulación sanguínea". Hemostasia . 20 (Supl 1): 14–29. doi :10.1159/000216159. ISSN 0301-0147. PMID 2083865.
- ^ Abeles, Aryeh M.; Pillinger, Michael H.; Abramson, Steven B. (2015). "Inflamación y sus mediadores". Reumatología . págs. 169–182. doi :10.1016/B978-0-323-09138-1.00023-1. ISBN 978-0-323-09138-1.
- ^ Charo, IF; Bekeart, LS; Phillips, DR (julio de 1987). "Las proteínas similares a la glucoproteína plaquetaria IIb-IIIa median la unión de las células endoteliales a las proteínas adhesivas y a la matriz extracelular". Journal of Biological Chemistry . 262 (21): 9935–9938. doi : 10.1016/S0021-9258(18)61053-1 . PMID 2440865.
- ^ Watson, Steve (abril de 2009). "Activación plaquetaria por proteínas de la matriz extracelular en la hemostasia y la trombosis". Current Pharmaceutical Design . 15 (12): 1358–1372. doi :10.2174/138161209787846702. PMID 19355974.
- ^ Wagner, DD; Urban-Pickering, M.; Marder, VJ (enero de 1984). "La proteína von Willebrand se une a matrices extracelulares independientemente del colágeno". Actas de la Academia Nacional de Ciencias de los Estados Unidos de América . 81 (2): 471–5. Bibcode :1984PNAS...81..471W. doi : 10.1073/pnas.81.2.471 . ISSN 0027-8424. PMC 344699 . PMID 6320190.
- ^ Vermylen, Jos; Verstraete, Marc; Fuster, Valentin (1 de diciembre de 1986). "El papel de la activación plaquetaria y la formación de fibrina en la trombogénesis". Journal of the American College of Cardiology . Simposio sobre trombosis y terapia antitrombótica—1986. 8 (6, Suplemento 2): 2B–9B. doi : 10.1016/S0735-1097(86)80002-X . ISSN 0735-1097. PMID 3537069. S2CID 23789418.
- ^ Blanchette, VS; Brandão, LR; Breakey, VR; Revel-Vilk, S. (22 de diciembre de 2016). "Hemostasia primaria y secundaria, reguladores de la coagulación y fibrinólisis: comprensión de los conceptos básicos". Manual de trombosis y hemostasia pediátrica de SickKids. Karger Medical and Scientific Publishers. ISBN 978-3-318-03026-6.
- ^ "Cascada de coagulación: qué es, pasos y más". www.osmosis.org . Archivado desde el original el 8 de septiembre de 2023 . Consultado el 15 de octubre de 2023 .
- ^ ab Weisel, John W.; Litvinov, Rustem I. (2017). "Formación, estructura y propiedades de la fibrina". Proteínas fibrosas: estructuras y mecanismos . Bioquímica subcelular. Vol. 82. págs. 405–456. doi :10.1007/978-3-319-49674-0_13. ISBN 978-3-319-49672-6. ISSN 0306-0225. PMC 5536120. PMID 28101869 .
- ^ LaPelusa, Andrew; Dave, Heeransh D. (2024). "Fisiología, hemostasia". StatPearls . StatPearls Publishing. PMID 31424847.
- ^ Loscalzo, J. (1995). "Lesión endotelial, vasoconstricción y su prevención". Revista del Instituto del Corazón de Texas . 22 (2): 180–4. PMC 325239 . PMID 7647603.
- ^ Yau, Jonathan W.; Teoh, Hwee; Verma, Subodh (19 de octubre de 2015). "Control de la trombosis por células endoteliales". BMC Cardiovascular Disorders . 15 : 130. doi : 10.1186/s12872-015-0124-z . ISSN 1471-2261. PMC 4617895 . PMID 26481314.
- ^ Nigel Key; Michael Makris; et al. (2009). Hemostasia práctica y trombosis . Wiley-Blackwell. pág. 2. ISBN 978-1-4051-8460-1.
- ^ Watson, MS; Pallister, CJ (2010). Hematología (2.ª ed.). Scion Publishing. págs. 334-336. ISBN 978-1-904842-39-2.OCLC 1023165019 .
- ^ abcdefg Pallister CJ, Watson MS (2010). Hematología . Scion Publishing. págs. 336–347. ISBN 978-1-904842-39-2.
- ^ "Factor de coagulación". Clotbase.bicnirrh.res.in . Archivado desde el original el 11 de diciembre de 2016. Consultado el 20 de mayo de 2018 .
- ^ Hoffbrand, AV; Pettit, JE; Moss, HAP (2002). Hematología esencial (4ª ed.). Londres: Blackwell Science. págs. 241–3. ISBN 978-0-632-05153-3.OCLC 898998816 .
- ^ ab Long AT, Kenne E, Jung R, Fuchs TA, Renné T (marzo de 2016). "Sistema de contacto revisitado: una interfaz entre inflamación, coagulación e inmunidad innata". Journal of Thrombosis and Haemostasis . 14 (3): 427–437. doi : 10.1111/jth.13235 . PMID 26707513.
- ^ Troisi R, Balasco N, Autiero I, Sica F, Vitagliano L (agosto de 2023). "Nueva perspectiva sobre el modelo tradicional de la cascada de la coagulación y su regulación: revisión ilustrada de una vista tridimensional". Investigación y práctica en trombosis y hemostasia . 7 (6): 102160. doi :10.1016/j.rpth.2023.102160. PMC 10506138. PMID 37727847 .
- ^ Hoffman M (septiembre de 2003). "Un modelo celular de coagulación y el papel del factor VIIa". Blood Rev . 17 (Supl 1): S1–5. doi :10.1016/s0268-960x(03)90000-2. PMID 14697207.
- ^ Moroi M, Induruwa I, Farndale RW, Jung SM (marzo de 2022). "El factor XIII es un socio de unión recientemente identificado para la interacción GPVI-dímero-An del receptor de colágeno plaquetario que puede modular la reticulación de la fibrina". Res Pract Thromb Haemost . 6 (3): e12697. doi :10.1002/rth2.12697. PMC 9035508 . PMID 35494504.
- ^ Hoffman MM, Monroe DM (septiembre de 2005). "Replanteamiento de la cascada de la coagulación". Curr Hematol Rep . 4 (5): 391–6. PMID 16131441.
- ^ Hoffman, M. (agosto de 2003). "Remodelación de la cascada de coagulación sanguínea". Journal of Thrombosis and Thrombolysis . 16 (1–2): 17–20. doi :10.1023/B:THRO.0000014588.95061.28. PMID 14760207. S2CID 19974377.
- ^ ab Hoffbrand, AV (2002). Hematología esencial . Oxford: Blackwell Science. págs. 243-245. ISBN 978-0-632-05153-3.
- ^ Mayer, Gene (2011). "Cap. 1. Inmunidad innata (no específica)". Inmunología . Sección de Inmunología de Microbiología e Inmunología en línea. Universidad de Carolina del Sur. Archivado desde el original el 21 de octubre de 2014.
- ^ Peetermans M, Vanassche T, Liesenborghs L, Lijnen RH, Verhamme P (noviembre de 2016). "Los patógenos bacterianos activan el plasminógeno para romper las barreras tisulares y escapar de la inmunidad innata". Crit Rev Microbiol . 42 (6): 866–82. doi :10.3109/1040841X.2015.1080214. PMID 26485450.
- ^ ab Yong, J; Toh, CH (21 de diciembre de 2023). "Replanteamiento de la coagulación: de la cascada enzimática y las reacciones basadas en células a un modelo convergente que involucra la activación inmunitaria innata". Sangre . 142 (25): 2133–45. doi : 10.1182/blood.2023021166 . PMID 37890148.
- ^ Palta, A.; Paltá, S.; Saroa, R. (2014). "Descripción general del sistema de coagulación". Revista india de anestesia . 58 (5): 515–523. doi : 10.4103/0019-5049.144643 . ISSN 0019-5049. PMC 4260295 . PMID 25535411.
- ^ Signorelli, Salvatore Santo; Oliveri Conti, Gea; Fiore, María; Cangiano, Federica; Zuccarello, Pietro; Gaudio, Agostino; Ferrante, Margherita (26 de noviembre de 2020). "Micropartículas derivadas de plaquetas (MP) y velocidad de generación de trombina en la trombosis venosa profunda (TVP): resultados de un estudio de casos y controles". Salud Vascular y Gestión de Riesgos . 16 : 489–495. doi : 10.2147/VHRM.S236286 . ISSN 1176-6344. PMC 7705281 . PMID 33273818.
- ^ Singh, S.; Dodt, J; Volkers, P.; Hethershaw, E.; Philippou, H.; Ivaskevicius, V.; Imhof, D.; Oldenburg, J.; Biswas, A. (5 de agosto de 2019). "Estructurar conocimientos funcionales sobre la unión del calcio durante la activación del factor de coagulación XIII A". Informes científicos . 9 (1): 11324. Código bibliográfico : 2019NatSR...911324S. doi :10.1038/s41598-019-47815-z. ISSN 2045-2322. PMC 6683118 . PMID 31383913.
- ^ Paulus, MC; Drent, M; Kouw, IWK; Balvers, MGJ; Bast, A; van Zanten, ARH (1 de julio de 2024). "Vitamina K: un posible eslabón perdido en las enfermedades críticas: una revisión de alcance". Cuidados críticos . 28 (1): 212. doi : 10.1186/s13054-024-05001-2 . PMC 11218309 . PMID 38956732.
- ^ abc Dicks, AB; Moussallem, E; Stanbro, M; Walls, J; Gandhi, S; Gray, BH (9 de enero de 2024). "Una revisión exhaustiva de los factores de riesgo y la evaluación de la trombofilia en la tromboembolia venosa". Revista de medicina clínica . 13 (2): 362. doi : 10.3390/jcm13020362 . PMC 10816375 . PMID 38256496.
- ^ Maroney SA, Mast AE (junio de 2015). "Nuevos conocimientos sobre la biología del inhibidor de la vía del factor tisular". J Thromb Haemost . 13 (Supl 1): S200–7. doi :10.1111/jth.12897. PMC 4604745 . PMID 26149025.
- ^ David Lillicrap; Nigel Key; Michael Makris; Denise O'Shaughnessy (2009). Hemostasia práctica y trombosis . Wiley-Blackwell. págs. 7-16. ISBN 978-1-4051-8460-1.
- ^ ab Stang, LJ; Mitchell, LG (2013). "Fibrinógeno". Hemostasia . Métodos en biología molecular. Vol. 992. págs. 181–92. doi :10.1007/978-1-62703-339-8_14. ISBN 978-1-62703-338-1. Número de identificación personal 23546714.
- ^ Rasmussen KL, Philips M, Tripodi A, Goetze JP (junio de 2020). "Prolongación del tiempo de tromboplastina parcial activada aislada e inesperada: una minirevisión práctica". Eur J Haematol . 104 (6): 519–525. doi :10.1111/ejh.13394. PMID 32049377.
- ^ "Prueba de tiempo de protrombina e INR (PT/INR): prueba médica de MedlinePlus". medlineplus.gov . Consultado el 28 de abril de 2024 .
- ^ Dorgalaleh A, Favaloro EJ, Bahraini M, Rad F (febrero de 2021). "Estandarización del tiempo de protrombina/índice internacional normalizado (TP/INR)". Int J Lab Hematol . 43 (1): 21–28. doi :10.1111/ijlh.13349. PMID 32979036.
- ^ Hughes-Jones, NC; Wickramasinghe, SN; Hatton, Chris (2008). Hematología (8.ª ed.). Wiley-Blackwell Publishers. págs. 145-166. ISBN 978-1-4051-8050-4.OCLC 1058077604 .
- ^ "Coagulación intravascular diseminada". Biblioteca de conceptos médicos de Lecturio . Archivado desde el original el 12 de julio de 2021. Consultado el 12 de julio de 2021 .
- ^ Andreescu M, Andreescu B (marzo de 2024). "Una revisión sobre la evaluación del riesgo de hemorragia y trombosis en pacientes con neoplasias mieloproliferativas programados para cirugía". Cureus . 16 (3): e56008. doi : 10.7759/cureus.56008 . PMC 11007487 . PMID 38606222.
- ^ Demoy M, Labrousse J, Grand F, Moyrand S, Tuffigo M, Lamarche S, Macchi L (junio de 2024). «[Deficiencia del factor XI: actualidad y revisión de la literatura]». Ann Biol Clin (París) (en francés). 82 (2): 225–236. doi :10.1684/abc.2024.1884. PMID 38702892.
- ^ Huber J, Stanworth SJ, Doree C, Fortin PM, Trivella M, Brunskill SJ, et al. (noviembre de 2019). Grupo Cochrane de Hematología (ed.). "Transfusión de plasma profiláctica para pacientes sin trastornos hemorrágicos hereditarios o uso de anticoagulantes sometidos a cirugía no cardíaca o procedimientos invasivos". Base de Datos Cochrane de Revisiones Sistemáticas . 2019 ( 11): CD012745. doi :10.1002/14651858.CD012745.pub2. PMC 6993082. PMID 31778223.
- ^ Middeldorp S, Nieuwlaat R, Baumann Kreuziger L, Coppens M, Houghton D, James AH, Lang E, Moll S, Myers T, Bhatt M, Chai-Adisaksopha C, Colunga-Lozano LE, Karam SG, Zhang Y, Wiercioch W , Schünemann HJ, Iorio A (noviembre de 2023). "Directrices de 2023 de la Sociedad Estadounidense de Hematología para el tratamiento del tromboembolismo venoso: pruebas de trombofilia". Sangre Avanzada . 7 (22): 7101–38. doi : 10.1182/bloodadvances.2023010177. PMC 10709681 . PMID 37195076.
- ^ Kaufmann, JE; Vischer, UM (abril de 2003). "Mecanismos celulares de los efectos hemostáticos de la desmopresina (DDAVP)". Journal of Thrombosis and Haemostasis . 1 (4): 682–689. doi :10.1046/j.1538-7836.2003.00190.x. PMID 12871401.
- ^ Soff GA (marzo de 2012). "Una nueva generación de anticoagulantes orales directos". Arteriosclerosis, trombosis y biología vascular . 32 (3): 569–574. doi : 10.1161/ATVBAHA.111.242834 . PMID: 22345595.
- ^ Schmidt A (1872). "Neue Untersuchungen über die Faserstoffgerinnung". Pflügers Archiv für die gesamte Physiologie . 6 : 413–538. doi :10.1007/BF01612263. S2CID 37273997.
- ^ Schmidt A. Zur Blutlehre. Leipzig: Vogel, 1892.
- ^ Arthus M, Pagès C (1890). "Nouvelle theorie chimique de la coagulation du sang". Norma Arch Physiol Pathol . 5 : 739–746.
- ^ Shapiro SS (octubre de 2003). "Tratamiento de la trombosis en el siglo XXI". The New England Journal of Medicine . 349 (18): 1762–4. doi :10.1056/NEJMe038152. PMID 14585945.
- ^ Brewer DB (mayo de 2006). «Max Schultze (1865), G. Bizzozero (1882) y el descubrimiento de las plaquetas». British Journal of Haematology . 133 (3): 251–8. doi : 10.1111/j.1365-2141.2006.06036.x . PMID 16643426.
- ^ Morawitz P. (1905). "Die Chemie der Blutgerinnung". Ergebn Physiol . 4 : 307–422. doi :10.1007/BF02321003. S2CID 84003009.
- ^ abcdef Giangrande PL (junio de 2003). "Seis personajes en busca de un autor: la historia de la nomenclatura de los factores de coagulación". British Journal of Haematology . 121 (5): 703–712. doi :10.1046/j.1365-2141.2003.04333.x. PMID 12780784. S2CID 22694905.
- ^ Macfarlane RG (mayo de 1964). "Una cascada enzimática en el mecanismo de coagulación sanguínea y su función como amplificador bioquímico". Nature . 202 (4931): 498–9. Bibcode :1964Natur.202..498M. doi :10.1038/202498a0. PMID 14167839. S2CID 4214940.
- ^ Davie EW, Ratnoff OD (septiembre de 1964). "Secuencia en cascada para la coagulación sanguínea intrínseca". Science . 145 (3638): 1310–2. Bibcode :1964Sci...145.1310D. doi :10.1126/science.145.3638.1310. PMID 14173416. S2CID 34111840.
- ^ Wright IS (febrero de 1962). "La nomenclatura de los factores de coagulación sanguínea". Revista de la Asociación Médica Canadiense . 86 (8): 373–4. PMC 1848865 . PMID 14008442.
- ^ Osaki T, Kawabata S (junio de 2004). "Estructura y función del coagulógeno, una proteína coagulable en cangrejos herradura". Ciencias de la vida celular y molecular . 61 (11): 1257–65. doi :10.1007/s00018-004-3396-5. PMC 11138774 . PMID 15170505. S2CID 24537601.
- ^ Iwanaga, S (mayo de 2007). "Principio bioquímico de la prueba de Limulus para detectar endotoxinas bacterianas". Actas de la Academia Japonesa. Serie B, Ciencias Físicas y Biológicas . 83 (4): 110–9. Bibcode :2007PJAB...83..110I. doi :10.2183/pjab.83.110. PMC 3756735 . PMID 24019589.
Lectura adicional
- Hoffman, Maureane; Monroe, Dougald (2001). "Un modelo celular de hemostasia". Trombosis y hemostasia . 85 (6): 958–965. doi :10.1055/s-0037-1615947. PMID 11434702.
- Hoffman M, Monroe DM (febrero de 2007). "Coagulación 2006: una visión moderna de la hemostasia". Clínicas de hematología y oncología de Norteamérica . 21 (1): 1–11. doi :10.1016/j.hoc.2006.11.004. PMID 17258114.

