Inmunidad (medicina)
En biología , la inmunidad es el estado de insensibilidad o resistencia a un agente o proceso nocivo, especialmente un patógeno o una enfermedad infecciosa . La inmunidad puede producirse de forma natural o producirse por exposición o inmunización previa .
Innato y adaptativo

El sistema inmunológico tiene componentes innatos y adaptativos . La inmunidad innata está presente en todos los metazoos , [1] respuestas inmunes: respuestas inflamatorias y fagocitosis . [2] El componente adaptativo, por otro lado, involucra células linfáticas más avanzadas que pueden distinguir entre sustancias "no propias" específicas en presencia de "propias". La reacción a sustancias extrañas se describe etimológicamente como inflamación , mientras que la no reacción a sustancias propias se describe como inmunidad. Los dos componentes del sistema inmunológico crean un entorno biológico dinámico donde la "salud" puede verse como un estado físico donde lo propio se preserva inmunológicamente y lo extraño se elimina inflamatoria e inmunológicamente. La "enfermedad" puede surgir cuando lo extraño no se puede eliminar o lo propio no se preserva. [3]
La inmunidad innata, también conocida como inmunidad nativa, es una forma de inmunidad semiespecífica y ampliamente distribuida. Se define como la primera línea de defensa contra los patógenos, representando una respuesta sistémica crítica para prevenir infecciones y mantener la homeostasis, contribuyendo a la activación de una respuesta inmunitaria adaptativa. [4] No se adapta a un estímulo externo específico ni a una infección previa, sino que se basa en el reconocimiento codificado genéticamente de patrones particulares. [5]
La inmunidad adaptativa o adquirida es el componente activo de la respuesta inmunitaria del huésped, mediada por linfocitos específicos de antígeno . A diferencia de la inmunidad innata, la inmunidad adquirida es altamente específica para un patógeno en particular, incluido el desarrollo de la memoria inmunológica . [6] Al igual que el sistema innato, el sistema adquirido incluye tanto componentes de inmunidad humoral como componentes de inmunidad mediada por células. [ cita requerida ]
La inmunidad adaptativa se puede adquirir de forma "natural" (por infección) o "artificial" (a través de acciones deliberadas como la vacunación). La inmunidad adaptativa también se puede clasificar como "activa" o "pasiva". La inmunidad activa se adquiere a través de la exposición a un patógeno, que desencadena la producción de anticuerpos por parte del sistema inmunológico. [7] La inmunidad pasiva se adquiere a través de la transferencia de anticuerpos o células T activadas derivadas de un huésped inmune, ya sea de forma artificial o a través de la placenta; es de corta duración y requiere dosis de refuerzo para mantener la inmunidad.
El diagrama que figura a continuación resume estas divisiones de la inmunidad. La inmunidad adaptativa reconoce patrones más diversos. A diferencia de la inmunidad innata, está asociada con la memoria del patógeno. [5]

Historia de las teorías

Durante miles de años, la humanidad se ha sentido intrigada por las causas de las enfermedades y el concepto de inmunidad. La visión prehistórica era que la enfermedad era causada por fuerzas sobrenaturales y que la enfermedad era una forma de castigo teúrgico por las "malas acciones" o "malos pensamientos" que los dioses o los enemigos infligían al alma. [8] En la época griega clásica, Hipócrates , considerado el padre de la medicina, atribuía las enfermedades a una alteración o desequilibrio en uno de los cuatro humores (sangre, flema, bilis amarilla o bilis negra). [9] Las primeras descripciones escritas del concepto de inmunidad pueden haber sido realizadas por el ateniense Tucídides , quien, en el 430 a. C., describió que cuando la peste azotó Atenas : "los enfermos y moribundos eran atendidos por el cuidado compasivo de los que se habían recuperado, porque conocían el curso de la enfermedad y estaban libres de aprensiones. Porque nadie fue atacado una segunda vez, o no con un resultado fatal". [10]
La inmunoterapia activa puede haber comenzado con Mitrídates VI del Ponto (120-63 a. C.) [11] quien, para inducir inmunidad activa al veneno de serpiente, recomendó utilizar un método similar a la terapia moderna con suero toxoide , bebiendo la sangre de animales que se alimentaban de serpientes venenosas. [11] Se cree que asumió que esos animales adquirían alguna propiedad desintoxicante, de modo que su sangre contendría componentes transformados del veneno de serpiente que podrían inducir resistencia a él en lugar de ejercer un efecto tóxico. Mitrídates razonó que, al beber la sangre de estos animales, podría adquirir una resistencia similar. [11] Temiendo ser asesinado por veneno, tomó diariamente dosis subletales de veneno para desarrollar tolerancia. También se dice que trató de crear un "antídoto universal" para protegerse de todos los venenos. [9] [12] Durante casi 2000 años, se creyó que los venenos eran la causa inmediata de las enfermedades, y durante el Renacimiento se utilizó una complicada mezcla de ingredientes, llamada Mitrídates , para curar el envenenamiento . [13] [9] Una versión actualizada de esta cura, Theriacum Andromachi , se utilizó hasta bien entrado el siglo XIX. El término "inmunes" también se encuentra en el poema épico " Pharsalia ", escrito alrededor del año 60 a. C. por el poeta Marco Anaeus Lucano para describir la resistencia de una tribu del norte de África al veneno de serpiente . [9]
La primera descripción clínica de la inmunidad que surge de un organismo específico causante de una enfermedad es probablemente el Tratado sobre la viruela y el sarampión ("Kitab fi al-jadari wa-al-hasbah", traducido en 1848 [14] [15] ) escrito por el médico islámico Al-Razi en el siglo IX. En el tratado, Al-Razi describe la presentación clínica de la viruela y el sarampión y continúa indicando que la exposición a estos agentes específicos confiere inmunidad duradera (aunque no utiliza este término). [9]
Hasta el siglo XIX, también se aceptaba ampliamente la teoría de los miasmas , según la cual enfermedades como el cólera o la peste negra eran causadas por un miasma, una forma nociva de "aire malo". [8] Si alguien se exponía al miasma en un pantano, en el aire de la tarde o al respirar el aire de una habitación de enfermo o de una sala de hospital, podía contraer la enfermedad. A partir del siglo XIX, se empezó a considerar que las enfermedades contagiosas eran causadas por gérmenes o microbios.
La palabra moderna “inmunidad” deriva del latín immunis, que significa exención del servicio militar, del pago de impuestos u otros servicios públicos. [10]
El primer científico que desarrolló una teoría completa de la inmunidad fue Ilya Mechnikov [16] , quien reveló la fagocitosis en 1882. Con la teoría de la enfermedad basada en los gérmenes de Louis Pasteur , la incipiente ciencia de la inmunología comenzó a explicar cómo las bacterias causaban enfermedades y cómo, después de una infección, el cuerpo humano adquiría la capacidad de resistir más infecciones. [10]

En 1888, Emile Roux y Alexandre Yersin aislaron la toxina de la difteria y, tras el descubrimiento en 1890 por Behring y Kitasato de la inmunidad basada en antitoxina contra la difteria y el tétanos , la antitoxina se convirtió en el primer gran éxito de la inmunología terapéutica moderna. [9]
En Europa , la inducción de inmunidad activa surgió en un intento de contener la viruela . La inmunización ha existido en varias formas durante al menos mil años, sin la terminología. [10] Se desconoce el uso más antiguo de la inmunización, pero, alrededor del año 1000 d. C., los chinos comenzaron a practicar una forma de inmunización secando e inhalando polvos derivados de las costras de las lesiones de viruela. [10] Alrededor del siglo XV en la India , el Imperio Otomano y el este de África , la práctica de la inoculación (pinchar la piel con material en polvo derivado de las costras de viruela) era bastante común. [10] Esta práctica fue introducida por primera vez en Occidente en 1721 por Lady Mary Wortley Montagu [10] [la frase "introducida por primera vez en Occidente en 1721 por Lady Montagu" no es del todo precisa y debería traducirse como "promovida por primera vez en Occidente, por Lady Montague, en 1721". Porque, como puedes leer aquí https://en.wikipedia.org/wiki/Variolation , el procedimiento ya era conocido en Gales: "El método se utilizó por primera vez en China, India, partes de África y Oriente Medio antes de ser introducido en Inglaterra y América del Norte en la década de 1720 frente a cierta oposición. Sin embargo, la inoculación había sido reportada en Gales desde principios del siglo XVII"]. En 1798, Edward Jenner introdujo el método mucho más seguro de infección deliberada con el virus de la viruela bovina ( vacuna contra la viruela ), que causaba una infección leve que también inducía inmunidad a la viruela. En 1800, el procedimiento se conocía como vacunación . Para evitar confusiones, la inoculación contra la viruela se conocía cada vez más como variolación , y se convirtió en una práctica común usar este término sin tener en cuenta la cronología. El éxito y la aceptación general del procedimiento de Jenner impulsarían más tarde la naturaleza general de la vacunación desarrollada por Pasteur y otros hacia fines del siglo XIX. [9] En 1891, Pasteur amplió la definición de vacuna en honor a Jenner, y entonces se hizo esencial calificar el término haciendo referencia a la vacuna contra la polio , la vacuna contra el sarampión , etc.
Inmunidad pasiva
La inmunidad pasiva es la inmunidad adquirida por la transferencia de anticuerpos ya preparados de un individuo a otro. La inmunidad pasiva puede ocurrir de forma natural, como cuando los anticuerpos maternos se transfieren al feto a través de la placenta, y también puede inducirse artificialmente, cuando se transfieren altos niveles de anticuerpos humanos (o equinos ) específicos para un patógeno o toxina a individuos no inmunes . La inmunización pasiva se utiliza cuando existe un alto riesgo de infección y tiempo insuficiente para que el cuerpo desarrolle su propia respuesta inmunitaria, o para reducir los síntomas de enfermedades en curso o inmunosupresoras . [17] La inmunidad pasiva proporciona protección inmediata, pero el cuerpo no desarrolla memoria, por lo tanto, el paciente corre el riesgo de ser infectado por el mismo patógeno más tarde. [18]
Inmunidad pasiva adquirida naturalmente
El feto adquiere de forma natural inmunidad pasiva de su madre durante el embarazo. La inmunidad pasiva materna es una inmunidad mediada por anticuerpos . Los anticuerpos de la madre (MatAb) pasan al feto a través de la placenta mediante un receptor FcRn en las células placentarias. Esto ocurre alrededor del tercer mes de gestación . La IgG es el único isotipo de anticuerpo que puede atravesar la placenta.
La inmunidad pasiva también se logra mediante la transferencia de anticuerpos IgA presentes en la leche materna que se transfieren al intestino del lactante, protegiéndolo contra infecciones bacterianas, hasta que el recién nacido pueda sintetizar sus anticuerpos. El calostro presente en la leche materna es un ejemplo de inmunidad pasiva. [18]

Inmunidad pasiva adquirida artificialmente
La inmunidad pasiva adquirida artificialmente es una inmunización a corto plazo inducida por la transferencia de anticuerpos, que pueden administrarse en varias formas; como plasma sanguíneo humano o animal, como inmunoglobulina humana combinada para uso intravenoso ( IVIG ) o intramuscular (IG), y en forma de anticuerpos monoclonales (MAb). La transferencia pasiva se utiliza profilácticamente en el caso de enfermedades de inmunodeficiencia , como la hipogammaglobulinemia . [19] También se utiliza en el tratamiento de varios tipos de infecciones agudas y para tratar intoxicaciones . [17] La inmunidad derivada de la inmunización pasiva dura solo un corto período de tiempo, y también existe un riesgo potencial de reacciones de hipersensibilidad y enfermedad del suero , especialmente por gammaglobulina de origen no humano. [18]
La inducción artificial de inmunidad pasiva se ha utilizado durante más de un siglo para tratar enfermedades infecciosas y, antes de la llegada de los antibióticos , solía ser el único tratamiento específico para ciertas infecciones. La terapia con inmunoglobulina siguió siendo una terapia de primera línea en el tratamiento de enfermedades respiratorias graves hasta la década de 1930, incluso después de que se introdujeran los antibióticos del grupo de las sulfamidas . [19]
Transferencia de células T activadas
La transferencia pasiva o " adoptiva " de inmunidad mediada por células se confiere mediante la transferencia de células T "sensibilizadas" o activadas de un individuo a otro. Se utiliza raramente en humanos porque requiere donantes histocompatibles (compatibles), que a menudo son difíciles de encontrar. En donantes no compatibles, este tipo de transferencia conlleva graves riesgos de enfermedad de injerto contra huésped . [17] Sin embargo, se ha utilizado para tratar ciertas enfermedades, incluidos algunos tipos de cáncer e inmunodeficiencia . Este tipo de transferencia difiere de un trasplante de médula ósea , en el que se transfieren células madre hematopoyéticas (indiferenciadas). [ cita requerida ]
Inmunidad activa
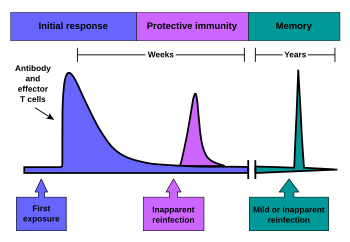
Cuando las células B y T son activadas por un patógeno, se desarrollan células B y T de memoria, y se produce la respuesta inmunitaria primaria. A lo largo de la vida de un animal, estas células de memoria "recordarán" cada patógeno específico que encuentren y pueden generar una fuerte respuesta secundaria si se detecta nuevamente el patógeno. Las respuestas primaria y secundaria fueron descritas por primera vez en 1921 por el inmunólogo inglés Alexander Glenny [20], aunque el mecanismo involucrado no se descubrió hasta más tarde. Este tipo de inmunidad es activa y adaptativa porque el sistema inmunitario del cuerpo se prepara para desafíos futuros. La inmunidad activa a menudo involucra tanto los aspectos humorales como los mediados por células de la inmunidad, así como la información del sistema inmunitario innato .
Adquirido naturalmente
La inmunidad activa adquirida de forma natural se produce como resultado de una infección. Cuando una persona se expone a un patógeno vivo y desarrolla una respuesta inmunitaria primaria , esto conduce a la memoria inmunológica. [17] Muchos trastornos de la función del sistema inmunitario pueden afectar la formación de inmunidad activa, como la inmunodeficiencia [21] (tanto las formas adquiridas como las congénitas) y la inmunosupresión .
Adquirido artificialmente
La inmunidad activa adquirida artificialmente puede ser inducida por una vacuna , una sustancia que contiene antígeno. Una vacuna estimula una respuesta primaria contra el antígeno sin causar síntomas de la enfermedad. [17] El término vacunación fue acuñado por Richard Dunning, un colega de Edward Jenner , y adaptado por Louis Pasteur para su trabajo pionero en vacunación. El método que utilizó Pasteur implicaba tratar los agentes infecciosos de esas enfermedades, por lo que perdían la capacidad de causar enfermedades graves. Pasteur adoptó el nombre de vacuna como un término genérico en honor al descubrimiento de Jenner, sobre el cual se basó el trabajo de Pasteur.

En 1807, Baviera se convirtió en el primer grupo en exigir que sus reclutas militares se vacunaran contra la viruela, ya que la propagación de la viruela estaba vinculada al combate. [22] Posteriormente, la práctica de la vacunación aumentaría con la propagación de la guerra.
Existen cuatro tipos de vacunas tradicionales : [23]
- Las vacunas inactivadas están compuestas de microorganismos que han sido eliminados con sustancias químicas o calor y que ya no son infecciosos. Algunos ejemplos son las vacunas contra la gripe , el cólera , la peste y la hepatitis A. La mayoría de las vacunas de este tipo probablemente requieran dosis de refuerzo.
- Las vacunas vivas atenuadas están compuestas de microorganismos que han sido cultivados en condiciones que inhiben su capacidad de inducir enfermedades. Estas respuestas son más duraderas, pero pueden requerir dosis de refuerzo. Algunos ejemplos son la fiebre amarilla , el sarampión , la rubéola y las paperas .
- Los toxoides son compuestos tóxicos inactivados de microorganismos en los casos en que estos (y no el microorganismo en sí) causan la enfermedad, y se utilizan antes de entrar en contacto con la toxina del microorganismo. Entre los ejemplos de vacunas basadas en toxoides se incluyen la vacuna contra el tétanos y la difteria .
- Las vacunas de subunidades , recombinantes , polisacáridas y conjugadas están compuestas de pequeños fragmentos o piezas de un organismo patógeno (causante de una enfermedad). [24] Un ejemplo característico es la vacuna de subunidades contra el virus de la hepatitis B.
Además, se están utilizando algunos tipos más nuevos de vacunas:
- Las vacunas de vesículas de membrana externa (VME) contienen la membrana externa de una bacteria sin ninguno de sus componentes internos ni material genético. Por lo tanto, idealmente, estimulan una respuesta inmunitaria eficaz contra la bacteria original sin el riesgo de una infección. [25]
- Las vacunas genéticas liberan ácido nucleico que codifica un antígeno en las células huésped, que luego producen ese antígeno, estimulando una respuesta inmunitaria. Esta categoría de vacunas incluye vacunas de ADN , [26] vacunas de ARN , [27] y vacunas de vector viral , [28] [29] que difieren en la forma química del ácido nucleico y en cómo se libera en las células huésped.
Se encuentran en desarrollo diversos tipos de vacunas; consulte Tipos de vacunas experimentales .
La mayoría de las vacunas se administran mediante inyección hipodérmica o intramuscular , ya que no se absorben de manera confiable a través del intestino. Las vacunas vivas atenuadas contra la poliomielitis y algunas vacunas contra la fiebre tifoidea y el cólera se administran por vía oral para producir inmunidad en el intestino .
Inmunidad híbrida
La inmunidad híbrida es la combinación de inmunidad natural e inmunidad artificial. Los estudios realizados en personas con inmunidad híbrida revelaron que su sangre neutralizaba mejor la variante beta y otras variantes del SARS-CoV-2 que la de las personas vacunadas que nunca se habían infectado. [30] Además, el 29 de octubre de 2021, los Centros para el Control y la Prevención de Enfermedades (CDC) concluyeron que "varios estudios realizados en diferentes entornos han demostrado de forma sistemática que la infección por SARS-CoV-2 y la vacunación dan lugar a un bajo riesgo de infección posterior con variantes antigénicamente similares durante al menos seis meses. Numerosos estudios inmunológicos y un número cada vez mayor de estudios epidemiológicos han demostrado que la vacunación de personas previamente infectadas mejora significativamente su respuesta inmunitaria y reduce eficazmente el riesgo de infección posterior, incluso en el contexto de una mayor circulación de variantes más infecciosas..." [31]
Genética
La inmunidad está determinada genéticamente. Los genomas de los seres humanos y los animales codifican los anticuerpos y otros numerosos genes de respuesta inmunitaria. Si bien muchos de estos genes son generalmente necesarios para las respuestas inmunitarias activas y pasivas (ver las secciones anteriores), también hay muchos genes que parecen ser necesarios para respuestas inmunitarias muy específicas. Por ejemplo, el factor de necrosis tumoral (TNF) es necesario para la defensa contra la tuberculosis en los seres humanos. Las personas con defectos genéticos en el TNF pueden contraer infecciones recurrentes y potencialmente mortales con la bacteria de la tuberculosis ( Mycobacterium tuberculosis ), pero por lo demás están sanas. También parecen responder a otras infecciones de forma más o menos normal. Por lo tanto, la condición se llama susceptibilidad mendeliana a la enfermedad micobacteriana (MSMD) y las variantes de la misma pueden ser causadas por otros genes relacionados con la producción o señalización de interferón (por ejemplo, por mutaciones en los genes IFNG , IL12B , IL12RB1 , IL12RB2 , IL23R , ISG15 , MCTS1 , RORC , TBX21 , TYK2 , CYBB , JAK1 , IFNGR1 , IFNGR2 , STAT1 , USP18 , IRF1 , IRF8 , NEMO , SPPL2A ). [32]
Véase también
Referencias
- ^ "Moléculas, células y tejidos de la inmunidad". Immunology Guidebook : 1–15. 1 de enero de 2004. doi :10.1016/B978-012198382-6/50025-X. ISBN 9780121983826.
- ^ Alberts B, Johnson A, Lewis J, et al. Biología molecular de la célula. 4.ª edición. Nueva York: Garland Science; 2002. Inmunidad innata. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK26846/
- ^ Turvey SE, Broide DH (febrero de 2010). "Inmunidad innata". Revista de alergia e inmunología clínica . 125 (2 Supl. 2): S24-32. doi :10.1016/j.jaci.2009.07.016. PMC 2832725. PMID 19932920 .
- ^ Riera Romo, M.; Pérez-Martínez, D.; Castillo Ferrer, C. (2016). "Inmunidad innata en vertebrados: una visión general". Inmunología . 146 (2): 125–139. doi :10.1111/imm.12597. PMC 4863567 . PMID 26878338.
- ^ ab Akira S, Uematsu S, Takeuchi O (febrero de 2006). "Reconocimiento de patógenos e inmunidad innata". Cell . 124 (4): 783–801. doi : 10.1016/j.cell.2006.02.015 . PMID 16497588. S2CID 14357403.
- ^ Janeway CA Jr, Travers P, Walport M, et al. Inmunobiología: el sistema inmunitario en la salud y la enfermedad. Quinta edición. Nueva York: Garland Science; 2001. Glosario. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK10759/
- ^ "Tipos de inmunidad". cdc.gov . Centros para el Control y la Prevención de Enfermedades (CDC). 2 de noviembre de 2021.
- ^ ab Lindquester GJ (primavera de 2006). "Introducción a la historia de la enfermedad". Disease and Immunity (Enfermedad e inmunidad ). Rhodes College. Archivado desde el original el 21 de julio de 2006.
- ^ abcdefg Silverstein AM (1989). Historia de la inmunología (tapa dura). Academic Press – vía Amazon.com.
- ^ abcdefg Gherardi E. "El concepto de inmunidad. Historia y aplicaciones". Curso de Inmunología Facultad de Medicina . Universidad de Pavía. Archivado desde el original el 2 de enero de 2007.
- ^ a b C Jean Tardieu de Maleissye (1991). {Histoire du veneno} [ Historia del Veneno ] (en francés). París: François Bourin. ISBN 2-87686-082-1.
- ^ Mayor, Adrienne (2019). "Mitrídates del Ponto y su antídoto universal". Toxicología en la Antigüedad : 161–174. doi :10.1016/B978-0-12-815339-0.00011-1. ISBN 9780128153390. Número de identificación del sujeto 239289426.
- ^ Cámaras, Efraín (1728). "Mitridate". Historia de la ciencia: Cyclopædia. Londres. pag. 561 . Consultado el 4 de octubre de 2020 .
- ^ Rāzī, Abū Bakr Muḥammad ibn Zakarīyā (1848). Tratado sobre la viruela y el sarampión. Sociedad Sydenham.
- ^ A "al-Razi". 2003 The Columbia Electronic Encyclopedia, sexta edición. Columbia University Press (de Answers.com, 2006).
- ^ "El Premio Nobel de Fisiología o Medicina de 1908". NobelPrize.org .
- ^ abcde "Libro de texto en línea sobre microbiología e inmunología". Facultad de Medicina de la USC.
- ^ abc Janeway C , Travers P, Walport M, Shlomchik M (2001). Inmunobiología (Quinta edición). Nueva York y Londres: Garland Science. ISBN 978-0-8153-4101-7..
- ^ ab Keller MA, Stiehm ER (octubre de 2000). "Inmunidad pasiva en la prevención y el tratamiento de enfermedades infecciosas". Clinical Microbiology Reviews . 13 (4): 602–14. doi :10.1128/CMR.13.4.602-614.2000. PMC 88952 . PMID 11023960.
- ^ Glenny AT, Südmersen HJ (octubre de 1921). "Notas sobre la producción de inmunidad a la toxina de la difteria". The Journal of Hygiene . 20 (2): 176–220. doi :10.1017/S0022172400033945. PMC 2207044 . PMID 20474734.
- ^ Zhang, Jielin; Crumpacker, Clyde (18 de mayo de 2022). "UTR, LTR e inmunidad epigenética del VIH". Viruses . 14 (5): 1084. doi : 10.3390/v14051084 . ISSN 1999-4915. PMC 9146425 . PMID 35632825.
- ^ "Variolación". La viruela, un flagelo grande y terrible . Institutos Nacionales de Salud .
- ^ "Inmunización: tú mandas". Programa Nacional de Inmunización . Centros para el Control y la Prevención de Enfermedades de Estados Unidos. Archivado desde el original el 29 de septiembre de 2006.
- ^ "Tipos de vacunas". www.vaccines.gov . Consultado el 7 de agosto de 2020 .
- ^ Acevedo, R; Fernández, S; Zayas, C; Acosta, D; Sarmiento, ME; Ferro, VA; Rosenquvist, E; Campaña, C; Cardoso, D; García, L; Pérez, JL (2014). "Vesículas bacterianas de la membrana externa y aplicaciones de vacunas". Fronteras en Inmunología . 5 : 121. doi : 10.3389/fimmu.2014.00121 . PMC 3970029 . PMID 24715891.
- ^ Liu, Shuying; Wang, Shixia; Lu, Shan (27 de abril de 2016). "Inmunización con ADN como plataforma tecnológica para la inducción de anticuerpos monoclonales". Emerging Microbes & Infections . 5 (4): e33. doi :10.1038/emi.2016.27. PMC 4855071 . PMID 27048742.
- ^ Pardi, Norbert; Hogan, Michael J.; Porter, Frederick W.; Weissman, Drew (abril de 2018). «Vacunas de ARNm: una nueva era en la vacunología». Nature Reviews Drug Discovery . 17 (4): 261–279. doi :10.1038/nrd.2017.243. ISSN 1474-1784. PMC 5906799 . PMID 29326426.
- ^ Bull JJ, Nuismer SL, Antia R (julio de 2019). "Evolución de la vacuna de vector recombinante". PLOS Computational Biology . 15 (7): e1006857. Bibcode :2019PLSCB..15E6857B. doi : 10.1371/journal.pcbi.1006857 . PMC 6668849 . PMID 31323032.
- ^ Lauer KB, Borrow R, Blanchard TJ (enero de 2017). Papasian CJ (ed.). "Vacunas de vectores virales multivalentes y multipatógenos". Inmunología clínica y de vacunas . 24 (1): e00298–16, e00298–16. doi :10.1128/CVI.00298-16. PMC 5216423 . PMID 27535837.
- ^ Callaway, Ewen (14 de octubre de 2021). «Superinmunidad al COVID: uno de los grandes enigmas de la pandemia». Nature . 598 (7881): 393–394. Bibcode :2021Natur.598..393C. doi :10.1038/d41586-021-02795-x. ISSN 0028-0836. PMID 34650244. S2CID 238991466.
- ^ Staff (29 de octubre de 2021). «Science Brief: SARS-CoV-2 Infection-induced and Vaccine-induced Immunity» (Informe científico: inmunidad inducida por la infección por SARS-CoV-2 y por la vacuna) . Centros para el Control y la Prevención de Enfermedades . Consultado el 12 de noviembre de 2021 .
- ^ Arias, Andrés A.; Neehus, Anna-Lena; Ogishi, Masato; Meynier, Vicente; Krebs, Adán; Lazarov, Tomi; Lee, Ángela M.; Arango-Franco, Carlos A.; Yang, Rui; Orrego, Julio; Corcini Berndt, Melissa; Rojas, Julián; Li, Hailun; Rinchai, Darawan; Erazo-Borrás, Lucía (2024-09-12). "Tuberculosis en adultos por lo demás sanos con deficiencia hereditaria de TNF". Naturaleza . 633 (8029): 417–425. doi : 10.1038/s41586-024-07866-3 . ISSN 0028-0836. PMC 11390478 .
Enlaces externos
- Centro de Modelado de Inmunidad a Patógenos Entéricos (MIEP)