trompas de Falopio
Este artículo necesita citas adicionales para su verificación . ( octubre de 2021 ) |
| trompas de Falopio | |
|---|---|
 Útero y trompas de Falopio denominadas trompas uterinas | |
| Detalles | |
| Precursor | Conductos paramesonéfricos |
| Sistema | Sistema reproductivo |
| Artería | Ramas tubáricas de la arteria ovárica , rama tubárica de la arteria uterina a través del mesosalpinx |
| Linfa | Ganglios linfáticos lumbares |
| Identificadores | |
| latín | tuba uterina |
| Griego | sálpinx (sálpinx) |
| Malla | D005187 |
| TA98 | A09.1.02.001 |
| TA2 | 3486 |
| FMA | 18245 |
| Terminología anatómica [editar en Wikidata] | |
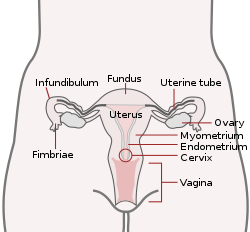
Las trompas de Falopio , también conocidas como trompas uterinas , oviductos [1] o salpinges ( sg .: salpinx ), son órganos sexuales tubulares pareados en el cuerpo femenino humano que se extienden desde los ovarios hasta el útero . Las trompas de Falopio son parte del sistema reproductor femenino . En otros vertebrados, solo se les llama oviductos . [2]
Cada trompa es un órgano hueco muscular [3] que tiene en promedio entre 10 y 14 cm (3,9 y 5,5 pulgadas) de longitud, con un diámetro externo de 1 cm (0,39 pulgadas). [4] Tiene cuatro partes descritas: la parte intramural, el istmo, la ampolla y el infundíbulo con fimbrias asociadas. Cada trompa tiene dos aberturas: una abertura proximal más cercana al útero y una abertura distal más cercana al ovario. Las trompas de Falopio se mantienen en su lugar por el mesosalpinx , una parte del mesenterio del ligamento ancho que envuelve las trompas. Otra parte del ligamento ancho, el mesoovario, suspende los ovarios en su lugar. [5]
Un óvulo es transportado desde un ovario hasta una trompa de Falopio, donde puede ser fecundado en la ampolla de la trompa. Las trompas de Falopio están revestidas de un epitelio columnar simple con extensiones similares a pelos llamadas cilios , que junto con las contracciones peristálticas de la capa muscular, mueven el óvulo fecundado (cigoto) a lo largo de la trompa. En su viaje hacia el útero, el cigoto sufre divisiones celulares que lo transforman en un blastocisto , un embrión temprano, listo para la implantación . [6]
Casi un tercio de los casos de infertilidad son causados por patologías de las trompas de Falopio, entre las que se incluyen la inflamación y las obstrucciones tubáricas . Varias patologías tubáricas causan daños en los cilios de la trompa, lo que puede impedir el movimiento del espermatozoide o del óvulo. [7]
El nombre proviene del sacerdote católico y anatomista italiano Gabriele Falloppio , en cuyo honor también se nombran otras estructuras anatómicas. [8]
Estructura
Cada trompa de Falopio sale del útero por una abertura en los cuernos uterinos conocida como abertura tubárica proximal u ostium proximal . [9] Las trompas tienen una longitud promedio de 10 a 14 centímetros (3,9 a 5,5 pulgadas) [4] que incluye la parte intramural de la trompa. Las trompas se extienden hasta cerca de los ovarios, donde se abren hacia el abdomen en las aberturas tubáricas distales . En otros mamíferos , la trompa de Falopio se llama oviducto , que también puede usarse en referencia a la trompa de Falopio en el ser humano . [10] [11] Las trompas de Falopio se mantienen en su lugar por el mesosalpinx, una parte del mesenterio del ligamento ancho que envuelve las trompas. Otra parte del ligamento ancho, el mesoovario, suspende los ovarios en su lugar. [5]
Regiones
Cada tubo se compone de cuatro partes: desde el interior de la abertura tubárica proximal la parte intramural o intersticial, que se conecta con el istmo estrecho, el istmo se conecta con la ampolla más grande, que se conecta con el infundíbulo y sus fimbrias asociadas que se abren hacia la cavidad peritoneal desde la abertura tubárica distal. [12]
Parte intramural
La parte intramural o intersticial de la trompa de Falopio se encuentra en el miometrio , la pared muscular del útero. Esta es la parte más estrecha de la trompa que cruza la pared del útero para conectarse con el istmo. La parte intramural tiene 0,7 mm de ancho y 1 cm de largo. [12]
Istmo
El istmo estrecho une la trompa con el útero y se conecta con la ampolla. El istmo es una parte muscular firme y redondeada de la trompa. El istmo tiene entre 1 y 5 mm de ancho y 3 cm de largo. [12] El istmo contiene una gran cantidad de células secretoras. [10]
Ampolla
La ampolla es la parte principal de la trompa de Falopio. Es la parte más ancha de la trompa, con un diámetro luminal máximo de 1 cm y una longitud de 5 cm. Se curva sobre el ovario y es el sitio principal de fertilización. [12] La ampolla contiene una gran cantidad de células epiteliales ciliadas. [10] Tiene paredes delgadas con una superficie luminal muy plegada y se abre hacia el infundíbulo. [12]
Infundíbulo
El infundíbulo se abre hacia el abdomen en la abertura tubárica distal y descansa sobre el ovario. La mayoría de las células aquí son células epiteliales ciliadas. [10] La abertura está rodeada de fimbrias , que ayudan en la recolección del ovocito después de la ovulación. [4] Las fimbrias (singular fimbria) son una franja de proyecciones de tejido densamente ciliado de aproximadamente 1 mm de ancho alrededor de la abertura tubárica distal, orientadas hacia el ovario. [12] Están unidas a los extremos del infundíbulo, extendiéndose desde su circunferencia interna y pared muscular. [12] Los cilios baten hacia la trompa de Falopio. [12] De todas las fimbrias, una fimbria conocida como fimbria ovárica es lo suficientemente larga para alcanzar y hacer contacto con la parte cercana del ovario durante la ovulación. [13] [14] [12] Las fimbrias tienen una mayor densidad de vasos sanguíneos que las otras partes de la trompa, y se observa que la fimbria ovárica tiene una densidad aún mayor. [8]
Un ovario no está conectado directamente a la trompa de Falopio adyacente. Cuando está a punto de producirse la ovulación, las hormonas sexuales activan las fimbrias, [ cita requerida ] haciendo que se llenen de sangre, se extiendan y golpeen el ovario con un movimiento suave y amplio. Un ovocito se libera del ovario hacia la cavidad peritoneal y los cilios de las fimbrias lo arrastran hacia la trompa de Falopio.
Microanatomía

Cuando se observa bajo el microscopio , la trompa de Falopio tiene tres capas. [6] De afuera hacia adentro, estas son la serosa , la muscularis mucosae y la mucosa . [15] [16]
La capa de cubierta más externa de la membrana serosa se conoce como serosa. [6] La serosa se deriva del peritoneo visceral . [14]
La muscularis mucosae está formada por un anillo exterior de músculo liso dispuesto longitudinalmente y un anillo interior grueso y circular de músculo liso. [6] Esta capa es responsable de las contracciones peristálticas rítmicas de las trompas de Falopio, que con los cilios mueven el óvulo hacia el útero. [14]
La mucosa más interna está formada por una capa de epitelio luminal y una capa delgada subyacente de tejido conectivo laxo , la lámina propia . [16] Hay tres tipos diferentes de células en el epitelio. Alrededor del 25% de las células son células columnares ciliadas; alrededor del 60% son células secretoras y el resto son células peg que se cree que son una variante de células secretoras. [4] Las células ciliadas son más numerosas en el infundíbulo y la ampolla. El estrógeno aumenta la formación de cilios en estas células. Las células peg son más cortas, tienen microvellosidades superficiales y se encuentran entre las otras células epiteliales. [6] También se ha informado de la presencia de células inmunes en la mucosa, siendo el tipo principal las células T CD8 + . Otras células encontradas son los linfocitos B , los macrófagos , las células NK y las células dendríticas . [16]
Las características histológicas del tubo varían a lo largo de su longitud. La mucosa de la ampolla contiene una amplia gama de pliegues complejos, mientras que el istmo relativamente estrecho tiene una capa muscular gruesa y pliegues mucosos simples. [14]
Desarrollo

Los embriones desarrollan una cresta genital que se forma en el extremo de la cola y que finalmente forma la base del sistema urinario y los tractos reproductivos . A cada lado y al frente de este tracto, alrededor de la sexta semana se desarrolla un conducto llamado conducto paramesonéfrico , también llamado conducto de Müller. [17] Un segundo conducto, el conducto mesonéfrico , se desarrolla adyacente a este. Ambos conductos se alargan durante las siguientes dos semanas, y los conductos paramesonéfricos alrededor de la octava semana se cruzan para encontrarse en la línea media y fusionarse. [17] Luego, un conducto retrocede, y esto depende de si el embrión es genéticamente femenino o masculino . En las mujeres, el conducto paramesonéfrico permanece y finalmente forma el tracto reproductivo femenino. [17] Las porciones del conducto paramesonéfrico, que son más craneales , es decir, más alejadas del extremo de la cola, terminan formando las trompas de Falopio. [17] En los varones, debido a la presencia del cromosoma sexual Y , se produce la hormona antimülleriana , lo que conduce a la degeneración del conducto paramesonéfrico. [17]
A medida que el útero se desarrolla, la parte de las trompas de Falopio más cercana al útero, la ampolla, se hace más grande. Con el tiempo, se desarrollan extensiones de las trompas de Falopio, las fimbrias. Se han identificado marcadores celulares en las fimbrias, lo que sugiere que su origen embrionario es diferente al de los otros segmentos de las trompas. [8]
Además de la presencia de cromosomas sexuales, los genes específicos asociados con el desarrollo de las trompas de Falopio incluyen los grupos de genes Wnt y Hox , Lim1, Pax2 y Emx2. [17]
Los embriones tienen dos pares de conductos que permitirán que los gametos salgan del cuerpo cuando sean adultos; los conductos de Müller se desarrollan en las hembras en las trompas de Falopio, el útero y la vagina .
Función
Fertilización

La trompa de Falopio permite el paso de un óvulo desde el ovario hasta el útero. Cuando un ovocito se está desarrollando en un ovario, está rodeado por una colección esférica de células conocida como folículo ovárico . Justo antes de la ovulación, el ovocito primario completa la meiosis I para formar el primer cuerpo polar y un ovocito secundario, que se detiene en la metafase de la meiosis II .
En el momento de la ovulación en el ciclo menstrual , el ovocito secundario se libera del ovario. El folículo y la pared del ovario se rompen, lo que permite que el ovocito secundario escape. El ovocito secundario es atrapado por el extremo fimbriado de la trompa de Falopio y viaja a la ampolla. Aquí, el óvulo puede ser fertilizado con el espermatozoide. La ampolla es típicamente donde se encuentran los espermatozoides y se produce la fertilización; la meiosis II se completa rápidamente. Después de la fertilización, el óvulo ahora se llama cigoto y viaja hacia el útero con la ayuda de los cilios similares a pelos y la actividad del músculo de la trompa de Falopio. El embrión temprano requiere un desarrollo crítico en la trompa de Falopio. [10] Después de unos cinco días, el nuevo embrión ingresa a la cavidad uterina y, aproximadamente en el sexto día, comienza a implantarse en la pared del útero.
La liberación de un ovocito no se produce de forma alternada entre los dos ovarios, sino que parece ser aleatoria. Tras la extirpación de un ovario, el restante produce un óvulo cada mes. [18]
Importancia clínica
Casi un tercio de los casos de infertilidad son causados por patologías de las trompas de Falopio, entre las que se incluyen la inflamación y las obstrucciones tubáricas . Varias patologías tubáricas causan daño a los cilios de la trompa, lo que puede impedir el movimiento del espermatozoide o del óvulo. Varias infecciones de transmisión sexual pueden provocar infertilidad. [7]
Inflamación
La salpingitis es una inflamación de las trompas de Falopio y puede presentarse sola o junto con otras enfermedades inflamatorias pélvicas (EIP). El engrosamiento de la trompa de Falopio en su estrecha porción del istmo, debido a la inflamación, se conoce como salpingitis ístmica nodosa . Al igual que otra EIP , la endometriosis , puede provocar una obstrucción de las trompas de Falopio . La obstrucción de las trompas de Falopio puede ser causa de infertilidad o embarazo ectópico . [19]
Bloqueo o estrechamiento
Si una trompa de Falopio bloqueada ha afectado la fertilidad, su reparación, cuando sea posible, puede aumentar las posibilidades de quedar embarazada. [20] La obstrucción tubárica puede ser proximal, distal o del segmento medio . La obstrucción tubárica es una de las principales causas de infertilidad, pero no es posible realizar pruebas completas de las funciones tubáricas. Sin embargo, la prueba de permeabilidad, ya sea que las trompas estén abiertas o no, se puede realizar mediante histerosalpingografía , laparoscopia y contraste , o ecografía con contraste histero (HyCoSy). Durante la cirugía, se puede inspeccionar el estado de las trompas y se puede inyectar un tinte como azul de metileno en el útero y demostrar que pasa a través de las trompas cuando el cuello uterino está ocluido. Como la enfermedad tubárica a menudo está relacionada con la infección por clamidia , la prueba de anticuerpos contra clamidia se ha convertido en un dispositivo de detección rentable para la patología tubárica. [21]
Embarazo ectópico
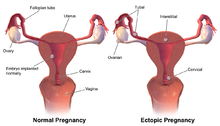
En ocasiones, el embrión se implanta fuera del útero y se produce un embarazo ectópico . La mayoría de los embarazos ectópicos se producen en las trompas de Falopio y se conocen comúnmente como embarazos tubáricos . [22]
Cirugía

La extirpación quirúrgica de una trompa de Falopio se denomina salpingectomía . La extirpación de ambas trompas se denomina salpingectomía bilateral. La operación que combina la extirpación de una trompa de Falopio con la extirpación de al menos un ovario se denomina salpingooforectomía . La operación para eliminar una obstrucción de las trompas de Falopio se denomina tuboplastia . La ligadura de trompas es un procedimiento quirúrgico para prevenir de forma permanente la concepción .
Cáncer
El cáncer de las trompas de Falopio , que normalmente surge del revestimiento epitelial de las trompas de Falopio, se ha considerado históricamente una neoplasia maligna muy rara. La evidencia sugiere que probablemente representa una parte significativa de lo que anteriormente se ha clasificado como cáncer de ovario , hasta un 80 por ciento. Estos se clasifican como carcinomas serosos y generalmente se ubican en la parte distal fimbriada de la trompa. [23]
Otro
En casos raros, una trompa de Falopio puede prolapsarse en el canal vaginal después de una histerectomía . Las fimbrias hinchadas pueden tener la apariencia de un adenocarcinoma . [24]
Historia
El médico griego Herófilo, en su tratado sobre obstetricia, señala la existencia de los dos conductos que, según él, transportaban el “semen femenino”. Luego Galeno, ya en la época moderna, describió que los conductos pareados indicados por Herófilo estaban conectados con el útero.
En 1561, el médico renacentista Gabriele Falloppio publicó su libro Observationes Anatomicae. Su aportación es una descripción detallada de la "tubárica" del útero y sus diferentes porciones, con su extremo más alejado (distal) abierto hacia el abdomen, y el otro (proximal) conectado al útero. [25] [26]
Aunque el nombre trompa de Falopio es epónimo , a menudo se escribe con f minúscula , asumiendo que el adjetivo falopio ha sido absorbido por el inglés moderno como el nombre de facto para la estructura. El diccionario Merriam-Webster, por ejemplo, enumera trompa de Falopio , a menudo escrito trompa de Falopio . [27]
Imágenes adicionales
- Imagen que muestra partes numeradas de las trompas de Falopio y las estructuras circundantes.
- Partes numeradas del sistema reproductor femenino
- Imagen que muestra la trompa de Falopio derecha (aquí denominada trompa uterina) vista desde atrás. Se identifican el útero, los ovarios y el ligamento ancho derecho.
- Sección transversal de una trompa de Falopio, teñida y observada al microscopio.
Referencias
![]() Este artículo incorpora texto de dominio público de la página 1257 de la 20.ª edición de Anatomía de Gray (1918).
Este artículo incorpora texto de dominio público de la página 1257 de la 20.ª edición de Anatomía de Gray (1918).
- ^ "Anatomía de la trompa uterina (trompas de Falopio): descripción general, variantes fisiopatológicas". 14 de julio de 2021. Consultado el 15 de septiembre de 2022 .
- ^ Zhao, W; Zhu, Q; Yan, M; Li, C; Yuan, J; Qin, G; Zhang, J (febrero de 2015). "El levonorgestrel disminuye la frecuencia de batido de los cilios de las trompas de Falopio humanas y los oviductos de ratas sin cambiar la estructura morfológica". Farmacología y fisiología clínica y experimental . 42 (2): 171–8. doi :10.1111/1440-1681.12337. PMC 6680194 . PMID 25399777.
- ^ Han, Juana; Sadiq, Nazia M. (2022). "Anatomía, Abdomen y Pelvis, Trompas de Falopio". EstadísticasPerlas . Publicación de StatPearls. PMID 31613440 . Consultado el 22 de septiembre de 2022 .
- ^ abcd "Trastornos de las trompas de Falopio: descripción general, salpingitis y enfermedad inflamatoria pélvica, salpingitis ístmica nodosa". 15 de marzo de 2022. Consultado el 17 de septiembre de 2022 .
- ^ ab Craig, Morgan E.; Sudanagunta, Sneha; Billow, Megan (2022). "Anatomía, abdomen y pelvis, ligamentos anchos". StatPearls . StatPearls Publishing. PMID 29763118 . Consultado el 25 de septiembre de 2022 .
- ^ abcde Tortora, Gerard J. (2010). Principios de anatomía y fisiología (12.ª ed.). Hoboken, NJ: John Wiley & Sons. pág. 1103. ISBN 9780470233474.
- ^ ab Briceag I, Costache A, Purcarea VL, Cergan R, Dumitru M, Briceag I, Sajin M, Ispas AT (2015). "Trompas de Falopio: revisión bibliográfica de anatomía y etiología en la infertilidad femenina". J Med Life . 8 (2): 129–31. PMC 4392087 . PMID 25866566.
- ^ abc Castro PT, Aranda OL, Marchiori E, de Araújo LF, Alves HD, Lopes RT, Werner H, Araujo Júnior E (2020). "Vascularización proporcional a lo largo de las trompas de Falopio y fimbrias ováricas: evaluación mediante microtomografía confocal". Radiol Bras . 53 (3): 161–166. doi :10.1590/0100-3984.2019.0080. PMC 7302899 . PMID 32587423.
- ^ Thurmond, Amy S.; Brandt, Kathleen R.; Gorrill, Marsha J. (marzo de 1999). "Obstrucción tubárica después de cirugía de reversión de ligadura: resultados de la recanalización con catéter". Radiología . 210 (3): 747–750. doi :10.1148/radiology.210.3.r99mr10747. PMID 10207477. Archivado desde el original el 15 de abril de 2013 . Consultado el 28 de mayo de 2010 .
- ^ abcde Li, Shuai; Winuthayanon, Wipawee (enero de 2017). "Oviducto: funciones en la fertilización y el desarrollo embrionario temprano". The Journal of Endocrinology . 232 (1): R1–R26. doi : 10.1530/JOE-16-0302 . PMID 27875265. S2CID 27164540.
- ^ Harris, Emily A.; Stephens, Kalli K.; Winuthayanon, Wipawee (5 de noviembre de 2020). "Vesículas extracelulares y función del oviducto". Revista internacional de ciencias moleculares . 21 (21): 8280. doi : 10.3390/ijms21218280 . PMC 7663821 . PMID 33167378.
- ^ abcdefghi Standring, Susan (2016). Anatomía de Gray: la base anatómica de la práctica clínica (Cuarenta y uno). [Filadelfia]. pág. 1301. ISBN 9780702052309.
{{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace ) - ^ "fimbria ovárica". cancerweb.ncl.ac.uk . Archivado desde el original el 21 de junio de 2008 . Consultado el 2 de mayo de 2022 .
- ^ abcd Daftary, Shirish; Chakravarti, Sudip (2011). Manual de Obstetricia (3ª ed.). Elsevier. págs. 1–16. ISBN 9788131225561.
- ^ "Diccionario - Normal: Trompa de Falopio - Atlas de Proteínas Humanas" www.proteinatlas.org . Consultado el 25 de octubre de 2022 .
- ^ abc Rigby CH, Aljassim F, Powell SG, Wyatt JN, Hill CJ, Hapangama DK (agosto de 2022). "El perfil de células inmunitarias de las trompas de Falopio humanas en condiciones de salud y patología benigna: una revisión sistemática". J Reprod Immunol . 152 : 103646. doi : 10.1016/j.jri.2022.103646 . PMID 35644062.
- ^ abcdef Patología del tracto genital femenino de Blaustein (6.ª ed.). Nueva York: Springer. 2011. págs. 530–531. ISBN 9781441904881.
- ^ McLaughlin, Jessica E. "Ciclo menstrual: Biología del sistema reproductor femenino: Manual Merck Manual de salud en el hogar". Manual Merck . Consultado el 6 de marzo de 2011 .
- ^ Salpingitis en eMedicine
- ^ "Infertilidad por factor tubárico (obstrucción de las trompas de Falopio) | ColumbiaDoctors - Nueva York". ColumbiaDoctors . 20 de junio de 2017 . Consultado el 30 de junio de 2022 .
- ^ Kodaman, Pinar H.; Arici, Aydin; Seli, Emre (junio de 2004). "Diagnóstico y tratamiento basados en evidencia de la infertilidad por factor tubárico". Current Opinion in Obstetrics and Gynecology . 16 (3): 221–229. doi :10.1097/00001703-200406000-00004. PMID 15129051. S2CID 43312882.
- ^ "Embarazo ectópico | RCOG" . Consultado el 2 de octubre de 2022 .
- ^ Berek JS, Renz M, Kehoe S, Kumar L, Friedlander M (octubre de 2021). "Cáncer de ovario, trompa de Falopio y peritoneo: actualización de 2021". Int J Gynaecol Obstet . 155 (Supl 1): 61–85. doi :10.1002/ijgo.13878. PMC 9298325 . PMID 34669199.
- ^ Delmore, James E. (2008). "Neoplasias benignas de la vagina". GLOWM . doi :10.3843/GLOWM.10005. ISSN 1756-2228 . Consultado el 11 de marzo de 2018 .
- ^ Godoy-Guzmán, C.; Fuentes, JL; Osses, M.; Toledo-Ordóñez, I.; Orihuela, P. (junio de 2018). "La Tuba Uterina: Desde Herófilo a Horacio Croxatto". Revista Internacional de Morfología . 36 (2): 387–390. doi :10.4067/s0717-95022018000200387. ISSN 0717-9502.
- ^ Herrera Calmet, Abelardo (2 de julio de 2015). "Cáncer primitivo de la trompa de falopio". Revista Peruana de Ginecología y Obstetricia . 3 (3): 172–182. doi : 10.31403/rpgo.v3i1157. ISSN 2304-5132.
- ^ "Definición de trompa de Falopio". www.merriam-webster.com . Consultado el 26 de septiembre de 2022 .
Enlaces externos
- Imagen de histología: 18501loa – Sistema de aprendizaje de histología en la Universidad de Boston
- Ciclo menstrual - Merck





