Cirugía aórtica abierta
| Cirugía aórtica abierta | |
|---|---|
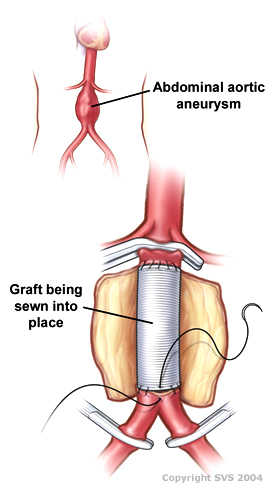 Dibujo de una reparación abierta de un aneurisma aórtico infrarrenal utilizando un injerto tubular | |
| Otros nombres | Reparación aórtica abierta |
| Especialidad | Cirugía vascular |
La cirugía aórtica abierta ( OAS ), también conocida como reparación aórtica abierta ( OAR ), describe una técnica mediante la cual se utiliza una incisión quirúrgica abdominal , torácica o retroperitoneal para visualizar y controlar la aorta con fines de tratamiento, generalmente mediante el reemplazo del segmento afectado con un injerto protésico . La OAS se utiliza para tratar aneurismas de la aorta abdominal y torácica , disección aórtica , síndrome aórtico agudo y rupturas aórticas . El bypass aortobifemoral también se utiliza para tratar la enfermedad aterosclerótica de la aorta abdominal por debajo del nivel de las arterias renales. En 2003, la OAS fue superada por la reparación endovascular del aneurisma (EVAR) como la técnica más común para reparar aneurismas aórticos abdominales en los Estados Unidos. [1]
Según la extensión de la aorta reparada, una operación aórtica abierta puede denominarse reparación aórtica infrarrenal , reparación aórtica torácica o reparación aórtica toracoabdominal . Una reparación aórtica toracoabdominal es una operación más extensa que una reparación aórtica infrarrenal o torácica aislada.
La cirugía de bypass axilar-bifemoral es distinta de la reparación y el reemplazo de la válvula aórtica , ya que la cirugía de bypass axilar-bifemoral describe la cirugía de la aorta, en lugar de la de las válvulas cardíacas. Cuando la válvula aórtica está enferma además de la aorta ascendente , se utiliza el procedimiento de Bentall para tratar toda la raíz aórtica . Un bypass axilar-bifemoral es otro tipo de bypass vascular utilizado para tratar la patología aórtica, sin embargo, no es una verdadera cirugía aórtica abierta, ya que reconstruye el flujo de sangre a las piernas desde el brazo, en lugar de en la ubicación nativa de la aorta.
Usos médicos
La cirugía aórtica abierta (OAA) se utiliza para tratar pacientes con aneurismas aórticos mayores de 5,5 cm de diámetro, para tratar la rotura aórtica de un aneurisma de cualquier tamaño, para tratar disecciones aórticas y para tratar el síndrome aórtico agudo . Se utiliza para tratar aneurismas infrarrenales, así como aneurismas yuxtarrenales y pararrenales, aneurismas torácicos y toracoabdominales y también patología aórtica no aneurismática. La enfermedad de la aorta proximal a la arteria subclavia izquierda en el tórax se encuentra dentro de la especialidad de la cirugía cardíaca y se trata a través de procedimientos como el reemplazo de la raíz aórtica con conservación de la válvula .
Antes de la aparición de la reparación endovascular de aneurismas (EVAR), la OAS era el único tratamiento quirúrgico disponible para los aneurismas aórticos. Todavía es la opción preferida en algunas instituciones y por algunos pacientes, ya que puede ser más duradera que la EVAR [2] y no requiere tomografías computarizadas de vigilancia posoperatoria .
En ocasiones, se requiere OAS en pacientes que se han sometido previamente a EVAR pero que necesitan tratamiento adicional, como por ejemplo en caso de degeneración de las zonas de sellado de EVAR que conducen al crecimiento continuo del aneurisma. En ocasiones, también se requiere OAS en casos de infección del injerto EVAR en los que se retira el stent para tratar la infección. [3]
Reparación abierta versus reparación endovascular
El cambio de la cirugía aórtica abierta a la cirugía endovascular desde 2003 ha sido impulsado por una peor mortalidad perioperatoria asociada con la OAS, particularmente en pacientes con una salud relativamente frágil. [4] A diferencia de la reparación endovascular, no existen contraindicaciones anatómicas estrictas para la reparación abierta; más bien, la reparación abierta se considera la opción de respaldo para pacientes con una anatomía desfavorable para la reparación endovascular. [5] El principal inconveniente de la reparación abierta es la mayor demanda fisiológica de la operación, que se asocia con mayores tasas de mortalidad a corto plazo en la mayoría de los estudios. [6]
Los pacientes menores de 50 años con aneurisma de la aorta descendente y toracoabdominal tienen riesgos quirúrgicos bajos y se pueden realizar reparaciones abiertas con excelentes resultados a corto plazo y duraderos a largo plazo. Las reparaciones quirúrgicas abiertas deben considerarse inicialmente en pacientes más jóvenes que requieren reparaciones de aneurisma de la aorta descendente y toracoabdominal. La enfermedad aórtica torácica hereditaria (HTAD) justifica una vigilancia posoperatoria más estrecha. [7]
Técnica




La cirugía abierta generalmente implica la exposición de la porción dilatada de la aorta y la inserción de un injerto (tubo) sintético ( Dacron o Gore-Tex ). Una vez que el injerto se cose en las porciones proximal (hacia la cabeza del paciente) y distal (hacia el pie del paciente) de la aorta, el saco aneurismático se cierra alrededor del injerto. Alternativamente, la anastomosis se puede realizar con dispositivos expandibles, un procedimiento más simple y rápido [8] [9]
La aorta y sus arterias ramificadas se pinzan durante la cirugía abierta. Esto puede provocar un suministro inadecuado de sangre a la médula espinal, lo que resulta en paraplejia , al reparar aneurismas torácicos. Una revisión sistemática y un metanálisis de 2004 encontraron que el drenaje de líquido cefalorraquídeo (CFSD), cuando se realiza en centros experimentados, reduce el riesgo de lesión isquémica de la médula espinal al aumentar la presión de perfusión a la médula espinal. [10] Una revisión sistemática Cochrane de 2012 señaló que se requieren más investigaciones sobre la efectividad del CFSD para prevenir una lesión de la médula espinal. [11]
Acercarse
Se puede acceder a la aorta infrarrenal a través de una incisión media transabdominal o paramediana, o mediante un abordaje retroperitoneal.
Se accede a la aorta paravisceral y torácica a través de una incisión de toracotomía posterolateral del lado izquierdo aproximadamente en el noveno espacio intercostal. [12] En el caso de un aneurisma aórtico toracoabdominal, este abordaje se puede extender a una incisión abdominal media o paramediana para permitir el acceso a las arterias ilíacas.
Pinzamiento aórtico secuencial
En los centros médicos con un alto volumen de cirugía aórtica abierta, la opción más rápida para la cirugía aórtica abierta era el pinzamiento aórtico secuencial o "pinzamiento y sutura", mediante el cual la aorta se pinzaba proximal y distalmente al segmento enfermo y se cosía un injerto en el segmento intermedio. [13] Esta técnica deja las ramas de la aorta sin perfusión durante el tiempo que lleva coser el injerto, lo que aumenta potencialmente el riesgo de isquemia para los órganos que obtienen su suministro arterial del segmento pinzado. Los críticos de esta técnica abogan por la perfusión aórtica intraoperatoria. [14] En los aneurismas infrarrenales, la tolerancia relativa de las extremidades inferiores a la isquemia permite a los cirujanos pinzar distalmente con bajo riesgo de efectos nocivos.
Técnicas para limitar la isquemia
Existen varias técnicas para mantener la perfusión de las vísceras y la médula espinal durante la reparación abierta de un aneurisma aórtico toracoabdominal, entre ellas, el bypass cardíaco izquierdo, la colocación de un catéter de perfusión con balón en las arterias viscerales, el drenaje espinal selectivo y la perfusión renal con cristaloides fríos. [15] Hay evidencia limitada que respalda estas técnicas. [16]
Configuración del injerto
La aorta abdominal se anastomosa preferentemente a la rama principal de un tubo o injerto bifurcado de manera terminal para minimizar el flujo turbulento en la anastomosis proximal. Si existe una aorta normal por encima de la bifurcación ilíaca, se puede suturar un injerto tubular distalmente a esa aorta normal. Si la aorta distal está enferma, se puede utilizar un injerto bifurcado en una configuración aortobiliar o aortobifemoral. Si hay vasos viscerales involucrados en el segmento aórtico enfermo, se puede utilizar un injerto ramificado con ramas cosidas directamente a los vasos viscerales, o los vasos viscerales se pueden revascularizar por separado. [ cita requerida ]
Reimplantación de la arteria mesentérica inferior
Debido al flujo sanguíneo colateral desde la arteria mesentérica superior (AMS) a través de la arteria marginal , generalmente no es necesario reimplantar la arteria mesentérica inferior en el injerto aórtico cuando se realiza una reparación abierta de un aneurisma aórtico abdominal.
Riesgos y complicaciones
Se reconoce ampliamente que la cirugía de aneurisma aórtico abierto tiene tasas de morbilidad y mortalidad perioperatorias más altas que los procedimientos endovasculares para segmentos comparables de la aorta. Por ejemplo, en los aneurismas infrarrenales, la mortalidad perioperatoria con cirugía endovascular es de aproximadamente el 0,5 %, frente al 3 % con reparación abierta. [17]
Además del riesgo de muerte, otros riesgos y complicaciones con la OAS dependen del segmento de la aorta involucrado y pueden incluir insuficiencia renal, isquemia de la médula espinal que conduce a parálisis, claudicación de los glúteos, colitis isquémica, embolización que conduce a isquemia aguda de las extremidades, infección y sangrado. [18] El desarrollo de una lesión de la médula espinal se asocia con un aumento de la mortalidad perioperatoria después de la compleja reparación aórtica. [19]
Las infecciones del injerto aórtico se producen en el 1-5% de las colocaciones de prótesis aórticas. Puede dar lugar a amputación de extremidades, formación de pseudoaneurisma, embolias sépticas, fístulas aortoentéricas, choque séptico y muerte. Los patógenos más frecuentemente involucrados son Staphylococcus aureus y estafilococos coagulasa negativos, seguidos de Enterobacterales y bacterias poco comunes. En caso de afectación intestinal también pueden desempeñar un papel los hongos. Para los pacientes que no pueden someterse a una cirugía mayor, el resultado del enfoque conservador sigue siendo incierto, pero generalmente implica una terapia antibiótica supresora de por vida. En casos seleccionados, se puede intentar suspender el tratamiento antibiótico después de 3-6 meses. [20]
Recuperación tras la OEA
El tiempo de recuperación después de la cirugía de reanimación cardiopulmonar (OAQ) es considerable. Inmediatamente después de la cirugía, los pacientes pueden esperar pasar entre 1 y 3 días en la unidad de cuidados intensivos, seguidos de 4 a 10 días en la sala del hospital. Después del alta, los pacientes tardarán entre 3 y 6 meses en recuperar completamente su energía y volver a sus actividades diarias previas a la operación. [ cita requerida ] Sin embargo, los protocolos de recuperación mejorada después de la cirugía (ERAS) pueden mejorar la recuperación después de la cirugía. [21]
La reparación de un aneurisma aórtico torácico requiere una incisión muy grande que atraviesa músculos y huesos, lo que hace que la recuperación sea muy difícil y dolorosa para el paciente. Se ha utilizado crioanalgesia intraoperatoria del nervio intercostal durante el procedimiento para ayudar a reducir el dolor después de un aneurisma aórtico torácico. [22]
Historia
La historia de la cirugía aórtica se remonta al cirujano griego Antillo, quien realizó por primera vez cirugías para diversos aneurismas en el siglo II d. C. En el último siglo se han desarrollado muchos avances en la cirugía aórtica.
En 1955, los cirujanos cardiovasculares, los doctores Michael DeBakey y Denton Cooley, realizaron el primer reemplazo de un aneurisma torácico con un homoinjerto. En 1958, comenzaron a utilizar el injerto de dacrón, lo que supuso una revolución para los cirujanos en la reparación quirúrgica de los aneurismas aórticos. [23] DeBakey fue el primero en realizar una derivación cardiopulmonar para reparar la aorta ascendente, utilizando la perfusión anterógrada de la arteria braquiocefálica.
A mediados de la década de 1960, en el Baylor College of Medicine , el grupo de DeBakey comenzó a realizar cirugías en aneurismas aórticos toracoabdominales (TAAA), que presentaban desafíos quirúrgicos formidables, a menudo plagados de complicaciones graves, como paraplejía, paraparesia e insuficiencia renal. El protegido de DeBakey y cirujano vascular, E. Stanley Crawford, en particular, comenzó a dedicar la mayor parte de su tiempo a los TAAA. En 1986, clasificó los casos de cirugía abierta de TAAA en cuatro tipos: [24] Extensión I, que se extiende desde la arteria subclavia izquierda hasta justo debajo de la arteria renal; Extensión II, desde la subclavia izquierda hasta debajo de la arteria renal; Extensión III, desde el sexto espacio intercostal hasta debajo de la arteria renal; y Extensión IV, desde el duodécimo espacio intercostal hasta la bifurcación ilíaca (es decir, abdominal total).
En 1992, otra clasificación, Extensión V, caracterizada por Hazim J. Safi , MD, identificó la enfermedad aneurismática que se extiende desde el sexto espacio intercostal hasta por encima de las arterias renales. El grupo de Safi utilizó modelos animales experimentales para un estudio prospectivo sobre el uso de perfusión aórtica distal, drenaje de líquido cefalorraquídeo, hipotermia moderada y pinzamiento secuencial para disminuir la incidencia del déficit neurológico. En 1994, presentaron sus experiencias, mostrando que la incidencia para las Extensiones I y II se redujo del 25% al 5%. [25] Esto marcó una nueva era para la protección de la médula espinal, el cerebro, los riñones, el corazón y los pulmones durante la OAS en TAAA.
Progreso y retos futuros
La paraplejia y la paraparesia posoperatorias han sido el azote de la reparación aórtica toracoabdominal desde el inicio del procedimiento. [26] Sin embargo, con la evolución de las estrategias quirúrgicas, la identificación de predictores y el uso de diversos complementos a lo largo de los años, la incidencia de lesiones de la médula espinal después de la reparación aórtica torácica/toracoabdominal ha disminuido. Adoptar un enfoque multimodal ofrece una buena perspectiva para combatir esta grave complicación [27]
Véase también
Referencias
- ^ Sethi RK, Henry AJ, Hevelone ND, Lipsitz SR, Belkin M, Nguyen LL (septiembre de 2013). "Impacto de la competencia en el mercado hospitalario en la adopción y los resultados de la reparación endovascular del aneurisma". J. Vasc. Surg . 58 (3): 596–606. doi : 10.1016/j.jvs.2013.02.014 . PMID 23684424.
- ^ Conrad MF, Crawford RS, Pedraza JD, et al. (octubre de 2007). "Durabilidad a largo plazo de la reparación abierta del aneurisma aórtico abdominal". J. Vasc. Surg . 46 (4): 669–75. doi : 10.1016/j.jvs.2007.05.046 . PMID 17903647.
- ^ Chaufour, Xavier; Gaudric, Julien; Goueffic, Yann; Khodja, Réda Hassen; Feugier, Patrick; Malikov, Sergei; Beraud, Guillaume; Ricco, Jean-Baptiste (febrero de 2017). "Una experiencia multicéntrica con explantación de endoprótesis aórtica abdominal infectada". Journal of Vascular Surgery . 65 (2). Para los colaboradores de la AURC (Asociación de Cirujanos Universitarios de Francia): 372–380. doi : 10.1016/j.jvs.2016.07.126 . PMID 27720319.
- ^ Lederle FA, Freischlag JA, Kyriakides TC y otros. (noviembre de 2012). "Comparación a largo plazo de la reparación abierta y endovascular del aneurisma aórtico abdominal". N. inglés. J. Med . 367 (21): 1988–97. doi : 10.1056/NEJMoa1207481 . PMID 23171095. S2CID 205094705.
- ^ Paravastu SC, Jayarajasingam R, Cottam R, Palfreyman SJ, Michaels JA, Thomas SM (2014). "Reparación endovascular del aneurisma aórtico abdominal". Cochrane Database Syst Rev. 1 ( 1): CD004178. doi :10.1002/ 14651858.CD004178.pub2 . PMC 10749584. PMID 24453068. S2CID 33622205.
- ^ Antoniou, GA; Antoniou, SA; Torella, F (marzo de 2020). "Elección del editor: reparación endovascular frente a abierta para aneurisma aórtico abdominal: revisión sistemática y metanálisis de datos perioperatorios y a largo plazo actualizados de ensayos controlados aleatorizados". Revista Europea de Cirugía Vascular y Endovascular . 59 (3): 385–397. doi : 10.1016/j.ejvs.2019.11.030 . PMID 31899100. S2CID 209676912.
- ^ Tanaka, Akiko; Leonard, Samuel D.; Sandhu, Harleen K.; Afifi, Rana O.; Miller, Charles C.; Charlton-Ouw, Kristofer M.; Ray, Amberly; Hassan, Madiha; Safi, Hazim J.; Estrera, Anthony L. (septiembre de 2019). "Reparaciones abiertas de la aorta descendente y toracoabdominal en pacientes menores de 50 años". Anales de cirugía torácica . 108 (3): 693–699. doi : 10.1016/j.athoracsur.2019.03.058 . ISSN 1552-6259. PMID 31009630.
- ^ Aluffi A, Berti A, Buniva P, Rescigno G, Nazari S (2002). "Dispositivo mejorado para anastomosis aórtica sin sutura: aplicado en un caso de cáncer". Tex. Heart Inst. J. 29 ( 1): 56–9. PMC 101273. PMID 11995854 .
- ^ Nazari S, Salvi S, Visconti E, et al. (junio de 1999). "Sustitución de la aorta descendente con prótesis de extremos expandibles. Informe de caso". J Cardiovasc Surg (Turín) . 40 (3): 417–20. PMID 10412932.
- ^ Cinà, C.; Abouzahr, L.; Arena, G.; Laganà, A.; Devereaux, P.; Farrokhyar, F. (2004). "Drenaje de líquido cefalorraquídeo para prevenir la paraplejia durante la cirugía de aneurisma aórtico torácico y toracoabdominal: una revisión sistemática y un metanálisis". Journal of Vascular Surgery . 40 (1): 36–44. doi : 10.1016/j.jvs.2004.03.017 . PMID 15218460.
- ^ Khan, Shaukat Nawaz; Stansby, Gerard (17 de octubre de 2012). "Drenaje de líquido cefalorraquídeo para cirugía de aneurisma aórtico torácico y toracoabdominal". Base de Datos Cochrane de Revisiones Sistemáticas . 10 (10): CD003635. doi :10.1002/14651858.CD003635.pub3. ISSN 1469-493X. PMC 7173760 . PMID 23076900.
- ^ Coselli, Joseph (2008). "Consejos para obtener resultados exitosos en procedimientos de aneurisma aórtico torácico descendente y toracoabdominal". Semin Vasc Surg . 21 (1): 13–20. doi :10.1053/j.semvascsurg.2007.11.009. PMID 18342730.
- ^ Estrera AL, Miller CC, Chen EP, et al. (octubre de 2005). "Reparación de aneurisma aórtico torácico descendente: experiencia de 12 años utilizando perfusión aórtica distal y drenaje de líquido cefalorraquídeo". Ann. Thorac. Surg . 80 (4): 1290–6, discusión 1296. doi :10.1016/j.athoracsur.2005.02.021. PMID 16181856.
- ^ Estrera AL, Miller CC, Chen EP, et al. (octubre de 2005). "Reparación de aneurisma aórtico torácico descendente: experiencia de 12 años utilizando perfusión aórtica distal y drenaje de líquido cefalorraquídeo". Ann. Thorac. Surg . 80 (4): 1290–6, discusión 1296. doi :10.1016/j.athoracsur.2005.02.021. PMID 16181856.
- ^ Coselli, Joseph (2008). "Consejos para obtener resultados exitosos en procedimientos de aneurisma aórtico torácico descendente y toracoabdominal". Semin Vasc Surg . 21 (1): 13–20. doi :10.1053/j.semvascsurg.2007.11.009. PMID 18342730.
- ^ Hsu, CC; Kwan, GN; van Driel, ML; Rophael, JA (14 de marzo de 2012). "Perfusión aórtica distal durante la reparación de un aneurisma toracoabdominal para la prevención de la paraplejía" (PDF) . Base de Datos Cochrane de Revisiones Sistemáticas . 3 (3): CD008197. doi :10.1002/14651858.CD008197.pub2. PMID 22419329.
- ^ Schermerhorn, Marc (2008). "Reparación endovascular frente a abierta de aneurismas aórticos abdominales en la población de Medicare". N Engl J Med . 358 (5): 464–74. doi : 10.1056/NEJMoa0707348 . PMID 18234751. S2CID 205089378.
- ^ Crawford, ES; Crawford, JL; Safi, HJ; Coselli, JS; Hess, KR; Brooks, B.; Norton, HJ; Glaeser, DH (marzo de 1986). "Aneurismas aórticos toracoabdominales: factores preoperatorios e intraoperatorios que determinan los resultados inmediatos y a largo plazo de las operaciones en 605 pacientes". Revista de Cirugía Vascular . 3 (3): 389–404. doi : 10.1016/0741-5214(86)90101-1 . ISSN 0741-5214. PMID 3951025.
- ^ Sef, D; Thet, MS; Miskolczi, S; Velissaris, T; De Silva, R; Luthra, S; Turina, MI (1 de junio de 2023). "Monitorización neurológica perioperatoria durante la reparación abierta del aneurisma aórtico toracoabdominal: una revisión sistemática". Revista Europea de Cirugía Cardiotorácica . 63 (6). doi :10.1093/ejcts/ezad221. PMID 37233116.
- ^ Antonello, Roberta María; D'Oria, Mario; Cavallaro, Marco; Doré, Franca; Cova, María Asunta; Ricciardi, María Chiara; Comar, Manola; Campisciano, Giuseppina; Lepidi, Sandro; De Martino, Randall R.; Chiarandini, Stefano; Luzzati, Roberto; Di Bella, Stefano (2019). "Manejo de las infecciones de injertos y endoinjertos de prótesis aórtica abdominal. Una actualización multidisciplinaria". Revista de Infección y Quimioterapia . 25 (9): 669–680. doi : 10.1016/j.jiac.2019.05.013.
- ^ Melnyk, M; Casey, RG; Black, P; Koupparis, AJ (octubre de 2011). "Protocolos de recuperación mejorada después de la cirugía (ERAS): ¿es hora de cambiar la práctica?". Asociación Urológica Canadiense . 5 (5): 342–8. doi :10.5489/cuaj.11002. PMC 3202008. PMID 22031616 .
- ^ Tanaka, Akiko; Al-Rstum, Zain; Leonard, Samuel D.; Gardiner, Bri'Ana D.; Yazij, Ibrahim; Sandhu, Harleen K.; Miller, Charles C.; Safi, Hazim J.; Estrera, Anthony L. (enero de 2020). "La crioanalgesia intraoperatoria del nervio intercostal mejora el control del dolor después de las reparaciones de aneurisma aórtico descendente y toracoabdominal". Anales de cirugía torácica . 109 (1): 249–254. doi : 10.1016/j.athoracsur.2019.07.083 . PMID 31521592.
- ^ De Bakey, ME; Cooley, DA (20 de junio de 1953). "Resección exitosa de aneurisma de aorta torácica y reemplazo por injerto". Revista de la Asociación Médica Estadounidense . 152 (8): 673–676. doi :10.1001/jama.1953.03690080017005. ISSN 0002-9955. PMID 13044606.
- ^ Crawford, ES (mayo de 1974). "Aneurismas toracoabdominales y aórticos abdominales que afectan las arterias renal, mesentérica superior y celíaca". Anales de Cirugía . 179 (5): 763–772. doi :10.1097/00000658-197405000-00032. ISSN 0003-4932. PMC 1356071 . PMID 4274686.
- ^ Safi, HJ; Miller, CC (junio de 1999). "Protección de la médula espinal en la reparación de la aorta torácica descendente y toracoabdominal". Anales de Cirugía Torácica . 67 (6): 1937–1939, discusión 1953–1958. doi : 10.1016/s0003-4975(99)00397-5 . ISSN : 0003-4975. PMID: 10391343.
- ^ Safi, Hazim J.; Estrera, Anthony L.; Azizzadeh, Ali; Coogan, Sheila; Miller, Charles C. (marzo de 2008). "Progreso y desafíos futuros en el tratamiento del aneurisma aórtico toracoabdominal". Revista Mundial de Cirugía . 32 (3): 355–360. doi :10.1007/s00268-007-9256-3. ISSN 0364-2313. PMID 17952499. S2CID 206947384.
- ^ Panthee, Nirmal; Ono, Minoru (febrero de 2015). "Lesión de la médula espinal después de reparaciones aórticas torácicas y toracoabdominales". Asian Cardiovascular & Thoracic Annals . 23 (2): 235–246. doi :10.1177/0218492314548901. ISSN 1816-5370. PMID 25178467. S2CID 33287424.