Presión arterial
| Presión arterial | |
|---|---|
 Un trabajador de la salud mide la presión arterial utilizando un esfigmomanómetro . | |
| Malla | D001795 |
| MedlinePlus | 007490 |
| LOINC | 35094-2 |
La presión arterial ( PA ) es la presión de la sangre circulante contra las paredes de los vasos sanguíneos . La mayor parte de esta presión resulta del bombeo de sangre por el sistema circulatorio por parte del corazón . Cuando se utiliza sin calificativo, el término "presión arterial" se refiere a la presión en la arteria braquial , donde se mide con mayor frecuencia. La presión arterial se expresa generalmente en términos de la presión sistólica (presión máxima durante un latido del corazón ) sobre la presión diastólica (presión mínima entre dos latidos del corazón) en el ciclo cardíaco . Se mide en milímetros de mercurio (mmHg) por encima de la presión atmosférica circundante , o en kilopascales (kPa). La diferencia entre las presiones sistólica y diastólica se conoce como presión del pulso , [1] mientras que la presión promedio durante un ciclo cardíaco se conoce como presión arterial media . [2]
La presión arterial es uno de los signos vitales —junto con la frecuencia respiratoria , la frecuencia cardíaca , la saturación de oxígeno y la temperatura corporal— que los profesionales sanitarios utilizan para evaluar la salud de un paciente. La presión arterial en reposo normal en un adulto es de aproximadamente 120 milímetros de mercurio (16 kPa) sistólica sobre 80 milímetros de mercurio (11 kPa) diastólica, denotado como "120/80 mmHg". A nivel mundial, la presión arterial media, estandarizada por edad, se ha mantenido aproximadamente igual desde 1975 hasta la actualidad, en aproximadamente 127/79 mmHg en hombres y 122/77 mmHg en mujeres, aunque estos datos promedio ocultan tendencias regionales significativamente divergentes. [3]
Tradicionalmente, un trabajador de la salud medía la presión arterial de forma no invasiva mediante la auscultación (escuchando) a través de un estetoscopio los sonidos en la arteria de un brazo mientras se aprieta la arteria, más cerca del corazón, mediante un manómetro aneroide o un esfigmomanómetro de tubo de mercurio . [4] La auscultación todavía se considera generalmente el estándar de oro de precisión para lecturas de presión arterial no invasivas en la clínica. [5] Sin embargo, los métodos semiautomatizados se han vuelto comunes, en gran parte debido a las preocupaciones sobre la posible toxicidad del mercurio, [6] aunque el costo, la facilidad de uso y la aplicabilidad a la presión arterial ambulatoria o las mediciones de presión arterial en el hogar también han influenciado esta tendencia. [7] Las primeras alternativas automatizadas a los esfigmomanómetros de tubo de mercurio a menudo eran gravemente inexactas, pero los dispositivos modernos validados según estándares internacionales logran una diferencia promedio entre dos métodos de lectura estandarizados de 5 mm Hg o menos, y una desviación estándar de menos de 8 mm Hg. [7] La mayoría de estos métodos semiautomatizados miden la presión arterial mediante oscilometría (medición mediante un transductor de presión en el manguito del dispositivo de pequeñas oscilaciones de la presión intramanguito que acompañan los cambios inducidos por los latidos del corazón en el volumen de cada pulso). [8]
La presión arterial está influida por el gasto cardíaco , la resistencia vascular sistémica , el volumen sanguíneo y la rigidez arterial , y varía según la situación de la persona, su estado emocional, su actividad y su estado de salud o enfermedad relativos. A corto plazo, la presión arterial está regulada por barorreceptores , que actúan a través del cerebro para influir en los sistemas nervioso y endocrino .
La presión arterial demasiado baja se denomina hipotensión , la presión demasiado alta de forma constante se denomina hipertensión y la presión normal se denomina normotensión. [9] Tanto la hipertensión como la hipotensión tienen muchas causas y pueden aparecer de forma repentina o durar mucho tiempo. La hipertensión a largo plazo es un factor de riesgo para muchas enfermedades, como los accidentes cerebrovasculares , las enfermedades cardíacas y la insuficiencia renal . La hipertensión a largo plazo es más común que la hipotensión a largo plazo.
Clasificación, valores normales y anormales
Presión arterial sistémica
Las circunstancias en las que se realiza la medición pueden influir en la medición de la presión arterial. [10] Las pautas utilizan umbrales diferentes para la medición en el consultorio (también conocido como clínica), en el hogar (cuando la persona mide su propia presión arterial en su casa) y en forma ambulatoria (utilizando un dispositivo automático durante un período de 24 horas). [10]
| Categorías | Presión arterial sistólica , mmHg | y/o | Presión arterial diastólica , mmHg | ||||
|---|---|---|---|---|---|---|---|
| Método | Oficina | Hogar | Ambulatorio 24 horas | Oficina | Hogar | Ambulatorio 24 horas | |
| Colegio Americano de Cardiología / Asociación Estadounidense del Corazón (2017) [11] | |||||||
| Normal | <120 | <120 | <115 | y | <80 | <80 | <75 |
| Elevado | 120–129 | 120–129 | 115–124 | y | <80 | <80 | <75 |
| Hipertensión, etapa 1 | 130–139 | 130–134 | 125–129 | o | 80–89 | 80–84 | 75–79 |
| Hipertensión, etapa 2 | ≥140 | ≥135 | ≥130 | o | ≥90 | ≥85 | ≥80 |
| Sociedad Europea de Cardiología (2024) [10] | |||||||
| No elevado | <120 | <120 | <115 | y | <70 | <70 | <65 |
| Elevado | 120–139 | 120–134 | 115–129 | y | 70–89 | 70–84 | 65–79 |
| Hipertensión | ≥140 | ≥135 | ≥130 | o | ≥90 | ≥85 | ≥80 |
| Sociedad Europea de Hipertensión/Sociedad Internacional de Hipertensión (2023) [12] | |||||||
| Óptimo | <120 | — | — | y | <80 | — | — |
| Normal | 120–129 | — | — | y/o | 80–84 | — | — |
| Normal alto | 130–139 | — | — | y/o | 85–89 | — | — |
| Hipertensión, grado 1 | 140–159 | ≥135 | ≥130 | y/o | 90–99 | ≥85 | ≥80 |
| Hipertensión, grado 2 | 160–179 | — | — | y/o | 100–109 | — | — |
| Hipertensión, grado 3 | ≥180 | — | — | y/o | ≥110 | — | — |
El riesgo de enfermedad cardiovascular aumenta progresivamente por encima de los 90 mmHg, especialmente entre las mujeres. [10]
Los estudios observacionales demuestran que las personas que mantienen la presión arterial en el extremo inferior de estos rangos de presión tienen una salud cardiovascular mucho mejor a largo plazo. Existe un debate médico en curso sobre cuál es el nivel óptimo de presión arterial que se debe alcanzar cuando se utilizan medicamentos para reducir la presión arterial con hipertensión, en particular en personas mayores. [13]
La presión arterial fluctúa de minuto a minuto y normalmente muestra un ritmo circadiano durante un período de 24 horas, [14] con lecturas más altas temprano en la mañana y en las tardes y lecturas más bajas en la noche. [15] [16] La pérdida de la caída normal de la presión arterial en la noche se asocia con un mayor riesgo futuro de enfermedad cardiovascular y hay evidencia de que la presión arterial nocturna es un predictor más fuerte de eventos cardiovasculares que la presión arterial diurna. [17] La presión arterial varía durante períodos de tiempo más largos (meses a años) y esta variabilidad predice resultados adversos. [18] La presión arterial también cambia en respuesta a la temperatura, el ruido, el estrés emocional , el consumo de alimentos o líquidos, los factores dietéticos, la actividad física, los cambios de postura (como ponerse de pie ), los medicamentos y las enfermedades. [19] La variabilidad de la presión arterial y el mejor valor predictivo de las mediciones ambulatorias de la presión arterial han llevado a algunas autoridades, como el Instituto Nacional para la Excelencia en la Salud y la Atención (NICE) en el Reino Unido, a defender el uso de la presión arterial ambulatoria como el método preferido para el diagnóstico de la hipertensión. [20]

Varios otros factores, como la edad y el sexo , también influyen en la presión arterial de una persona. Las diferencias entre las mediciones de presión arterial del brazo izquierdo y del brazo derecho tienden a ser pequeñas. Sin embargo, ocasionalmente hay una diferencia constante mayor de 10 mmHg que puede requerir una investigación más profunda, por ejemplo, para la enfermedad arterial periférica , la enfermedad arterial obstructiva o la disección aórtica . [21] [22] [23] [24]
No existe un estándar de diagnóstico aceptado para la hipotensión, aunque las presiones inferiores a 90/60 se consideran comúnmente hipotensoras. [25] En la práctica, la presión arterial se considera demasiado baja solo si hay síntomas . [26]
Presión arterial sistémica y edad
Presión arterial fetal
Durante el embarazo , es el corazón fetal y no el de la madre el que aumenta la presión sanguínea fetal para impulsar la sangre a través de la circulación fetal. La presión sanguínea en la aorta fetal es de aproximadamente 30 mmHg a las 20 semanas de gestación y aumenta a aproximadamente 45 mmHg a las 40 semanas de gestación. [27]
La presión arterial promedio para los bebés nacidos a término: [28]
- Presión sistólica 65–95 mmHg
- Diastólica 30–60 mmHg
Infancia
| Escenario | Edad aproximada | Presión arterial sistólica, mmHg | Presión arterial diastólica, mmHg |
|---|---|---|---|
| Bebés | 0–12 meses | 75–100 | 50–70 |
| Niños pequeños y preescolares | 1–5 años | 80–110 | 50–80 |
| Edad escolar | 6–12 años | 85–120 | 50–80 |
| Adolescentes | 13–18 años | 95–140 | 60–90 |
En los niños, los rangos normales de presión arterial son más bajos que en los adultos y dependen de la altura. [30] Se han desarrollado valores de referencia de presión arterial para niños en diferentes países, basados en la distribución de la presión arterial en los niños de estos países. [31]
Adultos mayores
En los adultos de la mayoría de las sociedades, la presión arterial sistólica tiende a aumentar desde la adultez temprana en adelante, hasta al menos los 70 años; [32] [33] la presión diastólica tiende a comenzar a aumentar al mismo tiempo, pero comienza a caer más temprano en la mediana edad, aproximadamente a los 55 años . [33] La presión arterial media aumenta desde la adultez temprana, estabilizándose en la mediana edad, mientras que la presión del pulso aumenta bastante marcadamente después de los 40 años. En consecuencia, en muchas personas mayores, la presión arterial sistólica a menudo excede el rango normal adulto, [33] si la presión diastólica está en el rango normal, esto se denomina hipertensión sistólica aislada . El aumento de la presión del pulso con la edad se atribuye al aumento de la rigidez de las arterias . [34] Un aumento relacionado con la edad de la presión arterial no se considera saludable y no se observa en algunas comunidades aisladas no aculturadas. [35]
Presión venosa sistémica
| Sitio | Rango de presión normal (en mmHg ) [36] | |
|---|---|---|
| Presión venosa central | 3–8 | |
| Presión ventricular derecha | sistólica | 15–30 |
| diastólica | 3–8 | |
| Presión de la arteria pulmonar | sistólica | 15–30 |
| diastólica | 4–12 | |
| Vena pulmonar/ | 2–15 | |
| Presión ventricular izquierda | sistólica | 100–140 |
| diastólica | 3–12 | |
La presión arterial se refiere generalmente a la presión arterial en la circulación sistémica . Sin embargo, la medición de las presiones en el sistema venoso y los vasos pulmonares desempeña un papel importante en la medicina intensiva , pero requiere una medición invasiva de la presión mediante un catéter .
La presión venosa es la presión vascular en una vena o en las aurículas del corazón . Es mucho más baja que la presión arterial, con valores comunes de 5 mmHg en la aurícula derecha y 8 mmHg en la aurícula izquierda.
Las variantes de la presión venosa incluyen:
- Presión venosa central , que es una buena aproximación de la presión auricular derecha, [37] que es un determinante principal del volumen telediastólico del ventrículo derecho. (Sin embargo, puede haber excepciones en algunos casos). [38]
- La presión venosa yugular (PVY) es la presión observada indirectamente sobre el sistema venoso. Puede ser útil para diferenciar diferentes formas de enfermedades cardíacas y pulmonares .
- La presión venosa portal es la presión sanguínea en la vena porta . Normalmente es de 5 a 10 mmHg [39]
Presión pulmonar
Normalmente, la presión en la arteria pulmonar es de unos 15 mmHg en reposo. [40]
El aumento de la presión arterial en los capilares del pulmón provoca hipertensión pulmonar , que conduce a edema intersticial si la presión aumenta por encima de 20 mmHg y a edema pulmonar a presiones superiores a 25 mmHg. [41]
Presión aórtica
La presión aórtica , también llamada presión arterial aórtica central o presión arterial central, es la presión arterial en la raíz de la aorta . Se ha descubierto que la presión aórtica elevada es un predictor más preciso tanto de eventos cardiovasculares como de mortalidad, así como de cambios estructurales en el corazón, que la presión arterial periférica (como la medida a través de la arteria braquial ). [42] [43] Tradicionalmente implicaba un procedimiento invasivo para medir la presión aórtica, pero ahora existen métodos no invasivos para medirla indirectamente sin un margen de error significativo. [44] [45]
Algunos investigadores han defendido que los médicos deberían empezar a utilizar la presión aórtica, en lugar de la presión arterial periférica, como guía para las decisiones clínicas. [46] [43] La forma en que los fármacos antihipertensivos afectan la presión arterial periférica a menudo puede ser muy diferente de la forma en que afectan la presión aórtica central. [47]
Presión sistémica media
Si se detiene el corazón, la presión arterial desciende, pero no llega a cero. La presión restante medida después del cese del latido cardíaco y la redistribución de la sangre por toda la circulación se denomina presión sistémica media o presión de llenado circulatorio media; [48] por lo general, es de aproximadamente 7 mmHg en la zona proximal. [48]
Trastornos de la presión arterial
Los trastornos del control de la presión arterial incluyen presión arterial alta , presión arterial baja y presión arterial que muestra fluctuaciones excesivas o desadaptativas.
Hipertensión

La hipertensión arterial puede ser un indicador de otros problemas y puede tener efectos adversos a largo plazo. A veces puede ser un problema agudo, como en una emergencia hipertensiva cuando la presión arterial es superior a 180/120 mmHg. [49]
Los niveles de presión arterial ejercen una tensión mecánica sobre las paredes arteriales. Las presiones más altas aumentan la carga de trabajo del corazón y la progresión del crecimiento de tejido no saludable ( ateroma ) que se desarrolla dentro de las paredes de las arterias. Cuanto mayor sea la presión, mayor será la tensión presente y más tenderá a progresar el ateroma y el músculo cardíaco tiende a engrosarse, agrandarse y debilitarse con el tiempo.
La hipertensión persistente es uno de los factores de riesgo de accidentes cerebrovasculares , ataques cardíacos , insuficiencia cardíaca y aneurismas arteriales , y es la principal causa de insuficiencia renal crónica . [49] Incluso una elevación moderada de la presión arterial conduce a una menor expectativa de vida . [49] Con presiones extremadamente altas, presiones arteriales medias 50% o más por encima del promedio, una persona puede esperar vivir no más de unos pocos años a menos que reciba el tratamiento adecuado. [50] Para las personas con presión arterial alta, una mayor variabilidad de la frecuencia cardíaca (VFC) es un factor de riesgo de fibrilación auricular . [51]
Tanto la presión sistólica alta como la presión del pulso alta (la diferencia numérica entre las presiones sistólica y diastólica) son factores de riesgo. [49] Se ha descubierto que la presión del pulso elevada es un predictor independiente más fuerte de eventos cardiovasculares, especialmente en poblaciones de mayor edad, que la presión arterial sistólica, diastólica o media. [52] [53] [54] [55] En algunos casos, parece que una disminución en la presión diastólica excesiva puede en realidad aumentar el riesgo, probablemente debido a la mayor diferencia entre las presiones sistólica y diastólica (es decir, presión del pulso ampliada). Si la presión arterial sistólica está elevada (>140 mmHg) con una presión arterial diastólica normal (<90 mmHg), se denomina hipertensión sistólica aislada y puede presentar un problema de salud. [49] [56] Según las pautas de presión arterial de la Asociación Estadounidense del Corazón de 2017 [57] , una presión arterial sistólica de 130 a 139 mmHg con una presión diastólica de 80 a 89 mmHg es "hipertensión en etapa uno". [49]
En el caso de las personas con insuficiencia valvular cardíaca , un cambio en su gravedad puede estar asociado a un cambio en la presión diastólica. En un estudio de personas con insuficiencia valvular cardíaca en el que se compararon mediciones con dos semanas de diferencia en cada persona, se observó una mayor gravedad de la insuficiencia aórtica y mitral cuando la presión arterial diastólica aumentó, mientras que cuando la presión arterial diastólica disminuyó, hubo una menor gravedad. [58]
Presión arterial baja
La presión arterial demasiado baja se conoce como hipotensión . Se trata de un problema médico si provoca signos o síntomas, como mareos, desmayos o, en casos extremos en emergencias médicas, shock circulatorio . [59] Las causas de la presión arterial baja incluyen sepsis , hipovolemia , sangrado , shock cardiogénico , síncope reflejo , anomalías hormonales como la enfermedad de Addison , trastornos alimentarios , en particular anorexia nerviosa y bulimia . [60]
Hipotensión ortostática
Una caída importante de la presión arterial al ponerse de pie (normalmente una disminución de la presión arterial sistólica/diastólica de >20/10 mmHg) se denomina hipotensión ortostática (hipotensión postural) y representa una incapacidad del cuerpo para compensar el efecto de la gravedad sobre la circulación. Estar de pie produce un aumento de la presión hidrostática en los vasos sanguíneos de las extremidades inferiores. La consiguiente distensión de las venas por debajo del diafragma (acumulación venosa) hace que unos 500 ml de sangre se reubiquen desde el tórax y la parte superior del cuerpo. Esto produce una rápida disminución del volumen sanguíneo central y una reducción de la precarga ventricular que, a su vez, reduce el volumen sistólico y la presión arterial media. Normalmente, esto se compensa mediante múltiples mecanismos, incluida la activación del sistema nervioso autónomo , que aumenta la frecuencia cardíaca , la contractilidad miocárdica y la vasoconstricción arterial sistémica para preservar la presión arterial y provoca vasoconstricción venosa para disminuir la distensibilidad venosa . La disminución de la distensibilidad venosa también es resultado de un aumento miogénico intrínseco del tono del músculo liso venoso en respuesta a la presión elevada en las venas de la parte inferior del cuerpo.
Otros mecanismos compensatorios incluyen el reflejo axónico venoarteriolar , la " bomba del músculo esquelético " y la " bomba respiratoria ". Juntos, estos mecanismos normalmente estabilizan la presión arterial en un minuto o menos. [61] Si estos mecanismos compensatorios fallan y la presión arterial y el flujo sanguíneo disminuyen más allá de cierto punto, la perfusión del cerebro se ve comprometida críticamente (es decir, el suministro de sangre no es suficiente), causando aturdimiento , mareos , debilidad o desmayos . [62] Por lo general, esta falla de compensación se debe a una enfermedad o medicamentos que afectan el sistema nervioso simpático . [61] Se observa un efecto similar después de la experiencia de fuerzas gravitacionales excesivas (carga G), como las que experimentan rutinariamente los pilotos acrobáticos o de combate " tirando Gs " donde las presiones hidrostáticas extremas exceden la capacidad de los mecanismos compensatorios del cuerpo.
Presión arterial variable o fluctuante
Es normal que haya alguna fluctuación o variación en la presión arterial. Una variación en la presión arterial que sea significativamente mayor que la normal se conoce como hipertensión lábil y se asocia con un mayor riesgo de enfermedad cardiovascular [63] , enfermedad de los vasos sanguíneos pequeños del cerebro [64] y demencia [65], independientemente del nivel promedio de presión arterial. Evidencias recientes de ensayos clínicos también han vinculado la variación en la presión arterial con la mortalidad [66] [67] , accidente cerebrovascular [68] , insuficiencia cardíaca [69] y cambios cardíacos que pueden dar lugar a insuficiencia cardíaca [70] . Estos datos han dado lugar a un debate sobre si se debe tratar la variación excesiva en la presión arterial, incluso entre adultos mayores normotensos [71] .
Las personas mayores y aquellas que recibieron medicamentos para la presión arterial tienen más probabilidades de presentar fluctuaciones mayores en la presión, [72] y hay cierta evidencia de que diferentes agentes antihipertensivos tienen diferentes efectos sobre la variabilidad de la presión arterial; [65] no está claro si estas diferencias se traducen en beneficios en el resultado. [65]
Fisiología



Durante cada latido del corazón, la presión arterial varía entre una presión máxima (sistólica) y una mínima (diastólica). [73] [ fuente médica no confiable ] La presión arterial en la circulación se debe principalmente a la acción de bombeo del corazón. [74] Sin embargo, la presión arterial también está regulada por la regulación neural del cerebro (ver Hipertensión y el cerebro ), así como por la regulación osmótica del riñón. Las diferencias en la presión arterial media impulsan el flujo de sangre alrededor de la circulación. La tasa de flujo sanguíneo medio depende tanto de la presión arterial como de la resistencia al flujo presentada por los vasos sanguíneos. En ausencia de efectos hidrostáticos (p. ej., estar de pie), la presión arterial media disminuye a medida que la sangre circulante se aleja del corazón a través de arterias y capilares debido a pérdidas viscosas de energía. La presión arterial media cae en toda la circulación, aunque la mayor parte de la caída ocurre a lo largo de las pequeñas arterias y arteriolas . [75] La pulsatilidad también disminuye en los elementos más pequeños de la circulación arterial, aunque se observa cierta pulsatilidad transmitida en los capilares. [76] La gravedad afecta la presión arterial a través de fuerzas hidrostáticas (por ejemplo, al estar de pie), y las válvulas en las venas, la respiración y el bombeo por la contracción de los músculos esqueléticos también influyen en la presión arterial, particularmente en las venas. [74]
Hemodinámica
Una visión simple de la hemodinámica de la presión arterial sistémica se basa en la presión arterial media (PAM) y la presión del pulso. La mayoría de las influencias en la presión arterial se pueden entender en términos de su efecto sobre el gasto cardíaco , [77] la resistencia vascular sistémica o la rigidez arterial (la inversa de la distensibilidad arterial). El gasto cardíaco es el producto del volumen sistólico y la frecuencia cardíaca. El volumen sistólico está influenciado por 1) el volumen telediastólico o la presión de llenado del ventrículo que actúa a través del mecanismo de Frank-Starling , esto está influenciado por el volumen sanguíneo ; 2) la contractilidad cardíaca ; y 3) la poscarga , la impedancia al flujo sanguíneo presentada por la circulación. [78] A corto plazo, cuanto mayor es el volumen sanguíneo, mayor es el gasto cardíaco. Esto se ha propuesto como una explicación de la relación entre la ingesta alta de sal en la dieta y el aumento de la presión arterial; Sin embargo, las respuestas al aumento de la ingesta de sodio en la dieta varían entre individuos y dependen en gran medida de las respuestas del sistema nervioso autónomo y del sistema renina-angiotensina [79] [ 80] [81] Los cambios en la osmolaridad plasmática también pueden ser importantes [82] . A largo plazo, la relación entre el volumen y la presión arterial es más compleja [83] . En términos simples, la resistencia vascular sistémica está determinada principalmente por el calibre de las arterias pequeñas y las arteriolas. La resistencia atribuible a un vaso sanguíneo depende de su radio, como se describe en la ecuación de Hagen-Poiseuille (resistencia∝1/radio 4 ). Por lo tanto, cuanto menor sea el radio, mayor será la resistencia. Otros factores físicos que afectan la resistencia incluyen: la longitud del vaso (cuanto más largo sea el vaso, mayor será la resistencia), la viscosidad sanguínea (cuanto mayor sea la viscosidad, mayor será la resistencia) [84] y el número de vasos, en particular los más pequeños y numerosos, las arteriolas y los capilares. La presencia de una estenosis arterial grave aumenta la resistencia al flujo, sin embargo, este aumento de la resistencia rara vez aumenta la presión arterial sistémica porque su contribución a la resistencia sistémica total es pequeña, aunque puede disminuir profundamente el flujo descendente. [85] Las sustancias llamadas vasoconstrictores reducen el calibre de los vasos sanguíneos, aumentando así la presión arterial. Los vasodilatadores (como la nitroglicerina) aumentan el calibre de los vasos sanguíneos, disminuyendo así la presión arterial. A largo plazo, un proceso denominado remodelación también contribuye a cambiar el calibre de los vasos sanguíneos pequeños e influye en la resistencia y la reactividad a los agentes vasoactivos. [86] [87] Las reducciones en la densidad capilar, denominada rarefacción capilar, también pueden contribuir a aumentar la resistencia en algunas circunstancias. [88]
En la práctica, el sistema nervioso autónomo de cada individuo y otros sistemas que regulan la presión arterial, en particular el riñón, [89] responden y regulan todos estos factores, de modo que, aunque las cuestiones mencionadas anteriormente son importantes, rara vez actúan de forma aislada y la respuesta real de la presión arterial de un individuo determinado puede variar ampliamente a corto y largo plazo.
Presión del pulso

La presión del pulso es la diferencia entre las presiones sistólica y diastólica medidas, [90]
La presión del pulso es una consecuencia de la naturaleza pulsátil del gasto cardíaco , es decir, el latido del corazón. La magnitud de la presión del pulso suele atribuirse a la interacción del volumen sistólico del corazón, la compliancia (capacidad de expansión) del sistema arterial (atribuible en gran medida a la aorta y las grandes arterias elásticas) y la resistencia al flujo en el árbol arterial . [90]
Importancia clínica de la presión del pulso
Una presión de pulso saludable es de alrededor de 40 mmHg. [1] Una presión de pulso que sea consistentemente de 60 mmHg o más es probable que esté asociada con una enfermedad, y una presión de pulso de 50 mmHg o más aumenta el riesgo de enfermedad cardiovascular , así como otras complicaciones como enfermedad ocular y renal. [52] La presión de pulso se considera baja si es inferior al 25% de la sistólica. (Por ejemplo, si la presión sistólica es de 120 mmHg, entonces la presión de pulso se consideraría baja si es inferior a 30 mmHg, ya que 30 es el 25% de 120.) [91] Una presión de pulso muy baja puede ser un síntoma de trastornos como la insuficiencia cardíaca congestiva . [52]
Se ha descubierto que la presión del pulso elevada es un predictor independiente más fuerte de eventos cardiovasculares, especialmente en poblaciones de mayor edad, que la presión arterial sistólica, diastólica o media. [52] [53] Este aumento del riesgo existe tanto para hombres como para mujeres e incluso cuando no hay otros factores de riesgo cardiovascular presentes. El aumento del riesgo también existe incluso en casos en los que la presión diastólica disminuye con el tiempo mientras que la sistólica se mantiene estable. [55] [54]
Un metaanálisis realizado en el año 2000 demostró que un aumento de 10 mmHg en la presión del pulso se asociaba con un aumento del 20% en el riesgo de mortalidad cardiovascular y un aumento del 13% en el riesgo de todos los puntos finales coronarios. Los autores del estudio también observaron que, si bien los riesgos de puntos finales cardiovasculares aumentan con presiones sistólicas más altas, a cualquier presión arterial sistólica dada el riesgo de puntos finales cardiovasculares importantes aumenta, en lugar de disminuir, con niveles diastólicos más bajos. Esto sugiere que las intervenciones que reducen la presión diastólica sin reducir también la presión sistólica (y, por lo tanto, la presión del pulso) podrían ser contraproducentes. [92] Actualmente no hay medicamentos aprobados para reducir la presión del pulso, aunque algunos medicamentos antihipertensivos pueden reducir modestamente la presión del pulso, mientras que en algunos casos un medicamento que reduce la presión arterial general puede tener el efecto secundario contraproducente de aumentar la presión del pulso. [93]
La presión del pulso puede aumentar o disminuir en personas con sepsis según el grado de compromiso hemodinámico . Una presión del pulso de más de 70 mmHg en casos de sepsis se correlaciona con una mayor probabilidad de supervivencia y una respuesta más positiva a los líquidos intravenosos . [94] [95]
Presión arterial media
La presión arterial media (PAM) es el promedio de la presión arterial durante un ciclo cardíaco y está determinada por el gasto cardíaco (GC), la resistencia vascular sistémica (RVS) y la presión venosa central (PVC): [2] [96] [97]
En la práctica, la contribución del CVP (que es pequeña) generalmente se ignora y, por lo tanto,
La PAM se estima a menudo a partir de mediciones de la presión sistólica y la presión diastólica, [97] utilizando la ecuación:
donde k = 0,333 aunque se han propuesto otros valores para k . [98] [99]
Regulación de la presión arterial
La regulación homeostática endógena de la presión arterial no se entiende completamente, pero se han caracterizado bien los siguientes mecanismos de regulación de la presión arterial:
- Reflejo barorreceptor : Los barorreceptores en las zonas receptoras de alta presión detectan cambios en la presión arterial. Estos barorreceptores envían señales finalmente al bulbo raquídeo del tronco encefálico , específicamente al bulbo raquídeo ventrolateral rostral (RVLM). El bulbo raquídeo, a través del sistema nervioso autónomo , ajusta la presión arterial media alterando tanto la fuerza como la velocidad de las contracciones del corazón, así como la resistencia vascular sistémica. Los barorreceptores arteriales más importantes se encuentran en los senos carotídeos izquierdo y derecho y en el arco aórtico . [100]
- Sistema renina-angiotensina (SRA): este sistema es conocido por su función de ajuste a largo plazo de la presión arterial. Este sistema permite que el riñón compense la pérdida de volumen sanguíneo o las caídas de la presión arterial activando un vasoconstrictor endógeno conocido como angiotensina II .
- Liberación de aldosterona : esta hormona esteroide se libera desde la corteza suprarrenal en respuesta a la activación del sistema renina-angiotensina, niveles elevados de potasio sérico o niveles elevados de hormona adrenocorticotrópica (ACTH) . La renina convierte el angiotensinógeno en angiotensina I, que a su vez es convertida por la enzima convertidora de angiotensina en angiotensina II. La angiotensina II luego envía señales a la corteza suprarrenal para que libere aldosterona. [101] La aldosterona estimula la retención de sodio y la excreción de potasio por los riñones y la consiguiente retención de sal y agua aumenta el volumen plasmático e indirectamente, la presión arterial. La aldosterona también puede ejercer efectos presores directos sobre el músculo liso vascular y efectos centrales sobre la actividad del sistema nervioso simpático. [102]
- Los barorreceptores en las zonas receptoras de baja presión (principalmente en las venas cavas y las venas pulmonares , y en las aurículas ) dan lugar a una retroalimentación regulando la secreción de la hormona antidiurética (ADH/vasopresina), renina y aldosterona . El aumento resultante del volumen sanguíneo da lugar a un aumento del gasto cardíaco según la ley de Frank-Starling del corazón , lo que a su vez aumenta la presión arterial.
Estos diferentes mecanismos no son necesariamente independientes entre sí, como lo indica el vínculo entre el RAS y la liberación de aldosterona. Cuando la presión arterial desciende, se ponen en marcha muchas cascadas fisiológicas para que la presión arterial vuelva a un nivel más adecuado.
- La caída de la presión arterial se detecta por una disminución del flujo sanguíneo y, por tanto, una disminución de la tasa de filtración glomerular (TFG).
- La disminución de la TFG se detecta como una disminución de los niveles de Na + en la mácula densa .
- La mácula densa provoca un aumento de la reabsorción de Na + , lo que hace que entre agua por ósmosis y conduce a un aumento final del volumen plasmático . Además, la mácula densa libera adenosina, que provoca la constricción de las arteriolas aferentes.
- Al mismo tiempo, las células yuxtaglomerulares detectan la disminución de la presión arterial y liberan renina .
- La renina convierte el angiotensinógeno (forma inactiva) en angiotensina I (forma activa).
- La angiotensina I fluye por el torrente sanguíneo hasta llegar a los capilares de los pulmones, donde la enzima convertidora de angiotensina (ECA) actúa sobre ella para convertirla en angiotensina II .
- La angiotensina II es un vasoconstrictor que aumentará el flujo sanguíneo al corazón y posteriormente la precarga, aumentando en última instancia el gasto cardíaco .
- La angiotensina II también provoca un aumento en la liberación de aldosterona de las glándulas suprarrenales .
- La aldosterona aumenta aún más la reabsorción de Na + y H2O en el túbulo contorneado distal de la nefrona .
El sistema RAS es el objetivo farmacológico de los inhibidores de la ECA y los antagonistas del receptor de angiotensina II (también conocidos como bloqueadores del receptor de angiotensina; ARA II). El sistema de aldosterona es el objetivo directo de los antagonistas de la aldosterona . La retención de líquidos puede ser el objetivo de los diuréticos ; el efecto antihipertensivo de los diuréticos se debe a su efecto sobre el volumen sanguíneo. En general, el reflejo barorreceptor no es el objetivo en la hipertensión porque si se bloquea, las personas pueden experimentar hipotensión ortostática y desmayos .
Medición
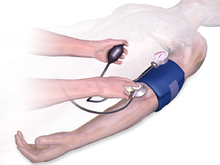

La presión arterial se mide más comúnmente a través de un esfigmomanómetro , que utiliza la altura de una columna de mercurio, o un medidor aneroide , para reflejar la presión arterial mediante auscultación. [4] La técnica de medición de presión arterial automatizada más común se basa en el método oscilométrico . [103] La medición oscilométrica totalmente automatizada está disponible desde 1981. [104] Este principio se ha utilizado recientemente para medir la presión arterial con un teléfono inteligente. [105] Medir la presión de forma invasiva , penetrando la pared arterial para tomar la medida, es mucho menos común y generalmente está restringido a un entorno hospitalario. Se están explorando nuevos métodos para medir la presión arterial sin penetrar la pared arterial y sin aplicar ninguna presión sobre el cuerpo del paciente, [106] por ejemplo, mediciones sin manguito que utilizan solo sensores ópticos. [107]
En la medición de la presión arterial en el consultorio, es común la preferencia por el dígito terminal . Según un estudio, aproximadamente el 40% de las mediciones registradas terminaban con el dígito cero, mientras que "sin sesgo, se espera que entre el 10% y el 20% de las mediciones terminen en cero" [108]
En animales
Los niveles de presión arterial en mamíferos no humanos pueden variar según la especie. La frecuencia cardíaca difiere notablemente, en gran medida dependiendo del tamaño del animal (los animales más grandes tienen frecuencias cardíacas más lentas). [109] La jirafa tiene una presión arterial claramente alta de aproximadamente 190 mm Hg, lo que permite la perfusión sanguínea a través del cuello de 2 metros (6 pies 7 pulgadas) de largo hasta la cabeza. [110] En otras especies sujetas a presión arterial ortostática, como las serpientes arbóreas , la presión arterial es más alta que en las serpientes no arbóreas. [111] Un corazón cerca de la cabeza (distancia corta entre el corazón y la cabeza) y una cola larga con tegumento apretado favorecen la perfusión sanguínea a la cabeza. [112] [113]
Al igual que en los seres humanos, la presión arterial en los animales varía según la edad, el sexo, la hora del día y las circunstancias ambientales: [114] [115] las mediciones realizadas en laboratorios o bajo anestesia pueden no ser representativas de los valores obtenidos en condiciones de vida libre. Se han utilizado ampliamente ratas, ratones, perros y conejos para estudiar la regulación de la presión arterial. [116]
| Especies | Presión arterial mmHg | Frecuencia cardíaca latidos por minuto | |
|---|---|---|---|
| Sistólica | Diastólica | ||
| Terneros | 140 | 70 | 75–146 |
| Gatos | 155 | 68 | 100–259 |
| Perros | 161 | 51 | 62–170 |
| Cabras | 140 | 90 | 80–120 |
| Conejillos de indias | 140 | 90 | 240–300 |
| Ratones | 120 | 75 | 580–680 |
| Cerdos | 169 | 55 | 74–116 |
| Conejos | 118 | 67 | 205–306 |
| Ratas | 153 | 51 | 305–500 |
| Monos Rhesus | 160 | 125 | 180–210 |
| Oveja | 140 | 80 | 63–210 |
Hipertensión en perros y gatos
La hipertensión en gatos y perros generalmente se diagnostica si la presión arterial es mayor a 150 mm Hg (sistólica), [117] aunque los lebreles tienen presiones arteriales más altas que la mayoría de las otras razas de perros; una presión sistólica mayor a 180 mm Hg se considera anormal en estos perros. [118]
Véase también
Referencias
- ^ ab Homan TD, Bordes SJ, Cichowski E (12 de julio de 2022). "Fisiología, presión del pulso". StatPearls [Internet] . Treasure Island (FL): StatPearls Publishing. PMID 29494015. Consultado el 21 de julio de 2019 a través de NCBI Bookshelf.
- ^ ab Mayet J, Hughes A (septiembre de 2003). "Fisiopatología cardíaca y vascular en la hipertensión". Heart . 89 (9): 1104–1109. doi :10.1136/heart.89.9.1104. PMC 1767863 . PMID 12923045.
- ^ Zhou B, Bentham J, Di Cesare M, Bixby H, Danaei G, Cowan MJ, et al. (NCD Risk Factor Collaboration (NCD-RisC)) (enero de 2017). "Tendencias mundiales en la presión arterial de 1975 a 2015: un análisis agrupado de 1479 estudios de medición basados en la población con 19,1 millones de participantes". Lancet . 389 (10064): 37–55. doi :10.1016/S0140-6736(16)31919-5. PMC 5220163 . PMID 27863813.
- ^ ab Booth J (noviembre de 1977). "Una breve historia de la medición de la presión arterial". Actas de la Royal Society of Medicine . 70 (11): 793–799. doi :10.1177/003591577707001112. PMC 1543468 . PMID 341169.
- ^ Grim CE, Grim CM (marzo de 2016). "PA auscultatoria: sigue siendo el estándar de oro". Revista de la Sociedad Estadounidense de Hipertensión . 10 (3): 191–193. doi :10.1016/j.jash.2016.01.004. PMID 26839183.
- ^ O'Brien E (enero de 2001). "¡La medición de la presión arterial está cambiando!". Heart . 85 (1): 3–5. doi :10.1136/heart.85.1.3. PMC 1729570 . PMID 11119446.
- ^ ab Ogedegbe G, Pickering T (noviembre de 2010). "Principios y técnicas de medición de la presión arterial". Cardiology Clinics . 28 (4): 571–586. doi :10.1016/j.ccl.2010.07.006. PMC 3639494 . PMID 20937442.
- ^ Alpert BS, Quinn D, Gallick D (diciembre de 2014). "Presión arterial oscilométrica: una revisión para médicos". Revista de la Sociedad Estadounidense de Hipertensión . 8 (12): 930–938. doi :10.1016/j.jash.2014.08.014. PMID 25492837.
- ^ Newman WA, ed. (2012). Diccionario médico ilustrado de Dorland (32.ª ed.). Filadelfia, Pensilvania: Saunders/Elsevier. ISBN 978-1-4160-6257-8.OCLC 706780870 .
- ^ abcd McEvoy, John William; McCarthy, Cian P; Bruno, Rosa Maria; Brouwers, Sofie; Canavan, Michelle D; et al. (30 de agosto de 2024). "Guías ESC 2024 para el tratamiento de la presión arterial elevada y la hipertensión: desarrolladas por el grupo de trabajo sobre el tratamiento de la presión arterial elevada y la hipertensión de la Sociedad Europea de Cardiología (ESC) y respaldadas por la Sociedad Europea de Endocrinología (ESE) y la Organización Europea de Accidentes Cerebrovasculares (ESO)". Revista Europea del Corazón . doi : 10.1093/eurheartj/ehae178 . ISSN 0195-668X.
- ^ Whelton, Paul K; Carey, Robert M; Mancia, Giuseppe; Kreutz, Reinhold; Bundy, Joshua D; Williams, Bryan (14 de septiembre de 2022). "Armonización de las pautas de presión arterial/hipertensión del Colegio Americano de Cardiología/Asociación Americana del Corazón y la Sociedad Europea de Cardiología/Sociedad Europea de Hipertensión". Revista Europea del Corazón . 43 (35): 3302–3311. doi :10.1093/eurheartj/ehac432. ISSN 0195-668X. PMC 9470378 . PMID 36100239.
- ^ Mancia, Giuseppe; Kreutz, Reinhold; Brunström, Mattias; Burnier, Michel; Grassi, Guido; et al. (1 de diciembre de 2023). "Guía de la ESH de 2023 para el tratamiento de la hipertensión arterial. Grupo de trabajo para el tratamiento de la hipertensión arterial de la Sociedad Europea de Hipertensión: avalada por la Sociedad Internacional de Hipertensión (ISH) y la Asociación Renal Europea (ERA)". Revista de Hipertensión . 41 (12): 1874–2071. doi : 10.1097/HJH.0000000000003480 . hdl : 11379/603005 . ISSN 1473-5598. PMID 37345492.
- ^ Yusuf S, Lonn E (noviembre de 2016). "El ensayo SPRINT y el ensayo HOPE-3 en el contexto de otros ensayos para reducir la presión arterial". JAMA Cardiology . 1 (8): 857–858. doi :10.1001/jamacardio.2016.2169. PMID 27602555.
- ^ Smolensky MH, Hermida RC, Portaluppi F (junio de 2017). "Mecanismos circadianos de regulación y patrones de la presión arterial durante 24 horas". Sleep Medicine Reviews . 33 : 4–16. doi :10.1016/j.smrv.2016.02.003. PMID 27076261.
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (octubre de 2008). "Relación entre la presión arterial durante el sueño y la vigilia y los cambios en las catecolaminas en mujeres afroamericanas y euroamericanas". Monitoreo de la presión arterial . 13 (5): 257–262. doi :10.1097/MBP.0b013e3283078f45. PMC 2655229 . PMID 18799950.
Tabla 2: Comparación de las presiones arteriales ambulatorias y la excreción urinaria de norepinefrina y epinefrina medidas en el trabajo, el hogar y durante el sueño entre mujeres euroamericanas (n = 110) y afroamericanas (n = 51)
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (octubre de 2008). "Relación entre la presión arterial durante el sueño y la vigilia y los cambios en las catecolaminas en mujeres afroamericanas y euroamericanas". Monitoreo de la presión arterial . 13 (5): 257–262. doi :10.1097/MBP.0b013e3283078f45. PMC 2655229 . PMID 18799950. NIHMS90092.
- ^ Hansen TW, Li Y, Boggia J, Thijs L, Richart T, Staessen JA (enero de 2011). "Papel predictivo de la presión arterial nocturna". Hipertensión . 57 (1): 3–10. doi : 10.1161/HIPERTENSIONAHA.109.133900 . PMID 21079049.
- ^ Rothwell PM (junio de 2011). "¿La variabilidad de la presión arterial modula el riesgo cardiovascular?". Current Hypertension Reports . 13 (3): 177–186. doi :10.1007/s11906-011-0201-3. PMID 21465141. S2CID 207331784.
- ^ Engel BT, Blümchen G, eds. (1992). Variaciones Temporales del Sistema Cardiovascular . Berlín, Heidelberg: Springer Berlín Heidelberg. ISBN 978-3-662-02748-6.OCLC 851391490 .
- ^ National Clinical Guideline Centre (Reino Unido) (2011). Hipertensión: el tratamiento clínico de la hipertensión primaria en adultos: actualización de las guías clínicas 18 y 34. Instituto Nacional de Salud y Excelencia Clínica: Guía. Londres: Royal College of Physicians (Reino Unido). PMID 22855971. Archivado desde el original el 2022-08-12 . Consultado el 2019-01-28 .
- ^ Eguchi K, Yacoub M, Jhalani J, Gerin W, Schwartz JE, Pickering TG (febrero de 2007). "Consistencia de las diferencias de presión arterial entre los brazos izquierdo y derecho". Archivos de Medicina Interna . 167 (4): 388–393. doi : 10.1001/archinte.167.4.388 . PMID 17325301.
- ^ Agarwal R, Bunaye Z, Bekele DM (marzo de 2008). "Importancia pronóstica de las diferencias en la presión arterial entre los brazos". Hipertensión . 51 (3): 657–662. CiteSeerX 10.1.1.540.5836 . doi :10.1161/HYPERTENSIONAHA.107.104943. PMID 18212263. S2CID 1101762.
- ^ Clark CE, Campbell JL, Evans PH, Millward A (diciembre de 2006). "Prevalencia e implicaciones clínicas de la diferencia de presión arterial entre brazos: una revisión sistemática". Journal of Human Hypertension . 20 (12): 923–931. doi : 10.1038/sj.jhh.1002093 . PMID 17036043.
- ^ Clark CE, Warren FC, Boddy K, McDonagh ST, Moore SF, Goddard J, et al. (febrero de 2021). "Asociaciones entre las diferencias sistólicas entre brazos en la presión arterial y los resultados de las enfermedades cardiovasculares y la mortalidad: metaanálisis de datos de participantes individuales, desarrollo y validación de un algoritmo de pronóstico: la colaboración INTERPRESS-IPD". Hipertensión . 77 (2): 650–661. doi : 10.1161/HYPERTENSIONAHA.120.15997 . PMC 7803446 . PMID 33342236.
- ^ Sharma S, Bhattacharya PT (2018). "Hipotensión". StatPearls . StatPearls Publishing. PMID 29763136. Archivado desde el original el 2020-03-17 . Consultado el 2018-12-23 .
- ^ Personal de Mayo Clinic (23 de mayo de 2009). «Presión arterial baja (hipotensión): causas». MayoClinic.com . Mayo Foundation for Medical Education and Research. Archivado desde el original el 17 de noviembre de 2021. Consultado el 19 de octubre de 2010 .
- ^ Struijk PC, Mathews VJ, Loupas T, Stewart PA, Clark EB, Steegers EA, Wladimiroff JW (octubre de 2008). "Estimación de la presión arterial en la aorta descendente fetal humana". Ultrasonido en obstetricia y ginecología . 32 (5): 673–681. doi : 10.1002/uog.6137 . PMID 18816497. S2CID 23575926.
- ^ Sharon SM, Emily SM (2006). Fundamentos de enfermería materno-neonatal (4.ª ed.). Filadelfia: Elsevier. pág. 476.
- ^ Edad pediátrica específica Archivado el 16 de mayo de 2017 en Wayback Machine , pág. 6. Revisado el 10 de junio. Por Theresa Kirkpatrick y Kateri Tobias. Sistema de salud de la UCLA
- ^ Instituto Nacional del Corazón, los Pulmones y la Sangre. «Tablas de presión arterial para niños y adolescentes». Archivado desde el original el 18 de junio de 2014. Consultado el 23 de septiembre de 2008 .(La presión arterial media se da por el percentil 50 y la hipertensión se define por el percentil 95 para una edad, altura y sexo determinados).
- ^ Chiolero A (marzo de 2014). "La búsqueda de valores de referencia de la presión arterial en niños". Journal of Hypertension . 32 (3): 477–479. doi : 10.1097/HJH.0000000000000109 . PMID 24477093. S2CID 1949314.
- ^ Wills AK, Lawlor DA, Matthews FE, Sayer AA, Bakra E, Ben-Shlomo Y, et al. (junio de 2011). "Trayectorias del curso de vida de la presión arterial sistólica utilizando datos longitudinales de ocho cohortes del Reino Unido". PLOS Medicine . 8 (6): e1000440. doi : 10.1371/journal.pmed.1000440 . PMC 3114857 . PMID 21695075.
- ^ abc Franklin SS, Gustin W, Wong ND, Larson MG, Weber MA, Kannel WB, Levy D (julio de 1997). "Patrones hemodinámicos de los cambios relacionados con la edad en la presión arterial. El estudio del corazón de Framingham". Circulation . 96 (1): 308–315. doi :10.1161/01.CIR.96.1.308. PMID 9236450. S2CID 40209177.
- ^ Franklin SS (1 de mayo de 2008). "Más allá de la presión arterial: rigidez arterial como un nuevo biomarcador de enfermedad cardiovascular". Revista de la Sociedad Estadounidense de Hipertensión . 2 (3): 140–151. doi :10.1016/j.jash.2007.09.002. PMID 20409896.
- ^ Gurven M, Blackwell AD, Rodríguez DE, Stieglitz J, Kaplan H (julio de 2012). "¿La presión arterial aumenta inevitablemente con la edad?: evidencia longitudinal entre horticultores-recolectores". Hipertensión . 60 (1): 25–33. doi :10.1161/HYPERTENSIONAHA.111.189100. PMC 3392307 . PMID 22700319.
- ^ Tabla 30-1 en: Goers TA, Klingensmith ME, Chen LE, Glasgow SC (2008). Manual de cirugía de Washington . Filadelfia: Wolters Kluwer Health/Lippincott Williams & Wilkins. ISBN 978-0-7817-7447-5.
- ^ "Fisiología del catéter venoso central". Archivado desde el original el 21 de agosto de 2008. Consultado el 27 de febrero de 2009 .
- ^ Tkachenko BI, Evlakhov VI, Poyasov IZ (octubre de 2002). "Independencia de los cambios en la presión auricular derecha y la presión venosa central". Boletín de biología experimental y medicina . 134 (4): 318–320. doi :10.1023/A:1021931508946. PMID 12533747. S2CID 23726657.
- ^ "Várices esofágicas: extracto de artículo de: Samy A Azer". eMedicine. Archivado desde el original el 2008-10-07 . Consultado el 2011-08-22 .
- ^ "¿Qué es la hipertensión pulmonar?". Tomado del Índice de enfermedades y afecciones (DCI) . Instituto Nacional del Corazón, los Pulmones y la Sangre. Septiembre de 2008. Archivado desde el original el 27 de abril de 2012. Consultado el 6 de abril de 2009 .
- ^ Adair OV (2001). "Capítulo 41". Secretos de cardiología (2.ª ed.). Filadelfia: Hanley & Belfus. pág. 210. ISBN 978-1-56053-420-4.
- ^ Roman, Mary J.; Devereux, Richard B.; Kizer, Jorge R.; Lee, Elisa T.; Galloway, James M.; Ali, Tauqeer; Umans, Jason G.; Howard, Barbara V. (2007). "La presión central se relaciona más fuertemente con la enfermedad vascular y el resultado que la presión braquial". Hipertensión . 50 (1). Ovid Technologies (Wolters Kluwer Health): 197–203. doi :10.1161/hypertensionaha.107.089078. ISSN 0194-911X.
- ^ ab Kesten, Steven; Qasem, Ahmad; Avolio, Alberto (2022-10-20). "Punto de vista: el caso de la monitorización no invasiva de la presión aórtica central en el tratamiento de la hipertensión". Artery Research . 28 (4): 128–139. doi : 10.1007/s44200-022-00023-z . ISSN 1876-4401.
- ^ Avolio, Alberto (2008). "Presión arterial aórtica central y riesgo cardiovascular: ¿un cambio de paradigma?". Hipertensión . 51 (6): 1470–1471. doi :10.1161/HYPERTENSIONAHA.107.108910. ISSN 0194-911X.
- ^ Chen, Chen-Huan; Nevo, Erez; Fetics, Barry; Pak, Peter H.; Yin, Frank CP; Maughan, W. Lowell; Kass, David A. (1997). "Estimación de la forma de onda de la presión aórtica central mediante la transformación matemática de la presión de tonometría radial". Circulation . 95 (7). Ovid Technologies (Wolters Kluwer Health): 1827–1836. doi :10.1161/01.cir.95.7.1827. ISSN 0009-7322.
- ^ McEniery, Carmel M.; Cockcroft, John R.; Roman, Mary J.; Franklin, Stanley S.; Wilkinson, Ian B. (23 de enero de 2014). "Presión arterial central: evidencia actual e importancia clínica". Revista Europea del Corazón . 35 (26). Oxford University Press (OUP): 1719–1725. doi :10.1093/eurheartj/eht565. ISSN 1522-9645. PMC 4155427 .
- ^ Los investigadores de CAFE; Comité directivo y comité de redacción de CAFE; Williams, Bryan; Lacy, Peter S.; Thom, Simon M.; Cruickshank, Kennedy; Stanton, Alice; Collier, David; Hughes, Alun D.; Thurston, H.; O'Rourke, Michael (7 de marzo de 2006). "Impacto diferencial de los fármacos reductores de la presión arterial en la presión aórtica central y los resultados clínicos: resultados principales del estudio de evaluación de la función de la arteria conductora (CAFE)". Circulation . 113 (9): 1213–1225. doi :10.1161/CIRCULATIONAHA.105.595496. ISSN 0009-7322.
- ^ ab Rothe CF (febrero de 1993). "Presión media de llenado circulatorio: su significado y medición". Journal of Applied Physiology . 74 (2): 499–509. doi :10.1152/jappl.1993.74.2.499. PMID 8458763.
- ^ abcdefg "Los hechos sobre la presión arterial alta". Asociación Estadounidense del Corazón. 2023. Archivado desde el original el 14 de mayo de 2023. Consultado el 14 de mayo de 2023 .
- ^ Guyton AC (2006). Libro de texto de fisiología médica (11.ª ed.). Filadelfia: Elsevier Saunders. pág. 220. ISBN 978-0-7216-0240-0.
- ^ Kim SH, Lim KR, Chun KJ (2022). "Mayor variabilidad de la frecuencia cardíaca como predictor de fibrilación auricular en pacientes con hipertensión". Scientific Reports . 12 (1): 3702. doi :10.1038/s41598-022-07783-3. PMC 8904557 . PMID 35260686.
- ^ abcd «Presión del pulso». Cleveland Clinic. 28 de julio de 2021. Consultado el 10 de febrero de 2023 .
- ^ ab Mitchell, Gary F.; Izzo, Joseph L.; Lacourcière, Yves; Ouellet, Jean-Pascal; Neutel, Joel; Qian, Chunlin; Kerwin, Linda J.; Block, Alan J.; Pfeffer, Marc A. (25 de junio de 2002). "El omapatrilato reduce la presión del pulso y la rigidez aórtica proximal en pacientes con hipertensión sistólica". Circulation . 105 (25). Ovid Technologies (Wolters Kluwer Health): 2955–2961. doi :10.1161/01.cir.0000020500.77568.3c. ISSN 0009-7322. PMID 12081987. S2CID 7092379.
- ^ ab Benetos, Atanase; Safar, Michel; Rudnichi, Annie; Smulyan, Harold; Richard, Jacques-Lucien; Ducimetière, Pierre; Guizé, Louis (1997). "Presión de pulso". Hipertensión . 30 (6). Tecnologías Ovidio (Wolters Kluwer Health): 1410-1415. doi : 10.1161/01.hyp.30.6.1410. ISSN 0194-911X. PMID 9403561.
- ^ ab Franklin, Stanley S.; Khan, Shehzad A.; Wong, Nathan D.; Larson, Martin G.; Levy, Daniel (27 de julio de 1999). "¿Es útil la presión del pulso para predecir el riesgo de enfermedad cardíaca coronaria?". Circulation . 100 (4). Ovid Technologies (Wolters Kluwer Health): 354–360. doi : 10.1161/01.cir.100.4.354 . ISSN 0009-7322. PMID 10421594.
- ^ "Hipertensión sistólica aislada: ¿un problema de salud?". MayoClinic.com . Archivado desde el original el 28 de diciembre de 2013. Consultado el 25 de enero de 2018 .
- ^ Tan JL, Thakur K (2022). "Hipertensión sistólica". StatPearls . Treasure Island (FL): StatPearls Publishing. PMID 29494079 . Consultado el 3 de octubre de 2022 .
- ^ Gottdiener JS, Panza JA, St John Sutton M, Bannon P, Kushner H, Weissman NJ (julio de 2002). "Prueba de la prueba: la fiabilidad de la ecocardiografía en la evaluación secuencial de la insuficiencia valvular". American Heart Journal . 144 (1): 115–121. doi :10.1067/mhj.2002.123139. PMID 12094197.
- ^ "Índice de enfermedades y afecciones: hipotensión". Instituto Nacional del Corazón, los Pulmones y la Sangre. Septiembre de 2008. Archivado desde el original el 27 de abril de 2012. Consultado el 16 de septiembre de 2008 .
- ^ Braunwald E, Bonow RO (2012). Enfermedad cardíaca de Braunwald: un libro de texto de medicina cardiovascular (novena edición). Filadelfia: Saunders. ISBN 978-1-4377-0398-6.OCLC 671465395 .
- ^ ab Ricci F, De Caterina R, Fedorowski A (agosto de 2015). "Hipotensión ortostática: epidemiología, pronóstico y tratamiento". Revista del Colegio Americano de Cardiología . 66 (7): 848–860. doi : 10.1016/j.jacc.2015.06.1084 . PMID 26271068.
- ^ Franco Folino A (2007). "Autorregulación cerebral y síncope". Progreso en enfermedades cardiovasculares . 50 (1): 49–80. doi :10.1016/j.pcad.2007.01.001. PMID 17631437.
- ^ Stevens SL, Wood S, Koshiaris C, Law K, Glasziou P, Stevens RJ, McManus RJ (agosto de 2016). "Variabilidad de la presión arterial y enfermedad cardiovascular: revisión sistemática y metanálisis". BMJ . 354 : i4098. doi :10.1136/bmj.i4098. PMC 4979357 . PMID 27511067.
- ^ Tully PJ, Yano Y, Launer LJ, Kario K, Nagai M, Mooijaart SP, et al. (enero de 2020). "Asociación entre la variabilidad de la presión arterial y la enfermedad de los vasos pequeños cerebrales: una revisión sistemática y un metanálisis". Revista de la Asociación Estadounidense del Corazón . 9 (1): e013841. doi :10.1161/JAHA.119.013841. PMC 6988154 . PMID 31870233.
- ^ abc Messerli FH, Hofstetter L, Rimoldi SF, Rexhaj E, Bangalore S (mayo de 2019). "Variabilidad de los factores de riesgo y resultado cardiovascular: tema de revisión de la semana de JACC". Revista del Colegio Americano de Cardiología . 73 (20): 2596–2603. doi : 10.1016/j.jacc.2019.02.063 . PMID 31118154.
- ^ Chiriacò M, Pateras K, Virdis A, Charakida M, Kyriakopoulou D, Nannipieri M, et al. (diciembre de 2019). "Asociación entre la variabilidad de la presión arterial, la enfermedad cardiovascular y la mortalidad en la diabetes tipo 2: una revisión sistemática y un metanálisis". Diabetes, Obesity & Metabolism . 21 (12): 2587–2598. doi :10.1111/dom.13828. hdl :11568/996646. PMID 31282073. S2CID 195829708.
- ^ Nuyujukian DS, Newell MS, Zhou JJ, Koska J, Reaven PD (mayo de 2022). "La presión arterial basal modifica el papel de la variabilidad de la presión arterial en la mortalidad: resultados del ensayo ACCORD". Diabetes, obesidad y metabolismo . 24 (5): 951–955. doi :10.1111/dom.14649. PMC 8986598 . PMID 35014154. S2CID 245896131.
- ^ Muntner P, Whittle J, Lynch AI, Colantonio LD, Simpson LM, Einhorn PT, et al. (septiembre de 2015). "Variabilidad de la presión arterial y la enfermedad coronaria, el accidente cerebrovascular, la insuficiencia cardíaca y la mortalidad entre visitas: un estudio de cohorte". Anales de Medicina Interna . 163 (5): 329–338. doi :10.7326/M14-2803. PMC 5021508 . PMID 26215765.
- ^ Nuyujukian DS, Koska J, Bahn G, Reaven PD, Zhou JJ (julio de 2020). "Variabilidad de la presión arterial y riesgo de insuficiencia cardíaca en ACCORD y VADT". Diabetes Care . 43 (7): 1471–1478. doi :10.2337/dc19-2540. hdl : 10150/641980 . PMC 7305004 . PMID 32327422.
- ^ Nwabuo CC, Yano Y, Moreira HT, Appiah D, Vasconcellos HD, Aghaji QN, et al. (julio de 2020). "Asociación entre la variabilidad de la presión arterial entre visitas en la adultez temprana y la estructura y función del miocardio en etapas posteriores de la vida". JAMA Cardiology . 5 (7): 795–801. doi :10.1001/jamacardio.2020.0799. PMC 7160747 . PMID 32293640.
- ^ Parati G, Ochoa JE, Lombardi C, Bilo G (marzo de 2013). "Evaluación y manejo de la variabilidad de la presión arterial". Nature Reviews. Cardiología . 10 (3): 143–155. doi :10.1038/nrcardio.2013.1. PMID 23399972. S2CID 22425558.
- ^ Brickman AM, Reitz C, Luchsinger JA, Manly JJ, Schupf N, Muraskin J, et al. (mayo de 2010). "Fluctuación de la presión arterial a largo plazo y enfermedad cerebrovascular en una cohorte de ancianos". Archivos de Neurología . 67 (5): 564–569. doi :10.1001/archneurol.2010.70. PMC 2917204 . PMID 20457955.
- ^ "Rangos normales de presión arterial en adultos". svollop.com . 2023-03-16. Archivado desde el original el 2023-03-16 . Consultado el 2023-03-21 .
- ^ ab Caro CG (1978). La mecánica de la circulación . Oxford [Oxfordshire]: Oxford University Press. ISBN 978-0-19-263323-1.
- ^ Klabunde R (2005). Conceptos de fisiología cardiovascular . Lippincott Williams & Wilkins. págs. 93-94. ISBN. 978-0-7817-5030-1.
- ^ Mahler F, Muheim MH, Intaglietta M, Bollinger A, Anliker M (junio de 1979). "Fluctuaciones de la presión arterial en los capilares del pliegue ungueal humano". The American Journal of Physiology . 236 (6): H888–H893. doi :10.1152/ajpheart.1979.236.6.H888. PMID 443454.
- ^ Guyton AC (diciembre de 1981). "La relación entre el gasto cardíaco y el control de la presión arterial". Circulation . 64 (6): 1079–1088. doi : 10.1161/01.cir.64.6.1079 . PMID 6794930.
- ^ Milnor WR (mayo de 1975). "Impedancia arterial como poscarga ventricular". Circulation Research . 36 (5): 565–570. doi : 10.1161/01.res.36.5.565 . PMID 1122568.
- ^ Freis ED (abril de 1976). "Sal, volumen y prevención de la hipertensión". Circulation . 53 (4): 589–595. doi : 10.1161/01.CIR.53.4.589 . PMID 767020.
- ^ Caplea A, Seachrist D, Dunphy G, Ely D (abril de 2001). "El aumento de la presión arterial inducido por sodio se suprime mediante el bloqueo del receptor de andrógenos". American Journal of Physiology. Fisiología cardíaca y circulatoria . 4. 280 (4): H1793–H1801. doi :10.1152/ajpheart.2001.280.4.H1793. PMID 11247793. S2CID 12069178.
- ^ Houston MC (enero de 1986). "Sodio e hipertensión. Una revisión". Archivos de Medicina Interna . 1. 146 (1): 179–185. doi :10.1001/archinte.1986.00360130217028. PMID 3510595.
- ^ Kanbay M, Aslan G, Afsar B, Dagel T, Siriopol D, Kuwabara M, et al. (octubre de 2018). "Los efectos agudos de la sal sobre la presión arterial están mediados por la osmolalidad sérica". Journal of Clinical Hypertension . 20 (10): 1447–1454. doi : 10.1111/jch.13374 . PMC 8030773 . PMID 30232829.
- ^ Titze J, Luft FC (junio de 2017). "Especulaciones sobre la sal y la génesis de la hipertensión arterial". Kidney International . 91 (6): 1324–1335. doi : 10.1016/j.kint.2017.02.034 . PMID 28501304.
- ^ Lee AJ (diciembre de 1997). "El papel de los factores reológicos y hemostáticos en la hipertensión". Journal of Human Hypertension . 11 (12): 767–776. doi : 10.1038/sj.jhh.1000556 . PMID 9468002.
- ^ Coffman JD (diciembre de 1988). "Fisiopatología de la enfermedad arterial obstructiva". Herz . 13 (6): 343–350. PMID 3061915.
- ^ Korner PI, Angus JA (1992). "Determinantes estructurales de las propiedades de resistencia vascular en la hipertensión. Análisis hemodinámico y de modelos". Journal of Vascular Research . 29 (4): 293–312. doi :10.1159/000158945. PMID 1391553.
- ^ Mulvany MJ (enero de 2012). "Remodelación de arterias pequeñas en hipertensión". Farmacología básica y clínica y toxicología . 110 (1): 49–55. doi : 10.1111/j.1742-7843.2011.00758.x . PMID 21733124.
- ^ de Moraes R, Tibirica E (2017). "Cambios microvasculares funcionales y estructurales tempranos en la hipertensión relacionada con el envejecimiento". Current Hypertension Reviews . 13 (1): 24–32. doi :10.2174/1573402113666170413095508. PMID 28412915.
- ^ Guyton AC, Coleman TG, Cowley AV, Scheel KW, Manning RD, Norman RA (mayo de 1972). "Regulación de la presión arterial. Dominio predominante de los riñones en la regulación a largo plazo y en la hipertensión". The American Journal of Medicine . 52 (5): 584–594. doi :10.1016/0002-9343(72)90050-2. PMID 4337474.
- ^ ab Klabunde RE (2007). "Conceptos de fisiología cardiovascular: presión del pulso". Archivado desde el original el 18 de octubre de 2009. Consultado el 2 de octubre de 2008 .
- ^ Liaw SY, Scherpbier A, Klainin-Yobas P, Rethans JJ (septiembre de 2011). "Una revisión de las estrategias educativas para mejorar el papel de las enfermeras en el reconocimiento y la respuesta a los pacientes en deterioro". Revista Internacional de Enfermería . 58 (3): 296–303. doi :10.1111/j.1466-7657.2011.00915.x. PMID 21848774.
- ^ Blacher J, Staessen JA, Girerd X, Gasowski J, Thijs L, Liu L, et al. (abril de 2000). "La presión del pulso, no la presión media, determina el riesgo cardiovascular en pacientes hipertensos mayores". Archives of Internal Medicine . 160 (8): 1085–1089. doi : 10.1001/archinte.160.8.1085 . PMID 10789600.
- ^ Cushman, William C.; Materson, Barry J.; Williams, David W.; Reda, Domenic J. (1 de octubre de 2001). "Cambios en la presión del pulso con seis clases de agentes antihipertensivos en un ensayo controlado aleatorizado". Hipertensión . 38 (4): 953–957. doi : 10.1161/hy1001.096212 . PMID 11641316.
- ^ Khilnani P, Singhi S, Lodha R, Santhanam I, Sachdev A, Chugh K, Jaishree M, Ranjit S, Ramachandran B, Ali U, Udani S, Uttam R, Deopujari S (enero de 2010). "Directrices sobre sepsis pediátrica: resumen para países con recursos limitados". Indian J Crit Care Med . 14 (1): 41–52. doi : 10.4103/0972-5229.63029 . PMC 2888329 . PMID 20606908.
- ^ Al-Khalisy H, Nikiforov I, Jhajj M, Kodali N, Cheriyath P (11 de diciembre de 2015). "Una presión de pulso ampliada: un indicador pronóstico potencialmente valioso de mortalidad en pacientes con sepsis. J Community Hosp Intern Med Perspect". J Community Hosp Intern Med Perspect . 5 (6): 29426. doi :10.3402/jchimp.v5.29426. PMC 4677588 . PMID 26653692.
- ^ Granger JP, Hall JE (2007). "El papel del riñón en la hipertensión". Comprehensive Hypertension . Elsevier. págs. 241–263. doi :10.1016/b978-0-323-03961-1.50026-x. ISBN 978-0-323-03961-1.
- ^ ab Klabunde RE (2007). "Conceptos de fisiología cardiovascular: presión arterial media". Archivado desde el original el 2009-10-02 . Consultado el 2008-09-29 .
- ^ Bos WJ, Verrij E, Vincent HH, Westerhof BE, Parati G, van Montfrans GA (abril de 2007). "Cómo evaluar correctamente la presión arterial media a nivel de la arteria braquial". Journal of Hypertension . 25 (4): 751–755. doi :10.1097/HJH.0b013e32803fb621. PMID 17351365. S2CID 23155959.
- ^ Meaney E, Alva F, Moguel R, Meaney A, Alva J, Webel R (julio de 2000). "Fórmula y nomograma para el cálculo esfigmomanométrico de la presión arterial media". Heart . 84 (1): 64. doi :10.1136/heart.84.1.64. PMC 1729401 . PMID 10862592.
- ^ Klabunde RE (2007). "Conceptos de fisiología cardiovascular: barorreceptores arteriales". Archivado desde el original el 23 de diciembre de 2009. Consultado el 9 de septiembre de 2008 .
- ^ Fountain J, Lappin SL (enero de 2022). "Fisiología, sistema renina-angiotensina". StatPearls . Treasure Island, FL: StatPearls Publishing. PMID 29261862. Archivado desde el original el 29 de abril de 2019 . Consultado el 18 de noviembre de 2022 .
- ^ Feldman RD (enero de 2014). "Aldosterona y regulación de la presión arterial: hitos recientes en el largo y sinuoso camino desde la electrocortina hasta KCNJ5, GPER y más allá". Hipertensión . 63 (1): 19–21. doi : 10.1161/HYPERTENSIONAHA.113.01251 . PMID 24191283.
- ^ Forouzanfar M, Dajani HR, Groza VZ, Bolic M, Rajan S, Batkin I (1 de enero de 2015). "Estimación oscilométrica de la presión arterial: pasado, presente y futuro". IEEE Reviews in Biomedical Engineering . 8 : 44–63. doi :10.1109/RBME.2015.2434215. PMID 25993705. S2CID 8940215.
- ^ "Aparato y método para medir la presión arterial". Archivado desde el original el 26 de octubre de 2022. Consultado el 12 de enero de 2019 a través de Google Patents.
- ^ Chandrasekhar A, Kim CS, Naji M, Natarajan K, Hahn JO, Mukkamala R (marzo de 2018). "Monitoreo de la presión arterial a través de teléfonos inteligentes mediante el método oscilométrico de presión con el dedo". Science Translational Medicine . 10 (431): eaap8674. doi :10.1126/scitranslmed.aap8674. PMC 6039119 . PMID 29515001.
- ^ Solà J, Delgado-Gonzalo R (2019). Manual de monitorización de la presión arterial sin manguito. Springer International Publishing. ISBN 978-3-030-24701-0Archivado desde el original el 17 de junio de 2021. Consultado el 29 de enero de 2020 .
- ^ Sola J, Bertschi M, Krauss J (septiembre de 2018). "Medición de la presión: presentación de oBPM, la revolución óptica para el control de la presión arterial". IEEE Pulse . 9 (5): 31–33. doi :10.1109/MPUL.2018.2856960. PMID 30273141. S2CID 52893219.
- ^ Foti KE, Appel LJ, Matsushita K, Coresh J , Alexander GC, Selvin E (mayo de 2021). "Preferencia de dígitos en las mediciones de presión arterial en el consultorio, Estados Unidos 2015-2019". Revista estadounidense de hipertensión . 34 (5): 521–530. doi :10.1093/ajh/hpaa196. PMC 8628654 . PMID 33246327.
- ^ Prothero JW (22 de octubre de 2015). El diseño de mamíferos: un enfoque de escalamiento . Cambridge. ISBN 978-1-107-11047-2.OCLC 907295832 .
{{cite book}}: CS1 maint: location missing publisher (link) - ^ Brøndum E, Hasenkam JM, Secher NH, Bertelsen MF, Grøndahl C, Petersen KK, et al. (octubre de 2009). "La acumulación de líquido en la vena yugular durante la bajada de la cabeza afecta la presión arterial de la jirafa anestesiada". Revista estadounidense de fisiología. Fisiología reguladora, integradora y comparativa . 297 (4): R1058–R1065. doi :10.1152/ajpregu.90804.2008. PMID 19657096.
- ^ Seymour RS, Lillywhite HB (diciembre de 1976). "Presión sanguínea en serpientes de diferentes hábitats". Nature . 264 (5587): 664–666. Bibcode :1976Natur.264..664S. doi :10.1038/264664a0. PMID 1004612. S2CID 555576.
- ^ Nasoori A, Taghipour A, Shahbazzadeh D, Aminirissehei A, Moghaddam S (septiembre de 2014). "Evaluación del lugar del corazón y la longitud de la cola en Naja oxiana, Macrovipera lebetina y Montivipera latifii". Revista Asia Pacífico de Medicina Tropical . 7S1 : S137–S142. doi : 10.1016/s1995-7645(14)60220-0 . PMID 25312108.
- ^ Seymour RS (1987). "Escalamiento de la fisiología cardiovascular en serpientes". Zoólogo estadounidense . 27 (1): 97–109. doi : 10.1093/icb/27.1.97 . ISSN 0003-1569.
- ^ ab Gross DR (2009). Modelos animales en la investigación cardiovascular (3.ª ed.). Dordrecht: Springer. pág. 5. ISBN 978-0-387-95962-7.OCLC 432709394 .
- ^ Brown S, Atkins C, Bagley R, Carr A, Cowgill L, Davidson M, et al. (2007). "Directrices para la identificación, evaluación y tratamiento de la hipertensión sistémica en perros y gatos". Journal of Veterinary Internal Medicine . 21 (3): 542–558. doi : 10.1111/j.1939-1676.2007.tb03005.x . PMID 17552466.
- ^ Lerman LO, Chade AR, Sica V, Napoli C (septiembre de 2005). "Modelos animales de hipertensión: una descripción general". The Journal of Laboratory and Clinical Medicine . 146 (3): 160–173. doi :10.1016/j.lab.2005.05.005. PMID 16131455.
- ^ "AKC Canine Health Foundation | Hipertensión en perros". www.akcchf.org . Archivado desde el original el 2022-10-03 . Consultado el 2022-10-03 .
- ^ Acierno MJ, Brown S, Coleman AE, Jepson RE, Papich M, Stepien RL, Syme HM (noviembre de 2018). "Declaración de consenso de ACVIM: pautas para la identificación, evaluación y manejo de la hipertensión sistémica en perros y gatos". Revista de Medicina Interna Veterinaria . 32 (6): 1803–1822. doi :10.1111/jvim.15331. PMC 6271319 . PMID 30353952.






