Inducción de la ovulación
| Inducción de la ovulación | |
|---|---|
| Especialidad | Endocrinología reproductiva e infertilidad , obstetricia |
| Malla | D010062 |
La inducción de la ovulación es la estimulación de la ovulación mediante medicamentos. Generalmente se utiliza en el sentido de estimulación del desarrollo de los folículos ováricos [1] [2] [3] para revertir la anovulación o la oligoovulación .
Alcance
El término inducción de la ovulación también puede utilizarse potencialmente para:
- Inducción de la maduración final , en el sentido de desencadenar la liberación de ovocitos a partir de folículos ováricos relativamente maduros durante la fase folicular tardía . En cualquier caso, la estimulación ovárica (en el sentido de estimular el desarrollo de ovocitos) se utiliza a menudo junto con la activación de la liberación de ovocitos, como por ejemplo para el momento adecuado de la inseminación artificial . [4]
- La hiperestimulación ovárica controlada (estimulación del desarrollo de múltiples folículos de los ovarios en un solo ciclo), también ha aparecido en el ámbito de la inducción de la ovulación. [4] La hiperestimulación ovárica controlada es generalmente parte de la fertilización in vitro , y el objetivo es generalmente desarrollar múltiples folículos (óptimamente entre 11 y 14 folículos antrales que miden 2-8 mm de diámetro), [5] seguido de la recuperación transvaginal de ovocitos , co-incubación, seguida de la transferencia de embriones de un máximo de dos embriones a la vez. [6]
- El tratamiento de una enfermedad subyacente en casos en los que la anovulación o la oligovulación son secundarias a esa enfermedad (como una enfermedad endocrina ). Por ejemplo, la pérdida de peso produce una mejora significativa en las tasas de embarazo y ovulación en mujeres obesas anovulatorias. [7]
Sin embargo, este artículo se centra en la estimulación ovárica médica, durante la fase folicular temprana a media , sin fertilización in vitro posterior , con el objetivo de desarrollar uno o dos folículos ovulatorios (el número máximo antes de recomendar la abstinencia sexual ). [8]
Indicaciones
La inducción de la ovulación ayuda a revertir la anovulación u oligoovulación, es decir, ayuda a las mujeres que no ovulan por sí solas regularmente, [2] como aquellas con síndrome de ovario poliquístico (SOP). [1]
Alternativas de régimen

Las principales alternativas a los medicamentos para la inducción de la ovulación son:
- Antiestrógeno , que provoca una inhibición de la retroalimentación negativa del estrógeno en la glándula pituitaria , lo que da como resultado un aumento en la secreción de la hormona estimulante del folículo . Los medicamentos que se utilizan para este efecto son principalmente el citrato de clomifeno y el tamoxifeno (ambos son moduladores selectivos del receptor de estrógeno ), así como el letrozol (un inhibidor de la aromatasa ). [ cita requerida ]
- Hormona folículo estimulante , que estimula directamente los ovarios. En mujeres con anovulación , puede ser una alternativa después de 7 a 12 ciclos de antiestrógenos intentados (como lo demuestra el citrato de clomifeno), ya que estos últimos son menos costosos y más fáciles de controlar. [9]
Antiestrógenos
Citrato de clomifeno
El citrato de clomifeno (Clomid es una marca comercial común) es el medicamento que se usa con más frecuencia para tratar la anovulación. Es un modulador selectivo del receptor de estrógeno , que afecta el eje hipotálamo-hipofisario-gonadal para responder como si hubiera un déficit de estrógeno en el cuerpo, lo que aumenta la producción de la hormona folículo estimulante . Es relativamente fácil y cómodo de usar. [10] El clomifeno parece inhibir los receptores de estrógeno en el hipotálamo , inhibiendo así la retroalimentación negativa del estrógeno en la producción de la hormona folículo estimulante. [11] También puede resultar en una estimulación directa del eje hipotálamo-hipofisario . [11] También tiene un efecto en la calidad del moco cervical y la mucosa uterina, lo que podría afectar la penetración y supervivencia de los espermatozoides , de ahí su administración temprana durante el ciclo menstrual . El citrato de clomifeno es un inductor de la ovulación muy eficiente y tiene una tasa de éxito del 67%. Sin embargo, sólo tiene un 37% de éxito en la inducción del embarazo. Esta diferencia puede deberse al efecto antiestrogénico que el citrato de clomifeno tiene sobre el endometrio , el moco cervical , el flujo sanguíneo uterino, así como a la consiguiente disminución de la motilidad de las trompas de Falopio y la maduración de los ovocitos . [12]
Letrozol
Los médicos especialistas en fertilidad han utilizado letrozol para la estimulación ovárica desde 2001 porque tiene menos efectos secundarios que el clomifeno y menos posibilidades de gestación múltiple. [ cita requerida ] Un estudio de 150 bebés después del tratamiento con letrozol o letrozol y hormona folículo estimulante presentado en la Conferencia de 2005 de la Sociedad Americana de Medicina Reproductiva no encontró diferencias en las anormalidades generales, pero sí encontró una tasa significativamente mayor de anormalidades locomotoras y cardíacas entre el grupo que había tomado letrozol en comparación con la concepción natural. [13] Un estudio de seguimiento más grande con 911 bebés comparó a los nacidos después del tratamiento con letrozol con los nacidos después del tratamiento con clomifeno. [14] Ese estudio tampoco encontró diferencias significativas en la tasa de anormalidades generales, pero encontró que las anomalías cardíacas congénitas fueron significativamente mayores en el grupo de clomifeno en comparación con el grupo de letrozol.
La dosis es generalmente de 2,5 a 7,5 mg diarios durante 5 días. Una dosis más alta de hasta 12,5 mg por día produce un aumento del crecimiento folicular y un mayor número de ovulaciones previstas, sin un efecto perjudicial sobre el grosor del endometrio, y se considera en aquellas mujeres que no responden adecuadamente a una dosis más baja. [15]
Tamoxifeno
El tamoxifeno afecta a los receptores de estrógeno de forma similar al citrato de clomifeno. Se utiliza a menudo en la prevención y el tratamiento del cáncer de mama . Por lo tanto, también se puede utilizar para tratar a pacientes que tienen una reacción al citrato de clomifeno. [16]
Hormona folículo estimulante
Las preparaciones de hormona folículo estimulante incluyen principalmente las derivadas de la orina de mujeres menopáusicas, así como las preparaciones recombinantes. Las preparaciones recombinantes son más puras y más fáciles de administrar, pero son más caras. Las preparaciones urinarias son igualmente efectivas y menos costosas, pero no son tan cómodas de administrar, ya que están disponibles en viales en lugar de en inyectores.
Bomba de hormona liberadora de gonadotropina
La bomba de hormona liberadora de gonadotropina se utiliza para liberar dosis de forma pulsátil. Esta hormona es sintetizada por el hipotálamo e induce la secreción de la hormona foliculoestimulante por la glándula pituitaria. La hormona liberadora de gonadotropina debe administrarse de forma pulsátil para imitar la secreción aleatoria del hipotálamo con el fin de estimular la pituitaria para que secrete la hormona luteinizante y la hormona foliculoestimulante. La bomba de hormona liberadora de gonadotropina tiene el tamaño de una cajetilla de cigarrillos y tiene un pequeño catéter. A diferencia de otros tratamientos, el uso de la bomba de hormona liberadora de gonadotropina por lo general no da como resultado embarazos múltiples. Filicori, de la Universidad de Bolonia, sugiere que esto podría deberse a que las gonadotropinas están ausentes cuando se inicia el tratamiento y, por lo tanto, las hormonas liberadas por la pituitaria (hormona luteinizante y hormona foliculoestimulante) aún pueden participar en el retrocontrol de la secreción de gonadotropina, imitando el ciclo natural. [17] Este tratamiento también puede utilizarse en pacientes con bajo peso y/o anoréxicos ; [18] también se ha utilizado en ciertos casos de hiperprolactimenia.
Uso nacional y regional
En los países nórdicos , el letrozol es prácticamente el régimen inicial estándar utilizado para la inducción de la ovulación, ya que no hay ninguna formulación de clomifeno registrada para su uso allí. [19] [20]
En 2011, la India prohibió el uso de letrozol, alegando posibles riesgos para los bebés. [21] En 2012, un comité parlamentario indio afirmó que la oficina de control de medicamentos había coludido con los fabricantes de letrozol para aprobar el medicamento contra la infertilidad en la India. [22]
Técnica
Aunque existen muchas técnicas diagnósticas e intervencionistas adicionales posibles, los protocolos para la inducción de la ovulación generalmente consisten en:
- Determinar el primer día de la última menstruación , que se denomina día 1. En caso de amenorrea , se puede inducir el período mediante la ingesta de un progestágeno oral durante 10 días.
- Administración diaria del régimen de inducción de la ovulación, comenzando el día 3, 4 o 5, [23] y generalmente se toma durante 5 días. [9] [24]
- Relación sexual o inseminación artificial en el momento de la ovulación .
Ultrasonografía
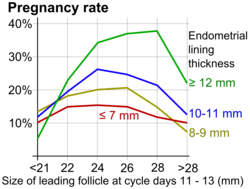
Durante la inducción de la ovulación, se recomienda comenzar con una dosis baja y monitorear la respuesta ovárica con ecografía transvaginal , que incluye la determinación del número de folículos en desarrollo. El examen inicial se inicia más comúnmente entre 4 y 6 días después de la última píldora. La ecografía transvaginal seriada puede revelar el tamaño y el número de folículos en desarrollo. También puede proporcionar evidencia presuntiva de ovulación, como el colapso repentino del folículo preovulatorio y un aumento del volumen de líquido en la bolsa rectouterina . Después de la ovulación, puede revelar signos de luteinización , como la pérdida de márgenes foliculares claramente definidos y la aparición de ecos internos.
Folículos supernumerarios
Un ciclo con folículos supernumerarios se define generalmente como aquel en el que hay más de dos folículos de >16 mm de diámetro. [26] Generalmente se recomienda cancelar dichos ciclos debido al riesgo de embarazo múltiple (ver también la sección "Riesgos y efectos secundarios" a continuación). [26] [8] En los ciclos cancelados, se debe advertir a la mujer o pareja sobre los riesgos en caso de folículos supernumerarios, y deben evitar las relaciones sexuales o utilizar anticonceptivos hasta la siguiente menstruación. [26] La inducción de la maduración final (como se hace con hCG) puede necesitar ser suspendida debido al mayor riesgo de síndrome de hiperestimulación ovárica . [26] La dosis inicial del fármaco inductor debe reducirse en el siguiente ciclo. [26]
Las alternativas a la cancelación de un ciclo son principalmente:
- Aspiración de folículos supernumerarios hasta que queden uno o dos. [26] [27]
- Convertir el protocolo a tratamiento de FIV con transferencia de embriones de hasta dos embriones únicamente. [26]
- Reducción fetal selectiva . Esta alternativa conlleva un alto riesgo de complicaciones. [26]
- Proceder a cualquier embarazo múltiple sin reducción fetal, con el consiguiente riesgo de complicaciones. Esta alternativa no se recomienda. [26]
Pruebas de laboratorio
Las siguientes pruebas de laboratorio se pueden utilizar para monitorear los ciclos inducidos: [28]
- Niveles séricos de estradiol , comenzando 4 a 6 días después de la última píldora
- Adecuación del pico de hormona luteinizante Pico de LH mediante análisis de orina 3 a 4 días después de la última pastilla de clomifeno
- Prueba postcoital 1 a 3 días antes de la ovulación para verificar si hay al menos 5 espermatozoides progresivos por campo de alta frecuencia
- Se considera adecuada la progesterona en la fase lútea media, con al menos 10 ng/ml 7–9 días después de la ovulación.
Inducción de la maduración final
La inducción y liberación de la maduración final , por ejemplo mediante la gonadotropina coriónica humana (HCG o hCG) o la hormona luteinizante recombinante, da como resultado un momento predecible de la ovulación, y el intervalo entre la administración del fármaco y la ovulación depende del tipo de fármaco. Esto permite programar cómodamente las relaciones sexuales o la inseminación intrauterina en el momento de la ovulación, el momento más probable para lograr el embarazo. [4]
Sin embargo, como lo demuestran los ciclos inducidos con clomifeno, se ha demostrado que la activación de la liberación de ovocitos disminuye las posibilidades de embarazo en comparación con el seguimiento frecuente con pruebas de pico de LH. [28] Por lo tanto, en estos casos, la activación de la liberación de ovocitos se reserva mejor para las mujeres que requieren inseminación intrauterina y en las que el seguimiento de la hormona luteinizante resulta difícil o poco fiable. [28] También se puede utilizar cuando el seguimiento de la hormona luteinizante no ha mostrado un pico de hormona luteinizante en el día 18 del ciclo (donde el día 1 del ciclo es el primer día de la menstruación anterior) y hay un folículo ovárico de más de 20 mm de tamaño. [29]
Repetir ciclos
La inducción de la ovulación se puede repetir en cada ciclo menstrual . En el caso del clomifeno, la dosis se puede aumentar en incrementos de 50 mg en ciclos posteriores hasta lograr la ovulación. [28] [30] Sin embargo, con una dosis de 200 mg, es poco probable que los incrementos posteriores aumenten las posibilidades de embarazo. [28]
El fabricante de clomifeno no recomienda usarlo durante más de 6 ciclos consecutivos. [31] [32] En mujeres con anovulación , se recomiendan 7 a 12 ciclos intentados de regímenes de retroalimentación pituitaria (como lo demuestra el citrato de clomifeno) antes de cambiar a gonadotropinas, ya que estas últimas son más costosas y menos fáciles de controlar. [9]
Ya no se recomienda realizar un examen de ultrasonido para descartar cualquier agrandamiento ovárico residual significativo antes de cada nuevo ciclo de tratamiento. [28]
Riesgos y efectos secundarios
La ecografía y los controles hormonales periódicos mitigan los riesgos durante todo el proceso. Sin embargo, el procedimiento conlleva algunos riesgos.
El síndrome de hiperestimulación ovárica ocurre en el 5 al 10% de los casos. [33] Los síntomas dependen de si el caso es leve, moderado o grave, y pueden variar desde hinchazón y náuseas hasta dificultad para respirar, derrame pleural y aumento de peso excesivo (más de 2 libras por día).
Embarazo múltiple
También existe el riesgo de que se produzca más de un óvulo, dando lugar a gemelos o trillizos. Las mujeres con síndrome de ovario poliquístico pueden estar especialmente en riesgo. El embarazo múltiple ocurre en aproximadamente el 15-20% de los casos después de ciclos inducidos con gonadotropinas como la gonadotropina menopáusica humana y la hormona estimulante del folículo. [26] Los riesgos asociados con el embarazo múltiple son mucho mayores que el embarazo único; la incidencia de muerte perinatal es siete veces mayor en los nacimientos de trillizos y cinco veces mayor en los nacimientos de gemelos que los riesgos asociados con un embarazo único. [34] [35] Por lo tanto, es importante adaptar el tratamiento a cada paciente individual. [36] Si se detectan más de uno o dos folículos ovulatorios en la ecografía, se recomienda la abstinencia sexual . [8]
Alternativas
Otros tratamientos para la anovulación son principalmente:
- Pérdida de peso : Las mujeres obesas son menos fértiles tanto en los ciclos naturales como en los de inducción de la ovulación y tienen mayores tasas de abortos espontáneos que sus contrapartes de peso normal; también requieren dosis más altas de agentes inductores de la ovulación. La pérdida de peso produce una mejora significativa en las tasas de embarazo y ovulación en estas pacientes. [7]
- Fertilización in vitro , incluyendo hiperestimulación ovárica controlada .
- La maduración in vitro consiste en dejar que los folículos ováricos maduren in vitro , y esta técnica puede ser una alternativa tanto a la reversión de la anovulación como a la liberación de ovocitos. En cambio, los ovocitos pueden madurar fuera del cuerpo, por ejemplo antes de la FIV. Por lo tanto, no es necesario inyectar gonadotropinas (o al menos una dosis menor de ellas) en el cuerpo. [37] Sin embargo, todavía no hay evidencia suficiente para demostrar la eficacia y seguridad de la técnica. [37]
- Perforación ovárica laparoscópica: Esta "actualización" de la resección ovárica en cuña emplea una corriente coagulante unipolar o una punción de la superficie ovárica con un láser en cuatro a diez lugares a una profundidad de 4 ± 10 mm en cada ovario. Se realizó un análisis de los primeros 35 informes, en su mayoría series no controladas, en las que el 82% de 947 pacientes ovularon después de la operación y el 63% concibieron espontáneamente o después del tratamiento con medicamentos a los que habían sido resistentes previamente. [38]
Referencias
- ^ ab "Problemas de ovulación e infertilidad: tratamiento de los problemas de ovulación con Clomid y otros fármacos para la fertilidad". Advanced Fertility Center of Chicago . Gurnee & Crystal Lake, Illinois . Consultado el 7 de marzo de 2010 .
- ^ ab "Inducción de la ovulación". Flinders Reproductive Medicine . Adelaide, Australia del Sur: St Andrew's Hospital. Archivado desde el original el 3 de octubre de 2009. Consultado el 7 de marzo de 2010 .
- ^ "Inducción de la ovulación". Fertility LifeLines . Darmstadt, Alemania: EMD Serono, Inc., Merck KGaA. Archivado desde el original el 10 de marzo de 2013. Consultado el 7 de marzo de 2010 .
- ^ abc "Inducción de la ovulación". IVF.com . Atlanta, GA, EE. UU. 7 de marzo de 2010. Archivado desde el original el 26 de febrero de 2012.
- ^ "Recuento de folículos antrales, folículos en reposo, volumen ovárico y reserva ovárica. Prueba del suministro de óvulos y predicción de la respuesta a los fármacos de estimulación ovárica". Advanced Fertility Center of Chicago . Consultado el 2 de octubre de 2009 .
- ^ "Fertilidad: evaluación y tratamiento para personas con problemas de fertilidad". Guía clínica del NICE . Febrero de 2013. CG156.
- ^ ab Clark AM, Ledger W, Galletly C, Tomlinson L, Blaney F, Wang X; et al. (1995). "La pérdida de peso produce una mejora significativa en las tasas de embarazo y ovulación en mujeres obesas anovulatorias". Hum Reprod . 10 (10): 2705–12. doi :10.1093/oxfordjournals.humrep.a135772. PMID 8567797.
{{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace ) - ^ abc "Inducción de la ovulación". Universidad de Manchester . Consultado el 4 de abril de 2019 .
- ^ abc Weiss NS, Braam S, König TE, Hendriks ML, Hamilton CJ, Smeenk JM, et al. (noviembre de 2014). "¿Durante cuánto tiempo debemos continuar con el citrato de clomifeno en mujeres anovulatorias?". Human Reproduction . 29 (11): 2482–2486. doi : 10.1093/humrep/deu215 . PMID 25164024.
- ^ Lord JM, Flight IH, Norman RJ (octubre de 2003). "Metformina en el síndrome de ovario poliquístico: revisión sistemática y metanálisis". BMJ . 327 (7421): 951–953. doi :10.1136/bmj.327.7421.951. PMC 259161 . PMID 14576245.
- ^ ab "Clomifeno". Banco de medicamentos . 19 de abril de 2011. DB00882.
- ^ Kousta E, White DM, Franks S (1997). "Uso moderno de citrato de clomifeno en la inducción de la ovulación". Actualización en reproducción humana . 3 (4): 359–365. doi : 10.1093/humupd/3.4.359 . PMID: 9459281.
- ^ Biljan MM, Hemmings R, Brassard N (2005). "Resultados de 150 bebés después del tratamiento con letrozol o letrozol y gonadotropinas". Fertilidad y esterilidad . 84 : S95. doi : 10.1016/j.fertnstert.2005.07.230 .
- ^ Tulandi T, Martin J, Al-Fadhli R, Kabli N, Forman R, Hitkari J, et al. (junio de 2006). "Malformaciones congénitas entre 911 recién nacidos concebidos después de un tratamiento de infertilidad con letrozol o citrato de clomifeno". Fertilidad y esterilidad . 85 (6): 1761–1765. doi : 10.1016/j.fertnstert.2006.03.014 . PMID 16650422.
- ^ Pritts EA, Yuen AK, Sharma S, Genisot R, Olive DL (2011). "El uso de letrozol en dosis altas para la inducción de la ovulación y la hiperestimulación ovárica controlada". ISRN Obstetrics and Gynecology . 2011 : 242864. doi : 10.5402/2011/242864 . PMC 3236406 . PMID 22191042.
- ^ Boostanfar R, Jain JK, Mishell DR, Paulson RJ (mayo de 2001). "Un ensayo aleatorio prospectivo que compara el citrato de clomifeno con el citrato de tamoxifeno para la inducción de la ovulación". Fertilidad y esterilidad . 75 (5): 1024–1026. doi : 10.1016/S0015-0282(01)01749-6 . PMID 11334921.
- ^ Filicori M, Flamigni C, Dellai P, Cognigni G, Michelacci L, Arnone R, et al. (octubre de 1994). "Tratamiento de la anovulación con hormona liberadora de gonadotropina pulsátil: factores pronósticos y resultados clínicos en 600 ciclos". The Journal of Clinical Endocrinology and Metabolism . 79 (4): 1215–1220. doi :10.1210/jcem.79.4.7962297. PMID 7962297.
- ^ Braat DD, Schoemaker R, Schoemaker J (febrero de 1991). "Análisis de la tabla de vida de la fecundidad en pacientes tratadas con hormona liberadora de gonadotropina intravenosa con amenorrea normogonadotrópica e hipogonadotrópica". Fertilidad y esterilidad . 55 (2): 266–271. doi : 10.1016/S0015-0282(16)54113-2 . PMID 1991525.
- ^ "Pergotime avregistreres 31.12.2016". Statens legemiddelverk . 2016-09-09.
- ^ "Pergotime". FASS .
- ^ Sinha K (18 de octubre de 2011). "Finalmente, un grupo de expertos prohíbe el fármaco para la fertilidad Letrozol". The Times of India . Archivado desde el original el 14 de agosto de 2013. Consultado el 14 de noviembre de 2011 .
- ^ "Panel de la Cámara de Representantes al Gobierno: Castiguen a los culpables de aprobar Letrozol". The Times of India . 10 de abril de 2007. Archivado desde el original el 12 de noviembre de 2013. Consultado el 9 de mayo de 2012 .
- ^ Seli E, Arici A. "Educación del paciente: inducción de la ovulación con clomifeno (más allá de lo básico)". UpToDate .Tema actualizado por última vez: 01 de agosto de 2017
- ^ Casper RF. "Inducción de la ovulación con letrozol". UpToDate .Tema actualizado por última vez: 17 de septiembre de 2018.
- ^ Palatnik A, Strawn E, Szabo A, Robb P (mayo de 2012). "¿Cuál es el tamaño folicular óptimo antes de desencadenar la ovulación en ciclos de inseminación intrauterina con citrato de clomifeno o letrozol? Un análisis de 988 ciclos". Fertilidad y esterilidad . 97 (5): 1089–1094.e3. doi : 10.1016/j.fertnstert.2012.02.018 . PMID 22459633.
- ^ abcdefghij "Directrices para el uso de gonadotropinas - revisadas". Colegio de Obstetras y Ginecólogos de Hong Kong . Abril de 2003. Archivado desde el original el 9 de septiembre de 2012.
- ^ Albano C, Platteau P, Nogueira D, Cortvrindt R, Smitz J, Devroey P (octubre de 2001). "Evitación de embarazos múltiples después de la inducción de la ovulación mediante reducción folicular preovulatoria supernumeraria". Fertilidad y esterilidad . 76 (4): 820–822. doi : 10.1016/S0015-0282(01)02379-2 . PMID 11591420.
- ^ abcdef Comité de Práctica de la Sociedad Estadounidense de Medicina Reproductiva (agosto de 2013). "Uso de citrato de clomifeno en mujeres infértiles: opinión de un comité". Fertilidad y esterilidad . 100 (2): 341–348. doi : 10.1016/j.fertnstert.2013.05.033 . PMID 23809505.
- ^ McWilliams RB. "Citrato de clomifeno, Clomid". Centro para la reproducción y el cuidado de la salud de la mujer . Houston, Texas. Archivado desde el original el 10 de mayo de 2014. Consultado el 1 de mayo de 2014 .
- ^ "Medicamentos para inducir la ovulación". Sociedad Estadounidense de Medicina Reproductiva . 2012.
- ^ "Etiqueta de comprimidos de citrato de clomifeno" (PDF) . FDA. Octubre de 2012. Archivado (PDF) del original el 27 de septiembre de 2016 . Consultado el 11 de septiembre de 2016 .
- ^ Trabert B, Lamb EJ, Scoccia B, Moghissi KS, Westhoff CL, Niwa S, Brinton LA (diciembre de 2013). "Fármacos inductores de la ovulación y riesgo de cáncer de ovario: resultados de un seguimiento prolongado de una gran cohorte de infertilidad de los Estados Unidos". Fertilidad y esterilidad . 100 (6): 1660–1666. doi :10.1016/j.fertnstert.2013.08.008. PMC 3873340 . PMID 24011610.
- ^ "Riesgos y descripción general de la inducción de la ovulación". Concept Fertility Clinic . Londres.
- ^ Bergh T, Ericson A, Hillensjö T, Nygren KG, Wennerholm UB (noviembre de 1999). "Partos y niños nacidos después de la fertilización in vitro en Suecia 1982-95: un estudio de cohorte retrospectivo". Lancet . 354 (9190): 1579–1585. doi :10.1016/S0140-6736(99)04345-7. PMID 10560671. S2CID 11057942.
- ^ Fisk NM, Trew G (noviembre de 1999). "Dos son compañía, tres son multitud para la transferencia de embriones". Lancet . 354 (9190): 1572–1573. doi :10.1016/S0140-6736(99)00290-1. PMID 10560665. S2CID 37575727.
- ^ Grupo de trabajo de Eshre Capri (2003). "Ciclos monoovulatorios: un objetivo clave en los programas de profertilidad". Actualización en reproducción humana . 9 (3): 263–274. doi : 10.1093/humupd/dmg020 . PMID 12859047.
- ^ ab "Vejledning om kunstig befrugtning 2006 (danés)" (PDF) . Archivado desde el original (PDF) el 9 de marzo de 2012 . Consultado el 25 de septiembre de 2011 .
- ^ Homburg R, Insler V (2002). "Inducción de la ovulación en perspectiva". Human Reproduction Update . 8 (5): 449–462. doi : 10.1093/humupd/8.5.449 . PMID 12398225.