La obesidad en Estados Unidos

La obesidad es común en los Estados Unidos y es un importante problema de salud asociado con numerosas enfermedades, específicamente un mayor riesgo de ciertos tipos de cáncer , enfermedad de la arteria coronaria , diabetes tipo 2 , accidente cerebrovascular y enfermedad cardiovascular , así como aumentos significativos en la mortalidad temprana y los costos económicos. [1]
Estadística
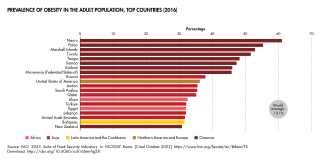
Los CDC definen a un adulto (una persona de 20 años o más) con un índice de masa corporal (IMC) de 30 o más como obeso y a un adulto con un IMC de 25,0 a 29,9 como sobrepeso . [2] La obesidad en adultos se divide en tres categorías. Los adultos con un IMC de 30 a 34,9 tienen obesidad de clase 1; los adultos con un IMC de 35 a 39,9 tienen obesidad de clase 2; los adultos con un IMC de 40 o más tienen obesidad de clase 3, que también se conoce como obesidad extrema o grave (y anteriormente se conocía como obesidad mórbida). [3] [4] Los niños (personas de 2 a 19 años) con un IMC igual o superior al percentil 95 de los niños de la misma edad y sexo se definen como obesos, y los niños con un IMC igual o superior al percentil 85 pero inferior al percentil 95 se definen como sobrepeso. [5]
En comparación con los estadounidenses no obesos, entre 2001 y 2016, los estadounidenses obesos incurrieron en un promedio de $2,505 más en gastos médicos anuales, y en 2016, el costo médico agregado debido a la obesidad en los Estados Unidos de América fue de $260.6 mil millones. [6] Sin embargo, algunas evidencias sugieren que el costo de por vida del tratamiento médico para las personas obesas es menor que para las personas con peso saludable. Esto se debe a que las personas con peso saludable viven estadísticamente más tiempo y tienden a desarrollar enfermedades crónicas que necesitan tratamiento continuo hasta la vejez, mientras que las personas obesas tienden a morir de enfermedades metabólicas a edades más tempranas y evitan algunos de esos costos médicos prolongados. [7] Si bien los costos médicos de por vida para las personas obesas pueden ser menores que para las personas con peso saludable, las personas obesas causan una pérdida significativa de productividad económica (que varía de $13.4 mil millones a $26.8 mil millones en 2016). [8]
La tasa de obesidad ha aumentado de manera constante desde 1960-1962, cuando aproximadamente el 13% de los adultos estadounidenses eran obesos. En 2014, las cifras de los CDC revelaron que más de un tercio (estimación bruta del 36,5%) de los adultos estadounidenses [9] [10] y el 17% de los niños eran obesos. [11] El Centro Nacional de Estadísticas de Salud de los CDC mostró en sus estadísticas más actualizadas que el 42,4% de los adultos estadounidenses eran obesos en 2017-2018 (43% para los hombres y 41,9% para las mujeres). [12]
Para las siguientes estadísticas, "adulto" se define como persona de 20 años o más. Los porcentajes de sobrepeso y obesidad para la población general de los EE. UU. son más altos: alcanzaron el 39,4 % en 1997, el 44,5 % en 2004, [13] el 56,6 % en 2007, [14] el 63,8 % (adultos) y el 17 % (niños) en 2008, [15] [16] en 2010, el 65,7 % de los adultos estadounidenses y el 17 % de los niños estadounidenses tienen sobrepeso u obesidad, y el 63 % de las adolescentes tienen sobrepeso a los 11 años. [17] En 2013, la Organización para la Cooperación y el Desarrollo Económicos (OCDE) descubrió que el 57,6 % de todos los ciudadanos estadounidenses tenían sobrepeso u obesidad. La organización estimó que 3/4 de la población estadounidense probablemente tendría sobrepeso u obesidad para el año 2020. [18] Según una investigación realizada por la Escuela de Salud Pública TH Chan de Harvard, se estima que alrededor del 40% de los estadounidenses se consideran obesos y el 18% se consideran obesos severos a partir de 2019. La obesidad severa se define como un IMC superior a 35 en el estudio. Sus proyecciones dicen que aproximadamente la mitad de la población de EE. UU. (48,9%) se considerará obesa y casi 1 de cada 4 (24,2%) se considerará obesa severa para el año 2030. [19] [20]
Nuevos datos de 2024 revelan que la tasa de obesidad en adultos en Estados Unidos disminuyó aproximadamente un 2 % entre 2020 y 2023, según datos de la Encuesta Nacional de Examen de Salud y Nutrición de Estados Unidos. [21] Los investigadores atribuyen esta disminución en parte al uso creciente de medicamentos para bajar de peso como Wegovy y Ozempic, que ahora utilizan el 6 % de los estadounidenses. Estos medicamentos pueden estar ayudando a revertir el aumento prolongado de las tasas de obesidad en el país.
Epidemiología
La obesidad es un problema de salud crónico . Es uno de los principales factores de la diabetes tipo II y de las enfermedades cardiovasculares . También se asocia con el cáncer (por ejemplo, el cáncer colorrectal ), la osteoartritis , las enfermedades hepáticas , la apnea del sueño , la depresión y otras afecciones médicas que afectan la mortalidad y la morbilidad. [22]
Según datos de NHANES, los adolescentes afroamericanos y mexicano-americanos de entre 12 y 19 años tienen más probabilidades de tener sobrepeso que los adolescentes blancos no hispanos. La prevalencia es del 21%, 23% y 14% respectivamente. Además, en una encuesta nacional de niños indígenas estadounidenses de entre 5 y 18 años, se encontró que el 39% tenía sobrepeso o estaba en riesgo de tenerlo. [23] Según los datos de la encuesta nacional, estas tendencias indican que para 2030, el 86,3% de los adultos tendrá sobrepeso u obesidad y el 51,1%, obesidad. [24]
Un estudio de 2007 determinó que recibir cupones de alimentos a largo plazo (24 meses) estaba asociado con un aumento del 50% en la tasa de obesidad entre las mujeres adultas. [25]
Si se consideran las consecuencias a largo plazo, los adolescentes con sobrepeso tienen un 70 por ciento de posibilidades de convertirse en adultos con sobrepeso u obesidad, cifra que aumenta al 80 por ciento si uno o ambos padres tienen sobrepeso u obesidad. En 2000, se estimó que el costo total de la obesidad en niños y adultos en los Estados Unidos era de 117 mil millones de dólares (61 mil millones de dólares en costos médicos directos). Dadas las tendencias actuales, se proyecta que esta cifra oscilará entre 860.7 y 956.9 mil millones de dólares en costos de atención médica para 2030. [24]
El consumo de alimentos ha aumentado con el tiempo. El consumo anual per cápita de queso era de 4 libras (1,8 kg) en 1909; 32 libras (15 kg) en 2000; la persona promedio consumía 389 gramos (13,7 oz) de carbohidratos diariamente en 1970; 490 gramos (17 oz) en 2000; 41 libras (19 kg) de grasas y aceites en 1909; 79 libras (36 kg) en 2000. En 1977, el 18% de la comida de una persona promedio se consumía fuera del hogar; en 1996, este porcentaje había aumentado al 32%. [26]
La obesidad es un importante problema de salud pública en los EE. UU. debido a su creciente prevalencia, mortalidad y morbilidad sustanciales y costos crecientes de atención médica. [27] Varios estudios han investigado sobre la relación entre el entorno alimentario de la comunidad y la obesidad, que a menudo están inversamente relacionados. [28] El estudio a gran escala demostró una relación sustancial e inversa entre el entorno alimentario local y la obesidad adulta en los EE. UU. utilizando una regresión ponderada espacialmente local. Aproximadamente 23,5 millones de estadounidenses viven en desiertos alimentarios, áreas en geolocalizaciones con mínimos minoristas de alimentos saludables. [29] Más importante aún, hubo diferencias regionales considerables en la fuerza y la dirección de esta conexión. [28] Los hallazgos del estudio también muestran la necesidad de políticas e intervenciones de salud pública geográficamente específicas para abordar problemas con entornos alimentarios que son específicos de regiones particulares. [28]
Factores contribuyentes

Numerosos estudios han intentado identificar los factores que contribuyen a la obesidad en los Estados Unidos. Entre los factores más comunes se encuentran el consumo excesivo de alimentos y la falta de ejercicio físico. Una alimentación adecuada puede reducir el peso corporal de una persona, pero la gente a menudo no sabe determinar correctamente qué comer y qué no comer, ni cuánto o qué poco debe comer. Por ejemplo, cuando se hace dieta, la gente tiende a consumir más productos bajos en grasa o sin grasa, aunque esos productos pueden ser tan perjudiciales para el cuerpo como los que contienen grasa. En cuanto al factor que contribuye a la falta de ejercicio, solo una pequeña cantidad (20%) de los trabajos requieren actividad física. [30]
Entre los factores relacionados que se han atribuido al aumento de la obesidad infantil se encuentran los "desiertos alimentarios". Los desiertos alimentarios son las zonas urbanas que no cuentan con las tiendas ni con el acceso a los alimentos nutritivos adecuados necesarios para una dieta saludable y sostenible. Algunos ejemplos de ello serían las ciudades, donde el transporte puede ser limitado y los únicos alimentos disponibles a un precio asequible en los alrededores son los de comida rápida. [31]

Otros factores no directamente relacionados con la ingesta calórica y los niveles de actividad que se cree que contribuyen a la obesidad incluyen el aire acondicionado, [32] la capacidad de retrasar la gratificación y el grosor de la corteza prefrontal del cerebro. [33] [ se necesita una mejor fuente ] [34] También se cree que la genética es un factor, con un estudio de 2018 que afirma que la presencia del gen humano APOA2 podría resultar en un IMC más alto en los individuos. [35] Además, los factores que contribuyen a la probabilidad de obesidad pueden ocurrir incluso antes del nacimiento, incluidos los comportamientos maternos durante la gestación, como fumar o un aumento de peso significativo. [30]
El microbioma (población de microbios como bacterias, hongos y virus) del tracto gastrointestinal de una persona también puede contribuir a la obesidad y también se ve modificado por ella. Se ha demostrado que las personas delgadas y las obesas tienen diferencias en sus bacterias intestinales que afectan su metabolismo. [36] [ se necesita una mejor fuente ]
Causas de la obesidad
"En los Estados Unidos, la dieta de la mayoría de las personas es demasiado alta en calorías, a menudo provenientes de comida rápida y bebidas con alto contenido calórico. Las personas obesas pueden ingerir más calorías antes de sentirse llenas, sentir hambre antes o comer más debido al estrés o la ansiedad". [1] Según las Pautas dietéticas para estadounidenses del USDA, 2020-2025 , la mayoría de los estadounidenses no siguen un patrón dietético saludable. [37] Pocas personas a las que se les realizan pruebas de niveles de nutrientes podrían cumplirlos sin el uso de fortificación o enriquecimiento. [38] Los estadounidenses comen una gran cantidad de comida rápida. El 36,6% de los adultos consumen comida rápida en un día determinado, lo que supone un poco más de 1 de cada 3 personas, [39] y 2 de cada 3 personas consumen comida rápida al menos una vez a la semana. Si bien los efectos negativos de la comida rápida, como la falta de valor nutricional y las altas cantidades de calorías, son ampliamente conocidos, la comida rápida sigue siendo popular por su conveniencia, específicamente porque ahorra tiempo y es barata. [40]
La cantidad de alimentos consumidos también desempeña un papel importante. Un estudio muestra un aumento significativo en el tamaño de las porciones de alimentos de los productos del mercado desde la década de 1970 que superan los estándares federales para la orientación dietética. Las razones de este aumento incluyen la expansión de la industria alimentaria desde los años setenta, las estrategias de marketing y la demanda de los clientes. [41] También se han observado diferencias extremas en el tamaño de las porciones entre los mismos artículos del menú de las mismas franquicias. En algunos casos, el tamaño de las porciones de alimentos estadounidenses es hasta el doble del tamaño de sus contrapartes británicas. [42]
“En 2020, el 24,2% de los adultos de 18 años o más cumplieron con las Pautas de actividad física para estadounidenses de 2018 tanto para actividades aeróbicas como de fortalecimiento muscular”. [43] Esto significa que más del 75% de los ciudadanos no realizaron la suficiente actividad física necesaria para su bienestar. Con el aumento del uso de automóviles en el siglo XX, la actividad física se ha vuelto menos necesaria. A partir de 2024, el 91,7% de los hogares en los EE. UU. Tienen al menos un vehículo. [44] Un investigador de la Universidad de Illinois, Sheldon Jacobson, analiza el aumento del uso de vehículos de pasajeros en relación con el aumento de las tasas de obesidad entre la década de 1950 y la actualidad: "Durante los últimos 60 años, literalmente hemos construido nuestra sociedad en torno al automóvil y al hecho de llegar del punto A al punto B lo más rápido que podemos. Debido a que elegimos conducir en lugar de caminar o andar en bicicleta, el resultado es un estilo de vida sedentario e inactivo. No es coincidencia que la obesidad también se convirtiera en un problema de salud pública durante este período". [45] Dado que la obesidad se ve afectada no solo por la ingesta de energía sino también por el gasto de energía, el cambio a la conducción ha resultado en una menor actividad física y un mayor riesgo de obesidad.
Efectos sobre la esperanza de vida
La alta tasa de obesidad de los Estados Unidos es un importante factor que contribuye a su relativamente menor expectativa de vida en comparación con otros países de altos ingresos. [46] En los Estados Unidos, aproximadamente el 20% de las muertes por cáncer en mujeres y el 14% de las muertes en hombres se deben a la obesidad. [47] Se ha sugerido que la obesidad puede conducir a una detención en el aumento de la expectativa de vida observado en los Estados Unidos durante los siglos XIX y XX. [48] [49] En el caso de que la obesidad siga creciendo en las generaciones más nuevas, una disminución en el bienestar y la expectativa de vida en las generaciones futuras puede seguir degenerándose. Según Olshansky, la obesidad disminuye "la duración de la vida de las personas que son severamente obesas en un estimado de 5 a 20 años". [48] La historia muestra que la cantidad de años perdidos seguirá creciendo porque la probabilidad de obesidad en las nuevas generaciones es mayor. Los niños y adolescentes ahora experimentan obesidad a edades más tempranas. Están comiendo de manera menos saludable y se están volviendo menos activos, lo que posiblemente resulte en menos años de vida en comparación con sus padres. [48] La expectativa de vida para las generaciones más nuevas puede esperar ser menor debido a la obesidad y los riesgos de salud que pueden experimentar a una edad más avanzada.
Se ha producido un aumento de los problemas médicos relacionados con la obesidad, entre ellos la diabetes tipo II , la hipertensión , las enfermedades cardiovasculares y la discapacidad. [50] [51] En particular, la diabetes se ha convertido en la séptima causa principal de muerte en los Estados Unidos, [52] y el Departamento de Salud y Servicios Humanos de los Estados Unidos estimó en 2008 que cincuenta y siete millones de adultos de veinte años o más eran prediabéticos , 23,6 millones diabéticos y entre el 90 y el 95 % de estos últimos eran diabéticos tipo 2. [53]
También se ha demostrado que la obesidad aumenta la prevalencia de complicaciones durante el embarazo y el parto. Los bebés nacidos de mujeres obesas tienen casi tres veces más probabilidades de morir en el primer mes después del nacimiento y casi el doble de probabilidades de nacer muertos que los bebés nacidos de mujeres de peso normal. [54]
Predominio
El Centro Nacional de Estadísticas de Salud estima que, para 2015-2016 en los EE. UU., el 39,8 % de los adultos de 20 años o más eran obesos (incluido el 7,6 % con obesidad grave) y que otro 31,8 % tenía sobrepeso. [55] En la actualización del NCHS para 2018, las estadísticas sobre obesidad grave entre los adultos estadounidenses ya habían ascendido al 9,2 %, mientras que la prevalencia total de obesidad había alcanzado el 42,4 %. Esto también marcó la primera vez en la historia estadounidense en que las tasas de obesidad habían alcanzado o superado las 2/5 personas en cada grupo de edad adulta. [56]
Las tasas de obesidad han aumentado en todos los grupos de población de los Estados Unidos durante las últimas décadas. [57] Entre 1986 y 2000, la prevalencia de obesidad severa ( IMC ≥ 40 kg/m 2 ) se cuadriplicó, pasando de uno de cada doscientos estadounidenses a uno de cada cincuenta. La obesidad extrema ( IMC ≥ 50 kg/m 2 ) en adultos aumentó en un factor de cinco, pasando de uno de cada dos mil a uno de cada cuatrocientos. [58]
Estudios previos muestran a menudo que un menor nivel de ingresos se asocia con un mayor riesgo de obesidad. Los CDC vuelven a proporcionar las estadísticas y concluyen que “durante el período 2011-2014, la prevalencia de obesidad ajustada por edad entre los adultos fue menor en el grupo de mayores ingresos (31,2%) que en los otros grupos (40,8% [>130% a ≤350%] y 39,0% [≤130%])”. [59]
Se han observado aumentos similares en niños y adolescentes, y la prevalencia del sobrepeso en los grupos de edad pediátrica casi se triplicó durante el mismo período. Aproximadamente nueve millones de niños mayores de seis años son considerados obesos. Varios estudios recientes han demostrado que el aumento de la obesidad en los EE. UU. se está desacelerando, posiblemente debido a la saturación de los medios de comunicación orientados a la salud. [58]
Carrera

La obesidad se distribuye de manera desigual entre los grupos raciales en los Estados Unidos. [60] En general, la prevalencia de obesidad y obesidad severa fue más alta entre los adultos negros no hispanos y más baja entre los adultos asiáticos no hispanos. La prevalencia de obesidad entre los hombres no fue significativamente diferente entre los hombres blancos no hispanos, los negros no hispanos y los hispanos. [12] Algunas de estas razas tienden a poblar vecindarios de bajo nivel socioeconómico y pueden carecer de recursos como apoyo de atención médica, áreas de juego seguras y tiendas de comestibles con frutas y verduras asequibles . [61] Además, los hogares minoritarios pueden ser más propensos a la obesidad debido a las preferencias alimentarias culturales y las normas familiares. [62]
Blanco
La tasa de obesidad para adultos blancos de 18 años o más (superior a 30 IMC ) en los EE. UU. en 2015 fue del 29,7 %. [63] Para los hombres blancos adultos, la tasa de obesidad fue del 30,1 % en 2015. [64] Para las mujeres blancas adultas, la tasa de obesidad fue del 26,9 % en 2015. [64] Las estadísticas más recientes de la NHANES de las tasas de obesidad ajustadas por edad para adultos blancos de 20 años o más en los EE. UU. en 2016 fueron del 37,9 %. [65] Las tasas de obesidad de los hombres blancos y las mujeres blancas de los datos de NHANES 2016 fueron relativamente equivalentes, las tasas de obesidad fueron del 37,9 % y el 38,0 %, respectivamente. [66]
Negro o afroamericano
La tasa de obesidad para adultos negros de 18 años o más (superior a 30 IMC) en los EE. UU. en 2015 fue del 39,8 %. [63] Para los hombres negros adultos, la tasa de obesidad fue del 34,4 % en 2015. [64] Para las mujeres negras adultas, la tasa de obesidad fue del 44,7 % en 2015. [64] Las estadísticas más recientes de la NHANES de las tasas de obesidad ajustadas por edad para adultos negros de 20 años o más en los EE. UU. en 2016 fueron del 46,8 %. [65] Según las tasas de obesidad de los datos de NHANES 2016, los hombres negros tenían significativamente más bajas que las mujeres negras, sus tasas fueron del 36,9 % y el 54,8 %, respectivamente. [66]
Indio americano o nativo de Alaska
La tasa de obesidad de los adultos indígenas estadounidenses o nativos de Alaska (con un IMC superior a 30) en los EE. UU. en 2015 fue del 42,9 %. [63] Las cifras de los CDC no ofrecen un desglose por sexo de los adultos indígenas estadounidenses o nativos de Alaska. [63]
asiático
La tasa de obesidad para adultos asiáticos de 18 años o más (superior a 30 IMC) en los EE. UU. en 2015 fue del 10,7 %. [63] No se proporcionó un desglose por sexo para los adultos asiáticos en las cifras de los CDC. [63] En estadísticas más recientes de la NHANES en 2016 se proporcionó un desglose por sexo. Los adultos asiáticos de 20 años o más tenían una tasa de obesidad total del 12,7 %. La tasa entre los hombres asiáticos fue del 10,1 % y entre las mujeres asiáticas fue del 14,8 %. Los estadounidenses de origen asiático tienen tasas de obesidad sustancialmente más bajas que cualquier otro grupo racial o étnico.
Hispano o latino
La tasa de obesidad para la categoría de adultos hispanos o latinos de 18 años o más (IMC superior a 30) en los EE. UU. en 2015 fue del 31,8 %. [63] Para la categoría general de hombres hispanos o latinos, la tasa de obesidad fue del 31,6 % en 2015. [64] Para la categoría general de mujeres hispanas o latinas, la tasa de obesidad fue del 31,9 % en 2015. [64] Según las estadísticas más recientes de la NHANES en 2016, los adultos latinos tuvieron las tasas de obesidad general más altas. Los adultos latinos de 20 años o más habían alcanzado una tasa de obesidad del 47,0 %. [65] La tasa de los hombres latinos adultos fue del 43,1 %, la más alta de todos los hombres. Para las mujeres latinas adultas, la tasa fue del 50,6 %, lo que las coloca en segundo lugar después de las mujeres afroamericanas. [66]
Dentro de la categoría hispana o latina, se proporcionaron estadísticas de obesidad para mexicanos o mexicoamericanos, sin desglose por sexo. [63] La tasa de obesidad para adultos mexicanos o mexicoamericanos (con un IMC superior a 30) en los EE. UU. en 2015 fue del 35,2 %. [63]
Nativo de Hawái u otra isla del Pacífico
La tasa de obesidad en adultos nativos de Hawái u otras islas del Pacífico (con un IMC superior a 30) en los EE. UU. en 2015 fue del 33,4 %. [63] Las cifras de los CDC no ofrecen un desglose por sexo para los adultos nativos de Hawái u otras islas del Pacífico. [63]
Sexo
Más de 70 millones de adultos en los EE. UU. son obesos (35 millones de hombres y 35 millones de mujeres). 99 millones tienen sobrepeso (45 millones de mujeres y 54 millones de hombres). [67] Las estadísticas de NHANES 2016 mostraron que aproximadamente el 39,6 % de los adultos estadounidenses eran obesos. Los hombres tenían una tasa ajustada por edad del 37,9 % y las mujeres tenían una tasa ajustada por edad del 41,1 %. [65]
En mayo de 2017, los CDC proporcionaron una actualización de datos que indicaba que, en el caso de los adultos de 20 años o más, la tasa bruta de obesidad era del 39,8 % y la tasa ajustada por edad era del 39,7 %. Incluidos los obesos, el 71,6 % de todos los adultos estadounidenses de 20 años o más tenían sobrepeso. [68] [69]
Edad
Históricamente, la obesidad afectaba principalmente a los adultos, pero la obesidad infantil ha crecido significativamente en las últimas décadas. Desde mediados de la década de 1980 hasta mediados de la década de 2010, la obesidad se duplicó aproximadamente entre los niños estadounidenses de 2 a 5 años y se triplicó aproximadamente entre los jóvenes mayores de 6 años . [70] En general, la obesidad en los Estados Unidos alcanza su pico máximo durante los años de mediana edad. Durante el período 2015-16, la prevalencia de la obesidad entre los adultos de 20 a 39 años fue del 35,7%, entre los de 40 a 59 años, del 42,8%, y entre los de 60 años y más, del 41,0%. [71]
Recién nacidos
![[icono]](http://upload.wikimedia.org/wikipedia/commons/thumb/1/1c/Wiki_letter_w_cropped.svg/20px-Wiki_letter_w_cropped.svg.png) | Esta sección está vacía. Puedes ayudarnos agregándole algo. ( Diciembre 2022 ) |
Niños y adolescentes
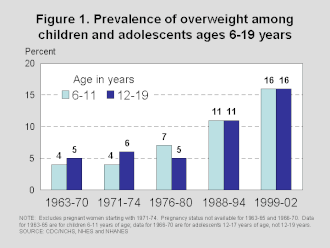
De 1980 a 2008, la prevalencia de obesidad en niños de 6 a 11 años se triplicó del 6,5% al 19,6%. La prevalencia de obesidad en adolescentes se triplicó con creces del 5% al 18,1% en el mismo período de tiempo. [72] En menos de una generación, el peso promedio de un niño ha aumentado en 5 kg en los Estados Unidos. [73] Los CDC informaron que, en 2014, el 17,2% de los jóvenes de 2 a 19 años fueron considerados obesos y otro 16,2% tenían sobrepeso. [74] Es decir, más de un tercio de los niños y adolescentes en los EE. UU. tenían sobrepeso u obesidad. Las estadísticas de una página de 2016-2017 en el sitio web oficial de los CDC indican que el 13,9% de los bebés y niños de 2 a 5 años, el 18,4% de los niños de 6 a 11 años y el 20,6% de los adolescentes de 12 a 19 años son obesos. [69] La prevalencia de la obesidad infantil en la sociedad actual preocupa a los profesionales de la salud porque muchos de estos niños desarrollan problemas de salud que normalmente no se observaban hasta la edad adulta. [75]
Algunas de las consecuencias de la obesidad infantil y adolescente son psicosociales. Los niños y adolescentes con sobrepeso son objeto de discriminación social y, por lo tanto, comienzan a comer por estrés. [76] El estrés psicológico que puede soportar un niño o adolescente debido al estigma social puede causar una baja autoestima que puede obstaculizar la capacidad social y atlética del niño después de la escuela, especialmente en las adolescentes regordetas, y podría continuar hasta la edad adulta. [77]
Los datos de las encuestas NHANES (1976-1980 y 2003-2006) muestran que la prevalencia de la obesidad ha aumentado: para los niños de 2 a 5 años, la prevalencia aumentó del 5,0% al 12,4%; para los de 6 a 11 años, la prevalencia aumentó del 6,5% al 19,6%; y para los de 12 a 19 años, la prevalencia aumentó del 5,0% al 17,6%. [78]
En 2000, aproximadamente el 39% de los niños (de 6 a 11 años) y el 17% de los adolescentes (de 12 a 19 años) tenían sobrepeso y un 15% adicional de niños y adolescentes estaban en riesgo de tener sobrepeso, según su IMC . [79]
Los análisis de las tendencias en el IMC elevado para la edad no mostraron ninguna tendencia estadísticamente significativa en los cuatro períodos de tiempo (1999-2000, 2001-2002, 2003-2004 y 2005-2006) ni para los niños ni para las niñas. En general, en 2003-2006, el 11,3% de los niños y adolescentes de 2 a 19 años estaban en o por encima del percentil 97 de las tablas de crecimiento del IMC para la edad de 2000 , el 16,3% estaban en o por encima del percentil 95 y el 31,9% estaban en o por encima del percentil 85. [80]
Los análisis de tendencias no indican ninguna tendencia significativa entre 1999 y 2000 y 2007-2008, excepto en el punto de corte más alto del IMC (IMC para la edad percentil 97) entre todos los niños de 6 a 19 años. En 2007-2008, el 9,5% de los bebés y niños pequeños estaban en o por encima del percentil 95 de las tablas de crecimiento de peso para la longitud en decúbito. Entre los niños y adolescentes de 2 a 19 años, el 11,9% estaban en o por encima del percentil 97 de las tablas de crecimiento de IMC para la edad; el 16,9% estaban en o por encima del percentil 95; y el 31,7% estaban en o por encima del percentil 85 del IMC para la edad. [81]
En resumen, entre 2003 y 2006, el 11,3% de los niños y adolescentes eran obesos y el 16,3% tenían sobrepeso. Se observó un ligero aumento en 2007 y 2008, cuando los datos registrados muestran que el 11,9% de los niños entre 6 y 19 años eran obesos y el 16,9% tenían sobrepeso. Los datos registrados en la primera encuesta se obtuvieron midiendo a 8.165 niños mayores de cuatro años y los de la segunda se obtuvieron midiendo a 3.281 niños.
"Más del 80 por ciento de los niños afectados llegan a tener sobrepeso en la edad adulta, a menudo con problemas de salud de por vida". [82] Los niños no sólo corren un alto riesgo de padecer diabetes, colesterol alto y presión arterial alta, sino que la obesidad también afecta al desarrollo psicológico del niño. Pueden surgir problemas sociales que tienen un efecto dominó, causando una baja autoestima que más tarde puede derivar en trastornos alimentarios .
Adultos
Hay más adultos estadounidenses obesos que aquellos que simplemente tienen sobrepeso. [83] Según un estudio publicado en The Journal of the American Medical Association ( JAMA ), en 2008, la tasa de obesidad entre los adultos estadounidenses se estimó en un 32,2% para los hombres y un 35,5% para las mujeres; estas tasas fueron confirmadas aproximadamente por los CDC nuevamente para 2009-2010. Una encuesta de Gallup encontró que el 41% de los adultos estadounidenses, en promedio, de 2017 a 2021, se han caracterizado como personas con sobrepeso, mientras que la ligera mayoría (53%) ha dicho que su peso es adecuado y el 5% informó que tiene bajo peso. [84] Aunque la tasa de mujeres se ha mantenido estable durante la década anterior, la tasa de obesidad de los hombres continuó aumentando entre 1999 y 2008, según las notas del estudio de JAMA. [ cita requerida ] Además, "la prevalencia de obesidad en adultos de 20 a 74 años aumentó en 7,9 puntos porcentuales para los hombres y en 8,9 puntos porcentuales para las mujeres entre 1976-1980 y 1988-1994, y posteriormente en 7,1 puntos porcentuales para los hombres y en 8,1 puntos porcentuales para las mujeres entre 1988-1994 y 1999-2000". [85] [86] Según los CDC, la obesidad se ha mantenido consistentemente como la más alta entre los adultos de mediana edad desde 2011. En la actualización más reciente, el 44,8% de los estadounidenses de entre cuarenta y cincuenta años se calificaron como obesos; mientras tanto, el 40% de los adultos jóvenes y el 42,4% de los adultos mayores eran obesos. [10] [55] [56]
Anciano
Aunque se ha informado de casos de obesidad en ancianos, las cifras siguen siendo significativamente inferiores a los niveles observados en la población adulta joven. Se especula que los factores socioeconómicos pueden desempeñar un papel en este grupo de edad en lo que respecta al desarrollo de la obesidad. [87] La obesidad en los ancianos aumenta los costos de atención médica. [ aclaración necesaria ] Los hogares de ancianos no están equipados con el equipo adecuado necesario para mantener un entorno seguro para los residentes obesos. [ cita requerida ] Si no se gira a un paciente postrado en cama por mucho tiempo, aumentan las probabilidades de que se forme una úlcera por presión. Si la úlcera no se trata, el paciente deberá ser hospitalizado y se le colocará un aspirador de heridas . [88]
Prevalencia por estado y territorio


Las siguientes cifras son el promedio de los datos de adultos de 2005 a 2007 recopilados por el programa BRFSS de los CDC [89] y los datos de niños de 2003-2004 [A] de la Encuesta Nacional de Salud Infantil. [90] [91] También hay datos de un estudio más reciente de los CDC de 2016 de los 50 estados más el Distrito de Columbia , Puerto Rico , las Islas Vírgenes de los Estados Unidos y Guam . [92]
Se debe tener cuidado al interpretar estas cifras, ya que se basan en encuestas de autoinforme en las que se pidió a las personas (o, en el caso de los niños y adolescentes, a sus padres) que informaran sobre su altura y peso. Es común que se sobreestime la altura y se subestime el peso, lo que a veces da como resultado estimaciones significativamente inferiores. Un estudio estimó que la diferencia entre la obesidad real y la autodeclarada era del 7% entre los hombres y del 13% entre las mujeres en 2002, con tendencia a aumentar. [93]
El estudio REGARDS, de larga duración y publicado en la revista Obesity en 2014, reunió a personas de las nueve regiones censales y midió su altura y peso. Los datos recopilados no coincidían con los datos de la encuesta telefónica de los CDC que se utilizó para crear el siguiente gráfico. REGARDS descubrió que la región centro-norte occidental (Dakota del Norte, Dakota del Sur, Minnesota, Misuri, Nebraska e Iowa) y la región centro-norte oriental (Illinois, Ohio, Wisconsin, Michigan e Indiana) eran las peores en cuanto a cifras de obesidad, no la región centro-sur oriental (Tennessee, Mississippi, Alabama, Kentucky), como se había pensado anteriormente. [94] El Dr. PH [ aclaración necesaria ] , profesor del Departamento de Bioestadística de la Escuela de Salud Pública de la UAB George Howard, explica que "preguntarle a alguien cuánto pesa es probablemente la segunda peor pregunta, después de cuánto dinero gana", "A partir de investigaciones anteriores, sabemos que las mujeres tienden a subestimar su peso y los hombres tienden a sobreestimar su altura". Howard dijo que en cuanto a la equivalencia entre los conjuntos de datos auto-reportados y medidos, la región del centro-sur este mostró la menor cantidad de errores de reporte. "Esto sugiere que las personas del sur se acercan más a decir la verdad que las personas de otras regiones, tal vez porque en el sur no existe el estigma social de ser obeso como lo hay en otras regiones". [95]
La zona de Estados Unidos con la tasa de obesidad más alta es Samoa Americana (75% obesos y 95% con sobrepeso). [96]
| Estados , distritos y territorios | Clasificación de la obesidad | Adultos obesos | Adultos con sobrepeso (incluidos los obesos) (mediados de la década de 2000) | Niños y adolescentes obesos (mediados de la década de 2000) [97] | |
|---|---|---|---|---|---|
| (mediados de la década de 2000) | (2020) [92] [98] | ||||
 Alabama Alabama | 5 | 30,1% | 36,3% | 65,4% | 16,7% |
 Alaska Alaska | 9 | 27,3% | 34,2% | 64,5% | 11,1% |
 Samoa Americana Samoa Americana | — | — | 75% [96] | 95% [99] | 35% [96] [100] |
 Arizona Arizona | 30 | 23,3% | 29,5% | 59,5% | 12,2% |
 Arkansas Arkansas | 7 | 28,1% | 35,0% | 64,7% | 16,4% |
 California California | 48 | 23,1% | 25,1% | 59,4% | 13,2% |
 Colorado Colorado | 51 | 21,0% | 22,6% | 55,0% | 9,9% |
 Connecticut Connecticut | 42 | 20,8% | 26,9% | 58,7% | 12,3% |
 Delaware Delaware | 23 | 25,9% | 31,8% | 63,9% | 22,8% |
 Distrito de Columbia Distrito de Columbia | 50 | 22,1% | 23,0% | 55,0% | 14,8% |
 Florida Florida | 35 | 23,3% | 28,4% | 60,8% | 14,4% |
 Georgia Georgia | 24 | 27,5% | 31,6% | 63,3% | 16,4% |
 Guam Guam | — | — | 28,3% | — | 22% [101] |
 Hawai Hawai | 49 | 20,7% | 23,8% | 55,3% | 13,3% |
 Idaho Idaho | 32 | 24,6% | 29,3% | 61,4% | 10,1% |
 Illinois Illinois | 27 | 25,3% | 31,1% | 61,8% | 15,8% |
 Indiana Indiana | 12 | 27,5% | 33,6% | 62,8% | 15,6% |
 Iowa Iowa | 4 | 26,3% | 36,4% | 63,4% | 12,5% |
 Kansas Kansas | 18 | 25,8% | 32,4% | 62,3% | 14,0% |
 Kentucky Kentucky | 8 | 28,4% | 34,3% | 66,8% | 20,6% |
 Luisiana Luisiana | 6 | 29,5% | 36,2% | 64,2% | 17,2% |
 Maine Maine | 33 | 23,7% | 29,1% | 60,8% | 12,7% |
 Maryland Maryland | 26 | 25,2% | 31,3% | 61,5% | 13,3% |
 Massachusetts Massachusetts | 44 | 20,9% | 25,9% | 56,8% | 13,6% |
 Michigan Michigan | 19 | 27,7% | 32,3% | 63,9% | 14,5% |
 Minnesota Minnesota | 35 | 24,8% | 28,4% | 61,9% | 10,1% |
 Misisipí Misisipí | 2 | 34,4% | 37,3% | 67,4% | 17,8% |
 Misuri Misuri | 17 | 27,4% | 32,5% | 63,3% | 15,6% |
 Montana Montana | 46 | 21,7% | 25,3% | 59,6% | 11,1% |
 Nebraska Nebraska | 15 | 26,5% | 32,8% | 63,9% | 11,9% |
 Nevada Nevada | 43 | 23,6% | 26,7% | 61,8% | 12,4% |
 Nuevo Hampshire Nuevo Hampshire | 38 | 23,6% | 28,1% | 60,8% | 12,9% |
 Nueva Jersey Nueva Jersey | 41 | 22,9% | 27,3% | 60,5% | 13,7% |
 Nuevo Méjico Nuevo Méjico | 35 | 23,3% | 28,4% | 60,3% | 16,8% |
 Nueva York Nueva York | 45 | 23,5% | 25,7% | 60,0% | 15,3% |
 Carolina del Norte Carolina del Norte | 20 | 27,1% | 32,1% | 63,4% | 19,3% |
 Dakota del Norte Dakota del Norte | 13 | 25,9% | 33,2% | 64,5% | 12,1% |
 Islas Marianas del Norte Islas Marianas del Norte | — | — | — | — | 16% [102] |
 Ohio Ohio | 11 | 26,9% | 33,8% | 63,3% | 14,2% |
 Oklahoma Oklahoma | 3 | 28,1% | 36,5% | 64,2% | 15,4% |
 Oregón Oregón | 31 | 25,0% | 29,4% | 60,8% | 14,1% |
 Pensilvania Pensilvania | 24 | 25,7% | 31,6% | 61,9% | 13,3% |
 Puerto Rico Puerto Rico | — | — | 30,7% | — | 26% [103] [104] |
 Rhode Island Rhode Island | 29 | 21,4% | 30,0% | 60,4% | 11,9% |
 Carolina del Sur Carolina del Sur | 10 | 29,2% | 34,1% | 65,1% | 18,9% |
 Dakota del Sur Dakota del Sur | 22 | 26,1% | 31,9% | 64,2% | 12,1% |
 Tennesse Tennesse | 15 | 29,0% | 32,8% | 65,0% | 20,0% |
 Texas Texas | 14 | 27,2% | 33,0% | 64,1% | 19,1% |
 Utah Utah | 46 | 21,8% | 25,3% | 56,4% | 8,5% |
 Vermont Vermont | 40 | 21,1% | 27,6% | 56,9% | 11,3% |
 Islas Vírgenes de los Estados Unidos Islas Vírgenes de los Estados Unidos | — | — | 32,5% | — | — |
 Virginia Virginia | 28 | 25,2% | 30,1% | 61,6% | 13,8% |
 Washington Washington | 39 | 24,5% | 27,7% | 60,7% | 10,8% |
 Virginia Occidental Virginia Occidental | 1 | 30,6% | 38,1% | 66,8% | 20,9% |
 Wisconsin Wisconsin | 21 | 25,5% | 32,0% | 62,4% | 13,5% |
 Wyoming Wyoming | 34 | 24,0% | 28,8% | 61,7% | 8,7% |
^ Excepto territorios, cuyos datos van desde finales de la década de 2000 hasta la década de 2010
Costos totales para los EE.UU.
La obesidad ha sido citada como un factor que contribuye a aproximadamente 100.000–400.000 muertes en los Estados Unidos por año [57] (incluyendo un aumento de la morbilidad en accidentes automovilísticos) [105] y ha aumentado el uso y los gastos de atención médica, [51] [106] [107] [108] costando a la sociedad aproximadamente $117 mil millones en costos directos (servicios preventivos, de diagnóstico y de tratamiento relacionados con el peso) e indirectos (ausentismo, pérdida de ingresos futuros debido a muerte prematura). [109] Esto excede los costos de atención médica asociados con el tabaquismo o el consumo problemático de alcohol [108] y, según una estimación, representa entre el 6% y el 12% de los gastos nacionales de atención médica en los Estados Unidos [110] (aunque otra estimación indica que la cifra está entre el 5% y el 10%). [111]
Los programas Medicare y Medicaid soportan aproximadamente la mitad de este costo. [108] Los costos hospitalarios anuales para el tratamiento de enfermedades relacionadas con la obesidad en niños se triplicaron, de US$ 35 millones a US$ 127 millones, en el período de 1979 a 1999, [112] y los costos de atención médica para pacientes hospitalizados y ambulatorios aumentaron drásticamente en US$ 395 por persona por año. [107]
Estas tendencias en los costos de atención médica asociados con la obesidad pediátrica y sus comorbilidades son asombrosas, e instan al Cirujano General a predecir que la morbilidad y mortalidad prevenibles asociadas con la obesidad pueden superar a las asociadas con el tabaquismo. [106] [113] Además, se estima que la probabilidad de que la obesidad infantil persista hasta la edad adulta aumenta de aproximadamente el veinte por ciento a los cuatro años de edad a aproximadamente el ochenta por ciento en la adolescencia, [114] y es probable que estas comorbilidades de la obesidad persistan hasta la edad adulta. [115]
En el ejército
Se estima que en 2004 un 16% del personal militar en servicio activo de los Estados Unidos era obeso, y que el coste de la cirugía bariátrica correctiva para los militares alcanzó los 15 millones de dólares en 2002. La obesidad es actualmente la principal causa de baja del personal uniformado. [116] Un análisis financiero publicado en 2007 mostró además que el tratamiento de enfermedades y trastornos asociados a la obesidad cuesta a los militares 1.100 millones de dólares anuales. Además, el análisis encontró que el aumento del ausentismo del personal obeso o con sobrepeso ascendía a otros 658.000 días de trabajo perdidos por año. Esta pérdida de productividad es mayor que la pérdida de productividad en el ejército debido al alto consumo de alcohol, que se determinó en 548.000 días de trabajo. Los problemas asociados a la obesidad se manifestaron además en bajas tempranas debido a la incapacidad de cumplir con los estándares de peso. Aproximadamente 1200 reclutas militares fueron dados de baja por esta razón en 2006. [117]
El aumento de la obesidad ha provocado que menos ciudadanos puedan alistarse en el ejército y, por lo tanto, haya más dificultades para el reclutamiento en las fuerzas armadas. En 2005, 9 millones de adultos de entre 17 y 24 años, o el 27%, tenían demasiado sobrepeso para ser considerados para el servicio militar. [118] A modo de comparación, sólo el 6% de los hombres en edad militar en 1960 habrían superado los estándares de peso actuales del ejército estadounidense. El exceso de peso es la razón más común de descalificación médica y representa el rechazo del 23,3% de todos los reclutas del ejército. De aquellos que no cumplieron con los requisitos de peso pero aún así ingresaron en el ejército, el 80% lo dejaron antes de completar su primer período de alistamiento. [119] A la luz de estos acontecimientos, organizaciones como Mission: Readiness, formada por generales y almirantes retirados, han abogado por centrarse en la educación sanitaria infantil para combatir el efecto de la obesidad en el ejército. [120]
Alojamiento
[121] Junto con la obesidad llegaron las adaptaciones que se hicieron a los productos estadounidenses. En 2006, los asientos de seguridad para niños se modificaron para los 250.000 niños estadounidenses obesos de seis años o menos. [122] Los obesos incurren en costos adicionales para ellos mismos y para las aerolíneas cuando vuelan. El peso es un componente importante de la fórmula que se utiliza para el despegue de los aviones y para que estos puedan volar con éxito hasta el destino deseado. Debido a los límites de peso que se tomaron en cuenta para los vuelos en 2000, las aerolíneas gastaron 275 millones de dólares en 350 millones de galones adicionales de combustible para compensar el peso adicional para viajar. [122] También se han realizado adaptaciones en los entornos laborales para los trabajadores, incluidas aquellas como sillas sin apoyabrazos y acceso para trabajar fuera de la oficina. [123] La seguridad ocupacional puede requerir adaptaciones como sillas de oficina más anchas y robustas que permitan trabajar de manera segura y cómoda. [ cita requerida ]
Esfuerzos contra la obesidad
El Centro Nacional de Estadísticas de Salud informó en noviembre de 2015:
Las tendencias en la prevalencia de la obesidad no muestran un aumento entre los jóvenes desde 2003-2004, pero sí muestran un aumento tanto en adultos como en jóvenes desde 1999-2000 hasta 2013-2014. No se observaron diferencias significativas entre 2011-2012 y 2013-2014 ni en jóvenes ni en adultos. [124]
Bajo la presión de los padres y los defensores de la lucha contra la obesidad, muchos distritos escolares decidieron prohibir las gaseosas , la comida chatarra y los dulces en las máquinas expendedoras y las cafeterías. [125] Los legisladores estatales de California, por ejemplo, aprobaron leyes que prohibían la venta de aperitivos y bebidas dispensadas por máquinas en las escuelas primarias en 2003, a pesar de las objeciones de la Asociación de Refrescos de California-Nevada. El estado siguió más recientemente con una legislación para prohibir las ventas de gaseosas en las escuelas secundarias a partir del 1 de julio de 2009, y el déficit de ingresos escolares se compensará con un aumento de la financiación de los programas de almuerzos escolares. [126] Una ley similar aprobada por la Asamblea General de Connecticut en junio de 2005 fue vetada por la gobernadora Jodi Rell , quien declaró que la legislación "socava el control y la responsabilidad de los padres con niños en edad escolar". [127]
A mediados de 2006, la Asociación Estadounidense de Bebidas (que incluye a Cadbury , Coca-Cola y PepsiCo ) acordó prohibir voluntariamente la venta de todas las bebidas con alto contenido calórico y todas las bebidas en envases de más de 8, 10 y 12 onzas en las escuelas primarias, secundarias y preparatorias, respectivamente. [128] [129]
Se han desarrollado muchas estrategias para intentar controlar los problemas de obesidad. Un cambio rentable a nivel de población son los impuestos a las bebidas azucaradas. Las intervenciones como los impuestos pueden ser una forma poderosa de mejorar el panorama económico del entorno alimentario. Según Circulation, “las bebidas con azúcar agregada son las principales candidatas a los impuestos; constituyen más del 10% de la ingesta calórica a nivel nacional y aportan poco o ningún valor nutricional”. El aumento de peso se debe al consumo de estas bebidas azucaradas junto con otros problemas de salud como diabetes, hipertensión y más.
Un impuesto de un centavo por onza sobre las bebidas azucaradas aumentaría el precio de venta de estas bebidas en un 20% aproximadamente. Se han realizado muchos estudios y se ha demostrado que ha habido una reducción del 14% al 20% en el consumo de estas bebidas gravadas. El peso de las personas determinará si eligen opciones más saludables o no para reemplazar estas bebidas azucaradas. Este interés por los impuestos sobre las bebidas ha ido ganando popularidad en todo Estados Unidos. Según Circulation, "Se consideraron como una medida a nivel federal para financiar la reforma de la atención sanitaria en 2009 y se propusieron en 11 estados y 2 ciudades importantes en el ciclo legislativo de 2009 a 2010". Ha habido cierta resistencia por parte de la industria de las bebidas. Los responsables políticos están considerando cada vez más a la industria de las bebidas para promover la salud pública.
Organizaciones sin fines de lucro como HealthCorps trabajan para educar a las personas sobre una alimentación saludable y abogan por opciones alimentarias saludables en un esfuerzo por combatir la obesidad. [130]
La ex primera dama estadounidense Michelle Obama encabezó una iniciativa para combatir la obesidad infantil llamada Let's Move!. Obama dijo que su objetivo era eliminar la obesidad "en una generación". Let's Move! se ha asociado con otros programas. [131] Caminar o ir en bicicleta a la escuela ayuda a los niños a aumentar su actividad física. [22]
Programas como Eat Smart, Move More, Weigh Less (Come inteligentemente, muévete más, pesa menos) , desarrollado en 2007 por equipos de escritores de la Universidad Estatal de Carolina del Norte y la División de Salud Pública de Carolina del Norte, y ahora disponibles más allá de Carolina del Norte, tienen como objetivo combatir la obesidad mediante una combinación de alimentación saludable y mayor ejercicio. [132]
En 2008, el estado de Pensilvania promulgó una ley, la "Iniciativa de política de nutrición escolar", dirigida a los alumnos de primaria. Estas "intervenciones incluyeron la eliminación de todos los refrescos, bebidas azucaradas y aperitivos poco saludables en determinadas escuelas, 'marketing social' para fomentar el consumo de alimentos nutritivos y la divulgación entre los padres". [133] Los resultados fueron una "reducción del 50 por ciento en la incidencia de la obesidad y el sobrepeso", en comparación con los individuos que no formaron parte del estudio. [133]
En la última década, se han puesto en marcha programas escolares destinados a la prevención y el tratamiento de la obesidad infantil. Hay pruebas de que los programas escolares a largo plazo han sido eficaces para reducir la prevalencia de la obesidad infantil. [134]
Durante dos años, Gary Bennett, profesor de psicología y salud global de la Universidad de Duke, y ocho colegas siguieron a 365 pacientes obesos que ya habían desarrollado hipertensión. Descubrieron que la retroalimentación médica regular, el autocontrol y un conjunto de objetivos personalizados pueden ayudar a los pacientes obesos en un entorno de atención primaria a perder peso y mantenerlo. [135]
Los principales fabricantes estadounidenses de alimentos procesados , conscientes de la posible contribución de sus productos a la epidemia de obesidad, se reunieron y discutieron el problema ya el 8 de abril de 1999; sin embargo, se consideró una estrategia proactiva y se rechazó. Como regla general, optimizar la cantidad de sal, azúcar y grasa en un producto mejorará su palatabilidad y rentabilidad. Reducir la sal, el azúcar y la grasa, con fines de salud pública, tenía el potencial de disminuir la palatabilidad y la rentabilidad. [136]
La influencia de los medios de comunicación puede desempeñar un papel importante en la prevención de la obesidad, ya que tiene la capacidad de impulsar muchos de los principales métodos de prevención e intervención que se utilizan en la actualidad, incluida la modificación del estilo de vida. Los medios de comunicación también tienen una gran influencia en los niños y adolescentes, ya que promueven una imagen corporal saludable y establecen objetivos sociales para mejorar el estilo de vida. Algunos ejemplos de influencia de los medios de comunicación son el apoyo a la campaña "Let's Move!" y al programa MyPlate iniciado por Michelle Obama, y la campaña Play60 de la NFL. Estas campañas promueven la actividad física en un esfuerzo por reducir la obesidad, especialmente en los niños. [137]
En 2011, la administración Obama introdujo una Iniciativa de Financiamiento de Alimentos Saludables de 400 millones de dólares, cuyo objetivo es "crear empleos y desarrollo económico, y establecer oportunidades de mercado para agricultores y ganaderos", como lo describió el secretario de agricultura , Tom Vilsack . [138]
En Estados Unidos se han recomendado y aplicado enfoques basados en la población. La obesidad es compleja porque afecta a múltiples entornos, involucra a múltiples industrias y sectores, y afecta tanto a la ingesta como al gasto de energía. Las políticas a nivel federal incluyen la Ley de Niños Saludables y Sin Hambre, el programa de Educación del Programa de Asistencia Nutricional Suplementaria y la financiación de Rutas Seguras a la Escuela. (PMC) La Ley de Niños Saludables y Sin Hambre de 2010 ayudó a proporcionar estándares nutricionales para comidas y bebidas a través de una variedad de programas que afectan a 50 millones de niños diariamente en 99.000 escuelas. El riesgo de obesidad disminuye cada año para los niños que viven en la pobreza. Los resultados sugieren que los estándares nutricionales basados en la ciencia de la Ley de Niños Saludables y Sin Hambre deben mantenerse para apoyar el crecimiento saludable, especialmente entre los niños que viven en la pobreza, según Health Affairs.
El programa de educación sobre asistencia nutricional suplementaria (SNAP-Ed) es un enfoque que ayuda a las personas a mantenerse sanas y activas. Este programa enseña a las personas a administrar sus dólares de SNAP, a comprar y cocinar alimentos saludables y a mantenerse activos. Se asocian con organizaciones estatales y locales para llegar a las personas donde se encuentran. Algunas de sus iniciativas incluyen clases de educación nutricional, mejora de políticas, campañas en las redes sociales y más. SNAP-Ed mejora de manera directa y sostenible la seguridad alimentaria, ya sea con o sin asistencia alimentaria. La educación nutricional es fundamental para mejorar la seguridad alimentaria en la población de bajos ingresos de los EE. UU.
Safe Routes to School es una iniciativa que permite que los niños puedan ir y volver de la escuela caminando o en bicicleta de forma segura y cómoda. El objetivo es que más niños mejoren su seguridad, aumenten su salud y su actividad física, y que más niños vayan a la escuela caminando o en bicicleta. Los estudios demuestran que los programas Safe Routes to School son eficaces para aumentar las tasas de desplazamientos a la escuela en bicicleta y caminando y para reducir las lesiones (Safe Routes Partnership).
Según los autores del estudio sobre el estado de la obesidad infantil, su atención se centró en unos pocos programas y políticas relacionados con los niños. El Programa de Atención Alimentaria para Niños y Adultos (CACFP, por sus siglas en inglés) proporciona fondos federales a muchos estados para reembolsar a los proveedores el costo de proporcionar comidas saludables a los niños y adultos a su cargo. Alrededor de 4,3 millones de niños y 130.000 adultos participan en este programa cada año. Los proveedores deben cumplir con los estándares nutricionales mínimos para recibir el reembolso. Algunos de sus requisitos nutricionales son más cereales integrales, una mayor variedad de frutas y verduras, azúcares añadidos libres y menos grasas saturadas. El objetivo es aumentar la ingesta de estos alimentos saludables por parte de los niños, reducir su consumo de postres a base de cereales y mejorar su salud general. Se han realizado investigaciones sobre este programa y se ha descubierto que la participación en el CACFP aumenta moderadamente el consumo de leche y verduras entre los niños y ayuda a regular su peso.
Otro programa de educación infantil que ayuda a preparar a los niños para la escuela brindándoles educación, salud y servicios sociales es Head Start. Este programa llega a más de un millón de niños que tienen problemas económicos familiares cada año. Early Head Start atiende a niños de hasta tres años y a mujeres embarazadas. Los programas Head Start y Early Head Start participan en el CATFP o en los programas federales de comidas escolares. Las investigaciones muestran que los niños que participan en Head Start tienen más probabilidades de comer mejor que los niños que no participan en este programa.
Etiquetado de alimentos
En última instancia, los gobiernos federales y locales de los EE. UU. están dispuestos a crear soluciones políticas que reduzcan los índices de obesidad "recomendando educación nutricional, fomentando el ejercicio y pidiendo a la industria de alimentos y bebidas que promueva prácticas saludables de manera voluntaria". [133] En 2008, la ciudad de Nueva York fue la primera ciudad en aprobar un "proyecto de ley de etiquetado" que "requiere que los restaurantes" en varias ciudades y estados "publicen el contenido calórico de todos los elementos regulares del menú, en un lugar destacado y utilizando la misma fuente y formato que el precio". [133]
Además, añadir mejores etiquetas a los alimentos y bebidas puede ayudar a mejorar la dieta. Según un estudio de 2021, se ha demostrado que un etiquetado adecuado en la parte frontal de los productos reduce la cantidad de alimentos poco saludables que se compran. Por otro lado, ha habido un aumento en las compras de productos más saludables. Estas etiquetas ayudan a los consumidores a ser más conscientes de la salud de los alimentos que compran. [139]
Muchos estados han comenzado a adoptar políticas que permiten solo bebidas más saludables, como leche y agua. En general, la Ley de Atención Médica Asequible (ACA, por sus siglas en inglés) comenzó a exigir que los restaurantes de cadena publiquen información sobre calorías en sus menús, tableros de menú y brinden información nutricional adicional, como grasas saturadas y azúcares agregados, a los clientes que lo soliciten. Las reglas de la Administración de Alimentos y Medicamentos que hacen cumplir esta disposición entraron en vigencia en 2018. Se ha aplicado a supermercados, tiendas de conveniencia, delicatessen, cines y estadios. Los minoristas con menos de 20 sucursales no tienen que cumplir con estas reglas. Se ha demostrado que los beneficios de esta etiqueta de calorías han aumentado la conciencia y se ha reducido la cantidad de calorías compradas. Además, se ha demostrado que reduce la ingesta de calorías y el tamaño de las porciones. Un ahorro neto total de $ 8 mil millones en 20 años se ahorrará con la política de etiquetado de menús, según un análisis de impacto regulatorio de la FDA.
Véase también
- Red Internacional EPODE , la red de prevención de la obesidad más grande del mundo
- Movimiento de aceptación de la gordura
- El hambre en Estados Unidos
- Lista de países según índice de masa corporal (IMC)
- Obesógeno
- World Fit , un programa del Comité Olímpico de los Estados Unidos
Documentales
Personajes ficticios
- Televisión: Fat Albert , Eric Cartman , Peter Griffin , Homer Simpson
- Videojuegos: Fat Princess , Rufus (Street Fighter)
- Otros: Blob (Marvel Comics) , Butterball Cenobite (cómics y películas)
Referencias
- ^ ab "Obesidad: síntomas y causas". Mayo Clinic . Consultado el 19 de octubre de 2022 .
- ^ "Acerca del IMC en adultos" . Consultado el 17 de marzo de 2020 .
- ^ "Definición de sobrepeso y obesidad en adultos" . Consultado el 17 de marzo de 2020 .
- ^ "Obesidad de clase III (antes conocida como obesidad mórbida)" . Consultado el 16 de septiembre de 2023 .
- ^ "Definición de la obesidad infantil". CDC . Consultado el 17 de agosto de 2019 .
- ^ Cawley J, Biener A, Meyerhoefer C, Ding Y, Zvenyach T, Smolarz BG, Ramasamy A (marzo de 2021). "Costos médicos directos de la obesidad en los Estados Unidos y los estados más poblados". Revista de atención médica administrada y farmacia especializada . 27 (3): 354–366. doi :10.18553/jmcp.2021.20410. PMC 10394178. PMID 33470881. S2CID 231652039 .
- ^ van Baal PH, Polder JJ, de Wit GA, Hoogenveen RT, Feenstra TL, Boshuizen HC, et al. (febrero de 2008). "Costos médicos de por vida de la obesidad: la prevención no cura el aumento del gasto sanitario". PLOS Medicine . 5 (2): e29. doi : 10.1371/journal.pmed.0050029 . PMC 2225430 . PMID 18254654.
- ^ Cawley J, Biener A, Meyerhoefer C, Ding Y, Zvenyach T, Smolarz BG, Ramasamy A (julio de 2021). "Costos de ausentismo laboral asociados a la obesidad en Estados Unidos: estimaciones a nivel nacional y estatal". Revista de medicina ocupacional y ambiental . 63 (7): 565–573. doi : 10.1097/JOM.0000000000002198 . PMID 33769330. S2CID 232365556.
- ^ Ogden C (noviembre de 2015). «Prevalencia de la obesidad entre adultos y jóvenes: Estados Unidos, 2011-2014» (PDF) . CDC . Consultado el 22 de junio de 2020 .
- ^ ab "Datos sobre la obesidad en adultos". Centros para el Control y la Prevención de Enfermedades . Consultado el 22 de noviembre de 2015 .
- ^ "Datos sobre la obesidad infantil". Centros para el Control y la Prevención de Enfermedades . Consultado el 22 de noviembre de 2015 .
- ^ ab Hales CM, Carroll MD, Fryar CD, Ogden CL (2020). Prevalencia de la obesidad entre adultos y jóvenes: Estados Unidos, 2017-2018 (PDF) (informe de datos del NCHS, n.º 360). Hyattsville, MD: Centro Nacional de Estadísticas de Salud . Recuperado el 6 de mayo de 2020 – a través de www.cdc.gov.
- ^ "Publicación anticipada de estimaciones seleccionadas basadas en datos de la Encuesta Nacional de Salud por Entrevista de 2004" (PDF) . CDC NCHS . 21 de junio de 2005 . Consultado el 15 de marzo de 2008 .
- ^ "Publicación anticipada de estimaciones seleccionadas basadas en datos de la Encuesta Nacional de Salud de enero a junio de 2007 (12/2007)" (PDF) . CDC NCHS . 19 de noviembre de 2007 . Consultado el 15 de marzo de 2008 .
- ^ "Tabla 71" (PDF) . Centros para el Control y la Prevención de Enfermedades . Consultado el 14 de octubre de 2017 .
- ^ "Tendencias de obesidad en Estados Unidos". Centro para el Control de Enfermedades . Archivado desde el original el 10 de mayo de 2013. Consultado el 23 de julio de 2011 .
- ^ "Tendencias nacionales de obesidad". CDC NCHS . 2010. Archivado desde el original el 25 de agosto de 2009 . Consultado el 26 de marzo de 2012 .
- ^ "Los 10 estados más saludables de Estados Unidos". Universidad de Illinois en Chicago . 15 de julio de 2014. Archivado desde el original el 9 de octubre de 2014. Consultado el 18 de septiembre de 2014 .
- ^ "Se proyecta que cerca de la mitad de la población de Estados Unidos tendrá obesidad en 2030". Harvard Gazette . 18 de diciembre de 2019 . Consultado el 13 de marzo de 2020 .
- ^ Ward ZJ, Bleich SN, Cradock AL, Barrett JL, Giles CM, Flax C, et al. (diciembre de 2019). "Prevalencia proyectada a nivel estatal de EE. UU. de obesidad en adultos y obesidad grave". The New England Journal of Medicine . 381 (25): 2440–2450. doi : 10.1056/NEJMsa1909301 . PMID 31851800.
- ^ "Es posible que hayamos superado el pico de obesidad". Financial Times . 3 de octubre de 2024 . Consultado el 5 de octubre de 2024 .
- ^ ab Rippe J (2012). Obesidad: prevención y tratamiento . Boca Raton: CRC Press. ISBN 978-1-4398-3671-2.
- ^ "Obesidad infantil". 30 de abril de 2005. Consultado el 31 de marzo de 2010 .
- ^ ab Wang Y, Beydoun MA, Liang L, Caballero B, Kumanyika SK (octubre de 2008). "¿Todos los estadounidenses tendrán sobrepeso u obesidad? Estimación de la progresión y el costo de la epidemia de obesidad en los EE. UU." Obesity . 16 (10): 2323–30. doi :10.1038/oby.2008.351. PMID 18719634. S2CID 40159882.
- ^ "Los efectos de los cupones de alimentos en la obesidad" . Consultado el 2 de junio de 2012 .
- ^ Smith P (agosto de 2011). "Come tus verduras". Sky (Delta) . págs. 52-53.
- ^ Singh GK, Siahpush M, Hiatt RA, Timsina LR (febrero de 2011). "Aumentos dramáticos en la prevalencia de obesidad y sobrepeso y en el índice de masa corporal entre grupos étnicos inmigrantes y de clase social en los Estados Unidos, 1976-2008". Journal of Community Health . 36 (1): 94–110. doi :10.1007/s10900-010-9287-9. PMC 3020302 . PMID 20549318.
- ^ abc Chen M, Creger T, Howard V, Judd SE, Harrington KF, Fontaine KR (febrero de 2019). "Asociación del entorno alimentario comunitario y la obesidad entre adultos estadounidenses: un análisis del sistema de información geográfica". Revista de epidemiología y salud comunitaria . 73 (2): 148–155. doi :10.1136/jech-2018-210838. PMC 9105746 . PMID 30397025.
- ^ Cerceo, Elizabeth y Sharma, Elena y Boguslavsky, Anne y Rachoin, Jean-Sebastien. (2023). Impacto de los entornos alimentarios en las tasas de obesidad: un análisis a nivel estatal. Journal of Obesity. 2023. 1-7. 10.1155/2023/5052613.
- ^ ab "¿Por qué los estadounidenses son obesos?". PublicHealth.org . Consultado el 26 de febrero de 2019 .
- ^ Key, Johanna; Burnett, Donna; Babu, Jeganathan Ramesh; Geetha, Thangiah (3 de enero de 2023). "Los efectos del entorno alimentario en la obesidad infantil: una revisión sistemática". Children . 10 (1): 98. doi : 10.3390/children10010098 . ISSN 2227-9067. PMC 9857183 . PMID 36670647.
- ^ Moellering DR, Smith DL (marzo de 2012). "Temperatura ambiente y obesidad". Current Obesity Reports . 1 (1): 26–34. doi :10.1007/s13679-011-0002-7. PMC 3975627 . PMID 24707450.
- ^ "El vínculo entre la obesidad, el cerebro y la genética: cuando se trata del aumento de peso, el problema puede estar principalmente en nuestras cabezas y nuestros genes". ScienceDaily . Consultado el 27 de septiembre de 2018 .
- ^ Bray MS, Loos RJ, McCaffery JM, Ling C, Franks PW, Weinstock GM, et al. (enero de 2016). "Informe del grupo de trabajo de los NIH: uso de información genómica para orientar el control del peso: del tratamiento universal al de precisión". Obesity . 24 (1): 14–22. doi :10.1002/oby.21381. PMC 4689320 . PMID 26692578.

- ^ "Un equipo de investigación internacional descubre que la dieta modifica la correlación entre la genética y la obesidad". Servicio de Investigación Agrícola del USDA . Consultado el 27 de septiembre de 2018 .
- ^ "Antibióticos: los tratamientos repetidos antes de los dos años podrían ser un factor de obesidad". english.prescrire.org . Consultado el 7 de diciembre de 2021 .
- ^ USDA. (2020). Pautas alimentarias para los estadounidenses 2020-2025. En Pautas alimentarias para los estadounidenses. USDA. https://www.dietaryguidelines.gov/sites/default/files/2021-03/Dietary_Guidelines_for_Americans-2020-2025.pdf
- ^ Fulgoni, Victor y Keast, Debra y Bailey, Regan y Dwyer, Johanna. (2011). Alimentos, fortificantes y suplementos: ¿de dónde obtienen los estadounidenses sus nutrientes? The Journal of Nutrition. 141. 1847-54. 10.3945/jn.111.142257.
- ^ "Productos - Resúmenes de datos - Número 320 - Septiembre de 2018". www.cdc.gov . 7 de junio de 2019 . Consultado el 27 de junio de 2024 .
- ^ Millers, Andrea (24 de marzo de 2020). «Estadísticas de comida rápida en EE. UU. | GERDHelp». GERDHelp.com . Consultado el 27 de junio de 2024 .
- ^ Young, Lisa R.; Nestle, Marion (2002). "La contribución de la ampliación del tamaño de las porciones a la epidemia de obesidad en Estados Unidos". American Journal of Public Health . 92 (2): 246–249. doi :10.2105/AJPH.92.2.246. ISSN 0090-0036. PMC 1447051 . PMID 11818300.
- ^ Avella, Joe. "Después de años de analizar la comida rápida en Estados Unidos y el Reino Unido, todavía me sorprenden las diferencias de tamaño. Eche un vistazo a las más drásticas". Business Insider . Consultado el 27 de junio de 2024 .
- ^ Centros para el Control y la Prevención de Enfermedades. (2 de junio de 2022). ¿Cuánta actividad física necesitan los adultos? Centros para el Control y la Prevención de Enfermedades. https://www.cdc.gov/physicalactivity/basics/adults/index.htm
- ^ "Estadísticas de propiedad de automóviles 2024 - Forbes Advisor". www.forbes.com . Consultado el 27 de junio de 2024 .
- ^ Ciciora, Phil. "Estudio: el aumento de la obesidad se correlaciona con un mayor uso del automóvil". news.illinois.edu . Consultado el 27 de junio de 2024 .
- ^ Preston SH , Stokes A (noviembre de 2011). "Contribución de la obesidad a las diferencias internacionales en la esperanza de vida". American Journal of Public Health . 101 (11): 2137–2143. doi :10.2105/AJPH.2011.300219. PMC 3222401. PMID 21940912 .
- ^ Ostrand-Rosenberg S (4 de marzo de 2021). "Células supresoras derivadas de mieloides: facilitadoras del cáncer y del cáncer inducido por la obesidad". Revisión anual de la biología del cáncer . 5 (1): 17–38. doi : 10.1146/annurev-cancerbio-042120-105240 . hdl : 11603/20256 . ISSN 2472-3428.
- ^ abc Olshansky SJ , Passaro DJ, Hershow RC, Layden J, Carnes BA, Brody J, et al. (marzo de 2005). "Una posible disminución de la esperanza de vida en los Estados Unidos en el siglo XXI". The New England Journal of Medicine . 352 (11): 1138–1145. doi : 10.1056/NEJMsr043743 . PMID: 15784668.
- ^ Stewart ST, Cutler DM , Rosen AB (diciembre de 2009). "Pronóstico de los efectos de la obesidad y el tabaquismo en la esperanza de vida en Estados Unidos". The New England Journal of Medicine . 361 (23): 2252–2260. doi :10.1056/NEJMsa0900459. PMC 4394736. PMID 19955525 .
- ^ Biener AI, Decker SL (enero de 2018). "Uso y gastos de atención médica asociados con la obesidad en adultos en los Estados Unidos". JAMA . 319 (3): 218. doi : 10.1001/jama.2017.21063 . PMID 29340665.
- ^ ab Andreyeva T, Sturm R, Ringel JS (diciembre de 2004). "La obesidad moderada y grave tienen grandes diferencias en los costos de atención médica". Investigación sobre la obesidad . 12 (12): 1936–43. doi : 10.1038/oby.2004.243 . PMID 15687394.
- ^ "Estadísticas sobre la diabetes". Asociación Estadounidense de Diabetes . Consultado el 14 de octubre de 2017 .
- ^ "Programa de prevención de la diabetes" (PDF) . Departamento de Salud y Servicios Humanos de los Estados Unidos . 2008. Archivado desde el original (PDF) el 17 de enero de 2013 . Consultado el 4 de mayo de 2009 .
- ^ Hartocollis A (5 de junio de 2010). "La creciente obesidad aumenta los riesgos de tener hijos". The New York Times . Consultado el 9 de junio de 2010 .
- ^ ab Fryar CD, Carroll MD, Afful J (septiembre de 2018). "Prevalencia de sobrepeso, obesidad y obesidad grave entre adultos de 20 años o más: Estados Unidos, 1960-1962 hasta 2015-2016" (PDF) . Estadísticas electrónicas de salud . Centro Nacional de Estadísticas de Salud, División de Estadísticas de Entrevistas de Salud . Consultado el 26 de diciembre de 2018 .
- ^ ab Hales C (27 de febrero de 2020). "Prevalencia de obesidad y obesidad grave entre adultos: Estados Unidos, 2017-2018" (PDF) . CDC . Consultado el 23 de junio de 2020 .
- ^ ab Blackburn GL, Walker WA (julio de 2005). "Soluciones científicas para la obesidad: ¿cuáles son los roles de la academia, el gobierno, la industria y la atención médica?". The American Journal of Clinical Nutrition . 82 (1 Suppl): 207S–210S. doi : 10.1093/ajcn/82.1.207S . PMID 16002821.
- ^ ab "Estudios muestran que las tasas de obesidad en Estados Unidos están alcanzando un punto de reposo". Los Angeles Times . 14 de enero de 2010 . Consultado el 14 de octubre de 2017 .
- ^ CDC. (2019). Productos - Resúmenes de datos - Número 50 - Diciembre de 2010. CDC. https://www.cdc.gov/nchs/products/databriefs/db50.htm
- ^ "Resumen de estadísticas de salud de los CDC: Encuesta nacional de entrevistas de salud, 2015" (PDF) . Cdc.gov . Estados Unidos, Departamento de Salud y Servicios Humanos de los EE. UU., Centros para el Control y la Prevención de Enfermedades, Centro Nacional de Estadísticas de Salud. 2015 . Consultado el 14 de octubre de 2017 .
- ^ Katzmarzyk PT, Martin CK, Newton RL, Apolzan JW, Arnold CL, Davis TC, et al. (septiembre de 2020). "Pérdida de peso en pacientes desatendidos: un ensayo aleatorizado por grupos". The New England Journal of Medicine . 383 (10): 909–918. doi :10.1056/NEJMoa2007448. PMC 7493523 . PMID 32877581.
- ^ Wippold, GM y Tucker, CM (junio de 2016). Disparidades en la obesidad infantil: factores influyentes y estrategias de intervención. Recuperado de https://www.apa.org/pi/families/resources/newsletter/2016/06/childhood-obesity
- ^ abcdefghijk "CDC 2015. Resumen de estadísticas de salud para adultos en EE. UU.: 2015. Tabla A-15a" (PDF) . Cdc.gov . pág. 7 . Consultado el 14 de octubre de 2017 .
- ^ abcdef "CDC 2015. Resumen de estadísticas de salud para adultos en EE. UU.: 2015. Tabla A-15a" (PDF) . Cdc.gov . p. 9 . Consultado el 14 de octubre de 2017 .
- ^ abcd "StateofObesity 2016. Porcentaje de adultos 2016. Tabla NHANES" (PDF) . stateofobesity.org . p. 16. Archivado desde el original (PDF) el 1 de marzo de 2019 . Consultado el 28 de febrero de 2019 .
- ^ abc "StateofObesity 2016. Porcentaje de adultos 2016. Tabla NHANES" (PDF) . stateofobesity.org . p. 17. Archivado desde el original (PDF) el 1 de marzo de 2019 . Consultado el 28 de febrero de 2019 .
- ^ "Resumen de las estadísticas de salud: Encuesta nacional de entrevistas de salud, 2015" (PDF) . Tabla A-15b.
- ^ "Condiciones de salud seleccionadas y factores de riesgo por edad" (PDF) . 2017. Tabla 53.
- ^ ab "Obesidad y sobrepeso". Centro Nacional de Estadísticas de Salud . 3 de mayo de 2017.
- ^ "Salud infantil: obesidad". NIH. 16 de marzo de 2015.
- ^ Hales CM, Carroll MD, Fryar CD, Ogden CL (octubre de 2017). "Prevalencia de la obesidad entre adultos y jóvenes: Estados Unidos, 2015-2016" (PDF) . NCHS Data Brief . 288 (288). Centro Nacional de Estadísticas de Salud: 1–8. PMID 29155689.
- ^ "Estadísticas de obesidad infantil". Archivado desde el original el 9 de abril de 2010. Consultado el 31 de marzo de 2010 .
- ^ Antonelli JA, Maalouf NM, Pearle MS, Lotan Y (octubre de 2014). "Uso de la Encuesta Nacional de Examen de Salud y Nutrición para calcular el impacto de la obesidad y la diabetes en el costo y la prevalencia de la litiasis urinaria en 2030". Urología Europea . 6 (4): 724–9. doi :10.1016/j.eururo.2014.06.036. PMC 4227394 . PMID 25015037.
- ^ "Prevalencia de sobrepeso y obesidad entre niños y adolescentes de 2 a 19 años: Estados Unidos, 1963-1965 a 2013-2014". Centro Nacional de Estadísticas de Salud. 4 de junio de 2019.
- ^ "American Heart Association" . Consultado el 24 de noviembre de 2014 .
- ^ Dietz WH (marzo de 1998). "Consecuencias de la obesidad en la salud de los jóvenes: predictores infantiles de enfermedades en la edad adulta". Pediatría . 101 (3 Pt 2): 518–25. doi :10.1542/peds.101.S2.518. PMID 12224658. S2CID 8306697.
- ^ Schwartz MB, Puhl R (febrero de 2003). "Obesidad infantil: un problema social por resolver". Obesity Reviews . 4 (1): 57–71. doi :10.1046/j.1467-789X.2003.00093.x. PMID 12608527. S2CID 17268050.
- ^ "Sobrepeso y obesidad infantil". Cdc.gov . Consultado el 31 de marzo de 2010 .
- ^ "Estadísticas de obesidad". Overweightteen.com . Consultado el 31 de marzo de 2010 .
- ^ Ogden CL, Carroll MD, Flegal KM (mayo de 2008). "Índice de masa corporal elevado para la edad entre niños y adolescentes estadounidenses, 2003-2006". JAMA . 299 (20): 2401–5. doi : 10.1001/jama.299.20.2401 . PMID 18505949.
- ^ Ogden CL, Carroll MD, Curtin LR, Lamb MM, Flegal KM (enero de 2010). "Prevalencia de índice de masa corporal alto en niños y adolescentes estadounidenses, 2007-2008". JAMA . 303 (3): 242–9. doi : 10.1001/jama.2009.2012 . PMID 20071470.
- ^ Berk LE (2010). Exploración del desarrollo a lo largo de la vida (2.ª ed.). Boston: Allan & Bacon. ISBN 978-0-205-74859-4.
- ^ Deng T, Lyon CJ, Bergin S, Caligiuri MA, Hsueh WA (mayo de 2016). "Obesidad, inflamación y cáncer". Revisión anual de patología . 11 (1): 421–49. doi :10.1146/annurev-pathol-012615-044359. PMID 27193454.
- ^ M. Brenan. (enero de 2022). ¿Qué porcentaje de estadounidenses se considera con sobrepeso? Gallup.
- ^ Wihbey J (5 de enero de 2012). "Tendencias de obesidad en Estados Unidos y efectos en los vecindarios". Recurso para periodistas . Centro Shorenstein de Harvard . Consultado el 18 de abril de 2013 .
- ^ "¿Cuánta actividad física necesitan los adultos?". Centros para el Control y la Prevención de Enfermedades . Consultado el 24 de febrero de 2015 .
- ^ "Una visión general de la obesidad". Emedicine Health . Consultado el 4 de febrero de 2010 .
- ^ Bradway C, DiResta J, Fleshner I, Polomano RC (agosto de 2008). "Obesidad en hogares de ancianos: una revisión crítica". Revista de la Sociedad Estadounidense de Geriatría . 56 (8): 1528–35. doi :10.1111/j.1532-5415.2008.01821.x. PMID 18662208. S2CID 16573224.
- ^ Levi J, Vinter S, St Laurent R, Segal LM (agosto de 2008). F as in Fat: How Obesity Policies are Failing in America, 2008 (PDF) (Informe). Trust For America's Health. págs. 10-11. Archivado desde el original (PDF) el 6 de enero de 2009.Nota: Se define "sobrepeso" como IMC ≥25, "obesidad" como IMC ≥30
- ^ "Sobrepeso y actividad física entre los niños: un retrato de los estados y la nación 2005" (PDF) . HRSA . 2005. Archivado desde el original (PDF) el 3 de agosto de 2011.Nota: los datos corresponden a niños de 10 a 17 años; se define "sobrepeso" como un IMC ≥ percentil 95.
- ^ Blumberg SJ, Olson L, Frankel MR, Osborn L, Srinath KP, Giambo P (junio de 2005). "Diseño y funcionamiento de la Encuesta nacional de salud infantil, 2003" (PDF) . Estadísticas vitales y de salud. Ser. 1, Programas y procedimientos de recopilación . 1 (43): 1–131. PMID 25078122.
- ^ ab "Prevalencia de obesidad autoinformada entre adultos estadounidenses por estado y territorio". CDC.gov . 2016 . Consultado el 17 de enero de 2018 .
- ^ Ezzati M, Martin H, Skjold S, Vander Hoorn S, Murray CJ (mayo de 2006). "Tendencias en la obesidad a nivel nacional y estatal en los EE. UU. después de la corrección del sesgo de autoinforme: análisis de encuestas de salud". Revista de la Royal Society of Medicine . 99 (5): 250–7. doi :10.1177/014107680609900517. PMC 1457748 . PMID 16672759.
- ^ "La distribución geográfica de la obesidad en los EE. UU. y las posibles diferencias regionales en la información errónea sobre la obesidad". Regardsstudy.org . Archivado desde el original el 7 de octubre de 2014. Consultado el 14 de octubre de 2017.
Nota: el estudio no coincide con los hallazgos de la encuesta de teléfonos celulares de los CDC y el gráfico de prevalencia de obesidad por estado
. - ^ Wyatt N (11 de abril de 2013). "El sur no es la zona con más gordura de Estados Unidos, según un estudio". UAB News . Universidad de Alabama en Birmingham .
- ^ abc Tracy B (7 de julio de 2013). "Luchando contra la tasa de obesidad del 75 por ciento de Samoa Americana". CBS News . Consultado el 17 de enero de 2018 .
- ^ Excepto territorios, cuyos datos son más recientes.
- ^ Excepto Samoa Americana , cuyos datos corresponden a 2013
- ^ "México se convierte en la nación más obesa del planeta al desplazar a Estados Unidos al puesto número 2". Newseastwest.com . 8 de julio de 2013 . Consultado el 17 de enero de 2018 .
- ^ Promedio de 30% y 40%
- ^ "La tasa de obesidad infantil está disminuyendo y sigue siendo alta". Guampdn.com . 31 de enero de 2015 . Consultado el 17 de enero de 2018 .
- ^ "La epidemia de obesidad y los estudiantes de las Islas Marianas del Norte" (PDF) . CDC.gov . 2013 . Consultado el 17 de enero de 2018 .
- ^ "Gran problema en el pequeño Puerto Rico: niños obesos". NBC News . 20 de mayo de 2007. Archivado desde el original el 8 de octubre de 2015. Consultado el 17 de enero de 2018 .
- ^ Luscombe R (8 de marzo de 2015). "Ley de Puerto Rico calificaría a padres de niños obesos de 'abusadores de menores'". The Guardian . Consultado el 17 de enero de 2018 .
- ^ Rice TM, Zhu M (enero de 2014). "Obesidad del conductor y riesgo de lesiones fatales durante colisiones de tráfico". Emergency Medicine Journal . 31 (1): 9–12. doi :10.1136/emermed-2012-201859. PMID 23337422. S2CID 41466012.
- ^ ab Wolf AM (abril de 1998). "¿Cuál es el argumento económico a favor del tratamiento de la obesidad?". Obesity Research . 6 (Supl 1): 2S–7S. doi : 10.1002/j.1550-8528.1998.tb00682.x . PMID 9569170.
- ^ ab Sturm R (2002). "Los efectos de la obesidad, el tabaquismo y el consumo de alcohol en los problemas médicos y los costos". Health Affairs . 21 (2): 245–53. doi : 10.1377/hlthaff.21.2.245 . PMID 11900166.
- ^ abc Finkelstein EA, Fiebelkorn IC, Wang G (2003). "Gasto médico nacional atribuible al sobrepeso y la obesidad: ¿cuánto y quién lo paga?". Health Affairs . 3 (1): 219–226. doi :10.1377/hlthaff.w3.219. PMID 14527256. S2CID 7620808.
- ^ "Estadísticas relacionadas con el sobrepeso y la obesidad: Costos económicos relacionados con el sobrepeso y la obesidad". Weight-control Information Network. 2006. Archivado desde el original el 2 de abril de 2015. Consultado el 22 de febrero de 2009 .
- ^ Thompson D, Wolf AM (agosto de 2001). "La carga de costos de atención médica de la obesidad". Obesity Reviews . 2 (3): 189–97. doi :10.1046/j.1467-789x.2001.00037.x. PMID 12120104. S2CID 7051598.
- ^ Tsai AG, Williamson DF, Glick HA (enero de 2011). "Costo médico directo del sobrepeso y la obesidad en los EE. UU.: una revisión sistemática cuantitativa". Obesity Reviews . 12 (1): 50–61. doi :10.1111/j.1467-789X.2009.00708.x. PMC 2891924 . PMID 20059703.
- ^ Wang G, Dietz WH (mayo de 2002). "Carga económica de la obesidad en jóvenes de 6 a 17 años: 1979-1999". Pediatría . 109 (5): E81–1. doi : 10.1542/peds.109.5.e81 . PMID 11986487.
- ^ "Llamado a la acción del Cirujano General para prevenir y reducir el sobrepeso y la obesidad" (PDF) . Departamento de Salud y Servicios Humanos de los Estados Unidos . 2001. Consultado el 22 de febrero de 2008 .
- ^ Guo SS, Chumlea WC (julio de 1999). "Seguimiento del índice de masa corporal en niños en relación con el sobrepeso en la edad adulta". The American Journal of Clinical Nutrition . 70 (1): 145S–148S. doi : 10.1093/ajcn/70.1.145s . PMID 10419418.
- ^ Byck GR (julio de 2000). "Una comparación de las características socioeconómicas y de estado de salud de los niños no asegurados, elegibles para el programa estatal de seguro médico infantil en los Estados Unidos, con las de otros grupos de niños asegurados: implicaciones para la política". Pediatría . 106 (1 Pt 1): 14–21. doi : 10.1542/peds.106.1.e14 . PMID 10878143.
- ^ Basu S (25 de marzo de 2004). "Militares no inmunes a la epidemia de obesidad". Medicina de EE. UU. Archivado desde el original el 25 de abril de 2014. Consultado el 24 de abril de 2014 .
- ^ Dall TM, Zhang Y, Chen YJ, Wagner RC, Hogan PF, Fagan NK, et al. (noviembre de 2007). "Costos asociados con el sobrepeso y la obesidad, el alto consumo de alcohol y el uso de tabaco en la población inscrita en el programa TRICARE del sistema de salud militar". American Journal of Health Promotion . 22 (2): 120–139. doi :10.4278/0890-1171-22.2.120. PMID 18019889. S2CID 46775056.
- ^ Shalikashvili JM (30 de abril de 2010). "La nueva amenaza a la seguridad nacional: la obesidad". Washington Post . Washington, DC. pág. A19.
- ^ Cawley J, Maclean JC (noviembre de 2012). "No apto para el servicio: las implicaciones del aumento de la obesidad para el reclutamiento militar en Estados Unidos". Economía de la salud . 21 (11): 1348–1366. doi :10.1002/hec.1794. hdl : 10419/52022 . PMID 21971919. S2CID 6579500.
- ^ Maxy H, Bishop-Josef S (octubre de 2018). "Insalubres y sin preparación" (PDF) . Consejo para una América Fuerte .
- ^ "La privación del sueño y la obesidad". The Nutrition Source . Harvard TH Chan School of Public Health. 18 de septiembre de 2012. Consultado el 7 de diciembre de 2015 .
- ^ ab Stahl J (24 de julio de 2006). "20 cosas que no sabías sobre... la obesidad". Revista Discover .
- ^ "Capitol One hace adaptaciones para trabajadores obesos y su condición". 5 de septiembre de 2017.
- ^ "Productos – Resúmenes de datos – Número 219 – Noviembre de 2015". Cdc.gov . Consultado el 14 de octubre de 2017 .
- ^ Otto M, Aratani L (4 de mayo de 2006). "La prohibición de las gaseosas significa un cambio en las escuelas". Washington Post . Consultado el 8 de marzo de 2008 .
- ^ Finz S (22 de mayo de 2006). "Se espera que en 2009 se prohíban las bebidas gaseosas en los libros en las escuelas secundarias estatales". San Francisco Chronicle . Consultado el 8 de marzo de 2008 .
- ^ Cowan AL (15 de junio de 2005). "Rell veta el límite de comida chatarra en las escuelas públicas de Connecticut". The New York Times . Consultado el 30 de noviembre de 2009 .
- ^ Mayer C (3 de mayo de 2006). "Se retirarán las bebidas azucaradas de las escuelas: la industria acepta limitar aún más su disponibilidad para los niños". The Washington Post . Consultado el 8 de marzo de 2008 .
- ^ Burros M, Warner M (4 de mayo de 2006). "Los embotelladores acuerdan una prohibición escolar de las bebidas dulces". The New York Times . Consultado el 8 de marzo de 2008 .
- ^ "Programa enseña a los adolescentes una nutrición adecuada". ABC News . ABC News Internet Ventures. 2008.
- ^ "Fuel up to Play 60 | Programa de salud y bienestar para niños en la escuela". Archivado desde el original el 4 de febrero de 2011 . Consultado el 26 de enero de 2011 .
- ^ "Sitio web sobre cómo comer de forma inteligente, moverse más y pesar menos" . Consultado el 5 de marzo de 2024 .
- ^ abcd Kersh R (marzo de 2009). "La política de la obesidad: una evaluación actual y una mirada al futuro". The Milbank Quarterly . 87 (1): 295–316. doi :10.1111/j.1468-0009.2009.00556.x. PMC 2879181 . PMID 19298424.
- ^ Gonzalez-Suarez C, Worley A, Grimmer-Somers K, Dones V (noviembre de 2009). "Intervenciones escolares sobre la obesidad infantil: un metaanálisis". American Journal of Preventive Medicine . 37 (5): 418–27. doi :10.1016/j.amepre.2009.07.012. PMID 19840696.
- ^ Cloud J (14 de marzo de 2012). "Una solución para perder peso: no coma menos, simplemente no coma más". Time . Consultado el 4 de diciembre de 2013 .
- ^ Moss M (20 de febrero de 2013). "La extraordinaria ciencia de la comida chatarra adictiva". The New York Times Magazine . Consultado el 1 de marzo de 2013 .
- ^ Boles M, Adams A, Gredler A, Manhas S (octubre de 2014). "Capacidad de una campaña en los medios de comunicación para influir en el conocimiento, las actitudes y los comportamientos sobre las bebidas azucaradas y la obesidad". Medicina preventiva . 67 (Supl 1): S40–S45. doi : 10.1016/j.ypmed.2014.07.023 . PMID 25066020.
- ^ Holzman DC (abril de 2010). "La Casa Blanca propone una iniciativa de financiación de alimentos saludables". Environmental Health Perspectives . 118 (4): A156. doi :10.1289/ehp.118-a156. PMC 2854743 . PMID 20359982.
- ^ Song J, Brown MK, Tan M, MacGregor GA, Webster J, Campbell NR, et al. (octubre de 2021). "Impacto de los esquemas de etiquetado nutricional con códigos de colores y advertencias: una revisión sistemática y un metanálisis en red". PLOS Medicine . 18 (10): e1003765. doi : 10.1371/journal.pmed.1003765 . PMC 8491916 . PMID 34610024.
Lectura adicional
- Knowlton L (otoño de 2007). "Lectura de la obesidad estadounidense en Francia: obesidad y cultura alimentaria". Revista Europea de Estudios Americanos . 2 (2).
Enlaces externos
- Centros para el Control y la Prevención de Enfermedades: Datos y estadísticas sobre la obesidad
- Asociación Estadounidense para el Tratamiento de la Obesidad: Educación y estadísticas sobre la obesidad
- Factores que contribuyen a la obesidad | Tableau Public (infografía para Estados Unidos)


